Травокорт при розовом лишае
Обновлено: 28.04.2024
Крем от белого до белого с желтоватым оттенком цвета.
Мазь: мазь от белого до светло-желтого цвета.
Состав
1 г крема содержит:
Активные вещества:
натамицин – 10 мг
неомицин (в виде неомицина сульфата) – 3500 ЕД
гидрокортизон микронизированный – 10 мг
Вспомогательные вещества:
Натрия цитрат 14,0 мг (Е 331), эмульгатор F 115,0 мг, сорбитана стеарат 30,0 мг (Е 492), воск цетилэфирный 60,0 мг, цетиол V 150,0 мг, макрогола стеарат 100 20,0 мг, метилпарагидроксибензоат 2,0 мг (Е 218), пропилпарагидроксибензоат 0,50 мг (Е 216), вода очищенная до 1000,0 мг.
1 г мази содержит:
Активные вещества:
натамицин – 10 мг
неомицин (в виде неомицина сульфата) – 3500 ЕД
гидрокортизон микронизированный – 10 мг
Вспомогательные вещества:
Полиэтиленовая мазевая основа (95 % жидкий парафин, 5 % полиэтилен) 976,5 мг.
Фармакотерапевтическая группа
Кортикостероиды слабоактивные в комбинации с антибиотиками.
Код ATX: D07CA01
Фармакологические свойства
Фармакодинамика
Комбинированный препарат, оказывающий антибактериальное, противогрибковое, местное противовоспалительное действие.
Неомицин является антибиотиком широкого спектра действия из группы аминогликозидов, активен в отношении ряда грамположительных (Staphylococcus spp., Enterococcus spp.) и грамотрицательных (Klebsiella spp., Proteus spp., Escherichia coli и др.) бактерий. Pseudomonas aeruginosa устойчива к неомицину in vitro.
Натамицин относится к противогрибковым препаратам полиенового ряда, оказывает фунгицидное действие в отношении дрожжевых и дрожжеподобных грибов, особенно Candida spp. Дерматомицеты к натамицину менее чувствительны.
Гидрокортизон оказывает противовоспалительное и сосудосуживающее действие. Устраняет воспалительные явления, зуд, сопровождающие различные виды дерматозов.
Фармакокинетика
Натамицин и неомицин практически не абсорбируются через неповрежденную кожу и слизистые оболочки. Возможна абсорбция неомицина через поврежденную кожу, при попадании препарата на раны, язвы. Через неповрежденную кожу абсорбируется от 1 до 3 % гидрокортизона; при дерматите количество абсорбируемого гидрокортизона увеличивается в 2 раза, при инфекционных поражениях кожи может возрастать до 5 раз. У детей абсорбция гидрокортизона через неповрежденную кожу выше, чем у взрослых, степень абсорбции препарата в системный кровоток с возрастом уменьшается.
Показания к применению
Кратковременное лечение поверхностных дерматозов, поддающихся кортикостероидной терапии, осложненных вторичной бактериальной и/или грибковой инфекцией, вызванной микроорганизмами, чувствительными к неомицину и натамицину (особенно грибами рода Candida)
Противопоказания
гиперчувствительность к компонентам препарата;
туберкулез кожи, первичные инфекционные поражения кожи, вызванные бактериями, грибами (в т. ч. дрожжевыми), паразитами, вирусами;
кожные проявления сифилиса;
трофические язвы, ожоговые раны, кожные поствакцинальные реакции, открытые раны;
периоральный дерматит, атрофические стрии, вызванные применением глюкокортикоидов;
ювенильный ладонный дерматоз;
ломкость сосудов кожи, атрофия кожи;
угревая болезнь, розацеа, ихтиоз.
Беременность и лактация
Ограниченные данные по применению натамицина в период беременности не выявили повышенного риска врожденных нарушений. При наружном применении на небольших участках системная абсорбция натамицина минимальна.
При системном применении аминогликозидов в период беременности отмечались случаи ототоксичности. При наружном применении на небольших участках системное всасывание аминогликозидов минимальное.
Глюкокортикостероиды могут проникать через плаценту, при системном применении в высоких дозах способны оказывать влияние на плод/новорожденного (задержка внутриутробного развития, угнетение функции надпочечников). Данные о наружном применения глюкокортикостероидов у человека в период беременности ограничены.
Эффекты, описанные выше нельзя исключить при длительном применении или нанесении на большие поверхности поврежденной кожи. Учитывая минимальную системную абсорбцию и принадлежность гидрокортизона к слабоактивным кортикостероидам, Пимафукорт® допускается применять в период беременности короткими курсами на ограниченных участках кожи.
Отсутствует информация о возможности поступления натамицина в грудное молоко. При применении короткими курсами на небольших участках кожи глюкокортикостероиды и неомицин экскретируются в грудное молоко только в небольшом количестве.
Пимафукорт® можно применять в период кормления грудью короткими курсами на небольших участках кожи. При длительном применении или нанесении на большие участки поврежденной кожи кормление грудью не рекомендуется.
Способ применения и дозы
Взрослым препарат наносят на пораженные участки кожи 2–4 раза в сутки. Продолжительность лечения определяется индивидуально с учетом характера заболевания, курс лечения не должен превышать 14 дней.
В форме крема препарат рекомендуется для терапии острых и подострых дерматозов, в т. ч. сопровождающихся мокнутием. Мазь предназначена для терапии подострых и хронических дерматозов, особенно при наличии выраженной сухости кожи, лихенификации, себорее, или в тех случаях, когда необходимы окклюзионные свойства мази.
Применение у детей
У детей препарат применяют под контролем врача, наносить его следует на ограниченные участки кожи, не применять под окклюзионные повязки.
При использовании у детей в возрасте до 1 года следует соблюдать осторожность.
Побочное действие
Редко (> 0,01 %,
Передозировка
Сведений о передозировке препарата нет. Существует теоретическая возможность ототоксического действия неомицина в случае нанесения препарата на область наружного слухового прохода при наличии перфорации барабанной перепонки и прямом воздействии неомицина на среднее ухо.
Взаимодействие с другими лекарственными средствами
Лекарственных взаимодействий не описано.
Меры предосторожности
Применение комбинированных препаратов, содержащих кортикостероиды, противогрибковые препараты и антибиотики показано только в особых случаях. Для исключения резистентности микроорганизмов важна постановка правильного диагноза. В отдельных случаях существует необходимость применения комбинации двух или более действующих веществ. Тем не менее часто желаемый результат можно достичь, используя препарат, содержащий одно действующее вещество.
Не следует наносить препарат на веки из-за возможности попадания на конъюнктиву и повышенного риска развития глаукомы или субкапсулярной катаракты.
При применении препарата на обширных поверхностях у детей или под повязками необходимо иметь в виду возможность подавления функции гипоталамо-гипофизарно-надпочечниковой системы.
Может отмечаться перекрестная гиперчувствительность между неомицином и препаратами сходной химической структуры, например, канамицином, паромомицином, гентамицином и перекрестная устойчивость между неомицином и другими антибиотиками группы аминогликозидов. Учитывая клиническое значение аминогликозидов при их системном применении, необходимо точно соблюдать показания к применению и рекомендации по продолжительности лечения.
В случае продолжительного лечения, при наличии ран и язв существует теоретический риск ототоксического и нефротоксического действия неомицина.
При появлении суперинфекции или чрезмерном росте грибов следует прекратить применение препарата и принять соответствующие меры.
Из-за содержания метилпарагидроксибензоата и пропилпарагидроксибензоата лекарственное средство Пимафукорт® может вызвать аллергические реакции (возможно, замедленного типа).
С осторожностью препарат применяют:
при туберкулезе (системное поражение);
у детей в возрасте до 1 года;
у пациентов, имеющих в анамнезе указания на поражение IX пары ЧМН на фоне применения аминогликозидов;
при наличии перфорации барабанной перепонки и прямом воздействии неомицина на среднее ухо существует риск ототоксического действия.
Влияние на способность управлять автомобилем или другими механизмами
Отсутствуют данные относительно влияния препарата Пимафукорт на способность управлять транспортными средствами или работать с другими механизмами, и возникновение такого влияния не предполагается.
Форма выпуска
Мазь и крем для наружного применения:
По 15 г в алюминиевые тубы, обработанные эпоксидным лаком, закрытые алюминиевой мембраной и навинчивающимся полиэтиленовым колпачком, имеющим приспособление для прокола мембраны. По 1 тубе вместе с инструкцией по применению в картонную пачку.
Условия хранения
При температуре не выше 25 °C.
Хранить в недоступном для детей месте.
Срок хранения
крем – 3 года, мазь – 5 лет.
Не использовать после истечения срока годности.
Условия отпуска из аптек
По рецепту врача.
Производитель
«Теммлер Италиа С. Р. Л.», Виа Деле Индустрии, 2, 20061, Каругате, Милан, Италия / "Temmler Italia S.R.L.", Via delle Industrie, 2, 20061 Carugate, Milano, Italy
ЛЕО Фарма A/C, Дания
Претензии по качеству принимаются представительством в Москве
ООО «ЛЕО Фармасьютикал Продактс», 125315, Россия, г. Москва, Ленинградский проспект, д. 72, корп. 2
От белого до слегка желтоватого цвета непрозрачный крем.
Фармакотерапевтическая группа
Противогрибковые средства для местного применения. Производные имидазола и триазола в комбинации с кортикостероидами.
Код АТС D01АС20.
Состав
1 г крема содержит
активные вещества: изоконазола нитрат 10 мг
дифлукортолона валерат 1 мг
вспомогательные вещества: полисорбат 60 (Е435), сорбитанстеарат, цетостеариловый спирт, парафин жидкий тяжелый, парафин белый мягкий, динатрия эдетат дигидрат, вода очищенная.
Фармакологические свойства
Фармакодинамика
Травокорт™ крем содержит 1% изоконазола нитрата (производное имидазола с широким противогрибковым спектром действия) и 0.1% дифлукортолона валерата (глюкокортикостероид, оказывающий противовоспалительное действие).
Изоконазола нитрат - противогрибковый агент для лечения поверхностных грибковых инфекций кожи. Активен в отношении дерматофитов, плесневых, дрожжевых и дрожжеподобных грибов и микроорганизмов, вызывающих разноцветный лишай, а также грамм-положительных бактерий in vitro и микроорганизмов - возбудителей дерматомикозов.
В тестах последовательных разбавлений спектр действия изоконазола нитрата в отношении дерматофитов, плесневых, дрожжевых и дрожжеподобных грибов и грамм-положительных микроорганизмов оставался неизменным, как и после добавления дифлукортолона валерата в соотношении 10:1, соответствующем соотношению в креме Травокорт™. Добавление изоконазола нитрата также не повлияло на противовоспалительное и сосудосуживающие свойства дифлукортолона валерата.
Дифлукортолона валерат подавляет воспаление в случае воспалительных и аллергических заболеваний кожи и устраняет такие субъективные ощущение, как зуд, жжение или боль.
Фармакокинетика
Изоконазола нитрат
Изоконазол быстро проникает в кожу; максимальная концентрация достигается в роговом и нижележащих слоях эпидермиса.
Высокая концентрация изоконазола в роговом слое сохраняется в течение 6 часов после местного нанесения. Удаление рогового слоя перед нанесением крема приводит к увеличению концентрации изоконазола в нижних слоях эпидермиса. Концентрация изоконазолав эпидермисе и роговом слое в несколько раз превышает его минимальную ингибирующую антимикотическую концентрацию в отношении наиболее важных патогенных микроорганизмов (грамм - положительные бактерии и грибы).
Изоконазол обнаруживается в количестве, превышающем минимальную ингибирующую концентрацию в роговом слое и волосяных фолликулах, через одну неделю после завершения двухнедельного периода применения.
Дифлукортолона валерат
Изоконазол не оказывает влияния на проникновение и чрескожную абсорбцию дифлукортолона валерата. Дифлукортолон быстро проникает в кожу. Чрескожная абсорбция кортикостероида низкая. Менее чем 1% нанесенной дозы крема Травокорт™ полностью всасывается через кожу. Период полувыведения дифлукортолона при внутривенном введении составляет 4 часа.
Показания к применению
Поверхностные грибковые поражения кожи, сопровождающиеся выраженными воспалительным или экземоподобным симптомами:
дерматомикозы гладкой кожи, в том числе с локализацией в межпальцевых промежутках и области наружных половых органов;
разноцветный (отрубевидный) лишай;
Способ применения и дозы
Для наружного применения. Травокорт™ наносят тонким слоем на пораженные участки кожи 2 раза в день. Максимальная длительность лечения составляет 2 недели.
При необходимости дальнейшего лечения возможно продолжить терапию противогрибковыми препаратами без содержания глюкокортикостероидов.
Применение в детском возрасте
Доступны только ограниченные данные о безопасности и эффективности применения крема Травокорт™ у детей младше 12 лет. Эффективность и безопасность применения у детей в возрасте до двух лет не установлена.
Побочное действие
Наиболее часто встречающимися в клинических испытаниях нежелательными реакциями были жжение и раздражение в месте нанесения.
Частота побочных реакций, наблюдаемых в результате клинического изучения, приведена в таблице ниже в соответствии с классификацией медицинского словаря для нормативно-правовой деятельности (MedDRA): часто (от ≥ 1/100 до
Противопоказания
повышенная чувствительность к компонентам препарата;
туберкулезные, сифилитические или вирусные заболевания (например, ветряная оспа, опоясывающий лишай), розацеа, периоральный дерматит и кожные поствакцинальные реакции в местах нанесения препарата.
Меры предосторожности
При лечении смешанных инфекций, вызванных грамм-отрицательными микроорганизмами, необходимо дополнительно использовать специфическую антибактериальную терапию. Следует избегать попадания в глаза и нанесения препарата на открытые раны.
Нанесение чрезмерно большого количества местных глюкокортикостероидов на обширные поверхности кожи в течение длительного времени, особенно под окклюзионную повязку, может значительно повысить риск развития побочных эффектов.
Может развиться глаукома после применения местных кортикостероидов (например, после больших доз, или очень длительного использования окклюзионных повязок или нанесения на кожу вокруг глаз).
Во время лечения рекомендуется соблюдать правила личной гигиены.
При нанесении препарата в области наружных половых органов и использовании во время лечения барьерных средств контрацепции, риск разрыва презерватива или диафрагмы увеличивается, так как входящие в состав препарата жидкий парафин и белый парафин могут вызвать повреждение контрацептивных изделий из латекса, приводя к снижению их эффективности.
Длительное применение препарата может привести к возникновению устойчивых микроорганизмов, нечувствительных к входящим в состав компонентам. В этом случае необходимо начать соответствующую терапию.
При длительном применении препаратов для наружного применения возможно развитие сенсибилизации. Особенно это относится к применению в паховой области и области наружных половых органов. В этом случае необходимо прекратить лечение препаратом и начать соответствующую терапию.
Лекарственное средство содержит цетостеариловый спирт, который может вызывать местные кожные реакции (например, контактный дерматит).
Передозировка
Результаты исследования острой токсичности не указывают на какой-либо риск развития острой интоксикации при однократной передозировке препаратом (при нанесении на большую поверхность кожи при благоприятных для абсорбции условиях) или при случайном заглатывании препарата.
Взаимодействие с другими лекарственными средствами
Исследований по изучению лекарственных взаимодействий не проводилось.
Беременность и лактация
Беременность
Данные об использовании изоконазола нитрата/ дифлукортолона валерата у беременных женщин отсутствуют. Как правило, препараты для местного применения, содержащие глюкокортикостероиды, не должны применяться в I триместр беременности. В частности во время беременности следует избегать применения на обширных поверхностях, длительного применения или использования окклюзионных повязок. Однако применение препарата во время беременности возможно в случае, если потенциальная польза для матери превосходит возможный риск для плода, и только под тщательным наблюдением врача.
При применении системных глюкокортикостероидов во время I триместра беременности существует риск развития врождённой расщелины верхней губы и неба. Нельзя исключить возможность появления побочных эффектов у новорожденных, матери которых во время беременности получали терапию препаратом Травокорт™.
Экспериментальное изучение влияния дифлукортолона на животных (мышах, крысах и кроликах) показало репродуктивную токсичность.
Период грудного вскармливания
Не известно выделяется ли изоконазола нитрат/дифлукортолона валерат с грудным молоком. Нельзя исключить риск для ребенка, находящегося на грудном вскармливании. У кормящих матерей препарат не должен наноситься на молочные железы для предотвращения случайного проглатывания ребенком. Не рекомендуется применять Травокорт™ крем в период грудного вскармливания особенно для лечения обширных областей, применения в течение длительного периода времени или с окклюзионной повязкой.
Применение препарата в период грудного вскармливания возможно только в тех случаях, когда предполагаемая польза для матери превышает потенциальный риск для ребенка. Нельзя исключить возможность побочных реакций у детей, матери которых в течение грудного вскармливания получали лечение кремом Травокорт™.
Фертильность
Данные, полученные в ходе доклинических исследований, не выявили риска в отношении фертильности.
Шелушащиеся разноцветные пятна и бляшки на коже хоть и неопасны, но выглядят совершенно непривлекательно. Узнаем, как с помощью мазей быстро вылечить розовый лишай, а врач-дерматолог даст рекомендации и ответит на популярные вопросы

Розовый лишай Жибера – это острое воспалительное заболевание кожи, предположительно, имеющее инфекционную природу 1 .
Розовый лишай чаще встречается весной или осенью. Сначала на теле появляется красно-розовое пятно с желтовато-бурым шелушащимся центром, диаметром до 5 см, которое называется «материнской бляшкой» 2 . А через несколько дней появляется сыпь по всему туловищу, рукам и ногам. В большинстве случаев общее самочувствие больного не ухудшается, но иногда может наблюдаться раздражение, зуд, незначительное повышение температуры 3 .
Как правило, розовый лишай не требует какого-либо лечения. Если нет осложнений, болезнь проходит самостоятельно в течение нескольких недель. Если пациент жалуется на раздражение и зуд, врач может назначить специальные мази, которые ускорят выздоровление.
Рейтинг топ-10 эффективных и недорогих мазей от розового лишая по версии КП
Для уменьшения зуда врач может назначить глюкокортикостероиды и антигистаминные препараты. В составе гормональных препаратов, используемых для наружного лечения розового лишая, используются следующие активные вещества: гидрокортизон, алклометазон, метилпреднизолон, мометазон.
Среди антигистаминных применяются лекарства на основе цетиризина, лоратадина, хлоропирамина или клемастина.
Ниже расскажем про эффективные и недорогие мази для лечения розового лишая по версии КП. А наш эксперт подскажет, как выбрать хороший препарат и ответит на популярные вопросы.
1. Адвантан эмульсия

Эмульсию, в отличие от других форм, можно наносить почти на все тело. Она имеет приятную текстуру и быстро впитывается. Такой препарат может найти место в любой домашней аптечке, поскольку его можно использовать даже у грудничков (с 4 месяцев).
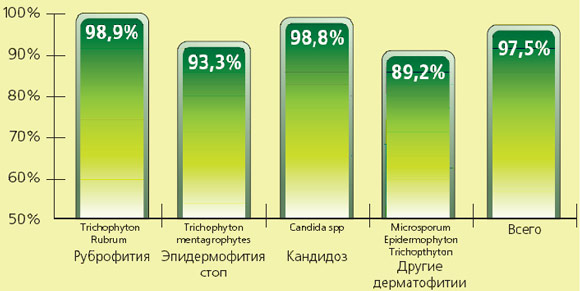
Чувствительность грибов к изоконазолу в 6 летнем исследовании
573 штамма грибков
Мониторирование чувствительности клинически значимых микромицетов к изоконазолу, оценка его эффективности и безопасности в лечении больных микозами кожи.
Васильева Н.В., Разнатовский К.И., Котрехова Л.П., Михайлова М.А.
Проблемы Медицинской микологии. Том 9 №2
Концентрация изоконазола в коже после окончания лечения
(при погрешностях в частоте нанесения)
1.Dykes P. J., Marks R.. and Tauber U., Clin. And Exper., Dermatol. II, 365-370 (1986)
Действие противомикробных компонентов различных дерматологических препаратов
Спектр действия различных противомикробных препаратов
V
X
V
(Риск развития грибковой флоры при длительном/ бесконтрольном применении)
X
V
(Риск развития грибковой флоры при длительном/ бесконтрольном применении) Мало активен в отношении стрептококков
V
V
X
X
X
V
V
X
V
X
V
V
X
V
X
V
V
X
V
X
V
V
X
X
X
V
X
X
X
X
V
X
X
X
X
*Из инструкций по применению препарата
**Преимущественно подавляет Грам”-” бактерии
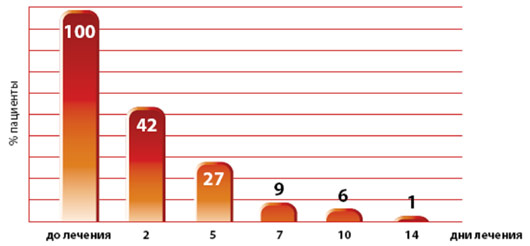
Быстрое улучшение самочувствия и устранение зуда
Снижение количества пациентов с субъективными жалобами в ходе лечения Травокортом
176 пациентов с инфекционными (бактерии/грибки) дерматитами
H.J. Kessler Aus den Forschungslaboratorien der Schnering AG, Berlin/Bergkamen
Mikrobiologische Untersuchungen mit lsoeonazolnitrat,einem Breitspektrum-Antimykotikum aus der Gruppe der Imidazol-Derivate
Schropl F, Travocort/Travogen. 1979 Workshop Proceedings,. Experta medica. Amsterdam

Возникновение на коже сомнительных пятен, которые порой зудят и шелушатся, – серьезный повод обратиться к врачу и проверить наличие дерматологических заболеваний.
Розовый лишай (болезнь Жибера, розеола шелушащаяся, питириаз, питиаз) – острое кожное заболевание со специфичными высыпаниями, своеобразным течением и склонностью к сезонным рецидивам. Проявляется образованием на коже груди, спины, конечностей и других участков тела розовых пятен, расположенных по линиям максимальной растяжимости (линии Лангера). Со временем высыпания становятся похожи на крупные медальоны. С момента обнаружения первой материнской бляшки (крупного пятна) до полного исчезновения симптомов заболевания проходит 30-45 дней.
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
- Воздействие вирусов (герпевирус 7типа и пр.), бактерий и других инфекционных агентов. Это подтверждается тестами, доказывающими присутствие в организме возбудителей. Очень часто кожное заболевание появляется на фоне гриппа, ОРЗ и других инфекций.
- Присоединение аллергических реакций.
- Укусы клопов, вшей и других кровососущих насекомых.
- Сниженная иммунная защита.
- Частые переохлаждения и стрессы.
- Нарушение ЖКТ-функций и обмена веществ.
- Введение вакцин.
Симптомы питириаза

Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
- Общая слабость, увеличение лимфоузлов, повышенная температура тела.
- Образование на теле небольших розоватых, а также розовато-лиловых пятен, имеющих симметричную форму и проступающих по линиям Лангера. Высыпания появляются на спине, конечностях, на груди, на шее, в паху и на других участках тела.
- Появление на коже 2-3 ярко-красных материнских бляшек (их диаметр - 4 см), усеянных чешуйками. Через неделю из этих больших пятен образуются небольшие высыпания-отсевы розового оттенка.
- Пятна-отсевы распространяются по всему телу и увеличиваются в размерах (их диаметр – 1-2 см), могут шелушиться, по форме напоминают медальоны.
- Сильный кожный зуд.
- Повышенная раздражительность.
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
Диагностика питириаза
При обнаружении на кожных покровах подозрительных пятнышек необходимо своевременно обратиться к дерматологу. При визуальном осмотре врач оценивает характер высыпаний, их форму, размеры, расположение на теле и способен поставить правильный диагноз. После дерматоскопии дополнительно проводятся следующие исследования – биохимические анализы крови и мочи, РМП (реакции микропреципитации с антигенами), кожные соскобы с травмированных участков.
Более сложная диагностика проводится, если кожное заболевание длится более шести недель. В этих случаях отделяемое из пораженных очагов отправляют на бакпосев. Поставить правильный диагноз поможет проведение биопсии и последующие гистологические исследования. С целью отличить болезнь Жибера от других типов лишая, токсидермии, псориаза, осложненного сифилиса и других патологий проводится люминесцентная диагностика, проверка соскоба на наличие патогенных грибков, делаются RPR-тесты на сифилис и пр.
Читайте также:

