Стафилококк при экземе на руках
Обновлено: 28.04.2024
ФГБОУ ВО «Курский государственный медицинский университет» Минздрава России, Курск, Россия
ГБОУ ВПО «Курский государственный медицинский университет» Минздрава России, Курск, Россия
Микробиом кожи при микробной экземе
ФГБОУ ВО «Курский государственный медицинский университет» Минздрава России, Курск, Россия
Цель исследования — изучить видовой состав микрофлоры кожи при микробной экземе у взрослых. Материал и методы. Обследованы больные микробной экземой в возрасте от 18 до 90 лет на базе Областного кожно-венерологического диспансера Курска и Белгорода. Основную группу обследованных составили 228 пациентов (132 (57,9%) мужчины и 96 (42,1%) женщин); контрольную — 95 практически здоровых взрослых. Различия по полу и возрасту между исследуемыми группами статистически не значимы. Результаты. У 118 (51,8%) больных патологический процесс на коже носил распространенный характер, у 110 (48,2%) — ограниченный. Исходные значения индекса EASI у всех пациентов колебались в пределах от 4,5 до 26,7 и в среднем составили 18,6. Была установлена положительная корреляция зависимости возраста и течения экземы (r=0,3) у больных в возрасте старше 50 лет. При изучении микрофлоры кожи выявлено нарушение микробиоценоза кожи у больных как по количественным показателям, так и по видовому составу. Из 228 обследованных больных у 226 (99,1%) с очагов поражения выделены стафилококки: у 145 (63,5%) — Staphylococcus aureus, у 100 (43,9%) — St. epidermidis, у 9 (3,9%) — St. saprofytis. У 32 (14%) из 228 больных был высеян Streptococcus pyogenes, у 10 (4,4%) — Propionibacterium, у 11 (4,8%) — Corinebacterium, у 15 (6,5%) — E. coli, у 4 (1,8%) — Proteus, у 5 (2,2%) — Klebsiella. При микологическом обследовании у 29,0±4,1% пациентов с микробной экземой и грибковой колонизацией кожи высевались дрожжевые грибы (38,2%), дерматофиты (31,5%), плесневые грибы (20,4%) и ассоциации нескольких грибов (16%). Пациенты с колонизацией кожи нестафилококковой микрофлорой бактериальной этиологии и их ассоциацией с грибами имели незначительный удельный вес. Полученные данные свидетельствуют о значимых дисбиотических сдвигах микрофлоры кожи при микробной экземе.
ФГБОУ ВО «Курский государственный медицинский университет» Минздрава России, Курск, Россия
ГБОУ ВПО «Курский государственный медицинский университет» Минздрава России, Курск, Россия
Кожа, являясь самым крупным органом тела человека, наиболее подвержена неблагоприятному воздействию внешних и внутренних факторов [1]. Она представляет собой своеобразную экосистему, тесно связанную с внутренней средой организма, его внешним окружением, и является экологической нишей для множества микроорганизмов [2—4]. Микрофлора кожи, с одной стороны, является одним из защитных механизмов организма, а с другой — неисчерпаемым резервуаром возбудителей экзогенных и эндогенных инфекций [1]. Сбалансированное состояние микробиоценоза кожи обеспечивает колонизационную резистентность данного биотопа. Нарушение тех или иных компонентов гомеостаза, включая кожную патологию, изменяет постоянство микросистемы и приводит к дисбактериозу [5, 6]. При длительном воздействии таких неблагоприятных факторов, как прием антибактериальных препаратов, работа на вредном производстве, наличие очагов хронической инфекции и т. д., микрофлора кожи может реагировать количественными и качественными сдвигами в популяциях микроорганизмов. Формируются механизмы патологического микробиоценоза [7, 8].
Данные о специфике распределения видов бактерий на коже человека крайне важны в клинической практике [9]. Показано, что высокой обсемененности кожи микроорганизмами способствуют особенности структуры и функции эпидермального барьера при хронических дерматозах: увеличение трансэпидермальной потери воды (ТЭПВ), изменения функции кислотной мантии, нарушение десквамации и другие факторы. Показано, что стафилококки продуцируют протеиназы, которые могут разрушать корнеодесмосомы. Кроме того, Staphylococcus aureus секретирует сфингозиндеацилазу и глицерофосфолипиды, которые могут влиять на формирование липидных пластов в эпидермисе [10]. В результате этого микроорганизмы, проникшие в кожу, вызывают сначала активацию иммунной системы, а затем и ее перегрузку, приводящую к дисбалансу механизмов регуляции иммунного ответа и неконтролируемым иммунным реакциям.
Экзотоксины разрушают клеточные мембраны, высвобождая входящие в ее состав фосфолипиды, арахидоновую и другие полиненасыщенные жирные кислоты, из которых при участии макрофагов и других клеток иммунной системы начинается бурный синтез простагландинов (простагландиновый каскад) и лейкотриенов. Последние играют важную роль в развертывании аллергических реакций, специфического воспаления, сопровождающегося разрушением клеточных и молекулярных связей с образованием свободных радикалов и гидропероксидов жирных кислот. Формирующийся «порочный круг», называемый окислительным стрессом, приводит к повреждению клеток эпидермиса и развитию хронического воспаления в более глубоких слоях кожи [9, 10].
Микробная сенсибилизация является пусковым, поддерживающим и утяжеляющим фактором у больных экземой. Условия для развития сенсибилизации к микроорганизмам создают также хронические очаги воспаления в миндалинах, корнях кариозных зубов, придаточных пазухах носа, желчном пузыре, придатках матки и т. д. Под влиянием различных экзогенных и эндогенных факторов моновалентная сенсибилизация трансформируется в поливалентную. Процесс сенсибилизации к стафилококкам, стрептококкам и продуктам их жизнедеятельности совершается на фоне сдвигов специфического и неспецифического иммунитета. Снижение титров комплемента, активности лизоцима и фагоцитов свидетельствует о слабости иммунных резервов при высоком сенсибилизирующем действии кокковой микрофлоры. Способность микробов проявлять аллергизирующие свойства особенно усиливается при нервно-эндокринных регуляторных сдвигах, обменных нарушениях и сенсибилизации к аутоантигенам кожи.
Необходимо отметить, что сенсибилизирующая активность у микотических аллергенов, как правило, более выражена по сравнению с бактериальными. Так, связь между аллергическими заболеваниями и хроническим дерматомикозом была описана более 80 лет назад. Однако только в течение последних двух десятилетий было получено значительное количество данных, свидетельствующих о наличии связи между дерматомикозом и аллергическими заболеваниями. Несмотря на то что проявления аллергического характера развиваются только у небольшого числа пациентов, страдающих хроническим дерматомикозом, аллергические заболевания у таких больных могут иметь серьезный характер и часто требуют лечения противогрибковыми препаратами [11]. Таким образом, существует необходимость комплексного обследования пациентов с экземой и разработки мероприятий, направленных на оптимизацию оказания медицинской помощи этому контингенту больных.
Цель исследования — изучение видового состава микрофлоры кожи при микробной экземе у взрослых.
Материал и методы
Обследование проводили на базе Областного кожно-венерологического диспансера Курска и Белгорода. Больные микробной экземой (n=228) в возрасте от 18 до 90 лет составили основную группу обследованных, из них мужчин было 132 (57,9%), женщин — 96 (42,1%); контрольную группу — 95 практически здоровых взрослых без аллергически измененной реактивности и очагов хронической инфекции в организме. Различия по полу и возрасту между обследуемыми группами статистически не значимы. Основным показателем тяжести течения микробной экземы был дерматологический индекс EASI с дополнительным критерием оценки гнойничкового компонента в очагах (от 0 до 3 баллов). Изучение микробного биоценоза кожи проводили культуральным методом (согласно приказу М.З. России № 535/1998). Количественную обсемененность материала микрофлорой устанавливали по числу колониеобразующих единиц (КОЕ) и определяли показатель микробной обсемененности кожи (КОЕ/чашка). Статистический анализ данных осуществлялся с помощью программы электронных таблиц Microsoft Excel.
Результаты
В группе обследованных больных микробная экзема чаще встречалась у лиц 18—40 лет и старше 50 лет. В возрастных группах от 18 до 40 лет и старше 60 лет женщины болели намного чаще, чем мужчины, в 41 год — 50 лет — напротив, мужчины. В возрасте 51 года — 60 лет заболеваемость у мужчин и женщин была примерно одинаковой.
У наблюдавшихся нами больных с микробной экземой типичную и варикозную формы выявили у 115 (50,4%) и 58 (25,4%) пациентов, паратравматическую — у 35 (15,4%). У большинства больных (n=105, или 46,1%) отмечено обострение хронической микробной экземы, у 92 (40,4%) — подострое течение. В анамнезе эти больные перенесли различные варианты терапии. Наиболее часто микробной экземой болели рабочие (металлургического производства, строители, каменщики, сельскохозяйственные), студенты, служащие, домохозяйки и пенсионеры — с одинаковой частотой. Типичный вариант дерматоза чаще отмечали у молодежи, реже у рабочих, служащих и домохозяек; варикозный — у пенсионеров, что обусловлено наличием возрастных изменений и фоновой патологии. У большинства больных течение микробной экземы было хронически-рецидивирующим. Количество обострений достигало в среднем 2,8 за 1 год.
Следует отметить, что обострения аллергодерматоза чаще отмечались у больных с типичной формой микробной экземы по сравнению с варикозной и паратравматической.
У 118 (51,8%) больных патологический процесс на коже носил распространенный характер, у 110 (48,2%) — ограниченный.

Очаги микробной экземы преобладали на кистях (39,2%), ягодицах и голенях (по 24,3%), предплечьях (21,6%) и лице (18,9%); реже — на стопах (13,5%) и бедрах (12,2%). Типичная локализация на открытых участках кожного покрова (лицо, шея, кисти, стопы) была у 75,9% больных. Верхние конечности вовлекались в процесс чаще, чем нижние (73% против 56,8%). В ходе исследования был проведен анализ зависимости индекса EASI с дополнительным критерием оценки гнойничкового компонента от пола и возраста пациентов (см. таблицу). Взаимосвязь индекса EASI у больных микробной экземой с полом и возрастом Примечание. * — r=0,3 Исходные значения индекса EASI у всех пациентов колебались в пределах от 4,5 до 26,7 и в среднем составили 18,6.
Была установлена положительная корреляция возраста и течения экземы (r=0,3) у больных старше 50 лет. Наиболее тяжелое течение отмечалось у больных от 51 года до 60 лет (индекс EASI 25,12±0,26) и от 61 года до 90 лет (индекс EASI 32,49±2,16). Сопутствующие заболевания внутренних органов имели 157 больных; вредные привычки (употребление алкоголя, курение) — 86 (37,7%). При изучении микрофлоры кожи выявлено нарушение микробиоценоза кожи как по количественным показателям, так и по видовому составу. Из 228 обследованных больных у 226 (99,1%) с очагов поражения выделены стафилококки: у 145 (63,5%) Staphylococcus aureus, у 100 (43,9%) St. epidermidis, у 9 (3,9%) St. saprofytis. У 32 (14%) из 228 больных был высеян Streptococcus pyogenes, у 10 (4,4%) — Propionebacterium, у 11 (4,8%) — Corinebacterium, у 15 (6,5%) — E. coli, у 4 (1,8%) — Proteus, у 5 (2,2%) Klebsiella. У 150 (65,8%) больных высевали монокультуры микроорганизмов, у 78 (34,2%) — ассоциации.
У 144 (63,1%) больных наблюдалась повышенная обсемененность микрофлорой (от 21 до 100 КОЕ на чашку, у здоровых людей до 20 КОЕ на чашку), у 52 (22,8%) — отмечен очень высокий уровень обсемененности (сплошной рост колоний). Интенсивность обсеменения микрофлоры в очагах поражения в среднем составила 84,3±7,3 КОЕ на чашку, что значительно превышало аналогичный показатель у здоровых людей (15,5±2,1; р<0,001).
При анализе полученных данных было установлено, что в очагах поражения при микробной экземе отмечается значительный рост грамположительной кокковой микрофлоры, представленной в основном Staphylococcus, в меньших количествах Streptococcus.
Плотность грамотрицательных бактерий в зоне поражения также значительно возрастала. Численность других грампозитивных бактерий несколько снижалась, но без достоверных различий. Численность условно-патогенных возбудителей и грамотрицательных палочек значительно возрастала. Таким образом, патогенные микроорганизмы S. aureus и S. pyogenes вытесняют представителей резидентной микрофлоры (S. epidermidis, Corynebacterium sрp.), что свидетельствует об участии патогенной микрофлоры в кожном процессе. Результаты проводимого микологического обследования показали, что у 29,0±4,1% пациентов с микробной экземой и грибковой колонизацией кожи высевались дрожжевые грибы (38,2%), дерматофиты (31,5%), плесневые грибы (20,4%) и ассоциации нескольких грибов (16%). Пациенты с бактериальной колонизацией кожи нестафилококковой микрофлорой и ассоциацией бактерий с грибами имели незначительный удельный вес в структуре обследованных пациентов (16% от числа всех пациентов).
Грибковая инфекция играет важную роль в поддержании хронического инфекционного и аллергического воспалительного процессов в коже при экземе, участвуя в патогенезе заболевания путем дополнительной активации дермальных лимфоцитов, развития сенсибилизации. Вследствие этого микотическая инфекция при экземе не только вызывает грибковые поражения кожи, но и способствует микотической сенсибилизации организма пациентов. Установлено, что изолированная стафилококковая колонизация кожи чаще выявляется у пациентов более молодого возраста (от 18 до 25 лет) и характеризуется среднетяжелым течением. В возрасте 26—50 лет и 51 года — 90 лет у пациентов чаще высевают стафилококки в сочетании с грибами, что утяжеляет течение экземы и обусловливает увеличение площади кожного поражения.

Современный пациент ожидает от лечения микробной экземы не только быстрого облегчения воспалительных и субъективных симптомов заболевания, сокращения сроков лечения, но также удобного и приятного терапевтического воздействия, не ограничивающего его социальную и профессиональную активность и, как следствие этого, существенного улучшения качества жизни. Поэтому в современной клинической практике значительно возросли требования к тактике ведения пациентов с микробной экземой. В соответствии со «Стандартом медицинской помощи больным с экземой» и на основании практического клинического опыта можно рекомендовать обследование пациентов для выявления очагов хронической инфекции и комплексную терапию (см. рисунок). Тактика ведения больных с микробной экземой.
Препарат Акридерм ГК (бетаметазон + гентамицин + клотримазол) может быть рекомендован для лечения микробной экземы, протекающей как хронически (мазь), так и с островоспалительными явлениями (крем). Лекарственные формы препарата Акридерм ГК в виде крема и мази позволяют лечить экзему с различной локализацией. Длительность применения препарата под контролем врача может составлять от 7 до 14 дней. Акридерм ГК (бетаметазон + гентамицин + клотримазол) производят в России, что является важным в рамках импортозамещающих программ.
Результаты многочисленных отечественных исследований [12—18] показали, что Акридерм ГК обладает высокой терапевтической эффективностью при лечении дерматозов, осложненных бактериальной и микотической инфекцией. Препарат хорошо переносится пациентами, не вызывает побочных эффектов и осложнений, удобен в применении, не пачкает одежду, не имеет запаха. Появление широкого спектра современных ГКС в дерматологической практике существенно облегчает работу врача и обеспечивает более высокое качество жизни пациентам. Акридерм ГК — высокоэффективный препарат для лечения инфекционных дерматозов, осложненных экзематизацией, и хронических воспалительных заболеваний, течение которых отягощается присоединением грибково-бактериальной инфекции. Препарат оказывает быстрый противовоспалительный эффект и обеспечивает высокий уровень микологического и бактериального излечения [15].
Сведения об авторах
Монетовидная экзема (нуммулярная экзема) – зудящий хронический дерматит, являющийся разновидностью микробной экземы. Клинически проявляется высыпанием округлых ярко-красных монетовидных бляшек с чёткими границами, возвышающихся над здоровой кожей, ограниченных краевой каймой из эпителиальных клеток – остатков вскрывшихся везикул. Процесс сопровождается зудом, появляются расчёсы, присоединяется вторичная инфекция, образуются корки. Монетовидную экзему диагностируют клинически, при подозрении на инфекционную составляющую проводят микробиологическое исследование эпидермальных мазков. Лечение десенсибилизирующее, противовоспалительное.
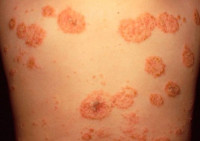
Общие сведения
Монетовидная экзема – разновидность микробной экземы неясной этиологии, характеризующаяся генерализированными округлыми зудящими очагами. Заболевание широко распространено в дерматологии, составляет около 10% от общего количества дерматозов. У пациентов с ослабленной иммунной системой доля патологии возрастает. Возможно, это связано с тем, что монетовидная экзема полиэтиологична, но всегда имеет инфекционную составляющую, оказывающую негативное влияние на состояние иммунной системы. Кроме того, у больных монетовидной экземой выявляется предрасположенность к нарушениям иммунной регуляции и сопутствующим заболеваниям желудочно-кишечного тракта, в котором расположено около 80% иммунных клеток.
Дерматит одинаково часто встречается у мужчин и у женщин. Может диагностироваться в любом возрасте, пик заболеваемости приходится на период 30-50 лет. Расовая предрасположенность и эндемичность не выявляются. Монетовидная экзема развивается в любое время года, обостряется в период ОРВИ и ОРЗ. Заболевание является разновидностью экземы и входит в группу микробных экзем. Свое название патология получила из-за небольших округлых очагов, по форме напоминающих монеты. Современные дерматологи считают, что при данной форме экземы нарушено клеточное и гуморальное звено иммунитета, что заставляет сенсибилизированную кожу в ответ на действие любого антигена отвечать локальным иммунным воспалением в виде монетовидных очагов.

Причины монетовидной экземы
Любая форма экземы гетерогенна. Факторами, способствующими развитию монетовидной экземы, являются тонзиллит, кариес, гипергидроз, туберкулёз, некорректно принимаемые лекарственные препараты, соматические заболевания и стрессы, которые на фоне наследственной предрасположенности снижают иммунитет организма и вызывают развитие патологического процесса. Однако полной ясности в этиологии заболевания нет. Поскольку монетовидная экзема является разновидностью микробной экземы, причиной поражения кожи считаются бактерии, к которым сенсибилизирован организм.
Кожа при монетовидной экземе постоянно находится в состоянии готовности к активному взаимодействию с чужеродным антигеном. Особенностью такой аллергизации является постепенный переход от моновалентности к поливалентности. Вначале кожа даёт реакцию на один антиген, а со временем начинает реагировать на множество раздражителей. Вероятно, это происходит из-за наследственной предрасположенности. Генетика определяет мультифакторное наследование с выраженной экспрессивностью и пенетрантностью генов. Если болен один из родителей, вероятность развития экземы у ребёнка составляет 40%, если оба – 60%. Большую роль в возникновении монетовидной экземы играет несостоятельность пищеварительного тракта с ферментопатиями, дискинезиями и нарушенными мембранными барьерами, приводящими к прямому попаданию в организм чужеродных антигенов в виде нерасщеплённых, не до конца переваренных белков.
Иммунный механизм развития экзематозного процесса заключается в возникновении аллергической реакции антиген-антитело на уровне эпидермиса и дермы. В эпидермисе присутствуют эпителиальные клетки – кератиноциты. В дерме преобладают лимфоциты и тучные клетки. Лимфоидная популяция, состоящая из Т-хелперов и Т-киллеров, начинает процесс сенсибилизации наследственно аллергизированной кожи. Кератиноциты, выполняющие роль иммунорегуляторов, немедленно экспрессируют МНС II класса, которые обеспечивают взаимодействие между Т-лимфоцитами и макрофагами в процессе иммунного ответа. Избыток антител деструктирует кожу, иммунные реакции переходят в разряд аутоиммунных.
Вовлечение в процесс эпидермиса приводит к нарушению его защитной функции, облегчает проникновение в дерму инфекционного начала, которое дополнительно сенсибилизирует кожу, вызывает воспаление, повреждает клетки эпидермиса и дермы. Дермальные и эпителиальные клетки начинают вырабатывать цитокины и медиаторы, усугубляющие воспаление и сенсибилизацию сверхчувствительной кожи. Начинает преобладать стадия экссудации. Эпидермис и дерма отекают, сосуды дермы компенсаторно расширяются. Клинически это проявляется красной эритемой, на поверхности которой возникает полиморфная сыпь.
Симптомы монетовидной экземы
Типичная клиника монетовидной экземы отличается появлением розовой эритемы на фоне неизменённой кожи. Элемент имеет овальную форму, напоминает пятак диаметром до 3 см с чёткими очертаниями, возвышается над уровнем здоровой кожи. Появление пятна сопровождается невыносимым зудом. Типичное расположение эритемы – кожа конечностей.
Почти сразу на поверхности гиперемированного пятна возникают первичные элементы сыпи: серозные буллы, папулы и узелки, отражающие картину истинного экзематозного полиморфизма. Зуд заставляет больных расчёсывать воспалённую поверхность, в результате образуются экскориации, покрывающиеся геморрагическими корками. Одновременно уже существующие везикулы вскрываются, обнажая эрозивные поверхности, присоединяется вторичная инфекция. Оставшиеся и вновь подсыпающие везикулы трансформируются в пустулы и тоже вскрываются, образуя эрозии с гнойными «жирными» корками. Папулы сливаются между собой, формируют бляшки, по периметру которых отчётливо заметна фестончатая кайма из остатков эпителиальных клеток.
Высыпания могут распространяться на туловище и ягодичную область. При этом высыпавшие буллы вскрываются, оставляя открытые эрозивные поверхности, сочащиеся серозной жидкостью. Начинается процесс мокнутия. Крупные эрозии объединяются между собой, новые подсыпания не появляются, острота процесса понемногу снижается. «Серозные колодцы» подсыхают, на их поверхности образуются толстые жёлтые корки. Если в процесс вмешивается стафилококковая инфекция, при надавливании из-под таких корок выделяется гной.
В отличие от папул бляшки не сливаются, но стафилококк может обсеменить их периметр пустулами. При травматизации такого элемента происходит распространение процесса «отсевами» аллергидов, состоящих из вторичных булл, эритем и узелков. Вторичные аллергиды, объединяясь, образуют мокнущие эрозии. При дальнейшем распространении процесса и усугублении тяжести воспалительного компонента наблюдается ухудшение общего состояния пациента. При стихании воспалительных явлений кожа подсыхает, на ней могут появляться трещины. При частом чередовании ремиссий и обострений возможна трансформация монетовидной экземы в истинную.
Диагностика монетовидной экземы
Диагностика монетовидной экземы не вызывает затруднений. Диагноз выставляется дерматологом на основании клинической картины и данных анамнеза. С учётом сопутствующей патологии обязательно назначается стандартное лабораторное обследование: ОАК, ОАМ, биохимия. Пациенты консультируются гастроэнтерологом, неврологом, аллергологом, эндокринологом.
Гистопатология нетипична, морфологическое исследование осуществляется только для дифференциальной диагностики. Осложнённые формы требуют проведения иммуноферментного и аллергологического исследования сыворотки крови на антитела (специфические IgE/IgG, общий IgE). При подозрении на присоединение инфекции назначают микробиологические исследования эпидермальных мазков. При вторичном инфицировании проводят культуральное исследование с целью идентификации возбудителя и определения его чувствительности к антибиотикам. Дифференцируют монетовидную экзему с дерматитами, псориазом, чесоткой и дерматомикозами.
Лечение и профилактика монетовидной экземы
Монетовидная экзема – один из самых резистентных к терапии дерматитов. Целью лечения является достижение стойкой ремиссии. Прежде всего, необходимо санировать очаги хронической инфекции, откорректировать соматическую патологию, нормализовать работу нервной, эндокринной и пищеварительной систем.
Для снятия стресса используют седативные средства (лучше – на основе природных компонентов), применяют транквилизаторы, антидепрессанты, нейролептики, фиточаи и травяные настои. Десенсибилизацию организма проводят путем внутривенных вливаний солей натрия и кальция. Назначают десенсибилизирующие препараты. В осложнённых случаях показаны топические стероиды (по индивидуальным схемам короткими курсами), антибактериальные препараты, дезинтоксикационные и плазмозамещающие средства. Для предупреждения обострения назначают курс гистаглобулина. Дополнительно возможно использование витаминотерапии, препаратов очищенной серы и ферментов, улучшающих работу пищеварительного тракта. Для профилактики дисбактериоза показаны бифидосодержащие и лактосодержащие средства.
Тактика наружного лечения зависит от степени тяжести процесса. При выраженном мокнутии хороший результат дают гормональные аэрозоли, влажно высыхающие повязки, противовоспалительные примочки, антибактериальные и вяжущие препараты на основе цинка. При стихании процесса применяют мази с топическими стероидами, антибактериальными и антисептическими средствами. Топические стероиды эффективны и при зуде. Пиодермические наслоения лечат антибактериальной терапией внутрь и наружно в зависимости от распространённости поражения кожного покрова. Хороший эффект даёт УФО, ПУВА-терапия, фотофорез, ультрафонофорез, УВЧ-терапия, магнито-, озоно-, оксигенотерапия, иглорефлексотерапия, лечебные грязи, аппликации парафина. В тяжёлых случаях подключают гемосорбцию и плазмаферез.
Профилактика заключается в соблюдении режима питания с исключением потенциальных аллергенов. Следует ограничить контакты с косметическими средствами и бытовой химией, носить бельё из натуральных тканей, регулярно наблюдаться у дерматолога. Прогноз зависит от тяжести патологии и в целом рассматривается как относительно благоприятный с учётом нарушения качества жизни.
Мокнущая экзема — это острая форма экземы, которая протекает с выраженным экссудативным компонентом. Она проявляется отечностью, гиперемией кожи, образованием множественных везикулярных высыпаний и эрозий, сливающихся в очаги мокнутия. Для диагностики дерматоза проводится комплексное лабораторное обследование, гистологическое исследование биоптатов пораженных участков кожи, консультации смежных специалистов. Для купирования острой формы мокнущей экземы показано местное применение вяжущих препаратов, системное лечение антигистаминными, гипосенсибилизирующими, противовоспалительными средствами.
МКБ-10
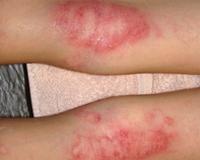
Общие сведения
Экзема — самое распространенное кожное заболевание, на долю которого приходится 25-40% всех кожных патологий. Термин «мокнущая экзема» не используется в официальных классификациях, поскольку он отражает один из этапов островоспалительной кожной реакции, которая возникает при острой стадии различных клинических форм патологического процесса. Лечение дерматоза представляет сложную задачу ввиду хронического течения, частых рецидивов, сложного этиопатогенеза, поэтому болезнь не теряет своей актуальности в практической дерматологии.

Причины
Конкретные этиологические факторы болезни до сих по не установлены. Согласно современной общепринятой концепции, мокнущая экзема представляет собой мультифакториальное кожное поражение, протекающее с нарушениями функций эпидермиса. Она развивается при сочетании эндогенных и экзогенных провоцирующих факторов, основными из которых являются следующие:
- Генетическая предрасположенность. Если патология диагностирована у одного из родителей, риск заболеть составляет 40%, при наличии заболевания у обоих родителей — повышается до 50-60%. Отягощенная наследственность проявляется определенными генами HLA, которые контролируют иммунный ответ.
- Экзогенные факторы. Заболевание провоцируется негативным воздействием химических веществ (бытовая химия, профессиональные вредности), физических факторов (повышенная инсоляция, температурные перепады), аллергизацией при употреблении некоторых продуктов питания, лекарственных препаратов.
- Инфекционно-аллергические факторы. Дерматоз может возникать при попадании в организм бактериальных или грибковых агентов извне. Нередко он начинается на фоне хронических очагов инфекции, особенно при отсутствии адекватного лечения. Во втором случае появления экзематозных симптомов вызвано хронической сенсибилизацией организма к антигенным детерминантам микробов.
- Неврологические нарушения. Функциональные нервные расстройства с преобладанием парасимпатических влияний повышают вероятность появления мокнущих высыпаний. Патология периферических нервов, сопровождающаяся ухудшением микроциркуляции, провоцирует возникновение клинических симптомов в пораженной зоне.
- Соматические заболевания. Стимулируют развитие кожного поражения и отягощают его течение при несоблюдении схемы лечения многие патологии внутренних органов: желудочно-кишечного тракта, панкреатобилиарной системы, мочевыделительной системы. Важная роль отводится нейроэндокринным нарушениям, метаболическим расстройствам, возникающим вследствие поражения желез внутренней секреции.
Патогенез
Основной патогенетический компонент мокнущей экземы — иммунное воспаление в коже, протекающее по типу реакции замедленного типа. В его формировании выделяют 4 предрасполагающих фактора: нарушения клеточного и гуморального иммунитета, сенсибилизация к эндо- или экзоантигенам, изменение функции ЦНС, генетически обусловленные особенности иммунного ответа.
Образование типичных мокнущих поражений кожного покрова связывают с дисфункцией Т-лимфоцитов, которые выделяют в ткани провоспалительные вещества: интерлейкины, интерферон, фактор некроза опухолей. Одновременно усиливается выброс лейкотриенов, простагландинов, гистамина, что завершается острой воспалительной реакцией с преобладаем экссудативного компонента.
В патогенезе дерматоза немаловажную роль играют иммунологические расстройства, ассоциированные с конкретными антигенами главного комплекса гистосовместимости. У пациентов снижается активность Т-лимфоцитов хелперов и супрессоров, что проявляется угнетением иммунологической реактивности. Вследствие этого происходит активация хронической инфекции, замедляется выведение антигенов из организма.
Также в механизме развития мокнущей экземы выделяют снижение активности неспецифических защитных факторов — комплемента, лизоцима, фагоцитов. При этом повышается риск присоединения вторичной инфекции, осложненного течения болезни. Отягощает ситуацию аллергическая перестройка организма, из-за которой кожа приобретает повышенную поливалентную чувствительность к антигенам.
Классификация
На сегодня отсутствует общепринятая систематизация, что обусловлено разнообразием клинических вариантов патологии, разными точками зрения экспертов на причины и механизмы формирования дерматоза, подбор схем лечения. Практикующие дерматологи используют несколько вариантов классификации, при которых учитываются следующие признаки:
- По течению процесс бывает острым, подострым, хроническим.
- По клиническим проявлениям болезнь подразделяется на истинную, микробную, детскую, профессиональную, варикозную формы.
- По классификации Хорнштейна существует экзогенная, эндогенная, дисрегуляторная экзема.
- По классификации Американской академии дерматовенерологии выделяются конкретные нозологические единицы дерматоза (астеатотическая экзема, нумулярный дерматит, белый питириаз и т. д.).
Симптомы мокнущей экземы
Мокнущая экзема манифестирует покраснением и отечностью кожи с последующим появлением высыпаний в виде мелких пузырьков. При механическом воздействии или самопроизвольно везикулы лопаются, обнажая эрозии с интенсивным мокнутием. Характерным симптомом острой формы дерматоза являются «серозные колодцы» — эрозии, из глубины которых выделяется прозрачная или слегка желтоватая жидкость.
Постепенно мокнущие поверхности подсыхают с образованием тонких корок. Одновременно с этим на пораженных участках могут появляться папулы — мелкие розовые узелки, пустулы со стерильным содержимым. Присутствие на кожном покрове различных морфологических элементов называется истинным полиморфизмом сыпи, этот признак считается типичным для истинной (идиопатической) экземы, не встречается при других формах дерматоза.
Из субъективных ощущений без лечения на первое место выходит сильный кожный зуд, вследствие которого больные расчесывают кожу до крови, усугубляя течение процесса. Зачастую в результате интенсивного зуда возникают нарушения работоспособности, раздражительность, сон становится прерывистым и не снимает усталость. Обширные мокнущие эрозии сопровождаются болезненностью, которая усиливается при соприкосновении пораженной кожи с одеждой.
В клинической картине мокнущего дерматоза выделяют особенности, связанные с конкретной формой. Истинная экземы характеризуется симметричным расположением элементов с их локализацией на коже туловища, верхних и нижних конечностей. Для микробного поражения типичны асимметричные очаги мокнущих высыпаний на нижних конечностях. При детской форме очаги мокнутия имеют блестящую, гиперемированную поверхность.
Осложнения
В периоде мокнутия пораженная кожа представляет открытую раневую поверхность, которая становится хорошими входными воротами для патогенных микроорганизмов. Поэтому самым распространенным осложнением в остром периоде без лечения является присоединение вторичной бактериальной инфекции, наиболее часто вызванной стафилококками или стрептококками. В тяжелых случаях возникает флегмона, регионарный лимфаденит.
У больных с длительным стажем патологии мокнущие элементы и расчесы приводят к утолщению кожи, усилению кожного рисунка, гиперпигментации, повышенной сухости. Такие дерматологические изменения приносят дискомфорт, поскольку кожа теряет эластичность, формируется значимый косметический дефект, что особенно беспокоит женщин.
Диагностика
Данные анамнеза и кожные проявления дерматоза дают врачу-дерматологу ценную информацию для постановки диагноза и выбора лечения. Наличие множественных эрозий, серозного отделяемого, сероватых корок является подтверждением мокнущей стадии экземы. В сомнительных случаях, а также для выявления возможных первопричин болезни показаны:
- Гистологический анализ. На мокнущей стадии в биоптатах кожи определяется спонгиоз, мелкие везикулы, внутриклеточный отек эпидермиса. В структуре дермы наблюдается лимфоидно-клеточная инфильтрация вокруг сосудов, расширение поверхностной сети капилляров.
- Анализы крови. Для подтверждения инфекционно-аллергической этиологии измеряется уровень иммуноглобулина Е, производится аллергологическое исследование для обнаружения антител к специфическим антигенам. Чтобы оценить общее состояние здоровья, назначается клинический, биохимический анализ крови.
- Микробиологические исследования. При подозрении на микробную экзему, осложнении процесса вторичной инфекцией необходим бакпосев отделяемого кожных элементов. По его результатам устанавливают точный вид патогенного возбудителя, чувствительность к антибактериальным препаратам, подбирают подходящее для лечения средство.
- Консультации специалистов. Если при первичной диагностике у человека присутствуют признаки поражения внутренних органов, которые потенциально могли стать провоцирующим фактором мокнущего дерматоза, дальнейшее обследование и лечение проводится с участием профильных врачей. Чаще всего требуется помощь гастроэнтеролога, психоневролога, эндокринолога.
Лечение мокнущей экземы
Системная терапия
Терапия мокнущей экземы подбирается индивидуально с учетом предположительных причин развития заболевания, степени тяжести клинических проявлений, наличия у больного сопутствующих патологий или осложнений. Для уменьшения сенсибилизации организма больным рекомендуется соблюдать гипоаллергенную диету, из которой исключают жирные сорта рыбы и мяса, устрицы и другие морепродукты, кофе и какао-продукты, цитрусовые, томаты, бобовые.
Если обострение болезни связано с воздействием экзогенных факторов, их устранение является необходимым условием для успешности лечения. Учитывая конкретную ситуацию, пациентам может потребоваться сменить место работы, исключить бытовые аллергены, переехать в более подходящие климатические условия. Комплексное лечение мокнущего аллергодерматоза требует применения ряда препаратов:
- Антигистаминные средства. Для ликвидации кожного зуда в острой фазе применяются гистаминоблокаторы первого поколения, а после купирования симптоматики возможно продолжение лечения медикаментами второго и третьего поколения.
- Десенсибилизирующие препараты. Используются растворы кальция, натрия тиосульфат. Лечение уменьшает проницаемость сосудов, оказывает противовоспалительный эффект, нормализует метаболические реакции в дерме.
- Стабилизаторы клеточных мембран. Чтобы усилить эффективность антигистаминных препаратов, показано лечение стабилизаторами мембран тучных клеток. Некоторые авторы советуют применять полиненасыщенные жирные кислоты омена-3 для нормализации структуры мембран клеток.
- Глюкокортикостероиды. При генерализованных формах мокнущей экземы, отсутствии эффекта от других вариантов лечения применяются гормоны в режиме пульс-терапии или длительного приема.
- Иммунокорригирующие средства. Рациональная иммунокоррекция назначается для облегчения состояния при непрерывно рецидивирующей форме мокнущей экземы. Лечение включает препараты тимуса, стимуляторы лейкопоэза.
- Антибиотики. Лечение антибактериальными средствами требуется при микробной форме дерматоза и доказанной инфекционно-аллергической природе болезни.
Поскольку в патогенезе мокнущей экземы играют роль различные соматические нарушения, лечение включает коррекцию этих патологий. Чтобы нормализовать работу пищеварительного тракта, целесообразно использовать заместительную ферментную терапию, пробиотики и синбиотики, витаминно-минеральные комплексы. Чтобы сбалансировать состояние центральной нервной системы, в схему лечения включаются легкие седативные средства, по отдельным показаниям назначаются транквилизаторы, антидепрессанты.
Местная терапия
В фазе мокнутия используются примочки с вяжущими препаратами, которые уменьшают экссудацию, способствуют более быстрому появлению корочек и регрессу болезни. В острой стадии назначаются ежедневные процедуры длительностью 1-1,5 часа, которые предполагают постоянную смену повязок по мере их подсыхания. Затем переходят к нанесению мазей с топическими кортикостероидами, антисептиками, ингибиторами кальциневрина.
Из физиотерапевтических методов лечения наибольшую результативность показывает селективная ультрафиолетовая терапия, во время которой облучение проводится светом узкого диапазона (311 нм). Также выполняется низкоинтенсивное лазерное облучение красного или инфракрасного спектра, электропунктура биологически активных точек, локальная гипертермия. На этапе ремиссии хороший эффект дает озонотерапия, бальнеотерапия, пелоидотерапия.
Прогноз и профилактика
Правильное лечение мокнущей острой экземы дает возможность быстро купировать кожную симптоматику и улучшить состояние пациентов в целом, поэтому прогноз благоприятный. Спустя 5-6 дней интенсивной терапии уменьшается выраженность зуда, сокращается объем кожных поражений, а выздоровление в неосложненных случаях наступает спустя 3-4 недели. Менее оптимистичный прогноз при развитии экземы у страдающих иммуносупрессией, хроническими патологиями.
Профилактика болезни предполагает соблюдение личной гигиены, исключение типичных пищевых, бытовых и профессиональных аллергенов. Пациентам с экземой в ряде случаев помогает молочно-растительная диета. Обязательными превентивными мерами являются лечение сопутствующих расстройств и правильный уход за кожей тела: применение смягчающих кремов, мягких очищающих продуктов, избегание массажа сухой щеткой и других агрессивных воздействий.
2. Экзема в практике семейного врача: клинические формы, дифференциальный диагноз, лечение/ Е.А. Бардова// Клиническая иммунологии, аллергологии, инфектологии. — 2013. — №1.
Микробная экзема — это клиническая разновидность экземы, которая имеет вторичный характер и развивается на участках микробного или грибкового поражения кожи. Заболевание характеризуется присоединением характерных для экземы воспалительных изменений к симптомам уже имеющегося фонового заболевания. Диагностика микробной экземы направлена на выявление возбудителя путем бакпосева отделяемого элементов экземы или соскоба на патогенные грибы. Лечение включает терапию имеющегося заболевания, применение противомикробных средств, общее и местное лечение экземы.
МКБ-10
Общие сведения
По данным различных авторов, микробная экзема составляет от 12% до 27% всех случаев заболевания экземой. Она развивается в местах хронически протекающей пиодермии: вокруг трофических язв, плохо заживающих послеоперационных или посттравматических ран, свищей, ссадин. Микробная экзема может возникнуть на участках варикозного расширения вен и лимфостаза, а также при длительно текущих грибковых заболеваниях кожи.
Причины
Наиболее часто возбудителем, выявляемым при микробной экземе, является β-гемолитический стрептококк. Однако развитие микробной экземы может быть связано с эпидермальным или золотистым стафилококком, протеем, клебсиеллой, нейссерией гонореи или менингита, грибами Candida и другими возбудителями. Фоновое заболевание (варикозная болезнь, лимфедема) значительно снижает барьерную функцию кожи, а хроническое воздействие микробных агентов вызывает сенсибилизацию организма и возникновение аутоиммунных реакций. Совместно эти процессы приводят к развитию микробной экземы.
Симптомы микробной экземы
Участок поражения кожи при микробной экземе чаще всего располагается в области нижних конечностей. Он представляет собой крупные очаги острого воспалительного изменения кожи с расположенными на них серозными и гнойными папулами, пузырьками (везикулами), мокнущими эрозиями. Очаги характеризуется крупнофестончатыми краями. Они сливаются между собой и не имеют разделяющих их участков здоровой кожи. Высыпания, как правило, сопровождаются значительным зудом. Воспалительные очаги микробной экземы покрыты большим количеством гнойных корок. Они имеют тенденцию к периферическому росту и окружены участком отторгающегося рогового слоя. На видимо здоровой коже вокруг участка поражения наблюдаются отдельные пустулы или очаги шелушения — отсевы микробной экземы.
Клиническая дерматология выделяет несколько разновидностей микробной экземы: нуммулярную, варикозную, посттравматическую, сикозиформную и экзему сосков.
- Монетовидная экзема (нуммулярная или бляшечная) характеризуется округлыми очагами поражения размером 1-3 см с четкими краями, гиперемированной и отечной мокнущей поверхностью, покрытой слоями серозно-гнойных корок. Обычная локализация монетовидной экземы — кожа верхних конечностей.
- Варикозная микробная экзема развивается при варикозном расширении вен с явлениями хронической венозной недостаточности. Факторами, способствующими возникновению микробной экземы, могут быть инфицирование трофической язвы, травматизация кожи в зоне варикоза или ее мацерация при перевязках. Для этой формы заболевания характерен полиморфизм элементов, четкие границы очага воспаления и умеренно выраженный зуд.
- Посттравматическая экзема развивается вокруг участков травмирования кожного покрова (раны, ссадины, царапины). Она может быть связана со снижением защитных реакции организма и замедлением процессов заживления.
- Сикозиформная микробная экзема в некоторых случаях может развиться у пациентов с сикозом. Для данного вида микробной экземы характерны мокнущие и зудящие очаги красного цвета, имеющие типичную для сикоза локализацию: борода, верхняя губа, подмышечные впадины, лобковая область. При этом воспалительный процесс часто выходит за границы оволосения.
- Экзема сосков возникает у женщин при частом травмировании сосков в период грудного вскармливания или при их постоянном расчесывании у пациенток с чесоткой. В области сосков формируются яркие четко отграниченные очаги красного цвета с мокнутием и трещинами. Поверхность их покрыта корками. Наблюдается сильный зуд. Экзема сосков, как правило, отличается упорным течением процесса.
Осложнения
Неадекватная терапия микробной экземы или травмирующие воздействия на очаги поражения могут привести к появлению вторичных высыпаний аллергического характера. Такие высыпания отличаются полиморфизмом и бывают представлены красно-отечными пятнами, везикулами, пустулами и папулами. При прогрессировании процесса эти высыпания сливаются, формируя участки мокнущих эрозий, и распространяются на ранее здоровые участки кожи. Таким образом микробная экзема трансформируется в истинную.
Диагностика
Вторичный характер экземы, ее развитие на фоне варикоза, стрептодермии, кандидоза, участков инфицирования или травмирования кожи позволяют врачу-дерматологу предположить микробную экзему. Для определения возбудителя и его чувствительности к антибактериальной терапии проводят бактериологический посев отделяемого или соскоба с участка поражения кожи. При подозрении на грибковый характер инфекции берут соскоб на патогенные грибы.
В сложных диагностических ситуациях может быть проведено гистологическое исследование биоптата, взятого из очага микробной экземы. При исследовании препарата определяется отек дермы, спонгиоз, акантоз, образование пузырей в эпидермисе, выраженная лимфоидная инфильтрация с присутствием плазмоцитов. Дифференциальный диагноз микробной экземы проводят с другими видами экземы, псориазом, дерматитами, первичным ретикулезом кожи, доброкачественной семейной пузырчаткой и др.
Лечение микробной экземы
В случае микробной экземы лечение в первую очередь направлено на устранение очага хронической инфекции и терапию фонового заболевания. В зависимости от этиологии заболевания проводят курсовое и местное лечение грибковых заболеваний кожи, курс медикаментозного лечения и обработку пораженных участков кожи при пиодермии, лечение трофической язвы или сикоза.
В лечении микробной экземы применяются антигистаминные и десенсибилизирующие лекарственные препараты (мебгидролин, хлоропирамин, лоратадин, дезлоратадин), витамины группы В, седативные медикаменты. Местная терапия включает применение антибактериальных или противогрибковых мазей, вяжущих и противовоспалительных средств, антисептиков.
Из физиотерапевтических способов лечения при микробной экземе используют магнитотерапию, УФО, УВЧ, озонотерапию и лазеротерапию. Пациентам следует перейти на гипоаллергенную диету, тщательно соблюдать личную гигиену, избегать травмирования очагов микробной экземы. При диссеминации процесса и его переходе в истинную экзему назначают курс глюкокортикоидной терапии.
Прогноз и профилактика
Прогноз микробной экземы при адекватном лечении благоприятный. Длительное и упорное течение экземы может наблюдаться у ослабленных пациентов и пожилых людей. В профилактике микробной экземы основное значение имеет выявление и лечение тех заболеваний, на фоне которых она может развиться, предупреждение инфицирования ран, соблюдение гигиенических правил.
1. Основные принципы фармакотерапии экземы/ Думченко В.В., Орлов М.А., Дорфман И.П.// Русский медицинский журнал. - 2015 - №19.
2. Совершенствование комплексной терапии микробной экземы: Автореферат диссертации/ Никонова И.В. - 2013.
3. Этиологическая структура микробных экзем/ Жданова А.И.// Международный журнал экспериментального образования. – 2010. – № 7.
В статье приводятся результаты исследования микробоценоза кожи при хронической экземе (120 обследованных). Полученные данные свидетельствуют о значительных дисбиотических сдвигах микрофлоры кожи на фоне высокой степени инвазированности Blastocystis hominis (73,3 %). Микробоценоз кожи при экземе характеризовался более выраженным видовым разнообразием (20 видов) по сравнению с контрольной группой (10 видов). Также были выявлены некоторые различия в обнаружении бластоцист в зависимости от формы экземы и продолжительности заболевания. Наибольшее количество простейших отмечалось в фекалиях больных с истинной экземой и у лиц со стажем заболевания более 5 лет.

Кожа, являясь самым крупным органом тела человека, наиболее подвержена неблагоприятному воздействию внешних и внутренних факторов [8]. Она представляет собой своеобразную экосистему, тесно связанную с внутренней средой организма, его внешним окружением, и является экологической нишей для множества микроорганизмов [2, 3, 4].
Микрофлора кожи, с одной стороны, является одним из защитных механизмов организма, а с другой - неисчерпаемым резервуаром возбудителей экзогенных и эндогенных инфекций [1]. Сбалансированное состояние микробиоценоза кожи обеспечивает колонизационную резистентность данного биотопа. Нарушение тех или иных компонентов гомеостаза, включая кожную патологию, изменяет постоянство микросистемы и приводит к дисбактериозу кожи [6].
При длительном воздействии таких дестабилизирующих факторов, как неблагоприятные условия производства, экстремальные условия, возраст, заболевания, лучевое воздействие, химиопрепараты, микрофлора кожи реагирует количественными и качественными сдвигами в популяциях микроорганизмов. Формируются механизмы патологического микробиоценоза [7].
В течение последних лет получены данные о значительной роли паразитарных инвазий кишечника (гельминтоз, лямблиоз и др.) в патогенезе кожных заболеваний, являющихся запускающим механизмом для иммунопатологических изменений в коже и поддерживающих хроническое течение заболевания [9].
Однако до настоящего времени микробиота кожи при одном из наиболее часто встречающихся дерматозов - экземе - под влиянием дестабилизирующего действия бластоцистной инвазии остается малоизученной.
В связи с этим целью настоящего исследования явилась оценка микробоценоза кожи при экземе на фоне инвазии Blastocystis hominis.
Обследование 120 больных хронической экземой в возрасте от 14 до 90 лет проводилось на базе Областного кожно-венерологического диспансера г. Ульяновска. Лица с диагнозом «микробная экзема» составили 74 человека (61,7 %), с диагнозом «истинная экзема» - 46 человек (38,3 %). Контрольную группу составили 75 практически здоровых лиц, репрезентативных по полу и возрасту.
Количественный состав микрофлоры кожи, частоту встречаемости отдельных видов изучали по методике А.Б. Покатилова (1993), материал брали у больных с пораженных экзематозных и здоровых (интактных) участков кожи на различных биотопах тела - закрытых (живот, нога) и открытых (лицо, рука).
Исследования по выделению и первичной идентификации изолятов B. hominis из биологического материала осуществляли на базе бактериологической лаборатории городской клинической больницы №1 г. Ульяновска. Культивирование простейших B. hominis проводили с использованием сред Suresh CEM [10].
Исследования микропейзажа кожи на фоне бластоцистной инвазии выявили значительные дисбиотические изменения в её составе.
Микробоценоз кожи при экземе характеризовался широким спектром видового состава. Наибольшее видовое разнообразие было обнаружено у бактерий рода Staphylococcus, Streptococcus и Corynebacterium. Так, у стафилококков идентифицировали 8 видов (40,0 %), у стрептококков - 4 вида (20,0 %), у коринебактерий - 3 вида (15,0 %). В контрольной группе было обнаружено 6 видов стафилококков (60,0 %), 1 вид стрептококков (10,0 %) и 1 вид коринебактерий (10,0 %).
Видовой состав энтерококков на коже при экземе был представлен 2 видами (10,0 %), тогда как у лиц контрольной группы встречался лишь 1 вид (10,0 %).
Также на экзематозных участках кожи было идентифицировано по 1 роду - Micrococcus и Acinetobacter, включающих в себя по 1 виду (5,0 %), в контрольной группе представители данных родов обнаружены не были.
Видовой состав дрожжеподобных грибов рода Candida при экземе включал 1 представителя (5,0 %), тогда как в контрольной группе данный вид обнаружен не был.
Таким образом, были установлены значительные различия в количестве семейств и родов, составляющих микробоценоз кожи при экземе и у лиц контрольной группы.
Далее в ходе исследования был подробно изучен видовой состав биотопов кожи при экземе. Результаты свидетельствуют о том, что среди облигатной флоры при экземе наиболее часто встречающимися микроорганизмами были представители семейства Micrococcaceae. Так, Staphylococcus aureus встречался у 75 человек (62,5 %), Staphylococcus capitis - у 30 обследованных (25,0 %), Staphylococcus epidermidis - у 60 человек (50,0 %), Staphylococcus haemolyticus - у 38 обследованных (31,7 %), Staphylococcus hominis - у 10 человек (8,3 %), Staphylococcus saprophyticus выявлялся у 13 человек (10,8 %). В контрольной группе аналогичные показатели составили 5 человек (6,7 %), 6 человек (8,0 %), 55 человек (73,3 %), 5 человек (6,7 %), 22 человека (29,3 %) и 2 человека (2,7 %) соответственно (табл. 1).
Читайте также:

