Спринцевания чистотелом при папилломах
Обновлено: 02.05.2024
Противопоказания для лечения чистотелом. Общие и местные противопоказания для лечения чистотелом.
Имеются общие и местные противопоказания для лечения полипоза толстой кишки чистотелом.
К общим противопоказаниям относятся декомпенсация сердечно-сосудистой системы II и III степени, тяжелые поражения паренхиматозных, органов — печени, почек, злокачественные новообразования любой локализации, инфекционные заболевания, беременность свыше 3 месяцев, эпилепсия, психозы.
К местным противопоказаниям относятся язвенный колит и другие колиты в стадии обострения. При наличии острого парапроктита, обостренного геморроя, трещины заднего прохода вначале необходимо вылечить эти заболевания, затем приступать к лечению полилоза толстой кишки чистотелом.
Если имеется много доброкачественных аденоматозных полипов в толстой кишке — тотальный полипоз и один или несколько полипов явно злокачественно переродились, то вначале нужно провести энергичный курс лечения чистотелом. Иногда, как это было у 2 наших больных, удается добиться отхождения всех доброкачественных опухолей. Остается один участок поражения со злокачественно перерожденным полипом. Производится ограниченная резекция этого участка в пределах здоровых тканей.
В противном случае при тотальном полипозе и злокачественном перерождении одного или нескольких полипов единственным выходом из положения являлась бы тотальная колэктомия. Не показано лечение при наличии ложных полипов, например осложняющих хронический неспецифический язвенный или гипертрофический колит.
Нередко у взрослых встречаются полипообразные разрастания, ножки которых располагаются на белой линии Хилтона, а также несколько выше или ниже нее. Это анальные сосочки, тело и ножка которых покрыты многослойным плоским эпителием. Ошибочно их называют фиброзными полипами. Анальные сосочки свисают в просвет прямой кишки, иногда располагаются в анальном канале и даже выпадают запределы заднего прохода.
Аналогичные разнообразной формы образования, покрытые пигментированной кожей, часто располагаются вокруг заднего прохода, у самого входа в анальный канал. Это анальные бахромки или наружные анальные сосочки. Все эти образования очень устойчивы по отношению к чистотелу, поэтому для их лечения не имеет смысла применять чистотел в том или ином виде. Их нужно удалять хирургическим путем.
Всего с начала октября 1959 г. до конца 1965 г. в клинике лечилось 837 больных, страдавших полипами и полипозом толстой кишки. По половому признаку больных полипы встречались почти в равном соотношении с небольшим преобладанием у женщин мужчин 507 (46,3%), женщин 589 (53,7%)]. Преобладание среди больных лиц женского пола в первые два десятилетия особенно заметно. В последующие десятилетия — скорее наоборот.
Синдром Пейц—Егерса наблюдался у 13, симптом Гарднера — у 8 больных. Симптома Тарко (полипоз толстой кишки и опухоли центральной нервной системы) у наших больных не было.
Очень редко уже после первого курса лечения клизмами с чистотелом отходили все полипы и наступало излечение. Даже и этих больных независимо от места их жительства мы вызывали для контрольных обследований через год и по возможности в последующие годы. Тем более независимо от места жительства вызывались на повторные, ежегодные курсы лечения чистотелом больные, у которых первый цикл лечения не давал излечения. Живущих близко больных подвергали лечению в клинике 2 раза в год на протяжении вегетационного периода чистотела.
За последние года с выходом в свет составленных нами и утвержденных Министерством здравоохранения, разосланных по лечебным учреждениям страны.«Методических указаний по лечению полипоза толстой кишки чистотелом» мы рекомендуем далеко живущим больным, руководствуясь этими методическими указаниями, проводить ежегодно под наблюдением лечащих врачей по месту жительства второй курс лечения чистотелом. А раз в год эти больные поступают в нашу клинику для контрольного обследования и проведения очередного курса лечения клизмами с чистотелом.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Остроконечные кондиломы (синонимы: condylomata acuminate, вирусные кондиломы, остроконечные бородавки, генитальные бородавки) относятся к заболеваниям, вызываемым вирусом папилломы человека (ВПЧ). Заболевания, обусловленные ВПЧ, являются одними из на

Остроконечные кондиломы (синонимы: condylomata acuminate, вирусные кондиломы, остроконечные бородавки, генитальные бородавки) относятся к заболеваниям, вызываемым вирусом папилломы человека (ВПЧ). Заболевания, обусловленные ВПЧ, являются одними из наиболее распространенных заразных вирусных инфекций человека. ВПЧ представляет собой небольшой округлый двухспиральный ДНК-вирус диаметром от 50 до 55 нм. На сегодняшний день описано более 80 типов ВПЧ (табл. 1). Инфекции, вызываемые ВПЧ, высокоспецифичны для эпидермиса, так как ВПЧ обладает тропизмом к эпителиальным клеткам кожи и слизистых оболочек.
За последние 20 лет отмечается рост заболеваемости остроконечными кондиломами. В США остроконечные кондиломы (или генитальные бородавки) относятся к наиболее часто встречающимся заболеваниям, передающимся преимущественно половым путем. Заболеваемость остроконечными кондиломами превышает 106,5 случая на 100 тыс. населения США, что составляет около 0,1% всей популяции [1]. Пристальное внимание к этому заболеванию объясняется тем, что некоторые из типов ВПЧ, которые вызывают остроконечные кондиломы, могут приводить к малигнизации процесса. Наиболее потенциально опасными являются типы 16 и 18. Неслучайно важно своевременно диагностировать и лечить остроконечные кондиломы. Рецидив остроконечных кондилом не всегда связан с повторным заражением, а может быть вызван реактивацией вируса.
Клиническая картина. Инкубационный период продолжается от 3 нед до 6 мес и в среднем составляет около 2,8 мес. Мужчины и женщины одинаково подвержены этому заболеванию. Средний возраст заболевших колеблется от 22 до 25 лет.
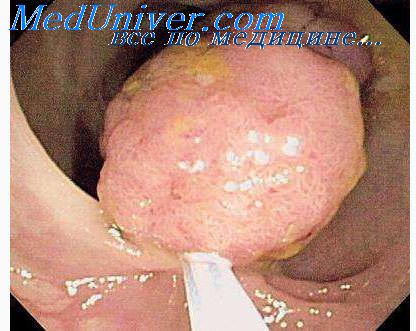
Обычно остроконечные кондиломы локализуются на половых органах и в перианальной области. У ВИЧ-инфицированных пациентов остроконечные кондиломы могут локализоваться в необычных местах, например на лице, веках и ушных раковинах. У мужчин наиболее частая локализация — пенис, уретра, мошонка, перианальная, анальная и ректальная области [2]. Элементы сыпи имеют телесный цвет, могут быть представлены гладкими папулами размером с булавочную головку и на начальных этапах развития не всегда заметны на половом члене. Для их выявления проводят пробу с 5% уксусной кислотой. После обработки кожи окраска папул становится белесоватой. В дальнейшем папулы разрастаются и приобретают бородавчатую или нитевидную форму, напоминая цветную капусту или петушиный гребень. Как правило, остроконечные кондиломы множественные и располагаются группами.
У женщин клиническая картина остроконечных кондилом может быть разнообразной. Классические экзофитные поражения на наружных половых органах носят распространенный характер и легко выявляются при осмотре, однако могут быть и случайными находками при проведении кольпоскопии или ректороманоскопии. На малых половых губах и в преддверии влагалища кондиломы представляют собой влажные, бархатистые или множественные пальцеобразные разрастания и занимают значительную площадь. Кондиломы в цервикальном канале обнаруживаются у 20% женщин, инфицированных ВПЧ и с локализацией остроконечных кондилом на наружных половых органах. Локализация остроконечных кондилом на шейке матки или в цервикальном канале считается неблагоприятным фактором, так как может способствовать развитию рака шейки матки [3].
Даже при своевременном и рациональном лечении остроконечные кондиломы часто рецидивируют. Это связано с тем, что вирус длительное время может сохраняться в инактивированном состоянии во внешне здоровых участках кожи и слизистых оболочках.
Дифференциальный диагноз остроконечных кондилом проводится со вторичным сифилисом (широкие кондиломы), контагиозным моллюском, бовеноидным папулезом, блестящим лишаем, красным плоским лишаем, ангиокератомами, ангиофибромами на венечной борозде головки полового члена, фолликулитами, мягкой фибромой, волосяной кистой (табл. 2).
Диагностика остроконечных кондилом, как правило, клинически не представляет трудности. Дополнительно в некоторых случаях проводят пробу с 5% уксусной кислотой. Для этого смоченную раствором медицинскую салфетку располагают в зоне предполагаемой локализации остроконечных кондилом на 5–10 мин, после чего высыпания приобретают белесоватый оттенок [4].
При установлении диагноза остроконечных кондилом необходимо проводить обследование на сифилис и ВИЧ-инфекцию.
Проведение биопсии показано тем больным, у которых возникает подозрение на предраковые заболевания или плоскоклеточный рак. Удаление остроконечных кондилом не снижает риск развития рака шейки матки. Поэтому всем женщинам, у которых в анамнезе имелись сведения об остроконечных кондиломах, необходимо ежегодно проводить цитологическое исследование мазков с шейки матки с целью своевременного выявления онкологического процесса.
Лечение и профилактика
Использование презервативов снижает риск заражения половых партнеров. Полностью удалить ВПЧ невозможно — можно лишь удалить остроконечные кондиломы, облегчив состояние больного и снизив риск заражения полового партнера. Существует несколько методов лечения остроконечных кондилом. Все они имеют определенные недостатки.
Криодеструкция — один из наиболее часто применяемых методов лечения. Пораженную поверхность обрабатывают жидким азотом с помощью ватного тампона или распылителя. Обработку повторяют каждые 1–2 нед до полного удаления всех кондилом. Метод редко приводит к рубцеванию, отличается невысокой стоимостью. Криодеструкция может вызывать сильную боль. Не всегда можно одномоментно обработать всю пораженную поверхность. В некоторых случаях после криодеструкции может развиваться гиперпигментация или гипопигментация.
Диатермокоагуляция является болезненным методом лечения и оставляет после себя стойкие рубцы, поэтому применяется только для удаления одиночных кондилом.
Удаление лазером осуществляется с помощью углекислотного и неодимового ИАГ-лазеров (лазеров на иттрий-алюминиевом гранате). После удаления могут оставаться рубцы.
Медикаментозные методы лечения. Кондилин (подофиллотоксин) — 0,5% раствор во флаконах по 3,5 мл с аппликатором. Компонент Кондилина подофиллотоксин — наиболее активный в составе растительного экстракта подофиллина, при местном применении он приводит к некрозу и деструкции остроконечных кондилом. Преимущество данного метода лечения состоит в том, что больной может самостоятельно обрабатывать пораженные участки кожи в доступных местах. С помощью пластикового аппликатора препарат наносится на кондилому; постепенно смачиваются все кондиломы, но не более 50 штук за 1 раз (по площади не более 10 см2). Препарат нужно наносить с осторожностью, избегая здоровых участков кожи. Первый раз обработку проводит врач или медсестра, обучая пациента правильно наносить препарат. После обработки препарат должен высохнуть, чтобы не возникло раздражения окружающей кожи или ее изъязвления. Кондилин наносят 2 раза в день в течение 3 дней, а затем делают 4-дневный перерыв. Продолжительность лечения не должна превышать 5 нед. Противопоказанием для применения препарата являются беременность, лактация, детский возраст, применение других препаратов, содержащих подофиллин.
Солкодерм представляет собой смесь кислот: 65% азотной, 98% уксусной, а также молочной и щавелевой кислоты и нитрата меди; выпускается в виде раствора (ампулы по 0,2 мл). После его нанесения на поверхность кожи она окрашивается в желтый цвет, после чего происходит мумификация обработанных тканей. Обработку должен осуществлять медицинский персонал. Препарат наносится на поверхность с помощью стеклянного капилляра или аппликатора, после чего препарат должен высохнуть. Одномоментно допускается обработка площади не более 4–5 см2. При необходимости обработку можно повторить через 4 нед. Нанесение препарата может сопровождаться сильным жжением и болью, в некоторых случаях может возникнуть гиперпигментация и образование рубцов.
Препараты интерферона вводят непосредственно в остроконечные кондиломы. Процедура болезненна и требует проведения повторной обработки.
Трихлоруксусная кислота в концентрации 80–90% наносится непосредственно на кондиломы. Остатки ее удаляют с помощью талька или бикарбоната натрия. При необходимости лечение повторяют с интервалом в 1 нед. Если после 6-кратной обработки остаются остроконечные кондиломы, то необходимо сменить метод лечения.
Литература
- K. R. Beutner, T. M. Becker, K. M. Stone. Epidemiology of HPV infections // J. Am. Acad. Dermatol. 1988; 18: 169–172.
- S. M. Syrjanen et al. Anal condylomas in men // Genitour. Med. 65: 1989; 216–224.
- M. J. Campion. Clinical manifestations and natural history of genital human papillomavirus infection // Obstet. Gynecol. Clin. North. Am. 1987; 14: 363–388.
- Д. Е. Фитцпатрик, Д. Л. Элинг. Секреты дерматологии // М.: ЗАО «Издательство БИНОМ», 1999. 511 с.
Л. П. Котрехова, кандидат медицинских наук, доцент
К. И. Разнатовский, доктор медицинских наук, профессор
СПбМАПО, Москва
Вагинальное спринцевание – процедура, так или иначе знакомая всем женщинам. Она применяется в качестве самостоятельного метода лечения ряда заболеваний и в составе комплексной терапии, а также используется при подготовке к различным гинекологическим манипуляциям, родам и др. Но важно знать, что от выбора раствора для проведения этой процедуры, алгоритма спринцевания, продолжительности курса лечения и других обстоятельств зависит то, окажется ли спринцевание полезным для здоровья или навредит ему. Поэтому перед процедурой необходимо проконсультироваться со своим врачом, чтобы точно знать, как делать спринцевание влагалища.
Основные правила спринцевания в домашних условиях
Основные правила, помогающие провести процедуру правильно и без риска для здоровья, несложны – их соблюдение не требует от женщины специальных знаний или навыков. Но важно учитывать все требования к правильному влагалищному спринцеванию. Только так можно быть уверенной, что процедура пойдет на пользу.
Температура раствора. В большинстве случаев температура раствора для спринцевания при выделениях и других неприятных ощущениях в интимной зоне не должна превышать температуру тела. Для ее измерения лучше использовать термометр для воды, предварительно обработанный антисептиком.
Длительность процедуры. Продолжительность женского спринцевания не должна превышать 15 минут. Этого времени достаточно для того, чтобы поверхность слизистой оболочки была полностью обработана раствором, но при этом не произошло вымывания полезной микрофлоры.
Длительность курса. Как долго должен продолжаться курс процедур, решает лечащий врач. Это зависит от состояния здоровья женщины и особенностей применения препарата для спринцеваний.
Уровень давления. Раствор должен поступать на слизистую оболочку интимной зоны, не оказывая на нее давления. В противном случае, если струя раствора очень сильная, она может преодолеть барьер в виде слизистой пробки в шейке матки и стать причиной нежелательных последствий.
Специальные приспособления. Для проведения спринцеваний может использоваться кружка Эсмарха. Она представляет собой баллон с выходящей из него гибкой трубкой. Регулировать напор струи достаточно легко: для этого следует поднять или опустить баллон. Также популярным средством для спринцеваний является специальная резиновая груша с наконечником.
Поза во время введения. Наиболее удобная для женщины поза, при которой можно сделать спринцевание, – лежа в ванне с ногами, закинутыми на ее бортики. Это напоминает положение, которое женщина занимает в кресле гинеколога. Также спринцевание можно проводить, сидя на унитазе или на корточках над тазиком. Но если предстоит продолжительная процедура, в такой позе можно быстро устать, что делает спринцевание дискомфортным.
Особенности приготовления растворов. Раствор для спринцевания в домашних условиях следует готовить непосредственно перед процедурой и в точном соответствии с инструкцией к препарату.
Особенности спринцеваний во время месячных
Лучше отказаться от спринцеваний во время критических дней (если это не назначено врачом). В данный период шейка матки приоткрыта – это позволяет менструальным выделениям свободно выходить наружу. Но это же обстоятельство повышает риск инфицирования: болезнетворные микроорганизмы, которые вымываются раствором для спринцевания, могут проникнуть в матку и стать причиной развития ее заболеваний.
Спринцевание отварами и настоями лекарственных трав
Для спринцеваний настоятельно не рекомендуется использовать рецепты народной медицины, в том числе отвары лекарственных трав. Ни одно растительное сырье, которое применяется для этой процедуры, не исследовано в той мере, чтобы можно было гарантировать безопасность для хрупкого женского здоровья. Использование отваров лекарственных трав может замаскировать симптомы неблагополучия, но цена такой иллюзии выздоровления может быть очень высока. Кроме того, даже самые «безвредные» растительные растворы для спринцеваний при выделениях и других проблемах интимной зоны могут привести к нарушениям микрофлоры и, как результат, к развитию заболеваний.
Спринцевания как средство от нежелательной беременности
Спринцевания, популярные в качестве средства контрацепции (раствором уксуса, лимонной кислоты, соды, минеральной водой и пр.), неэффективны. Кроме того, подобная процедура вполне может навредить здоровью женщины. Щелочные или кислые растворы, применяемые без медицинских показаний, нарушают кислотно-щелочной баланс слизистой интимной зоны, что подавляет активность полезных бактерий, которые сдерживают рост патогенной микрофлоры.
Раствор и порошок для приготовления раствора Тантум® Роза
Препарат Тантум® Роза, представленный в виде раствора и порошка для приготовления раствора, – это средство, которое:
Лечение эрозии шейки матки требует комплексного подхода. На основании результатов обследования врач формирует индивидуальную программу терапии для каждой женщины. В перечень дополнительных методов лечения могут входить спринцевания. Они предназначены для облегчения и устранения неприятных симптомов, снижения воспалительных процессов и способствуют восстановлению нормальной микрофлоры влагалища. Но следует помнить, что, хотя спринцевание при эрозии шейки матки оказывает благотворное действие на слизистую интимной зоны, как самостоятельный метод лечения оно не используется. Поэтому важно соблюдать все рекомендации врача.
Возможные показания для спринцеваний
Истинная эрозия на фоне воспалительного процесса. Спринцевания могут помочь устранить воспаление и симптомы раздражения и дискомфорта, вызванные патологическим процессом.
Цервицит и вагинит при эктопии, дисплазии и другой патологии шейки матки. В качестве одного из этапов лечения спринцевания используются наряду с другими методами терапии. Они могут помочь облегчить воспалительный процесс и его симптомы, улучшить очищение слизистой влагалища от выделений, защитить ее от повреждений, вызванных воспалением. Важным условием является противомикробная активность раствора, так как цервицит и вагинит часто развиваются в присутствии болезнетворных бактерий.
Противопоказания и ограничения для спринцеваний
Острое воспаление матки и придатков. При острых воспалительных процессах или при обострении хронических болезней верхнего отдела полового тракта спринцевания обычно противопоказаны. В первую очередь проводится лечение основного заболевания, и только затем, если врач видит в этом необходимость, назначается курс спринцеваний соответствующим раствором.
Менструация. Во время менструации сравнительно высок риск обратного попадания крови в цервикальный канал и полость матки, что может стать причиной инфекционных и воспалительных осложнений. Спринцевания назначаются (или возобновляются) после окончания менструального кровотечения.
Как правильно спринцеваться при эрозии шейки матки
Для того чтобы спринцевания при эрозии шейки матки принесли пользу и не навредили здоровью, важно обратить внимание на несколько моментов.
Температура раствора. Перед спринцеванием раствор следует охладить или подогреть, чтобы его температура была около 36–37 °C. Это позволит избежать неприятных ощущений.
Длительность процедуры. В зависимости от особенностей раствора для спринцеваний, его объема и других нюансов процедура может занимать от 2 до 15 минут.
Длительность курса. Какое количество процедур необходимо в конкретном случае, решает лечащий врач.
Уровень давления. При спринцевании при эрозии шейки важно обеспечить постепенное и равномерное поступление раствора. Если вы используете спринцовку, надавливать на нее нужно мягко, не создавая избыточного давления.
Специальные приспособления. Для процедуры используются спринцовки. Важно проводить антисептическую обработку наконечников приспособлений до и после спринцеваний. Сегодня выпускаются специальные одноразовые флаконы с растворами, которые делают процедуру гораздо комфортнее. В таком случае у вас нет необходимости в стерилизации наконечника, и отмерять нужное количество раствора не надо.
Поза во время введения. Наиболее удобной позой, при которой раствор равномерно орошает стенки влагалища, является положение на спине с приподнятыми вверх ногами. Такую позицию можно занять, лежа в ванне, которую предварительно следует согреть теплой водой. Но в зависимости от доступных условий и предпочтений женщины спринцевания также могут проводиться с использованием впитывающей одноразовой пеленки или во время гигиенических процедур в душе, туалетной комнате.
Раствор и порошок для приготовления раствора Тантум® Роза
Тантум® Роза выпускается в форме порошка для приготовления раствора и уже готового вагинального раствора в специальных флаконах-спринцовках.
Папилломы ухудшают качество жизни. Удаляем папилломы самостоятельно
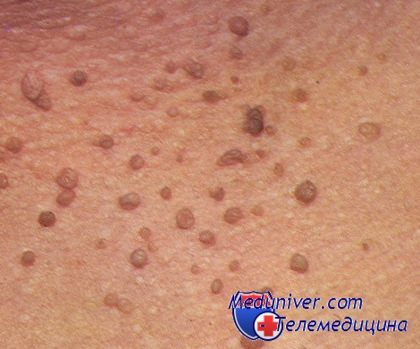
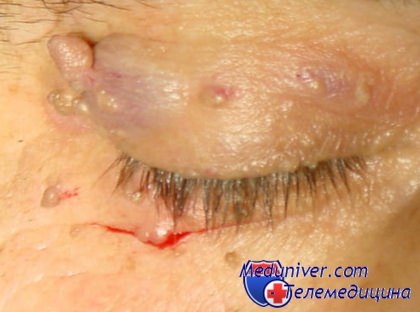
Современный человек уделяет намного больше внимания своей внешности, чем состоянию внутренних органов. Уже после 30 лет многие женщины и мужчины обнаруживают на теле различные наросты на ножках или напоминающие цветную капусту. Цвет новообразований может быть от белого до коричневого, а появляются они чаще всего на шее, на веках, в подмышках и под грудными железами у женщин. Называют эти наросты папилломами, размер их, как правило, не превышает 5 мл, но доставляют они человеку много эстетических проблем, ухудшая внешний вид кожи и качество жизни человека. Особенно неприятно появление папиллом на веках и шее, ведь они заставляют женщин отказаться от косметики, одежды с глубоким декольте и украшений. Да и мужчинам не прибавляет красоты веки, усыпанные мелкими наростами.
Папиллома - это доброкачественная опухоль, появлению которой способствует вирус Human Papillomavirus. Носителем вируса папилломы на сегодняшний день являются 80% людей всего мира, но чаще всего появлению "неприятных украшений" на теле человек обязан своим родителям. Склонность к образованию папиллом передается по наследству или заражение вирусом происходит от членов семьи, которые болеют папилломатозом. Не каждый из нас, обнаружив на открытой части тела папиллому, придает важное значение этому заболеванию и сразу обращается к врачу, многие ищут способы удаления папиллом в домашних условиях. Конечно, удалять папилломы самостоятельно можно только поверхностным способом, сам же вирус папилломы остается в организме. Полностью уничтожить его можно только медикаментозным способом, обратившись за помощью к дерматологу. Ни в коем случае нельзя отрывать или обрезать папилломы самим, ее повреждение может спровоцировать появление большого количества новых новообразований и даже привести к развитию рака.
Перед удалением папилломы в домашних условиях, следует знать, почему именно у вас они появились и как предотвратить их повторное появление. Наибольшему риску образования папиллом на теле подвержены люди с ослабленным иммунитетом, поэтому чаще всего первые "неприятные украшения" на теле обнаруживается после перенесенной инфекционной болезни, беременности, продолжительного приема лекарств, соблюдения строгих диет и сильного стресса. Провоцирующими сильный рост вируса факторами являются употребление алкоголя, курение и частая смена половых партнеров. Поэтому удалять самостоятельно папиллому можно только в тот период, если вы абсолютно здоровы и не подвержены влиянию стрессовых ситуаций. В период лечения папиллом включайте в рацион питания продукты, богатые антиоксидантами и микроэлементами, это - овощи, фрукты, ягоды и зелень.
Эффективным средством для самостоятельного удаления папиллом является ляписный карандаш. Приобрести его можно в аптеке. Он оказывает бактерицидное и прижигающее действие, но применять его надо осторожно. После нанесения ляписного карандаша место прижигания приобретает темный цвет, поэтому во время лечения папилломы придется носить одежду, прикрывающие пораженные места.
Для удаления папиллом в домашних условиях также применяют:
- уксусную кислоту. Из пипетки несколько раз в день капайте на папиллому уксусную кислоту, и она очень скоро начнет сохнуть и сходить.
- чистотел. В летний период 3-4 раза в день наносите на папилломы сок свежесорванного чистотела, а зимой прикладывайте к пораженному вирусом месту замороженный настой чистотела, череды и чаги.
- порошок магнезии. Каждый день перед завтраком и ужином принимайте порошок магнезии на кончике ножа. После месячного лечения магнезией папилломы сами исчезнут.
- полынь. Сок полыни и его настои применяют для борьбы с папилломами также, как и чистотел.
- картофельная и банановая кожура. Протирайте папилломы по 5-6 раз в день картофельной или банановой кожурой в течение месяца, чтобы они отпали.
Из фармакологических средств, продаваемых в аптеках, эффективны в борьбе с папилломами средство "Супер Чистотел", препарат "КриоФарма", витамин А, касторовое и лимонное масло, экстракт эхинацеи и специальная липкая лента, которая покрыта составом для удаления наростов. Небольшой кусочек этой ленты приклеивается к папилломе и через неделю отрывается вместе с ней. Обычно хороший результат достигается после 2-3 разового применения клеящейся ленты.
Способы самостоятельного удаления папиллом не являются официальными, а клиническая эффективность и безопасность их не доказано. Поэтому удаление папиллом лучше всего доверить профессиональному специалисту. Сегодня в распоряжении специалистов косметологов есть множество способов борьбы с этой эстетической проблемой и свой выбор лучше остановить на них.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

