Сожгла пятки чем лечить
Обновлено: 27.04.2024
Сегодня лечение ожогов является актуальной проблемой. По данным госстата за 2018 год не менее 30000 людей подверглись термическим или химическим повреждениям. Это одна из самых распространенных бытовых травм. Однако часто ожог можно получить и на производстве, где не соблюдаются условия безопасности.
При возникновении ожогов надо суметь вовремя оказать правильную первую помощь. От того, как быстро вы окажете помощь себе или пострадавшему человеку, будет зависеть его дальнейшее состояние и скорость лечения.
Организм человека способен сам регенерировать и убирать легкие ожоги без серьезных последствий для здоровья. Более серьезные ожоги требуют неотложной медицинской помощи для предотвращения осложнений. За подобными ранами нужно следить, не допускать проникновения инфекции и регулярно обрабатывать противовоспалительными лекарствами или накладывать противоожоговые салфетки.
Если вы оказались рядом с обожженным, вам твердо нужно знать, как лечить ожог, иначе вы причините своими действиями больше вреда, чем пользы.
Причины ожогов
Ожог может произойти вследствие воздействия:
- огня;
- горячей жидкости или пара;
- горячего металла, стекла или других предметов;
- электрического тока;
- радиации (рентгеновское излучение или лучевая терапия);
- ультрафиолета (солнце или солярий);
- активных химических веществ.
Стоит отметить, что причины ожогов могут быть и иными, но все виды такого рода травм классифицируются в зависимости от степени нанесенного повреждения и симптоматики:
- Первая степень. Таким ожогом затрагивается только внешний слой кожных покровов. Травма характеризуется покраснением, отечностью и болевыми ощущениями. Пострадавшему оказывается первая помощь и назначается непродолжительный курс лечения.
- Вторая степень. Этот ожог ведет к поражению не только эпидермиса, но и подлежащего слоя – дермы. Повреждение характеризуется покраснением, побелением или пятнистостью кожи, болью и отечностью. Возможно развитие пузырей от ожогов и сильного болевого синдрома.
- Третья степень. При таком повреждении затрагивается жировой слой под кожными покровами. Обгоревшие участки тела обугливаются, чернеют или белеют. Часто ожогами третьей степени нарушается работа нервной и дыхательной системы.
Первые действия для нейтрализации термических ожогов
- как можно дальше убрать пострадавшего от источника тепла;
- если тлеет одежда или снаряжение, следует немедленно от нее избавиться. Если одежда прилипла к коже, надо аккуратно срезать ее или снять;
- к месту повреждений приложить сухой лед или использовать холодную воду;
- обработать поврежденные участки тела мазью от ожогов;
- в случае серьезных травм обратиться вызвать скорую.
Нейтрализация химических ожогов
- промыть пораженное место сильным потоком воды. Ни в коем случае не следует обрабатывать рану маслом.
- если получен ожог от негашеной извести или серной кислоты, его следует
- обработать сухой салфеткой, использование воды недопустимо;
- нанести стерильную антисептическую повязку.
Случаются ситуации, когда люди получают тяжелые ожоги. Лечение их вне стационара требует специальных знаний и навыков. Если человек ими не обладает - лучше немедленно обратиться к врачу.
Степень ожогов
Существует три основных степени ожогов: первая, вторая и третья. Оценка каждой степени основана на серьезности повреждения кожи: первая степень является самой незначительной, а третья - самой серьезной.
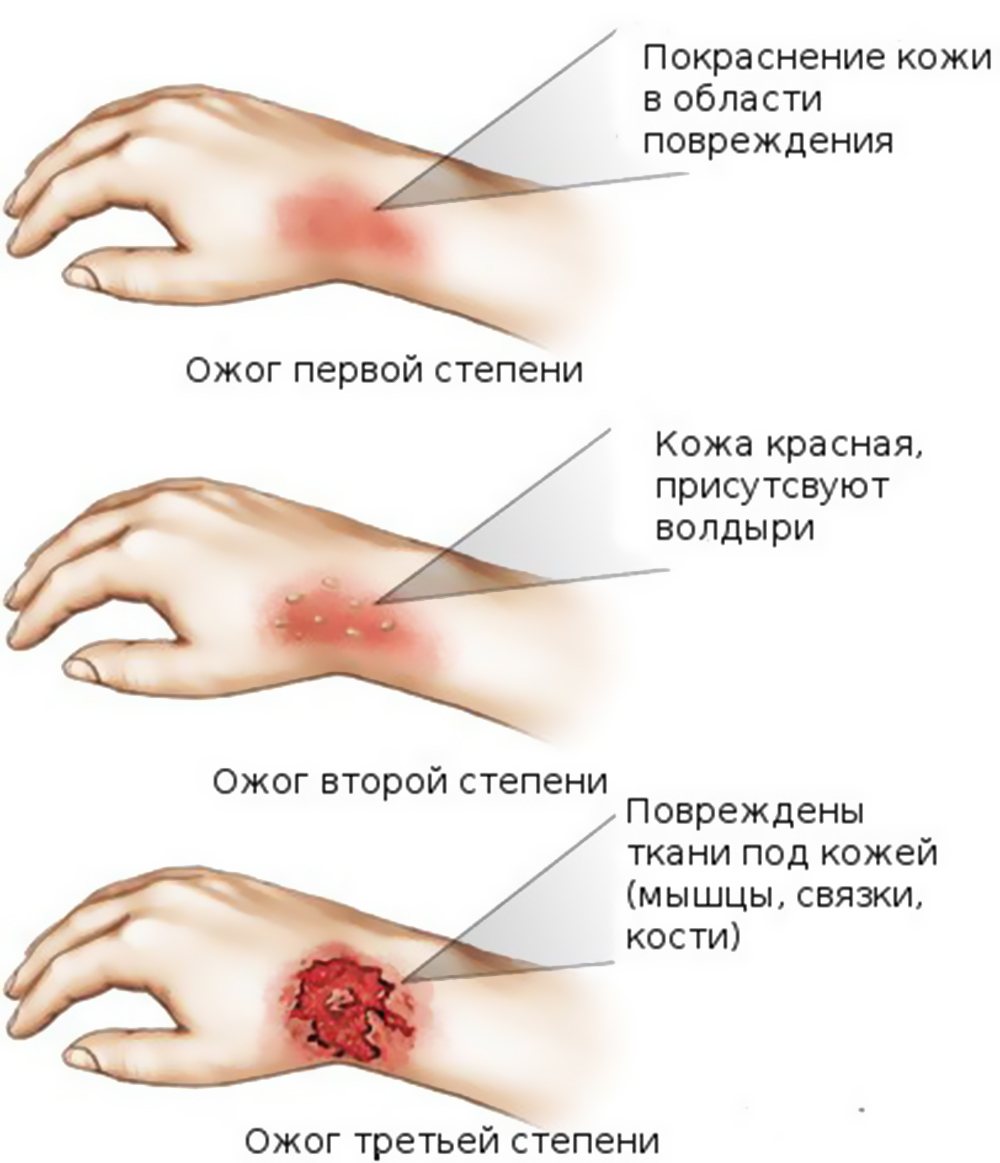
Признаки повреждений выглядят следующим образом:
- ожоги первой степени: происходит нарушение эпидермального слоя, кожа красная, чуть вздувшаяся;
- ожоги второй степени: появляются волдыри и наблюдается отслоение кожи;
- ожоги третьей степени: наблюдается некроз тканей, кожа становится белой, образуется корка;
Есть также ожоги четвертой степени. Эта степень включает в себя все симптомы ожога третьей степени. Повреждения проникают за пределы кожи и распространяются на сухожилия и кости. Именно в этом случае остаются шрамы после ожога.
Химические и электрические ожоги требуют немедленной медицинской помощи, поскольку они могут повлиять на внутренние органы, даже если внешние повреждения едва видимы.
Тип ожога не зависит от причины его возникновения. Ошпаривание, например, может вызвать все три типа ожога – термический, химический и физический, в зависимости от того, насколько горячая жидкость и как долго она остается в контакте с кожей.
Лечение после ожогов

Мазь или гель от ожога кипятком хорошо помогает при кухонных проблемах. Если были получены ожоги второй или третьей степени требуется стационарное лечение. Его следует проходить в клинике под присмотром врачей. Терапевт порекомендует, чем обработать ожог или как лечить ожог с волдырями.
Как лечить ожоги с волдырями в домашних условиях
- ни в коем случае не прокалывайте волдырь - это может привести к образованию инфекции;
- промыть ожог под прохладной проточной водой;
- нанесите противоожоговый крем или гель с обезболивающим эффектом тонким слоем;
- наложить бинт на место ожога после обработки;
- обрабатывать ожог с волдырем и менять повязку ежедневно.
Восстановление кожи после ожога
Что помогает от ожогов, так это точное соблюдение гигиены и регулярная обработка раны.
После получения травмы, на коже сразу же образуется волдырь, наполненный прозрачной плазмой, которая может просачиваться сквозь обожженные ткани. При правильной обработке можно избежать воспаления и нагноения, и регенерация пройдет быстрей.
Уже через несколько дней пузыри от ожогов начнут спадать и отшелушиваться, под волдырем начнет образовываться новая кожа. В это время раны могут чесаться, но прикасаться к пораженному участку нельзя - к концу первой недели зуд пройдет сам собой.
Если рану запустить в ней может развиться процесс нагноения. Он может сопровождаться повышением температуры, внезапной слабостью и ознобом. При таком анамнезе регенерация кожных покровов может затянуться на недели. В этом случае вероятно появление уплотненных наростов и валиков.
Как предотвратить появление рубцов после ожога?
Рубцы от ожогов появляются в зависимости от особенностей организма пострадавшего. В любом случае их появление можно предотвратить, своевременно используя противорубцовые гели и мази, а также специальные силиконовые покрытия для ран и увлажняющие кремы.
Лечение рубцов и шрамов после ожогов
Если вас интересует, как избавиться от внешних последствий ожога, нужно знать, что при серьезных нарушениях кожного покрова, шрам останется в любом случае. Здесь потребуется помощь косметолога, который поможет восстановить нормальный вид кожи.
Обычно для подобной операции используется методика иссечения рубца, после чего на ткани накладывается несколько косметических швов. Когда швы снимают, поврежденный участок обрабатывают мазями, которые препятствуют образованию новых шрамов на коже.
Для особо сложных случаев, например, при ожогах кипятком, используется методика лазерной шлифовки. Современное оборудование позволяет полностью удалить шрамы и достичь идеальной кожи. Если же сила ожога незначительна, рекомендуется химический пилинг с фруктовыми кислотами.
Средства от ожогов
Чем же лечить ожог, и какую оперативную помощь можно оказать самостоятельно в полевых или домашних условиях?

Использование кремов типа Левомиколя или Спасателя гарантированно помогает при незначительных повреждениях, таких как краткое прикосновения к горячей кастрюле. Декспантенол очень хорошо работает при ожогах первой степени. Если же степень повреждений более серьезна, кремы могут использоваться только как профилактическое средство и надеяться на них как не стоит.
Такие средства от ожогов, как спреи или гели - например, Гидрогель противоожоговый Burnshield, являются более эффективными, так они дисперсны и лучше впитываются кожей. Эти препараты сочетают в себе две функции – противовоспалительную и обезболивающую.
Есть еще один вид обработки – специальные противоожоговые повязки. Их рекомендуют, когда пациенту нужно быть на открытом воздухе. Такие повязки не допускают попадания в рану грязи и пыли.
Что нельзя использовать для лечения ожога
При получении ожога любой степени в лечебных целях не следует пользоваться:
- масло;
- мед и прополис;
- лед;
- зубная паста;
- химические вещества.
Чтобы снизить риск общих ожогов
В быту можно достаточно просто снизить риск ожогов, следует только соблюдать несколько рекомендаций:
- нельзя оставлять готовящуюся или уже приготовленную пищу на плите без присмотра;
- сковородки размещаются на плите рукоятками к ее задней части;
- любую горячую жидкость нужно размещать в недоступном для ребенка и животного месте – кипяток является частой причиной термического ожога;
- нельзя хранить электрические приборы рядом с водой;
- не стоит готовить в легковоспламеняющейся одежде;
- следует заблокировать ребенку доступ к электро- и газовым приборам;
- на розетки, которые не используются, нужно надеть защитные колпачки;
- не следует курить дома;
- датчики дыма требуют регулярного обслуживания и замены батареек;
- дом или квартиру нужно оснастить огнетушителем;
- причиной химических ожогов являются химикаты – их необходимо хранить в месте, которое недоступно для ребенка и животного.
Куда обратиться при ожоговых травмах?
У человека не всегда может получиться эффективно убрать волдыри от ожогов или оказать требуемую помощь дома, и тогда не нужно терять время и заниматься самолечением.
В случае осложнений следует незамедлительно обратиться к вашему лечащему терапевту. Специалист скажет, какие анализы требуется сделать, определит по признакам ожога степень и разработает курс лечения с учетом специальных средств.
На сервисе СпросиВрача доступна консультация хирурга по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


Я советую вам идти к хирургу по месту жительства и провести хирургическую обработку раны.
Вам нужно пить антибиотики внутрь
Например Панцеф - по 1табл - 400 мг в день 5-10 дней, в зависимости от состояния.
Есть ли у вас температура?


Здравствуйте.
По всем правилам Вы сразу после ожога должны были обратиться за медпомощью.
Обязательно должны были привиться от столбняка.
В настоящее время - воспалительный процесс сохраняется. Антибиотики надо начать принимать, контроль температуры тела, из мазей можно Банеоцин или Аргосульфан.
А так, по хорошему, конечно надо обратиться к врачу. Лучше посмотреть.
Если боль усилилась и стреляющего характера, то надо исключать возникновение гнойников под корочками.
Здоровья Вам.

Здравствуйте , Алина !
Ожог у Вас относительно глубокий 3а степени, а местами и 3б !Это означает ,что заживать будет долго , в общей сложности около 4 -х недель, но заживёт нормально, закроется самостоятельно ,пересадки кожи не потребуется ! Опускать ногу вниз не просто больно , но и вредно : будет нарастать отёк, боль и даже ожог может углубиться ! Левомеколь Вы выбрали правильно !
Необходимо лечение :
- ДЛИТЕЛЬНОЕ СТОЯНИЕ НА НОГАХ ИЛИ ДЛИТЕЛЬНОЕ СИДЕНИЕ С СВИСАНИЕМ НОГИ ВАМ НЕ ЖЕЛАТЕЛЬНО, А КОГДА ЛЕЖИТЕ, ТО ЛУЧШЕ НОГУ ДЕРЖАТЬ ПОВЫШЕ, НА ПОДУШКЕ (это не означает ,с+что целый день должны пассивно лежать , кратковременная ходьба несколько раз в день необходима , проведение зарядки , физ. упражнения в том числе ногами , - обязательны ! );
- ПРОМЫВАНИЕ РАНЫ РАСТВОРОМ МИРАМИСТИНА 3 РАЗА В ДЕНЬ ;
- НЕПОСРЕДСТВЕННО ПОСЛЕ ПРОМЫВАНИЙ ОБИЛЬНО НУЖНО ПОМАЗАТЬ РАНУ И БЛИЖАЙШИЕ ОКРЕСТНОСТИ ЛЕВОМЕКОЛЬ ( Если нет острой необходимости идти на улицу , во двор по неотложным делам, то вовсе не обязательно забинтовать рану, просто после нанесения ЛЕВОМЕКОЛЬ , можно укладывать ногу на подушку и укрыть стиранной и глаженной горячим утюгом простыней )ПОВЕРХ МАЗИ ПРИЛОЖИТЬ СТЕРИЛЬНЫЕ МАРЛЕВЫЕ САЛФЕТКИ И НЕ ТУГО ЗАБИНТОВАТЬ ДО СЛЕДУЮЩЕЙ ПЕРЕВЯЗКИ ;
- СУПРАКС 400МГ. ПО 1 КАПСУЛЕ 1 РАЗ В ДЕНЬ , 6 ДНЕЙ (Это сильный антибиотик , в эти сроки ожога необходимо назначить, чтобы не было нагноения ) ;
- НЕОБХОДИМО РЕШИТЬ ВОПРОС ПРОФИЛАКТИКИ СТОЛБНЯКА (Если у Вас имеются точные данные, что против столбняка последнюю прививку Вы получили не более 5 лет назад , то посещать хирурга не обязательно , если же прошло больше времени или Вы не знаете сколько времени прошло , то правильнее обратиться ,чтобы уточнили этот момент и при необходимости привили !);
- ПРИ БОЛЯХ МОЖНО ПРИНИМАТЬ КЕТОНАЛ ПО 50 МГ. ДО 3 - Х РАЗ В ДЕНЬ .
Удачи Вам !
На сервисе СпросиВрача доступна консультация хирурга по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


Здравствуйте. Если есть рана инфицированная уже. Ее промывать стерильными растворами и пить антибиотик внутрь курсом. Таб амоксиклав 1000 мг 1 раз в сут 7 суток. Омепразол 20 иг 7 суток и нимесулид по 1 таб 2 раза с сут где то 3 суток. Уберут боль, воспаление и подавят инфекцию. Лечение в любом случае будет амбулаторным. Будьте здоровы

Здравствуйте!
Самое главное- хорошо распарить ногу в горячей мыльной воде
Потом- отмочить в горячем растворе : 1 столовая ложка соли на 1 стакан воды
Без этих ванночек колотую рану не вылечить- а уж мазать ее тридермом- это вообще ни к чему
После ванночек- повязка с тем же солевым раствором иди с диоксидином
Начните прием
Омез 20 мгх 2 р в день за 30 мин до еды- 10 дн
Найз по 1х 2 р в день после еды- 5 дн
Супракс 400 х 1 р в день после еды
Линекс- 1 капс через час после супракса

Здравствуйте.
Прививку от столбняка я надеюсь сделали?
Раз рана инфицированная, то антибиотики не помешают (но тут надо смотреть состояние самой ранки и стопы и пятки).
Обрабатывайте пока водным раствором хлоргекседина, а затем на рану Йодинол или Бетадин.
Ждем фото ранки и самой стопы.
Здоровья Вам.

Столбняк значит надо сделать.
По фото не пойму - пятка отечная что ли?
Если нет, то рекомендации Вам дали.
Лечитесь. Нагрузку на ногу (пятку ограничить) и по возможности ее возвышенное положение.



Здравствуйте , Елена !
Из Вашего описания я понял, что Вам не удалось увидеть, чем именно Вы проткнули ногу , потому Вам будет сложно узнать мог в ране остаться кусочек того, чем проткнули ногу или нет !
То , что утром место прокола болит можно расценивать двояко :
- ТАМ МОГ ОСТАТЬСЯ ИНОРОДНОЕ ТЕЛО ;
- ТАМ НЕТ ИНОРОДНОГО ТЕЛА , А БЫЛА ЗАНЕСЕНА ИНФЕКЦИЯ И РАЗВИВАЕТСЯ ВОСПАЛЕНИЕ .
Есть там инородное тело или нет , можно определить только при очном осмотре !
Что можно предпринимать до завтрашнего осмотра ?
Раз Вы сами и в травмпункте промыли рану антисептиками и наложили повязку , то вечером можно сменить повязку с антисептиком и что самое главное , в независимости от того, там окажется инородное тело или нет , раз болит , имеется воспаление , то нужно начать приём антибиотика !
Я, бы Вам порекомендовал начать приём СУПРАКС по 1 капсуле 1 раз в день, 6 дней либо ДОКСИЦИКЛИНА по 1 капсуле 2 раза в день так же 6 дней !
Не сомневаюсь , что завтра доктор с Вами затронет вопрос профилактики столбняка тоже и если окажется , что Ваша последняя прививка была более 5 лет назад , то назначит Вам прививку от столбняка тоже !
Удачи Вам !
Повода для тревоги нет , в любом случае всё закончится хорошо , просто нужно немного постараться , полечиться !

По фото - действительно инфицированная рана.
Вам необходимо начать приём антибиотиков - Супракс 400 мг 1р.д 7дн
Рану обрабатывайте перекисью водорода, сверху стерильная салфетка с мазью Левомиколь и смоченная диоксидином. Перевязки 2р.д.
Также необходимо поставить противостолбнячную вакцину.
Здоровья Вам!

Здравствуйте.
АС однозначно нужно ставить. Местно перекись, хлоргексидин и повязки с магнезией. Солевой раствор вытянет на себя воспаление и все обойдётся без проблем

Здравствуйте,Елена! По фото,страшного абсолютного нет. Обработка раны раствором бриллиантового зеленого ежедневно 4-5 дней и все.От столбняка прививку надо сделать. Будьте здоровы!
На сервисе СпросиВрача доступна консультация хирурга онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Добрый день, такой ожог в домашних условиях лечить не стоит. У вас отложение фибрина не большое, не сказала бы что гной.
Поможет повязка Проноран , сначала обработать хлоргексидином язву, потом вырезать повязку по размеру язвы, сверху положить стерильную салфетку и заклеить все пластырем Omni fix на сутки., менять 1 раз в день пока все не будет розовое.
Грануляции есть, уже хорошо,далее повязки с сеткой Бранолинд, тоже вырезать по размеру и сверху салфетку с аргосульфаном, на сутки, пока не затянется.


Всё страшное позади , рана почти очистилась , нужно только способствовать быстрому росту грануляции , эпителизации и всё закончится хорошо !
Но это потребует время , - недели 3 - 4, начиная с сегодняшнего дня !
Необходимо лечение :
- ЕЖЕДНЕВНОЕ ПРОМЫВАНИЕ РАНЫ РАСТВОРОМ МИРАМИСТИНА ИЛИ ХЛОГГЕКСИДИНА ;
- НЕПОСРЕДСТВЕННО ПОСЛЕ ПРОМЫВАНИЯ НАНОСИТЬ НА ВСЮ ПОВЕРХНОСТЬ РАНЫ ШПАТЕЛЕМ ГИДРОСОРБ ГЕЛЬ (Гидросорб Гель продаётся в шприцах , по 10 шприцев в коробочке . Вам покупать целую коробку не нужно, т. к. столько Вам не нужно и это получится дорого ! Вам достаточно приобрести 3 - 4 шприца . Каждый шприц стоит около 500рублей. Можно и не покупать Гидросорб Гель , а лечить Левомеколем , Аргосульфаном и т. д. но так заживление будет идти примерно в 2 раза медленнее ) ;
- ПОВЕРХ ГЕЛЯ ПРИЛОЖЕТЕ ПАРУ СТЕРИЛЬНЫХ САЛЯЕТОК И НЕ ТУГО ЗАБИНТУЕТЕ (Перевязки нужно делать 1раз в день) ;
- ДЛИТЕЛЬНОЕ СТОЯНИЕ НА НОГАХ ИЛИ ДЛИТЕЛЬНОЕ СИДЕНИЕ С СВИСАНИЕМ НОГИ ВАМ НЕ ЖЕЛАТЕЛЬНО, А КОГДА ЛЕЖИТЕ, ТО ЛУЧШЕ НОГУ ДЕРЖАТЬ ЧУТЬ ВЫШЕ УРОВНЯ ВАШЕГО ТЕЛА, НАПРИМЕР, НА ПОДУШКЕ .
Удачи Вам !

Здравствуйте такую рану лучше лечить не дома и не самостоятельно, пока что обработать Хлоргексидином и обратиться к хирургу

Здравствуйте, аккуратно обрабатывать раствором Хлоргексидина или Мирамистина , затем мазь Левомеколь 4-5 дней до полного очищения раны , затем после очищения раны мазь с серебром аргезин /аргосульфан до заживления и 14 дней после. Такие перевязки 1 раз в день., Лучше если их будете делать под наблюдением хирурга конечно. Не забывайте привится от столбняка. Будьте здоровы!

Здравствуйте Светлана обработайте участок кожи перекисью водорода 2-3 в день чтобы весь гной, вышел и посыпать антибиотиком банеоцином 3 р в день , желательно ничем не укутывать, при постоянной перевязке рана очень медленно будет заживлять, т.к будет мокнутие, вам нужно максимально подсушить. И конечно же обязательно показаться к хирургу.

Здравствуйте.
Выскажу только свое мнение - сомневаюсь что Вы лечили пяточную шпору. Уж больно локализация раны неподходящая. (Хотя всякое бывает).
Если длительность заболевания большая и нет сопутствующих заболеваний, то к назначениям коллег, я бы посоветовал Вам пройти курс антибиотикотерапии - в\м или в\в.
Здоровья Вам.
Что такое диабетическая стопа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Есипенко И. А., сосудистого хирурга со стажем в 37 лет.
Над статьей доктора Есипенко И. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Диабетическая стопа (синдром диабетической стопы, СДС) — это тяжёлое осложнение сахарного диабета в виде инфекции, язв или разрушения глубоких тканей, которое возникает в связи с нарушением макроструктуры стопы и микроциркуляции крови, по причине разрушения нервных окончаний и нервных волокон. [10]

Главная причина ДС — это сахарный диабет (СД). И хотя синдром диабетической стопы не развивается с первого дня увеличения уровня глюкозы в крови более 7,0-8,0 ммоль/л, каждый пациент с диагнозом «сахарный диабет» должен помнить о таком грозном возможном осложнении.
Хронические раны на ногах у людей с сахарным диабетом встречаются в 4-15 % случаев. В некоторых случаях они становятся первым признаком развившегося диабета [10] .
Основные «пусковые механизмы» развития язв при СДС:
1. Ношение неудобной обуви. К изменению нагрузки на суставы стопы, сдавливанию или потёртости кожи, локальной микроишемии, инфильтрату, или некрозу могу привести любые дефекты обуви:
- несоответствующий размер обуви (меньше или больше, чем нужно);
- стоптанные и/или высокие каблуки;
- рубец на стельке;
- дефект подошвы;
- мокрая обувь;
- несоответствие обуви времени года.
2. Увеличенный вес тела. Учитывая площадь стоп, при увеличении веса тела (даже на 1 кг) увеличивается и нагрузка на каждый сустав стопы. Самая уязвимая область — подошвенная поверхность.
3. Разрастание эпидермиса (поверхности) кожи. Этот процесс происходит из-за нарушенных обменных процессов в коже на фоне СД (под утолщённым эпидермисом-"мозолью" в слоях кожи нарушается микроциркуляция, что приводит к микроишемии и некрозу).
4. Микротравмы:
- укусы животных;
- уколы шипами растений;
- порезы при педикюре и т. п.
5. Стенозы (сужение) и окклюзии (закупорка) магистральных артерий. В результате отсутствия кровоснабжения в стопах и голенях к микроишемии присоединяется макроишемия и развитие гангрены конечности.

6. Условно патогенная или патогенная микрофлора. Активизация флоры (микробов и других микроорганизмов) на поверхности кожи в условиях СД приводит к воспалению кожного покрова, а в условия ишемии или микротравмы значительно ускоряется развитие гангрены.

Часто наблюдается сочетание нескольких причин возникновения язв при СДС.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы диабетической стопы
Отправной точкой развития СДС считается не дата установления диагноза «Сахарный диабет», а время, когда были выявлены первые симптомы СД (однократные подъёмы глюкозы крови, сухость во рту и другие).
Симптомы СДС:
- онемение, зябкость, жжение, отёки в стопах и другие неприятные ощущения;
- выпадение волос на на стопах и голенях, потливость стоп;
- изменение окраски кожи (гиперемия, гиперпигментация, цианоз);

- утолщение, расслаивание, изменение формы и цвета ногтевых пластинок;
- кровоизлияния под ногтевой пластинкой в виде «синяков» под ногтями;

- деформация стоп;
- снижение чувствительности стоп — вибрационного, температурного, болевого и тактильного восприятия;
- боль в области стопы и язвы, возникающая как в покое или ночью, так и при ходьбе на определённые расстояния;
- истончение кожи, шелушение;

- понижение или увеличение температуры стоп и голеней;
- длительная эпителизация (заживление) микротравм — до двух месяцев, при этом остаются коричневые рубцы;

- трофические язвы, длительно не заживающие на стопах.

Чаще всего трофическим изменениям подвержены дистальные отделы конечности: пальцы и подошвенная поверхность стопы в проекции головок плюсневых костей. Зона образования трофической язвы зависит от причины её возникновения.
Патогенез диабетической стопы
Механизм развития СДС представляет собой следующую последовательность нарушений:
- Снижается выработка гормона инсулина.
- Увеличивается уровеь глюкозы в крови — развивается гипергликемия.
- Блокируется кровоток в мелких сосудах, через сосудистую стенку перестаёт поступать кислород и другие микроэлементы.
- Разрушаются нервные волокна и рецепторы.
- Наступает микро- и макроишемия тканей стопы.
- Образуются трофические язвы.
Таким образом, при СДС происходит повреждение всех тканей ноги.

В результате дефицита инсулина в организме диабетика количество глюкозы в крови увеличивается. Это в свою очередь негативно сказывается на состоянии как мелких, так и крупных сосудов:
- на стенках сосудов скапливаются иммунологические вещества;
- мембраны становятся отёчными;
- просвет сосудов сужается.
В результате этих изменений кровообращение нарушается и образуются небольшие тромбы. Эти изменения в организме препятствуют поступлению достаточного количества микроэлементов и кислорода в клетки и тем самым приводят к нарушениям обменного процесса. Кислородное голодание тканей замедляет процесс деления клеток и провоцирует их распад.
Увеличение уровня глюкозы в крови также становятся причиной поражения нервных волокон — снижается чувствительность.

Все деструктивные процессы, происходящие в тканях стопы приводят к тому, что любое повреждение кожи становится лёгким процессом, а заживление — длительным. Усугубить состояние стопы могут присоединившиеся инфекции, которые способны привести к образованию гангрены — некрозу тканей. [9]
Классификация и стадии развития диабетической стопы
Классификация I Международного симпозиума по диабетической стопе
В 1991 году в Нидерландах на I Международном симпозиуме была принята классификация СДС, которая является наиболее распространённой. [1] Она предполагает разделение заболевания на три типа в зависимости от преобладающего патологического процесса:
- нейропатическая инфицированная стопа:
- длительное течение сахарного диабета;
- позднее возникновение осложнений;
- отсутствие болевого синдрома;
- цвет и температура кожи не изменены;
- уменьшение всех видов периферической чувствительности;
- наличие периферического пульса.


Классификация Вагнера
По степени выраженности поражений тканей стопы выделяют следующие стадии СДС: [6] [7]
- Стадия 0 — изменение костной структуры стопы — артропатия;
- Стадия 1 — изъязвление (язвы) кожи;
- Стадия 2 — изъязвление всех мягких тканей, дном язвы являются кости и сухожилия;
- Стадия 3 — абсцедирование и остеомиелит (воспаление костной ткани);
- Стадия 4 — образование гангрены дистальных отделов стопы (пальцев);
- Стадия 5 — образование гангрены стопы и отделов голени.

Классификация Техасского университета
Данная классификация была разработана в 1996-1998 годах. [8] В её основе лежит оценка язвы по глубине, наличию инфицирования и ишемии — риска ампутации конечности.
Читайте также:

