Слезный канал как морщина на лице
Обновлено: 30.04.2024
Слезные дороги. Что делать, если забился слезной канал?
Как часто мы льем слезы? Когда нам плохо или больно, когда душа болит. В таких случаях на помощь может придти плечо близкого друга или профессиональный психотерапевт. А что делать, если слезы идут непрерывно? Ответ один - идти к ЛОР-врачу.
Слезотечение - это один из механизмов, налаженный в нашем организме. Как бы живописно его не описывали поэты и писатели, этот механизм имеет свойство ломаться.
Нарушения проходимости слезных путей (медицинское название - дакриоцистит или воспаление слезного мешочка) - это распространенная проблема.
Инфекция попадает в слезной мешок, вызывая его воспаление, и как следствие, развивается дакриоцистит. Точную причину непроходимости слезных путей до сих пор выяснить не удалось. По мнению специалистов, считается, что одним из главных факторов, вызывающих воспаление, являются анатомические предпосылки.
Если внимательно изучить слезной путь, то в нем можно выделить примерно семь зон, в которых может быть потенциальное сужение. В какой зоне сузился слезной канал, определить может только специалист.
Возникновению воспаления слезовыводящих путей способствуют также такая болезнь, как хронический синусит. То есть, если рядом со слезным мешком развивается другой воспалительный процесс, то он может также заблокировать слезные пути.

Одним из самых ярких симптомов дакриоцистита является непрекращающееся обильное слезотечение. Данный симптом должен вызывать беспокойство, самолечением заниматься противопоказано. Незамедлительно стоит обратиться к окулисту либо ЛОРу.
При дакриоцистите врачи-офтальмологи проводят процедуру промывания слезных путей, после - дренирование. Процедура дренирования заключается в прохождении слезных путей специальным инструментом, который выталкивает содержимое, засоряющее слезный путь.
Но, к сожалению, эти данные процедуры не всегда приносят результат. И если консервативное методы лечения бессильны, приходится применять современные хирургические методики, которые избавят от этого заболевания раз и навсегда. Данные хирургические методики входят уже в компетенцию ЛОР-врачей.
Методика представляет собой тип хирургического вмешательства, который выполняется под общей анестезией и длится приблизительно 10 минут. Называется он дакриоцисториностомией. Подобную операцию можно проводить пациентам в любом возрасте, даже маленьким детям.
Суть подобной операции заключается в применении радиоволн. Именно их использование позволяет провести операцию малотравматичным способом. Благодаря такой методике послеоперационный период сокращается, раны быстро заживают, и на лице не остается грубых рубцов. После такой операции новый канал гарантированно остается открытым и не забивается.
Для того чтобы врач назначил оперативное вмешательство с применением радиоволн, у пациента должны быть определенные показания. Это непрекращающееся слезотечение, обширные гнойные процессы слезного мешка, а также систематический характер заболевания.
Чем грозит отказ от лечения воспалений слезных каналов и что может произойти? Нарушение проходимости слезных путей - неестественный процесс для организма, это не нормально, если нарушены процессы слезооттока и слезовыведения. Если слеза застаивается, может произойти процесс инфицирования, и начнется воспалительный процесс, который в итоге затронет слезной мешок.
Если проблему не решить вовремя, это приведет к началу гнойных процессов слезного мешка, а далее может распространиться на сам глаз. Самые страшные последствия, которые можно представить, если запустить проблему, - это потеря зрения и удаление глаза.
Дойдет до такого или нет, зависит от самого пациента, насколько серьезно он отнесется к этой проблеме и как своевременно обратиться к врачу.
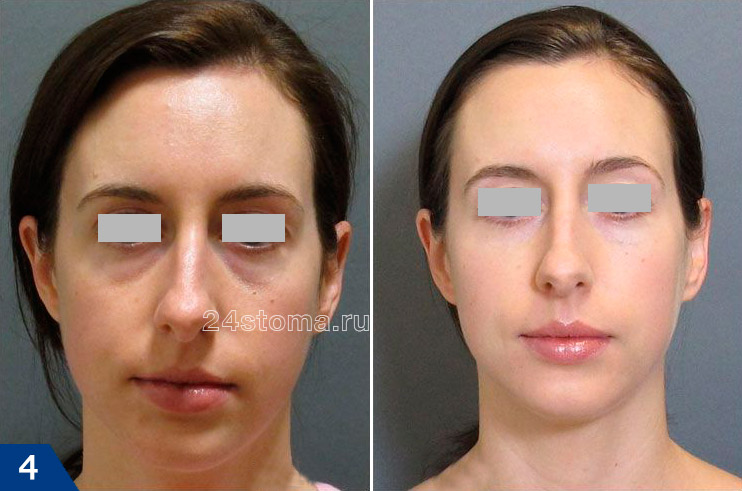
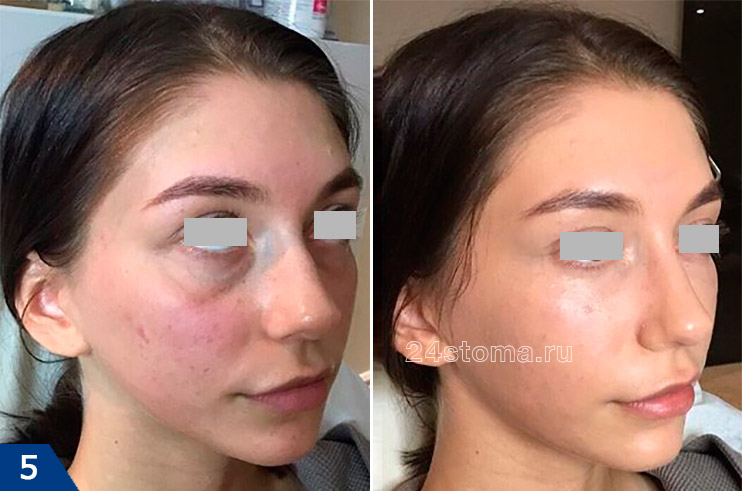
Возрастные изменения области вокруг глаз включают в себя: гиперпигментацию, отеки, круги под глазами, динамические и статические морщины, опущение бровей, снижение эластичности кожи век, появление «мешков под глазами» (грыжевого выпячивания жировой клетчатки), а также появление борозд. К последним относят – носослезную, векоскуловую, нососкуловую, носощечную борозды. В этой статье мы подробно остановимся только на коррекции носослезной борозды филлерами на основе гиалуроновой кислоты.
Но сразу нужно сказать, что заполнение носослезной борозды филлерами будет противопоказано для пациентов, имеющих: 1) жировые грыжи нижних век, 2) при избыточной коже нижних век, 3) выраженном эластозе, 4) при аллергии на компоненты филлера, 5) при наличии инфекционного процесса в области глаз, 6) если пациенту в этой зоне раньше имплантировался силикон, полиакриламидный гель или филлеры неизвестного происхождения.
Носослезная борозда: фото
Эта статья написана прежде всего для пациентов, и призвана акцентировать их внимание на необходимости очень тщательного выбора врача-косметолога, который будет проводить эту процедуру. На коррекцию носослезной борозды отзывы могут быть в том числе и очень негативными. В силу индивидуальных особенностей анатомии этой зоны – не всегда можно добиться хорошего результата за 1 процедуру, и может потребоваться 2-3 процедуры. А у некоторых пациентов особенности анатомии вообще могут не позволить добиться хорошего результата.
По статистике осложнения после коррекции носослезной борозды развиваются в 50% случаев, и в большинстве случаев связаны со смещением филлера вниз. Последнее приведет к формированию чуть ниже слезных борозд визуально хорошо заметных «колбасок» и будет требовать инъекций лонгидазы для растворения филлера. Реже контурная пластика носослезной борозды может закончиться и сосудистыми осложнениями, например, некрозом кожи подглазничной области или необратимым нарушением зрения. Такие осложнения возникают в результате окклюзии или эмболии угловой артерии, расположенной под круговой мышцей глаза (т.е. именно там, где и предполагается выведение филлера).
Заполнение носослезной борозды: отзывы, техника
Не менее чем за 5-7 дней до процедуры рекомендуется отменить применение аспирина, препаратов группы НПВС (Ибупрофена, Напроксена и др.), витамина Е, препаратов с экстрактом гинго билоба. Это необходимо, чтобы снизить риск кровотечения и появления гематом во время или после процедуры. Некоторые врачи при отсутствии противопоказаний с той же целью назначают таблетки Дицинона за несколько дней перед процедурой. С большой осторожностью нужно брать пациентов на коррекцию слезной борозды, у которых ранее проводилась блефаропластика нижних век.
Традиционная точка вкола канюли 38 мм – пересечение скуловой и козелковых линий. Обязательно проводится анестезия в области точки вкола, причем перед анестезией важно наложить холод на место инъекции, а в качестве анестетика использовать препарат, содержащий вазоконстриктор в концентрации 1: 200.000 (сосудосуживающий компонент типа эпинефрина или др.). Такие правила проведения анестезии позволят уменьшить риск кровотечения и гематом.
Верхняя граница зоны введения филлера ограничена нижним костным краем орбиты (местом прикрепления орбитальной септы) и, таким образом, ни в коем случае нельзя допускать введение филлера выше нижнего костного края орбиты. Нижняя граница введения филлера – носослезная связка, которая располагается между волокнами круговой мышцы глаза. Таким образом, безопасная зона введения филлера будет составлять всего порядка 2-3 мм, и по сути чуть выше или чуть ниже, или еще немного ближе к углу глаза – означает в прямом смысле «расстрел». По окончании процедуры важно провести осторожный пальцевой массаж этой области.
Коррекция носослезной борозды канюлей: видео
Преимущества работы канюлей –
- минимум проколов кожи.
- меньшая болезненность процедуры,
- меньше риск гематом и отеков,
- меньше риск эмболии или окклюзии угловой артерии, что может привести к некрозу кожи подглазничной области и необратимым изменениям зрения.
Преимущества работы иглой –
коррекция пусть даже очень тонкой иглой 30G дает значительно больший риск сосудистых осложнений. Тем не менее этот метод имеет и свои преимущества, среди которых…
- более точное дозирование объема филлера,
- более точный контроль глубины кончика иглы,
- оптимально для пациентов после блефаропластики (т.к. игла лучше проходит через участки фиброза),
- иглой филлер можно вводить не только горизонтально поверхности кожи, но и вертикально.
Фото до и после, выбор филлеров –


Как правильно подобать филлер –
Что касается выбора филлеров для коррекции носослезной борозды, то они должны обладать хорошей степенью пластичности, эластичности и когезивности. Ниже вы можете увидеть несколько подходящих для этого вариантов филлеров. Длительность эффекта большинства филлеров составит около 6 месяцев, а при использовании Ювидерм Волбелла – до 12 месяцев, т.к. этот филлер изготовлен по технологии Vycross ® :
-
– Ultra 2 или Volbella,
- Belotero Balans (Белотеро Баланс).
Т.е. в этой области нельзя вводить не только слишком плотные филлеры, но в том числе и слишком мягкие (для последних особенно будет характерна миграция филлера вниз). Причем еще раз обращаем внимание на такую характеристику филлера как когезивность, т.е. способность филлера сохранять свою форму и положение под влиянием движений мимических мышц. По личному опыту хорошим филлером для коррекции этой зоны оказался также Princess Volume.
Альтернатива филлерам при коррекции носослезной борозды –
Если после прочтения статьи вы будете побаиваться делать эту процедуру, то это вполне логично. Тем не менее применению филлеров существует и альтернатива в виде применения ботулотоксина. Дело в том, что инъекции ботулотоксина в проекции носослезной борозды (в двух точках с каждой стороны, по 0,5-1,0 ЕД в каждую точку) – позволяет расслабить этот участок круговой мышцы глаза и, таким образом, сгладить контуры носослезной борозды. К тому же для этого потребуется всего 2-4 ЕД ботулотоксина, что составит не более 1200 рублей.
Нужно отметить, что коррекция ботулотоксином дает менее выраженный результат, но тем не менее приводит к заметному улучшению внешнего вида периорбитальной зоны. Такой метод коррекции будет противопоказан, например, если у вас часто бывают отеки под глазами, а также в некоторых других случаях.
Осложнения при коррекции слезной борозды –
Ниже вы можете ознакомиться с подробным списком осложнений и нежелательных реакций, появление которых возможно при проведении контурной пластики слезной борозды.
- миграция филлера вниз (с формированием «колбасок»),
- гиперпигментация (отложение гемосидерина),
- отеки, гематомы,
- инфекционные осложнения,
- контурирование препарата сквозь поверхность кожи,
- просвечивание препарата (эффект Тиндаля) при поверхностном введении,
- реакции гиперчувствительности (в том числе и аллергия),
- ишемия и некроз мягких тканей,
- окклюзия или эмболия артерий (может привести к слепоте),
- сухость глаза.
Как мы сказали выше – при коррекции носослезки те или иные осложнения возникают не менее, чем в 50% случаев. Чаще всего возникает миграция филлера. По сути то осложнение запрограммировано мимической активностью круговой мышцы глаза и тем, что технически филлер оставляется именно под этой мышцей. Соответственно, чем будет активнее мимика этой зоны у пациента – тем выше будет и риск миграции филлера. После смещения филлера носослезная борозда будет контурироваться еще четче, т.к. ниже нее филлер образует так называемую «колбаску», и как следствие – потребуются инъекции лонгидазы для растворения филлера.
При возникновении гематомы в процессе процедуры врач должен прекратить последнюю, а пациенту накладывается холодный компресс на 10 минут. Кожа после этого обрабатывается мазью или гелем «Traumel-Cosmo», и в последующем пациент самостоятельно дома должен наносить мазь 2 раза в день. При гематомах большого размера дополнительно могут назначаться: 1) КТР-лазер, 2) импульсный свет.
Траумель Космо Гель: фото
Если возникло контурирование препарата и массаж не позволяет устранить проблему – проводится инъекция фермента лонгидазы прямо в участок выведения филлера (примерно 150-300 ЕД). При возникновении гиперчувствительности проводится терапия таблетированными формами кортикостероидов и антигистаминных препаратов. Развитие инфекционных осложнений требует назначения антибиотиков, а при абсцедировании – проведение вскрытия абсцесса.
Неправильная техника инъекций может привести к сдавлению (окклюзии) артерий, что в начале приведет к ишемии, т.е. будет выглядеть как побеление тканей, а при отсутствии незамедлительного лечения ишемия закончится некрозом. Проблему можно решить массажем, теплым компрессом, при отсутствии улучшения – инъекциями гиалуронидазы. Но самое опасное – это введение филлера в просвет сосуда (эмболия угловой артерии), что при отсутствии незамедлительной помощи в течение 30-40 минут приведет к некрозу сетчатки и будет означать слепоту на один глаз.
При возникновении эмболии экстренно должна проводиться терапия с применением гиалуронидазы, антикоагулянтов, кортикостероидов, антитромбоцитарных средств, нитроглицерина, ингибиторов фосфодиэстеразы. Если возникает окклюзия или эмболия угловой артерии – характерные симптомы не позволяют пропустить это, и если пациенту помощь не оказывается в течение примерно 40-60 минут, то потеря зрения уже будет необратимой. Надеемся, что наша статья на тему: Носослезная борозда коррекция филлерами, отзывы – оказалась Вам полезной!
Источники:
Автор: врач Каменских Кирилл Валерьевич , челюстно-лицевой хирург, имеющий повышение квалификации в сфере эстетической косметологии (мезотерапия, ботулотоксины, контурная пластика, нитевой лифтинг, пилинги и др.)
Глубокая носослезная борозда делает лицо усталым, постаревшим. Убрать ее можно в Несколько минут, буквально за «процедуру обеденного перерыва». Или она не так проста, как кажется? «К&З» попробовал разобраться.

Носослезная борозда — это…
Термин «носослезная борозда» предложил в 1969 году американский пластический хирург Роберт Флауэрс. Мягкая носослезная борозда видна в детском и юношеском возрасте, хуже или старше мы начинаем выглядеть по причине ее углубления, или, как говорят специалисты, контурации. Наш эксперт врач-косметолог Лола Сабировна Бабаева точно обозначает локализацию «носослезки»: «Опустим перпендикуляр по среднезрачковой линии: все, что находится медиально (срединно) к переносице, — это носослезная борозда; а все, что находится латерально (вбок) к внешнему углу глаза, — это пальпебромалярная борозда». В данном материале мы рассказываем о носослезной борозде в строгом понимании медицинской науки.
Хирургия или косметология: что выбрать?
Эстетический хирург может убрать грыжи под глазами, иссечь избытки кожи, приподнять опущенные ткани, отчасти виновные в формировании носослезной борозды, но решить проблему уменьшения проекции костей черепа, из-за которой также происходит контурация борозды, хирургическая подтяжка не в состоянии.
Лола Сабировна Бабаева, занимающаяся в том числе и реабилитацией пациентов после омолаживающих операций на лице, знает это не понаслышке: «Носослезную борозду правильно нивелировать спустя три — шесть месяцев после операции инъекциями филлеров или липофилингом — введением собственной жировой ткани». Иногда липофилинг носослезки хирург проводит одномоментно с фейслифтингом или блефаропластикой .
Истинная и ложная носослезная борозда
«При истинной носослезной борозде ткани плотно сращены с надкостницей и там практически нет пространства для введения филлера », — отмечает наш эксперт. — Чтобы сгладить такую борозду, достаточно укрепить ткани периорбитальной зоны с помощью мезотерапии, биоревитализации».
На сегодняшний день есть препараты, которые дают хороший эффект лифтинга, улучшают цвет кожи, обладают мощными антиоксидантными свойствами, повышают истинный синтез коллагена и даже выработку эластиновых волокон!
Ложная носослезная борозда формируется из-за птоза — сползания мягких тканей, ослабления связки — и требует другого к себе подхода. Нередко таким приемом становится опосредованная коррекция — восполнение филлерами недостающего объема скулы и среднещечной зоны. «Для сглаживания носослезной борозды этого зачастую хватает, орбита начинает выглядеть очень эстетично, — говорит Л. С. Бабаева. —
Если же данного воздействия оказывается недостаточно, филлер вводится в саму борозду, осуществляется так называемая прямая ее коррекция».
Без ошибок
· Тщательно заботьтесь о коже периорбитальной зоны. При склонности к застою жидкости необходимы дренажные процедуры. Хорошее качество кожи и ее мембран, нормальный тонус круговой мышцы глаза — «страховка» от углубления носослезной борозды.
· Врач-косметолог может приподнять и сгладить носослезку строго филлером на основе гиалуроновой кислоты! В случае введения избыточного количества препарата и гиперкоррекции (наполнитель может контурировать в виде колбаски) доктор применит антидот (ферменты гиалуронидазу или лонгидазу), который расщепит избыток гиалуроновой кислоты.
· Если филлер введен слишком поверхностно, кожа начинает отсвечивать синевой. Это осложнение называют эффектом Тиндаля. Правда, такую картину можно получить и при правильной технике инъекций — из-за индивидуальных особенностей ткани. Или потому, что коррекция была проведена раньше, чем через три — шесть месяцев после пластической операции на лице, когда еще не произошло полного восстановления после нанесенной травмы.
· Заполненная носослезная борозда при невосстановленном объеме тканей латеральной орбиты (та самая пальпебромалярная борозда) и средней трети лица выглядит неэстетично. Даже если в фокусе вашего внимания отдельно взятый недостаток, обычно нужна комплексная эстетическая работа!
· Предпочтительно, если при коррекции носослезной борозды косметолог использует канюлю — это самое безопасное. Когда врач работает иглой, повышается риск вызвать повреждения, способные привести к эмболии и слепоте (к счастью, редчайшее осложнение). Иглу в данном случае могут себе позволить только суперпрофессионалы!

Воспаление слезного канала (дакриоцистит) – патологическое состояние при котором жидкость не может пройти через канал слезной железы. Иногда проток попросту засоряется. В результате этого слезы проникают в околоносовые пазухи и там застаиваются, создавая идеальные условия для развития патогенных микроорганизмов. Воспаление проходит в острой и хронической форме.
Причины появления
Дакриоцистит возникает при наличии патологий физиологического характера, а именно врожденного сужения протока (стенозе). Иногда врачи выявляют полную закупорку протока слезного канала.
- Травматизм глаз или околоносовой пазухи.
- Воспалительный процесс носа, который провоцирует отечность тканей, находящихся вокруг глаза.
- Инфекционный процесс вызванный бактериями и вирусами, что ведет к забиванию протока.
- Попадание инородных частиц в глаз либо работа в пыльных и задымленных помещениях. В результате канал засоряется.
- Аллергия на воздействие раздражителя.
- Снижение защитных свойств организма.
- Перегрев и переохлаждение.
- Наличие сахарного диабета.
Очень часто данная патология встречается у новорожденных малышей. Это обусловлено особенностью строения слезных протоков. Когда ребенок пребывает в околоплодных водах, слезной канал закрыт специальной мембраной, которая должна разорваться во время родов или после них. Данный процесс не происходит, если имеет место патология. Слезы собираются в канале и это провоцирует воспалительный процесс. В основном развивается у женщин. Мужчины также не исключение, но у них данная патология выявляется очень редко. Причина – отличия в строении слезного канала. Женщины пользуются косметическими средствами, большинство которых становятся причиной возникновения воспаления.
Симптомы заболевания
- болезненные и неприятные ощущения в области глаза;
- покраснение кожного покрова вокруг глаза;
- чувство сдавливания и распирания;
- вздутие кожного покрова;
- слезотечение;
- отек;
- проблемы со зрением;
- увеличенное выделение слизи, которая плохо пахнет;
- образование гноя;
- высокая температура тела;
- интоксикация организма.
Острая стадия дакриоцистита появляется воспалительным процессом затрагивающим один глаз. При хронической стадии слезной канал отекает, глаз краснеет и увеличивается количество слез.
При подобных симптомах необходимо обратиться к врачу. Закупорка может возникнуть и на острой, и на хронической стадии. Скапливание слезной жидкости повышает вероятность возникновения инфекционных процессов.
Диагностика
Дакриоцистит выявляется без особых затруднений. На приеме врач проводит визуальную оценку глаза и пальпацию слезного мешка.
- Тест с использованием краски. Глаз закапывается раствором с красящим веществом. Если через несколько минут в глазу появляется пигмент, то это сигнализирует о закупорке слезных каналов.
- Зондирование. Используя зонд с иглой офтальмолог внедряется в проток, что способствует его расширению и избавлению от проблемы.
- Дакриоцистография. Проведение рентгенологического исследования с введением красящего вещества. На снимке можно рассмотреть строение системы глаза и выявить проблему.
- Проходимость можно также проверить пробой Веста. В носовой ход, со стороны поражения, помещают ватный тампон. В глаз закапывают колларгол. Нормой считается состояние, когда спустя 2 минуты тампон окрасится в темный цвет. Если тампон остается чистым или закрашивается через 10 минут, это говорит о проблеме.

Лечение
Глаза — зеркало души. Когда возникает проблема с глазом, не стоит рисковать. Лечение должен назначать врач после предварительной диагностики. Метод лечения подбирается в зависимости от формы и причины патологии, которая его спровоцировала, возрастных особенностей.
- Промывка глаза антибактериальными и дезинфицирующими растворами.
- Применение специальных капель и мазей.
- Массажные процедуры и компрессы, помогающие прочистить канал.
Промывание глаз антисептическими растворами проводится несколько раз в день. Процедура проводится врачом офтальмологом в стационарных условиях.
Мази и капли, оказывающие антибактериальный эффект:
- Флоксал - антибактериальный препарат широкого спектра воздействия. Борется с воспалительным процессом. Курс лечения составляет 10 дней, по две капли два раза в сутки.
- Дексаметазон - капли обладающие антибактериальным эффектом. Эффективны при инфекционных процессах. Закапывать 5 раз в сутки. Необходимая дозировка и курс лечения подбираются врачом индивидуально для каждого пациента.
- Левомицетин – гормональный препарат. Применяется при аллергических реакциях и воспалениях.
- Ципрофлоксацин - назначается при инфекциях слезного канала. Закапывается каждые три часа.
Средства имеют противопоказания и побочные эффекты. Медикаментозная терапия проводится под присмотром лечащего врача.

Радикальные способы борьбы
При отсутствии положительного эффекта от медикаментозного лечения, а также если причиной является опухоль или киста – проводиться хирургическое лечение.
Оперативное вмешательство бывает:
- Эндоскопическая дакриоцисториностомия. В проток вводиться аппарат с камерой. С помощью эндоскопа совершают прокол или надрез. Создают специальный клапан, главная цель которого – дренирование. Восстановительный период составляет 7 дней. Паралельно проводиться антибиотикотерапия, для недопусщения риска развития воспалительного процесса. Главное преимущество – отсутствие видимых следов после проведения операции.
- Баллонная дакрицитопластика – вмешательство, которое ввиду своей безопасности проводится даже новорожденным. В канал вводиться проводник с резервуаром наполненным жидкостью. Позволяет добиться расширения участка, тем самым пробивая его. Процедура проводиться под местным обезболиванием. В реабилитационный период назначаются специальные капли и антибактериальные препараты.
Массаж
Подготовить руки перед проведением процедуры: вымыть, продезинфицировать либо надеть перчатки.
Схема проведения массажа:
- Надавливать на внешний уголок глаза, поворачивать палец к переносице.
- Аккуратно нажимать и массировать слезной мешок, извлекая из него гнойные массы.
- Закапать теплый раствор фурацилина и удалить отделяемое.
- Осуществлять давяще-массирующие движения по слезным каналам.
- Толчкообразные движения по носослезному мешочку с некоторым усилием для открытия канала и извлечения отделяемого.
- Закапать раствор левомицетина.
Народные средства
После предварительного одобрения с врачом, успешно применяют народную медицину в домашних условиях.
Народные средства лечения:
- Алоэ. При воспалении хорошо закапывать свежеприготовленный сок алоэ, наполовину разбавленные с физраствором.
- Очанка. Готовить аналогично. Использовать для закапывания глаз и накладывания компрессов.
- Ромашка. Обладает антибактериальным эффектом. Необходимо взять 1 ст. л. сбора, проварить в стакане кипятка и настоять. Применять для промывания глаз.
- Чабрец. Благодаря противовоспалительным свойствам настой применяют при дакриоцистите.
- Каланхоэ. Природный антисептик. Листья срезать и два дня подержать в холодильнике. Далее добыть сок и развести в пропорции 1:1 с физраствором. Данное средство можно применять для лечения детей. Взрослым можно закапывать концентрированный сок в нос по 2 капли. Человек начинает чихать, в процессе чего слезный канал очищается от гноя.
- Листья с розы. Подходят только те цветы, которые выращены на собственном участке. Понадобится 100 гр. сбора и стакан кипятка. Проварить пять часов. Использовать в виде примочек.
- Бурда плющевидная. Столовую ложку травы заварить в стакане кипятка, проварить 15 минут. Применять для промываний и компрессов.
- Сладкий перец. Стакан из плодов сладкого перца пить каждый день. добавив чайную ложку меда.
Выводы
Профилактические меры напрямую зависят от причин непроходимости. Снизить риск распространения инфекции можно соблюдая правила личной гигиены.Исключить растирания глаз грязными руками. Не контактировать с больными конъюнктивитом. Иметь личную декоративную косметику. Правильно пользоваться компактными линзами.
Что такое дакриоаденит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зубковой Екатерины Андреевны, офтальмолога со стажем в 12 лет.
Над статьей доктора Зубковой Екатерины Андреевны работали литературный редактор Вера Васина , научный редактор Сергей Цыганок и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
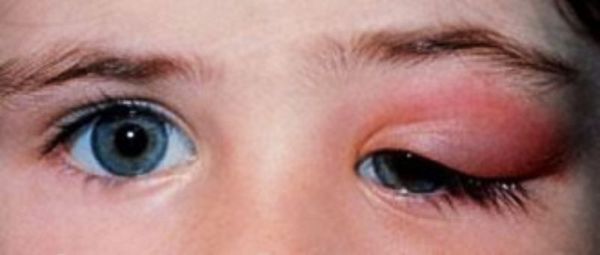
Дакриоаденит ("dakryon" — слеза + "aden" — железа + "itis" — суффикс, указывающий на воспалительный процесс) — это воспаление слёзной железы. Для острой формы характерна резкая боль при пальпации, покраснение и отёк верхнего века, повышенная температура и общее недомогание.
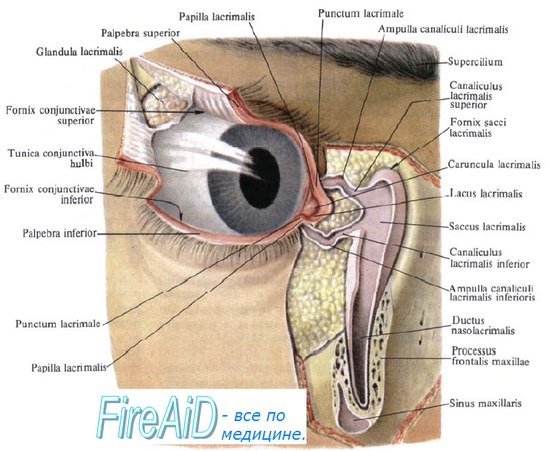
Слёзный аппарат человека состоит из слёзной железы с выводными протоками и слёзоотводящих путей. Слёзная железа располагается в области верхней части глазницы, в слёзной ямке лобной кости. В железе вырабатывается слёзная жидкость, которая омывает видимую часть глазного яблока и предохраняет её от высыхания. После этого слеза направляется в слёзное озеро во внутреннем углу глаза. Затем по слёзным канальцам слёзы отводятся в слёзный мешок, который открывается в носослёзный канал, то есть в нос, а именно в нижнюю носовую раковину [4] .
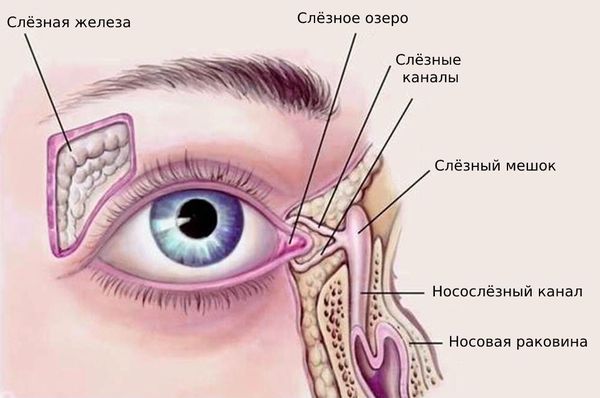
Заболевания слёзной железы — нечастое явление, ими страдает 0,56 % населения.
Среди заболеваний слёзной железы выделяют:
- дакриоадениты — 23 %;
- опухоли — 67 %;
- поражения неизвестной причины — 10 % [3][9] .
Чаще всего дакриоадениты носят изолированный характер, не требуют лечения и проходят самостоятельно, но иногда могут прогрессировать до нагноения и даже до атрофии слёзной железы [1] .
Причины дакриоаденита
Выделяют две формы дакриоаденита: острую и хроническую [5] . Зачастую острый дакриоаденит — это осложнение общих инфекций, вызванных:
- бактериями — стафилококками, стрептококками, пневмококками;
- вирусами — гриппа, эпидемического паротита, цитомегаловируса, вируса Эпштейна — Барр;
- грибами — кандида и др.;
- простейшими — микроклещами и в редких случаях глистами, например нематодой рода Dirofilaria [15] .
Таким образом, острый дакриоденит возникает как осложнение заболеваний: гриппа, ангины, скарлатины, пневмонии, цитомегаловирусной инфекции, кишечных инфекций. Наиболее часто дакриоденит развивается при паротите (свинке). Именно при паротите острый дакриоаденит носит двусторонний характер и сопровождается одновременным воспалением околоушной и подчелюстной слюнных желёз. Это связано с общим строением тканей слёзных и слюнных желёз [2] .
Хронический дакриоаденит возникает на фоне активных форм хронических инфекций: туберкулёза, сифилиса, бруцеллёза, болезней крови (хронических лимфолейкозов). Также к развитию хронического дакриоаденита приводят системные заболевания: синдром Шегрена, саркоидоз, болезнь Микулича, гранулематоз Вегенера, реактивный артрит, псевдотуморозное поражение слёзной железы [5] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы дакриоаденита
Острый дакриоаденит. Для острой формы характерно резкое начало — пациент жалуется на боль при пальпации, покраснение и отёк наружного отдела верхнего века. Вследствие отёка наружный край верхнего века опущен, глазная щель приобретает S-образную форму или полностью закрыта. Отёк может распространиться на височную область и всю половину лица, приводя к полному закрытию глазной щели.
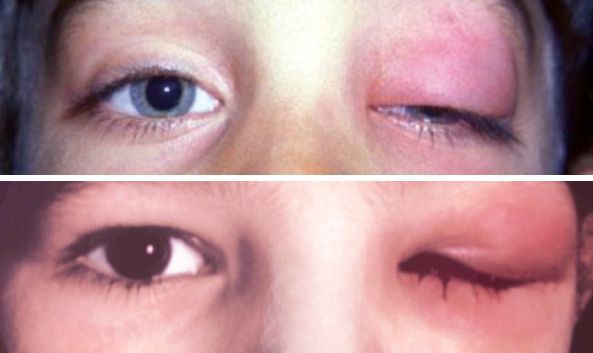
При остром дакриоадените предушные лимфатические узлы увеличиваются и становятся болезненными. Глазное яблоко отклоняется кнутри и книзу, появляется небольшое выпячивание глазного яблока из орбиты и двоение в глазах. Нарушается движение глаза кверху и кнаружи. При оттягивании верхнего века видны покраснение и отёк конъюнктивы [6] .
У детей с ослабленным иммунитетом при тяжёлом течении возможно развитие абсцесса или флегмоны железы, которая может распространиться на пространство за глазом.
Также наблюдается ухудшение общего состояния: повышается температура тела, появляется головная боль и слабость, нарушается сон и аппетит [2] . Острый дакриоаденит обычно длится 1-3 недели.
Хронический дакриоаденит. Признаки острого воспаления отсутствуют. Слёзная железа плотная, увеличенная и в редких случаях болезненна при пальпации. Цвет кожи верхнего века не меняется. За счёт увеличения слёзной железы глазная щель может быть сужена с наружной стороны. Движения глаза не нарушены. Симптомы развиваются постепенно, поэтому до обращения к врачу может пройти несколько месяцев. При определении функции слёзной железы выявляется снижение показателей слезопродукции, при гистологическом исследовании — наличие хронического воспаления вокруг протоков [5] .
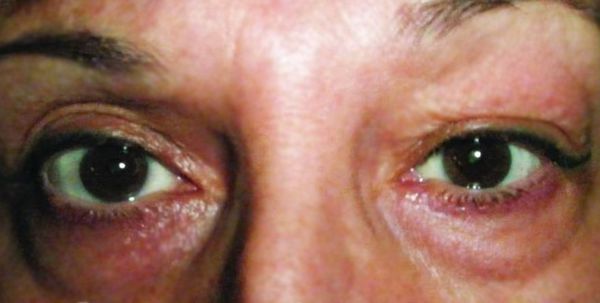
При туберкулёзном хроническом дакриоадените припухлость в области слёзной железы постепенно увеличивается, появляется болезненность при пальпации. Также присутствуют другие признаки туберкулёза: увеличение шейных лимфоузлов и рентгеноскопические изменения в лёгких [12] .
Дакриоаденит при сифилисе. Дакриоаденит может возникать как при первичном сифилисе и проявляться безболезненным увеличением и уплотнением железы, увеличением лимфоузлов, так и при третичном сифилисе — в этом случае в области слёзной железы возникает мягкая опухоль. Диагноз основывается на тщательном сборе анамнеза с выявлением симптомов сифилиса со стороны других органов [12] . Сифилис к хроническому воспалению слёзной железы приводит в очень редких случаях.
При болезни Микулича. Болезнь Микулича — это хронический лимфоматоз слёзных и слюнных желёз, вызванный системными заболеваниями лимфатического аппарата, такими как лейкемия и псевдолейкемия [2] . При заболевании происходит двустороннее увеличение слёзных и слюнных желез (чаще подчелюстных, реже околоушных и подъязычных). Слёзные железы увеличиваются до такой степени, что глаз смещается книзу и кнутри. Возможно выпячивание глаза вперёд. Глазные щели сужены нависающими веками, лимфоузлы увеличены. Пациенты жалуются на сухость во рту и в глазах — это связано со снижением функции желёз.
При саркоидозе. Саркоидоз — это системное заболевание из группы гранулематозов, причина которых до конца не выяснена. При саркоидозе образуется множество узелков в коже, лимфатической системе и на внутренних органах. Гранулемы однотипны и чётко отграничены от окружающей ткани. Поражение слёзной железы обычно протекает на фоне общих проявлений болезни, но может возникать и без вовлечения других органов и систем. Заболевание начинается незаметно и протекает длительно. Для него характерно увеличение слёзной железы, чаще равномерное, без чёткого выделения саркоидозного узла. Слёзная железа безболезненна при пальпации, её функция снижена. Постановка диагноза всегда вызывает затруднения.
Псевдотуморозный дакриоаденит. Является разновидностью орбитальных псевдоопухолей — группы заболеваний, к развитию которых приводит воспаление; название "псевдотумор" (tumor — опухоль) отражает их способность маскироваться под онкологический процесс. В последнее время псевдоопухоли относят к аутоиммунным заболеваниям, хотя причина их возникновения неизвестна.
Клинически псевдотумор слёзной железы протекает подостро и характеризуется выраженным увеличением слёзной железы. При пальпации определяется плотное несмещаемое безболезненное образование с гладкой поверхностью. Пациенты жалуются на припухлость верхнего века и его небольшое опущение. Однако кожа в месте припухлости, как правило, не воспалена. При продолжительном течении воспаление распространяется на окружающие ткани. Завершается псевдотумор стадией плотного фиброза — разрастания соединительной ткани с появлением рубцов [12] .
Патогенез дакриоаденита
Воспаление протекает однотипно, несмотря на огромное количество провоцирующих его причин и возбудителей.
Патогенные микроорганизмы попадают в слёзную железу эндогенным путём, то есть с током крови. Слёзная железа, как и другие органы и ткани, при попадании чужеродного агента отвечает воспалительной реакцией.
Воспаление — это ответ организма на повреждение, при котором происходит переход белков плазмы и лейкоцитов крови из микроциркуляторных сосудов в очаг поражения. Именно эти клетки крови отвечают за иммунитет. Они массово скапливаются в очаге поражения, затем высвобождают и активируют биологически активные вещества, которые называются медиаторами. Под действием медиаторов увеличивается диаметр сосудов, что усиливает кровенаполнение ткани и обуславливает покраснение. Проницаемость сосудистой стенки повышается, увеличивается выход воды из сосудов, что приводит к воспалительному отёку (накоплению жидкости в тканях).
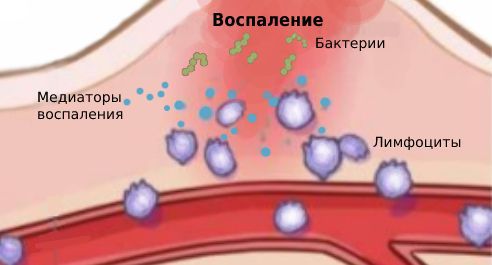
Патогенез хронического воспаления изучен не полностью, но к его развитию приводит повышенная чувствительность (сенсибилизация) организма к бактериальной флоре и продуктам её метаболизма [13] . Гипотез развития повышенной чувствительности много, но точная причина пока неизвестна.
Классификация и стадии развития дакриоаденита
Выделяют две формы дакриоаденита: острую и хроническую [5] .
Острый дакриоаденит чаще встречается у детей и лиц молодого возраста, часто односторонний, но возможно и двустороннее поражение. Как самостоятельное заболевание практически не возникает — как правило, это осложнение инфекций, вызванных бактериями, вирусами, грибами или простейшими [2] .
Хронический дакриоаденит встречается как у детей, так и у взрослых, но более распространён среди взрослых. Может быть следствием острого процесса, но зачастую возникает самостоятельно. Хронический процесс развивается на фоне активных форм хронических инфекций [5] .
Стадии развития дакриоаденита не выделяют. Характер поражения (односторонний или двусторонний) на лечение и прогноз не влияет.
Осложнения дакриоаденита
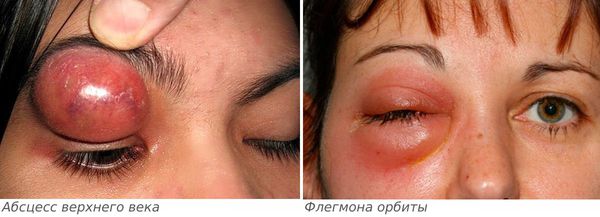
Если лечение не начато вовремя, то дакриоаденит может стать причиной инфекционных осложнений: флегмоны орбиты и абсцесса верхнего века [6] .
Абсцесс верхнего века характеризуется следующими симптомами:
- сильная боль распирающего характера;
- резко выраженное покраснение и отёк века;
- повышение температуры тела;
- глазная щель сомкнута, кожа напряжена;
- в связи с гнойным расплавлением подкожно-жировой клетчатки в области верхнего века появляется зона размягчения.
Зрительные функции при этом не снижаются. Лечение направлено на устранение воспалительного очага и предупреждение развития осложнений — распространения гнойно-воспалительного процесса в глубжележащие структуры орбиты, рубцовые изменения век, нарушение оттока лимфы, сепсис.
Флегмона орбиты — более опасное осложнение, проявляется следующими симптомами:
- острое начало;
- интенсивная боль в глазу;
- головная боль;
- лихорадка и озноб;
- возникновение зоны припухлости верхнего века по краю орбиты с покраснением в этой области;
- кожа горячая на ощупь;
- отёк становится настолько плотным, что невозможно раздвинуть веки;
- отёк конъюнктивы, которая иногда выпадает в виде валика и ущемляется между веками;
- неподвижность глазного яблока;
- двоение в глазах и сильное снижение зрения (пациент может ослепнуть);
Лечение начинают незамедлительно с целью устранить причину заболевания, снизить внутриорбитальное давление и тем самым предотвратить развитие слепоты [5] .
Диагностика дакриоаденита
Диагностика острого дакриоаденита. Основа диагностики острого дакриоаденита — сбор анамнеза и тщательный осмотр с выявлением клинических признаков [5] .
При сборе анамнеза врач задаст вопросы:
- как давно появились боль, покраснение и отёк;
- двоится ли в глазах;
- ухудшилось ли общее состояние;
- имеются ли какие-либо инфекционные и системные заболевания.
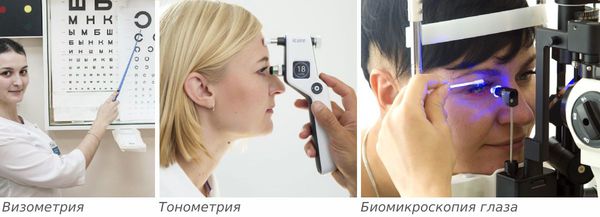
После опроса врач проведёт внешний осмотр век и пальпацию в проекции слёзной железы, определит подвижность глаз. Острота зрения определяется с помощью визометрии, иногда удаётся выявить её ухудшение и двоение в глазах. Эти симптомы могут быть вызваны отёком конъюнктивы.
Затем проводят тонометрию и биомикроскопию глаза. При биомикроскопии, или осмотре на щелевой лампе, врач под увеличением осматривает конъюнктиву и другие поверхностные структуры глаза и оценивает степень покраснения и отёка слизистой конъюнктивы.
Клиническая картина острой формы обычно ярко выражена, поэтому сложности при постановке диагноза не возникают.
Диагностика хронического дакриоаденита. При хронической форме бывает недостаточно осмотра и стандартных процедур, поэтому назначают дополнительные обследования:
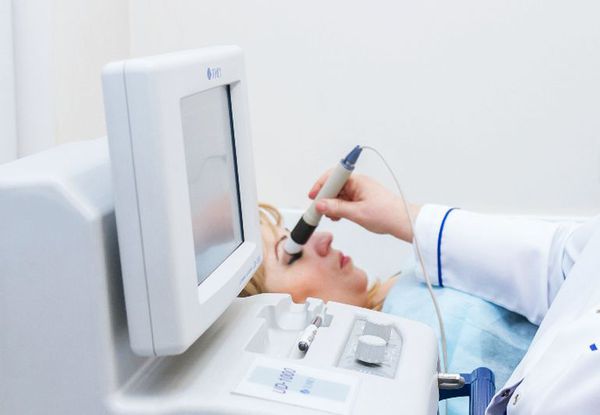
- Ультразвуковое исследование глазных яблок (УЗИ) — пространственное исследование слёзной железы, при котором выявляется значительное увеличение её в размерах;
- Компьютерную томографию или магнитно-резонансную томографию орбиты (КТ или МРТ) — при подозрении на новообразование века или слёзной железы;
- бактериологические и иммунологические исследования;
- тесты Ширмера — для определения функциональных показателей слёзной железы;
- анализ на уровень С-реактивного белка и специфических антител;
- рентгенологическое исследование грудной клетки для оценки возможных изменений лёгочной ткани;
- пробы Манту и Пирке — положительные результаты свидетельствуют о возможной туберкулёзной природе заболевания, рекомендована консультация фтизиатра ;
- трепонемные серологические тесты — для выявления сифилиса;
- биопсия лёгочной ткани (при подозрении на саркоидоз лёгких), слёзной или слюнных желёз (при подозрении на болезнь Микулича) [5] .
Лечение дакриоаденита
При развитии острой формы дакриоаденита пациента госпитализируют, лечение чаще консервативное. При хронической форме тактика лечения зависит от основного заболевания.
Лечение острого дакриоаденита. Пациенту назначают антибиотики широкого спектра действия. Для достижения результатов одновременно применяют сульфаниламидные препараты — противомикробные средства, которые временно подавляют размножение бактерий.
Также в системную терапию входит приём нестероидных противовоспалительных средств (индометацина, вольтарена, диклофенака).
В течение 14-21 дней в полость конъюнктивы обязательно закапывают капли и закладывают мази:
- растворы глюкокортикостероидов (дексаметазон, бетаметазон) — оказывают противовоспалительное и противоаллергическое действие, закапывают 4-6 раз в сутки;
- растворы нестероидных противовоспалительных средств (индометацин, диклофенак натрия) — 3-4 раза в сутки;
- антисептики (пиклоксидин, мирамистин) — 3 раза в сутки;
- антибактериальные мази (эритромициновая, колбиоцин) — на ночь в конъюнктивальный мешок.
При возникновении абсцесса и его размягчении, связанном с наличием гноя, выпота и крови в полости гнойника, требуется хирургическое вмешательство.
Операцию проводят в несколько этапов:
- Вскрывают гнойник и выпускают гнойные массы.
- Тщательно промывают полость антисептическим раствором.
- После вскрытия абсцесса обязательно используют дренаж.
- В течение 3-7 дней рану промывают растворами антисептиков.
После полного очищения раневой полости от гнойных масс назначаются мази, которые улучшают процессы восстановления тканей (метилурациловая мазь 5-10 %).
Лечение хронического дакриоаденита. Основа лечения хронического дакриоаденита — коррекция основного заболевания. Соответственно, такое лечение проводится совместно с венерологом, фтизиатром или гематологом.
При лечении хронической формы дакриоаденита назначаются физиотерапевтические тепловые процедуры, например УВЧ-терапия, которая оказывает выраженное рассасывающее действие. При неэффективности лечения применяют рентгеновское облучение области поражённой слёзной железы. (Большинство методов физиотерапии рекомендованы и используются только на территории России и стран СНГ, в США и европейских странах не применяются и не имеют доказанного эффекта. — прим. ред. "ПроБолезни").
Также для лечения хронического специфического дакриодаденита применяется медикаментозная терапия, направленная на коррекцию основного заболевания. Например, если дакриоаденит вызван туберкулёзом, то лечение назначают совместно с фтизиатром, если сифилисом — с венерологом.
При саркоидозе применяют оперативное лечение. После хирургического вмешательства до достижения ремиссии назначают глюкокортикостероидные препараты.
При псевдотуморозном дакриоадените назначаются глюкокортикостероиды в высоких дозах. Схема лечения индивидуальна, но предпочтение отдаётся пульс-терапии — внутривенному введению больших доз глюкокротикоидов несколько дней подряд [14] . Однако к стероидной терапии может развиваться устойчивость. В последнее время считается, что удаление изменённой слёзной железы — безальтернативный метод лечения псевдотуморозного дакриоаденита [10] [11] .
Воспаление слёзной железы приводит к снижению рефлекторной слёзопродукции, поэтому проводят заместительную терапию препаратами "искусственной слезы" [8] .
Прогноз. Профилактика
Прогноз при остром дакриоадените, как правило, благоприятный. Заболевание длится 10-15 суток, его течение доброкачественное, однако может перейти в хроническую форму.
Прогноз хронического дакриоаденита зависит от течения основного заболевания [14] .
Профилактика дакриоаденита заключается в своевременном выявлении и лечении инфекционных болезней, а также соблюдении правил личной гигиены при уходе за глазами [7] .
Читайте также:

