Сит при атопическом дерматите
Обновлено: 27.04.2024
Эта проблема вызывает дискомфорт, а в некоторых случаях страх и растерянность. Симптомы дерматита могут влиять не только на здоровье, но и на работу и личную жизнь. Особенную настороженность он вызывает у молодых родителей, как и любая болезнь малыша.
Дерматитом принято называть любого рода проявления на коже отличающиеся от ее нормального состояния: покраснения, шелушение, зуд и так далее.
При появлении любых изменений необходима консультация специалиста. Стоит отметить, что 10% всех посещений дерматолога связанно именно с проявлениями дерматита. Чаще обращаются женщины в силу большего контакта с бытовой химией.
Типы дерматита
Выделяют две основных группы дерматита: контактный и аллергический.
По проявлениям контактный дерматит бывает:
Острый - начало быстрое после однократного взаимодействия с веществами которые имеют выраженные раздражающее действие.
Хронический-развивается постепенно при постоянном контакте с раздражителем в течении нескольких дней или даже лет. В данном случае причиной будут являть слабые раздражители такие как: бытовая химия, мыльные растворы, сухой воздух, пыль.
Аллергический дерматит это проявление сбоя в работе иммунной системы организма на один или несколько раздражителей проявляющееся воспалением.
Самые частые места проявлений:
- Кожа рук
- Лицо
- Шея
- Подмышки
- Волосистая часть головы
- Аногенитальная область, чаще всего у детей.
- Уши
- Голени
- Стопы
Проявления острого контактного и аллергического дерматитов очень схожи это: покраснение, отек и высыпания в виде пузырьков и волдырей и «прыщиков». Так же будет ощущаться зуд, жжение, болезненность кожи. При аллергическом дерматите проявления не будут ограничиваться местом контакта кожи с раздражителем, реакция выходит далеко за ее пределы. Как следствие необходима обязательная консультация специалиста, для подтверждения верного диагноза и лечения.
При хроническом дерматите очаги выглядят не так ярко как при остром, но также имеют отек к которым могут присоединиться: трещины, гиперпигментация и повреждения целостности кожи, желание ее чесать и щипать. Даже после устранения воздействия раздражителя процесс может продолжаться до нескольких месяцев.
Для точного установления диагноза врачу будет необходимо подробно рассказать, как, когда и после чего возникло поражение кожи. Также будут проведены кожные пробы.

Дерматитом принято называть любого рода проявления на коже отличающиеся от ее нормального состояния
Лечение
Главной целью лечения является вернуть человеку прежний комфорт и состояние кожного покрова. Приоритет в лечении контактного дерматита это выявление раздражающего фактора и устранение его. При невозможности устранить контакт, к примеру при профессиональной необходимости, должна быть подобрана адекватная и надежная защита кожи (спецодежда, перчатки, защитные крема и мази). При простом контактном дерматите эффективность гормональных мазей и кремов недостаточно. Эффективность применения селективных ингибиторов альциневрина такролимуса и пимекролимуса при указанных в статье видах дерматита не доказана в ходе контролируемых исследований.
При выраженном зуде возможно применение антигистаминных препаратов - Зодак , Кларитин , Ксестин, Эриус , Супрастинекс, Дизал, Алегра, Ксизал, Фенистил.
- Кутивейт (флутиказон пропионат) крем, мазь течение 2 недель
- Триакорт, Фторокорт (триамцинолона ацетонид)мазь 0,025%, 0,1% в течение 2 недель, начинать лечение необходимо с большей дозы , Клобетазол , Псоридерм, Диласен,Пауэркорт (клобетазола пропионат) мазь на 3–4 недели , Белодерм, Целестодерм (бетаметазона валерат) крем, мазь 2 недели
- Унидерм, Элоком , (мометазона фуроат) крем, мазь 0,1% 2 недели
Бывает так, что к течению основного дерматита может присоединиться бактериальная инфекция. В этом случает стоит подключить дополнительную местную антибактериальную терапию:
-
(фузидовая кислота) крем, гель 2% в течение 1–2 недель , Бактробан (мупироцин) мазь 2% в течение 2 недель
При отсутствии результата при лечении аллергического дерматита возможно применение иммуносупрессивных препаратов циклоспорина, азатиоприна. Применение UV-B или PUVA-терапии.
Профилактикой дерматита является понимание того, что эта реакция пожизненная и даже кратковременного контакта нужно избегать.
Памятка по уходу за кожей рук при профессиональном контактном дерматите:
- Обязательно надевайте перчатки
- Пользуетесь заменителями мыла. Мыло удаляет защитный жировой слой кожи и повреждает роговой слой кожи который удерживает в себе воду тем самым в разы увеличивает проницаемость для любых веществ. К тому же некоторые компоненты мыла сами по себе оказывают раздражающее действие.
- Избегайте потенциально раздражающих веществ
- Соблюдать рекомендации врача в течении как минимум полугода
- Не носить кольца так как они являются местом скопления раздражителя, а если все таки человек не готов отказаться от ношения, то необходимо снимать его на время работы и выполнения домашних дел.
- Так же регулярно использовать эмоленты-это вещества сходные по составу с естественной защитной жировой пленкой кожи, воздействующие на верхние слои кожи. Она бывают: натуральные, химические, синтетические.
Доступные средства повседневного ухода которые можно приобрести в любой аптеке: Бепантен , Типикрем, Эмолиум , Мустела, Липобейз, Ла-кри.
Только для взрослых: Локоид , Дермовейт, Синалар. Их необходимо наносить только на чистую сухую кожу.
Одно из новых направлений это применение корнеопротекторов. Это средства восстанавливающие целостность непосредственно рогового слоя кожи. Физиогель, Ойлайтум, Липикар , Протопик .
Занимаясь самолечением, можно нанести непоправимый вред своему здоровью, обязательно обратитесь к врачу и следуйте его рекомендациям.
Литература: Федеральные клинические рекомендации по ведению больных контактным дерматитом, Москва - 2015
Атопический дерматит является широко распространенным заболеванием у детей. Патогенетическую основу клинических проявлений атопического дерматита составляет хроническое аллергическое воспаление кожи, обусловленное воздействием на сенсибилизированный орган
Каковы показания для назначения глюкокортикоидов (наружно и перорально) при атопическом дерматите?
Когда рекомендуют специфическую иммунотерапию?
Атопический дерматит является широко распространенным заболеванием у детей. Патогенетическую основу клинических проявлений атопического дерматита составляет хроническое аллергическое воспаление кожи, обусловленное воздействием на сенсибилизированный организм ребенка различных аллергенов. В связи с этим принципы лечения атопического дерматита включают воздействие на основные звенья патогенеза аллергического воспаления и устранение аллергена. Оптимальные рекомендации по терапии ребенка с атопическим дерматитом должны содержать следующие позиции:
- мероприятия по устранению аллергена (элиминационная диета и изменения аллергенного окружения);
- наружная терапия;
- системная терапия.
Основанием для элиминационной диеты у ребенка с атопическим дерматитом являются результаты аллергологического обследования, включающие в себя положительные кожные пробы и/или обнаружение специфических иммуноглобулинов Е (IgE) к пищевым аллергенам в крови, а также положительные провокационные тесты с пищевыми продуктами. Последние представляются наиболее достоверным критерием. Исключение аллергена, к которому выявляется гиперчувствительность, должно быть максимально строгим и учитывать возможность его скрытого присутствия как компонента в других пищевых продуктах (табл. 1), а также перекрестного реагирования (табл. 2).
Элиминационная диета должна полностью соответствовать возрастной потребности ребенка в белках, жирах, углеводах и калориях. Это положение особенно важно для детей раннего возраста. Обычно продолжительность элиминационной диеты должна составлять не менее одного года, но в случаях выявления гиперчувствительности к аллергенам яиц, орехов, бобовых, рыбы, морепродуктов элиминационные мероприятия проводятся в течение как минимум двух лет. Расширение диеты должно проводиться после истечения представленных сроков и основываться на результатах повторного аллергологического обследования.
Особое внимание врача при назначении элиминационной диеты детям с атопическим дерматитом необходимо уделять неиммунной пищевой непереносимости, или так называемым псевдоаллергическим реакциям. К сожалению, методы неинвазивной диагностики последних недостаточно стандартизированы. Однако можно подозревать наличие псевдоаллергических реакций при наличии следующих критериев.
- Обострения атопического дерматита связаны с приемом продуктов, содержащих пищевые добавки (консерванты, антиоксиданты, нитриты, нитраты, сульфиты и др.).
- Реакция имеет дозозависимый характер, то есть зависит от количества съеденной пищи.
- Из анамнеза известно, что у ребенка «аллергия на все».
Наиболее часто псевдоаллергические реакции выявляются у детей с отягощенным перинатальным анамнезом, синдромом гипервозбудимости и дефицита внимания.
Для установления конкретного химического соединения, вызывающего псевдоаллергическую реакцию, у взрослых применяются провокационные пробы. В педиатрической практике диагноз псевдоаллергических реакций преимущественно основывается на перечисленных критериях. Псевдоаллергические реакции могут иметь место у детей как с наличием IgE-опосредованных реакций, так и при их отсутствии. Кроме того, необходимо иметь в виду, что нередко отмечается перекрестная гиперчувствительность к различным химическим соединениям. Выявление у ребенка псевдоаллергических реакций является показанием для исключения из диеты продуктов длительного хранения, а также продуктов, в состав которых входят подозреваемые химические соединения.
Элиминационные мероприятия при наличии гиперчувствительности к аллергенам домашней пыли преследуют цель уменьшить концентрацию аллергена в доме, где проживает ребенок (табл. 3). Большинство мероприятий проводятся во всем доме, однако особенно важно их соблюдение в спальне и детской комнате, то есть там, где ребенок находится большую часть времени.
Данный комплекс мероприятий также необходимо проводить у детей, входящих в группы риска развития тяжелого течения атопического дерматита, полиорганных атопических заболеваний, респираторных аллергозов. Группы риска определяются на основании выявления комплекса факторов, к которым относятся: наследственная отягощенность по атопическим заболеваниям; гиперчувствительность к аллергенам куриного яйца, молока; пищевая аллергия, продолжающаяся более года; наличие сенсибилизации к ингаляционным аллергенам; высокий уровень общего IgE; эозинофилия в периферической крови; тяжелое течение дерматита в детстве.
Современная системная и наружная терапия атопического дерматита у детей включает использование препаратов противовоспалительного действия, обладающих способностью ограничивать высвобождение и синтез медиаторов аллергического воспаления, а также блокировать их эффекты. В настоящее время доказана эффективность использования нескольких групп противовоспалительных препаратов, таких как антигистаминные, мембранотропные и глюкокортикостероиды.
Антигистаминные препараты (блокаторы Н1-гистаминовых рецепторов) уменьшают связывание гистамина с гистаминовыми рецепторами клеток — мишеней аллергической реакции, что снижает выраженность симптомов, обусловленных гистамином (отек, гиперемия, зуд). У большинства детей отмечается положительный эффект от применения антигистаминных препаратов, а основной беспокоящий больных симптом — зуд редко полностью исчезает на фоне этого лечения. Выбор конкретного препарата определяют перечисленные ниже положения.
- В связи с наличием седативного эффекта назначение антигистаминных препаратов первого поколения курсами у детей школьного возраста ограничено.
- Седативный эффект, создаваемый антигистаминными препаратами первого поколения, оказывает положительный эффект у детей с нарушением сна, у гипервозбудимых детей раннего возраста и т. д. Выраженность седативного эффекта пропорциональна степени угнетения кожного зуда за счет воздействия на его центральные механизмы. В связи с этим применение антигистаминных препаратов первого поколения (особенно пипольфена, димедрола, супрастина) предпочтительнее в период выраженного кожного зуда у детей любого возраста.
- Учитывая возможность развития тахифилаксии (снижения эффективности препарата) при длительном применении антигистаминных средств первого поколения, у ряда детей может потребоваться отмена лекарства или его замена. Поэтому, если планируется длительное лечебное или профилактическое применение антигистаминного препарата, лечение рациональнее начинать с антигистаминных препаратов второго поколения.
- Антигистаминные препараты второго поколения (кларитин, кестин, зиртек) тормозят развитие как ранней, так и поздней фазы аллергического воспаления, что, вероятно, может обусловливать их превентивное действие. При этом максимальная интенсивность блокирования поздней фазы аллергического воспаления развивается в течение месяца с начала их регулярного применения. В настоящее время эффективность превентивного применения антигистаминных препаратов у детей с атопическим дерматитом интенсивно изучается. В этой связи необходимо отметить результаты, полученные в ходе многоцентрового исследования по программе ETAC. Так, у детей младшего возраста с атопическим дерматитом, имевших моновалентную сенсибилизацию, зиртек предупреждал развитие сенсибилизации к новым аллергенам.
Необходимо учитывать возможность побочного действия антигистаминных препаратов второго поколения (терфенадин, астемизол), проявляющегося обычно при передозировке данных препаратов в виде удлинения интервала QT и риска развития сердечной аритмии (трепетание-мерцание желудочков). Риск данного осложнения повышается при их одновременном применении с макролидами и/или противогрибковыми средствами системного действия.
Пероральное и парентеральное введение глюкокортикостероидов — наиболее эффективный метод лечения атопического дерматита, однако при длительной терапии глюкокортикоидами могут возникнуть следующие осложнения: гипертония, ожирение, гипокалиемия, гипокальцемия, нарушение толерантности к глюкозе, иммуносупрессия, остеопороз. Эти осложнения в свою очередь также требуют коррекции. Кроме того, возможность развития обострения заболевания после отмены лечения ограничивает использование системных глюкокортикостероидов у детей с атопическим дерматитом. Их назначение показано лишь детям с тяжелым обострением атопического дерматита при недостаточной эффективности местной глюкокортикостероидной терапии и лечения антигистаминными препаратами. Длительность применения системных глюкокортикостероидов обычно не должна превышать семь дней, что позволяет свести к минимуму побочные эффекты от терапии и избежать длительного подавления функции коры надпочечников.
Кромоглициевая кислота и кромогликат натрия являются мембранотропными лекарственными средствами, тормозящими высвобождение и синтез медиаторов аллергического воспаления тучными клетками. Эффективность наружного и перорального применения кромогликата натрия и кромоглициевой кислоты при атопическом дерматите не подтверждается в контролируемых исследованиях. Вероятно, в качестве показания к назначению данных препаратов следует рассматривать наличие у ребенка поливалентной пищевой аллергии, когда исключение из питания ребенка выявленных причинно-значимых аллергенов оказывается недостаточно эффективным. Применение данной группы препаратов возможно у больных, имеющих псевдоаллергические реакции, а также при наличии сопутствующего аллергического поражения желудочно-кишечного тракта.
Препараты, содержащие n-3-полиненасыщенные жирные кислоты (эйконол, полиен), встраиваясь в фосфолипиды клеточных мембран, блокируют синтез лейкотриенов, снижают клеточную гиперчувствительность, модулируют иммунный ответ. В частности, эффективность применения n-3-полиненасыщенных жирных кислот показана у детей с диффузными и распространенными формами атопического дерматита; при частом вторичном инфицировании кожных покровов; наличии сочетания атопических и псевдоаллергических реакций у детей с атопическим дерматитом. Возможно их использование при атопическом гастроинтестинодермальном синдроме, а также при сочетании атопического и геликобактерассоциированного гастрита. Эффект от применения данного класса препаратов начинает проявляться на 3-4-й неделе. Однако результаты оценки клинической эффективности данных препаратов для лечения и профилактики атопического дерматита противоречивы, в связи с чем их широкое применение в качестве базисной терапии неоправданно.
Клиническое улучшение при использовании рекомбинантного гамма-интерферона у больных с атопическим дерматитом было продемонстрировано в нескольких исследованиях. Вместе с тем роль и оптимальная длительность безопасной терапии требуют дальнейшего уточнения. Кроме того, высокая стоимость, а также недостаточная длительность эффекта гамма-интерферона являются факторами, ограничивающими его использование.
Противоречивые результаты получены при применении рекомбинантного a-интерферона. Вероятно, использование a-интерферона может быть полезно у детей, имеющих наряду с атопическим дерматитом тяжелую соматическую патологию (гепатит, лейкоз).
Одним из перспективных направлений терапии атопического дерматита является использование специфической иммунотерапии (СИТ) ингаляционными аллергенами. Однако единого экспертного мнения об эффективности СИТ при данной патологии не выработано. Отсутствие положительного клинического эффекта от элиминационных мероприятий, направленных на снижение уровня экспозиции ингаляционных аллергенов, в течение 3-6 месяцев может являться основанием для рассмотрения возможности применения специфической иммунотерапии (СИТ) ингаляционными аллергенами у детей с атопическим дерматитом. Показания к проведению данного метода терапии должны определяться комплексом критериев. Наличие представленных ниже критериев может служить обоснованием для проведения СИТ, причем возможно использование неинвазивного — сублингвально-орального метода.
- Диффузная или распространенная форма атопического дерматита, среднетяжелое/тяжелое течение.
- Клинически значимая сенсибилизация ингаляционными аллергенами, подтвержденная на основании анамнеза, положительных кожных проб и/или обнаружения специфических IgE к данному аллергену.
- Наследственная отягощенность по аллергическим заболеваниям, особенно респираторным аллергозам.
- Гиперчувствительность к одной группе аллергенов.
Инфекции, поражающие кожные покровы, особенно Staphylococcus aureus, являются одной из наиболее частых проблем у больных с атопическим дерматитом. Известно, что колонизация кожи Staphylococcus aureus выявляется у 80-90% больных с атопическим дерматитом. Причем в случае упорного течения заболевания золотистый стафилококк выявляется практически у всех больных. Антистафилококковые антибиотики могут быть полезны в терапии больных с колонизацией кожи S. aureus. Применение эритромицина и других новых антибиотиков этого ряда (азитромицин, кларитромицин) обычно эффективно у больных, не имеющих колонизации кожи резистентными штаммами. У больных с макролидрезистентными штаммами S. aureus использование пенициллиназарезистентных пенициллинов (диклоксациллин, оксациллин или клоксациллин) предпочтительнее. Использование цефалоспоринов первого поколения достаточно эффективно как при стафилококковой, так и при стрептококковой инфекции. Вместе с тем при назначении препаратов пенициллинового и цефалоспоринового рядов необходимо учитывать повышенный риск побочных реакций при наличии у больных с атопическим дерматитом гиперчувствительности к грибковым аллергенам. Местное использование антибиотиков (эритромицина, линкомицина, гентамицина) может быть полезно для терапии пиодермии при атопическом дерматите; однако у больных с интенсивными и рецидивирующими проявлениями вторичной инфекции предпочтительнее использование системных антибиотиков.
Присоединение герпетической инфекции у детей с атопическим дерматитом является серьезным осложнением, особенно в случае диссеминации кожного поражения. Препаратом выбора в данной ситуации является ацикловир, назначаемый в возрастной дозировке четыре раза в день в течение 10 дней.
Грибковые инфекции также могут осложнять течение атопического дерматита и вносить определенный вклад в активизацию заболевания. Необходимо учитывать определенную вероятность развития сенсибилизации к грибковым аллергенам, в частности к Pityrosporum ovale, что, можно полагать, является одним из факторов, способствующих упорному течению сочетанного атопического и себорейного дерматита. В данной ситуации показано наружное использование противогрибковых препаратов.
Психонейровегетативные нарушения, безусловно, играют определенную роль в патогенезе атопического дерматита. Стандартная терапия в таких ситуациях заключается в коррекции вегетативной дисфункции в зависимости от ее типа общепринятыми методами, а также в проведении психотерапии. Однако до настоящего времени нет достоверных свидетельств об эффективности данных методов терапии у детей с атопическим дерматитом.
Возрастные морфофункциональные особенности кожи у детей обусловливают щадящее отношение к местной терапии атопического дерматита, особенно у детей раннего возраста. При этом важна этапность локальной терапии с учетом активности воспаления. Мази лучше всего действуют при хроническом поражении кожи (лихенификации), нежелательно их использование при остром процессе (мокнутие). Наиболее сложным остается вопрос о выборе рациональной глюкокортикоидной терапии. Безусловно, у детей предпочтительнее использование глюкокортикоидных препаратов, не имеющих в своем составе галогенов, которые в значительной степени обусловливают как терапевтический, так и побочные эффекты. Местно применяемые глюкокортикоиды способны утончать эпидермис и дерму, что особенно важно учитывать при их длительном использовании, а также у детей младшей возрастной группы. Возможно развитие контактного дерматита при локальном использовании глюкокортикоидных препаратов. Наиболее часто он обусловлен наличием в их составе пропиленгликоля, реже это связано с аллергическим контактным дерматитом, развивающимся как реакция непосредственно на стероидный компонент. Кроме того, при назначении сильных стероидных препаратов необходимо учитывать, что наличие грибковой инфекции является противопоказанием к их применению.
Среди негалогенизированых наружных глюкокортикоидов можно отметить препарат адвантан, который прошел всестороннюю проверку эффективности и безопасности у детей, в том числе раннего возраста. Необходимо подчеркнуть, что данный препарат используется один раз в сутки, а выраженный терапевтический эффект наступает на 5-6-й день применения. При достижении достаточного эффекта в течение 10-14 дней проводят поддерживающую терапию (разведение адвантана 1:1, 1:2 с детским кремом). Неоспоримым преимуществом адвантана является возможность его длительного применения с минимальным риском возникновения как местных, так и системных побочных явлений.
Таким образом, терапия атопического дерматита у детей, направленная на блокирование развития аллергического воспаления, должна быть строго индивидуальна и базироваться на выявлении особенностей патогенеза у конкретного ребенка.
В.Р. Воронина, врач-дерматовенеролог, к. м. н., ГБОУ ВПО «Российский национальный исследовательский университет им. Н.И. Пирогова», Обособленное структурное подразделение - Научно-исследовательский клинический институт педиатрии им. академика Ю.Е. Вельтищева
Сокращения: ТГКС - топические глюкокортикостероиды, ТИК - топические ингибиторы кальциневрина, АтД - атопический дерматит
Ключевые слова: атопический дерматит, наружная терапия, базовая терапия, топические глюкокортикостероиды, топические ингибиторы кальциневрина
Key words: atopic dermatitis, topical treatment, basic treatment, topical corticosteroids, topical calcineurin inhibitors
Атопический дерматит (АтД) - мультифакторное заболевание кожи, возникающее, как правило, в раннем детском возрасте у лиц с наследственной предрасположенностью к атопическим заболеваниям, имеющее хроническое рецидивирующее течение, возрастные особенности локализации и морфологии очагов воспаления, характеризующееся кожным зудом, обусловленное гиперчувствительностью как к аллергенам, так и к неспецифическим раздражителям [1, 2]. Заболевание в типичных случаях начинается в раннем детском возрасте и значительно нарушает качество жизни больного и членов его семьи. Распространенность среди детского населения составляет до 20%, тогда как у взрослых достигает только 1-3% [2]. Лечение АтД должно быть комплексным и патогенетически обоснованным, включающим элиминационные мероприятия, диету, гипоаллергенный режим, местную и системную фармакотерапию, обучение больного и членов его семьи [3]. Наружная терапия является абсолютно необходимой для достижения улучшения состояния и должна проводиться дифференцированно с учетом изменений кожи, мультифакторного генеза заболевания (интегральный подход) [4, 5].
При назначении терапии следует включать:
Всем больным АтД вне зависимости от тяжести, распространенности, остроты кожного процесса, наличия или отсутствия осложнений назначаются средства базового ухода за кожей. Базовая терапия должна включать рациональный уход за кожей, направленный на восстановление нарушенной функции кожного барьера путем использования смягчающих и увлажняющих средств, средств для очищения кожи, а также выявление и устранение контакта со специфическими и неспецифическими триггерами [5].
Купание ребенка с АтД является необходимой процедурой, позволяющей очистить кожу от нанесенных ранее слоев препаратов, слущивающихся чешуек эпидермиса, корок. Очищение кожи позволяет достигнуть непосредственного контакта лекарственного средства с кожей. Исключением является наличие очагов выраженного мокнутия, вторичного инфицирования кожи. В этот период целесообразно воздержаться от принятия ванной, общего душа в течение нескольких дней, для того, чтобы избежать диссеминации инфекции. Далее купание можно проводить ежедневно, соблюдая комфортную для малыша температуру воды. Вода для купания должна быть 35-36 градусов и желательно дехлорированной (отстаивание воды в течение 1-2 часов). Один-два раза в неделю используются не щелочные моющие средства (так называемые синдеты), без использования жестких мочалок. Высушивание кожи проводится промокающими движениями, без травмирующего растирания кожи. После очищения кожи необходимо обработать расчесы, трещины раствором антисептика (фукорцин, зеленка, мирамистин или др.). Это позволяет свести к минимуму риск вторичного инфицирования и возникновения инфекционно-зависимых обострений дерматита, избежать попадания компонентов наружных средств на участки с нарушенной целостностью кожных покровов, ведущее к возникновению неприятных субъективных ощущений в виде жжения и зуда.
Сразу после купания необходимо использование увлажняющих, релипидирующих средств по уходу за кожей. Это позволяет удержать влагу в эпидермисе, исключить пересыхание кожи [6, 7]. Следует избегать нанесения средств косметического ухода за кожей на очаги острого и подострого воспаления. Конкретный препарат и его лекарственная форма подбираются индивидуально на основании предпочтений пациента, индивидуальных особенностей кожи, сезона, климатических условий, а также времени суток.
Общие рекомендации по применению увлажняющих и смягчающих средств согласно федеральным клиническим рекомендациям по лечению атопического дерматита [2]:
Средства с противовоспалительной активностью выбираются в соответствии со стадией воспалительного процесса (табл.) [7,11].
Таблица.
Применение лекарственных форм при различных стадиях атопического дерматита
| Характер воспалительного процесса | Лекарственная форма |
Острое воспаление с мокнутием (фото 1, 2)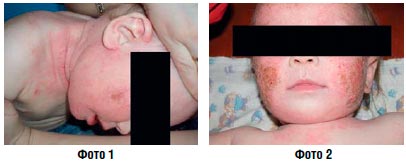 | Примочка Аэрозоль Лосьон Раствор |
Острое воспаление без мокнутия (фото 3)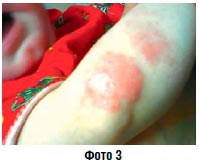 | Водные болтушки Крем Липокрем Паста Аэрозоль |
Подострое воспаление (фото 4, 5)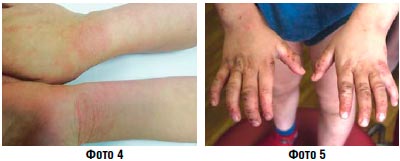 | Крем Липокрем Паста |
Хроническое воспаление (фото 6)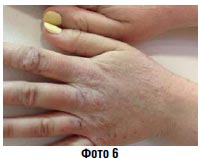 | Мазь Паста Компресс |
Количество топического препарата для наружного применения измеряется согласно правила «длины кончика пальца» (FTU, FingerTipUnit), при этом одна 1 FTU соответствует столбику мази диаметром 5 мм и длиной, равной дистальной фаланге указательного пальца, что соответствует массе около 0,5 г. Этой дозы топического средства достаточно для нанесения на кожу двух ладоней взрослого человека, что составляет около 2% всей площади поверхности тела. Наружные противовоспалительные лекарственные средства необходимо наносить на увлажненную кожу, непосредственно на очаги поражения кожи. Их применение прекращают при разрешении процесса и переходят на базовую терапию. В последнее время рекомендуют метод проактивного лечения: длительное использование малых доз топических противовоспалительных препаратов на пораженные участки кожи в сочетании с применением эмолиентов на весь кожный покров и регулярное посещение дерматолога для оценки состояния кожного процесса [2,12]. Эффективность наружной терапии зависит от трех основных принципов: достаточная сила препарата, достаточная доза и правильное нанесение. При атопическом дерматите с противовоспалительной целью используются топические глюкокортикостероиды, топические ингибиторы кальциневрина, активированный пиритоин цинка. Также возможно использование экстемпоральных мазей, паст, примочек, имеющих в своем составе салициловую кислоту, вазелин, вазелиновое масло, метилурацил, ланолин, нафталан, ихтиол, дерматол, цинк, крахмал, висмут, тальк, борную кислоту, йод, масло оливковое, они обладают комплексным противовоспалительным, кератолитическим, кератопластическим, дезинфицирующим, высушивающим действием.
На сегодняшний день основой местной терапии при обострениях АтД являются топические глюкокортикостероиды (ТГКС). Выбор ТГКС определяется тяжестью течения и обострения. Согласно Европейской классификации (Miller J., Munro D., 1980), выделяют четыре класса данных препаратов в зависимости от их активности. Основные глюкокортикостероидные препараты, рекомендуемые для лечения АтД у детей: гидрокортизон, флутиказона пропионат, мометазона фуроат, гидрокортизона бутират, метилпреднизолона ацепонат. Наружные глюкокортикостероидные препараты наносят на пораженные участки кожи от 1 до 3 раз в сутки, в зависимости от выбранного препарата и тяжести воспалительного процесса. Не рекомендуется разведение официнальных топических препаратов индифферентными мазями, так как такое разведение изменяет концентрацию действующего вещества, но не снижает частоту появления побочных эффектов. Необходимо избегать использования ТГКС высокой активности на кожу лица, область гениталий и интертригинозные участки. Для этих областей обычно рекомендуются ТГКС с минимальным атрофогенным эффектом (мометазона фуроат, метилпреднизолона ацепонат, гидрокортизона-17-бутират). Во избежание резкого обострения заболевания дозу ТГКС следует снижать постепенно. Это возможно путем перехода к ТГКС средствам меньшей степени активности с сохранением ежедневного использования или путем продолжения использования сильного ТГКС, но со снижением частоты аппликаций (интермиттирующий режим) [2, 13]. В ряде клинических исследований было показано, что использование топических ТГКС совместно со смягчающими/увлажняющими средствами позволяет уменьшить курсовую дозу ТГКС [14].
При наличии или подозрении на инфекционное осложнение показано назначение ТГКС, комбинированных с антибиотиками и противогрибковыми средствами (фото 2, 5). Следует учитывать. Что многие комбинированные препараты содержат высокоактивный бетаметазона дипропионат, применение которого у детей нежелательно.
Группа топических ингибиторов кальциневрина (ТИК) включает такролимус и пимекролимус. Фармакологическое действие ТИК обусловлено ингибированием кальциневрина и дальнейшего выделения Т-лимфоцитами и тучными клетками воспалительных цитокинов и медиаторов.
Общие рекомендации по применению ТИК [13]:
Такролимус - наиболее активный представитель топических ингибиторов кальциневрина. Предназначен для лечения АД средней тяжести и тяжелого течения, в том числе стероидрезистентных форм. Многочисленные клинические исследования продемонстрировали, что такролимус обладает эффективностью, сравнимой с таковой сильных ГКС, при этом лишен присущих ГКС побочных эффектов (в частности, не вызывает атрофии кожи) [5]. Показаниями к назначению такролимуса являются среднетяжелое и тяжелое течение АтД в случае резистентности к стандартной терапии. У детей применяется 0,03%-я мазь таролимус. Режим применения - 2 раза в день ежедневно до достижения очищения кожи. Двухкратный режим дозирования должен использоваться не дольше 3 недель, далее мазь наносится однократно. Клинический эффект достигается как правило в течение первой недели. У пациентов, подверженных частым рецидивам заболевания, такролимус необходимо наносить на все обычно поражаемые при обострениях участки кожи 1-2 раза в неделю (перерыв между нанесениями должен составлять 2-3 дня). При возникновении обострения - вновь перейти на режим применения 2 раза в день. Если в течение 6 недель не удается достигнуть улучшения, при переходе на поддерживающий режим дозирования препарата возникает обострение - дальнейшее использование препарата нецелесообразно. Длительность профилактического использования такролимуса - 12 месяцев, затем необходимо провести освидетельствование пациента для принятия решения, продолжать или отменить терапию такролимусом. Во время курса лечения необходимо избегать инсоляции, использовать фотозащитный крем на открытые участки кожи, обрабатываемые мазью такролимус.
Наиболее частые побочные эффекты - покраснение, чувство жжения, усиление зуда на участках обрабатываемых такролимусом. Эти симптомы беспокоят, как правило, в первые дни лечения и разрешаются к концу первой недели. Тяжесть их коррелирует с остротой атопического дерматита. Охлаждение мази в холодильнике перед нанесением и использование увлажняющего средства за 10-15 минут до мази ТИК уменьшает выраженность реакции. Эффекты раздражения кожи можно уменьшить, применяя ацетилсалициловую кислоту внутрь.
Вакцинацию необходимо провести до начала применения мази или спустя 14 дней после последнего использования мази такролимус. В случае применения живой аттенуированной вакцины этот период должен быть увеличен до 28 дней.
Пимекролимус 1%-й крем показан при атопическом дерматите легкого и среднетяжелого течения и может применяться у детей старше 3 месяцев. Однако в ряде стран Европы, США и Канаде пимекролимус разрешен к применению у детей старше 3 лет. Препарат обладает выраженным действием на большинство штаммов Malazessia, что может быть полезно в случаях сенсибилизации к этому грибу [3]. В 2013 году рядом авторов предложен новый алгоритм терапии атопического дерматита легкой и средней тяжести с применением 1%-го крема пимекролимус [13]. При длительно существующем АтД легкой степени тяжести препарат используется дважды в день при появлении первых признаков обострения. Острый АтД легкой и средней тяжести: на протяжении 3-4 дней использование ТКС, с дальнейшим назначением пимекролимуса дважды в день на все пораженные участки до исчезновения симптомов. Предложено проведение поддерживающей терапии длительностью до 3 месяцев 1 раз в день или реже, по усмотрению лечащего врача, на ранее пораженных участках кожи для предотвращения обострений заболевания.
Активированный пиритион цинка (аэрозоль 0,2%, крем 0,2% и шампунь 1%) является нестероидным препаратом, обладающим широким спектром фармакологических эффектов. Может применяться у детей от 1 года, допускается использование на всех участках тела без ограничений по площади. Препарат снижает колонизацию кожи Malassezia furfur, другими грибами, а также S. aureus, участвующими в патогенезе атопического дерматита. Его применение сопровождается уменьшением выраженности кожного зуда, уменьшением степени тяжести и активности кожного процесса, снижением потребности в использовании топических и антигистаминных препаратов. Крем наносят 2 раза в сутки, возможно применение под окклюзионную повязку. Аэрозоль используют в случаях выраженного мокнутия, распыляют с расстояния 15 см 2-3 раза в сутки [2].
Таким образом, современный интегральный подход к терапии АтД включает ступенчатое использование ТГКС, ТИК или других противовоспалительных средств, постоянное использование базовой терапии эмолиентами, бережное очищение кожи, своевременное назначение наружных антисептиков, антибактериальных, противогрибковых препаратов.
ЛИТЕРАТУРА
Атопический дерматит (еще его называют диффузный нейродермит) – это хроническое воспалительное заболевание кожи аллергической природы, главным симптомом которого является сильный зуд. Предрасположенность к диффузному нейродермиту, а также к другим атопическим заболеваниям ( бронхиальная астма , поллинозы , аллергический ринит) передается генетически. Поэтому обычно у человека, которому ставят подобный диагноз, обязательно найдется родственник с одним из перечисленных заболеваний. У большинства пациентов заболевание начинается в возрасте до 12 лет. В зрелом возрасте атопический дерматит манифестирует очень редко.
В отсутствие лечения заболевание протекает годами, с периодическими ремиссиями и обострениями и причиняет пациенту массу беспокойств.
Причины заболевания
Причиной развития аллергической реакции в коже при атопическом дерматите является гиперреактивность организма в ответ на взаимодействие с различными веществами. Эти вещества являются для организма больного аллергенами. В качестве аллергена может выступать пыльца растений, домашняя пыль, шерсть животных, различные пищевые продукты, бытовая химия и др. Выделяют воздушный, контактный и пищевой путь проникновения аллергена в организм.
Симптомы атопического дерматита
Для атопического дерматита характерно рецидивирующее течение с периодами обострений, которые возникают при повторном взаимодействии с аллергеном (например, при употреблении определенных продуктов в пищу или при контакте с животным). На частоту обострений влияют также сезон года (обострения чаще возникают в осенное-зимний период), эмоциональные нагрузки и другие факторы.
Главным симптомом заболевания является сухость и зуд кожи. Обострения сопровождаются распространенным отеком и покраснением кожи, появлением красных пятен с расплывчатыми границами, бляшек. В результате расчесывания на коже появляются эрозии, сопровождающиеся мокнутием. В случае занесения в кожу инфекции в местах поражения появляются гнойнички. Излюбленной локализацией атопического дерматита являются сгибательные поверхности суставов, передние и боковые поверхности шеи, лоб, виски, запястья, тыльная поверхность кистей и стоп.
Диагностика атопического дерматита
Диагноз атопический дерматит ставит врач-аллерголог на основании клинической картины и расспроса больного. В некоторых случаях пациенту назначают анализ на уровень иммуноглобулина Е (IgE) в сыворотке крови. Повышенное содержание этого иммуноглобулина говорит о склонности организма к аллергическим реакциям.
Для выявления конкретного аллергена, вызывающего обострения заболевания проводят кожные аллергические пробы. Во время этого исследования на кожу пациента в области предплечья наносят различные аллергены в небольших дозах. При положительной реакции на месте внедрения аллергена развивается покраснение или волдырь.
Что можете сделать Вы
Кожа человека с атопическим дерматитом «всегда готова» ответить на очередной контакт аллергической реакцией. Для того чтобы предотвратить обострения, следует избегать контакта с известными аллергенами. Поэтому в лечении атопического дерматита важное место занимает соблюдение назначенной диеты и поддержание чистоты в доме. Кроме того, следует помнить, что постоянное расчесывание кожи только усиливает аллергическую реакцию и способствует присоединению инфекции.
Не допускайте сухости кожи: принимайте ванны, пользуйтесь мылом как можно реже, регулярно смазывайте кожу увлажняющим лосьоном. Старайтесь не носить синтетическую и шерстяную одежду на голом теле (эти материалы усиливают зуд). Вам лучше подойдут свободная хлопковая одежда и белье.
Лечение и профилактика
Чем поможет врач
Основу терапии атопического дерматита составляют противоаллергические средства. В зависимости от тяжести течения это могут быть как мази для наружного применения, содержащие антигистаминные средства или глюкокортикостероиды, так и пероральные антигистаминные препараты.
В последние годы для лечения атопического дерматита также применяется аллерген-специфическая иммунотерапия (СИТ). Этот метод лечения состоит во введении в организм пациента возрастающих доз экстракта того аллергена, к которому у больного выявлена повышенная чувствительность. В результате такого лечения происходит постепенное повышение устойчивости организма к воздействию данного аллергена.
Альтернатива гормональным препаратам в лечении атопического дерматита
Кортикостероиды могут вызывать атрофию кожи, особенно на лице, а применение местных антибиотиков чревато формированием устойчивости бактерий и развитием аллергии. Поэтому специалисты - дерматологи часто рекомендуют негормональный препарат на основе активированного пиритиона цинка - крем Скин-кап. Его использование для наружного лечения атопического дерматита и диатеза возможно начиная с 1 года, а побочные действия, характерные для гормональных препаратов и местных антибиотиков отсутствуют. При этом противовоспалительный эффект препарата не уступает гормональным препаратам, а антибактериальное и противогрибковое действие позволяет нормализовать микрофлору кожи, снизить риск присоединения инфекции. Несомненно, назначение препарата возможно только после консультации с врачом.
Атопический дерматит (АД) у детей является одним из наиболее распространенных заболеваний детей раннего возраста. Данное заболевание представляет собой аллергическое воспаление кожи, которое характеризуется зудом, а также частыми рецидивами и возрастными особенностями сыпи на коже. Как правило, дерматит появляется в раннем возрасте, при отсутствии лечения продолжает свое прогрессирование в более старшем возрасте, что значительно ухудшает качество жизни пациентов и их родных.
Для развития данной патологии играет большое значение наследственная предрасположенность к развитию аллергии. Поэтому данное заболевание нередко сочетается и с другими формами аллергии, например, бронхиальной астмой, аллергическим конъюнктивитом и ринитом, пищевой аллергией. Существует такое понятие, как «атопический марш» . Атопический марш представляет собой естественное развитие аллергических заболеваний. Как правило, все начинается с пищевой аллергии, которая нередко дает толчок развитию атопическому дерматиту. При отсутствии адекватного лечения идет прогрессирование марша. С течением времени у ребенка развивается аллергический ринит. Со временем возникает и более опасное, в ряде случаев, жизнеугрожающее состояние – бронхиальная астма.
Распространенность атопического дерматита у детей
Можно с уверенностью утверждать, что данное заболевание может встретиться в любых странах, как у мужского, так и женского пола. Дерматит встречается в разных возрастных категориях. Распространенность АД выше у жителей экономически развитых стран, что может быть связано с урбанистическим стилем жизни данного населения. Согласно протоколу по лечению АД у детей , распространенность данной патологии в РФ составляет от 6 до 15% по данным ISSAC. ISAAC представляет собой стандартизованное эпидемиологическое исследование – международное исследование астмы и аллергии у детей ( International Study of Asthma and Allergy in Childhood ). Повторные исследование в рамках этой программы показывают значительный рост распространенности АД у детей Российской Федерации.

Исследования показывают значительный рост распространенности атопического дерматита у детей в РФ.
Также комитетом экспертов по астме и аллергии Европейского бюро ВОЗ была разработана и утверждена еще одна программа – GA2LEN. GA2LEN ( Global Allergy and Asthma European Network ) исследовало частоту встречаемости аллергической патологии среди подростков в возрасте от 15 до 18 лет. Согласно исследованию, наличие симптомов АД встречалось у 33 % подростков, распространенность АД по данным анкет – у 10%, подтвержденный диагноз – у 7% детей подросткового периода. У девочек в 1,5 раза больше, чем у мальчиков.
Причины и симптомы атопического дерматита у детей
Более подробно с причинами, способствующими развитию данного заболевания, а также с симптомами дерматита вы можете ознакомиться в нашей статье . В данной статье очень подробно описаны причины и клиника АД. В свою очередь, вся информация, представленная в ней, основана на данных протокола по лечению АД у детей.
Лечение атопического дерматита у детей
В данной статье мы уделим большое внимание именно лечению данного недуга, а также расскажем об основных особенностях применения лекарственных средств у малышей с атопическим дерматитом.
Основой лечения является наружная терапия с использованием различных лекарственных средств. Целью наружной (местной) терапии является полное устранение воспалительных изменений, зуда, а также восстановление водно-липидного слоя кожи. В качестве таких средств используются местные глюкокортикостероиды (гормоны), ингибиторы кальциневрина, эмоленты. Особое внимание уделим эмолентам. Эмоленты представляют собой средства лечебной косметики, которые ухаживают за кожей и предотвращают сухость кожи. В ряде случаев назначается и системная терапия. Под системной терапией подразумевается использование средств, которые применяют внутрь. Наиболее часто в качестве системной терапии используют антигистаминные средства.
Ниже рассмотрим наиболее распространенные средства для лечения АД у детей.

Целью местной терапии атопического дерматита является полное устранение воспалительных изменений и зуда.
Гормоны
В качестве гормонов используют местные глюкокортикостероиды (МГК). Они являются наиболее сильными препаратами в начале заболевания, что позволяет в кратчайшие сроки добиться устранения симптомов данного заболевания. Длительность использования данных препаратов не должна превышать двух недель. По возможности, использование МГК должно быть коротким.
Что должны помнить родители при использовании данных средств:
- Не рекомендуется смешивать МГК с другими средствами.
- При уменьшении симптомов заболевания, необходимо уменьшить количество и частоту использования МГК.
- В случае присоединения бактериальной или грибковой инфекции, необходимо применение комбинации МГК с антибактериальными и противогрибковыми препаратами.
- Не наносить данные препараты под закрытые повязки.
- При длительном приеме возможно развитие осложнений. К таким осложнениям относятся: стрии, телеангиэктазии, атрофия кожи. Стрии представляют собой полосы на коже от белого до розового цвета. Телеангиэктазии в народе называют «сосудистые звездочки». Данное осложнение представляет собой сосудистое образование с расширенными сосудами. Атрофия характеризуется дефектом кожи с изменением ее объема и эластических свойств.
Местные гормоны существуют различных классов, что зависит от силы их действия. Наиболее распространенными МГК являются: целестодерм, элоком, локоид, дермовейт, кутивейт.
Ингибиторы кальциневрина (ИК)
Особенностью данных средств является отсутствие осложнений, свойственных гормонам. Они могут использоваться вместе с гормонами. После устранения симптомов, МГК можно заменить на ИК, что позволит избежать развития осложнений. Наиболее распространены два лекарства из этой группы: пимекролимус и такролимус. Пимекролимус используется при легкой степени тяжести заболевания, тогда как такролимус используется в тяжелых случаях.
Эмоленты
Как было сказано выше, эмоленты представляют собой средства, которые позволяют восстановить водно-липидный слой кожи. Тем самым они устраняют сухость и способствуют снижению зуда кожи. Используются как при обострении, так и в стадии ремиссии. Как правило, препараты используют несколько раз в сутки – утром и вечером. При отсутствии эффекта, возможно применение до 4-6 раз в день, иногда до 10 раз в сутки. Возможность более частого использования данных препаратов объясняется минимальностью побочных эффектов.

Эмоленты представляют собой средства, которые позволяют восстановить водно-липидный слой кожи.
Эмоленты выпускаются в виде лосьонов, термальной воды, кремов и мазей. Использование той или иной лекарственной формы зависит от стадии болезни. При остром процессе, если есть мокнутие, используют подсушивающие средства (термальная вода, лосьоны). Если нет мокнутия, то возможно использование масел для ванны. После купания нужно нанести крем-эмолент. Даже когда заболевание отступает, очень важно продолжать наносить эмоленты на кожу после купания. Если перестать следить за кожей, то заболевание может обостриться снова.
Ниже перечислим основные средства лечебной косметики, рекомендованные союзом педиатров России:
- Линейка Атодерм.
- Линейка для ухода за атопической кожей Локобейз.
- Средства для ухода Урьяж.
- Линейка А-Дерма.
- Программа Авен.
- Средства Мюстела.
- Программа Липикар.
- Фридерм.
- Эмолиум.
Помимо местного лечения, используются также и иные средства. Предпочтение отдается антигистаминным препаратам. Среди них используют: цетиризин, левоцетиризин, дезлоратадин, лоратадин, фексофенадин, рупатадин, эбастин.
Также в лечении нередко используются и пробиотические препараты , особенно у грудничков.
Родителям важно помнить, что помимо медикаментозного лечения, очень важно придерживаться диеты и гипоаллергенного режима. Более подробно с этим вы можете познакомиться в нашей статье .
Атопический дерматит является заболеванием, которое хорошо поддается лечению. В связи со значительным ростом данной патологии, у родителей должна быть повышенная настороженность в плане развития данного недуга у ребенка. Очень важно придерживаться рекомендаций лечащего врача, соблюдать диету и режим, использовать только те препараты, которые имеют доказательный характер. Не занимайтесь самолечением с применением народных средств, при возникновении симптомов заболевания обращайтесь к педиатру.
Читайте также:

