Синяк в области сердца что это может быть
Обновлено: 28.04.2024
Ушиб, растяжение, разрыв или перелом - как понять? Первая помощь
Признаки ушибов, растяжений, вывихов и переломов очень похожи между собой и поэтому многие теряют драгоценное время, пытаясь лечить разрывы связок и переломы в домашних условиях. Между тем, самостоятельно лечить, накладывая повязку или холодный компресс на больное место, можно только те травмы, если есть полная уверенность в том, что у пострадавшего нет перелома, разрыва или вывиха.
Ушибы - наиболее часто встречаемый вид повреждений, который может быть как самостоятельной травмой, так и сопутствующей другим более тяжелым, типа перелома, вывиха, повреждения внутренних органов и т.д. Обычно ушиб является следствием удара, нанесенного тяжелым предметом или падения с высоты. Чаще всего происходят ушибы кожи и подкожной клетчатки, однако встречаются и ушибы внутренних органов. Например, головного мозга, сердца, почек, печени и легких.
Основные симптомы ушиба - боль, припухлость, кровоизлияние в ткани, синяк и нарушение функции. Боль возникает сразу в момент получения травмы и может быть весьма значительной, спустя несколько часов боль стихает. Время появления гематомы на месте ушиба зависит от ее глубины. При ушибе подкожной клетчатки и кожи кровоизлияние происходит сразу, синяк становится виден уже через несколько минут, а при более глубоких кровоизлияниях синяк может появиться лишь на 2-3 сутки.
Нарушение функции при ушибе обычно происходит по мере нарастания отека и гематомы. Способность двигать поврежденной частью тела также теряется постепенно. Например, человек не может сам согнуть поврежденную ногу или руку из-за резкой боли, но если ему это делать помогает другой, то конечность сгибается, хотя это тоже болезненно. Этим ушибы отличаются от переломов и вывихов, при которых двигать травмированной конечностью невозможно сразу, как самостоятельно, так и с помощью другого человека.
Лечить ушибы можно и самостоятельно. Для уменьшения развития отека и гематомы сразу после травмы нужно наложить на поврежденное место холодный компресс и обеспечить ему покой. Можно ушибленное место поместить под холодную проточную воду, забинтовать мокрым полотенцем, приложить лед или бутылку с холодной водой. Для уменьшения движений в область суставов следует наложить давящую повязку, а затем конечность расположить на возвышенном положении.

Растяжения обычно возникают при движениях в суставе, которые несвойственны ему или превышают его физиологический объем. Чаще всего встречаются повреждения связки суставов, например, голеностопного при подворачивании стопы. Признаки растяжений сильно напоминают симптомы ушиба в области сустава: гематома, припухлость и боль. Но нарушение функции при растяжениях выражено ярче, чем при ушибе.
Для лечения растяжения нужно так же, как при ушибах, наложить на больное место холод и давящую повязку. Чтобы ускорить выздоровление, полезно использовать различные противовоспалительные и обезболивающие мази, гели и настойки. Например, диклофенак-гель, фастум-гель, кетопрофен, индовазин и т.д. Все препараты наносятся на место повреждения 2-3 раза в сутки, курс лечения - 10 дней.
Разрывы связок могут быть как самостоятельной травмой, так и сопровождать переломы и вывихи. Наиболее часто разрывы связок происходят в области коленного и голеностопного сустава. При разрывах также возникает сильная боль, отек, гематома и заметное ограничение функции сустава. Если разрыв связок сопровождается кровоизлиянием в полость коленного сустава, он становиться визуально опухшим и горячим на ощупь, а при нажатии на надколенник пальцами там чувствуется "пустота" глубиной 1-2 см, тогда как он должен сразу упираться в кость. Надколенник как бы "плавает" на поверхности жидкости, образовавшийся из излившей в сустав крови.
Разрывы мышц обычно происходят при сильной нагрузке: мощном ударе по сокращенной мышце или воздействии чрезмерной тяжести. При разрыве мышцы сразу же появляется резкая боль, а затем - припухлость и гематома, полная утрата функции. Например, при разрыве четырехглавой мышцы бедра пострадавший не может разогнуть ногу в колене, при разрыве бицепса плеча - ему не удается согнуть руку.
На практике чаще всего встречаются разрыв икроножной мышцы, четырехглавой мышцы бедра и двуглавой мышцы плеча. При неполном разрыве мышцы появляется сильная боль в зоне повреждения и гематома, но функция мышцы частично сохраняться. При полном разрыве на месте травмы появляется "ямка", а функция мышцы полностью отсутствует.
При разрыве сухожилия боль умеренная, в зоне повреждения также отмечается припухлость, а сгибать и разгибать сустав самостоятельно невозможно, хотя пассивные движения сохраняются. Например, при разрыве сухожилия сгибателя пальца, невозможно согнуть палец, но это легко делать, если помогает другой человек или врач.
Переломы - это частичное или полное нарушение целостности кости, возникающие при травмах или заболеваниях, приводящих к нарушению структуры костной ткани. В зависимости от степени повреждения кожных покровов переломы могут быть закрытыми и открытыми. Симптомы перелома - резкая боль в месте повреждения, нарушение функции, отек и гематома. Если перелом открытый, то имеются раны и кровотечение.
Вывод: если у вас нет уверенности в том, что у вас или вашего близкого обычный ушиб или растяжение, накладывайте иммобилизацию по правилам лечения перелома и вызывайте скорую помощь, чтобы врач-травматолог осмотрел место повреждения и поставил точный диагноз.
Видео №1: Неотложная помощь при открытом переломе
Видео №2: Первая и неотложная помощь при закрытом переломе
- Рекомендуем посетить наш раздел с интересными материалами на аналогичные тематики "Травматология"
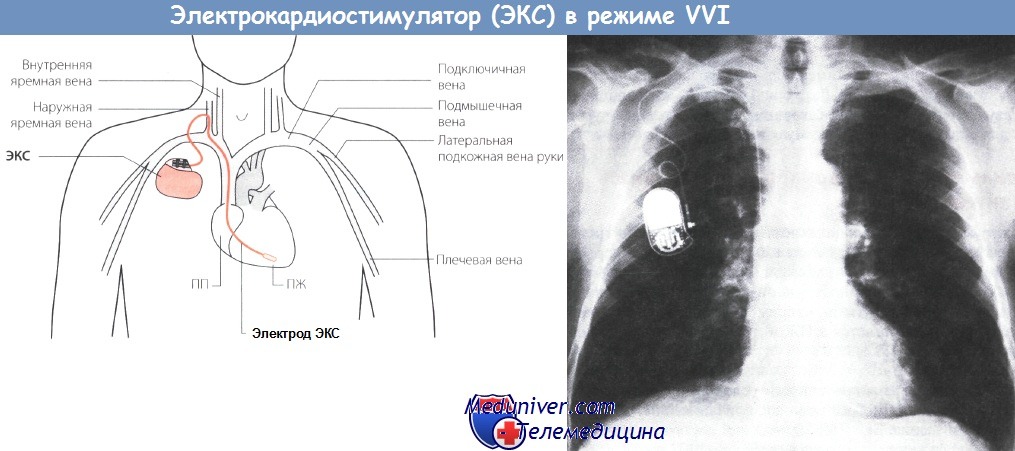
Осложнения установки (имплантации) кардиостимулятора
1. Геморрагические осложнения установки кардиостимулятора
Подкожные кровоизлияния не являются редкостью. Иногда образуются гематомы. Напряженная гематома должна быть эвакуирована без промедления. Для этого операционную рану можно не вскрывать. Достаточно сделать надрез длиной 1-2 см в проекции зоны максимальной флуктуации. Тромб можно удалить путем повторного выдавливания через этот разрез. Для предотвращения повторного образования гематомы на область раны необходимо наложить давящую повязку.
Пациенты, нуждающиеся в имплантации ИВР, нередко получают антикоагулянтную терапию. Если больной с ФП принимает варфарин, его прием необходимо прервать за 4 дня до планируемого вмешательства и возобновить сразу после имплантации. Пациентам с металлическими протезами клапанов сердца или больным, которым предписана пожизненная терапия антикоагулянтами в связи с перенесенной тромбоэмболией легочной артерии или коагулопатией, прием варфарина следует прервать за 2-3 дня до вмешательства (целевое значение MHO <2,5).
Очень эффективным может оказаться прием внутрь маленьких доз витамина К (2-3 мг/сут.) с целью снижения MHO при его значительном увеличении. Следует избегать назначения гепарина. Он часто приводит к формированию крупных гематом. Прием клопидогреля и других антитромбоцитарных средств также способствует развитию геморрагических осложнений, однако прекратить их назначение часто не представляется возможным (например, в течение первого года после коронарного стентирования).
Каким бы ни было представление о риске развития гематомы в каждом конкретном случае, сразу после имплантации ЭКС на область вмешательства всегда следует наложить давящую повязку.

2. Смещение электродов кардиостимулятора
Ранее смещение электродов было одной из наиболее частых проблем после вмешательства, но при использовании современных электродов это осложнение встречается реже чем в 1% всех выполненных имплантаций.
3. Осложнения, связанные с пункцией подключичной вены
Осложнения, возникающие в ходе попыток пункции подключичной вены, встречаются довольно часто. К ним относятся пневмоторакс, гемоторакс, воздушная эмболия, повреждение плечевого сплетения и пункция подключичной артерии. Удивительно, но пункция подключичной артерии редко приводит к серьезным проблемам.
4. Инфекционные осложнения установки кардиостимулятора
Если инфекционный процесс не является поверхностным, обычно требуется удаление ЭКС, даже если антибактериальная терапия первоначально представлялась эффективной. В идеале электрод(ы) также необходимо удалить, и это крайне желательно при наличии признаков генерализации инфекции. В течение первого года после имплантации удалить электроды не сложно.
Это достигается при помощи постоянной тракции с приложением умеренной силы. Если электроды являются вкручивающимися, перед их удалением необходимо вывинтить металлическую спираль. Однако в более поздние сроки удаление может оказаться весьма сложной задачей, особенно если электрод имеет приспособления для пассивной фиксации (например, заусенцы). В этих случаях эффективным может быть применение специальных устройств для экстракции, таких как «запирающие стилеты» или лазерные футляры-ножницы, которые позволяют снизить риск развития тампонады сердца.
В редких случаях возникает необходимость в торакотомии. Если экстракция не проводится, электрод необходимо укоротить настолько, чтобы он не пребывал в инфицированной зоне или вблизи нее. При этом проксимальный конец следует изолировать и подшить к тканям. Однако в этом случае сохраняется риск персистирования инфекции и развития бактериемии.
При помощи чреспищеводной эхокардиографии на электроде иногда удается выявить тромботические массы. Необходимо отметить, что в большинстве случаев такие массы не инфицированы, как это было показано в одном исследовании. Поэтому вопрос об удалении электрода следует рассматривать только при наличии признаков системной инфекции.
5. Венозный тромбоз
Очевидная клиническая картина тромбоза подключичной вены встречается редко, а тромбоэмболия легочной артерии - еще реже. Показана антикоагулянтная терапия. Тем не менее в ангиографических исследованиях выявлено, что бессимптомный венозный тромбоз не является редкостью.
Поэтому пациенту с ЭКС, нуждающемуся в установке нового или дополнительного электрода, перед процедурой необходимо выполнить ангиографию подключичной вены, введя рентгеноконтрастное вещество в вену руки.
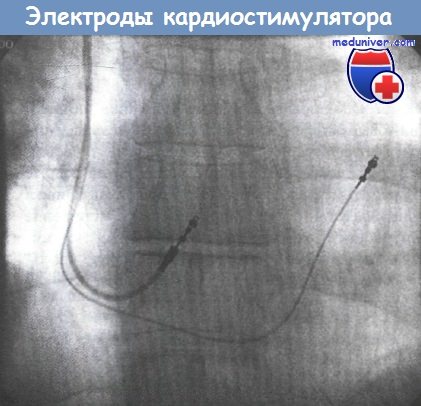
На рентгенограмме видны «вкручивающиеся» электроды, установленные в области выносящего тракта правого желудочка (ПЖ)
и нижней части межпредсерднои перегородки.
5. Изъязвление кожи области установки кардиостимулятора
Изъязвление кожи над кардиостимулятором - позднее осложнение, которое, однако, часто является следствием техники имплантации. Предрасполагающими факторами служат формирование чересчур тесного ложа или его расположение слишком близко к поверхности кожи, худоба пациента и генератор с острыми краями. Кожа вокруг места изъязвления истончена. Часто выявляются и признаки инфицирования, которые вторичны по отношению к пролежню. Если целостность кожных покровов нарушена, требуется эксплантация ЭКС.
Истончение и покраснение кожи над ложем ЭКС являются признаками «угрожающего» пролежня. В таких случаях следует как можно быстрее предпринять вмешательство и изменить расположение ЭКС, не дожидаясь повреждения поверхности кожи.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Ушиб миокарда. Классификация, диагностика, лечение
Из всех тупых повреждений сердца, наименее важными и более трудными в диагностике являются ушибы/сотрясения миокарда. Определение ушиба миокарда развивалось в ходе занявших не одно десятилетие обсуждений среди хирургов-травматологов.
Этот диагноз чаще устанавливается исходя из его встречаемости, серьезности и клинической уместности. Mattox et al. в редакционной статье рекомендовали сменить понятия ушиба и сотрясения миокарда более обоснованным определением синдрома, и предложили, чтобы он был определен, как тупое повреждение сердца, либо с сердечной недостаточностью, с наличием сложной аритмии, либо с незначительными отклонениями в ферментах и на ЭКГ.
На основе своих наблюдений они рекомендовали, чтобы бессимптомных пациентов с повреждениями передней грудной стенки не госпитализировали в хирургическое отделение интенсивной терапии для непрерывного электрокардиографического контроля, последовательного определения уровней фермента СРК-МВ или дальнейших исследований сердца.
Civetta пришел к заключению, что значительные проблемы с сердцем редки у молодых пациентов с травмой груди и указал, что первичные отклонения на ЭКГ — лучшие индикаторы кардиальных осложнений у серьезно пострадавших. Он также отметил, что связанная с сердцем заболеваемость редка у молодых пациентов в стабильном состоянии и первичными отклонениями на ЭКГ, и в случае появления нарушений необходимо проводить лечение безотносительно к диагнозу ушиба миокарда.
В отсутствие этих отклонений диагноз ушиба миокарда не имеет клинического значения.

Pasquale и Fabian создали практические руководства Восточной ассоциации хирургов-травматологов (EAST для скрининга тупых повреждений сердца). Опубликованная встречаемость тупых травм сердца, прежде называвшихся ушибом миокарда, зависит от методики и критериев, используемых для диагностики, и варьирует от 8 до 71% у больных с тупой травмой груди; однако истинная встречаемость остается неизвестной, так как нет никакого «золотого стандарта» диагностики.
Нехватка такого стандарта приводит к путанице при формулировании диагноза, а также в интерпретации в литературе. Кроме того, становится важно определить группу риска осложнений тупого повреждения сердца и в то же самое время определить рентабельный механизм исключения этих пациентов. После полного обзора литературы Pasquale и Fabian обнаружили хорошо проведенные первичные исследования или обзоры, включавшие выявление тупого повреждения сердца. На основе этого обзора литературы, EAST сформулировал три рекомендации:
Уровень I ушиба миокарда:
• ЭКГ при поступлении должно выполняться всем пациентам, у которых есть подозрение на тупую травму сердца.
Уровень II ушиба миокарда:
• Если ЭКГ при поступлении является патологической (аритмия, изменения ST, ишемия, блокада сердца, необъяснимый ST), пациент должен госпитализироваться для непрерывного ЭКГ-мониторинга в течение 24-48 часов. Наоборот, если ЭКГ при поступлении нормальна, то риск наличия тупого повреждения сердца, которое требует лечения, незначителен, и диагностика должна быть завершена.
• Если пациент гемодинамически нестабилен, то должно быть выполнено визуализационное исследование (эхокардиография). Если не может быть выполнена оптимальная трансторакальная эхокардиография (ТТЕ), то необходима чреспищеводная эхокардиография (TEE).
• Радиоизотопные исследования немного добавляют по сравнению с эхокардиографией и, таким образом, не нужны, если была выполнена эхокардиография.
Уровень III ушиба миокарда:
• Пожилых пациентов с заболеванием сердца в анамнезе, нестабильных пациентов, а также при отклонениях на ЭКГ при госпитализации, можно безопасно оперировать, при условии, что их будут тщательно наблюдать. В таких случаях должно быть уделено внимание установке катетера в легочную артерию.
• Наличие перелома грудины не предсказывает наличие тупого повреждения сердца и, таким образом, не обязательно указывает на необходимость мониторинга.
• Ни креатинфосфокиназа с анализом изофермента, ни измерение циркулирующего кардиального тропонина Т не позволяют прогнозировать, у каких пациентов есть или будут осложнения, связанные с тупой травмой сердца.
Повреждения сердца остаются и сложной и захватывающей темой. Только с серьезным научным подходом, основанным на проспективном накоплении и анализе данных, мы можем расширить границы в лечении этих критических повреждений, подобно тому, как Капелен, Фарина и Рен сделали это более 100 лет назад.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Скопление сгустков или жидкой крови в мягких тканях тела, образовавшееся из-за разрыва кровеносных сосудов, называют гематомой. Самой распространенной разновидностью патологии является обычный синяк. Однако это понятие включает намного более тяжелые и сложные случаи, которые нельзя оставлять без квалифицированной медицинской помощи. Кровь, вытекающая из сосуда, раздражающе действует на окружающие его ткани, следствием чего становится появление болезненных ощущений, отека тканей и других признаков развивающегося воспаления. Кроме того, гематома сдавливает расположенные рядом с ней ткани или органы, что может привести к развитию осложнений.
Общие сведения
Основной причиной гематом являются ушибы – закрытые повреждения мягких тканей, полученные вследствие удара или падения. Сильный удар приводит к разрыву стенки мелких кровеносных сосудов, из-за чего кровь сквозь места прорывов начинает вытекать в подкожную клетчатку, мягкие ткани или полости организма. Гематомы образовываются в разных частях тела – на конечностях, туловище и даже на голове. Помимо ушибов, причинами гематом становятся интенсивные сдавления и растяжения тканей при вывихах или переломах.
Повреждения небольшого размера, как правило, не требуют никакого лечения и рассасываются самостоятельно в течение нескольких дней. При образовании обширных гематом существует риск попадания инфекции и развития нагноения. Наиболее часто гематомы образуются у представителей младших возрастных групп – детей, подростков и молодежи, которым присуща высокая физическая активность. Еще одной «группой риска» являются люди с повышенной хрупкостью сосудистой стенки, а также с нарушениями свертываемости крови.
Почему гематома меняет цвет
Медики выделяют три отдельные стадии гематомы, через которые она должна пройти, прежде чем полностью исчезнуть. Каждая из них характеризуется определенным цветом кожи, сквозь которую просвечивает кровоизлияние.
- Появление синяка. Сразу после ушиба мягких тканей ощущается резкая боль, участок кожи в поврежденном месте становится багрово-красным и напухает из-за отека тканей, затем красный цвет постепенно сменяется синим. Красный цвет придают эритроциты, содержащие большое количество гемоглобина. Спустя несколько часов гемоглобин начинает разрушаться, и место ушиба синеет. Из-за отека и воспаления ткани в поврежденном месте повышается температура.
- Позеленение. Спустя два-три дня отек и температура уменьшаются, состояние тканей более-менее нормализуется, однако сохраняются незначительные болевые ощущения при надавливании. Синий оттенок кожи понемногу переходит в зеленоватый цвет.
- Пожелтение. Примерно к пятому дню отек полностью проходит, остатки гемоглобина распадаются и выводятся из тканей. Место ушиба становится желтоватым, затем приобретает обычный цвет.
Визуальные симптомы гематом наиболее хорошо заметны в случаях, когда излияние крови происходит в подкожном слое. Если же сгусток образуется в более глубоких слоях мягких тканей, то снаружи заметна лишь небольшая, но болезненная припухлость. Такие образования намного более опасны, поскольку процесс протекает незаметно и может сопровождаться осложнениями.
Виды повреждений
Чем быстрее образуется гематома, тем тяжелее протекает выздоровление. Травмы этого рода подразделяют на:
- легкие, развивающиеся в течение суток, сопровождающиеся слабыми болезненными ощущениями и не требующим специального лечения;
- средней тяжести, для появления которых требуется не более 5-6 часов, сопровождающиеся заметной припухлостью и болью, ухудшающие двигательную функцию конечности;
- тяжелые, образующиеся в течение 2 часов после ушиба, сопровождающиеся нарушением функций конечности, острой болью и заметной припухлостью.
Лечение гематом среднего и тяжелого типа должно проводиться под наблюдением врача, чтобы исключить возможные негативные последствия травмы.
Кроме тяжести повреждения, существуют и другие критерии классификации гематом:
- по глубине расположения – под кожей, под слизистой оболочкой, в толще мышечной ткани, под фасцией и т.д.;
- по состоянию разлитой крови – несвернувшиеся (свежие), свернувшиеся и лизированные (заполненные старой кровью, которая не способна к свертыванию);
- по характеру распространения крови – диффузные (кровь пропитывает ткань и быстро распространяется), полостные (кровь скапливается в полости между тканями) и осумкованные (с течением времени полость, заполненная кровью, окружается «сумкой» из соединительной ткани);
- по состоянию сосуда – пульсирующие (кровь свободно выливается из сосуда и втекает обратно) и непульсирующие (разрыв сосуда быстро запечатывается тромбом).
Практически всегда кровоизлияние представляет опасность для здоровья, поэтому для ликвидации его последствий нужно сразу после травмы обратиться за врачебной помощью.
Методы обследования
Для диагностики гематом необходимо обратиться к травматологу. При локализации кровоизлияния глубоко в мышечной ткани, суставах либо внутренних органах визуальный осмотр дает слишком мало информации, чтобы врач мог объективно оценить тяжесть поражения и степень опасности травмы. В таких ситуациях больному назначают:
- УЗИ поврежденной части тела, органа или сустава;
- рентгенографию поврежденной части тела;
- КТ или МРТ;
- пункцию (прокол специальной иглой) сустава или органа, в котором предположительно скопилась кровь.
По результатам обследования врач назначает соответствующие процедуры.
Как убрать гематомы?
После установления характера и особенностей гематомы лечение назначают в соответствии с полученной информацией:
- назначают процедуры УВЧ;
- проводят хирургическое вскрытие для удаления скопившихся сгустков и промывания полости;
- госпитализируют пациента в хирургическое отделение для вскрытия и дренирования с последующей терапией антибиотиками.
Сроки восстановления зависят от масштабов поражения, наличия или отсутствия инфекции и других факторов.
Часто возникающие вопросы
Как избавиться от гематомы народными методами?
Народные средства помогают только при небольших и неопасных поверхностных повреждениях. Для ускорения рассасывания к синяку можно прикладывать компресс из размятого капустного листа, смешанную с вазелином бодягу, смоченные в растворе мумие тампоны. При глубоко расположенных или обширных повреждениях необходимо обратиться к врачу.
Чем опасна гематома?
Наибольшую опасность для здоровья, а иногда и для жизни представляют гематомы, образующиеся в глубине тканей, внутри органов или суставов. Крупное кровоизлияние опасно возможным развитием инфекции, воспалением и нагноением. При повреждении сустава может развиться бурсит, синовит или гемартроз, результатом чего становится инвалидность. Кровь в полости брюшины приводит к перитониту. Гематомы головного мозга приводят к нарушению функций этого органа с тяжелыми последствиями в виде ухудшения когнитивных функций, паралича частей тела и др.
Как лечить гематому в первые часы после травмы?
Сразу после ушиба необходимо оказать пострадавшему первую помощь: приложить к травмированному месту лед, затем туго забинтовать поврежденную конечность, чтобы перекрыть вытекание крови в ткани. Повязка не должна оставаться дольше двух часов. За это время необходимо добраться до травмпункта, где пациент получит необходимую профессиональную помощь.
Ушиб сердца – травма, при получении которой функциональные расстройства со стороны органа могут развиваться не сразу. Но это не является показателем незначительных нарушений, выявить все возникшие изменения помогает только тщательная диагностика. При получении закрытой травмы сердца к врачу необходимо обратиться в любом случае, так как некоторые повреждения могут стать причиной летального исхода.

Общий стаж работы более 25 лет. В 1994 г. окончил Московский институт медико-социальной реабилилитологии, в 1997 г. прошел ординатуру по специальности «Травматология и ортопедия» в Центральном научно-исследовательском институте травмотологии и ортопедии им. Н.Н. Прифова.
Особенности ушиба сердца
Сердце – орган, отвечающий за беспрерывный кровоток по всему организму. Вместе с постоянно циркулирующей кровью во внутренние органы и ткани поступают питательные вещества и молекулы кислорода. Закрытые травмы органов грудной клетки примерно в 70% приводят к ушибу сердца. Получить повреждение можно в результате прямого удара, падения, при несоблюдении техники безопасности на производстве. Степень травмы зависит и от состояния мышечного корсета, поэтому у взрослых здоровых мужчин осложнения встречаются на порядок реже по сравнению с детьми и пожилыми пациентами.
Ушиб сердца при переломе грудины может быть следствием неправильного проведения реанимационных мероприятий при остановке сердца. Обычно это случается, если помощь оказывается пострадавшему вне стен медучреждения.
Последствия ушиба сердца определяются:
- Силой механического воздействия;
- Степенью наполнения камер органа в момент травмы. Считается, что удар в момент систолы вызывает больше внутренних повреждений сердца по сравнению с диастолой;
- Вектором (направлением) удара.
Чаще всего повреждения сердечной мышцы и внутренних структур сердца вызывает ушиб грудной клетки слева. Во время удара функции камер по перекачиванию крови замедляются, но она продолжает приливать, это приводит к следующим патологическим изменениям:
- Полости камер переполняются кровью и их стенки растягиваются;
- Сдавливаются рядом расположенные отделы сердца;
- Орган смещается;
- Нарушает общий кровоток.
Во время удара в патологический процесс чаще включается передняя стенка правого желудочка, реже межжелудочковая перегородка. Ушиб приводит к разрыву мышечных волокон, к внутренним кровотечениям из поврежденных сосудов. При кровоизлиянии часто сдавливается коронарный сосуд, что является основной причиной инфаркта.
Классификация
Выделяют несколько вариантов протекания ушиба сердечной области:
- С вовлечением в процесс клапанов сердца. Проявляться может молниеносно развивающимся отеком легких;
- С повреждением коронарных артерий. Не исключается отслойка внутренней части сосудов и тромбоз, что приводит к некрозу сердечной мышцы и к инфаркту со всеми вытекающими из этого осложнения последствиями;
- С вовлечением в патологический процесс миокарда вместе с проводящей системой органа. В результате удара нарушаются физиологические процессы метаболизма, при таком повреждении основные симптомы травмы фиксируются через несколько дней;
- Комбинированный, то есть сочетающий в себе травмирование сразу нескольких отделов сердца.
Синяк в области сердца не свидетельствует об его ушибе. Гематома может указывать только на внешние повреждения.
В зависимости от характера травмы видимых повреждений может и не быть, но при этом травмированию подвергается большая часть органа.
Диагностика травмы
Диагноз ушиб сердца выставляется пациентам только после всестороннего обследования. Первоначально врач должен установить характер травмы и давность ее получения, провести внешний осмотр, прослушать сердце, измерить давление и пульс. Из инструментальных методов обследования используют:

- Электрокардиограмму. На ЭКГ отражаются импульсы сердца, при ушибе их нормальный ритм нарушается;
- Эхокардиографию . Обследование назначается, если у пострадавшего выявлены симптомы нарушения гемодинамики;
- Холтер . Пациенту на 24 часа на теле закрепляется датчик, замеряющий ритм сердца, давление, пульс.
- УЗИ сердца.
- Рентгенографию . На снимках можно увидеть сопутствующие повреждения – переломы ребер, грудины.
Необходимы и анализы крови. На повреждение мягких тканей миокарда указывает воспалительная реакция, изменение показателей тропонина и МВ изофермента.
Признаки ушиба в области сердца

Сильный удар в грудную клетку, приводящий к ушибу сердца, приводит к появлению следующих симптомов:
- Болей . Не всегда они возникают сразу, иногда пострадавший начинает фиксировать болезненные ощущения спустя 2-3 дня после травмирования;
- Тахикардии;
- Одышки вплоть до удушья. Данный признак указывает на нарушение кровотока в малом круге кровообращения;
- Снижению АД . Нарастающая в течение 5-7 дней гипотония свидетельствует о серьезных повреждениях в сердце;
- Побледнению кожных покровов. Указывает на падение АД или на шоковое состояние;
- Нарушению сердечного ритма.
При прослушивании стетоскопом врач может уловить посторонние шумы, возникающие вследствие разрыва внутренних тканей. Часть пострадавших предъявляют жалобы на онемение и покалывание в области кончиков пальцев, на неконтролируемую тревогу и панику, пульсацию в крупных сосудах. При осмотре грудная клетка в области удара может быть вздута, кожа травмированного — влажная, из-за обильно выделяющегося пота.
Клиническая картина ушиба сердца может развиваться в двух вариантах:
- Стенокардический тип ушиба характеризуется непродолжительными по времени болевыми ощущениям, нехваткой воздуха. Восстановление происходит быстро, отдаленных последствий травмы практически не бывает;
- Инфарктоподобный . Болевой приступ длительный, ярко выражен. Помимо болей наблюдается одышка, повышенная температура тела, возбуждение пострадавшего. Без своевременного лечения развивается сердечная недостаточность.
Лечение подбирается в зависимости от признаков ушиба и данных, полученных во время диагностики.
Спазм коронарных сосудов и ушиб органа – отличия

По клинической картине ушиб напоминает спазм сердца (внезапно возникшую коронарную недостаточность). Лечение патологий разное, поэтому необходимо провести дифференциальную диагностику. Достоверные результаты дает диагностика, но до ее проведения можно провести лекарственный тест — нитроглицерин уменьшает или полностью купирует боли при спазме коронарных сосудов, тогда как при ушибе болезненные ощущения не проходят.
Необходимо также выяснить у больного весь анамнез заболевания. Если в предшествующие ухудшению самочувствия дни были удары в грудную клетку, то исключить ушиб может только врач.
Лечение ушиба в области сердца
При подозрении на ушиб сердца пострадавшие госпитализируются в стационар. Основная задача терапии – восстановление функций органа. В зависимости от выявленных изменений и признаков травмы назначают:

- Анальгетики. Это могут быть как наркотические, так и ненаркотические анальгетики – Морфин, Омнопон, Анальгин;
- Антиаритмические препараты – Панангин, Тразикор, Изоптин;
- Мочегонные, сердечные гликозиды, препараты калия при выявлении сердечной недостаточности;
- Витаминные комплексы для укрепления сердечной мышцы.
При полной блокаде проводят электрокардиостимуляцию . Хирургическое вмешательство необходимо, если ушиб сопровождается повреждением клапанов.
В реабилитационный период необходимо выполнять рекомендации врача:
- Соблюдать режим дня – полноценно высыпаться, минимизировать физические нагрузки;
- Придерживаться диеты – исключить острые и жареные блюда, крепкий чай, кофе;
- Делать дыхательную гимнастику , лечебную физкультуру.
Продолжительность восстановления зависит от характера травмы и от возраста пациента. Последствия удара зависят и от того, имеются ли у пострадавшего заболевания сердечно-сосудистой системы. В неосложненных случаях функции сердца полностью стабилизируются за 25-30 дней. Если ушиб сопровождается серьезными осложнениями, то продолжительность восстановления может занять до 6 месяцев.
Использование народных методик лечения

Дополнительно в домашних условиях можно применять народные способы лечения ушибов. В первые два-три дня накладывают холодные компрессы, их применение уменьшает боль, способствует остановке внутреннего кровотечения. Компрессы закрепляют на 15-30 минут до 6 раз в день.
Ускорить рассасывание уплотнения и гематомы помогают следующие средства:
- Алоэ. Лист столетника нужно разрезать и мясистой стороной приложить к ушибленному месту.
- Мазь из шишек хмеля. Двести грамм нутряного жира нужно растопить и смешать с 50 граммами измельченных шишек. Полученное сырье процеживается и используется как мазь, ее нужно втирать в больное место два-три раза в сутки.
- Полынь. Свежие стебли растения размять и наложить на ушиб. Повязку держат 1-2 часа.
Желательно применение любого народного средства при закрытой травме сердца согласовывать с кардиологом, особенно это необходимо при повреждениях у ребенка.
Осложнения
Опасность при ушибе сердца для пострадавшего заключается не только в быстро развивающихся осложнениях. Последствия травмы могут проявить себя и через несколько дней, а иногда и даже недель.
Наиболее вероятное осложнение ушиба – нарушение ритма, которое может выражаться экстрасистолией, аритмией, пароксизмальной тахикардией, фибрилляцией желудочков или трепетанием предсердий. Часто у пациента после травмы одновременно выявляется несколько видов аритмии.
К наиболее тяжелым последствиям закрытой травмы сердца относят:
- Разрыв аорты . Не во всех случаях патология приводит к полному разрыву, при данном осложнении возможно образование ложной аневризмы, обнаруживается она чаще через несколько месяцев после травмы;
- Разрывы клапанов;
- Гемоперикард (кровоизлияние в перикард) и гемоторакс (кровоизлияние в плевральную полость). При данных осложнениях нарушаются гемодинамические показатели и работа сердца. Острая сердечная недостаточность может стать причиной гибели;
- Образование тромба с последующей тромбоэмболией коронарных сосудов. Тромбоэмболия приводит к инфаркту;
- Постравматическая миокардиодистрофия . Ушиб миокарда приводит к нарушению обменных процессов в мышце. Симптомы осложнения в виде ноющей, сжимающей боли, фиксируются через несколько дней после получения травмы.
Ушиб сердца может привести к летальному исходу, что часто происходит сразу на месте получения травмы.
При получении сильного удара необходимо срочно вызвать скорую помощь – интенсивная терапия в первые часы и минуты после травмирования сводят к минимуму развитие опасных для жизни осложнений.
Гимнастика, которая поможет быстро восстановить сердце после травмы и избежать инфаркта
Читайте также:

