Шелушение за ушами как перхоть
Обновлено: 25.04.2024
Кожа за ушными раковинами чешется и шелушится? Не откладывайте визит к врачу! Изменение состояния кожного покрова в этой области может быть первым признаком воспалительного процесса. Если не начать лечение, шелушащиеся участки могут стать незаживающими язвочками, воспаление может распространиться на другие отделы.
Основные причины
Взрослому, которого беспокоит шелушение кожи за ушами, в первую очередь следует исключить нарушение правил гигиены. Эпидермис может начать зудеть или шелушиться, если человек пренебрегает ими.
Распространенными причинами ухудшения состояния кожи в этой области также являются:
- аллергия — на металл, из которого сделаны серьги, шампунь, краску для волос, другую косметику или даже продукты питания;
- псориаз — сопровождается появлением зудящих пятен по всему телу;
- дефицит витаминов и минеральных веществ — процесс обновления рогового слоя эпидермиса нарушается при нехватке витаминов А и Е;
- себорейный дерматит и другие грибковые поражения кожи;
- сахарный диабет.
Диагностика и лечение
Для определения факторов, вызвавших ухудшение состояния кожи, проводят:
- осмотр пораженных участков,
- исследование взятых с них соскобов и мазков — необходимо, если есть признаки грибковой инфекции,
- тесты на аллергию — чтобы очертить круг возможных аллергенов, врач беседует с пациентом,
- анализы крови на гормоны, глюкозу — обязательные исследования при подозрении на сахарный диабет.
Лечение может включать прием антигистаминных или противогрибковых препаратов, использование мазей и других местных средств, которые снимают зуд и воспаление, ускоряют регенерацию эпидермиса. Дополнительно дерматолог может назначить поливитаминные комплексы и препараты для укрепления иммунитета.
Получить консультацию опытного дерматолога и пройти комплексную диагностику кожных болезней Вы можете в нашей клинике. Для записи на прием позвоните по указанному телефону.
На сервисе СпросиВрача доступна консультация дерматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Добрый день это аллергический дерматит.ничего страшного наносите комфодерм к 2 раза в день за ушки 14 дней.И пропейте лоратадин 7 дней по1 таблетке на ночь

Здравствуйте, похоже на раздражительный дерматит . Наружно используйте крем Пимафукорт или акридерм гк


Здравствуйте! Это контактный дерматит. Действительно это может быть из за постоянного ношения маски. Смазывайте кремом пимафукорт тонким слоем 3 р/д до 14 дней.


Здравствуйте Жанна.
Это проявления себорейного дерматита.
Для лечения используйте крем Тетрадерм 2 раза в день на 7 дней.

Здравствуйте! У вас проявился себорейный дерматит, а раздражение резинкой от маски не способствует выздоровлению. Можете использовать Тридерм 2 раза в день или Триакутан неделю. Мучное ограничьте. Если на голове есть переходит, то шампунь Миканисал.


Здравствуйте! Возможно это проявление себорейного дерматита. Есть ли шелушение на волосистой части головы? Рекомендую использовать коротким курсом крем Тетрадерм или Тридерм 2 раза в день 7 дней. Если есть перхоть то на длительный срок лечебный шампунь строго по инструкции,с Кетоконазолом.
На сервисе СпросиВрача доступна консультация дерматолога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте, Зиля. Прежде всего, Вам необходимо показаться дерматологу. У меня есть подозрения, что это грибок. Поэтому необходимо сделать соскоб и определить, что именно вызывало такие проявления. Скорее всего, понадобятся противогрибковые средства.
Также рекомендую Вам употреблять побольше жидкости и обогатить организм витаминами, потому как гиповитаминоз и обезвоживание клеток кожи будут замедлять процесс лечения.
Что касается Вашей перхоти на голове, то это тоже проявление грибковой инфекции. Она легко лечится с помощью противогрибковых шампуней: Низорал, Дермазол и т.д.
Обязательно обратите внимание на состояние своего иммунитета и гормональный фон. Нет ли проблем с менструальным циклом? Дополнительно рекомендую консультацию эндокринолога и иммунолога.
Здравствуйте Пётр, к врачу в квд ходила, но она никакие анализы не назначила, потом на всякий случай к другому врачу зашла, она тоже не назначила никаких анализов. Оба врача назначили гормональные ср-ва. Одна назначила: Элоком С мазь, шампунь Этривекс, таблетки Кларитин. Другой врач назначила: Дипросалик лосьон, шампунь Микозорал. Стоит ли этими средствами лечиться? Не будет ли потом привыкания к гормональным?

Если можете, обратитесь еще дополнительно к лор-врачу. Шампунь Микозорал мне нравится. Но противогрибковых средств для лечения шелушения ушей я не увидел. Поэтому обратитесь еще к лору и сделайте соскоб проблемных участков. Лечение глюкокортикостероидами в данном случае мне не нравится.
Здравствуйте Пётр, сегодня сдала соскоб на грибок - ничего не обнаружено. Стоит ли дипросаликом лечить?

Зиля, что у Вас с гормонами? Нет проблем с менструациями?
Также меня интересует состояние Вашего иммунитета. Еще раз акцентирую Ваше внимание на полноценном сбалансированном питание и приеме витаминов! Обязательно соблюдение водного баланса. Вам необходимо выпивать минимум 2,5-3 литра воды в день.
Что касается дальнейшей тактики лечения, то, думаю, что Дипросалик оставить нужно. Но вот назначение Элоком С мне не нравится. Придерживайтесь лучше схемы лечения второго врача.
И если есть проблемы с менструальным циклом, обязательна нужна консультация гинеколога и эндокринолога!
Пётр, гормоны(ЛГ, ТТГ, Т4св, ФСГ, тестостерон, пролактин) в 2014г. сдавала, рез-ты нормальные. Хотя врачи все равно мне говорят, что лицо портится скорее всего из-за гормонального дисбаланса. У меня медикаментозн.аборт был в 2010г., вроде потом примерно ч/з год начало лицо портится. Воду стараюсь почаще пить. Менструальный цикл обычно 25-26 дней, но в последний раз цикл 31дней был. К гинекологу-эндокринологу вот только вчера ходила. У меня по гинекологии давно проблемы. Она хотела предложить гормоны, но я против гормонов. Спросила у нее есть ли другие варианты лечения, например травами. И она назначила травы и бад.
Я купила Дипросалик, тогда начну его мазать, и мыть волосы Микозоралом.

Ой, Зиля. Не сторонник я все-таки фитотерапии. По крайней мере отдельно от традиционного медикаментозного лечения.

А какие именно БАДы Вам назначили? Они разные есть. Есть действительно, которые хорошо помогают, т.к. содержат природные соединения, которые синтезируются и в нашем организме. А есть те же на основе трав, которые рекламируются, как панацея. Вот к таким у меня негативное отношение.
Пётр, гинеколог назначила бад Индипол.
А другой гинеколог, к которой в том году ходила, она бады Арго назначила (Аргофемин, Токсидонт май, Литовит Ч, Фитолон-кламин, бальзам Витаминный, Кедровое масло, аппликаторы Ляпко)

Зиля, что касается Индинола, то его эффективность доказана не полностью, потому как он хорошо помогает в качестве лечения ВПЧ, но его передозировка опасна риском онкологии. Что касается остальных БАДов, то мое мнение, что они не навредят, но и пользы особой от них не будет. Вроде и есть, а вроде и нет. Я бы рекомендовал все-таки начать традиционное лечение.
Пётр, а по традиционному лечению почти все гинекологи кроме одной (которая назначила бады арго) предлагали гистероскопию, у меня полип эндометрия уже несколько лет, маленького размера. А тот гинеколог, кот-я бады арго назначила, она сказала, что не стоит делать, пока не рожала, типа травматично открывать матку. Ну и я слышала, что после удаления бывают что полипы снова возвращаются, иногда даже больше. Еще у меня эндометриоз т/матки 1ст. Еще правосторонний сальпингоофарит и спаечный процесс в м/тазу, они вроде появились после удаления в 2008г аппендецита. А почему гормональные боюсь принимать - т.к. я еще наблюдаюсь у онколога, у меня шишка на шее, и еще на ноге образование. Ну и раньше, когда не было столько болячек, разные мнения слышала про гормональные, поэтому была против них. А щас уж, с этими многочисленными болячками тем более боюсь гормональных. Вот. А гинекологи почти все говорят одно и то же: гистероскопия и гормональные.

Вот из-за эндометриоза и сальпингоофорита у Вас и есть проблемы с лицом, ушами, волосами. Потому как у Вас уже есть нарушения гормонального фона. И приемом гормонов извне Вы его никак не ухудшите, а, наоборот, нормализуете. Поэтому я не вижу смысла заниматься самообманом и верить в БАД, как в панацею. Чем раньше Вы обратитесь к традиционному лечению, тем быстрее вылечитесь и сможете стать мамой.
Пётр, я же гормональных боюсь из-за того, что у меня есть шишка в гортани - хондрома щитовидного хряща, и еще в том году на бедре появилось уплотнение-образование(онкологи, рентгенологи не могут сказать что это) через пол года после ушиба. Я же не знаю как гормональные могут повлиять на эти образования. Тем более хондрома в щитовидном хряще, ну, вдруг эти гормональные на щитовидку влияют. У меня еще мама умерла 1,5г назад, рак яичника, тем более страшновато. А щас сама наблюдаюсь у онкологов, и голова уже кругом как лечиться что делать, что будет правильным. Вообще ничего не делать, тоже неправильно.

Вы все правильно говорите. Только щитовидный хрящ, который у Вас поражен хондромой, и щитовидная железа - это немного разные вещи. Какая динамика хондромы? Почему не удаляют?
Пётр, "в правой ножке на границе перстневидного и щитовидного хрящей определяется очаговое снижение плотности хрящевой структуры, диаметром 5мм, с утолщением хряща локально - энхондрома." Вроде бы точно непонятно на каком хряще именно.
А так то делаю КТ с 2012г., в последний раз в 2015г делала - сказали без динамики. Если ничего не беспокоит, и не растет -пока не трогать сказали, а наблюдать, делать КТ. Только вот каждый год КТ это же вредно наверное. По поводу этого один онколог сказал,что да, вредно каждый год делать, а другой сказал, типа да нет, наблюдать же надо типа.

Если эндометриоз будут лечить прогестероном, то не должно быть отрицательной динамики в отношении хондромы. А вот КОКи могут ускорить ещё рост. Поэтому тут нужно найти грамотного гинеколога-эндокринолога и совместно с онкологом назначать терапию.

Моё мнение не изменилось.Вам необходим хороший гинеколог-эндокринолог, который совместно с онкологом подберет Вам правильную терапию.
и таких грамотных специалистов найти тоже проблема, даже гинеколога до сих пор найти не могу. К которой в том году ходила, кот-я бады назначила, я ей про хондрому сказала, но она все равно еще КОКи хотела мне посоветовать.
Пётр, а я вот не пойму, почему мне гормональные хотят назначить, если анализы на гормоны хорошие, или надо сдать на прогестерон чтоли. Не подумала у гинеколога спросить

Зиля, а анализы на какие гормоны Вы сдавали?
Потому что эндометриоз - это разрастание эндометрия (внутреннего слоя матки), которое происходит на фоне изменения соотношения эстрагенов и прогестерона. Потому как в первой половине цикла у женщины преобладают эстрагены, а во вторую - прогестерон. Когда соотношение этих гормонов нарушается, то происходит разрастание эндометрия, на который они влияют. Поэтому и лечить ее необходимо гормонами. Но такой гормональный дисбаланс мог возникнуть и на фоне оофорита, потому как из-за воспаления нарушается и функция яичников.
Пётр, как я уже Вам писала - гормоны(ЛГ, ТТГ, Т4св, ФСГ, тестостерон, пролактин) в 2014г. сдавала, рез-ты нормальные. А с/оофорит мне уже с 2008г. начали писать на узи, после аппендектомии. То пишут правосторонний с/оофаит, а некоторые хронический двусторонний с/оофарит. Я и к онкогинекологу ходила в 2014г. спросила как лечить этот с/оофарит, спаечный процесс, она вроде сказала, что хронический у меня и его они лечат только когда обострение, если темп-ра, если живот будет болеть. А другой терапевт сказала, что обязательно надо лечить и оофарит и спайки иначе можно не забеременеть потом.А почти все гинекологи говорят, что сперва надо убрать полип, т.к. спайки лечаться физиопроцедурами, а пока есть полип, то они не могут отправлять на физиопроцедуры. Только вот не пойму, а оофарит они зачем тогда не лечат, оофарит и спайки это же не одно и тоже.

Зиля, 2014 год был давно. За это время уже много утекло. Да, спайки и воспаление - это разные вещи. И действительно есть вероятность, что будут проблемы с беременностью. Воспаление хроническое лечить стоит, потому как из-за него есть проблемы со всем организмом и даже той же гинекологии. Поэтому лечить нужно сначала воспаление, а в последнюю очередь разбираться со спайками.
Пётр, оофарит возникает же вроде из-за инфекций? Мне гинеколог в том году сказала сделать провокацию с мазками (как аутогемотерапия1день). При хр. оофарите инф-ции типа могут скрываться. Но я побоялась че то сделать. Опять таки из-за хондромы в гортани)) да еще на ноге появилось уплотнение и припухлости. А гинеколог к которой на этой неделе ходила, она сказала, что провокация это старый метод, сказала можешь сделать Флороценоз(мазок) и кровь сдать на антитела к хламидиям (хотя хум+впч я сдавала в том году, рез-т хороший был). Ну еще у меня с детства хр. тонзиллит, огромные гланды, может и это может давать воспаление по гинекологии.

Да, воспаление из-за инфекции. Безусловно, гематогенным путем инфекция может распространяться из очага ее хронизации в самые различные органы и вызывать там воспаления. Но это только один из вариантов. И совсем не обязательно, что оофорит является осложнением очага хронической инфекции. Также это не значит, что это воспаление нельзя лечить. Тем более если оно дает другие осложнения. Поэтому я все же рекомендую начать грамотное традиционное лечение, и чем скорее, тем лучше.
Пётр, так не лечат ведь, предлагают либо операцию(полип убрать), либо КОКи, либо БАДы)) А я прочитала в интернете, что оофарит лечат антибиотиками, физиопроцедурами. Но мне уже онкогинек-г сказала, что без обострения его не лечат.
Пётр, а один гинеколог мне сказала, что можно попробовать с пиявками полечить гинекологические болезни

Да пиявками-то можно. Но опять-таки только в дополнение к традиционным методам лечения. Еще раз настаиваю на совместном назначении терапии гинеколога вместе с онкологом. Пока можно начать с лечения антибиотиками без физиопроцедур. Но их должен подбирать врач.
Пётр, но сначала же наверное надо найти возбудителя -инфекцию? и потом подбирать против него нужные антибиотики. Хотя вот прочитала в интернете, что некоторые по несколько раз и разными способами сдавали на инфекции, и не находили

Нужно. Поэтому нужно к врачу, чтобы сдать анализ, выявить инфекцию и подобрать нужный а/б. Возможно, тогда и гормоны не понадобятся.
Пётр, Мне по узи писали варикозн. рашир-е вен м/таза. Мне одна гинеколог сказала, что если есть варикозное расширение вен м/таза, то обычно воспаление неинфекционного характера. Ну она может и ошибаться конечно. В интернете прочитала: "Воспалительный процесс вызывается инфекцией. Причиной длительных, повторяющихся воспалений придатков чаще всего является хламидиоз и/или гонорея. Однако при длительном существовании воспаления инфекция уже не является тем компонентом, который поддерживает его. Возбудителя уже может и не быть, а процессы запущенные им когда-то продолжаются. При хронических, неподдающихся лечению воспалениях в органах малого таза, следует подумать о наружном эндометриозе, который протекает со схожей симптоматикой. Эндометриодные очаги (ткань похожая на эндометрий – слизистую оболочку матки) во время менструации тоже кровоточат, и вокруг развивается асептическое воспаление, т.е. воспаление без инфекции. Следует тщательно обследоваться. "
Что такое перхоть? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ляшко Маргариты Анатольевны, дерматолога со стажем в 10 лет.
Над статьей доктора Ляшко Маргариты Анатольевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Перхоть (Dander) — это мелкие чешуйки на волосистой части головы, которые делают её внешний вид неопрятным. К аждый человек в своей жизни так или иначе сталкивается с этой проблемой [1] . Чешуйки перхоти образуются в результате ускоренного роста кератиноцитов (основных клеток эпидермиса) во время обновления клеток кожи.
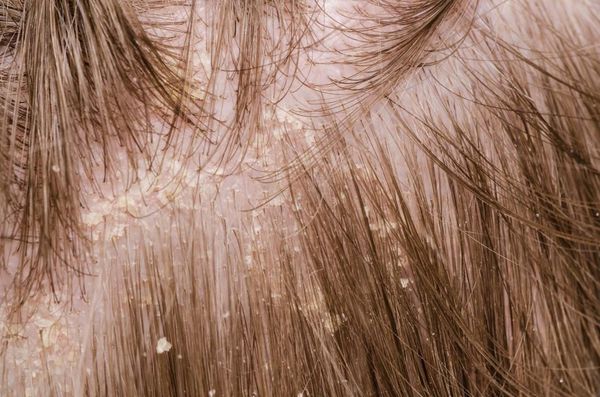
Перхоть не заразна, её появление не зависит от времени года. Основной причиной перхоти являются дрожжевые грибы Malassezia furfur (Pityrosporum ovale) [4] . Они входят в состав постоянной и временной микробиоты кожи большинства людей. Грибы могут проникать в эпидермис, дерму и волосяные луковицы [6] [7] . Их излюбленная локализация — участки, богатые кожным салом: грудь, спина, волосистая часть головы. Поскольку высокая плотность дрожжевых грибов не всегда сопровождается кожными симптомами, исследователи пришли к выводу, что патогенность присутствующих на коже Malassezia в большей степени зависит от их подтипа, чем от плотности распределения [8] .
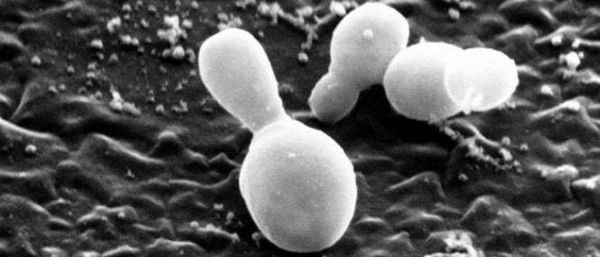
Предрасполагающие и провоцирующие факторы образования перхоти:
- Наследственность — наличие в семье родственников, страдавших себорейным дерматитом.
- Избыточная работа сальных желёз.
- Себорея — избыточное образование кожного сала, вызванное гормональными изменениями [1] .
- Поражения нервной системы — парез мимических мышц , параличи туловища, болезнь Паркинсона .
- Приём антипсихотических препаратов , таких как галоперидол , тиоридазин, тиопроперазин, сульпирид , хлорпротиксен, рисперидон . Однако их роль в образовании перхоти пока не доказана.
- Эмоциональные перегрузки — вызывают обострение перхоти [9] .
- Заболевания пищеварительного тракта — нарушение выработки ферментов, дисбактериоз кишечника .
- Авитаминозы — нехватка кисломолочных и молочных продуктов, а также еды, содержащей витамины А, В, С, Е, медь, кальций, цинк, селен.
- Конституциональные особенности — болезнь Иценко — Кушинга , сахарный диабет и др. [1] .
- Химическая и термическая обработка кожи головы — использование пенки, геля и лака для укладки волос, высушивание их феном, вытягивание горячими щипцами.
В редких случаях перхоть может возникнуть, если использовать шампуни с агрессивными поверхностно-активными веществами (л аурил- и лаурет сульфатами ), редко или слишком часто мыть и расчесывать волосы.
Перхоть — это синдром. Она является лёгким проявлением себорейного дерматита — хронического заболевания, при котором на лице, груди, спине и волосистой части головы возникают розовые или красные пятна с нечёткими границами, покрытые серебристыми чешуйками [10] . Условия, при которых перхоть может трансформироваться в себорейный дерматит, включают повышенную индивидуальную чувствительность кожи к компонентам жирных кислот, что проявляется разной степенью выраженности чешуйчатого дерматита [1] .
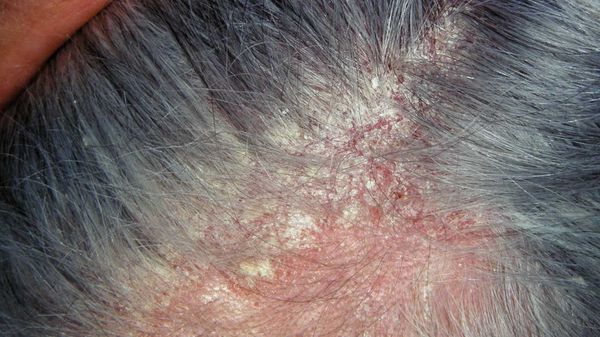
Причины перхоти у грудничков
- перхоть может появляться из-за нежной кожи и недоразвития сальных желез в первые месяцы жизни;
- у некоторых малышей перхоть выступает аллергической реакцией на продукты, которые ест кормящая мама;
- выбор "неподходящего" шампуня или других гигиенических средств.
Причины перхоти у подростков
Появление перхоти у подростков связано с усиленным образованием кожного сала из-за активной работы сальных желёз в пубертатный период.
Особенности возникновения у мужчин и женщин
У мужчин перхоть возникает чаще [9] . Это объясняется особенностями выработки кожного сала — себума. Так, влияние мужских половых гормонов чаще приводит к его избыточному выделению.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы перхоти
Так как перхоть является лёгким проявлением себорейного дерматита, она включает в себя признаки данного заболевания:
- жирный блес к и шелушение кожи головы;
- зуд и повышение чувствительности кожи;
- выпадение волос;
- обильное количество чешуек на волосах и одежде;
- появление красных пятен при ухудшении процесса [1] .
Чешуйки перхоти можно обнаружить на волосах. Как правило, они очень тонкие, полупрозрачные, при нормальном салоотделении — белого или бело-серого цвета. Иногда чешуйки образуют небольшие скопления на любом участке кожи головы .
Зачастую отмечается зуд и появляются пятна розового цвета с нечё ткими границами, которые покрыты тонкими хлопьями перхоти. Весь этот процесс может распространиться на участки кожи за пределами волосистой части головы.
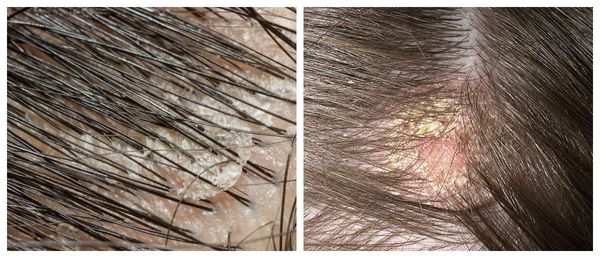
Перхоть распределяется на голове неравномерно. Количество чешуек увеличивается в местах сдавления кожи: под головными уборами и дужками очков, под волосами, собранными в пучок или косичку. Чешуйки перхоти легко осыпаются на плечи и одежду при расчёсывании волос и движении.
Патогенез перхоти
Ключевой фактор образования перхоти — гриб Malassezia globosa, генетически адаптированный к паразитированию на липидной (жирной) среде. Отсутствие способности синтезировать жирные кислоты, необходимые для жизнедеятельности, Malassezia globosa компенсирует выработкой большого количества липаз и фосфолипаз — ферментов, которые разлагают триглицериды кожного сала и способствуют получению необходимых жирных кислот. Изменения кожного покрова при перхоти провоцируют внеклеточные протеины, которые также секретирует Malassezia. Они взаимодействуют с кожей, тем самым приводя к развитию патологического процесса [1] .
Основными клетками эпидермиса кожи человека являются базальные кератиноциты. Физиологический цикл их развития длится около 25-30 дней. В случае возникновения патологического цикла они обновляются в разы быстрее — за 5-14 дней. При этом клетки не успевают терять воду, что приводит к их склеиванию и отшелушиванию в виде заметных бело-серых хлопьев. Эти хлопья и являются перхотью.
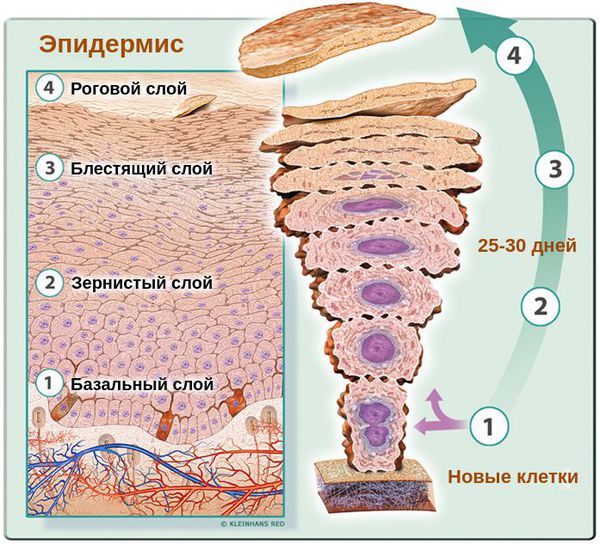
Как показывают исследования, при увеличении скорости обновления клеток в случае перхоти отсутствуют признаки усиленного роста клеток (гиперпролиферации) [2] . Это говорит о том, что повышение клеточной продукции скорее является следствием воспаления.
Верхний слой здорового эпидермиса, т. е. роговой слой представляет собой 25-35 плотно прилегающих друг к другу слоёв, состоящих из полностью кератинизированных (оформленных) корнеоцитов — плоских защитных чешуек. При развитии патологического процесса количество слоёв уменьшается максимум до 10-ти. При этом они, вместе с клетками в них, расположены хаотично [13] .
При перхоти корнеоциты отделяются друг от друга, соединения между клетками (десмосомы) становятся менее прочным или вовсе исчезают. Из-за этого между корнеоцитами появляется большое количество плотной салоподобной массы межклеточных липидов [11] [12] .
Классификация и стадии развития перхоти
Международная классификация болезни отн осит перхоть к себорейному дерматиту [14] .
Различают три вида себореи:
- Жирная себорея — возникает тогда, когда сальные железы выделяют избыточное количество кожного сала. Волосы и кожа с тановятся жирными и блестящими. В зависимости от консистенции кожного сала выделяют два типа жирной себореи :
- Густаясеборея — чешуйки перхоти, как правило, склеиваются друг с другом; волосы становятся грубыми, жёсткими; возникают чёрные угри — комедоны, при сдавлении которых выделяется густая сальная масса.
- Жидкаясеборея — кожа лоснится, напоминает апельсиновую корку из-за расширенных пор; жёлтые чешуйки перхоти плотно прилегают к коже, крепко сцеплены между собой; пряди волос склеиваются.
- Сухая себорея — возникает при плохом выделении кожного сала в результате высокой вязкости. Это приводит к сухости кожи головы, ломкости и истончению волос. Перхоть при этом легко отделяется от кожного покрова.
- Смешанная себорея — проявляется как совокупность жирной и сухой себореи. К примеру, на волосистой части головы имеются очаги сухой себореи, а на лице — жирной себореи [21][24] .

Осложнения перхоти
Перхоть — это доброкачественное состояние. При усиленной выработке кожного сала, недостатке цинка, первичном или вторичном иммунодефиците патогенные свойства грибов Malassezia globosa усиливаются. Это может привести к следующим осложнениям:
- Себопсориаз — доклиническая стадия псориаза. Проявляется шелушением волосистой части головы, бровей и образованием шелушащихся бляшек на туловище.
- Себорейный дерматит — хроническое воспаление кожи в себорейных зонах на фоне длительно существующей перхоти. У ВИЧ-инфицированных людей себорейный дерматит встречается чаще и протекает тяжелее, чем у других пациентов. Не поддающийся лечению себорейный дерматит — показание к обследованию на ВИЧ-инфекцию[22][23] .
- Выпадение волос. Перхоть опасна тем, что чешуйки перекрывают волосяным фолликулам доступ к кислороду. Из-за недостатка питания волосы ослабевают, истончаются, секутся, перестают расти, что способствует их постепенному выпадению. Иногда перхоть приводит к смерти волосяной луковицы, и тогда в зонах её локализации наступает облысение.
- Пиодермия — гнойные болезни кожи. В случае перхоти голова пациента постоянно чешется. Это чревато микротравмами и занесением в них стрептококковой и стафилококковой инфекции. Они в свою очередь приводят к появлению таких заболеваний, как фурункул, абсцесс, фолликулит, сикоз , импетиго.
- Атерома — киста сальной железы. Перхоть может заблокировать проток сальной железы, в результате чего выделяемый секрет будет скапливаться внутри неё. После разрешения атеромы на её месте появляется рубец.
- Юношеские угри . Юношеские угри возникают при обильной выработке кожного сала, увеличении сальной железы и неконтролируемом отделении клеток кожи в устьях волосяных фолликулов. Всё это приводит к воспалительным реакциям в окружающих тканях [24][25] .
Помимо прочего, перхоть вызывает социальный и психологический дискомфорт. Возникнув на фоне стресса, она может усилить и без того подавленное состояние.
Диагностика перхоти
Диагноз себорейного дерматита основывается на данных клинической картины. При каких-либо сомнениях необходимо:
- Тщательно собрать анамнез, т. е. узнать детали заболевания: когда появились высыпания, с чем их связывает пациент и др.
- Выявить факторы риска развития себоре и.
- Сделать биохимический анализ крови, чтобы исключить другие заболевания: системную красную волчанку, системную склеродермию и др. При перхоти будет наблюдаться дефицит микро- и макроэлементов (белка, железа, цинка, меди).
- Выполнить анализ крови на сахар для исключения сахарного диабета.
- Провести анализ крови на гормоны щитовидной железы для исключения гипертиреоза и гипотиреоза .
- Исследовать состояние кожи и волос визуально и с помощью дерматоскопа. В случае перхоти на коже головы будут наблюдаться чешуйки белого, бело-серого или жёлтого цвета, иногда — пятна розового цвета.
- Проконсультироваться с гастроэнтерологом.

При сомнениях в постановке диагноза необходимо провести гистологическое исследование биоптата кожи — взять кусочек кожи с поражённого участка и определить под микроскопом наличие морфологических признаков, характерных для заболевания [14] .
Дифференциальная диагностика
Для правильного постановки диагноза и назначения лечения себорейных дерматит следует отличать от таких заболеваний, как псориаз, ирритантный дерматит, трихомикозы (поражение волос другими грибками), асбестовидный лишай .
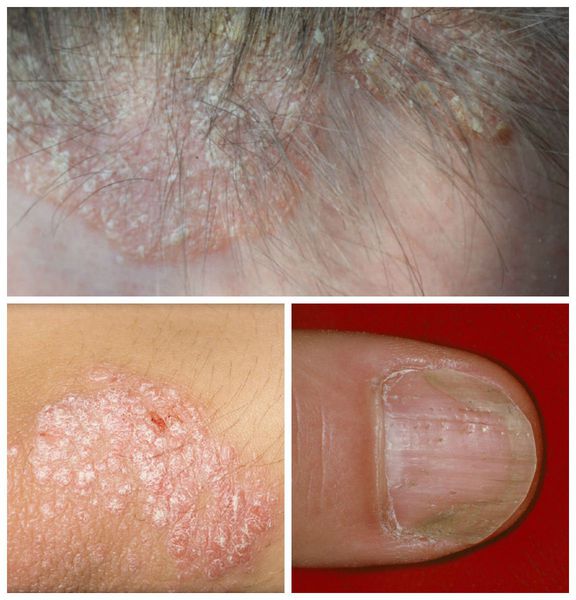
Псориаз волосистой части головы сопровождается появлением розовых или красных пятен, чешуйчатых бляшек с чётко ограниченными краями. Диагноз облегчается в случае обнаружения бляшек на других участках кожи или типичных поражений ногтей.
Ирритантный (раздражающий) дерматит возникает при попадании на кожу волосистой части головы кислоты или щёлочи. Характеризуется появлением сухих истончённых ломких чешуек, сопровождается симптомами жжения, покалывания и зуда. Данный дерматит встречается при использовании шампуня с сильными сурфактантами: лаурилсульфатом натрия, диэтаноламином, бензолами, парабенами, триклозаном. Все эти вещества хорошо пенятся, при этом нарушают pH кожи головы и вызывают раздражение. Также этот вид дерматита возможен при применении химических агентов во время укладки волос.
Трихомикозы , особенно инфекция, вызванная Trichophyton surans, могут напоминать перхоть. Обычно они возникают в детстве. Для них характерно наличие обломанных пеньков или выпадение волос в поражённой зоне, увеличение шейных и заушных лимфатических узлов.
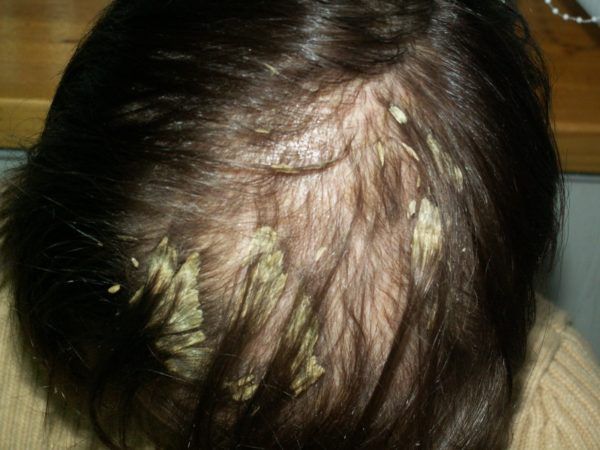
Асбестовидный лишай не является дерматологической инфекцией. Он представляет собой большую массу волос, плотно склеенных белыми или желтоватыми чешуйками, часто в области макушки. Мнения многих авторов по поводу этого заболевания разнятся [1] .
Лечение перхоти
Средства против перхоти включают вещества для удаления чешуек, снятия зуда и подавления грибов Malassezia. Так как развитию себореи способствует нарушение работы сальных желёз, её лечение предполагает уменьшение выделения кожного сала. Оно направлено внутрь кожи. Для этого в первую очередь назначают себорегулирующие маски или лосьоны на основе цинка, салициловой кислоты, гормональных компонентов. Их нужно выдерживать после нанесения 20-30 минут. Шампунь же только дополняет лечение. Он помогает смыть сальный секрет, покрывающий кожу головы.
Когда необходимо обращаться к врачу
Как избавиться от перхоти в домашних условиях
Вылечиться самостоятельно можно с помощью аптечных линеек шампуней, направленных на лечение перхоти.
Чем мыть голову от перхоти: шампуни и маски
Основными ингридиентами большинства шампуней и масок от перхоти являются салициловая кислота, сульфат селена, сера, пиритион цинка. Самым эффективным шампунем будет тот, в котором будут присутствовать два или три нижеперечисленных компонента:
В настоящее время на рынке представлены следующие препараты:
Все существующие лосьоны и шампуни против перхоти бывают:
- терапевтическими — продаются в аптеке;
- косметическими — продаются в обычных магазинах.
Терапевтические шампуни применяются строго по инструкции, как правило, не менее 1-2 раз в неделю. Косметические шампуни используются ежедневно или через день до тех пор, пока количество перхоти не уменьшится, после этого — 2-3 раза в неделю.
Чтобы действующее средство шампуня успело подействовать и помогло избавиться от перхоти, средство необходимо тщательно втирать в кожу головы, оставляя его минимум на пять минут. Если спустя 2-3 недели использования шампуня перхоть не исчезает, то следует обратиться к дерматологу-трихологу.
Во время лечения важно придерживаться сбалансированной диеты: стараться меньше есть сладкую, жирную пищу; чаще употреблять кисломолочные продукты, а также еду с большим содержанием клетчатки и витаминов. Это позволит нормализовать работу сальных желёз.
Чем снять зуд от перхоти
Избавиться от зуда поможет правильно подобранный шампунь по типу кожи головы. Своевременный и адекватный гигиенический уход за волосами с использованием шампуней, содержащих пиритион цинка, позволяет контролировать появление перхоти и уменьшить зуд.
Лекарства и аптечные средства от перхоти
Препаратов в форме таблеток для уменьшения перхоти не существует. Лечение проводится с помощью специальных шампуней, описанных выше.
Как быстро избавиться от перхоти
Лечение предполагает длительное использование косметических и лечебных средств, поэтому быстро избавиться от перхоти не получится.
Как избавиться от перхоти народными средствами
Методы нетрадиционной медицины не имеют доказанной эффективности, их действие непредсказуемо, поэтому они не могут быть рекомендованы для лечения.
Прогноз. Профилактика
Прогноз благоприятный. При правильно назначенном, адекватном лечении выздоровление наступает в большинстве случаев. Длительность терапии обычно составляет от трёх до шести недель. В дальнейшем можно пользоваться обычными косм етическими шампунями против перхоти. Рецидивы могут возникать при развитии или обострении болезней желудочно-кишечного тракта или других хронических заболеваний кожи [15] .
Полезные советы по уходу за волосами
Людям с жирным типом волос желательно регулярно мыть голову, а лучше — каждый день. Это позволит снизить вероятность возникновения перхоти. Также необходимо как можно реже использовать лаки, спреи, гели и другие средства для волос, так как они усиливают выделение кожного сала.
В рамках профилактики по возможности нужно избегать стрессовых состояний. Они негативно влияют не только на состояние волос и кожного покрова, но и весь организм. Также стоит обратить внимание на свой рацион: употреблять больше продуктов, содержащих цинк, полинасыщенные жиры и витамин B.
С большой осторожностью пациенты с себореей должны относиться к нанесению макияжа и использованию косметических средств. Они повышают чувствительность кожи, тем самым приводя к нарушению образования чешуек рогового слоя кожи [18] [19] [20] .
Что такое отомикоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Саидовой Бурлият Солтанпашаевны, ЛОРа со стажем в 4 года.
Над статьей доктора Саидовой Бурлият Солтанпашаевны работали литературный редактор Юлия Липовская , научный редактор Евгений Буданов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Отомикоз — это заболевание наружного или среднего уха, вызванное грибами, чаще всего дрожжеподобными и плесневыми.
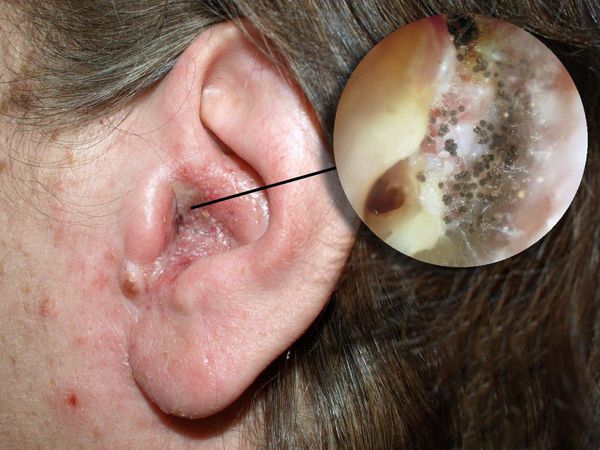
Болезнь развивается в наружном слуховом проходе, иногда процесс затрагивает кожу ушной раковины и барабанную перепонку. Также отомикоз может развиваться в барабанной и послеоперационной полости среднего уха, которая образуется в результате удаления патологически изменённых тканей среднего уха (например, при гнойном среднем отите с холестеатомой ) .
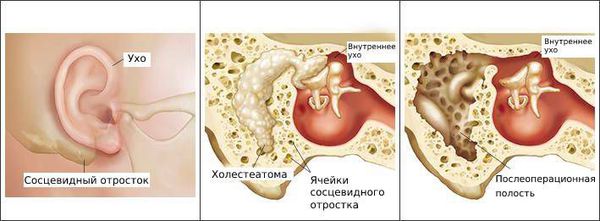
Чаще всего отомикоз начинается с зуда, возможно покалывание в ухе, а в дальнейшем появляются заложенность, ушной шум и выделения [7] .
В группу заболеваний, относящихся к отомикозам, включают [2] [4] :
- Наружный грибковый отит. Затрагивает кожу ушной раковины, стенки наружного слухового прохода и барабанную перепонку.
- Грибковый средний отит. Грибы развиваются в барабанной полости.
- Грибковый мирингит. Грибковое заболевание поражает барабанную перепонку.
- Микоз послеоперационной полости. Процесс развивается в послеоперационной полости среднего уха.
Распространённость
Среди взрослого населения частота развития отомикозов составляет 18,6 %. У детей распространённость заболевания 26,3 % [1] . Чаще всего отомикоз встречается в жарких и влажных климатических зонах, так как влажность и тепло благоприятно влияют на рост грибов. Также существует связь между заболеваемостью и временем года: в весенне-летний период она растёт [10] .
Среди отомикозов самым распространённым является наружный грибковый отит: 62 % от общего числа. Грибковый средний и послеоперационный отит составляют 20 % и 17 %, соответственно. На долю грибкового мирингита приходится 1 % случаев [2] [5] [10] [12] [15] .
Причины и факторы риска развития отомикоза
Причиной развития отомикозов являются грибы, которые входят в состав нормальной микрофлоры уха. В обычных условиях они себя никак не проявляют и не представляют опасности. Но когда появляются благоприятные для грибов условия, они начинают размножаться и приводят к развитию отомикоза. Возбудителями могут стать плесневые грибы рода Aspergillus или дрожжеподобные грибы рода Candida, иногда Mucor, Cladosporium, Alternaria, Penicillium, Geotrichum или Aspergillus и Candida в сочетании друг с другом [4] .
Предрасполагающими факторами, которые могут запускать развитие болезни, являются различные эндогенные (внутренние) и экзогенные (внешние) обстоятельства, а также их сочетания.
Основной экзогенный фактор — это механическая травма кожи наружного слухового прохода при слишком тщательной гигиене ушей с использованием ватных палочек и других подручных средств. Когда пациент слишком тщательно проводит эту процедуру, он не только травмирует кожу, но и удаляет главный фактор защиты — ушную серу. Это приводит к тому, что полезная микрофлора погибает и её место занимают грибы, для размножения которых имеются все условия: тёплая влажная среда и отсутствие защитного барьера — серы [8] .
- Лечение антибиотиками, что приводит к нарушению микрофлоры и размножению грибов.
- Цитостатическая и лучевая терапия, которые обладают иммуносупрессивным действием, т. е. подавляют работу иммунитета.
- Кожные заболевания в виде дерматитов и экземы.
- Длительный приём гормональных препаратов, например глюкокортикостероидов при аутоиммунных заболеваниях.
- Производственные и бытовые вредности: работа во влажных, сырых и пыльных помещениях.
- Гнойные отиты.
- Нарушенный обмен веществ: прежде всего сахарный диабет и гиперкортицизм (повышенное выделение корой надпочечников гормона кортизола), так как они способствуют росту грибов [2][7][11][19] .
- Гипо- и авитаминозы.
- Длительный воспалительный процесс в послеоперационной полости с повреждением эпителия. Образующийся при этом воспалительный экссудат выступает в роли хорошей питательной среды, богатой белками, углеводами, минеральными солями и другими веществами. В совокупности с постоянной температурой, влажностью, свободным доступом воздуха в послеоперационной полости среднего уха появляются благоприятные условия для размножения грибов.
- Послеоперационная травма уха, а также попадание нестерильной воды могут запускать процесс развития микоза послеоперационной полости среднего уха [11] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы отомикоза
Первый симптом отомикоза — зуд внутри уха. Сначала зуд ненавязчивый, возникает периодически и не доставляет сильного дискомфорта. Но потом становится постоянным, нестерпимо сильным и снижает качество жизни пациента [7] [9] [12] . По мере распространения инфекции и прорастания мицелия грибов в кожу возникает повышенная чувствительность и болезненность кожи наружного уха и слухового прохода [2] .
С первых дней заболевания пациенты отмечают появление патологических выделений из уха. Цвет может быть от светло-жёлтого до коричнего-чёрного, консистенция — от жидкой или кашицеобразной до плотной. Возможно образование себорейных корочек [10] .
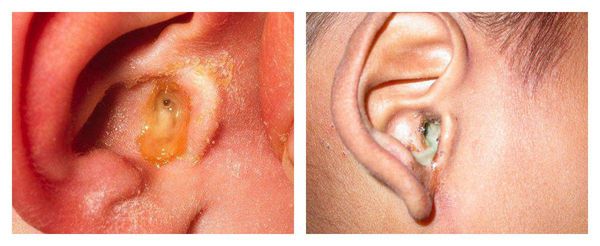
Выделения пациент может заметить на подушке после сна, если они достаточно жидкие и вытекают из наружного слухового прохода. Также их может заметить человек, стоящий рядом.
У некоторых пациентов снижается слух со стороны больного уха. Это возможно при поражении барабанной перепонки и полостей среднего уха, в редких случаях причиной становится повреждение наружного слухового прохода. Иногда отмечают появление шумов в ухе, заложенность, дискомфорт и ощущение полноты внутри уха. Часто имеются неспецифические симптомы, такие как повышение температуры тела и общее недомогание [2] [10] .
Патогенез отомикоза
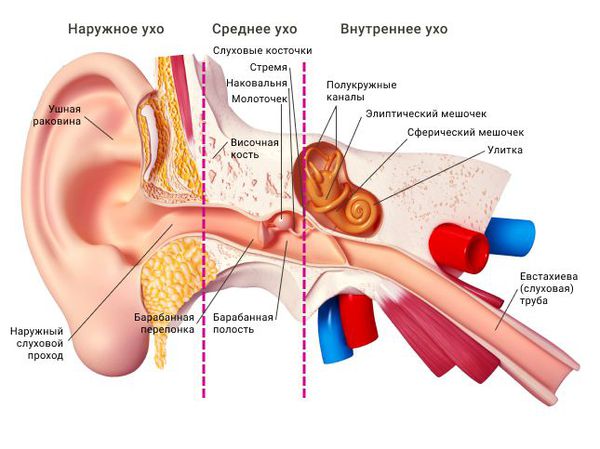
Ушная раковина представляет собой эластический хрящ, покрытый кожей. Полость ушной раковины воронкообразно углубляется и переходит в наружный слуховой проход. Функцией данной структуры является улавливание звуков, их концентрация и направление в наружный слуховой проход.
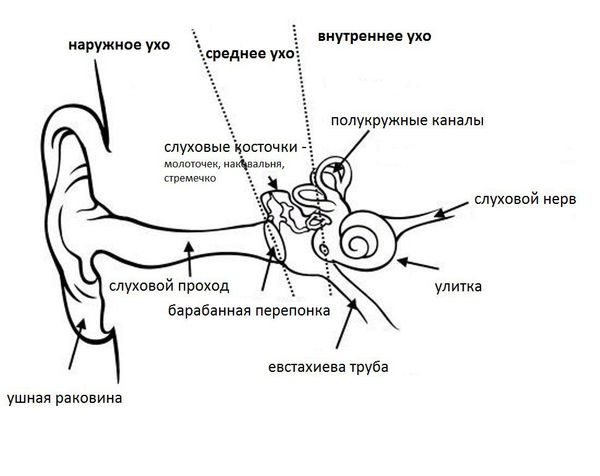
Наружный слуховой проход представляет собой полую трубку диаметром 0,3-1,0 см и длиной около 2,5 см у взрослых. Он состоит из хрящевой части, которая является продолжением хряща ушной раковины, и костной части, занимающей 2/3 наружного слухового прохода. Кожа в наружных отделах слухового прохода содержит волосы, сальные и серные железы [2] .
Барабанная перепонка проводит наружные колебания и является границей, которая отделяет наружное ухо от среднего. Среднее ухо состоит из центральной части, которая представлена барабанной полостью. Кпереди и книзу от барабанной полости находится слуховая труба (евстахиева труба). Кзади от барабанной полости находятся сосцевидные ячейки.
В норме полость среднего уха стерильна, т. е. грибков и других микробов в ней нет. Их попаданию препятствует изоляция от внешней среды за счёт барабанной перепонки, дренажной функции слуховой трубы и местного иммунитета. Тем не менее, грибы могут проникать в среднее ухо через слуховую трубу из глотки либо через систему крово- и лимфообращения.
Основными патогенетическими звеньями возникновения микоза являются адгезия грибов, т. е. прикрепление гриба к коже или раневой поверхности, колонизация гриба и инвазивный рост [7] . При тяжёлой форме микоза может произойти генерализация процесса, т. е. проникновение возбудителя в кровь с распространением по организму и появлением вторичных очагов грибковой инфекции в различных органах и тканях. Микозы могут выступать своеобразными "маркерами" нарушения иммунитета, так как иммунодефицит является одним из основных моментов в патогенезе грибковой инфекции.
Классификация и стадии развития отомикоза
По характеру возбудителя:
- дрожжеподобный — возбудителем выступают дрожжеподобные грибы рода Candida;
- плесневой — выделяют плесневые грибы рода Aspergillus;
- смешанный — присутствует сочетанное поражение грибами родов Aspergillus и Candida.
По локализации:
- наружный грибковый отит — процесс расположен в наружном слуховом проходе;
- грибковый мирингит — при поражении барабанной перепонки;
- грибковый средний отит и грибковый средний послеоперационный отит — при поражении среднего уха;
- сочетанное поражение наружного и среднего уха.
По стороне поражения:
По клиническому течению:
- Острый. Под острым отомикозом понимают впервые выявленный случай грибкового поражения, если речь идёт об острой фазе процесса продолжительностью до 3-4 недель. Пациент при этом жалуется на впервые возникшие симптомы, характерные для этой патологии: зуд в ушах, выделения из слухового прохода, болевой синдром и др.
- Хронический [18] . Этот диагноз пациенту уже ставили ранее и он получал лечение, но спустя какое-то время снова обратился с такими же жалобами. Характерно длительное и вялое течение свыше трёх месяцев с периодами улучшения и повторяющимися обострениями, при которых возобновляются боли в ухе и выделения.
Осложнения отомикоза
- Местное распространение. При вовремя начатом и адекватном лечении осложнения встречаются редко, но при отсутствии лечения отомикоз может приводить к обширному поражению всего слухового прохода, барабанной перепонки и окружающих ухо тканей [2] .
- Генерализация заболевания. Грибковая инфекция опасна тем, что быстро распространяется и угрожает поражением внутренних органов, особенно в послеоперационный период. При неблагоприятном течении отомикоз может являться причиной распространённого микоза внутренних органов и грибкового сепсиса. Такие осложнения возникают достаточно редко, обычно при сопутствующих патологиях: снижении общих иммунных сил организма, ВИЧ, аутоиммунных заболеваниях и т. д.
- Хронизация заболевания. При локализации патологического процесса в среднем ухе часто происходит хронизация процесса, выражающаяся в длительных и многократных обострениях.
- Рубцово-спаечный процесс. В течение времени могут образоваться спайки в полости среднего уха (адгезивный отит). Это будет затруднять нормальное звуковосприятие и приведёт к тугоухости, которая может носить необратимый характер [15] . Также из-за спаек возможно сужение (стеноз) наружного слухового прохода. Однако отомикоз не приводит к полной потере слуха.
Диагностика отомикоза
Опрос, сбор анамнеза
Диагностика начинается со сбора анамнеза. Врач задаёт ряд вопросов:
- Когда началась болезнь и как протекала.
- Был ли у пациента ранее средний отит.
- Было ли грибковое поражение других органов и систем, например урогенитального тракта.
- Как долго пациент болеет, с какой частотой, были ли обострения.
- Принимает ли пациент антибиотики, стероидные препараты, цитостатики (чаще всего используются при лечении онкозаболеваний) и химиотерапевтические препараты.
- Страдает ли пациент аллергией [2][3] .
- Есть ли неблагоприятные факторы в быту и производстве.
- Какими сопутствующими заболеваниями болел пациент.
- Есть ли хронические инфекции [6] .
Осмотр, оценка жалоб
Если речь идёт о кандидозе, пациенты жалуются на беловатые выделения из уха творожистой консистенции. При отоскопии наблюдается сужение слухового прохода в хрящевой части и гиперемия (покраснение) барабанной перепонки [6] [11] .
При аспергиллёзном поражении выделения тёмные, почти чёрные, имеют густую консистенцию. При отоскопии наблюдаются сужения в костной части слухового прохода, барабанная перепонка может выпирать и терять свои опознавательные знаки [13] [15] .
При пенициллиозе зуд более выражен, выделения напоминают жидкую ушную серу, хрящевой участок инфильтрирован, на барабанной перепонке может наблюдаться выпячивание, гиперемия или эрозия, что ложно указывает на перфорацию (сквозное повреждение).
Если говорить о поражении микозом среднего уха и послеоперационной полости, то основными жалобами являются снижение слуха, выделения из уха, периодический зуд, также может наблюдаться головокружение [9] .
Как правило, при любой форме грибкового поражения наружного уха слух не страдает или выявляются незначительные нарушения по типу звукопроводимости: ухудшается передача звуковой волны по слуховому проходу к среднему уху. В этом случае возникает ощущение заложенности уха. Такие симптомы, как боль и зуд, могут наблюдаться при любом типе грибкового поражения [3] [6] [20] .
Некоторые пациенты в остром периоде обращаются с жалобами на головную боль на стороне поражения, повышение температуры тела до 38 °C , гиперчувствительность ушной раковины, наружного слухового прохода и заушной области [6] .
Лабораторная диагностика
Из лабораторных методов исследования основным является взятие мазка из уха и его микологический посев на специальные питательные среды (Сабуро, Чапека и др.). Специалист берёт образцы с помощью аттикового зонда ATIC или ложки Фолькмана. Материал берётся под контролем зрения, чтобы не повредить барабанную перепонку, поскольку субстрат собирается из глубоких отделов слухового прохода [12] .
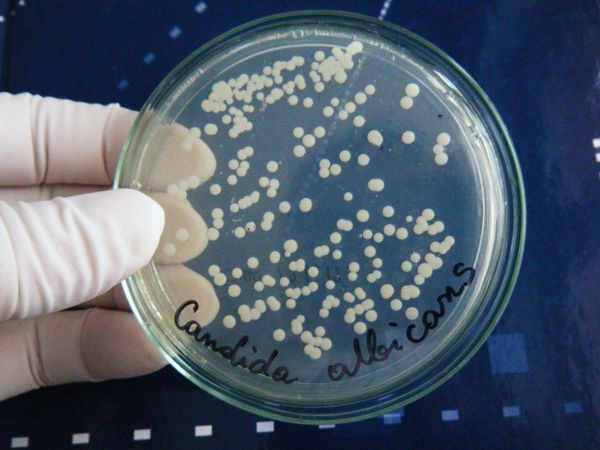
Помимо микологического посева собранного материала, проводится его микроскопия с использованием 10 % гидроксида калия, если это нативный материал. Иногда проводится окрашивание по Романовскому — Гимза. Эти 2 исследования вместе позволяют точно определить возбудителя процесса. Для диагностики микоза титр культуры (количество в 1 мл) должен быть не менее 10 4 КОЕ/мл.
Также проводится ряд общеклинических исследований, таких как клинический и биохимический анализы крови с определением уровня глюкозы, общего белка, АсАТ (аспартатаминотрансферазы), АлАТ (аланинаминотрансферазы) и креатинина. Выполняется анализ крови на сифилис, ВИЧ-инфекцию и гепатиты В и С с целью исключить эти заболевания и выявить сопутствующие патологии [9] .
Инструментальная диагностика
Из инструментальных методов исследования следует выделить отомикроскопию больного уха с использованием бинокулярных линз, микроскопической оптики или с помощью эндоскопа [12] [15] .
Дифференциальный диагноз
Дифференциальный диагноз необходимо проводить с воспалительными процессами наружного и среднего уха негрибовой этиологии (например, с бактериальным или вирусным средним и наружным отитом), с серными пробками и новообразованиями уха, такими как холестеатома.
Окончательный диагноз отомикоза может быть поставлен только при комплексном микологическом исследовании [9] [11] .
Лечение отомикоза
При выборе терапии врач учитывает эффективность ранее проведённого лечения, если оно имелось. Если у пациента есть хронические заболевания, то в первую очередь необходима их коррекция [2] . Например, при сахарном диабете важно контролировать уровень глюкозы, так как его повышение провоцирует развитие отомикоза [3] .
Лечение инфекции начинается с устранения возбудителя, при этом используется сочетание местных лекарственных форм и препаратов системного действия. Перед применением препаратов важно тщательно очистить ухо от патологических выделений, ведь даже небольшое количество грибковых масс может негативно сказаться на эффективности медикаментозной терапии [18] .
Если при отоскопии наблюдаются полипы или грануляции в слуховом проходе, то предварительно нужно обработать их 5-10 % раствором нитрата серебра и удалить [7] [15] .
Местное лечение
Препаратом выбора для местного лечения является хлорнитрофенол и 1 % раствор нафтифина. Препараты используются в качестве аппликаций на коже наружного слухового прохода в течение 10-14 дней. Лечение необходимо продолжать ещё 14 дней после исчезновения клинических признаков и/или до получения трёхкратного отрицательного лабораторного анализа [12] [17] [18] .
Если при микологическом посеве выделены грибы Candida, то назначаются аппликации комбинацией препаратов: 1 % раствор клотримазола и 1 % раствор нафтифина в течение 10-14 дней с продолжением терапии в течение 14 дней после исчезновения клинических признаков и/или до получения трёхкратного отрицательного результата лабораторного исследования [3] [18] .
Системное лечение
Если возбудителем являются грибы рода Candida, рекомендуется назначать флуконазол. При лечении грибкового среднего отита и микоза послеоперационной полости среднего уха, вызванного плесневыми грибами, применяется итраконазол [18] .
В период лечения и реабилитации пациенту необходимо ограничить контакт с источниками пыли и грязи, избегать повышенной влажности и попадания воды в ухо, чтобы не допустить рецидивов и возможных осложнений [7] .
Прогноз. Профилактика
Прогноз при впервые выявленном неосложнённом наружном грибковом отите благоприятный. Если лечение было своевременным и грамотным, то удаётся полностью уничтожить возбудителя.
При хроническом течении избавиться от грибка полностью сложно, поэтому случаются рецидивы. Из-за спаечных процессов возможно снижение слуха по типу звукопроведения. Чтобы избежать рецидивов, необходимо в течение 4 недель после клинического выздоровления аккуратно протирать кожу наружного уха противогрибковым средством или делать аппликации турундой, стараясь не травмировать кожу слухового прохода.
В качестве неспецифических методов профилактики можно рекомендовать соблюдение правил личной гигиены:
- тщательно и часто мыть руки;
- не трогать кожу ушей грязными руками и предметами;
- пользоваться только личным полотенцем;
- при любых заболеваниях уха проводить тщательный его туалет.
В осенне-зимний период особенно важно укреплять защитные силы организма и повышать иммунитет, избегать переохлаждений и заветриваний ушей. Если имеется сахарный диабет, необходима коррекция уровня глюкозы крови [6] [15] .
Читайте также:

