Сестринский процесс при газовой гангрене
Обновлено: 29.04.2024
Газовая гангрена – это чрезвычайно тяжелое инфекционное осложнение раневого процесса, которое вызывается анаэробными (размножающимися без доступа воздуха) микроорганизмами из рода клостридий. Как правило, развивается при обширных ранах с размозжением тканей. Сопровождается отечностью тканей, зловонным отделяемым, отхождением пузырьков газа и выраженной интоксикацией организма продуктами тканевого распада. Диагностируется на основании клинической картины, данных инструментальных и лабораторных исследований. Показано срочное оперативное лечение - вскрытие раны лампасными разрезами, при быстром прогрессировании процесса производят ампутацию.
МКБ-10
Общие сведения
Газовая гангрена – это очень тяжелый инфекционный процесс, который развивается в результате инфицирования ран анаэробными бактериями, обитающими в земле и уличной пыли. Особенно предрасположены к возникновению газовой гангрены пациенты с обширными ранами, сопровождающимися массивным размозжением мышечной ткани, возникновением карманов и участков с плохим кровоснабжением. Лечение патологии в зависимости от причин ее возникновения осуществляют специалисты в сфере гнойной хирургии, травматологии и ортопедии и других областях медицины.
Причины
Газовая гангрена вызывается бактериями из рода клостридий, которые в норме обитают в кишечнике травоядных домашних животных, откуда попадают в землю, уличную пыль, на одежду и т. д. В отдельных случаях обнаруживаются в фекалиях и на коже здоровых людей. Размножаются только в безкислородной среде, но в присутствии кислорода могут длительное время сохраняться в виде спор.
В 90% случаев возбудителем газовой гангрены является Clostridium perfringens, остальные приходятся на долю Cl. histolitycum, Cl. oedematiens, Cl. septicum, Cl. novii, Cl. fallax и т.д. Обычно газовая гангрена развивается в результате обширных размозженных ран и травматических отрывов конечностей, реже – в результате ранений толстого кишечника и попадания инородных тел. В отдельных случаях причиной возникновения могут стать даже небольшие раны (особенно – загрязненные обрывками одежды или частицами почвы).
Классификация
С учетом местных проявлений гнойные хирурги выделяют четыре формы газовой гангрены.
- Классическая или эмфизематозная форма. Наблюдается умеренный отек, постепенно сменяющийся омертвением тканей с выделением большого количества газа. Гной отсутствует. Раневая поверхность сухая, выявляются обширные очаги некроза. Грануляций нет, на дне виднеется омертвевшая серо-зеленая, не кровоточащая мышечная ткань с трупным запахом. При надавливании из раны выделяется газ и сукровичная жидкость. Кожа в зоне поражения холодная, бледная, покрытая буроватыми пятнами. По мере прогрессирования инфекции боли в ране сначала резко усиливаются, затем чувствительность теряется. Пульс на периферических артериях исчезает, конечность приобретает бурую окраску и омертвевает.
- Отечно-токсическая форма. Сопровождается обширным, быстро распространяющимся отеком, нарастающим буквально в течение каждой минуты. Рана без гнойного отделяемого, газ выделяется в малых количествах или отсутствует. Из-за быстро нарастающего отека мышцы сдавливаются и выбухают из раны. Подкожная клетчатка зеленоватая, желеобразная, мышечная ткань бледная, кожные покровы вокруг раны холодные, блестящие, резко напряженные. По мере развития воспаления периферический пульс исчезает, конечность становится бурой, развивается омертвение.
- Флегмонозная форма. Протекает более благоприятно, может быть развиваться на ограниченном участке. Отек окружающих тканей умеренный или незначительный, на дне раны – розовые мышцы с участками некроза. Из раны выделяется гной и пузырьки газа. Кожа вокруг раны теплая, без пятен. Пульс на периферических артериях сохранен.
- Гнилостная или путридная. Развивается в результате симбиоза анаэробных и гнилостных микроорганизмов. В отличие от других форм чаще возникает не на конечностях, а на туловище. Характеризуется молниеносным течением с бурным распадом тканей. Инфекция быстро распространяется по клетчаточным пространствам, вызывая омертвение клетчатки, мышц и фасций. Из раны выделяется газ и зловонное гнилостное отделяемое с кусочками разрушенных тканей. Присоединение гнилостной инфекции обуславливает разрушение стенок сосудов, поэтому при этой форме газовой гангрены часто наблюдаются вторичные кровотечения.
Симптомы газовой гангрены
Для патологии характерно раннее бурное начало. Симптомы обычно появляются на 1-3 день после травмы. Ткани вокруг раны отекают, появляется зловонное отделяемое с пузырьками газа. Отек стремительно распространяется на соседние участки, состояние больного быстро ухудшается, отмечаются признаки отравления организма продуктами распада тканей. Без специализированной медицинской помощи смерть наступает в течение 2-3 суток с момента начала болезни.
Особенности местных и общих проявлений зависят от вида возбудителя. Для Clostridium perfringens характерно фибринолитическое, токсико-гемолитическое и некротическое течение, для Clostridium septicum – серозно-кровянистый отек тканей, малое количество выделяемого газа и интенсивное разрушение эритроцитов. Clostridium oedematiens, напротив, образует большое количество газа и при этом также оказывает гемолитическое воздействие на организм. Clostridium histolitycum отличается особой агрессивностью по отношению к живым тканям. Всего в течение 10-12 часов она способна разрушить соединительную и мышечную ткань настолько, что будут видны кости.
Разрушение эритроцитов становится причиной быстро развивающейся анемии и гемолитической желтухи. В анализах крови выявляется снижение количества эритроцитов, снижение уровня гемоглобина, лейкоцитоз со сдвигом формулы влево и преобладанием юных форм нейтрофилов. К числу наиболее постоянных местных симптомов относится отек окружающих тканей, образование газа, разрушение мышечной ткани и отсутствие классических признаков воспаления.
Диагностика
Диагноз газовая гангрена выставляется на основании клинической картины и подтверждается дополнительными исследованиями. При изучении раневого отделяемого под микроскопом обнаруживаются клостридии. Рентгенологическое обследование подтверждает наличие газа в тканях. В процессе дифференциальной диагностики исключают фасциальную газообразующую флегмону, при которой не наблюдается разрушения мышц.
Лечение газовой гангрены
Лечение включает в себя неотложное оперативное лечение в сочетании с активной общей терапией. Рану широко вскрывают лампасными разрезами (широкими продольными разрезами на протяжении всего сегмента, включающими в себя разрез кожи, подкожной клетчатки и собственной фасции). Все нежизнеспособные ткани иссекают, рану промывают раствором перекиси водорода. При наличии подозрительных участков на соседних сегментах там также производят лампасные разрезы.
Раны обязательно оставляют открытыми и рыхло дренируют марлей, пропитанной раствором марганцовки или перекиси водорода. В течение первых 2-3 суток перевязки производятся 2-3 раза в день, в дальнейшем – ежедневно. При быстром прогрессировании, вовлечении в процесс всех мягких тканей и омертвении конечности выполняется ампутация или экзартикуляция. Ампутация проводится гильотинным способом, с отсечением всех слоев на одном уровне. Рану оставляют открытой, на культе выполняют лампасные разрезы, раны дренируют, используя марлю, смоченную в растворе перманганата калия или перекиси водорода.
Сразу после постановки диагноза начинают массивную инфузионную терапию с использованием плазмы, альбумина, растворов белков и электролитов. При анемии проводят переливание крови. Антибиотики вводят в высоких дозах внутриартериально или внутривенно. В послеоперационном периоде пациентам назначают гипербарическую оксигенацию. Выполняют внутривенное введение противогангренозной сыворотки. При установленном возбудителе используют моновалентную сыворотку, при неустановленном – поливалентную.
Прогноз и профилактика
Основным средством профилактики газовой гангрены является адекватная своевременная первичная обработка раневой поверхности и назначение антибиотиков широкого спектра действия. В процессе обработки должны быть иссечены все нежизнеспособные ткани, а также дно и края раны. Следует помнить, что антибиотикотерапия обязательна при любых обширных ранах, особенно – обильно загрязненных и сопровождающихся размозжением тканей. Профилактическое использование противогангренозных сывороток недостаточно эффективно и может стать причиной развития анафилактического шока.
Пациентов с газовой гангреной изолируют, выделяют им отдельный сестринский пост, перевязочный материал немедленно сжигают, инструменты и белье подвергают специальной обработке. Споры клостридий обладают высокой устойчивостью к кипячению, поэтому инструмент следует обрабатывать в условиях повышенного давления в паровом стерилизаторе либо в сухожаровом шкафу. Любые медицинские мероприятия необходимо проводить в резиновых перчатках, которые по окончании процедуры сжигают или погружают в дезинфицирующий состав (лизол, карболовую кислоту, хлорамин).

Газовая гангрена — тяжелая, смертельно опасная инфекция, вызываемая бактериями рода Clostridium. К счастью, в наше относительно мирное время это заболевание встречается очень редко и при своевременной диагностике все же поддается лечению. Подробности о течении заболевания, возможном лечении, профилактике и прогнозе — читайте в нашем материале.
Что такое газовая гангрена
Газовая гангрена — осложнение раневого процесса, возникающее при обсеменении раны бактериями рода Clostridium. Размножаясь в ране, бактерии способствуют некрозу (отмиранию) тканей, выделяют токсичные для человека вещества и продуцируют газ. Помимо этого вызывающие газовую гангрену микробы не только повреждают ткани в области раны, но и вызывают сильнейшую интоксикацию организма в целом. Это происходит за счет попадания в кровь продуктов их жизнедеятельности. Состояние, порой, прогрессирует настолько стремительно, что смерть пациента может наступить еще на этапе диагностики.
Чаще всего такая инфекция проявляется при обширных травматических повреждениях мягких тканей конечностей или как послеоперационное осложнение. Иногда также фиксируют и спонтанные случаи заболевания, не связанные с травмой, на фоне угнетенного иммунитета. Люди, страдающие диабетом, атеросклерозом, иммунодефицитными состояниями более подвержены инфекции. В последнее время увеличилась частота газовой гангрены у наркоманов, употребляющих инъекционные наркотики.
Газовая гангрена имела наибольшее распространение в периоды масштабных военных конфликтов. Это объясняется тем, что самая благоприятная рана для развития клостридиальной инфекции — огнестрельная. Раневой канал от пули или осколка имеет глубокий ход (края раны смыкаются), а фрагменты одежды, попадающие в рану, у солдат часто контактируют с почвой. Все это создает идеальную среду для размножения клостридий. «Газовая гангрена — спутник войны», — говорил Н. И. Пирогов, знаменитый отечественный учёный-анатом и хирург.
Причины
Причиной развития газовой гангрены является непосредственно бактерии — клостридии. Эти микробы в норме населяют нижний отдел толстой кишки человека и многих млекопитающих, также их споры содержатся в почве. Однако для развития инфекционного процесса недостаточно попадания клостридий в рану, необходим ряд условий для их размножения.
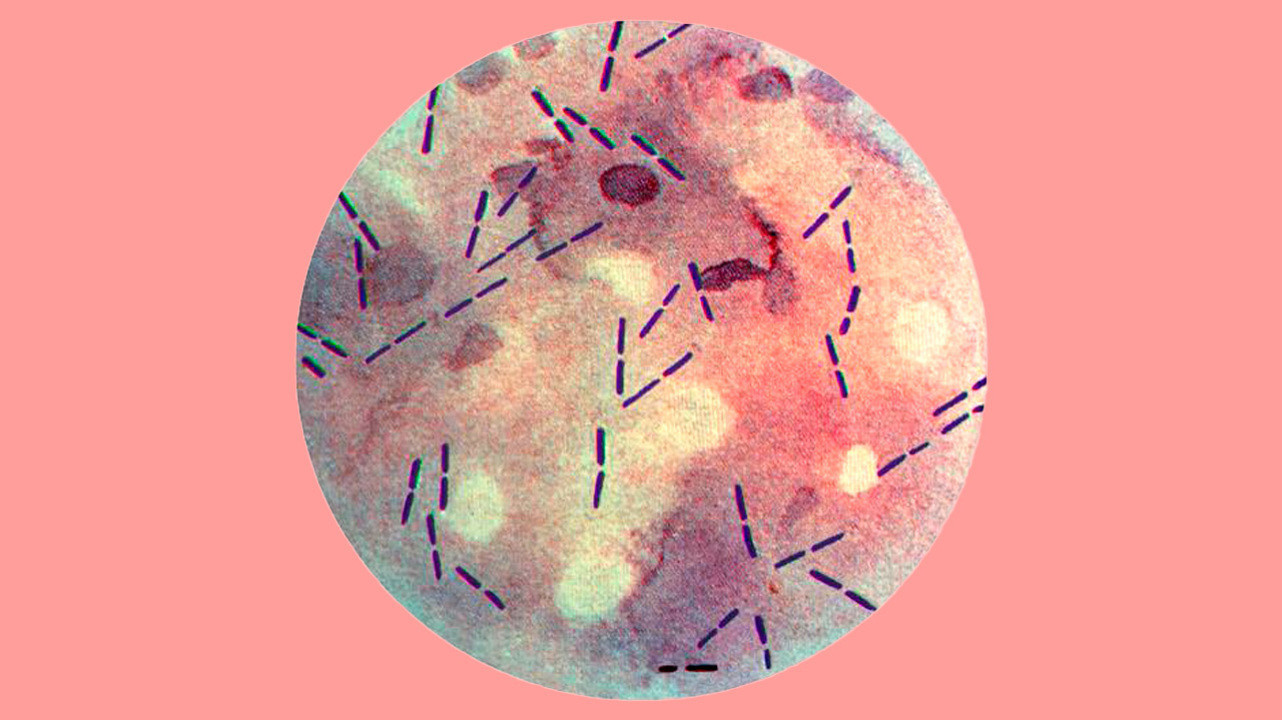
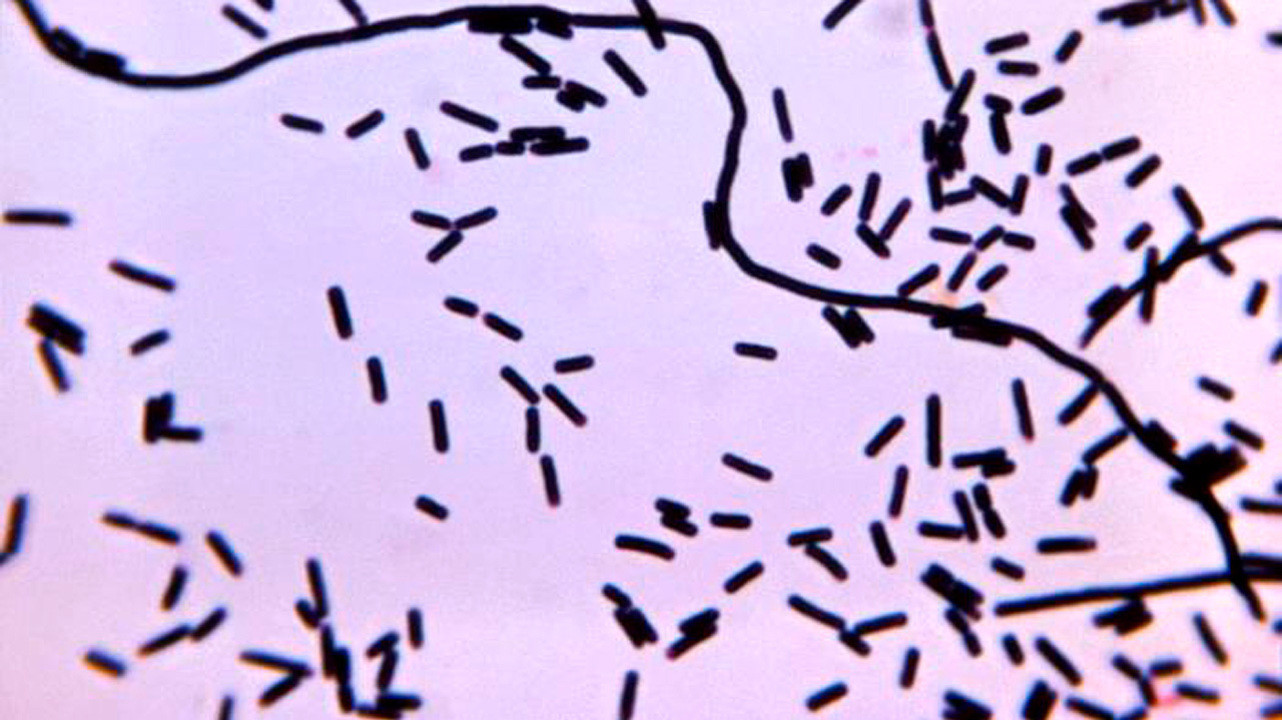
Рисунок 1. Примерно так выглядят клостридии под микроскопом. Источник: PHIL CDC
Раневой дефект должен быть достаточно глубоким, чтобы исключить возможность свободного поступления кислорода из атмосферного воздуха - возбудитель газовой гангрены жизнеспособен только в условиях полного отсутствия кислорода. Помимо этого необходимо нарушение кровоснабжения в области раны, так как насыщенная кислородом артериальная кровь губительна для клостридий. Именно поэтому таких микробов называют анаэробами — кислород им не только не нужен, но и отрицательно сказывается на жизнедеятельности. Это объясняет повышенный риск газовой гангрены конечностей у людей с диабетом и больных атеросклерозом, у которых бывают поражены сосуды и значительно нарушено кровоснабжение конечностей.
Самый частый представитель рода, вызывающий гангрену, — Clostridium perfingens. Этот вид клостридий характерен для классических случаев, когда инфекционный процесс возникает после обширных глубоких травм мягких тканей с занесением микроба в рану извне. Но заболевание также могут вызвать и другие представители этого рода бактерий.
Причиной инфекции помимо травмы могут быть и другие обстоятельства:
- Криминальный аборт. Например, газовая гангрена матки чаще возникает именно по этому поводу. Однако известны случаи заболевания после медицинских абортов, выкидышей и даже нормальных родов.
- Злокачественная опухоль толстой кишки, ее перфорация, угнетенное состояние иммунитета — объединены в одну группу, так в этих случаях имеет место спонтанная газовая гангрена, вызываемая C. septicum.
- Занесение инфекции нестерильной иглой при повторных инъекциях (нарушение правил асептики). Встречается среди инъекционных наркоманов.
Причины высокой смертности
Клостридии в ходе жизнедеятельности выделяют большое количество мощных токсинов, которые попадают в кровь и приводят к тяжелейшей интоксикации. Токсины нарушают работу всех органов, развивается недостаточность их функции. При этом микробы размножаются с огромной скоростью, выделяют еще больше токсинов и могут попадать в кровь. Так развивается сепсис — тяжелое, опасное для жизни состояние.
Также стоит учитывать, что большинство случаев анаэробной инфекции фиксируют на фоне других тяжелых состояний, которые являются жизнеугрожающими сами по себе: обширные травмы с множественными переломами и потерей крови, терминальные состояния при диабете, злокачественных опухолях.
Классификация
В классификации газовой гангрены используют несколько подходов, основные из них представлены в таблице ниже.
Определяется преимущественным типом поражаемой ткани:
- Клостридиальный миозит (больше поражаются мышцы)
- Клостридиальный целлюлит (поражение жировой клетчатки)
- Смешанная форма (поражаются и мышцы, и клетчатка)
Зависит от площади распространенности процесса:
- Локализованная форма
- Распространённая форма
- Молниеносная (первые симптомы через несколько часов, летальный исход в течение 1-2 суток)
- Быстропрогрессирующая (клинические проявления развиваются в течение 2-3 суток, вероятен летальный исход на 4-6 день)
- Медленно прогрессирующая (симптомы проявляются в течение 5-6 дней, летальный исход при поздней диагностике возможен через несколько недель)
- Эмфизематозная (преобладают скопления газа)
- Отечная (преобладает отек тканей)
- Флегмонозная (в тканях накапливается гной)
- Некротическая (наблюдается гниение, расплавление тканей)
- Смешанная (отек + скопление газов)
Симптомы
- Газовая гангрена сопровождается характерными местными и общими симптомами. Среди ранних проявлений заболевания отмечают:
- Беспокойное поведение больного или, наоборот, апатичность;
- Повышение температуры тела, обычно до 38°C;
- Тахикардия (частый пульс);
- Боли в ране распирающего характера — больше выражены при клостридиальном миозите и меньше при клостридиальном целлюлите.
Характерные местные симптомы появляются позже, к ним относят:
- Местные и распространенные отеки, заметное увеличение конечности;
- Выбухание, сухость краев раны;
- Скудное отделяемое из раны бурого, желтого цветов с неприятным гнилым запахом;
- Крепитация — звук лопающихся пузырьков газа при надавливании на ткани в области раны;
- Симптом шпателя — «металлический» звук при поколачивании инструментом по коже;
- Симптом лигатуры — вдавливание повязки на ране или наложенной хирургом нити в кожу;
- Симптом пробки шампанского — при извлечении тампона из раны возникает характерный звук извлекаемой из бутылки пробки.
Выраженность симптомов варьирует в зависимости от возбудителя и клинико-морфологической формы заболевания. Иногда присутствует сильный отек пораженной области, но признаков скопления газа, характерного для анаэробного процесса, практически не обнаруживается. Возможна и обратная ситуация.
Отягчающие состояния
Диагностика инфекции часто бывает запоздалой, поскольку инкубационный период у клостридий очень короткий (от нескольких часов), а силы докторов направлены на борьбу с первопричиной — травмой. К тому же медленно прогрессирующие формы далеко не сразу дают характерную симптоматику. Все это обуславливает прогрессирование процесса и развитие отягчающих состояний, которые вытекают друг из друга. Речь идет о сепсисе и полиорганной недостаточности.
Сепсис — состояние, при котором воспалительная реакция развивается во всем организме. При этом бактерии из патологического очага попадают в кровь и разрушаются в ней защитными силами организма. Из разрушенных бактерий высвобождаются токсины, которые при газовой гангрене и так в избытке попадают в кровь из раны. Как итог — токсины повреждают клетки организма, что нарушает их функцию и функции органов, из которых они построены, таким образом развивается полиорганная недостаточность (ПОН). Это тяжелейший синдром, при котором нарушается работа всех органов и систем, что закономерно приводит к летальному исходу.
Довольно часто происходят случаи вторичной инфекции, когда рана повторно инфицируется на этот раз уже аэробными бактериями: стафилококками, стрептококками и т.д. Этот факт увеличивает объем основного лечения.
Диагностика
Диагноз, как правило, ставится симптоматически, так как время диагностики должно быть минимально. Из всех перечисленных выше симптомов хирурги особенно обращают внимание на триаду:
- Сильная боль в ране;
- Увеличение объема конечности;
- Повышение температуры тела.
Важно! При самостоятельном обнаружении указанных симптомов после получения травмы — незамедлительно вызывать скорую помощь.
Для подтверждения диагноза прибегают к бактериоскопическому и бактериологическому исследованиям — мазок из раны исследуют под микроскопом, инкубируют в специальных средах для идентификации возбудителя. С этой же целью применяется серодиагностика — возбудителя идентифицируют в материале из раны с помощью специальных диагностических реактивов.
Также в диагностике используется рентгенологическое исследование, которое визуализирует газ, скопившийся в тканях. Структура тканей при этом воздушная и напоминает пчелиные соты.
Лечение
Лечение при газовой гангрене — комплексное, включает два основных компонента: хирургический и медикаментозный. Больного изолируют в отдельную палату или бокс во избежание распространения инфекции среди пациентов медицинского учреждения.
Хирургическое лечение
При газовой гангрене хирургическое лечение обязательно и выполняется в экстренном порядке, объем вмешательства зависит от тяжести и формы заболевания.
В первую очередь под анестезией производят глубокое и широкое рассечение раны для обеспечения поступления в нее кислорода. Некротизированные участки тканей подвергаются удалению. Раневая полость обрабатывается антисептическими препаратами и дренируется. После выполняемых манипуляций никогда не накладывают швы — раны должны быть открытыми. Если таких мероприятий оказывается недостаточно и инфекция продолжает прогрессировать, прибегают к широким лампасным разрезам (это значит, что их глубина достигает мышечной ткани), идущим вдоль всего сегмента конечности.
К сожалению, в далеко зашедших случаях клостридиального миозита с поражением магистральных сосудов даже такие меры могут не принести результата. В таком случае прибегают к самой радикальной процедуре — ампутации.
Как можно понять из сказанного, тяжесть хирургического лечения определяется тем, насколько далеко прогрессирует гангрена. В любом случае, открытые раны заживают долго и, соответственно, дольше приносят болевые ощущения. Ситуация усугубляется тем, что оперативные процедуры могут по необходимости повторяться.
Медикаментозное лечение
Одновременно с хирургическим вмешательством немедленно приступают к медикаментозной терапии. Внутривенно в высоких дозах вводят лечебную сыворотку против наиболее распространенных штаммов клостридий, а при установленном возбудителе — против конкретного штамма. Помимо этого интенсивно проводится дезинтоксикационная терапия — внутривенно вводят до 4 литров жидкости, содержащей растворенные ионы, белки, препараты, улучшающие микроциркуляцию (кровообращение в капиллярах), и другие необходимые организму вещества.
Антибиотикотерапия включает применение групп антибиотиков, активных в отношении анаэробных бактерий: пенициллины, метронидазол, карбапенемы и др. В крови постоянно поддерживается стабильно высокая концентрация препаратов.
В целях купирования болевого синдрома применяют нестероидные противовоспалительные препараты (НПВП), наркотические анальгетики.
Гипербарическая оксигенация
Гипербарическая барокамера представляет собой капсулу, в которой больной дышит кислородом под высоким давлением. Данный метод лечения позволяет повысить концентрацию кислорода в крови, что положительно влияет на регресс газовой гангрены. Процедура помогает значительно снизить необходимость дальнейших хирургических вмешательств, в том числе ампутации.
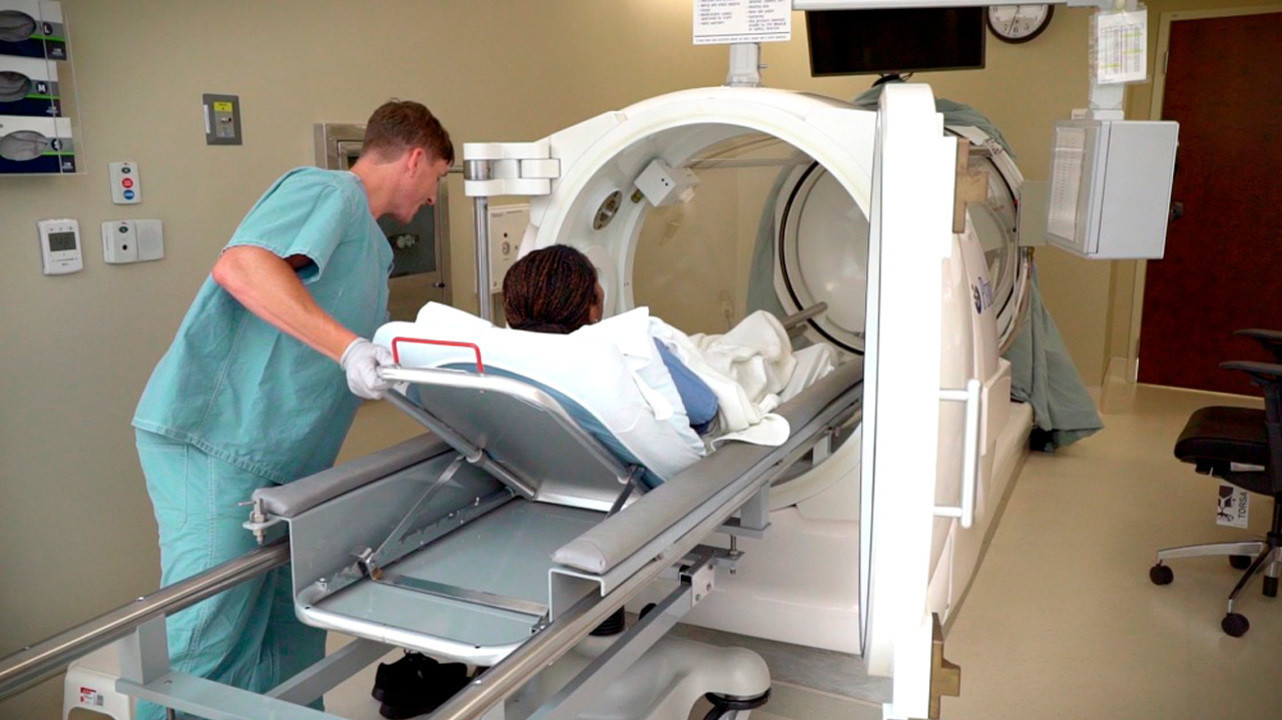
Рисунок 3. Барокамера. Источник: U.S. Army photo by James Camillocci / DVIDS
Прогноз и профилактика
Прогноз зависит от клинико-морфологической формы гангрены и своевременности предпринимаемых лечебных мер. При клостридиальном целлюлите прогноз относительно благоприятный, так как процесс распространяется медленно и хорошо подвергается лечению. Однако если инфекция достигает мышц, прогноз значительно ухудшается и возрастает необходимость в более радикальном оперативном вмешательстве. В среднем, летальность колеблется в зависимости от страны и больничного учреждения на уровне 15-40%.
Методы профилактики включают неспецифические и специфические меры. К первым относятся:
- Своевременная и качественная обработка ран медработниками, внимательное ведение пациентов с травмами;
- Усиленное наблюдение за раневыми процессами у пациентов с сахарным диабетом, атеросклерозом и иммунодефицитами;
- Соблюдение методов асептики, внимательное ведение послеоперационных больных.
Из специфических мер на данный момент используют введение антигангренозной сыворотки против наиболее распространенных штаммов возбудителей газовой гангрены. К процедуре прибегают, если имеется факт выраженного загрязнения раны или обширная травма с размозжением тканей и множественными переломами.
Заключение
Газовая гангрена — тяжёлое инфекционное осложнение раневого процесса, которое чаще всего возникает после обширных глубоких травм конечностей и характеризуется высокой летальностью. При этом повышается температура тела, нарастают отек и боль в пораженной области. Больные атеросклерозом, сахарным диабетом и иммунодефицитами находятся в группе повышенного риска. Тяжесть процесса напрямую зависит от формы заболевания и оперативности хирургической помощи, от этого же зависит и успех лечения. Тяжелые формы заканчиваются в лучшем случае инвалидизацией. Несмотря на это, современная медицина и отсутствие масштабных военных конфликтов свели распространенность газовой гангрены к минимуму. Имеющиеся редкие случаи инфекции, при своевременной госпитализации и отсутствии других тяжелых состояний, подвергаются комплексному лечению с достаточно высокой эффективностью.
Сепсис - это общее неспецифическое инфекционное заболевание нециклического типа, возникающее в условиях нарушенной резистентности (устойчивости) организма из-за снижения иммунитета, при постоянном или периодическом поступлении из местного очага инфекции в кровеносное русло микроорганизмов или их токсинов с развитием синдрома интоксикации. Из определения понятно, что основными моментами забо-левания являются: состояние первичного очага, иммунитета больного и резистности организма. Сепсис является вторичным заболеванием и должен относиться к осложнениям основного гнойно-септического процесса. Первичный сепсис (крип-тогенный), когда не выявлен первичный очаг, отмечается редко. История вопроса очень длительная и сложная. Заболевание было известно еще до Гиппократа и называлось "гнилокровием". Но причины его развития объяснялись химическими и физическими факторами. Только в 19 веке, с развититем микробиологии, определилась бактериологическая концепция этого заболевания (H. Schottmuller). Но она, в отрыве от состояния макроорганизма, оказалась несостоятельной, поэтому И.В. Давыдовским предложена макробиологическая концепция, т.е. состояние организма больного, его устойчивость (резистентность), активность иммунной системы. Хотя, по результатам изучения этой проблемы последнего времени, имеет место сочетание того и другого факторов (наличие суперинфекции с высоким ее напряжением в первичном очаге, достаточным для ее проникновения в кровеносное русло), разрушение элементов отграничения (например,грануляций при грубых перевязках), выраженный иммунодефицит, авитаминоз, сахарный диабет и др.
Классификация сепсиса:
1. По виду возбудителя:
2. По расположению входных ворот:
3. По наличию или отсутствию видимого очага инфекции:
- первичный (криптогенный - первичный очаг не выявлен),
4. По времени возникновения:
- ранний (до 14 дней с момента появления первичного очага),
- поздний (после 14 дней с момента появления первичного очага).
5. По клиническому течению:
- молниеносный - все симптомы развиваются за несколько часов, очень высокая летальность,
- острый - за несколько дней,
- подострый - за несколько недель, исход чаще благоприятный,
- хронический - течет годами с обострениями и ремиссиями.
6. По наличию или отсутствию гнойных метастазов:
- септицемия - сепсис без метастазов - характерно массивное поступление в кровь токсинов, тяжелая интоксикация, в крови могут обнаруживаться бактерии,
- септикопиемия - характерны бактериемия и гнойные метастазы в различных органах. Чаще из крови высеиваются стафилококки.
Симптомы: Для сепсиса характерна высокая t тела 40-41 гр. При септикопиемии - гектическая кривая, при септицемии, постоянно высокая t кривая. Отмечаются потрясающие ознобы, проливные поты, быстро наступает обезвоживание, истощение. Черты лица заостряются, кожа сухая с землистым оттенком или желтушная. Поведение больных неодинаково: одни вялые, апатичные, другие - возбужденные. Головная боль, бессонница, раздражительность. Язык сухой с белым налетом, печень и селезенка увеличены, тахикардия, снижения АД. Одышка, дыхание поверхностное. Запоры, в тяжелых случаях - поносы. Тошнота, рвота. Кровоизлияния на коже и слизистых, иногда - кровотечения из раны. Нередко развивается пневмония, микроинфаркты в селезенке, почках и других органах. Прогрессируют пролежни. В ОАК лейкоцитоз, лимфопения, СОЭ увеличено, эритропения, Нв снижен, гипопротеинемия. В крови высевается бактерии. В ране - грануляции вялые, серые, легко кровоточат, отделяемое скудное
. раневая поверхность увеличивается. Гибель наступает из-за тяжелой интоксикации и гнойных очагов в организме.
Самое тяжелое осложнение сепсиса - септический шок. Симптомы септического шока яркие и возникают внезапно:
- падение АД ниже 70-80 мм. рт.ст.,
- появление одышки, тахикардии более 90 ударов в мин,
- снижение диуреза до 500 мл в сутки,
- появление нервно-психических расстройств,
- появление диспепсических расстройств,
- аллергическая реакция кожи (петехии, сыпи).
Уход за больным: больному необходимо выделить специальную палату. Исключительное значение имеет уход за полостью рта, кожей, дыхательная и лечебная гимнастика, смена белья, кварцевание и уборка палаты, полноценное питание каждые 3 часа (высококалорийная пища с большим содержанием белков, витаминов).
1. Активное хирургическое лечение первичного и вторичного гнойных очагов.
2. Общая интенсивная терапия, включающая АБ-ую терапию, борьбу с интоксикацией, восполнение энтеропотерь.
3.Специфическая иммунизация, коррекция системы свертывания крови.
4. Поддержание ССС, функции дыхания, печени, почек.
Особенности сестринского ухода за больными с аэробной хирургической инфекцией:
1. Идеальная чистота в палатах.
2. Охранительный режим.
3. Точное соблюдение сан-эпид. режима.
4. Соблюдение правил асептики.
5. Соответствующая требованиям обработка инструментов и перевязочного материала.
6. Проветривание палат, применение дез. средств при их уборке.
8. Точное выполнение назначений врача.
9. Уметь защитить себя от микробного инфицирования (спец. одежда, маски, перчатки, антисептические средства).
10 Комплекс мероприятий по обеспечению ухода за постелью больного, предметами ухода.
Анаэробная инфекция -тяжелая токсическая раневая инфекция с преимущественным поражением мышечной и соединительной ткани, вызванная анаэробными микроорганизмами. Анаэробы размножаются без доступа кислорода и вызывают клиническую картину без признаков типичной воспалительной реакции организма на инфекцию.
Различают следующие виды анаэробной инфекции:
1) клостридиальная, вызываемая клостридиями, особыми бактериями, имеющими споры и очень устойчивыми к термическим и химическим факторам (столбняк, газовая гангрена).
2) неклостридиальная, вызываемая неклостридиальной группой анаэробов, не образующих спор. Это представители обычной аутомикробной флоры человека (гнилостная хирургическая инфекция).
Газовая гангрена.
Летальность 10-90%. Чаще при ранениях нижних конечностей, сильном загрязнении раны землей. Ослабленность организма, кровопотеря, нарушение кровообращения способствуют развитию заболевания. Инкубационный период 4-14 суток.
Местные симптомы: боли в ране, чувство распирания в конечности. Из раны выбухают ткани грязно-серого или серо-зелёного оттенка. В тканях вокруг раны определяется газ, который может выделяться со дна раны, пальпаторно - крепитация, на коже появляются пузыри - флектены, наполненные геморрагической жидкостью. Кожа бледная, холодная, пульс на периферии отсутствует. Из раны - зловонный запах. Нарастание отека, т.е. прогрессирование процесса, можно подтвердить наложением вокруг конечности нити: в течение нескольких часов она «врезается» в кожу. Наличие газа в мягких тканях подтверждается рентгенологически. По преобладающему симптому различают 4 формы газовой гангрены:
1. Эмфизематозная (классическая) - выражено газообразование.
2. Отёчно-токсическая - превалирует отек, газообразование недостаточное.
3. Флегмонозная - мене бурное течение, ограничивается каким-нибудь участком.
4. Путридная (гнилостная) - развивается очень бурно, сопровождается быстрым распадом тканей.
Общие симптомы: тяжелая интоксикация организма. Поступление токсинов в кровь (токсемия) приводит к развитию инфекционно-токсического шока. Первоначальное возбуждение сменяется глубокой заторможенностью, возможна потеря сознания. t 39-40 гр., тахикардия, падение АД, дыхание учащенное, поверхностное. Язык сухой, жажда, рвота. В ОАК - лейкоцитоз со сдвигом влево, СОЭ увеличено, Нв падает, эритропения. Развивается олигурия, затем анурия. В ОАМ - белок, эритроциты. При несвоевременном лечении - смерть в течение 2-3 суток.
Профилактика:
а) специфическая - введение 30000 ЕД противогангренозной сыворотки и противогангренозного бактериофага (при обширных грязных ранах).
б) неспецифическая - ранняя радикальная ПХО с иссечением нежизнеспособных тканей. При подозрительном состоянии вести наблюдение за раной, не накладывая первичных швов. АБ - терапия, хорошая иммобилизация.
Лечение:
1.Оперативное: как можно раньше! Производят глубокие (до кости) разрезы по всей длине пораженных участков (лампасные разрезы) от 2 до 5. Суставы не пересекают, не нарушают целостность круглых сосудов. Удаляют гематомы, некротизированные мышцы, вскрывают полости. Рану оставляют открытой, повязки с перекисью водорода - рыхло, поверхностно. По жизненным показаниям - ампутация конечности.
2. Специфическое: в/в капельно медленно (1мл/мин) вводят поливалентную противогангренозную сыворотку ( при установленном возбудители - моновалентную) 150 000 - 200 000 ЕД в теплом изотоническом растворе NaCl.
3. Общее лечение:инфузионная терапия до 4 литров в сутки (гемодез, полидез, реополиглюкин, белковые кровезаменители), барокамера, переливание крови, АБ, витамины, посиндромная терапия, диетическое питание.
Сестринский процесс при уходе за больными с газовой гангреной:
1. Отдельная палата.
2. Индивидуальный пост м/с и врача.
3. Бельё, инструменты, халаты проходят специальную обработку отдельно.
4. Все перевязки - в перчатках и фартуке.
5. Уборка палат 2 раза в день с использованием 6% раствора перекиси водорода и 1% моющего средства. Весь уборочный инвентарь автоклавируется 20 мин при 2 атм.
6. Используемый перевязочный материал собирают в закрытую ёмкость и затем сжигают.
7. Стерилизация инструментов дробная (повторная) с целью уничтожения микробов.
Столбняк.
- наличие мертвых тканей,
- отсутствие аэрации раны,
- снижение сопротивляемости организма.
Инкубационный период от 2 суток до 3 недель и более.
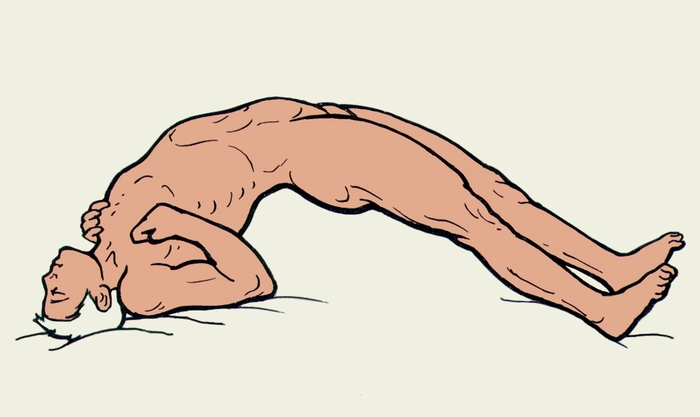
Возбудители столбняка выделяют токсины нейротропного действия, чем и обусловлена клиника заболевания. В продромальном периоде - общее недомогание, головная боль, подергивание и судорожные сокращения мышц вокруг раны, иногда повышение t , светобоязнь, ригидность, мышечная гипертония.
При восходящей форме ригидность возникает в поврежденной конечности, при нисходящей - начинается с жевательной мускулатуры (тризм), что затрудняет открытие рта. Затем присоединяются судорожные сокращения мимических мышц (сардоническая улыбка). Потом в процесс вовлекаются затылочные мышцы и мышцы спины, брюшной стенки. Развиваются клонические судороги всей скелетной мускулатуры. Голова больного запрокидывается назад, позвоночник изгибается к кпереди, больной как бы опирается на затылок и пятки (опистотонус). Сознание сохранено. Самые незначительные раздражения приводят к приступу судорог (световые, звуковые, механические), продолжающемуся 1-2 мин и повторяющемуся через 30мин - 1 час. Возникает спазм мышц гортани, глотки, диафрагмы, межреберных мышц, всё это затрудняет дыхание, возможна его остановка. При сильных судорогах могут происходить переломы костей (чаще позвоночника, ребер), разрывы мышц и полых органов. Отмечается подъём t до 40-42 гр., тахикардия, одышка, обильный пот.
Профилактика:
Плановая профилактика:
- введение АКДС с детского возраста по прививочному календарю,
- ревакцинация людей определенных профессий, где высок риск заболевания столбняком.
Экстренная профилактика:
- специфическая: введение 3000 МЕ ПСС или 400 МЕ противостолбнячного иммуноглобулина по Безредке.
- неспецифическая: раннее и радикальное проведение ПХО
Местное лечение:
- оперативное - это ПХО, при этом удаляют некротизированные ткани и обеспечивают доступ воздуха в глубину раны,
- протеолитические ферменты, которые очищают рану и ускоряют её заживление.
- введение ПСС в дозе 150 - 200 000 МЕ, 1 мл СА,
- насыщение организма кислородом с помощью барокамеры,
- применение АБ широкого спектра действия,
- введение противосудорожных препаратов: аминазина, дроперидола, седуксена, реланиума, барбитуратов, хлоралгидрата в клизме - «нейроплегическая смесь».
Роль медицинской сестры в уходе за больными столбняком.
1. Создать полный покой, оградив от любых раздражителей (на окнах - шторы, тишина и т.д.).
2. Изолированная палата, индивидуальный пост среднего и младшего медицинского персонала в палате (приступ - в любую минуту).
3. При спазме уретры - мочу выпускают 2 раза в сутки резиновым катетером, судно - резиновое, предварительно анестезия.
4. Проветривание палаты, предупреждение переохлаждения больного.
5. Борьба с запорами - очистительная клизма.
6. Обработка полости рта, гигиенический уход за кожей, подмывание больного - производить аккуратно, во избежание судорожного припадка.
7. Питание через назо-гастральный зонд. Пища должна быть механически обработанной, жидкой, высококалорийной, легкоусвояемой, с большим содержанием витаминов.
Анаэробная инфекция — крайне тяжелый инфекционный процесс, вызываемый анаэробными бактериями, который нередко заканчивается летально. Чаще всего такой тип инфекции развивается в месте тяжелых ранений и больше распространен среди больных сахарным диабетом и атеросклерозом. Почему развивается эта инфекция, как ее избежать и какие здесь возможности лечения — читайте в нашем материале.
Что это такое
Анаэробным инфекционный процесс называют тогда, когда его вызывают анаэробные бактерии. Эти микроорганизмы не нуждаются в кислороде и размножаются только в условиях его дефицита. Так как кислород в ткани приносит артериальная кровь, условием для развития инфекции является нарушение кровоснабжения. Этим можно объяснить, почему болезнь развивается в глубоких размозженных ранах и поражает конечности больных сахарным диабетом и атеросклерозом.
Наличие повреждения тканей является обязательным для анаэробной инфекции, так как только в этом случае микробы смогут преодолеть механические барьеры — кожу и слизистые оболочки.
Чаще всего анаэробная инфекция развивается в конечностях, так как они в наибольшей степени подвержены травматизации. В редких случаях возможно поражение внутренних органов, особенно при повреждении стенки кишечника, так как анаэробы это его обычные его обитатели.
Анаэробный процесс может быть запущен двумя различными типами бактерий — спорообразующими и неспорообразующими. К первым относят род Clostridium, представители которого вызывают газовую гангрену. Ко вторым — множество различных микроорганизмов: Bacteroides, Fusobacterium, Eubacterium, Peptococcus, Proteus и другие. Последние вызывают неклостридиальную анаэробную (гнилостную) инфекцию.
Clostridium perfringens — одни из возможных возбудителей анаэробной инфекции. Источник: PHIL CDC
Несмотря на такое деление, инфекционные процессы, вызываемые этими группами бактерий, имеют много общих черт. Существует, однако, и ряд отличий, о чем речь пойдет далее.
Причины
Для развития инфекции необходимо попадание анаэробов в рану и местное нарушение кровоснабжения, поэтому первоочередной причиной будет раневой процесс. В случае газовой гангрены инфекция часто развивается вследствие загрязнения раны землей. Помимо уличных, бытовых и боевых травм причиной могут стать:
- Постдиагностические повреждения (после пункций, эндоскопических исследований);
- Перфорация толстого отдела кишечника (часто на фоне злокачественных опухолей).
Факторы, которые могут сильно увеличить риск развития инфекции:
- Близость раны к местам естественного обитания анаэробов в организме человека: полости рта, дыхательным путям, промежности, толстому кишечнику.
- Характер травмы. Обширная травма , размозженная, с переломами костей, гематомами, попаданием инородных тел наиболее благоприятна для размножения анаэробных бактерий.
- Наличие состояний в анамнезе, предполагающих нарушение периферического кровообращения: сахарного диабета, атеросклероза. Сюда же можно отнести недавнее наложение жгута.
- Своевременность оказания медицинской помощи при травмах. Если сроки оказания помощи превышают трое суток, вероятность анаэробной инфекции существенно возрастает.
- Иммунодефицитные состояния: СПИД, лейкозы и прочие.
Симптомы
Для анаэробной инфекции характерны местные и общие симптомы, причем последние преобладают. Это объясняется большим количеством вырабатываемых анаэробами токсинов, которые попадают в кровь и вызывают сильнейшую интоксикацию. К наиболее характерным общим симптомам относят:
Местные симптомы специфичны и сильно облегчают диагностику, но их количество и выраженность варьируют. Обратим внимание на самые частые из них.
- Распирающая, давящая боль в области раны. Интенсивность ее определяется степенью поражения. Если инфекции подвержена лишь подкожная жировая клетчатка, то интенсивность боли может быть низкой. При распространении процесса на глубжележащие ткани болевые ощущения становятся очень выраженными. Стоит отметить, что эта боль не купируется приемом обычных обезболивающих.
- Нарастающий отек пораженной части тела. Прогрессирует с заболеванием. Более выражен при газовой гангрене, когда буквально через несколько часов после наложения повязки у больного возникает чувство тесноты в месте ее наложения. По аналогии с этим имеется ряд похожих симптомов для обнаружения быстро нарастающего отека. Например, симптом лигатуры, когда нить, наложенная хирургом на кожу, вдавливается в нее спустя несколько часов.
- Наличие газа в тканях в области раны. Анаэробы в ходе инфекции выделяют различные газы, которые имеют характерный неприятный запах. Врач также может обнаружить скопления газа в тканях, надавливая на кожу в пораженной области — будет слышен хруст (симптом крепитации). Газ лучше определяется при газовой гангрене.
- Характерный «безжизненный» внешний вид раны. Визуально определяются сухость и выбухание краев раневого дефекта, небольшое количество серовато-бурых выделений с неприятным запахом.
- Цвет инфицированной части тела. При газовой гангрене цвет инфицированной конечности, как правило, бледный. При неклостридиальной анаэробной инфекции пораженная область сначала бледная, а затем наблюдается ее покраснение.
Важно! Обычно указанные симптомы врачи определяют уже в стационаре при проведении обследования по поводу травмы. Самостоятельно можно обратить внимание на повышение температуры, боль и отек после травматизации — в этом случае стоит немедленно вызвать скорую помощь.
Диагностика
Диагностика заболевания чаще всего основана на выявлении характерных симптомов. На проведение сложных длительных лабораторных исследований для уточнения диагноза времени нет — необходимо как можно быстрее начать лечебные мероприятия.
На практике применяют следующие методы диагностики:
- Клинический анализ крови — выявляют признаки воспаления;
- Биохимический анализ крови — диагностика нарушений органов и систем, которые имеют место при интоксикации;
- Общий анализ мочи — обращают внимание на количество выделяемой мочи, которое может снизиться при почечной недостаточности;
- На ЭКГ и обзорной рентгенографии фиксируют сопутствующие патологии.
Перечисленные исследования неспецифичны и являются диагностическим минимумом при любом поступлении в стационар. Они помогают при дифференциальной диагностике и выявлении сопутствующих заболеваний, а также многое говорят о настоящем состоянии больного. Из специфичных же исследований прибегают к следующим:
- Бактериоскопическое и бактериологическое исследование — специальным образом окрашенные мазки из раны изучают под микроскопом и инкубируют в бескислородных средах для более подробного изучения возбудителя.
- Рентгенологическое исследование пораженной части тела — на снимках будут определяться скопления газа в тканях.
Поскольку бактериологические исследования длительны, их результаты становятся известны уже на этапе лечения. Для более быстрой диагностики образцы отделяемого из раны смешивают со специальными реактивами и наблюдают специфичные для разных микробов реакции.
Лечение
Лечение при анаэробной инфекции всегда подразумевает два равнозначных этапа: медикаментозный и хирургический. Остановимся подробно на каждом из них.
Медикаментозная терапия
Медикаментозное лечение направлено на устранение последствий интоксикации и уничтожение микробов. С этой целью используются различные растворы для внутривенного вливания, которые восполняют ионные потери, снижают тромбообразование, способствуют очищению крови от токсинов.
Антибактериальная терапия подразумевает поддержание в крови высоких доз антибиотиков. В лечении неклостридиальной анаэробной инфекции и газовой гангрены эффективно использование различных антибактериальных препаратов, специфичных в отношении соответствующего возбудителя. Этим объясняется ценность бактериологического исследования.
В терапии газовой гангрены также используется лечебная сыворотка в количестве нескольких доз, активная в отношении различных штаммов клостридий. При точной идентификации возбудителя применяют сыворотку, активную в отношении конкретного штамма.
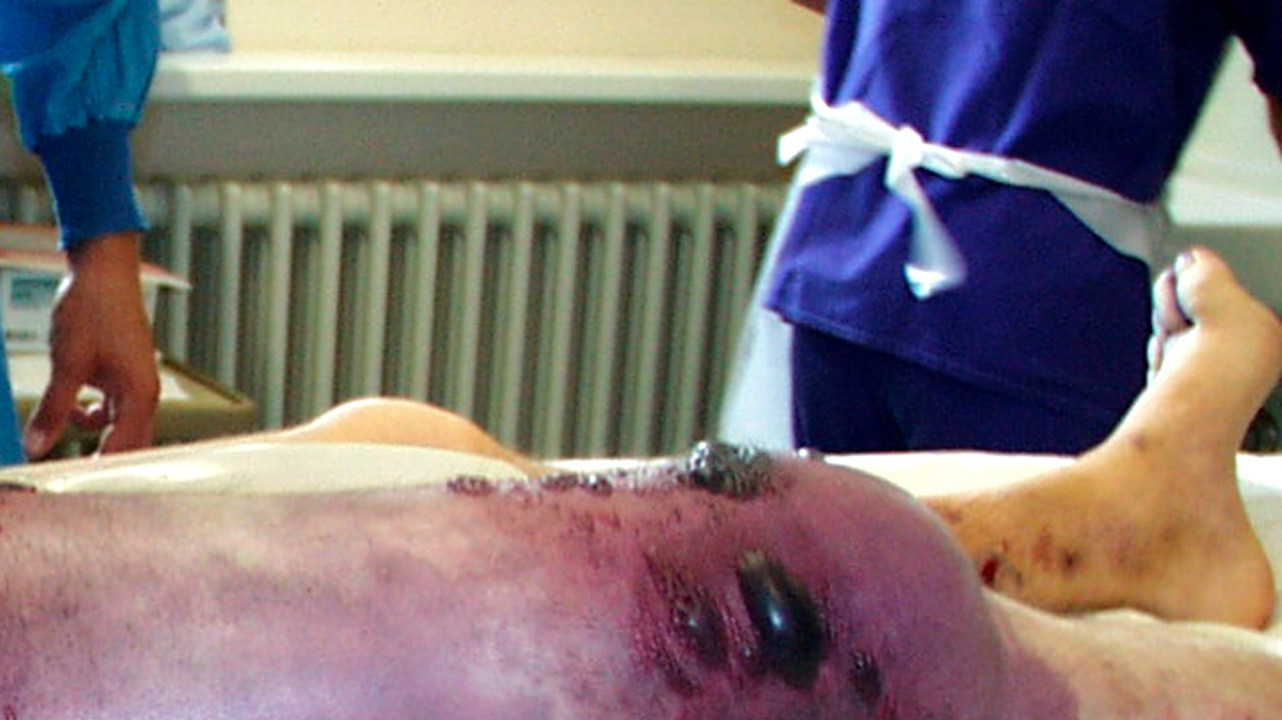
Промедление в лечении может стать плачевным — например, придется ампутировать конечность. Источник: Engelbert Schröpfer, Stephan Rauthe and Thomas Meyer / Wikipedia (Creative Commons Attribution 2.0 Generic license)
Хирургическое лечение
Оперативное вмешательство при анаэробной инфекции обязательно. Объем его зависит от распространенности процесса. Главный принцип хирургического лечения — обеспечение поступления кислорода в место развития инфекции. Для этого производят длинные разрезы, глубина которых зависит от уровня инфекционного поражения.
Так, при поражении лишь подкожной клетчатки достаточно разрезов в пределах этой ткани, при поражении мышц и фасций (своеобразных мышечных футляров из соединительной ткани) — рассекают и их. При этом разрезы оставляют открытыми, промывают и рыхло тампонируют их марлей, смоченной лекарственными препаратами. Явно безжизненные участки тканей иссекают.
Чаще всего бывает, что такого объема вмешательства достаточно, однако при поражении магистральных сосудов и далеко зашедших случаях показано удаление конечности (ампутация) или пораженного органа.
Чтобы улучшить прогноз и уменьшить объем операции прибегают к процедуре гипербарической оксигенации. Больного при этом укладывают в специальную капсулу, в которую подается кислород под высоким давлением.
Последствия запоздалого лечения
При поздних сроках начала лечения наиболее вероятным исходом заболевания становится летальный. Сильнейшая интоксикация быстро расходует защитные возможности организма — резко падает эффективность иммунитета.
Возбудители инфекции попадают в кровоток, способствуя распространению процесса и повреждению всех органов и систем. Развивается полиорганная недостаточность — процесс, при котором органы постепенно перестают выполнять свои функции. Вылечить нарушения такого масштаба практически невозможно.
Прогноз и профилактика
Прогноз зависит в основном от степени распространения инфекции и сроков начала лечения. Если анаэробный процесс развился лишь в подкожной клетчатке (флегмона), то лечение, как правило, не составляет проблем — прогноз благоприятный.
При поражении более глубоко лежащих тканей лечение значительно усложняется, интоксикация всегда более выраженная — прогноз ухудшается, возрастает риск инвалидизации и летального исхода. Возраст и сопутствующие заболевания в этом случае приобретают большое значение для прогноза.
В значительной степени прогноз определяют сроки начала хирургического лечения и качество обработки раны на этапе оказания первичной помощи при ранениях. Важно внимательное отношение хирурга к раневому процессу и скорость принятия решения о проведении оперативного лечения при подозрении на анаэробный процесс.
При подозрении на анаэробную инфекцию возможна ее экстренная профилактика с помощью введения антигангренозной сыворотки. Такая мера имеет смысл при газовой гангрене.
Как можно понять из сказанного, самое главное, что зависит от больного и влияет на исход заболевания — это своевременное обращение за квалифицированной медицинской помощью при получении тяжелых, глубоких травм.
Заключение
Анаэробная инфекция — раневой инфекционный процесс, тяжесть и прогноз которого напрямую зависит от степени поражения тканей. Вызывают его анаэробные бактерии, которые являются частью нормальной микробиоты организма, но становятся причиной инфекционного заболевания в условиях дефицита кислорода. Боль, отек и неприятный запах — характерные симптомы такой инфекции. Болезнь хорошо подвергается лечению на ранних этапах и значительно хуже в далеко зашедших случаях. Однако своевременность обращения за помощью при травме, симптомах анаэробного процесса вкупе с внимательностью хирурга позволяют избежать усугубления инфекции и, как следствие, летального исхода и инвалидизации.
Гангрена – это патологическое состояние, при котором происходит гибель тканей тела с их последующим почернением, обусловленным распадом гемоглобина. Она также является конечной стадией некоторых заболеваний и опасна не только потерей пораженной области, например, ноги или руки, но и распространением процесса на другие части организма. Без своевременно начатого лечения гангрена может привести к смерти больного. Поэтому при возникновении подозрений на гангрену следует немедленно обратиться к врачу.
Причины
Чаще всего гангреной поражаются конечности – руки и ноги. Причин патологии может быть много. В основном это или нарушения кровоснабжения (питания) конечности, или бактериальные поражения:
- закупорка сосудов – артерий и вен. Это происходит на фоне болезней сердца и сосудов, таких как атеросклероз, сахарный диабет, вследствие тромбоэмболических осложнений и др.;
- нарушение кровоснабжения в результате длительного сдавления конечности (неправильно наложенный гипс, пролежни, сдавливание частей тела при авариях, обрушении каких-либо конструкций и т.д.);
- попадание инфекции в рану;
- ожоги (и термические, и химические), обморожения;
- некоторые заболевания, например болезнь Рейно, сопровождающаяся спазмом мелких сосудов (рис. 1).
- В случае запущенных стадий атеросклероза артерий конечностей, декомпенсированного сахарного диабета, при наличии болезни Рейно правая и левая конечности обычно поражаются одновременно. Если причиной заболевания послужила травма (например, травма пятки с последующим инфицированием раны), то поражение может быть односторонним.
Кто больше других подвержен гангрене конечности?
Ввиду того, что основной механизм развития гангрены – это нарушение кровообращения в сосудах по различным причинам, можно выделить группы пациентов, которые наиболее подвержены риску развития гангрены. Это:
- пациенты пожилого возраста;
- пациенты с хроническими заболеваниями, затрагивающими сердечно-сосудистую систему (сахарный диабет, атеросклероз, васкулиты и др.);
- лежачие пациенты;
- люди, у которых условия труда связаны с риском переохлаждения, ожогов и тд.
Курение, алкоголизм, ожирение, анемия, недостаток витаминов и ослабление иммунитета также могут повышать риск возникновения гангрены.
Классификация
Как по внешним, так и по внутренним изменениям тканей, гангрену подразделяют на сухую и влажную.
Сухая гангрена развивается постепенно, месяцами и даже годами. Поражаются в основном конечности по причине нарушения кровоснабжения сосудов из-за атеросклероза, осложнений сахарного диабета, обморожений и др. При этом формируется граница между здоровой и пораженной частью конечности, продукты распада почти не попадают в кровь, в результате чего сухая гангрена почти не представляет опасности для жизни.
Влажная гангрена считается более опасной. Она может поражать не только конечности, но и внутренние органы, и развиваться в течение нескольких дней. Четкой границы между пораженной и здоровой тканью в этом случае нет, поэтому область повреждения может стремительно расти
От гангрены внутренних органов чаще страдает брюшная полость, однако также могут поражаться легкие и др. органы (в случае ущемление грыжи). Влажная гангрена внутренних органов развивается вследствие нарушения нормального кровоснабжения органа (кишечная непроходимость, тромбоз сосудов, питающих кишечник, ущемление грыжи), тяжелых форм воспаления (для легких, кишечного пузыря, поджелудочной железы). Конечности поражаются также при острых нарушениях кровоснабжения (тромбозах крупных артерий и вен), сдавлениях, травмах др.
Дополнительно могут выделять:
- газовую гангрену (инфекционная гангрена, вызываемая бактерией клостридией);
- гангрену внутренних органов (по типу является влажной гангреной);
- гангрену Фурнье (гангрена промежности, вызываемая в результате инфицирования различными микроорганизмами травмированных тканей мошонки).
Симптомы гангрены
В целом, вне зависимости от вида гангрены, итог один – происходит омертвение тканей, которое нужно лечить в срочном порядке. Однако лечение будет отличаться при том или ином виде гангрены. Рассмотрим подробнее их отличия.
Сухая гангрена
Сухая гангрена развивается постепенно, месяцами и даже годами. Поражаются в основном конечности. В пораженной области сначала возникает покраснение с болезненными ощущениями, затем кожа бледнеет, со временем утрачивается чувствительность. Конечность в зоне поражения приобретает темно-коричневый или черный цвет, перестает болеть, пораженная часть может буквально «отвалиться» (рис. 2). Это происходит из-за того, что со стороны здоровой части конечности начинается защитная реакция и формируется так называемая «демаркационная линия» - четкая граница здоровой и пораженной части тела.
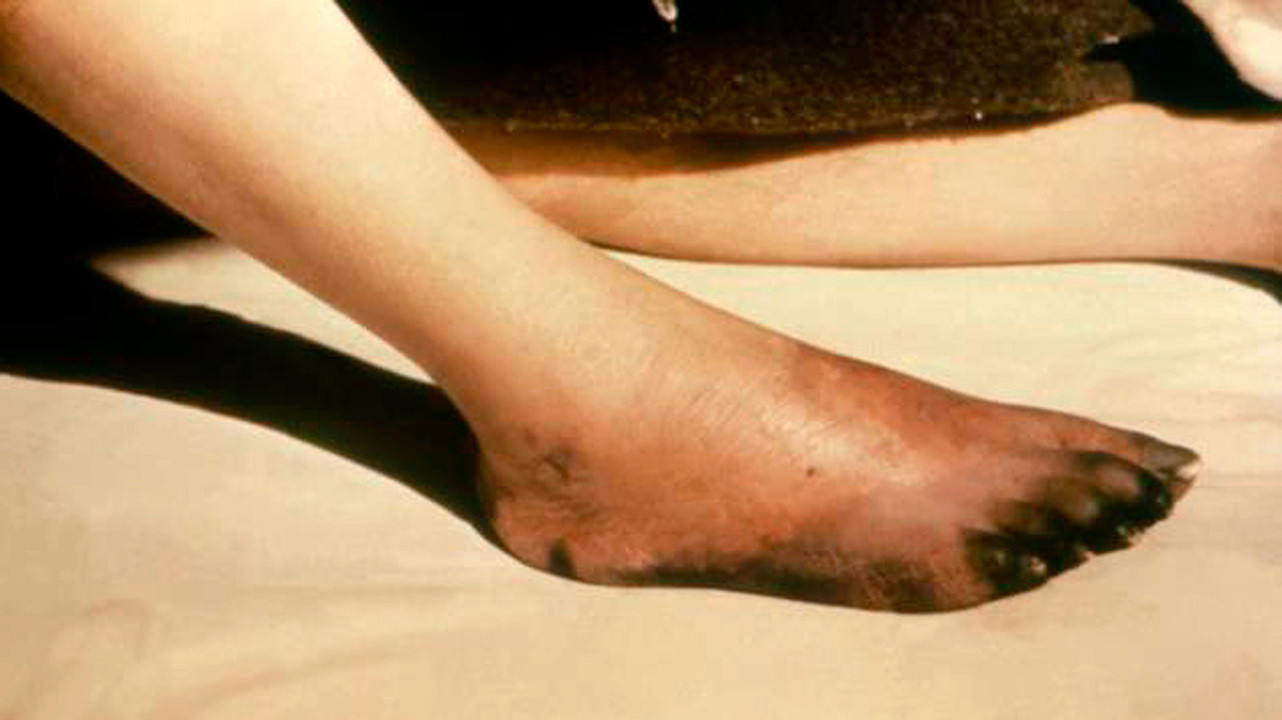
Рисунок 2. Сухая гангрена с поражением пальца кисти. Источник: PHIL CDC
При развитии сухой гангрены, благодаря формированию демаркационной линии и ввиду длительности процесса, интоксикация организма практически отсутствует. Это значит, что общее состояние организма практически не нарушено, нет чрезмерной усталости, апатии, головных болей, не повышается температура.
Таким образом, основные особенности сухой гангрены:
- поражение конечностей;
- длительное развитие;
- «усыхание» конечности, коричневый/черный цвет;
- отсутствие общей интоксикации;
- наличие демаркационной линии;
- возможность самостоятельной ампутации конечности.
Важно! Несмотря на то, что сухая гангрена чаще всего не представляет прямой угрозы для жизни больного, следует помнить, что она может в любой момент перейти во влажную форму, которая является жизнеугрожающей.
Влажная гангрена
При развитии влажной гангрены конечность начинает отекать, появляется резкая болезненность, кожа приобретает синюшный, зеленый или фиолетовый оттенок. Через некоторое время на конечности появляются мокнущие участки, возникает неприятный запах (рис. 3).
Демаркационная линия не формируется, и продукты распада тканей поступают в кровь. Больной становится вялым, заторможенным, повышается температура. При отсутствии лечения возможен быстрый летальный исход.
Обращение за медицинской помощью важно при любой форме гангрены, но при влажной гангрене своевременное обращение к врачу может спасти жизнь.
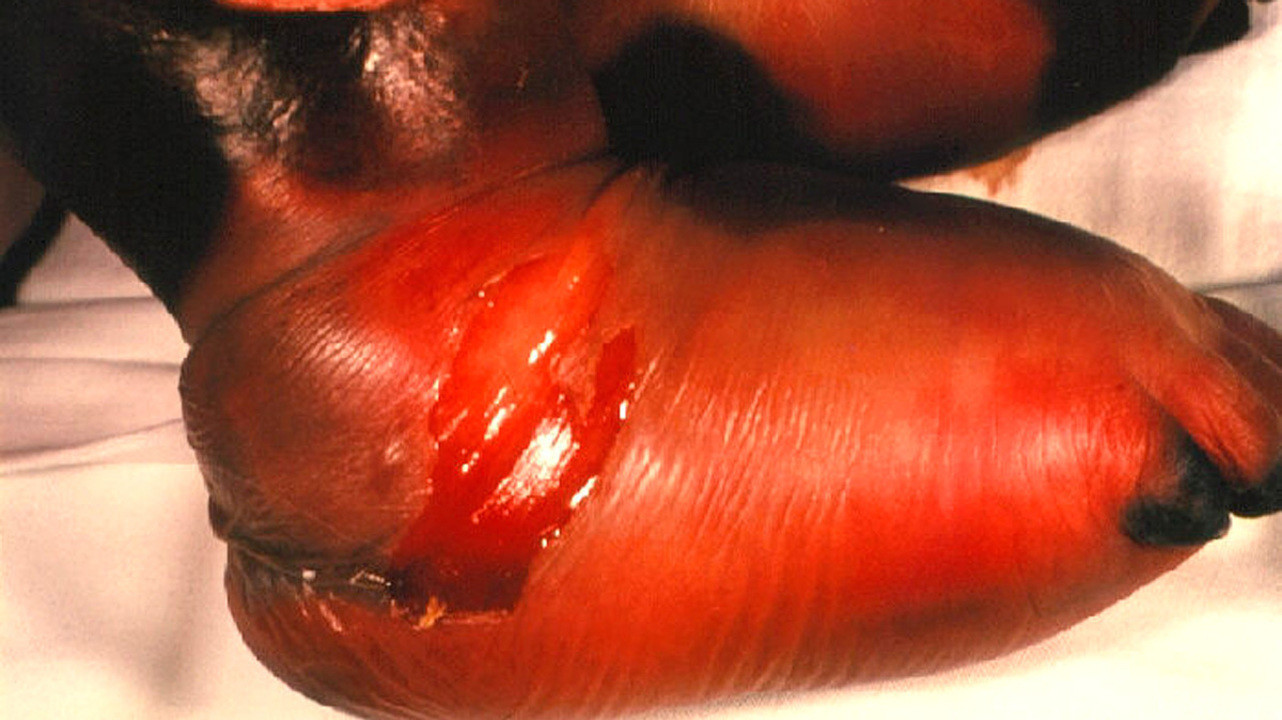
Рисунок 3. Влажная гангрена стопы. Источник: PHIL CDC
Особенности влажной гангрены:
- поражение конечностей и внутренних органов;
- быстрое развитие;
- отек и синюшность конечности;
- мокнущие пятна и гнилостный запах;
- общая интоксикация организма;
- угроза жизни больного.
Газовая гангрена
Газовую гангрену выделяют как отдельный вид. Это поражение мягких тканей, вызываемое клостридиальной инфекцией. Оно развивается при попадании инфекции в рану (размозженную, проникающую, послеоперационную) и создании в ране условий, исключающих доступ воздуха. Как правило, для развития инфекции достаточно трех суток. Область поражения сначала бледнеет, затем краснеет и в итоге приобретает черно-коричневый цвет. Пораженное место болезненно, отечно, с волдырями и неприятным запахом. Характерный симптом газовой гангрены – «крепитация» – похрустывание пораженных тканей из-за скопления внутри мелких пузырьков газа.
Точный диагноз ставится на основании внешних признаков заболевания и посева отделяемого раны для определения наличия в ней микроорганизмов. Лечение сводится к антибиотикотерапии и хирургической очистке раны. Без лечения больные умирают в 100% случаев.
Гангрена внутренних органов
Как было сказано выше, гангрена может поражать не только конечности, но и внутренние органы. В этом случае она протекает всегда во влажной форме. Сначала преобладает клиника основного заболевания (пневмония, грыжа, кишечная непроходимость), затем следует период сильной болезненности в проекции больного органа (грудная клетка, живот в разных областях), после чего боль утихает. Это опасный симптом, так как он означает полное омертвение нервных окончаний пораженного органа («нечему болеть») и последующее стремительное распространение процесса.
Лечение заключается в срочном удалении омертвевшего органа или его части, назначении антибиотиков.
Когда обратиться к врачу?
Развитие гангрены можно предупредить на начальных этапах. Некоторые симптомы и заболевания могут свидетельствовать о предрасположенности человека к развитию гангрены (принадлежности к группе риска по ее формированию). Однако, при своевременном обращении за медицинской помощью патологию вполне реально предупредить.
Итак, на что же следует обратить особое внимание? Какие признаки могут свидетельствовать о начальных этапах развития гангрены? Обычно это:
- боли в ногах и повышенная их утомляемость, особенно к вечеру;
- бледность кожи и постоянный холод в ногах;
- нарушение регенерации тканей (плохое заживление мелких царапин, ранок);
- нарушение чувствительности в областях поражения;
- онемение кончиков пальцев, судороги;
- на более поздних стадиях – изменение цвета кожи, ее потемнение, почернение, появление волдырей.
Важно! Сахарный диабет и атеросклероз сосудов конечностей являются важными факторами риска по развитию нарушений кровообращения в конечностях с последующим развитием некротических изменений.
Лечение гангрены
Лечение проводится врачом-хирургом. Вопреки сложившемуся стереотипу, лечение гангрены – это не всегда ампутация конечности и пожизненная инвалидность. На сегодня, кроме хирургического метода лечения, выделяют также:
- консервативную терапию (местное воздействие на пораженную область с целью заживления язв, улучшения локальной микроциркуляции и пр.);
- миниинвазивные методы воздействия (локальные хирургические манипуляции на сосудах, позволяющие восстановить кровоток в пораженной конечности). Хирургом выполняется удаление тромбов, установление стентов на пораженные сосуды, непосредственно пластика сосудов.
После восстановления нарушенного кровотока иссекаются некротизированные ткани конечности.
Ампутации производят на более запущенных стадиях заболевания, когда консервативные методы лечения уже неэффективны.
Исключение составляет газовая гангрена, при диагностике которой пациенту назначается экстренное оперативное вмешательство и высокие дозы антибиотиков. Срочность оправдана высокой скоростью поражения бактерией близлежащих здоровых тканей и смертельностью заболевания.
Как при клостридиальной газовой гангрене, так и при гангрене, вызванной другими анаэробными микроорганизмами, используется метод гипербарической оксигенации. Пациент помещается в герметичную камеру, куда под высоким давлением (выше обычного атмосферного) подается кислород. Таким образом, кровь пациента насыщается значительно большим количеством кислорода, что делает невозможным размножение анаэробов, ведь эти организмы способны существовать только в бескислородной среде.
Во сколько обойдется лечение запущенной гангрены?
Стоимость лечения зависит от стадии заболевания, так как чем более запущено омертвение тканей, тем больше потребуется диагностических манипуляций и процедур для восстановления здоровья.
В случае запущенной стадии болезни понадобится ампутация с возможностью дальнейшего протезирования конечности. Протез ноги, например, при ампутации ниже колена, обойдется в сумму от 120 тыс. рублей (но в среднем – около 250 тысяч). При ампутации выше колена – от 180 тысяч (в среднем – около 300 тысяч). Большая разбежка в стоимости обусловлена индивидуальными характеристиками. Например, если пациент ведет активный образ жизни, ему потребуется протез со стопой из более прочных материалов, который будет иметь большую стоимость.
Отдельно стоит сказать про так называемые «бионические» протезы – протезы с внешним источником питания. Их стоимость на порядок выше. Так, цена бионического протеза ноги начинается от 1 млн 300 тыс. рублей. Такие протезы по своим функциям максимально приближены к возможностям человеческой ноги. Они оснащены большим количеством разных датчиков, которые могут считывать информацию о рельефе поверхности и ее наклоне, величине оказываемой на протез нагрузки. Таким образом, движения пациента становятся не только максимально естественными, но и безопасными.
В России есть возможность бесплатного протезирования для инвалидов, которое осуществляется двумя путями: либо путем заключения госконтракта на изготовление технических средств реабилитации (обычно это довольно долгий процесс), либо путем компенсации самостоятельно приобретенного протеза. После оформления инвалидности и прохождения МСЭ (медико-социальной экспертизы) вам назначается индивидуальная программа реабилитации (ИПР), на основании которой затем и подбирается подходящий вам протез. Происходит это либо после заключения государственного контракта, либо силами выбранной на ваше усмотрение организации с последующим запросом на компенсацию оказанных услуг.
Кроме того, существуют специальные фонды, которые помогают людям с инвалидностью собрать необходимую сумму для протезирования. Здесь важно понимать, что чем быстрее человек сможет получить свой протез, тем быстрее он сможет начать полноценную реабилитацию, и тем меньше у него будет возникать трудностей социальной адаптации.
Прогноз и профилактика
Прогноз при данном заболевании зависит от вида гангрены и степени поражения.
При отсутствии лечения любая гангрена может вызвать летальный исход. Однако наиболее опасными ввиду своего стремительного развития и общей интоксикации организма считаются газовая гангрена, гангрена Фурнье, гангрена внутренних органов и влажная гангрена.
Сухая гангрена реже представляет опасность для жизни, однако при ней также высок уровень инвалидизации больных. При своевременном обращении за медицинской помощью, можно предотвратить не только летальный исход, но и потерю конечности или пораженного органа.
Профилактические меры, направленные на предупреждение развития гангрены, можно поделить на несколько групп:
- Общеукрепляющие. Сюда относятся рекомендации по снижению общей массы тела при ожирении, диета, отказ от курения и алкоголя, организация умеренных физических нагрузок (быстрая ходьба, езда на велосипеде, плавание). По данным исследований, ежедневная ходьба в комплексе с консервативной терапией эффективна в лечении диагностированной гангрены стоп на ранних стадиях заболевания (когда уже имеются некротизированные ткани, однако отсутствует омертвение целых участков стопы – одного или нескольких пальцев и т.д.).
- Контроль за течением хронических заболеваний. При наличии атеросклероза, сахарного диабета следует не только следить за питанием, контролируя уровень сахара и липидов различных фракций в крови, но и регулярно проходить обследования у лечащего врача (врач по своему усмотрению назначает необходимые анализы, использует методы УЗИ-диагностики и др.).
Кроме того, следует не допускать чрезмерного переохлаждения и обморожения конечностей, стараться избегать травмирования кожи, царапин, ссадин. При их возникновении – проводить обработку раны для профилактики инфицирования.
Заключение
Гангрена – это жизнеугрожающее и инвалидизирующее заболевание, при котором происходит омертвение тканей конечностей и внутренних органов из-за нарушения кровоснабжения и инфицирования ран. При соблюдении мер профилактики, своевременной диагностике, назначении консервативной терапии и современных хирургических методов лечения можно не только сохранить жизнь пациента, но и избежать риска потери конечности.
Читайте также:

