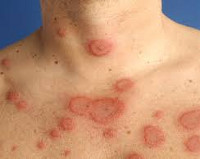
Серые бляшки на коже что это
Обновлено: 02.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек - около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшек
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.
По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.
Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона - токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.
- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.
- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций. Типичная локализация – лицо, шея, открытые участки тела.
- Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшек
Для диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
Синонимы: Комплексная панель тестов на респираторные аллергены; Respiratory allergens panel, Allergen respiratory profile, Allergy testing. Краткое описание исследования «Панель респираторные аллергены» Панель респираторные аллергены домашняя пыль (кле.
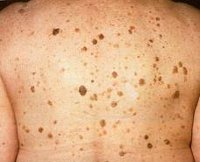
Старческая кератома — единичное или множественное доброкачественное образование кожи пожилых людей, представляющее собой округлую пигментированную бляшку диаметром до нескольких сантиметров, покрытую наслоениями ороговевшего эпителия. Располагается старческая кератома на коже лица, шеи, кистей и предплечий. Возможно злокачественное перерождение кератомы с развитием базалиомы или рака кожи. Диагностика проводится путем осмотра, дерматоскопии и гистологического исследования. Удаление осуществляется радиоволновым методом, лазером, аппаратом для электрокоагуляции, жидким азотом или медикаментозными средствами некротизирующего действия.
Общие сведения
Наиболее часто старческая кератома встречается в пожилом возрасте. Этот факт и послужил поводом для названия данного вида кератом. К их образованию предрасположены люди с сухой кожей, возраст которых превысил 50 лет. Некоторые авторы указывают на то, что у мужчин старческие кератомы наблюдаются чаще и в большем количестве.
Образование кератомы происходит за счет неконтролируемого разрастания поверхностных слоев эпидермиса (базального или шиповатого), сопровождающегося ороговением эпидермальных клеток. Расположение старческих кератом преимущественно на открытых участках тела дает основание предполагать, что их появление связано с избыточным воздействием на кожу ультрафиолетовых лучей. Кроме того, отмечают наследственный характер образований.

Признаки старческой кератомы
Образование старческой кератомы начинается с появления на коже желтоватого или коричневатого пятна небольшого размера. В начале пятно слабо отличается от цвета окружающей его кожи, но со временем начинает пигментироваться и окрашивается в красноватый или коричневый цвет. Одновременно происходит рост пятна и его инфильтрация, что приводит к образованию выступающей над поверхностью кожи небольшой папулы, поверхность которой имеет мелкие углубления и напоминает наперсток. В процессе дальнейшего роста старческая кератома приобретает свой характерный вид округлой выпуклой бляшки. Ее размер может достигать 6 см в диаметре. В результате гиперкератоза поверхность бляшки покрывается роговыми чешуйками. На ней расположены множественные роговые кисты, образующиеся в результате закупорки волосяных фолликулов. При удалении чешуек с поверхности кератомы под ними открывается инфильтрированная и кровоточащая поверхность.
Излюбленная локализация старческой кератомы — это кожа открытых участков тела: тыльная сторона кистей, руки, лицо и шея. Намного реже они встречаются на туловище. Образование может быть единичным, но часто носит множественный характер.
Старческая кератома отличается медленным развитием и длительным течением. Возможно ее самопроизвольное исчезновение. В некоторых случаях происходит трансформация кератомы в кожный рог — медленно растущий в длину конусообразный роговой вырост.
Осложнения старческой кератомы
Тенденция к медленному, но постоянному росту может привести к тому, что старческая кератома достигнет больших размеров и станет заметным косметическим дефектом, особенно в случае ее расположения на коже лица. Течение старческой кератомы может осложниться постоянным появлением все новых и новых кератом. Это доставляет определенный дискомфорт пациенту, ведь кератомы являются выпуклыми образованиями и за счет этого легко травмируются.
Однако самым грозным осложнением старческой кератомы является ее малигнизация. Старческая кератома относится к доброкачественным новообразованиям кожи. Но, по данным проводимых в дерматологии исследований, она может претерпевать злокачественное перерождение в 9-15% случаев. Возможна трансформация старческой кератомы в плоскоклеточный рак кожи или базалиому. Такому изменению образования может способствовать его регулярное травмирование или избыточное УФ-облучение.
Диагностика старческой кератомы
Для диагностики старческой кератомы дерматолог проводит визуальный осмотр образования и дерматоскопию. При рассмотрении образования под увеличением на его поверхности выявляются характерные углубления и роговые кисты. При подозрении на злокачественный процесс необходима безотлагательная консультация дерматоонколога, проведение сиаскопии и УЗИ образования.
Гистология старческой кератомы проводится обычно после ее удаления. Характерна картина пролиферации кератиноцитов и меланоцитов шиповатого слоя, паракератоз и ядерный полиморфизм. Отличием от себорейного кератоза является отсутствие роговых и базалоидных клеток. Обнаружение атипичных кератиноцитов свидетельствует о начале злокачественной трансформации.
Дифференциальная диагностика старческой кератомы проводится с обыкновенной бородавкой, себорейным кератозом, папилломами, фолликулярной кератомой, болезнью Боуэна, базалиомой, меланомой и различными видами пигментных невусов: голубым невусом, сложным пигментным невусом, невусом Сеттона, пограничным пигментным невусом и др.
Лечение старческой кератомы
Удаление старческой кератомы возможно при помощи лазера, электрокоагуляции, радиоволнового метода, криодеструкции, солкодерма и путем хирургического иссечения. Если кератома носит множественный характер, пациенту дополнительно назначают курс лечения ароматическими ретиноидами.
Электрокоагуляция легко удаляет старческую кератому, однако не дает возможности гистологического исследования. Для предупреждения рецидива в конце операции производят прижигание основания кератомы. Криодеструкция жидким азотом также может осложниться рецидивом. Оптимальным является замораживание образования с последующим проведением кюретажа.
Удаление лазером может проводиться двумя способами: методом лазерной валоризации или применением лазерного луча в качестве скальпеля. Последний способ делает возможным проведение гистологии удаленной кератомы для подтверждения ее доброкачественности. Хорошие результаты (отсутствие рубца, минимум рецидивов) дает и радиоволновое удаление старческой кератомы. Хирургическое иссечение показано при подозрении на ее злокачественную трансформацию или больших размерах образования. Удаление при помощи фармпрепаратов некротизирующего действия (комплекс кислот для наружного применения) может применяться при множественных кератомах и проводится в несколько этапов. Однако оно не защищает пациента от возможности рецидивов.
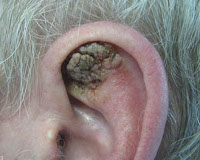
Кератома – возрастное доброкачественное новообразование дермы, возникающее в результате кератинизации верхних слоёв эпидермиса. Проявляется формированием на коже единичных или множественных пятен, бляшек и узлов разных оттенков с шершавой поверхностью, склонных к коркообразованию и спонтанному саморазрешению. Существует несколько видов кератом, различающихся по симптомам и вероятности малигнизации. Заболевание диагностирует дерматолог или онколог на основании анамнеза и клинических проявлений с использованием дерматоскопии. Дополнительно проводят гистологию, сиаскопию, УЗИ новообразования. Лечение заключается в противовоспалительной и цитостатической терапии, радикальном удалении кератомы.
Общие сведения
Кератома – единичное или множественное доброкачественное опухолевидное поражение кожи гиперкератотического генеза. Некоторые виды кератом относятся к пограничным опухолям, появление которых свидетельствует о предрасположенности пациента к онкологическим заболеваниям. При наличии подобных образований возникает необходимость постоянного наблюдения у дерматолога или онколога с целью исключения возможности спонтанной малигнизации доброкачественной неоплазии. Травмирование кератомы тесной одеждой способствует присоединению вторичной инфекции, в том числе вирусной и микотической.

Причины кератом
Патологический процесс полиэтиологичен. Причина формирования новообразований заключается, прежде всего, в возрастной дистрофии клеток кожи. Патология обусловлена двумя взаимно противоположными процессами – старением и стабилизацией жизнедеятельности клеток. От сбалансированности этих процессов зависит продолжительность жизни каждой клетки. С возрастом клетки кожи частично теряют способность противостоять внешним негативным факторам, их РНК и ДНК становятся уязвимыми, возрастает вероятность опухолевой трансформации, наблюдается изменение адаптационных механизмов.
Главным триггером кератомы является ультрафиолет, избыток которого нейтрализуется меланином. Пигмент накапливается в кератиноцитах эпидермиса и удерживается в верхних слоях кожи за счёт кумулятивного эффекта. С возрастом меланин теряет способность к кумуляции из-за замедления обменных процессов, при этом внутриклеточная секреция меланина в кератиноцитах увеличивается с одновременным превалированием процессов гиперкератоза. В результате образуется кератома. Иммунная система с возрастом также теряет часть своих защитно-контролирующих функций, что приводит к интенсивному росту клеток эпидермиса и, как следствие, образованию участков ороговения.
Провоцируют формирование кератом генетические сбои. Кроме того, появление новообразований стимулируется нейроэндокринной патологией, недостатком витамина А, нарушением синтеза половых гормонов. Имеют значение соматические заболевания, которыми страдают более 70% пациентов старше 50 лет. Кератома возникает и на фоне патогенного действия на кожу химикалий, соков ядовитых растений, длительного приёма лекарственных препаратов. В этом случае включаются защитные механизмы гуморального и клеточного иммунитета, которые через макрофаги и Т-лимфоциты, провоспалительные цитокины и интерлейкины активируют воспаление с преобладанием пролиферативных процессов и развитием гиперкератоза.
Классификация и симптомы кератом
Доброкачественные гиперкератотические новообразования кожи в дерматологии классифицируют по клиническим проявлениям и степени риска озлокачествления. Различают сенильную, себорейную, роговую, фолликулярную, солнечную кератому и ангиокератому.
Сенильная (старческая) кератома – самая распространённая форма патологии, характеризуется появлением единичных или множественных пятен коричневого оттенка от 1 до 6 см в диаметре, локализующихся на открытых участках кожного покрова. Образования имеют тенденцию к периферическому росту с изменением структуры. Со временем пятно становится выпуклым за счёт инфильтрации и пролиферации отдельных участков кератомы, рыхлым, мягким, иногда немного болезненным на ощупь. Позднее кератома начинает шелушиться, внутри растущей опухоли возникает фолликулярный кератоз с образованием кист волосяных фолликулов. Травмирование новообразования приводит к кровотечению, присоединению вторичной инфекции, воспалению. Сенильная кератома может саморазрешаться или трансформироваться в кожный рог, в связи с чем отмечена тенденция к малигнизации патологического процесса.
Себорейная кератома – неоплазия, отличительной особенностью которой является медленный рост с формированием многослойных корок при отсутствии мокнутия. Начинается патологический процесс с появления пятен желтоватого оттенка до 3 см в диаметре, локализующихся на груди, плечах, спине, волосистой части кожи головы. Со временем из-за нарушения работы сальных желёз в очаге поражения пятна покрываются рыхлыми корко-чешуйками, легко отделяющимися от поверхности новообразования. Себорейные кератомы редко остаются изолированными друг от друга, они имеют тенденцию к группировке и периферическому росту. Вместе с ними увеличиваются в размерах и корки, которые начинают слоиться, покрываются трещинами. Толщина корко-чешуек достигает 1,5-2 см. Сама кератома приобретает бурый оттенок, её повреждение вызывает кровоточивость и болезненность. Склонности к спонтанному разрешению или малигнизации не отмечено.
Роговая кератома (кожный рог) – редкое опухолевидное новообразование из роговых клеток. Вначале на коже появляется гиперемированный участок, в области которого за счёт уплотнения эпидермиса формируется гиперкератотический выпуклый бугорок (до 10 см над уровнем здоровой кожи), плотный на ощупь, с неровной шелушащейся поверхностью и воспалительным ободком вокруг основания. Чаще всего кожный рог – единичное новообразование, но описаны случаи и множественных кератом. Роговая кератома существует как самостоятельная патология или как симптом, сопутствующий другим нозологиям. Локализуется на лице, в области красной каймы губ и половых органов. Отличительной чертой роговой кератомы является её спонтанное озлокачествление.
Фолликулярная кератома располагается вокруг волосяных фолликулов. Первым проявлением патологии становится выпуклый узел телесного цвета диаметром не более 1,5 см с шероховатой поверхностью. В центре образования выявляется конусовидное углубление, иногда покрытое чешуйкой. Кератома локализуется в зоне расположения волосяных фолликулов, чаще всего – на лице и волосистой части головы. Спонтанная малигнизация маловероятна, но опухоль может рецидивировать даже после радикального удаления.
Солнечная кератома является предраковым заболеванием кожи. Патологический процесс дебютирует появлением множества мелких шелушащихся ярко-розовых папул, которые довольно быстро трансформируются в бурые бляшки с широким воспалительным венчиком по периферии. Чешуйки, покрывающие бляшки, белесые, плотные, грубые, но легко снимаются с кератомы при поскабливании. Локализуется солнечная кератома преимущественно на лице. Обладает тенденцией к спонтанной малигнизации или самопроизвольному разрешению патологического процесса с последующим возникновением кератомы в том же месте.
Ангиокератома напоминает гемангиому, может быть одиночной или множественной. Различают локальные ангиокератомы конечностей, распространённые папулёзные неоплазии туловища и ангиокератому половых органов. Основным элементом высыпаний является узел от 1 до 10 мм в диаметре тёмно-красного, синего или чёрного цвета (в зависимости от степени участия капилляров в новообразовании). Узлы неправильной формы с размытыми границами, шелушатся, имеют тенденцию к периферическому росту. Спонтанного разрешения или малигнизации не наблюдается.
Диагностика
Клинический диагноз ставится дерматологом на основании анамнеза, симптомов заболевания и данных дополнительных исследований. Приоритетом является онкологическая настороженность. Появление на коже большого количества кератом, резкое изменение цвета и размеров новообразований – повод для консультации дерматоонколога и взятия биопсии. В диагностике используют дерматоскопию, УЗИ кератомы, сиасканирование. Дифференциальный диагноз проводят с бородавками, кератозом, папилломами, меланомой, базалиомой, невусами, болезнью Боуэна, гемангиомами и лимфангиомами.
Лечение кератом
Консервативная терапия кератом заключается в аппликациях и локальном введении внутрь новообразования цитостатиков и противоопухолевых антибиотиков в условиях стационара по индивидуальным схемам. Эффективны внутриочаговые инъекции препаратов на основе комплекса кислот. Радикальное иссечение кератом проводят при резистентности к консервативной терапии, подозрении на озлокачествление. Применяют кюретаж волосяного фолликула, удаление кератом лазером, криодеструкцию, электронож, радиохирургию, традиционное хирургическое иссечение крупных элементов (при озлокачествлении – с прилегающими тканями). Прогноз при своевременной диагностике и удалении кератомы благоприятный. Показано регулярное наблюдение у дерматоонколога.
Недавно в инстаграме и ВК опубликовал интересные назначения от коллеги по поводу диагноза себорейный кератоз. Тема вызвала живой интерес, и в результате я решил написать статью об этом явлении. В ней мы подробно разберем причины появления себорейного кератоза (и, конечно же, мифы), его разновидности, возможные сложности для здоровья, методы лечения и профилактики.
Для облегчения понимания: себорейный кератоз и кератома в дальнейшем будут использоваться как синонимы.
Что такое себорейный кератоз
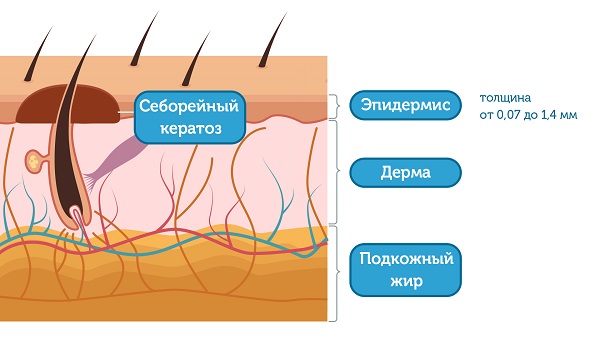
Одна из наиболее частых доброкачественных опухолей кожи человека. Она развивается обычно в пожилом возрасте вследствие разрастания эпидермиса с выраженным ороговением. [1]
Эпидермис – верхний слой кожи, который постоянно отшелушивается и полностью меняется примерно в течение двух недель. Его толщина составляет от 0,07 до 1,4 мм. Таким образом, становится понятно, что кератома – очень поверхностное образование. Несмотря на то, что очаги себорейного кератоза могут быть очень большими по площади, в глубину кожи они не проникают.
У кого чаще появляются кератомы
Отмечено, что наиболее часто эти образования появляются у людей старше 30 лет [2]. Не очень понимаю, почему во многих статьях (чаще без автора) утверждение о «себорейном кератозе строго после 30 лет» возведено в абсолют.
Из своей практики отмечу, что неоднократно видел эти образования и у людей более младшего, а иногда и детского возраста. По данным вот этого австралийского исследования [3], 12 % пациентов в возрасте от 15 до 25 лет имели в среднем 6 кератом на коже.
Где наиболее часто образуются кератомы
В порядке частоты убывания: туловище, шея, голова. Себорейный кератоз на коже конечностей встречается достаточно редко, но говорить о том, что его там не бывает, на мой взгляд, не стоит.
Факторы риска себорейного кератоза
- Солнечный свет. Как минимум одно исследование показывает связь между появлением кератом и воздействием ультрафиолета [3], хотя есть работы, подвергающие сомнению это утверждение. [2]
- Генетическая предрасположенность. Есть несколько описанных случаев семей с наследуемым большим количеством кератом, иногда в очень молодом возрасте [4].
- Вирус папилломы человека. Имеются указания, что на поверхности многих кератом методом ПЦР можно обнаружить ДНК вируса папилломы человека [4]. В то же время нельзя не отметить, что те же фрагменты ДНК ВПЧ обнаруживаются и на неизмененной коже. Роль ВПЧ в развитии кератом в настоящее время достаточно спорная.
- Нарушения иммунитета. Возникновение и прогрессирование очагов себорейного кератоза возможно у пациентов в состоянии иммуносупрессии [15]. К иммунодефициту может привести длительный прием глюкокортикостероидных гормонов.
Как выглядит кератома (себорейный кератоз)
Внешний вид кератомы во многом зависит от давности ее существования.
В начальной стадии это образование очень слабо выступает над уровнем кожи, незначительно отличается от нее по плотности и имеет цвет, очень близкий к телесному. Форма очагов круглая или овальная.
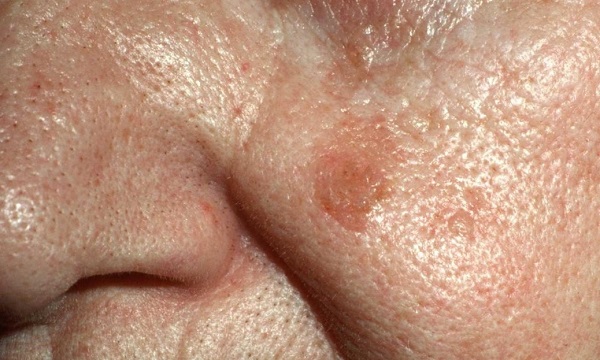
Затем, по мере увеличения количества клеток эпидермиса в образовании, кератома увеличивается в толщину и в высоту. Эти образования видны невооруженным глазом – милиаподобные кисты и комедоноподобные отверстия.


Одним из частых симптомов для кератомы, видимых невооруженным глазом, является поверхность, которая чем-то напоминает землю, потрескавшуюся после дождя. Такой рисунок образуют наслоения, состоящие из ороговевших клеток эпидермиса.
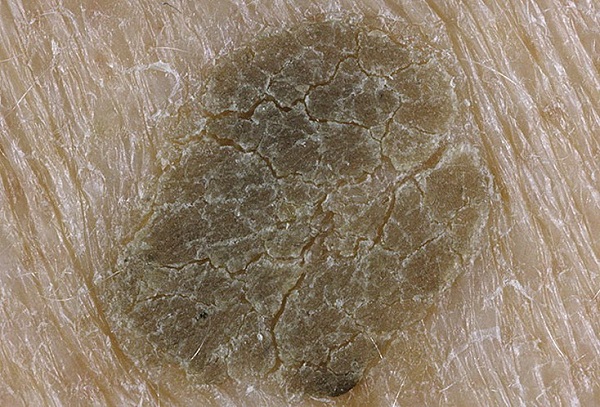
Кроме клинической формы – на широком основании – существует форма себорейного кератоза на ножке.

Вирус папилломы человека к этой форме кератом имеет очень отдаленное отношение. По моему опыту, только в единичных случаях при гистологическом исследовании таких образований были указания на признаки вирусного поражения.
Синдром Лезера-Трела
Об этом синдроме можно говорить, когда у человека внезапно появляется много кератом, особенно на туловище. В 35 % случаев это состояние ассоциировано с черным акантозом. Около 50 % пациентов отмечают выраженный зуд в области кератом. [4]
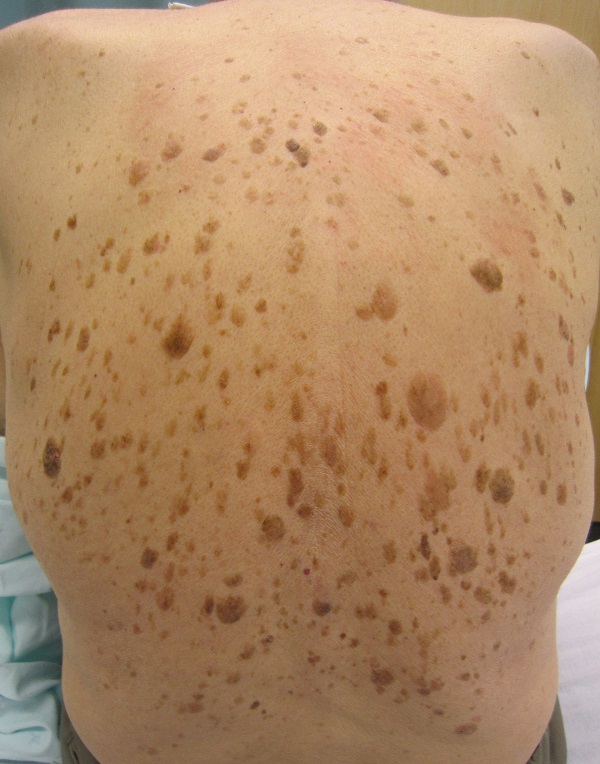
Это означает, что если множественные кератомы появлялись постепенно и присутствуют на туловище уже много лет – скорее всего, об этом синдроме речь не идет.
Некоторые исследователи подвергают сомнению существование синдрома. Это связано с тем, что указанные злокачественные опухоли чаще встречаются у пациентов старшего возраста, так же как и сам себорейный кератоз.
Лечение кератом
Подошли к самому интересному :)
Удаление
Принято считать, что лечить себорейный кератоз необязательно, т. к. природа этого заболевания доброкачественная. Тем не менее удаление очагов может быть показано для исключения озлокачествления в случаях, когда данные клинического осмотра неоднозначные. Регулярная травматизация, например одеждой, может привести к воспалению, кровоточивости и зуду и быть поводом для удаления.
Способы удаления кератом:
- лазер;
- радионож;
- электрокоагуляция;
- метод бритвенной эксцизии.
Я не буду подробно останавливаться на различных нюансах удаления. Скажу только, что, на мой взгляд, кератомы стоит удалять с гистологическим исследованием. Многие коллеги мне возразят, что в большинстве случаев диагностировать себорейный кератоз не сложно и гистологическое исследование – пустая трата денег.
В ответ приведу несколько исследований:
- В 1,4–4,4 % случаев на фоне себорейного кератоза обнаруживается плоскоклеточный рак in situ [5,6]. Аналогичный случай был в моей практике.
- Плоскоклеточный рак на фоне себорейного кератоза. [11]
- 43 случая базалиомы, 6 – плоскоклеточного рака, 2 меланомы на фоне себорейного кератоза. [9]
- 3 случая меланомы на фоне кератомы. [7,8,10]
Повторюсь, на мой взгляд, гистологическое исследование себорейного кератоза является обязательным.
Лекарственное лечение (осторожно, оно даже работает! Иногда)
Как НЕ нужно лечить кератомы:
- Принимать высокие дозы витамина С, а также:
- противовирусные препараты («Ацикловир»);
- ферментные препараты («Вобэнзим»);
- гепатопротекторы («Урсофальк»).
Лучше уменьшите количество стрессов, увеличьте количество овощей и время сна (последнее не всегда работает, но точно не вредит).
Профилактика возникновения себорейного кератоза
С учетом факторов риска развития кератом, перечисленных в первой части статьи, можно смело рекомендовать избегать чрезмерного воздействия солнечного света. На эту тему есть подробная статья.
К сожалению, других методов профилактики мне придумать не удалось, т. к. на свой возраст воздействовать мы, увы, не можем. Аналогичная ситуация и с наследственностью. Роль ВПЧ в развитии кератом не настолько убедительно доказана, чтобы назначать профилактическое лечение.
Резюме
Если вам поставили диагноз кератома – в этом нет ничего страшного. Вы можете смело удалять их, если они доставляют неудобство, но я рекомендую делать это с гистологическим исследованием.
Если кератомы не удалять – это не приведет к негативным последствиям и не повлияет на их дальнейшее появление.
Кольцевидная эритема – поражение кожи различной этиологии, проявляющееся эритематозными высыпаниями различной (чаще всего кольцевидной) формы на кожных покровах туловища, нижних и верхних конечностей. Характеризуется длительным течением, тяжело поддается лечению. Диагностика кольцевидной эритемы основана на изучении анамнеза, данных осмотра и результатах различных серологических исследований, проводимых для исключения инфекционных заболеваний. Этиотропное лечение отсутствует, обычно осуществляют десенсибилизирующую терапию, применяют антибиотики и витаминные препараты. В ряде случаев высыпания исчезают при устранении провоцирующей патологии.
![Кольцевидная эритема]()
Общие сведения
Кольцевидная эритема (стойкая кольцевидная эритема, эритема Дарье, длительно протекающая эритема) – группа кожных заболеваний со сходными проявлениями – формированием кольцевидных и бесформенных эритематозных высыпаний. Одну из форм этого состояния в 1916 году описал французский дерматолог Ж. Дарье, в настоящий момент она носит название кольцевидной центробежной эритемы Дарье. Помимо этого типа заболевания существует еще несколько разновидностей патологии, различающихся между собой по возрасту развития, этиологии и клиническим проявлениям. Различные типы кольцевидной эритемы могут возникать у детей, подростков или лиц преклонного возраста. Большинство разновидностей эритемы одинаково часто диагностируются у мужчин и женщин, эритема Дарье в несколько раз чаще встречается у представителей мужского пола.
![Кольцевидная эритема]()
Причины кольцевидной эритемы
Этиология и патогенез кольцевидной эритемы во многих случаях остаются неясными, имеются лишь предположении о влиянии тех или иных факторов. Ревматическая форма патологии обусловлена ревматическим поражением суставов, однако причина возникновения кожных проявлений пока не установлена. Мигрирующая кольцевидная эритема, чаще выявляемая у детей и подростков, вероятно, связана с различными вирусными и бактериальными инфекциями.
Наибольшее количество вопросов вызывает этиология кольцевидной эритемы Дарье. Развитие этой формы заболевания, предположительно, может быть обусловлено грибковой инфекцией кожи, аутоиммунными процессами и приемом некоторых лекарственных средств. Кроме того, эритема Дарье нередко возникает на фоне различных гельминтозов, что также свидетельствует в пользу аутоиммунного характера заболевания. Описано множество случаев появления кольцевидной эритемы на фоне тонзиллита, других воспалительных процессов, эндокринных расстройств и нарушений гормонального фона. Онкологи отмечают, что иногда кольцевидная эритема является частью паранеопластического синдрома. Таким образом, это состояние представляет собой особую форму реактивного дерматоза различной этиологии.
Симптомы кольцевидного дерматоза
Помимо выделения перечисленных выше форм кольцевидной эритемы (ревматической, мигрирующей, Дарье), в практической дерматологии существует классификация, составленная с учетом особенностей клинического течения, которое при общих чертах различается по характеру высыпаний, продолжительности и другим характеристикам. В настоящий момент выделяют четыре клинические формы кольцевидной эритемы. Первым симптомом всех форм является образование на поверхности кожи пятен красного цвета, иногда с кожным зудом. В последующем течение каждой формы приобретает свои характерные черты.
Шелушащаяся кольцевидная эритема чаще развивается при гельминтозах и паранеопластическом синдроме. Участок покраснения со временем начинает шелушиться, в центре выявляется незначительная пигментация кожи, покраснение становится менее выраженным. Рост образования продолжается по периферии, размер патологических очагов достигает 15-20 сантиметров. Изменения центральной части выражены слабо, что в сочетании с периферическим ростом приводит к возникновению характерных образований причудливой формы. Длительность существования очага может составлять несколько месяцев, после разрешения высыпаний кожа остается пигментированной. Часто образуются новые пятна и участки кольцевидной эритемы, при многолетнем рецидивирующем течении заболевания на теле больного выявляются причудливые узоры из участков эритемы и зон гиперпигментации.
Везикулярная кольцевидная эритема имеет неясную этиологию, обычно возникает на фоне сниженного иммунитета и эндокринных расстройств. Еще на стадии красного пятна по краям очага появляются небольшие пузырьки, наполненные серозной жидкостью. В дальнейшем, как и при шелушащейся кольцевидной эритеме, наблюдается периферический рост патологического очага с формированием участка гиперпигментации в центре. В процессе роста по краям очага постоянно образуются и исчезают небольшие везикулы. Течение данной формы кольцевидной эритемы хроническое рецидивирующее, высыпания могут исчезать через несколько недель или месяцев, сменяясь развитием новых очагов.
Простая кольцевидная эритема возникает при аллергии на продукты питания или лекарственные средства. Является наиболее легким вариантом заболевания, характеризуется достаточно быстрой трансформацией пятен в кольцевидные структуры. Шелушения кожи или образования везикул не происходит, единственным проявлением заболевания становится покраснение. Кольцевидные структуры бесследно разрешаются через несколько дней или даже часов после образования.
Стойкая кольцевидная эритема имеет неясную этиологию, сопровождается формированием небольших пятен и колец диаметром до 1-го сантиметра. Иногда в зоне поражения возникают везикулы или участки шелушения. Характерно длительное течение.
В литературе также описаны такие формы кольцевидной эритемы, как телеангиэктатическая, уплотненная и пурпурозная. Из-за незначительной распространенности (менее сотни случаев) некоторые дерматологи полагают, что указанных форм кольцевидной эритемы не существует, а описанные изменения являются другими кожными заболеваниями с формированием кольцевидных структур. Вопрос относительно справедливости такого мнения на сегодняшний день остается дискуссионным.
Диагностика кольцевидной эритемы
Диагноз «кольцевидная эритема» основывается на данных анамнеза и результатах дерматологического осмотра. В спорных случаях производят биопсию кожи в области патологических очагов. При осмотре дерматолога определяются эритематозные высыпания различных форм и размеров, часто в виде причудливых замкнутых линий и полос. В зависимости от формы кольцевидной эритемы наряду с покраснением кожи может наблюдаться шелушение, образование папул или везикул.
При изучении анамнеза пациента нередко выявляются заболевания, спровоцировавшие развитие данной формы реактивного дерматоза. Возможны глистная инвазия, микозы кожи, злокачественные новообразования, воспаление элементов полости рта и верхних дыхательных путей. При отсутствии перечисленных заболеваний больному могут быть назначены лабораторные и инструментальные исследования для оценки состояния различных органов и систем и определения причин развития кольцевидной эритемы. Особенно внимательно следует отнестись к возможности онкологического поражения, поскольку кольцевидная эритема иногда является проявлением паранеопластического синдрома.
Изменения в общем анализе крови при кольцевидной эритеме имеют неспецифический характер и, в основном, способствуют установлению природы провоцирующего фактора. Например, эозинофилия может свидетельствовать о глистной инвазии или аллергии, лейкоцитоз – об остром или хроническом воспалении. Достаточно часто при кольцевидной эритеме обнаруживается диспротеинемия – нарушение соотношения между отдельными фракциями белков плазмы. При гистологическом исследовании кожи обычно выявляется неизменный эпидермис с отеком и выраженной лейкоцитарной инфильтрацией дермы. Гистоиммунофлуоресцентный анализ подтверждает накопление иммуноглобулинов класса G у базальной мембраны эпидермиса. Дифференциальный диагноз кольцевидной эритемы проводят с себорейной экземой, кольцевидной гранулемой и сифилитической розеолой.
Лечение кольцевидной эритемы
Этиотропное лечение кольцевидной эритемы отсутствует, однако успешная терапия провоцирующего заболевания может значительно уменьшить проявления данного состояния. В зависимости от выявленной патологии проводят лечение микозов кожи, тонзиллита и заболеваний желудочно-кишечного тракта. При необходимости осуществляют санацию полости рта. В процессе лечения основного заболевания используют антибиотики, противоглистные средства и другие препараты. При наличии злокачественного новообразования план терапии определяют в зависимости от локализации, распространенности и вида неоплазии.
Наряду с лечением основного заболевания при кольцевидной эритеме проводят десенсибилизирующую терапию. Используют антигистаминные средства (цетиризин, хлоропирамин), хлорид кальция и тиосульфат натрия. Для нормализации обмена веществ пациентам назначают витаминотерапию, особенно витамины С, А и Е. Больным показана гипоаллергенная диета с увеличением количества углеводов в рационе. В тяжелых случаях для уменьшения воспалительных явлений применяют кортикостероиды (преднизолон). Местно наносят противозудные мази, при наличии везикул используют антисептические средства для предотвращения вторичной инфекции.
Прогноз и профилактика кольцевидной эритемы
В целом прогноз благоприятный. Данное состояние не угрожает жизни больного и при установлении причины развития в ряде случаев поддается полному излечению. При кольцевидной эритеме невыясненной этиологии прогноз ухудшается, поскольку специалисты могут только проводить симптоматическую терапию и осуществлять лечение выявленных заболеваний, возможно никак не связанных с поражением кожи. Иногда после интенсивной десенсибилизирующей терапии кольцевидная эритема постепенно исчезает, но через некоторое время возникает снова. В подобных случаях рекомендуется постоянно соблюдать гипоаллергенную диету, периодически принимать витамины и антигистаминные средства.
Профилактика заключается в своевременном лечении воспалительных заболеваний дыхательных путей, регулярной санации полости рта и предотвращении глистной инвазии. Больные кольцевидной эритемой должны регулярно посещать дерматолога даже в период ремиссии. В особо тяжелых случаях требуется постановка на диспансерный учет.
Читайте также: