Салфетки для регенерации кожи при сахарном диабете
Обновлено: 04.05.2024
Синдром диабетической стопы (СДС) — очень серьезное осложнение сахарного диабета (СД). Это осложнение (в 85% случаев представленное трофическими язвами стоп разной тяжести) выявляется у 4—10% от общего числа пациентов с СД.
Синдром диабетической стопы (СДС) — очень серьезное осложнение сахарного диабета (СД). Это осложнение (в 85% случаев представленное трофическими язвами стоп разной тяжести) выявляется у 4—10% от общего числа пациентов с СД. Бытует мнение, что эффективность лечения язвенных дефектов стоп при СД низка, однако это не соответствует действительности. На самом деле при нейропатической форме (50—70% всех больных СДС) заживление трофической язвы происходит в 80—90% случаев. Для этого необходимо соблюдение нескольких обязательных условий (см. таблицу 1), тогда как низкая эффективность лечения часто связана с тем, что условия соблюдаются не полностью. Как показывает практика последних 10 лет, появление специализированных отделений и кабинетов «Диабетической стопы» значительно повысило эффективность лечения этих пациентов и снизило число ампутаций. Одна из не решенных пока проблем, актуальных для таких специализированных отделений, — низкая эффективность консервативного лечения диабетических язв при (нейро)ишемической форме СДС.
Ишемическая и нейроишемическая формы составляют менее половины всех случаев СДС (5—10% и 25—40%, соответственно) (Дедов, 1998, Shаw, 1996; Международная рабочая группа по диабетической стопе, 2000; Staroverova, 2001). Однако наличие выраженной ишемии принципиально меняет прогноз лечения у этих пациентов: вероятность заживления язвенных дефектов без восстановления магистрального кровотока составляет 10—30% (Международная рабочая группа по диабетической стопе, 2000). Следует помнить, что назначение большинства вазоактивных средств не повышает вероятность заживления язвенных дефектов. Согласно данным метаанализа (Loosemore, 1994), непростаноидные препараты (эффективные при II стадии хронической артериальной недостаточности, ХАН) неэффективны при III-IV стадиях. Простаниоды (алпростадил, илиопрост) влияют на прогноз при III-IV стадиях ХАН, но в основном — у больных с умеренными проявлениями критической ишемии (tcpO2>20 mmHg). Прогрессирование поражения и отсутствие заживления ран после малых ампутаций на фоне критической ишемии приводят к высокой ампутации у значительной части пациентов. Однако хорошо известно, что проведенное в таких условиях реконструктивное вмешательство на артериях нижних конечностей кардинально меняет прогноз лечения, позволяет избежать высокой, а в ряде случаев — и малой ампутации. Это привело к тому, что в последние годы хирургическая реконструкция артерий (путем шунтирования или эндоваскулярных вмешательств) рассматривается в качестве метода выбора при лечении как перемежающейся хромоты, так и язвенных дефектов ишемического происхождения при СД (American Diabetes Association, 1999; Международная рабочая группа по диабетической стопе, 2000). Была показана высокая эффективность реконструктивных операций у пациентов с СД, в ряде случаев сопоставимая с таковой у пациентов без нарушений углеводного обмена. Результатом широкого внедрения этих методов в зарубежных странах явилось значительное снижение числа ампутаций при ишемической форме синдрома диабетической стопы в Европе. Реконструктивные операции на артериях у больных сахарным диабетом проводятся и в России (Покровский, 2002; Гавриленко, 2002; Мухамадеев, 2002).
Еще один недавно вошедший в практику метод лечения — иммобилизирующая разгрузочная повязка (ИРП), в зарубежной литературе — Total Contact Cast. Такая фиксирующая повязка на голень и стопу представляет собой более или менее жесткий «сапожок» (из гипса или современных полимерных материалов, съемный или несъемный), переносящий нагрузку с области язвы на другие участки. Важно, что этот метод позволяет ходить по улице, работать и т. п., не подвергая при этом рану механической нагрузке. В большинстве зарубежных стран ИРП стал «золотым стандартом» разгрузки, но в России он практически не применялся из-за боязни возникновения осложнений (не всегда обоснованной). В нашей стране основным, хорошо себя зарекомендовавшим методом разгрузки сегодня является «полубашмак». Однако в ряде ситуаций «полубашмак» оказывается неэффективен либо существуют противопоказания к его применению. Это расположение язвы в средней части стопы или пяточной области, необходимость выходить на улицу, работать, а также несоблюдение пациентом предписанного режима разгрузки. В этих случаях требуется использование ИРП.
Пациент В., 57 лет, обратился за консультацией в отделение «Диабетическая стопа» ЭНЦ РАМН 15.04.2003. Диагноз: сахарный диабет 2 типа, тяжелого течения, декомпенсация. Диабетическая дистальная полинейропатия. Диабетическая макроангиопатия: атеросклероз артерий нижних конечностей, критическая ишемия левой нижней конечности (ХАН IV ст). Синдром диабетической стопы, нейроишемическая форма: инфицированный язвенный дефект левой пяточной области II-III cт. по Wagner. Диабетическая микроангиопатия: диабетическая нефропатия в стадии протеинурии с сохранной азотовыделительной функцией почек (IV ст. по Morgensen); диабетическая ретинопатия II ст. ИБС, стенокардия напряжения I ф. к. Многоузловой эутиреоидный зоб 0 ст. (ВОЗ).
СД 2 типа диагностирован в 1990 г. Пациент получал лечение диабетоном 80 мг 1-2 таб/сут (принимал препарат нерегулярно), контроль гликемии был нерегулярным. На момент осмотра уровень гликемии достиг 17,5 ммоль/л натощак.
Перемежающуюся хромоту не отмечал (однако вел малоподвижный образ жизни, редко проходил более 500 м).
23.02.2003 появился язвенный дефект левой пяточной области. Рана не заживала, несмотря на проводившееся амбулаторное и стационарное лечение (включавшее вазапростан 40 мкг/сут N 15), осложнилась раневой инфекцией (St. aureus, Enterococcus).
На момент осмотра: рана 4,5 х 3,5 см, глубиной до 3 см (см. рисунок 1). Стопа отечна, теплая на ощупь. Вибрационная чувствительность на стопах = 0-1 балл, пульсация на артериях правой стопы ослаблена, левой — не определяется.
Общее состояние: относительно удовлетворительное, температура тела в норме. ЧСС = 70 уд/мин, АД = 140—150/80—90 mmHg.
Рентгенологически: дефект мягких тканей пяточной области, признаков деструкции пяточной кости нет.
УЗДГ: справа — признаки стеноза ~50% бедренно-подколенного сегмента, артерий голени. Слева — стенотические изменения бедренно-подколенного сегмента (~50%), окклюзия передней тибиальной артерии, субтотальный стеноз задней большеберцовой артерии.
Дуплексное сканирование брюшного отдела аорты и артерий нижних конечностей (в ГКБ №81): сосудистая стенка неровная, утолщена в дистальных сегментах обеих задних большеберцовых артерий (ЗББА) с медиокальцинозом. Толщина комплекса «интима-медиа» до 1,2 мм. В просвете дистальных сегментов ЗББА — множественные микрокальцинаты, стенозирование ЗББА справа до 90%, слева до 80%.
Восстановление артериального кровотока
На основании данных обследования и с учетом неэффективности проводившейся консервативной терапии, пациент был направлен к ангиохирургу для проведения реконструктивного вмешательства на артериях нижней конечности. Указанное лечение осуществлялось в 25-м Центральном военном клиническом госпитале РВСН с 13.05.03 по 02.06.03.
При обследовании в стационаре были получены следующие данные.
Клинический анализ крови: гемоглобин — 128 г/л, эритр. — 4,36*10 12 /л, лейк. — 6,8*10 9 /л (пал. — 2%, сегм. — 62%, эоз. — 2%, лимф. — 28%, мон. — 6%), СОЭ — 23 мм/ч.
Клинический анализ мочи: уд. вес — 1014, белок — 1,22%, цил. — нет, лейк. — 2—4 в п/зр, эритр. — 3—5 в п/зр.
Биохимический анализ крови: общий белок — 69,0 ммоль/л, билирубин — 10,0 ммоль/л, креатинин — 120 мкмоль/л, мочевина — 6,1 ммоль/л, холестерин — 4,8 ммоль/л, β-липопротеиды — 40%, триглицериды — 1,0 ммоль/л, АЛТ, АСТ — в норме.
ЭКГ: ритм синусовый, правильный, 68 уд/мин. Горизонтальное положение электрической оси сердца.
Ro-графия органов грудной клетки: легочные поля прозрачны. Корни фиброзные, с петрификатами. Гипертрофия левого желудочка, уплотнена дуга аорты.
УЗИ органов брюшной полости: печень, селезенка, желчный пузырь, поджелудочная железа, почки — без патологических изменений.
Ангиография артерий нижних конечностей: абдоминальный отдел аорты с неровными контурами, просвет ее сохранен. Контуры магистральных артерий нижних конечностей неровные, просвет сохранен, выраженный кальциноз стенок артерий. Магистральные артерии обеих голеней с неровными контурами, резко истончаются ниже уровня щели голеностопных суставов. В дистальном отделе левой задней большеберцовой артерии определяются два тандемных критических стеноза. Подошвенные артериальные дуги разомкнуты.
Проведенное лечение
Антибиотикотерапия (офлоксацин 200 мг два раза в день), хирургическая обработка раны (иссечение некротизированных тканей из кармана глубиной до 3 см), дезинтоксикационная терапия, дезагреганты в/в. Пациент переведен на инсулинотерапию (актрапид 8 ЕД п/з, 6 ЕД п/о, 6 ЕД п/у; монотард 8 ЕД п/з, 8 ЕД — 22.00), достигнута компенсация углеводного обмена (гликемический профиль 25.06.03: 8,9–6,5–4,7–7,4–5,1 ммоль/л). В связи с диабетической нефропатией IV ст. пациент постоянно получает эналаприл 10 мг/сут.
20.05.03 произведена рентгеноэндоваскулярная ангиопластика задней большеберцовой артерии слева, восстановлен артериальный кровоток.
Операция проводилась под местной анестезией 0,5%—20,0 Sol. Novocaini, левосторонним чрезбедренным доступом антеградно пунктирована бедренная артерия. Через интродюсер диаметром 5F введен коронарный проводник в заднюю большеберцовую артерию дистальнее стенозов. В область критических стенозов подведен баллонный сегмент катетера размерами 2, 5x20, 0 мм. Выполнена ангиопластика под рабочим давлением до 5 атм. На контрольной ангиограмме стеноз устранен, препятствий для кровотока не определяется. Проводник удален. Интродюсер подшит к коже. Асептическая повязка. За период вмешательства больному внутриартериально введено 7 тыс. ЕД гепарина. Состояние пациента не изменилось.
После выписки: при допплеровском исследовании магистрального кровотока справа и слева в задних большеберцовых артериях — магистральный измененный кровоток (ЛПИ > 1), в тыльных артериях стопы — коллатеральный кровоток, но ЛПИ > 1 (возможно завышение лодыжечно-плечевого индекса, вследствие артериосклероза Менкеберга).
Чрескожное напряжение кислорода (tcpO2) на тыльной стороне левой стопы (через три месяца после ангиопластики): лежа — 19 mmHg, сидя — 20 mmHg (возможно занижение показателя вследствие отека стопы). По совокупности клинических данных, состояния раны и результатов инструментального обследования было сделано заключение, что явления критической ишемии устранены.
Применение индивидуальной разгрузочной повязки (Total Contact Cast)
Пациент был выписан для амбулаторного лечения, которое включало:
- ежедневные перевязки с промыванием раны раствором диоксидина, фурацилина, наложением атравматической повязки (Atrauman, Branolind);
- регулярное удаление гиперкератоза с краев раны;
- разгрузку пораженной конечности (костыли);
- компенсацию углеводного обмена (инсулинотерапия).
Признаков ишемии конечности не наблюдалось, рана заполнилась полноценной грануляционной тканью (см. рисунок 2), но скорость сокращения размеров раны оказалась ниже расчетной (см. рисунок 3).
Известно, что скорость заживления соответствует расчетной при отсутствии значимой ишемии, инфекции и механической нагрузки на рану. Учитывая, что разгрузка конечности с применением костылей не является оптимальной, было решено изготовить иммобилизирующую разгрузочную повязку.
Эквивалентный радиус раны рассчитывается как (d1+d2)/4, где d1 и d2 — соответственно максимальный и перпендикулярный ему минимальный диаметр раны.
Расчетная скорость заживления (черная линия) определяется по формуле Cavanagh: r = -0.74 + 1.04*r0 — 0.1*t — 0.012*r0*t, где r — эквивалентный радиус раны в данный момент, r0 — исходный эквивалентный радиус раны, а t — время с начала лечения (дни) (Cavanagh, 2001).
Реальные размеры раны наносились на график (красная линия) при каждом осмотре пациента (точка «0» — 1 месяц после баллонной ангиопластики). Из графика видно, что после изготовления ИРП скорость заживления (угол наклона графика) значительно выросла и достигла расчетной.
При применении этого метода разгрузки рана начала затягиваться гораздо быстрее, и к 10.09.03 было достигнуто заживление язвы (см. рисунок 4).
Основными методами реваскуляризации нижних конечностей являются шунтирующие операции и чрескожная транслюминальная баллонная ангиопластика (ЧТБА). Зачастую ЧТБА считают недостаточно эффективной и предлагают не использовать у пациентов с СД. Известно, что долговременный эффект шунтирования выше, чем у баллонной ангиопластики, причем у больных с СД эта разница выражена сильнее (Dyet, 2000). Но в критических ситуациях (язвенные дефекты, критическая ишемия) ангиопластика представляет собой малоинвазивный метод, позволяющий стабилизировать ситуацию и избежать ампутации, что зачастую более важно, чем отдаленные результаты вмешательства. Это так называемая limb-saving angioplasty — ангиопластика для спасения конечности.
История болезни, представленная выше, демонстрирует также, как важна постоянная оценка эффективности проводимого лечения (в нашем случае — сопоставление динамики размеров язвы с результатами расчета по формуле Cavanagh). Если эффект от лечения недостаточен, необходимо выявить причину, по которой это происходит. В нашем случае отсутствие оптимального режима разгрузки оказалось достаточной причиной для замедленного заживления раны, и эта проблема могла быть решена только с помощью нового метода — иммобилизирующей разгрузочной повязки. Следует особенно отметить, что для приближения к «идеальной» скорости заживления не потребовалось использования ни «стимуляторов заживления» (солкосерил, актовегин, метилурацил и т. п.), ни «сосудистых» средств. Эти препараты широко применяются, однако их эффективность в отсутствии необходимых условий для заживления (см. таблицу 1) крайне низка.
В настоящее время становятся доступными новые методы лечения СДС, внедрение которых в повседневную практику вполне возможно и крайне необходимо. Только адекватное комбинированное лечение позволяет достичь оптимальных результатов, особенно в сложных случаях, таких, как синдром диабетической стопы.
По вопросам литературы обращайтесь в редакцию
О. В. Удовиченко, кандидат медицинских наук
Г. Р. Галстян, кандидат медицинских наук
И. А. Ерошкин, кандидат медицинских наук
А. А. Ефимов, О. В. Носов
Ю. Г. Васильев, кандидат медицинских наук
Эндокринологический научный центр РАМН (Москва), 25-й Центральный военный клинический госпиталь РВСН (Одинцово)
Пациентка И., 45 лет, находилась на стационарном лечении во 2-ом эндокринологическом отделении с 18.07 по 15.08.2014 г. с диагнозом: Сахарный диабет I тип, тяжелого течения, компенсация. Диабетическая нефропатия, стадия протеинурии. Диабетическая полиангио- и нейропатия, сенсо-моторный тип. Синдром диабетической стопы, нейро-ишемическая форма. Ампутация 2-ого пальца правой стопы и 1-5 пальцев левой стопы. Состояние после аутодермопластики обширной трофической язвы задней поверхности правой голени от 26.05.2014 г. Рецидивная обширная гнойно-некротическая трофическая язва правой голени смешанного генеза. Длительно незаживающая послеоперационная рана задней поверхности правого бедра. Состояние после тиреоидэктомии в 1983 г. Послеоперационный гипотиреоз, медикаментозная субкомпенсация. Гипертоническая болезнь 2 ст., риск 4 ССО. Хроническая микроцитарная анемия средней степени тяжести. Неуточненная тромбоцитопения. Энцефалопатия смешанного генеза 2 ст. (сосудистая и диабетическая). Тотальный гемофтальм правого глаза.
Поступила в отделение с жалобами на общую слабость, сухость во рту, жажду, боль в правой голени, онемение, чувство жжения в обеих нижних конечностях, наличие незаживающих ран правой голени и бедра.
Пациентка страдает сахарным диабетом с 14 лет, наблюдается у эндокринолога. По поводу узлового зоба перенесла тиреоидэктомию. Получает L-тироксин по 150 мкг. Постоянно принимает инсулин. Уровень гликемии нестабильный 4-20 ммоль/л и более. В анамнезе операции по поводу диабетической гангрены пальцев обеих стоп в объеме экзартикуляции и аутодермопластика свободными расщепленными эпидермальными кожными лоскутами по поводу обширной хронической язвы правой голени смешанного генеза. Донорская зона – задняя поверхность правого бедра. В послеоперационном периоде возник рецидив раны голени, донорская рана бедра до конца не зажила. Выполнялись влажно-высыхающие повязки ран правой голени и бедра с водными растворами антисептиков на основе активного йода. Доставлена бригадой скорой медицинской помощи с клинической картиной обширной экссудирующей гнойно-некротической раны правой голени, признаками общей воспалительной реакции и жалобами, характерными для гипергликемии. Гликемия при поступлении 9,1 ммоль/л. Кетонурии нет.
Состояние при поступлении средней тяжести. Гипертермии не выявлено. Тремора пальцев рук нет. АД – 120/70 мм.рт.ст. В лабораторных анализах отмечается анемия средней степени 98 г/л. Гематокрит 30,3%. Лейкоциты 19,8 х 10 9 в л. Тромбоциты – 142 тыс. в мкл. Общий белок 81,1 г/л. Протеинурия – 0,3 г/л. Гликированный гемоглобин 7,5%. Показатели коагулограммы без особенностей. АЧТВ – 31,2 сек. МНО - 0,91.
Марлевые повязки обильно промокли фибринозно-гнойным отделяемым. Отмечался незначительный запах. После коррекции гликемии препаратами инсулина и некоторой стабилизации состояния пациентки в условиях специализированного кабинета «Диабетическая стопа» удалены влажно-высыхающие антисептические повязки с правой голени и бедра. При этом отмечен выраженный болевой синдром, потребовавший внутримышечного введения анальгетиков и дополнительного обильного увлажнения повязки антисептическими растворами.
Status localis: Правая голень и стопа отечны. Отсутствует 2-ой палец правой стопы. Послеоперационный рубец в области удаленного пальца без особенностей. Подкожные вены не расширены. На задней поверхности правой голени в средней трети имеется обширная гнойно-некротическая рана неправильной формы 20 х 20 х 0,5 см. Дном раны является некротически измененная поверхностная фасция, грануляции плоские стекловидные, покрыты фибрином, занимают не более 10% площади раны (Рис. 1а). Отмечается фибринозно-гнойное отделяемое в умеренном количестве с незначительным запахом. Явления перифокального воспаления не выражены. Кожа околораневой области истончена, с экзематозными изменениями, содержит следы использования красящих антисептиков. Флюктуации нет. Движения в крупных суставах правой нижней конечности не ограничены. Пульсация сосудов в правой паховой области отчетливая, в подколенной области не снижена, дистальнее определяется не отчетливо. Симптомы Хоманса и Мозеса отрицательные. На задней поверхности правого бедра имеется область послеоперационных рубцовых изменений 8,0 х 15,0 см. В проксимальной и центральной области данного плоского организующегося рубца имеются поверхностные раневые дефекты неправильной формы до 6,0 х 3,0 см, и 1,5 х 1,0 см., представленные плоскими стекловидными грануляциями (Рис. 1в). Экссудация практически отсутствует. Перифокального дерматита и воспалительных кожных изменений не выявлено.
При бактериологическом исследовании раны от 23.07.14 г. выявлена смешанная микрофлора, не чувствительная к большинству тестовых антибиотиков: Staphylococcus aureus (10 4 КОЕ/мл), Klebsiella pneumonia (10 5 КОЕ/мл), Enterococcus faecalis (10 4 КОЕ/мл).
При дуплексном сканировании артерий и вен нижних конечностей вено-венозных рефлюксов, варикозных изменений, и признаков венозного тромбоза в системе поверхностных и глубоких вен обеих нижних конечностей не выявлено. Стенотических изменений магистрального артериального русла нижних конечностей и гемодинамических нарушений также не выявлено. Плече-лодыжечный индекс составил 1,15.

Рис. 1 Внешний вид раны правой голени при поступлении (а) и на начальном этапе лечения гидроактивными повязками TenderWet ® active (б). Внешний вид ран правого бедра на 5-е сутки лечения (в).
Начата комплексная консервативная терапия, направленная на коррекцию основного заболевания и его осложнений. Назначен курс эмпирической и последующей комбинированной направленной системной антибактериальной терапии (Цефтриаксон в/м с переходом на Инванз + Эдицин по результатам бак. посева) с учетом клинически значимого уровня микробной обсемененности трофической язвы смешанной микрофлорой и спектра ее чувствительности к тестовым антибактериальным препаратам.
С учетом хронического характера течения раневого процесса обширной гнойно-некротической язвы правой голени, начата местная монотерапия раны голени повязками TenderWet ® active. Ведение ран бедра с учетом локального статуса и сухости раневого ложа начато под повязкой Hydrosorb ® , размер которой позволял надежно укрывать обе раны бедра.

Рис.2 Дальнейшая динамика заживления ран во влажной среде под повязками TenderWet ® active (а,б) и Hydrosorb ® (в)
Выбор местной терапии основной раны, локализованной на правой голени, был обусловлен основными свойствами и клинической эффективностью повязок TenderWet ® active, активно функционирующих благодаря свойствам суперабсорбирующего полимера (САП) - продолжительному выделению раствора Рингера и одновременной абсорбции раневого отделяемого. При этом клинически отмечается активная регидратация и отторжение некротических масс (рис. 1б). Также снижается уровень микробной обсемененности раны и концентрация матриксных металлопротеаз (ММП), предотвращается дальнейшее разрушение экстрацеллюлярного матрикса. В результате продолжительного промывания раневого ложа и абсорбции раневого детрита отмечается активация местного иммунитета, сохраняется высокая активность факторов роста, активируется воспаление, вследствие чего стимулируется ангиогенез и дальнейшая регенерация.
Повязка Hydrosorb ® также является гидроактивной и предназначена для лечения ран во влажной среде. Она обладает незначительными сорбционными свойствами. Однако ее контактный гелевый слой содержит 60% воды, способной длительно увлажнять раневую поверхность. Это позволяет, не удаляя повязки до 7 дней защищать раневое ложе от пересыхания, поддерживать оптимальную концентрацию факторов роста и создавать оптимальные условия для миграции эпителиоцитов и эпителизации раневого дефекта.
От применения эластической компрессии при лечении раны правой голени было решено отказаться в связи с наличием противопоказаний.
Через 3 недели стационарного лечения язвенный дефект правой голени очистился от некротических тканей и принял характер гранулирующей раны. Экссудация была умеренной по интенсивности и носила сукровичный характер (рис. 2 а,б). Раны бедра начали активно гранулировать, сокращаться в размерах, появились признаки краевой эпителизации (рис. 2 в).
При повторном бактериологическом исследовании ран от 07.08.14 г. роста микрофлоры в клинически значимом количестве не выявлено (рост менее 10 3 КОЕ/мл).

Рис. 3 Заживление раны голени во влажной среде под повязками HydroTac ® . Вид повязок на ране непосредственно после перевязки (а), после удаления повязок (б), после туалета раны (в).
Болевой синдром полностью отсутствовал во всех ранах, как в покое, так и при смене повязки. Изменений со стороны окружающей кожи не выявлено. Было решено продолжить местное лечение с использованием губчатой повязки HydroTac ® , защищенной гидроактивным гелевым слоем, покрывающем 50% поверхности высоко гидрофильной губки (рис. 3а). Такая конструкция позволяет в полной мере реализовать как высокие сорбционные, так и активные увлажняющие свойства до 5 суток. Способность поддерживать оптимальный гидробаланс раневого ложа позволяет продолжать стимуляцию заживления хронических гранулирующих ран вплоть до полной их эпителизации. При этом, благодаря механизму вертикальной абсорбции и влагопроводящим свойствам, окружающая рану кожа надежно защищается от мацерации (рис. 3 б,в).

Рис.4 Внешний вид ран правой голени (а) и правого бедра (б,в) перед выпиской из стационара.
Еще через неделю лечения отмечена выраженная положительная динамика течения раневого процесса обеих ран. При лечении гидроактивными губчатыми повязками HydroTac ® и частоте перевязок дважды в неделю удалось поддержать прежние темпы заживления раны правой голени (рис. 4а), а самофиксирующаяся повязка Hydrosorb ® comfort (рис. 4б) позволила добиться сокращения суммарной площади ран бедра более чем в два раза и активной эпителизации язвенной поверхности (рис. 4в).
Таким образом, использование метода лечения ран во влажной среде и, в соответствии с этим, целенаправленное и последовательное использование гидроактивных повязок TenderWet ® active, HydroTac ® и Hydrosorb ® (comfort) позволило подготовить к пластическому закрытию обширную язву правой голени смешанного генеза в условиях специализированного кабинета «Диабетическая стопа». Кроме того, это позволило добиться перевода в стадию эпителизации раны правого бедра, полное закрытие которой позволит при необходимости использовать данную область для повторного взятия свободных кожных трансплантатов. При этом, как показало данное клиническое наблюдение, лечение пациентов, длительно страдающих сахарным диабетом I типа и имеющих выраженную соматическую полиорганную отягощенность, как с малыми, так и обширными ранами может успешно осуществляться на базе специализированного кабинета «Диабетическая стопа» в ходе коррекции основной соматической патологии. Применение современных гидроактивных повязок позволяет достаточно надежно контролировать течение раневого процесса, препятствовать вторичному микробному обсеменению раны, уменьшить количество и болезненность перевязок и, тем самым, способствовать улучшению качества жизни пациентов с сахарным диабетом, имеющих хронические раны.
Хроническая рана – длительно заживающее или сложное повреждение мягких тканей, часто сопровождающееся заражением. Обычно, во время восстановления, пациент испытывает боль, дискомфорт, психологический стресс.
Если рана не заживает за 8 недель, тогда она считается хронической
Основные виды хронических ран
- Синдром диабетической стопы (СДС) – совокупность анатомо-функциональных изменений, развивающихся на фоне сахарного диабета, увеличивающих риск получения травмы и инфицирования мягких тканей стопы. По данным всемирной организации здравоохранения, риск развития СДС у диабетиков со «стажем» 5-10 лет составляет около 15%. У диабетиков со «стажем» более 15 лет он возрастает до 90%.
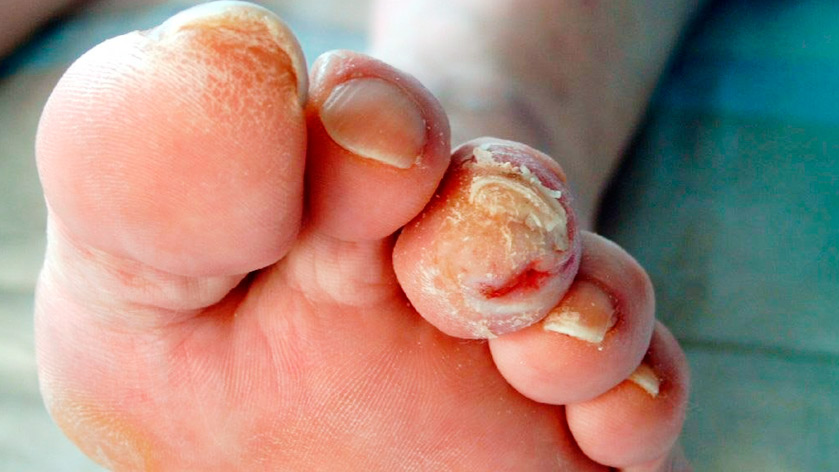
- Профилактика: защита ступней от травм, комплексный уход за ногами и ногтями, ношение обуви для диабетиков.
- Трофические язвы – осложнения при венозной недостаточности, вызванной изменениями из-за тромбофлебита или варикоза глубоких вен. Плохое кровообращение и кровоснабжение ног приводит к венозному застою, а он – к образованию плохо заживающих язв на лодыжках или голенях.
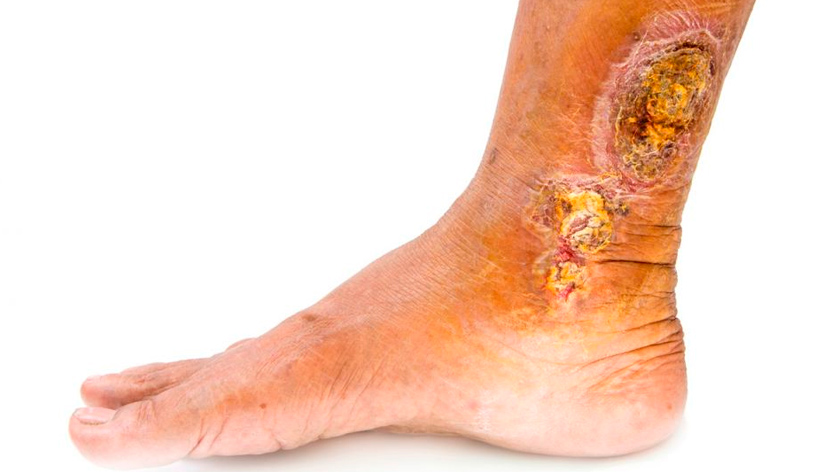
- Симптомы – отеки, нарушение пигментации кожи (покраснение или бледность), экзема, ощущение, что ноги распирает от давления (чаще к вечеру).
- Профилактика: своевременное лечение основного заболевания, ношения эластичных колготок, обработка кожи антисептическими и заживляющими средствами.
Пролежни – некроз (омертвение) тканей из-за давления и нарушения местного кровообращения. Часто образуются у пациентов с ограниченной подвижностью или полностью парализованных. Способствуют пролежням курение, избыточный или недостаточный вес, расстройства нервной и иммунной систем, недостаток гигиены. Первый тревожный признак – покраснение кожи.
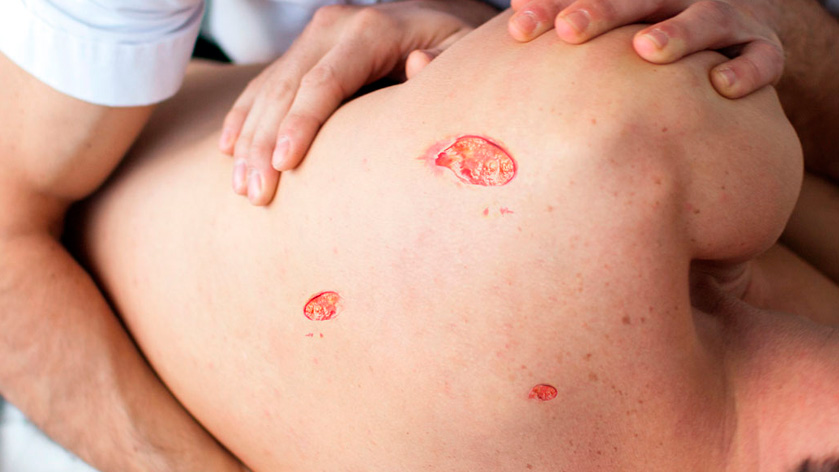
Профилактика: регулярная смена положения тела, обязательное использование противопролежневого матраса, использование специализированных средств ухода за кожей, сбалансированное питание.
Как вылечить хроническую рану?
Но что делать, если профилактика не помогла? Лечение долго незаживающих ран зависит от их вида, состояния больного и основного заболевания. Главное выявить первопричину образовавшихся патологий, чтобы предотвратить ухудшение состояния.
Лечение синдрома диабетической стопы:
- Прием назначенных врачом антибиотиков против инфекции, обработка и очищение ран самим доктором.
- Отказ от вредных привычек и снижение нагрузки на стопу.
- Подбор обуви и носков по рекомендации врача, их регулярная смена.
- Продолжение терапии дома: очищение раны, отслеживание выделений и защита от попаданий в нее инфекции.
Лечение трофических язв:
- Консервативная терапия – прием препаратов для устранения симптомов трофического поражения: антибиотики, флеботоники, антиагреганты, а также мази для обработки кожи (Солкосерил, Актовериг, Токоферол).
- Обработка пострадавших тканей мазью, содержащей антисептик, обезболивающий препарат или ферменты, ускоряющие заживление (Левомеколь, Левосин, Куриозин). Используются с компрессами.
- Хирургия – после заживания язв, врач восстанавливает кровоток посредством шунтирования и флебэктомии.
Лечение пролежней:
- Восстановление кровообращения с использованием антипролежневых кругов, противопролежневых матрасов, подушек.
- Очищение поврежденного участка от некротизированных тканей. При необходимости врач назначает антибиотики, чтобы предотвратить инфицирование. Также возможно хирургическое удаление некротических масс.
- Процедуры для заживления пролежня – регулярные перевязки с применением ранозаживляющих препаратов.
Средства и повязки для лечения хронических ран
Курс терапии подбирает лечащий врач, не стоит заниматься самолечением – это может привести к ухудшению ситуации.
Гели и растворы для промывания и очищения
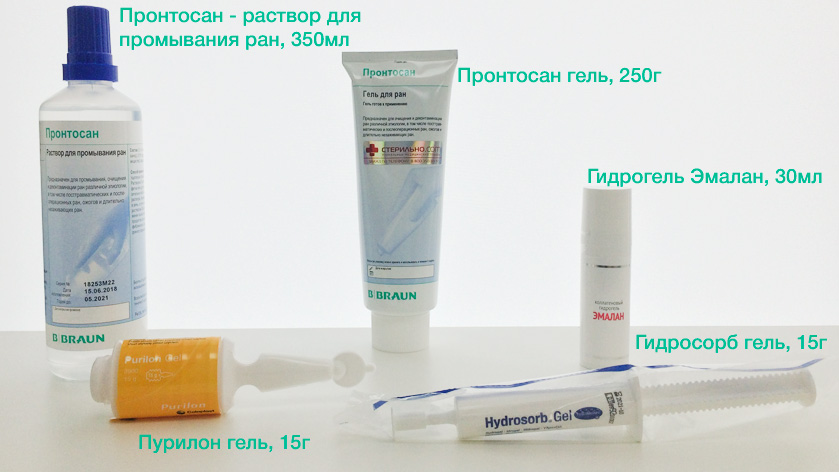
- Гели заполняют подкожные карманы и полости, оказывая противомикробное действие (Пронтосан гель), очищают от некротических масс (Аскина гель, Гидросорб гель), формируют оптимальную среду для заживления (Пурилон гель), работают как противовоспалительное антимикробное средство (коллагеновый гидрогель Эмалан). подойдет для профилактики инфекций, очищения и увлажнения раны, поможет в регенерации тканей, подавлении патогенной микрофлоры.
Гель для ран Пронтосан
Prontosan Wound Gel - для обработки и увлажнения контаминированных ран любого генеза
Тампонада и альгинатные повязки
- Специальная серия повязок, которые применяются во время лечения глубоких или инфицированных ран. Они создают оптимальную ранозаживляющую среду, ускоряющую процесс восстановления поврежденных тканей. К альгинатным повязкам относятся линейки Биатен Альгинат, Сорбалгон, Аскина сорб или Альгипор-М. К тампонадам – Гидроклин плюс кавити, ПемаФом кавити, Аскина Фоам кавити.
К особенностям альгинатных повязок относится их свойство превращаться в гель при взаимодействии с раневым экссудатом, который равномерно заполняет всю полость раны. Таким образом, в ней размножаются раневые клетки, останавливается развитие бактерий, начинается активный процесс заживления.
Повязки на рану
-
Есть много разных видов повязок, которые очень эффективны при лечении долго незаживающих ран, например:
-
– содержат высокую концентрацию активного вещества (Бранолинд Н с перуанским бальзамом, Гидротюль). – интерактивная терапии во влажной среде. С их помощью восстановление проходит вдвое быстрее (Гидроколл, Комфил плюс, Аскина Гидро). – обеспечивают оптимальную влажную среду в ране. Абсорбируют экссудат, стимулируют эпителизацию (Гидротак Транспарент, Гелиос). – эффективное лечение ран любой сложности (Протеокст-ТМ, Гидроклин плюс, Аскина Фоам, Аскина Калгитроль АГ) – применяются на сухих неинфицированных или уже заживающих ранах (Гидрофильм, Аскина дерм)
Повязки делятся на самоклеящиеся и несамоклеящиеся. Если в первом варианте, кроме раневого покрытия ничего больше ненужно, то во втором вам понадобятся фиксирующие материалы:
Пациентам с сахарным диабетом подойдут только неадгезивные повязки, которые нужно дополнительно фиксировать.
Пленочные, губчатые, гидроколлоидные, альгинатные. Рассказываем, какие виды повязок бывают и для чего они нужны
Время чтения: 7 мин.
Знаете ли вы, что первую специализированную повязку взамен обычной марлевой салфетки изобрели только в середине ХХ века? Чуть позже ученые доказали, что лечить хронические раны можно только путем сохранения влажной среды. Раньше их наоборот, старались «подсушить», но это не приводило к заживлению — раны оставались в сухом замершем виде.
Влажная среда дает ране возможность отторгнуть отмершие ткани и начать процесс заживления. Именно принцип сохранения влажной среды используется для разработки современных повязок.
Сегодня в аптеках можно увидеть огромное многообразие повязок. Мы поможем вам в них разобраться, вы узнаете их основные характеристики и сможете понимать назначение любой повязки независимо от ее торгового наименования.
Пленочные повязки
Названы так потому, что похожи на пленку или «вторую кожу» — их иногда так и называют. Состоят из тонкого листка полимера, покрытого с одной стороны полиакрилатным клеем.
- защиты мест на теле, которые подвергаются трению. Можно использовать при первой стадии пролежней, когда еще нет повреждения кожи, но есть покраснение или побеление и мы понимаем, что именно это место сдавливается.
- как крепеж для повязок, которые не имеют клеевого слоя;
- как крепление катетеров и других медицинских приспособлений, а также для изоляции места прокола кожи;
- закрытия свежих татуировок.
Из этой повязки делают небольшие пластыри с подушечкой, для маленьких бытовых ран
Такие повязки хоть и «дышат», но влагонепроницаемы.
Пленочные повязки имеют в составе клей, на который у некоторых пациентов может быть аллергия.
Пленочные повязки бывают в рулонах, что позволяет использовать их как крепление других повязок. Но они достаточно дороги, поэтому дешевле крепить повязку пластырями на нетканой основе
Торговые наименования:
- Suprasorb F
- Hydrofilm
- Tegaderm Diamond Film
- Medisorb F
- МЕДИТЕК

Пластыри для закрепления повязок
Не все специализированные повязки имеют по краю клеевой слой. Чтобы полностью закрыть повязкой большую рану, можно использовать рулонные пластыри из нетканого материала.


Правила использования противопролежневого матраса Какие противопролежневые матрасы бывают, как добиться эффекта от использования противопролежневых матрасов
Мазевые сетчатые повязки
Сетчатые повязки представляют собой сетку различной толщины, покрытую мазями с различным действием. Такие повязки не впитывают в себя экссудат (жидкость, которая выделяется из тканей), но могут отлично сохранить влажную среду. Это не дает ране высохнуть, защищает ее от прилипания. Повязки могут использоваться как самостоятельно, так и в комплекте с другими перевязочными средствами, например с простыми марлевыми повязками.
В этом случае на дно раны можно положить сетчатую повязку, а для впитывания отделяемого сверху использовать марлевые или другие повязки.
Чаще всего мазевые сетчатые повязки используют для лечения поверхностных ровных ран и пролежней 2 степени.








Гидроколлоидные повязки
- Granuflex;
- DuoDerm;
- Suprasorb H;
- Hydrocoll;
- Hydrocoll Sacral;
- Tegaderm Hydrocolloid;
- Comfeel Plus.
Основа покрытия гидроколлоидных повязок состоит из микрогранул натриевой соли, пектина и желатина. Такие повязки начали использовать в начале 80-х годов и они до сих пор одни из самых популярных.
Повязка может впитывать в себя небольшое количество отделяемого из раны, хорошо сохраняет влажную среду и преобразует лишнюю влагу в гель.
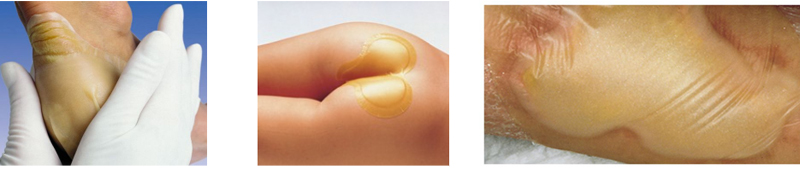
Превращаясь в гель, гидроколлоид приобретает характерный, не очень приятный запах и желтый цвет, который можно принять за гной. Поэтому такую повязку не следует применять на инфицированные, воспаленные раны и раны с большим количеством отделяемого. Она просто не справится с таким объемом жидкости и бактерий и быстро расплавится. А вот для поверхностных неглубоких ран с небольшим количеством отделяемого гидроколлоидные повязки прекрасно подойдут.
Некоторые повязки делают специальной формы чтобы удобнее было наклеивать на некоторые места образования пролежней (крестец, локти, колени и др.).
Средства по уходу за кожей больного человека: как выбрать? Помогаем разобраться в многообразии пенок, сухих шампуней, кремов и лосьонов для гигиены, в том числе в особых случаях - при пролежнях, установленной стоме, недержании мочи и кала
Губчатые повязки
Губчатые повязки сделаны из пенистого материала полиуретана с крупными порами. Они могут быстро впитать в себя большое количество отделяемого и удержать его в себе, что позволяет уменьшить раздражение тканей вокруг раны. Губчатые повязки бывают с клеевым краем (адгезивные) — они сами прилипают к телу и не требуют дополнительной фиксации пластырем. И не адгезивные — их надо дополнительно крепить пластырем или фиксирующей повязкой.
Применяется для неинфицировнных ран. При наличии воспаления и инфекции к ним добавляют повязки или мази с антибиотиком, антисептиком или на основе серебра. Сверху такие повязки покрыты паропроницаемым слоем, что позволяет ране «дышать», но защищает ее от внешнего воздействия.
Многие повязки дополнительно имеют раневое покрытие с силиконом или гидрогелем. Это нужно, чтобы они не прилипали к ране и лучше удерживали влагу.
- Coloplast Неадгезивные губчатые повязки с серебром Biatain®Ag
- Coloplast Адгезивные губчатые повязки Biatain® на пятку

- Самоклеящаяся губчатая повязка с гидрогелевым покрытием HydroTac Сomfort
- Повязка адгезивная Suprasorb P Silicone
- Повязка губчатая Mepilex Ag с серебром антибактериальная

- Повязка Permafoam comfort губчатая самоклеющаяся

- Askina Transorbent (стерильная губчатая повязка с гидрогелевым слоем)

Альгинатные повязки
Эти повязки производят из водорослей и по структуре они похожи на стекловату. В составе повязки имеют кальция или натрия альгинат, который при соприкосновении с жидкостью превращается в гель.
Альгинаты — природные полисахариды. Основной источник альгинатов в природе — морские водоросли рода ламинарий, где они содержатся в виде солей альгиновой кислоты, преимущественно альгината натрия.
Эти повязки подходят для закладывания в глубокие раны и карманы. Они отлично впитывают в себя большое количество жидкости и бактерий. В виде геля прекрасно справляются с размачиванием некрозов, фибрина и корками отмершей ткани. Именно поэтому такие повязки применяют для лечения пролежней и хронических ран 3-4 степени.
Опрелости и пролежни: как лечить на разных стадиях В каких местах образуются пролежни, а в каких опрелости, как их лечить в зависимости от стадии
Сейчас такие повязки делают с армированием. Это нужно, чтобы частички альгината не распадались и не оставались в ране. При использовании неармированной повязки рану можно промыть и смыть частички альгината. Альгинат не всасывается и быстро смывается физраствором.
Альгинатную повязку надо закреплять сверху другой повязкой. Это может быть пленочная повязка, гидрогелевая или губчатая. Также альгинатную повязку можно покрыть салфетками и закрепить самоклеящимся бинтом.
Если вы используете альгинатную повязку на очень влажную рану, но ее можно использовать в сухом виде. Если же рана сухая и покрыта некрозом, то альгинат предварительно смачивают физиологическим раствором. Это нужно для восстановления в ране влажной среды.


Гидроактивные повязки (повязки, активируемые растворами)
Покрытие этих повязок состоит из волокон натриевой соли и карбоксиметилцеллюлозы, которые при контакте с раневым секретом превращаются в прозрачный гель. Он создает на поверхности раны влажную среду и не прилипает к ране.

HydroClean plus — повязки с активным раствором Рингера
Повязка внутри содержит гель, впитавший раствор Рингера. Раствор Рингера — это солевой раствор, который «вытягивает» из раны отделяемое и гной. Она впитывает в себя экссудат, а раствор Рингера промывает рану. Отлично работает на сухих ранах с некрозами. Очищает раны с гноем и содержащие омертвевшие ткани.

HydroClean plus. Фото: prom.ua
Гидрогелевые повязки
Прозрачные гидрогелевые повязки обеспечивают продолжительное увлажнение раны благодаря высокому, около 60%, содержанию воды. Используют такие повязки для увлажнения ровных, сухих, неинфицированных ран с небольшим отделяемым.
Гидрогель производят еще и в виде тюбика или шприца, из которого удобно выдавливать его в глубокие раны и карманы. Он заполняет рану, снабжает ее жидкостью, не дает высохнуть и отторгает отмершие ткани. Такой гель при перевязке можно легко смыть физраствором. Он может оставаться в ране до 4 дней. Гель используется только в тех ранах, где есть некроз и фибрин — черные и желтые сухие корки и пленки. На обычные чистые раны его не кладут, так как он сильно размягчает ткани, а в случае чистой раны это не нужно.

- Гидросорб Комфорт / Hydrosorb Comfort — самоклеющаяся гидрогелевая повязка.







Абсорбирующие повязки
- CARBONET (Карбонет) — абсорбирующая дезодорирующая неадгезивная повязка с активированным углем


Повязка впитывающая Mesorb. Фото: ukrmedshop.ua

Комбинированная повязка состоит из губчатого слоя, альгината и серебра. Хорошо впитывает экссудат, уменьшает запах, сохраняет влажную среду. Используется на инфицированных ранах, некрозах.

Пролежни на голове: профилактика и лечение Врачи Самарского хосписа рассказывают, как не допустить пролежней на голове у тяжелобольного человека и что делать если они появились
Пожалуйста помните, что, используя современные перевязочные средства для лечения пролежней, вы не решаете проблему. Пролежни могут успешно лечиться только, когда мы убираем причину их возникновения — долгое воздействие на ткани тела, когда человек лежит в одной позе более двух часов. Без постоянной смены позы и правильного позиционирования ни одна повязка не поможет вылечить пролежни.
Вам может быть интересно:
Варикоз: причины, осложнения, лечение. Как проявляется варикоз и что будет, если его не лечить.
Профилактика и лечение пролежней у детей. Чтобы у тяжелобольных детей не возникало пролежней, нужно соблюдать те же правила ухода, что и для взрослых. Но есть ряд особенностей.
Правила использования противопролежневого матраса. Какие противопролежневые матрасы бывают, как добиться эффекта от использования противопролежневых матрасов.
Диабетическая стопа: как вовремя заметить, лечить и не допустить ампутации. Как не допустить этого опасного осложнения диабета, как его лечить, как правильно подбирать обувь и ухаживать за стопами.
У 35% всех больных сахарным диабетом в той или иной степени выраженности наблюдается синдром диабетической стопы (СДС). Это патологическое состояние, вызываемое поражением периферических нервов, сосудов и, как следствие, мягких тканей, а затем и костей стопы. Проявляется острыми и хроническими язвами, поражением костей и суставов, на более поздних стадиях – гнойно-некротическими процессами. В запущенных случаях развивается гангрена, что приводит к ампутации стопы.
СДС требует комплексной терапии, тактика лечения в данном случае будет такова:
- Компенсация углеводного обмена.
- Системная антибиотикотерапия при нейропатически-инфицированной форме заболевания.
- При ишемической форме заболевания – ангиотерапия с систематической оценкой состояния кровотока.
- Полная разгрузка стопы.
- Ношение специальной ортопедической обуви.
- Подбор специализированных атравматических перевязочных материалов.
- Местная обработка ран с обязательным удалением участков гиперкератоза.
Соблюдение данных принципов позволяет достичь хороших результатов в консервативной терапии синдрома диабетической стопы, а конкретно – в лечении ран, в том числе и хронических, разной этиологии.
Местное лечение ран, а, как правило, при сахарном диабете раны быстро переходят в хроническую форму, заключается в следующем:
- Постоянное очищение раневой поверхности.
- Контроль количества и качества экссудата.
- Поддержание нормального баланса микрофлоры.
Аутолитическое очищение раны. В той или иной степени аутолиз происходит в любой ране. Это очень избирательный процесс с участием макрофагов и эндогенных протеолитических (катализирующих гидролиз пептидных связей в белках) ферментов, которые вызывают размягчение некротизированных структур и самопроизвольное отделение их от здоровых тканей. Влажные повязки Hydrosorb и Hydrocoll (гидрогели и гидроколлоиды) способны насыщать фагоцитарными клетками раневую среду, а также создавать необходимые условия для размягчения струпа и перехода в фазу грануляции раны. Если аутолитическое очищение не произошло в первые 72 часа, следует избрать другой способ очищения раны.
Ферментативное очищение. В данном случае аутолиз происходит под воздействием эндогенных ферментов: коллагеназы, эластазы, кислой гидролазы, мие-лопероксидазы, а также ферментов лизосом.
Хирургическая обработка раны. Является наиболее эффективным и быстрым способом удаления некротизированных тканей. Иссечение краев раны позволяет удалить старые и стареющие клетки, а также уменьшить бактериальное обсеменение здоровых тканей. Хирургическое вмешательство дает возможность преобразовать хроническую рану в острую в пределах зоны поражения. Как правило, хирургическая обработка показана для обширных ран с глубоким инфицированием либо при сепсисе. Хирургическая обработка необходима и при лечении нейропатических диабетических язв с гиперкератозными краями.
Механическая обработка ран. Наиболее распространенный метод обработки. Очень хорошие результаты дает использование современных увлажняющих повязок TenderWet, которые не только интенсивно увлажняют рану, но и способствуют физическому удалению из раны детрита (омертвевших тканей).
Читайте также:

