Рубцы застарелые от ожогов чем лечить у 7 летней девочки
Обновлено: 01.05.2024
Авторы: Филиппова О.В. 1 , Афоничев К.А. 2
1 ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет), Москва, Россия
2 ФГБУ «НМИЦ детской травматологии и ортопедии им. Г.И. Турнера» Минздрава России, Санкт-Петербург, Россия
Введение: реабилитация пациентов после ожогов дистальных отделов конечностей — это наиболее трудоемкий процесс из-за большого количества мелких суставов и высокой функциональной нагрузки. В периоды скачков роста риск быстрого прогрессирования деформации особенно высок: интенсивный рост в условиях рубцового поражения может приводить к развитию вывихов в суставах и даже искривлению костей. Необходимым условием адекватного лечения является регулярное диспансерное наблюдение.
Цель исследования: на основании клинико-анамнестических данных проанализировать частоту и сроки развития деформаций стоп у детей различных возрастных групп и фактический объем реабилитационных мероприятий.
Материал и методы: проанализированы анамнестические данные, клиническая картина и данные рентгенологического исследования у 65 детей с деформациями стоп, пролеченных в клинике последствий травм ФГБУ «НМИЦ детской травматологии и ортопедии имени Г.И. Турнера» Минздрава России за период с 2015 по 2019 г. Все пациенты были распределены по возрастным группам.
Результаты исследования: анализ анамнестических данных выявил недостаточный объем профилактических реабилитационных мероприятий после восстановления кожного покрова. Объем консервативного лечения у половины пациентов включал кремы и гели с противорубцовым эффектом и в некоторых случаях — назначение компрессионной одежды. Наибольшая частота развития рубцовых деформаций, нуждающихся в хирургической коррекции, выявлена у детей дошкольного и младшего школьного возраста, что совпадает с периодами ускоренного роста (первое и второе вытяжение). У детей дошкольного возраста рубцовые деформации развиваются достоверно чаще в наиболее ранние сроки (до 2 лет после эпителизации).
Заключение: реабилитация детей — ожоговых реконвалесцентов продолжается до окончания роста ребенка и включает в себя взаимодополняющие методы хирургического и консервативного лечения как в стационаре, так и в условиях амбулатории.
Ключевые слова: ожог, рубцовые деформации, деформации стоп, диспансеризация детей с последствиями ожогов, профилактика рубцов.
O.V. Filippova, K.A. Afonichev
G.I. Turner National Medical Research Center for Сhildren’s Orthopedics and Trauma Surgery, Pushkin, St. Petersburg, Russian Federation
Background: rehabilitation after burns of the distal limbs is a challenging process due to many small joints and heavy functional load. During active growth periods, the risk of rapid progression of deformities is particularly high as intensive growth under scarring may result in sprains and even bone angulation. Regular monitoring is a prerequisite for adequate treatment.
Aim: to analyze the rate and terms of the development of foot deformities in children of various ages and the actual amount of rehabilitation measures based on clinical anamnestic data.
Patients and Methods: anamnestic data, clinical presentations, and X-ray exams of 65 children with foot deformities who were managed in the G.I. Turner National Medical Research Center for Children’s Orthopedics and Trauma Surgery in 2015–2019 were analyzed. All children were distributed across age groups.
Results: the analysis of anamnestic data revealed an inadequate amount of preventive rehabilitation measures after skin integrity recovery. In half of the patients, conservative therapy included anti-scarring creams and gels and, occasionally, compression clothing. The highest rate of scar deformities requiring surgery was reported in preschool and early school children (these are the ages of rapid growth). In preschool children, scar deformities are significantly m ore common in the earliest period (up to 2 years after epithelization).
Conclusion: rehabilitation of children after burns should be continued until a child stops growing. These measures should include complementary surgical and conservative treatment in both in-patient and out-patient departments.
Keywords: burn, scar deformities, foot deformities, check-up of children after burns, prevention of scarring.
Актуальность
Как известно, дети с рубцовыми последствиями ожогов нуждаются в длительном наблюдении и регулярной диспансеризации, зачастую до окончания роста скелета [1].
Реабилитация пациентов после ожогов дистальных отделов конечностей — это наиболее трудоемкий процесс из-за большого количества мелких суставов и высокой функциональной нагрузки в данной анатомической области [2–4].
T.N. Pham et al. [5] отмечают, что около 45% пациентов с ожогами дистальных отделов конечностей выписывались из стационара с контрактурами различной степени выраженности, в 14% случаях это были тяжелые контрактуры.
В отличие от взрослых, у детей рубцовые деформации прогрессируют в процессе роста скелета и могут рецидивировать даже при своевременно проведенной реконструктивной операции [6–8]. В периоды скачков роста риск быстрого прогрессирования деформации особенно высок: интенсивный рост в условиях рубцового поражения может приводить к развитию вывихов в суставах и даже искривлению костей [9–11].
Вследствие интенсивного роста скелета в условиях рубцовой тяги у пациентов детского возраста возникает необходимость в дополнительных корригирующих операциях по мере роста [12–14]. Своевременное направление детей на хирургическое лечение и полный объем профилактических мероприятий в послеоперационном периоде и на последующих этапах реабилитации может обеспечить только адекватное взаимодействие амбулаторного и стационарного звеньев [1].
Значение консервативной профилактической терапии сложно переоценить. Как известно, консервативная терапия включает в себя комплекс мероприятий, направленных на профилактику развития контрактур после ожогов, оптимизацию функциональных и эстетических результатов [15]. Она включает в себя применение компрессионной одежды, лечебную физкультуру, лечебные укладки, назначение противовоспалительных, десенсибилизирующих и ферментативных препаратов, способствующих размягчению рубцовой ткани [16, 17]. Необходимым условием адекватного лечения является регулярное диспансерное наблюдение [18].
Цель исследования: на основании клинико-анамнестических данных проанализировать частоту и сроки развития деформаций стоп у детей различных возрастных групп и фактический объем реабилитационных мероприятий.
Материал и методы
За период с 2015 по 2019 г. в клинике последствий травм ФГБУ «НМИЦ детской травматологии и ортопедии имени Г.И. Турнера» было обследовано и пролечено 65 детей с рубцовыми деформациями стоп.
Для осуществления поставленной цели анализировались анамнестические данные, клиническая картина, данные рентгенологического исследования.
Пациенты с деформациями стоп были распределены по возрастным группам в соответствии с отечественными разработками (Н.П. Гундобин, Л.С. Выготский) и рекомендациями ВОЗ.
На сегодняшний день выделяют следующие возрастные периоды, отражающие этапы роста и развития:
новорожденность (неонатальный период) — первые 4 нед. жизни;
грудной возраст (младенческий) — от 1 мес. до 1 года;
ранний возраст — от 1 года до 3 лет;
дошкольный возраст (первое детство) — от 3 до 7 лет;
младший школьный возраст (второе детство) — от 7 до 12 лет;
подростковый возраст: девочки — 12–15 лет, мальчики — 13–16 лет;
юность: девушки — 16–20 лет, юноши — 17 лет — 21 год.
Наиболее интенсивно ребенок растет на 1-м году жизни — прирост за год составляет около 25 см, а длина тела к концу 1-го года жизни достигает в среднем 75 см. В дальнейшем периоды интенсивного роста скелета распределены следующим образом:
период первого вытяжения (ускорения роста) приходится на возраст 4–6 лет у мальчиков и 6–7 лет у девочек;
период второго вытяжения (ускорения роста) приходится на возраст 13–16 лет у мальчиков и 10–12 лет у девочек.
Обработка полученных данных осуществлялась с помощью прикладных программ Excel, SPSS 17.0 и Statistica for Windows 6.0. Нормальность распределения выборки оценивали при помощи критерия Шапиро — Уилка. Все данные представлены в виде медианы с 25% и 75% квартилями.
Результаты исследования
По данным ФГБУ «НМИЦ детской травматологии и ортопедии имени Г.И. Турнера» Минздрава России за 2015–2019 гг., дистальные отделы конечностей занимают лидирующее положение в структуре рубцовых деформаций, требующих хирургического лечения (табл. 1), при этом на деформации стопы и голеностопного сустава приходится наибольшее число обращений пациентов, нуждающихся в хирургическом лечении, — 28,9%.
В таблице 2 представлена частота выявления различных вторичных деформаций стоп.
Как следует из таблицы 2, большинство детей с рубцовыми последствиями ожогов к моменту госпитализации для реконструктивного лечения имели вторичные деформации со стороны костно-суставного аппарата, которые развились на фоне рубцового процесса.
Распределение пациентов с деформациями дистальных отделов нижних конечностей по возрастным группам представлено в таблице 3. Наибольшая частота развития рубцовых деформаций, нуждающихся в хирургической коррекции, выявлена у детей дошкольного и младшего школьного возраста, что совпадает с периодами ускоренного роста (первое и второе вытяжение).
Как следует из таблицы 3, у детей дошкольного возраста рубцовые деформации развиваются достоверно чаще в наиболее ранние сроки (до 2 лет после эпителизации).
В таблице 4 на основании данных анамнеза и медицинской документации представлен объем консервативного профилактического лечения, полученного пациентами после выписки из ожоговых центров и отделений, поступившими в ФГБУ «НМИЦ детской травматологии и ортопедии имени Г.И. Турнера» Минздрава России. Некоторые пациенты проходили несколько консервативных мероприятий из указанных в таблице 4.
Анализ анамнестических данных выявил недостаточный объем профилактических реабилитационных мероприятий после восстановления кожного покрова. Объем консервативного лечения включал кремы и гели с противорубцовым эффектом и в некоторых случаях — назначение компрессионной одежды. Лечебная физкультура с разработкой движений в суставах была рекомендована и выполнялась под контролем родителей лишь в 12,3% случаев. Профилактическая иммобилизация и компрессионная терапия применялись лишь у 10,7% пациентов.
Необходимо отметить, что большое количество мелких суставов, относительно небольшой объем мягких тканей на тыльной поверхности стопы и поверхностное расположение функционально важных анатомических структур создают предпосылки для глубокого воздействия повреж-дающих агентов и раннего развития вторичных деформаций [19].
Согласно нашим данным контрактуры суставов пальцев стоп являются наиболее частым последствием ожоговой травмы и развиваются у детей дошкольного возраста (от 3 до 7 лет) в наиболее короткие сроки.
Все пациенты с послеожоговыми рубцами стоп на момент поступления имели вторичные деформации, развившиеся на фоне рубцового процесса, что свидетельствует о несвоевременном направлении детей на реконструктивное лечение. Вторичные деформации были представлены разгибательными и сгибательными контрактурами, которые в подавляющем большинстве случаев сочетались с вывихами в суставах.
Стопа является сегментом, несущим повышенную осевую механическую нагрузку. Постоянная нагрузка на деформированную стопу приводит к быстрому развитию вторичных патологических изменений с деформацией суставных поверхностей [10, 11]. Поэтому отсутствие реабилитационных мероприятий у детей с послеожоговыми рубцами стоп приводит к тяжелым последствиям.
В связи с перечисленными особенностями анатомического сегмента очевидна необходимость совершенствования диспансеризации и системы реабилитационных мероприятий для ожоговых реконвалесцентов детского возраста [2, 15, 16]. Ведущими факторами развития послеожоговых деформаций во всех случаях стали отсутствие динамического врачебного наблюдения и неосведомленность родителей.
Неукоснительное соблюдение принципов реабилитации детей с рубцовыми последствиями глубоких ожогов позволяет снизить количество вторичных деформаций не менее чем на 30%, сократить объем и количество реконструктивных операций [18].
Заключение
Очевидно, что реабилитация детей, перенесших ожоговую травму, должна продолжаться до окончания роста ребенка. Реабилитация включает диспансерное наблюдение, консервативное лечение и реконструктивное хирургическое лечение.
Целью оперативного лечения является максимально возможное восстановление формы и функции поврежденного анатомического сегмента или области.
Диспансерное наблюдение служит залогом гармоничного роста и развития ребенка и основывается на следующих принципах:
диспансерное наблюдение по месту жительства осуществляется ортопедом, который контролирует консервативное лечение, назначенное специализированным отделением, обеспечивает своевременное направление ребенка в профильное отделение для реконструктивной операции;
в течение первого года после ожога 3А степени дети должны наблюдаться не реже 1 раза в 3 мес., после ожога 3B–4-й степени (особенно функционально активных сегментов) — не реже 1 раза в месяц, далее, если нет выраженных изменений, ребенок наблюдается 1 раз в полгода.
Сведения об авторах:
Филиппова Ольга Васильевна — д.м.н., ведущий научный сотрудник отделения последствий травм и ревматоидного артрита ФГБУ «НМИЦ детской травматологии и ортопедии имени Г.И. Турнера» Минздрава России; 196603, Россия, г. Санкт-Петербург, г. Пушкин, ул. Парковая, д. 64–68; ORCID iD 0000-0002-1002-0959.
Афоничев Константин Александрович — д.м.н., руководитель отделения последствий травм и ревматоидного артрита ФГБУ «НМИЦ детской травматологии и ортопедии имени Г.И. Турнера» Минздрава России; 196603, Россия, г. Санкт-Петербург, г. Пушкин, ул. Парковая, д. 64–68; ORCID iD 0000-0002-6460-2567.
About the authors:
Olga V. Filippova — Doct. of Sci. (Med.), leading researcher of the Department of Injury Consequences & Rheumatoid Arthritis, G.I. Turner National Medical Research Center for Сhildren’s Orthopedics and Trauma Surgery; 64–68, Parkovaya str., Pushkin, St. Petersburg, 196603, Russian Federation; ORCID iD 0000-0002-1002-0959.
Konstantin A. Afonichev — Doct. of Sci. (Med.), Head of the Department of Injury Consequences & Rheumatoid Arthritis, G.I. Turner National Medical Research Center for Сhildren’s Orthopedics and Trauma Surgery; 64–68, Parkovaya str., Pushkin, St. Petersburg, 196603, Russian Federation; ORCID iD 0000-0002-6460-2567.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.

Резюме
Изучена клиническая эффективность ферментативного препарата Ферменкол при лечении послеожоговых рубцов у детей раннего возраста. В результате применения данного препарата отмечается снижение высоты и мобильности рубцовой ткани. Это биологически активное вещество является простым и легким в использовании. За все время наблюдения у детей раннего возраста не отмечалось аллергических реакций.
Ключевые слова: термический ожог, дети, ферментная терапия.
Abstract
The clinical efficacy of an enzyme drug Fermencol in post-burn scars treatment in infants was studied. The reduction of scar tissue height and mobility were observed as a result of this drug application. This biologically active substance is simple and easy to use. No allergic reactions were observed during study period in infants.
Keywords: thermal burns, children, enzyme therapy.
ВВЕДЕНИЕ
По данным Всемирной организации здравоохранения, ожоговая патология составляет около 30% всех травм и характеризуется высокими показателями летальности и инвалидности; 33% всех погибших составляют дети до 14 лет. В России за медицинской помощью по поводу ожогов ежегодно обращаются 75–77 тыс. детей [2], что составляет 33,5–38% от общего числа пострадавших от ожогов, а в Беларуси на долю детей приходится более 20% [4]. Однако отдаленные результаты лечения ожоговой раны напрямую зависят от своевременно начатого консервативного и хирургического лечения на этапе реабилитации [1], в которой нуждаются более 80% детей с последствиями ожоговой травмы.
Патологические рубцы – не только медицинская, но социальная проблема в современном мире, особенно в детском возрасте. У детей наиболее часто встречаются гипертрофические и келоидные рубцы.
Наиболее частой причиной возникновения данной патологии являются термические ожоги кожи. Особую группу риска ожоговых поражений составляют дети в возрасте от 2 до 4 лет [8]. Рост патологических рубцов у детей возможен до 1,5–2 лет от момента своего возникновения, но рост детского организма продолжается на протяжении длительного периода, что приводит и объясняет отставание рубцов в росте от нормальных тканей, часто вызывая развитие контрактур. Учитывая анатомо-физиологические особенности детского организма, такие как диспропорция роста рубцовой и неповрежденной кожи, а также рост детей, необходимо продолжительное динамическое наблюдение за формирующимся рубцом.
Для лечения рубцово-измененных тканей существует огромный арсенал лекарственных препаратов. В настоящее время применяются средства, обеспечивающие гидролиз коллагена и гликозаминогликанов в патологических тканях с последующим восстановлением нормального состава и структуры внеклеточного матрикса. Одним из препаратов, обладающим коллагенолитической активностью, является Ферменкол (Россия) [3]. Это природный комплекс из гепатопанкреаса камчатского краба, содержащий комплекс изоферментов коллагеназы с молекулярной массой от 23 до 36 кДа, а также гиалуроновую кислоту до отдельных фрагментов, вплоть до отдельных аминокислот. Применяется в 2 формах: гель и набор для электрофореза.

Оценить клиническую эффективность препарата Ферменкол в лечении послеожоговых рубцов у детей в возрасте до 3 лет.
МАТЕРИАЛЫ И МЕТОДЫ
В клинике детской хирургии на базе Гродненской областной детской клинической больницы было проведено обследование 25 пациентов в возрасте от 1 года до 2,5 лет. Пациенты были разделены на 2 группы:
- 1-я группа (контрольная, 10 человек) – основная, дети, которые не получали лечения после возникновения патологических рубцов;
- 2-я группа (15 человек) – дети, получавшие консервативное лечение препаратом Ферменкол (гель) 0,1 мг (0,01%) активного вещества (комплекс коллагенолитических протеаз) и один или два курса электрофореза с раствором Ферменкол на область гипертрофической ткани (спустя 1–1,5 мес. после ожоговой травмы).
Для лечения пациентов с гипертрофическими рубцами концентрация раствора составляла 0,1–0,2 мг/мл. Для растворения сухого вещества использовали специальное вещество солактин – прозрачную жидкость, содержащую хлориды калия и кальция, хлоргексидин и соляную кислоту. Эффективность консервативного лечения оценивали по субъективным критериям (зуд, нарушение сна) с использованием визуально-аналоговой шкалы от 0 до 10 баллов, объективно – с помощью Ванкуверской шкалы (Vancouver Scar Scale) [9], разработанной T. Sallivan и соавт. в 1990 г. (см. таблицу) для оценки рубца по следующим параметрам: пигментация, васкуляризация, эластичность, высота рубца над уровнем здоровой кожи. Также проводилась термометрия, фотографирование и измерение площади рубца с помощью компьютерной программы.
Ванкуверская шкала оценки рубцов
Цвет рубца (васкуляризация)
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
В начале лечения у пациентов в обеих группах интенсивность зуда была 7–9 баллов, имелись нарушения сна, появление рубцов по Ванкуверской шкале оценивалось в 8–10 баллов. У пациентов 2-й группы после 3 мес. терапии субъективные и объективные показатели рубцового процесса были значительно лучше, чем в контрольной. Таким образом, интенсивность зуда у пациентов 1-й группы снизилась до 2–4 баллов, нормализация сна отмечалась у 12 пациентов, в то время как показатели во 2-й группе были 5–6 баллов и 3–4 балла соответственно. Объективно внешний вид рубцово-измененных тканей у пациентов 2-й группы, которые использовали препарат Ферменкол, составил 3–4 балла согласно Ванкуверской шкале, в то время в 1-й группе отмечалось 5–6 баллов. Особенно быстро во 2-й группе произошло снижение высоты и мобильности рубцовой ткани.
В развитии рубцов играют важную роль многие клетки (лейкоциты, макрофаги, фибробласты, клетки иммунной системы), ростовые факторы, гормоны и цитокины [5]. В результате различных вариантов течения раневого процесса исходом травмы является наличие фиброзноизмененной кожи. Необходимо отметить, что межклеточный органический матрикс соединительной ткани имеет сложный химический состав и состоит из следующих основных типов молекул: протеогликанов и белков, преимущественно структурных (эластин, коллаген), а также гликозаминогликанов. Встречаются также адгезивные белки (фибронектин, ламинин) [7].
КЛИНИЧЕСКИЙ ПРИМЕР
Ребенок Б. поступил в отделение экстренной хирургии с наличием ожоговой раны в области правой стопы S=2(1%)% 1–3 ст. Травма в быту, опрокинул на себя кружку с горячим чаем. Местное лечение: влажно-высыхающие повязки, повязки с мазями на серебре. На 14-е сутки выполнена аутодермопластика свободным расщепленным кожным лоскутом. Послеоперационный период без особенностей. Через 1,5 мес. после выписки контрольный осмотр. В области тыла стопы отмечается гипертрофический рубец, возвышающийся над кожей, гиперемированный, неровный, мать отмечает наличие у ребенка зуда (рис. 1).
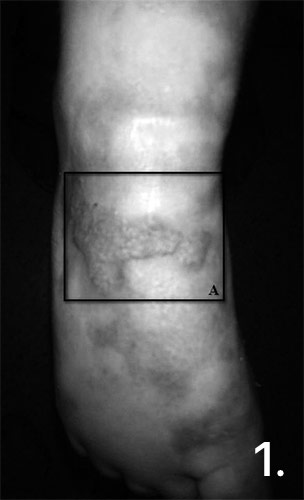
Рис. 1. Гипертрофический рубец в области тыла стопы через 2 мес. после получения ожога.
Ребенку назначена местная терапия: после очищения рубца легкими движениями, не втирая, наносить Ферменкол-гель 0,1 мг (0,01%) активного вещества (комплекс коллагенолитических протеаз) 3 недели.
Повторный осмотр через 1 мес. от начала терапии. Рубец возвышается над кожей, увеличен в толщине, но уменьшился зуд. Ребенку назначен курс электрофореза препаратом Ферменкол. Концентрация раствора составила 0,1 мг/мл, объем раствора – 0,3–0,5 мл на 1 см 2 рубцовой поверхности, длительность курса – 10 сеансов ежедневно. Через 1 мес. после выполнения электрофореза рубец уменьшился в толщине, стал более гладкий, но сохранялась его гиперемия (рис. 2).
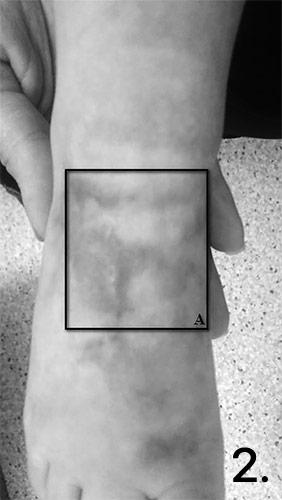
Рис. 2. Гипертрофический рубец в области тыла стопы через 4 мес. после получения ожога.
Ребенку назначено 2 курса геля Ферменкол. После последнего курса рубец не возвышается, бледнеет. Ферментативная терапия больше не применялась. Через 10 мес. от травмы контрольный осмотр, рубец нормотрофический, бледный (рис. 3). Родители отмечают, что при применении данной терапии аллергической реакции не выявлено.
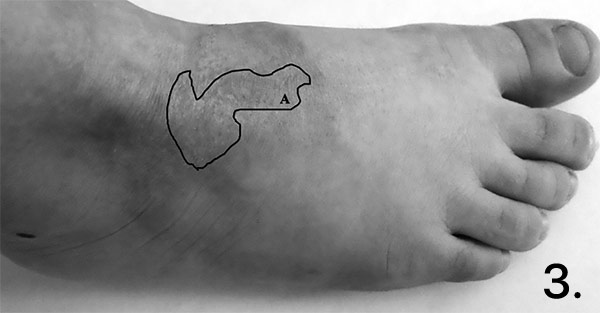
Рис. 3. Гипертрофический рубец в области тыла стопы через 10 мес. после получения ожога.
Известно, что рубцовые изменения являются непосредственным последствием глубоких ожогов, а при неадекватном местном лечении при обширных поражениях и некоторых особенностях иммунного статуса пациентов рубцы возникают и при поверхностных ожогах [6].
Установлено, что после курса электродного фармофореза с препаратом Ферменкол у пациентов с рубцовыми изменениями кожи отмечалось уменьшение толщины гиперэхогенного тяжа в глубоких отделах дермы с участками нормальной эхогенности [3].
Показано, что препараты гиалуронидазы действуют главным образом на полисахаридную составляющую внеклеточного матрикса, поэтому монотерапия гиалуронидазой имеет существенные ограничения. Фибробласты (миофибробласты), «населяющие» рубец, реагируют на изменение состава окружающего их внеклеточного матрикса (его полисахаридной составляющей) дополнительной продукцией гликозаминогликанов и белков, что и объясняет наличие в массиве рубца нетронутых волокон коллагена, в результате такая терапия в ряде случаев может спровоцировать рост рубца. В связи с эти препараты Ферменкол и Ферменкол-гель обладают выраженной амилолитической активностью, могут использоваться в виде монотерапии [7].
ЗАКЛЮЧЕНИЕ
Наши данные показывают эффективность применения препарата Ферменкол в лечении послеожоговых рубцов на коже у детей. Это биологически активное вещество является простым и легким в использовании. За все время наблюдения у детей раннего возраста не отмечалось аллергических реакций.

ЛИТЕРАТУРА
1. Baindurashvili A., Kaleva T., Afonichev K. (2012) Profilaktika posledstvij ozhogov u detej [Prophylactics of post-burn effects in children]. Russian Bulletin Pediatric Surgery, Anesthesiology and Intensive Care, Application. Proceedings of X All-Russian scientific-practical conference “Actual problems of pediatric surgery”, pp. 25–26.
2. Baindurashvili A., Solov’eva K., Zaletina A. (2012) Rasprostranennost’ ozhogov u detej, potrebnost’ v stacionarnom lechenii, invalidnost’ [The frequency of burns in children, the need of inpatients treatment, disability]. Russian Bulletin Pediatric Surgery, Anesthesiology and Intensive Care, Application. Proceedings of X All-Russian scientific-practical conference “Actual problems of pediatric surgery”, pp. 26–27.
3. Stenko A. (2014) Konservativnoe lechenie pacientov s rubcovymi izmeneniyami kozhi metod e’lektrodnogo farmaforeza [Conservative treatment of patients with scars by electrod pharmaphoresis]. Russian Journal of Skin and Venereal Diseases, no 1, pp. 58–61.
4. Koshel’kov Ya. (2008) Statistika ozhogovoj travmy v Respublike Belarus’ [Burn trauma statistics in Belarus]. Sbornik nauchnyh trudov: II s”ezd kombustiologov Rossii, Moskva, 2–5 iyunya 2008 g. [Collection of scientific papers: 2ND congress of Russian co mbustiologists, Moscow, 2–5 of June 2008]. Moscow: A. Vishnevsky Institute of Surgery Medical Technologies, pp. 24–25.
5. Kuzin M., Kostyuchenok B. (1990) Rany i ranevaya infekciya [Wounds and wound infections]. Moscow: Medicine, 592 p. (in Russian).
6. Fistal’ N. (2014) Osobennosti profilaktiki, lecheniya i rannej reabilitacii bol’nyh s posleozhogovymi rubcami [Details of prophylaxis, treatment and early rehabilitation of patients with post-burn scarring]. Bulletin of emergency and rehabilitation medicine, vol. 15, no 1, pp. 43–51.
7. Paramonov B., Turkovskij I., Antonov S. (2012) Fermentnaya terapiya patologicheskih rubcov kozhi Chast’ I. Sravnitel’naya ocenka sposobnosti fermentnyh preparatov razrushat’ komponenty vnekletochnogo matriksa [Enzyme therapy of pathologic scarring. Part 1. Comparison of enzyme drugs activity on extracellular matrix components breakdown]. Art beauty professionals, no 2, pp. 50–58.
8. Alekseev A. (2007) Profilaktika i lechenie posleozhogovyh rubcov gelem kontraktubeks [Prophylaxis and treatment of post-burn scars with Contractubex gel]. Recipe, no 1 (51), pp. 153–154.
9. Sullivan T. (1990) Rating the burn scar. J Burn Care Rehabil, vol. 11, no 3, pp. 256–260.
Глуткин Александр Викторович – к.м.н., ассистент кафедры детской хирургии Гродненского государственного медицинского университета
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для лечения ожоговых рубцов
Оглавление
Ожоговые рубцы — это плотные соединительнотканные образования на коже, возникающие при нарушении нормального заживления ожоговых ран, а также при обширном и/или глубоком поражении тканей. Основную проблему для врачей и их пациентов представляют гипертрофические и келоидные ожоговые рубцы.
В нашей компании Вы можете приобрести следующее оборудование для лечения ожоговых рубцов:
По данным обследования 100 пациентов с ожогами (включая 59 детей), гипертрофические и келоидные рубцы зафиксированы в 38% случаев, включая 34% у взрослых и 41% у детей. В другом исследовании были проанализированы пациенты ожогового отделения Окружного госпиталя Солсбери — в 1968 году гипертрофические рубцы отмечены в 51% случаев, тогда как в 1984 году уже в 63% случаев.
Вероятность развития ожоговых рубцов повышают следующие факторы:
- молодой возраст;
- женский пол;
- локализация повреждения на шее и верхних конечностях;
- более одного хирургического вмешательства в травмированной области;
- трансплантация сетчатого кожного лоскута в область ожога.
Этиология и патогенез
В обычной жизни большинство ожогов происходят при температуре 100–200 °С с воздействием на кожу более 1 секунды. В горячих цехах и зонах боевых действий возможны ожоги при температуре более 1000 °С и времени воздействия менее 1 секунды. Критическим уровнем, при котором развивается термическое повреждение тканей, считается 43 °С — температура ниже этого значения не вызывает ожогов вне зависимости от длительности контакта с кожей.
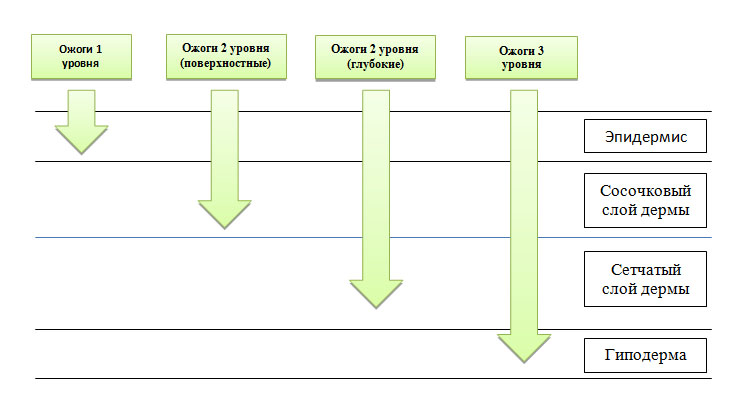
Уровень локального повышения температуры в тканях зависит от их теплопроводности — у дермы она выше, чем у подкожно-жировой клетчатки, поскольку жир является хорошим изолятором. Поэтому термическое повреждение, приводящее к полному некрозу дермы, может почти не затрагивать нижележащий липидный слой. Хотя при очень высокой температуре полностью разрушаются не только дерма и гиподерма, но также скелетные мышцы, фасции, внутренние органы и кости (рис. 1).
Волосяные фолликулы простираются глубоко в подкожно-жировую клетчатку, но это не всегда защищает их от высокой температуры. Хотя их сохранение критически важно для быстрого и качественного заживления травмированной области.
Поверхностные ожоги (первый уровень) — это термическое повреждение одного или нескольких слоев эпидермиса, за исключением базальной мембраны. Нетронутой также остается подлежащая дерма вместе с волосяными фолликулами. Заживление поверхностных ожогов обычно происходит без образования рубцов, поскольку со дна волосяных фолликулов поступает много свежих кератиноцитов, которые помогают быстро восстанавливать пораженную область.
Средние ожоги (второй уровень) — в этом случае поражается весь эпидермис и сосочковый (поверхностные ожоги 2 уровня) или сетчатый слой дермы (глубокие ожоги 2 уровня). После термического воздействия активируются макрофаги, которые начинают очищать рану от некротического мусора. Далее под отмершей тканью образуется свежая грануляционная, формируя так называемый ожоговый струп. Все это способствует восстановлению эпидермиса и образованию тонкого нормотрофического рубца.
При средних ожогах глубокие части волосяных фолликулов остаются жизнеспособными. Выстилающие их дно кератиноциты начинают активно делиться и мигрировать в пораженную область, способствуя реэпителизации. В тяжелых случаях потеря волосяных фолликулов может привести к недостаточной регенеративной активности для эффективного закрытия области повреждения. Если присоединяется инфекция, восстановление ожоговой раны затягивается и может завершаться образованием гипертрофического или келоидного рубца.
Глубокие ожоги (третий уровень) — термическое повреждение распространяется достаточно глубоко в дерму и частично в подкожно-жировую клетчатку, где полностью разрушает волосяной фолликул, включая его основание. Быстрая регенерация кожи фолликулярными кератиноцитами в этом случае невозможна — новые клетки поступают только с краев раны, поэтому такое повреждение заживает медленно. Плюс для удаления больших объемов некротизированной ткани требуется длительная работа макрофагов. В итоге растет вероятность присоединения инфекции, что еще больше осложняет и затягивает регенерацию, способствуя образованию гипертрофических или келоидных рубцов.
Основные исходы ожогов:
- Заживление ожоговой раны с полным восстановлением функции поврежденного органа или области.
- Заживление ожоговой раны с частичной утратой функции поврежденного органа или области.
- Заживление ожоговой раны со значительной утратой функции поврежденного органа или области, вплоть до ее полной потери.
- Образование гипертрофических или келоидных рубцов, сопровождающихся зудом, болезненностью, изъязвлениями и выраженным косметическим дефектом.
Рис. 1. Уровни ожогов и глубина повреждения тканей
Клинические проявления
Наиболее тяжелыми формами ожоговых рубцов являются гипертрофические и келоидные. Гипертрофические рубцы формируются в результате избыточного образования коллагена — они плотные, возвышаются над уровнем кожи, но не выходят за пределы первоначального повреждения и со временем могут подвергаться инволюции. Келоидные рубцы представляют собой опухолеподобное разрастание незрелой соединительной ткани за счет неконтролируемой пролиферации фибробластов. Их особенностью является быстрый рост, сопровождающийся парестезиями, зудом и болевыми ощущениями. Келоиды могут активно увеличиваться в размерах, выходя за пределы ожогового повреждения кожи в виде периферических тяжей. Они почти никогда не уменьшаются и не рассасываются.
Гипертрофические и келоидные рубцы обычно возникают у пациентов с серьезными (глубокими и/или обширными) ожогами (рис. 2). Отягчающим фактором является присоединение инфекции, которая значительно замедляет эвакуацию некротического содержимого и дальнейшую реэпителизацию. В области гипертрофических и келоидных рубцов часто наблюдаются нарушения пигментации — локальное потемнение или побледнение вплоть до обесцвечивания.
Ожоговые рубцы могут увеличиваться в размерах в течение нескольких месяцев, а затем постепенно регрессировать в течение нескольких лет, превращаясь в плоские рубцы без каких-либо дополнительных симптомов. Однако такой сценарий реализуется не у всех пациентов.
Точная оценка состояния ожогового рубца необходима для диагностики и выбора стратегии лечения. Среди различных классификаций, предложенных в последние годы, чаще всего используется Ванкуверская шкала оценки рубцов (Vancouver Scar Scale, VSS). В России была разработана ее модификация, представленная в табл. 1.
Табл. 1. Модифицированная Ванкуверская шкала для оценки ожоговых рубцов
Сегодня лечение ожогов является актуальной проблемой. По данным госстата за 2018 год не менее 30000 людей подверглись термическим или химическим повреждениям. Это одна из самых распространенных бытовых травм. Однако часто ожог можно получить и на производстве, где не соблюдаются условия безопасности.
При возникновении ожогов надо суметь вовремя оказать правильную первую помощь. От того, как быстро вы окажете помощь себе или пострадавшему человеку, будет зависеть его дальнейшее состояние и скорость лечения.
Организм человека способен сам регенерировать и убирать легкие ожоги без серьезных последствий для здоровья. Более серьезные ожоги требуют неотложной медицинской помощи для предотвращения осложнений. За подобными ранами нужно следить, не допускать проникновения инфекции и регулярно обрабатывать противовоспалительными лекарствами или накладывать противоожоговые салфетки.
Если вы оказались рядом с обожженным, вам твердо нужно знать, как лечить ожог, иначе вы причините своими действиями больше вреда, чем пользы.
Причины ожогов
Ожог может произойти вследствие воздействия:
- огня;
- горячей жидкости или пара;
- горячего металла, стекла или других предметов;
- электрического тока;
- радиации (рентгеновское излучение или лучевая терапия);
- ультрафиолета (солнце или солярий);
- активных химических веществ.
Стоит отметить, что причины ожогов могут быть и иными, но все виды такого рода травм классифицируются в зависимости от степени нанесенного повреждения и симптоматики:
- Первая степень. Таким ожогом затрагивается только внешний слой кожных покровов. Травма характеризуется покраснением, отечностью и болевыми ощущениями. Пострадавшему оказывается первая помощь и назначается непродолжительный курс лечения.
- Вторая степень. Этот ожог ведет к поражению не только эпидермиса, но и подлежащего слоя – дермы. Повреждение характеризуется покраснением, побелением или пятнистостью кожи, болью и отечностью. Возможно развитие пузырей от ожогов и сильного болевого синдрома.
- Третья степень. При таком повреждении затрагивается жировой слой под кожными покровами. Обгоревшие участки тела обугливаются, чернеют или белеют. Часто ожогами третьей степени нарушается работа нервной и дыхательной системы.
Первые действия для нейтрализации термических ожогов
- как можно дальше убрать пострадавшего от источника тепла;
- если тлеет одежда или снаряжение, следует немедленно от нее избавиться. Если одежда прилипла к коже, надо аккуратно срезать ее или снять;
- к месту повреждений приложить сухой лед или использовать холодную воду;
- обработать поврежденные участки тела мазью от ожогов;
- в случае серьезных травм обратиться вызвать скорую.
Нейтрализация химических ожогов
- промыть пораженное место сильным потоком воды. Ни в коем случае не следует обрабатывать рану маслом.
- если получен ожог от негашеной извести или серной кислоты, его следует
- обработать сухой салфеткой, использование воды недопустимо;
- нанести стерильную антисептическую повязку.
Случаются ситуации, когда люди получают тяжелые ожоги. Лечение их вне стационара требует специальных знаний и навыков. Если человек ими не обладает - лучше немедленно обратиться к врачу.
Степень ожогов
Существует три основных степени ожогов: первая, вторая и третья. Оценка каждой степени основана на серьезности повреждения кожи: первая степень является самой незначительной, а третья - самой серьезной.
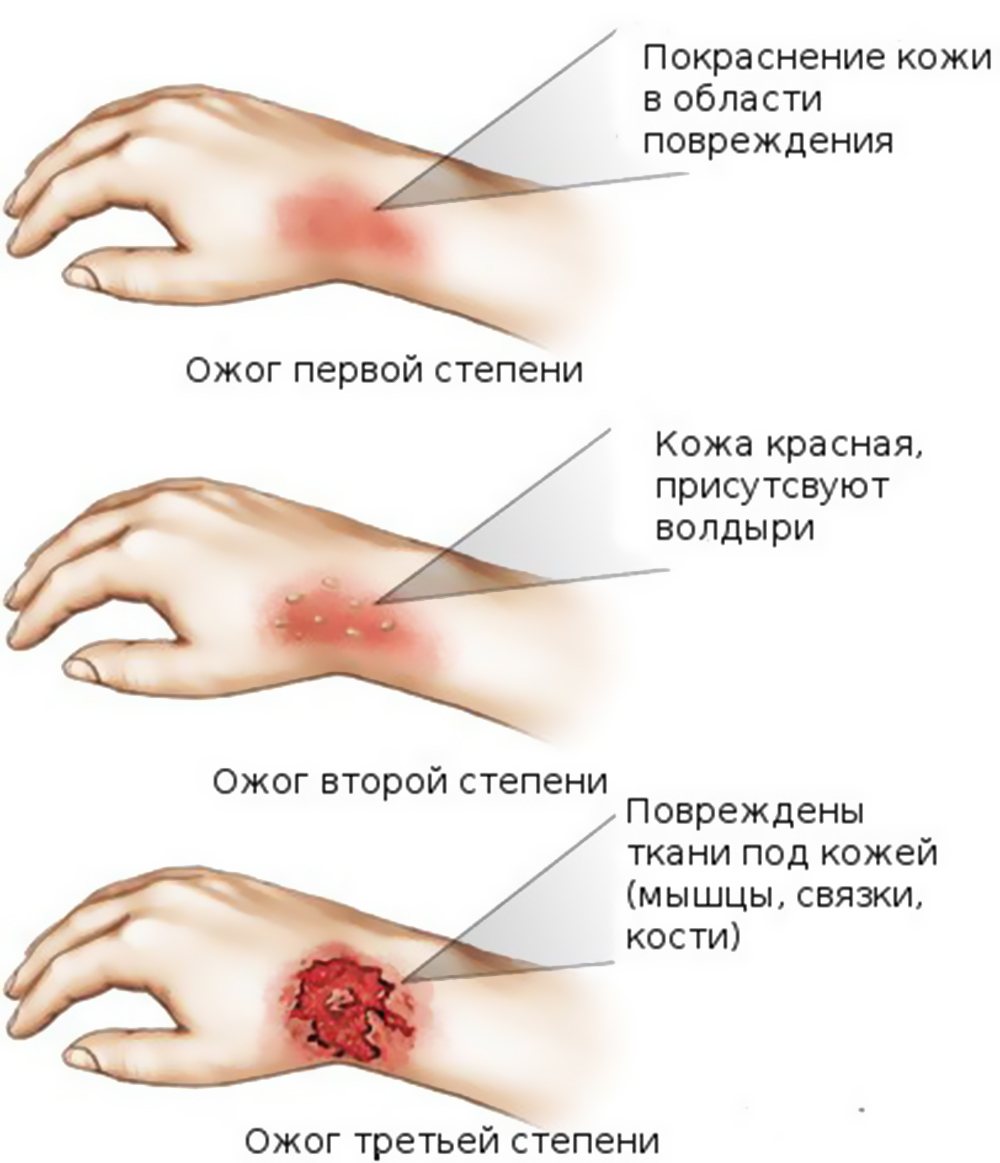
Признаки повреждений выглядят следующим образом:
- ожоги первой степени: происходит нарушение эпидермального слоя, кожа красная, чуть вздувшаяся;
- ожоги второй степени: появляются волдыри и наблюдается отслоение кожи;
- ожоги третьей степени: наблюдается некроз тканей, кожа становится белой, образуется корка;
Есть также ожоги четвертой степени. Эта степень включает в себя все симптомы ожога третьей степени. Повреждения проникают за пределы кожи и распространяются на сухожилия и кости. Именно в этом случае остаются шрамы после ожога.
Химические и электрические ожоги требуют немедленной медицинской помощи, поскольку они могут повлиять на внутренние органы, даже если внешние повреждения едва видимы.
Тип ожога не зависит от причины его возникновения. Ошпаривание, например, может вызвать все три типа ожога – термический, химический и физический, в зависимости от того, насколько горячая жидкость и как долго она остается в контакте с кожей.
Лечение после ожогов

Мазь или гель от ожога кипятком хорошо помогает при кухонных проблемах. Если были получены ожоги второй или третьей степени требуется стационарное лечение. Его следует проходить в клинике под присмотром врачей. Терапевт порекомендует, чем обработать ожог или как лечить ожог с волдырями.
Как лечить ожоги с волдырями в домашних условиях
- ни в коем случае не прокалывайте волдырь - это может привести к образованию инфекции;
- промыть ожог под прохладной проточной водой;
- нанесите противоожоговый крем или гель с обезболивающим эффектом тонким слоем;
- наложить бинт на место ожога после обработки;
- обрабатывать ожог с волдырем и менять повязку ежедневно.
Восстановление кожи после ожога
Что помогает от ожогов, так это точное соблюдение гигиены и регулярная обработка раны.
После получения травмы, на коже сразу же образуется волдырь, наполненный прозрачной плазмой, которая может просачиваться сквозь обожженные ткани. При правильной обработке можно избежать воспаления и нагноения, и регенерация пройдет быстрей.
Уже через несколько дней пузыри от ожогов начнут спадать и отшелушиваться, под волдырем начнет образовываться новая кожа. В это время раны могут чесаться, но прикасаться к пораженному участку нельзя - к концу первой недели зуд пройдет сам собой.
Если рану запустить в ней может развиться процесс нагноения. Он может сопровождаться повышением температуры, внезапной слабостью и ознобом. При таком анамнезе регенерация кожных покровов может затянуться на недели. В этом случае вероятно появление уплотненных наростов и валиков.
Как предотвратить появление рубцов после ожога?
Рубцы от ожогов появляются в зависимости от особенностей организма пострадавшего. В любом случае их появление можно предотвратить, своевременно используя противорубцовые гели и мази, а также специальные силиконовые покрытия для ран и увлажняющие кремы.
Лечение рубцов и шрамов после ожогов
Если вас интересует, как избавиться от внешних последствий ожога, нужно знать, что при серьезных нарушениях кожного покрова, шрам останется в любом случае. Здесь потребуется помощь косметолога, который поможет восстановить нормальный вид кожи.
Обычно для подобной операции используется методика иссечения рубца, после чего на ткани накладывается несколько косметических швов. Когда швы снимают, поврежденный участок обрабатывают мазями, которые препятствуют образованию новых шрамов на коже.
Для особо сложных случаев, например, при ожогах кипятком, используется методика лазерной шлифовки. Современное оборудование позволяет полностью удалить шрамы и достичь идеальной кожи. Если же сила ожога незначительна, рекомендуется химический пилинг с фруктовыми кислотами.
Средства от ожогов
Чем же лечить ожог, и какую оперативную помощь можно оказать самостоятельно в полевых или домашних условиях?

Использование кремов типа Левомиколя или Спасателя гарантированно помогает при незначительных повреждениях, таких как краткое прикосновения к горячей кастрюле. Декспантенол очень хорошо работает при ожогах первой степени. Если же степень повреждений более серьезна, кремы могут использоваться только как профилактическое средство и надеяться на них как не стоит.
Такие средства от ожогов, как спреи или гели - например, Гидрогель противоожоговый Burnshield, являются более эффективными, так они дисперсны и лучше впитываются кожей. Эти препараты сочетают в себе две функции – противовоспалительную и обезболивающую.
Есть еще один вид обработки – специальные противоожоговые повязки. Их рекомендуют, когда пациенту нужно быть на открытом воздухе. Такие повязки не допускают попадания в рану грязи и пыли.
Что нельзя использовать для лечения ожога
При получении ожога любой степени в лечебных целях не следует пользоваться:
- масло;
- мед и прополис;
- лед;
- зубная паста;
- химические вещества.
Чтобы снизить риск общих ожогов
В быту можно достаточно просто снизить риск ожогов, следует только соблюдать несколько рекомендаций:
- нельзя оставлять готовящуюся или уже приготовленную пищу на плите без присмотра;
- сковородки размещаются на плите рукоятками к ее задней части;
- любую горячую жидкость нужно размещать в недоступном для ребенка и животного месте – кипяток является частой причиной термического ожога;
- нельзя хранить электрические приборы рядом с водой;
- не стоит готовить в легковоспламеняющейся одежде;
- следует заблокировать ребенку доступ к электро- и газовым приборам;
- на розетки, которые не используются, нужно надеть защитные колпачки;
- не следует курить дома;
- датчики дыма требуют регулярного обслуживания и замены батареек;
- дом или квартиру нужно оснастить огнетушителем;
- причиной химических ожогов являются химикаты – их необходимо хранить в месте, которое недоступно для ребенка и животного.
Куда обратиться при ожоговых травмах?
У человека не всегда может получиться эффективно убрать волдыри от ожогов или оказать требуемую помощь дома, и тогда не нужно терять время и заниматься самолечением.
В случае осложнений следует незамедлительно обратиться к вашему лечащему терапевту. Специалист скажет, какие анализы требуется сделать, определит по признакам ожога степень и разработает курс лечения с учетом специальных средств.
Пожалуй, у каждого из нас на теле есть рубцы или шрамы: у кого-то это «привет» из детства, у кого-то – шрамы от акне, след от оперативного вмешательства, ожога, растяжки и т. д. Кто-то не обращает внимания на шрам или рубец, а кто-то по-настоящему комплексует и хочет избавиться от несовершенства на коже. Поэтому мы составили список самых эффективных, по мнению покупателей, средств, которые осветляют рубцы, сглаживают их, помогают уменьшиться и стать максимально незаметными.
Как выбрать крем от шрамов?
Давайте определимся, на что нужно обратить внимание, если вы выбираете себе средство против рубцов:
- Тип кожи.Если у вас комбинированная или жирная кожа, выбирайте средство от шрамов в форме крема. Крем хорошо впитывается, у него легкая текстура, он не закупоривает поры и не оставляет жирности. Мазь от рубцов в таком случае не подойдет (особенно если рубец на лице) – она забивает поры и провоцирует образование угрей, а с постакне бороться потом еще проблематичнее.
- Склонность к аллергии. Нужно понимать, что каким бы хорошим ни было средство от шрамов, организм может отреагировать на любой его компонент. Поэтому если вы – аллергик, перед применением препарата обязательно проведите пробу на запястье.
- Расположение шрама.В составе многих кремов от шрамов есть агрессивные компоненты, часто вызывающие раздражение, если наносить их на лицо или шею (нежные участки тела). Если у вас шрам на лице, лучше выбрать средство максимально натуральное, действующее мягко и редко вызывающее «побочки».
Использовать сразу несколько средств от шрамов нежелательно, потому что они могут вступать в реакцию друг с другом и вызывать непредсказуемые реакции. При беременности средства от рубцов нужно применять с осторожностью, поскольку иммунитет женщины снижается, повышается восприимчивость к аллергенам – и даже местные средства могут вызывать аллергические реакции.
Лучшие средства от шрамов
В нашем списке – кремы, гели и мази от шрамов, которые получили больше всего положительных отзывав пациентов и врачей. Они помогают эффективно сгладить, уменьшить размер шрама, осветлить его и сделать максимально незаметным.
Кремы и гели от рубцов – самые популярные, они сравнительно недорогие, ими удобно пользоваться, но чтобы добиться необходимого результата, применять их нужно длительно.
Контрактубекс
Немецкий крем от шрамов и рубцов, который давно пользуется огромной популярностью. Действующие вещества геля: аллантоин, гепарин натрия, экстракт луковиц лука репчатого. Не стоит ожидать мгновенного результата от геля «Контрактубекс», если ваш шрам старый. Старые шрамы нужно обрабатывать длительно – первые положительные изменения вы заметите через полгода. Если вы будете регулярно наносить средство на шрам, он уменьшится быстрее. При систематической обработке свежих шрамов «Контрактубекс» справится примерно за месяц. В отзывах пациенты хвалят этот препарат, но говорят, что для ощутимого результата применять его нужно строго по инструкции. «Контрактубекс» разглаживает шрамы, улучшает кровообращение, увлажняет кожу. При лечении «Контрактубексом» нужно отказаться от массажей, избегать переохлаждекния и попадания прямых солнечных лучей.
Контрактубекс
Мерц Фарма, Германия
Комбинированный препарат, действие которого обусловлено свойствами входящими в его состав компонентов. Оказывается фибринолитическое противовоспалительное (за счет присутствия экстракта лука), антитромбическое (за счет присутствия гепарина), и кератолитическое действие (за счет присутствия аллантоина). Стимулирует клеточную регенерацию без гиперплазии. Ингибирует пролиферацию коллоидных фибробластов.
Ферменкол
Популярный гель от рубцов и шрамов, в составе которого – коллагенезы из морских и пресноводных организмов. Это вещество эффективно расщепляет аминокислоты, из которых состоят рубцы. «Ферменкол» практически не имеет противопоказаний, отлично разглаживает рубцы и снимает зуд. Гель подходит для лечения как застарелых, так и свежих рубцов. При лечении шрамов от акне кожа становится более эластичной, светлой, дефектов практически не видно. Единственный минус «Ферменкола» – его высокая стоимость, но результат точно порадует, поэтому есть смысл раскошелиться.
Ферменкол
ОАО НПК "Высокие технологии", Россия
Гель Ферменкол - современное средство против рубцов, применяется для коррекции и профилактики рубцов после операции, ран,ожогов и шрамов, а также для удаления рубцов после угрей.
Читайте также:

