Ритуксимаб при системной красной волчанке
Обновлено: 25.04.2024
Санкт-Петербургская государственная медицинская академия им. И.И. Мечникова
Санкт-Петербургская государственная медицинская академия им. И.И. Мечникова
Санкт-Петербургская государственная медицинская академия им. И.И. Мечникова
Санкт-Петербургская государственная медицинская академия им. И.И. Мечникова
Санкт-Петербургская государственная медицинская академия им. И.И. Мечникова
Санкт-Петербургская государственная медицинская академия им. И.И. Мечникова
Системная красная волчанка (поражение кожи, суставов, почек, центральной нервной системы)
Журнал: Клиническая дерматология и венерология. 2011;9(6): 23‑26
Лалаева А.М., Пирятинская А.Б., Грибанова Т.В., Смирнова О.Н., Белова Е.А., Нечаева О.С. Системная красная волчанка (поражение кожи, суставов, почек, центральной нервной системы). Клиническая дерматология и венерология. 2011;9(6):23‑26.
Lalaeva AM, Piriatinskaia AB, Gribanova TV, Smirnova ON, Belova EA, Nechaeva OS. Systemic lupus erythematosus affecting the skin, joints, kidneys, and central nervous system. Klinicheskaya Dermatologiya i Venerologiya. 2011;9(6):23‑26. (In Russ.).
Санкт-Петербургская государственная медицинская академия им. И.И. Мечникова
Представлено клиническое описание (результаты собственного наблюдения) больной системной красной волчанкой с поражением кожи, почек, центральной нервной системы. Наличие мультисистемных поражений с кожными проявлениями или без них нередко представляют сложность в своевременной постановке диагноза.
Санкт-Петербургская государственная медицинская академия им. И.И. Мечникова
Санкт-Петербургская государственная медицинская академия им. И.И. Мечникова
Санкт-Петербургская государственная медицинская академия им. И.И. Мечникова
Санкт-Петербургская государственная медицинская академия им. И.И. Мечникова
Санкт-Петербургская государственная медицинская академия им. И.И. Мечникова
Санкт-Петербургская государственная медицинская академия им. И.И. Мечникова
Системная красная волчанка (СКВ) — аутоиммунное заболевание с преимущественным поражением соединительной ткани и сосудов [1]. Одной из важных причин его развития считают генетическую предрасположенность, нейроэндокринные нарушения, у женщин связанные с родами, абортом, гормональными дисфункциями, наступлением менопаузы, развитием аутоиммунного тиреоидита и др. Важную роль играют экзогенные факторы: механические повреждения кожи, ультрафиолетовое излучение, низкие и высокие температуры, бактериальные и вирусные инфекции, применение лекарственных препаратов (чаще антибиотиков, сульфаниламидов) [2]. Аутоиммунные нарушения возникают вследствие активации В-лимфоцитов, что приводит к образованию аутоантител, направленных против различных нуклеопротеиновых антигенов соединительной ткани. При лабораторном исследовании биоптатов кожи крупногранулярный тип свечения ядра свидетельствует о присутствии антинуклеарных антител, направленных против рибонуклеиновых антигенов (Sm, RNP, SS-A, SS-B и др.), а цитоплазматический — о присутствии антинуклеарных антител, направленных против антигенов цитоплазмы, рибосом и митохондрий. Наличие антинуклеарного фактора (АНФ) [2] и антител к экстрагируемому нуклеарному антигену в сыворотке крови (ENA-скрининг) связано с присутствием антинуклеарных антител к рибонуклеиновым антигенам, что также является подтверждением системного характера заболевания. Таким образом, выявленные положительные результаты АНФ и ЕNA у пациента могут свидетельствовать о наличии СКВ. Основным серологическим маркером системного поражения, и в частности почек, являются антитела (IgG) к двуспиральной ДНК, определяемые методом иммуноферментного анализа (ИФА)[3]. Несмотря на результаты многочисленных исследований, этиология данного заболевания не выяснена.
Заболевание чаще развивается у женщин, чем у мужчин (соотношение 8:1), в возрасте 20–30 лет [4]. Клинические проявления СКВ обусловлены отложением циркулирующих иммунных комплексов (ЦИК) в разных органах и системах. Наиболее частыми общими симптомами заболевания могут быть лихорадка, повышение температуры тела до 38—39 °С, поражение суставов, почек, сердца, легких [5], а при отсутствии высыпаний на коже нередко рассматриваются как проявления бактериально-вирусной инфекции [6]. Кожные проявления при СКВ составляют 70—85% и иногда появляются не сразу, а через 2—5 мес после начала заболевания, что значительно затрудняет своевременную диагностику и лечение. Характерно появление полиморфных высыпаний в виде пятен, иногда приобретающих рожеподобный характер, папул, везикул, уртикарных, буллезных и геморрагических элементов. На лице они могут быть представлены овальными или округлыми отечными пятнами розово-красного цвета, приобретающими затем застойно-синюшный оттенок, разной величины, с четкими границами, склонными к периферическому росту и слиянию. Высыпания симметрично располагаются на коже лица, нередко в форме «бабочки», тело которой находится на спинке носа, а крылья – на щеках, в области лба, подбородке, а также на ушных раковинах, туловище, конечностях. Постепенно на поверхности пятен появляется инфильтрация, а затем шелушение. При прогрессировании заболевания высыпания могут носить полиморфный характер. На ладонях и кончиках пальцев формируются стойкие эритематозно-синюшные пятна, телеангиэктазии, так называемые капилляриты [7, 8]. Разнообразие клинических проявлений на коже диктует необходимость дифференциальной диагностики с такими дерматозами, как контактный дерматит, розацеа, себорейный дерматит, полиморфный фотодерматоз, дерматомиозит и др. Течение заболевания может носить острый, подострый и хронический характер. При лабораторном исследовании в анализе крови в начале заболевания выявляют лейкопению, а затем — анемию, увеличение СОЭ, в анализе мочи — лейкоцитоз, нарастающую протеинурию.
Приводим результаты нашего наблюдения.
Больная Ф., 23 лет, госпитализирована в клинику дерматовенерологии Санкт-Петербургской ГМА им. И.И. Мечникова 22.04.10 с неясным диагнозом. При поступлении пациентка жаловалась на общую слабость, увеличение температуры тела, которая в вечернее время варьировала от 37,5 до 38,2 °С, озноб, лихорадку, боли в суставах кистей и стоп, поясничной области, потливость, потерю трудоспособности, аппетита, нарастающие в течение последних 6 мес, а также высыпания на коже лица, груди. В последний месяц к существующим симптомам присоединился болезненный надсадный кашель. Обращалась в медицинские центры Санкт-Петербурга на коммерческой основе с жалобами на болезненный кашель, повышение температуры тела до 39—40 °С,боли в пояснице.
Электрокардиограмма (ЭКГ) от 6.03.10: выявлены нарушение процессов реполяризации в области задней стенки и гипертрофия левого желудочка. В анализе крови от 08.04.10 все показатели в норме, лишь СОЭ составила 27 мм/ч. Общийанализ мочи от 08.04.10: лейкоциты – 3—4 в поле зрения (п/зр), эритроциты — 3—5 в п/зр. Ультразвуковое исследование (УЗИ) брюшной полости от 31.03.10: выявлены признаки гепатоза. Результаты исследования гормонов щитовидной железы от 09.04.10: тиреотропный гормон — 4,27 мкМЕ/мл, тироксин свободный — 1,06 нг/мл. Врачами центра диагностирован острый бронхит, по поводу которого больная получала офлоксацин в течение 10 дней по 400 мг 2 раза в сутки, канефрон — по 2 таблетки 3 раза в день. На фоне лечения появились высыпания пятен на лице, груди, которые вначале были ярко-розового цвета, затем приобрели застойно-синюшную окраску и четкие границы с тенденцией к периферическому росту и слиянию.
В анализе крови от 23.04.10: гемоглобин – 117 г/л, эритроциты — 4,3×10 12 /л, лейкоциты — 5,04×10 9 /л, лимфоциты — 1,08×10 9 /л, базофилы — 0,02×10 9 /л, эозинофилы — 0,15×10 9 /л, палочкоядерные — 2%, сегментоядерные — 69%, моноциты — 5%, СОЭ — 57 мм/ч. Анализ мочи от 23.04.10: лейкоциты — 6–8 в п/зр, эритроциты — 4–6 в п/зр, эпителий — 3—4 в п/зр, белок — 0,260 г/л, сахар — 0, ацетон — 0. Биохимический анализ крови: общий белок — 63 г/л, аланинаминотрансфераза — 24 ЕД/л, аспартатаминотрансфераза — 34 ЕД/л, креатинин — 75 мкмоль/л, мочевина — 4,9 мкмоль/л, С-реактивный белок (СРБ) — 7,31 мг/л. Флюорография от 23.04.10: органы грудной полости без патологии. Скрининг болезней соединительной ткани от 27.04.10: АНФ — 1:5120, крупногранулярный тип свечения ядра, цитоплазматический тип свечения – 1/1280. Обнаруженные антитела к экстрагируемому нуклеарному антигену (ENA-скрининг) и антитела к двуспиральной ДНК IgG методом ИФА — 423,36 МЕ/мл. Консультациягинеколога: выявлена эрозия шейки матки. Неоднократно в клинике осматривалась терапевтом, который диагностировал у пациентки наличие артериальной гипертензии.
В течение всего пребывания в клинике общее состояние пациентки оценивалось как средней тяжести. Она постоянно предъявляла жалобы на общую слабость, потливость, ознобы. Поставлен диагноз: СКВ. Результаты скрининга болезней соединительной ткани подтвердили наличие СКВ. Для лечения пациентка переведена во 2-е ревматологическое отделение СПб ГУЗ Клиническая ревматологическая больница №25, в которой находилась с 04.05.10 по 20.05.10.
ЭКГ: синусовая брадикардия, частота сердечных сокращений — 56 в минуту. В остальном — без существенных изменений. УЗИ брюшной полости: умеренная гепатомегалия за счет левой доли.
УЗДГ брахиоцефальных артерий и артерий основания мозга: на экстракраниальном уровне спектрограммы каротидного бассейна определяется избыточный кровоток с высокой периферической скоростью; асимметрия кровотока по ВСА с выраженным спектральным окном; в вертебробазилярном бассейне кровоток по позвоночным артериям в норме. На интракраниальном уровне — выраженная асимметрия кровотока по СМА, ОА кровоток в норме; венозный отток затруднен в передней черепной ямке; цереброваскулярная реактивность снижена. Индекс ЦВР справа — 1,1, слева — 1,2. Заключение: ангиодистония в рамках церебральной ангиопатии на фоне СКВ.
В клинических анализах крови отмечались колебания гемоглобина (104—116 г/л), эритроцитов (3,86—4,37×10 12 ), лейкоцитов (9,60—18,1×10 9 /л), тромбоциты в норме, палочкоядерные — 1%, сегментоядерные — 74—86%, эозинофилы — 1—4%, лимфоциты — 9—16%, моноциты — 3—5%, СОЭ — 10—23 мм/ч. В анализах мочи: удельный вес — 1005—1015, рН 6—7, плоский эпителий — 5—7 в п/зр, лейкоциты — 12—15 в п/зр, эритроциты — 20—30 в п/зр. В биохимических анализах патологии не отмечено.
Иммунологическое исследование: РФ — 57,7 МЕ/мл, СРБ — менее 60 мг/л, ЦИК — 0,067, АНФ — 1/2048, свечение — красное, диффузное, комплемент С3—0,37—0,47, С4—0,05. IgG — 9,7 v/ml, IgM — 8,5 v/ml, антитела к ДНК — 297, Le-клетки — 15 в п/зр. Протеинограмма: общий белок — 60 г/л, альбумины — 43,32 г/л, глобулины — 56,68 г/л, α1 — 3,5%, α2 — 9,84%, β — 9,9%, γ — 33,44%, А/Г — 0,76.
Заключение невропатолога: церебральная васкулопатия в рамках СКА; хроническая ишемия мозга, дисциркуляторная энцефалопатия с когнитивными нарушениями.
Получала следующее лечение: курантил, престариум, тенокс, преднизолон 40 мг/сут, конкор, гипотиазид, омез, кальций D3, гептрал внутривенно капельно, солумедрол по 500 мг внутривенно капельно №3, циклофосфан 1000 мг внутривенно капельно однократно, затем — 200 мг внутривенно капельно, актовегин внутривенно капельно №5.
Выписана из стационара с диагнозом: СКВ с поражением кожи, суставов, РЭС почек, центральной нервной системы. Осложнения: дисциркуляторная энцефалопатия. Сопутствующие заболевания: аутоиммунный тиреоидит, гипотиреоз, эрозия шейки матки.
Рекомендации: дальнейший прием преднизолона в дозе 40 мг вместе с 20 мг омеза утром, циклофосфан по 200 мг внутривенно капельно 3 раза в неделю, чередовать прием гепатопротекторов по 2 нед каждого месяца: эссенциале, гепабене, карсил, гептрал; продолжить прием витамина D3 и препаратов кальция, миокальцита, панангина, сосудистых и гипотензивных препаратов. При болях в суставах — церебрекс, мовалис, найз, местно — фастум-гель, крем долгит, хондроксид. Рекомендован контроль крови, мочи 1 раз в 10 дней, уровня трансаминаз и билирубина — 1 раз в месяц. Коррекция лечения должна проводиться ревматологом под контролем анализов.
После лечения общее состояние пациентки значительно улучшились, нормализовалась температура тела, значительно уменьшилась общая слабость, боли в суставах, снизилось артериальное давление. Проявления на коже стали бледнее, но полностью не разрешились. Представленное наблюдение демонстрирует сложность распознавания данного заболевания, достаточно быстрое и бурное развитие симптомов СКВ с поражением кожи, суставов, ретикуло-эндотелиальной системы, почек и центральной нервной системы.
Системная красная волчанка (СКВ) - классическое аутоиммунное ревматичес кое заболевание, в основе патогенеза которого лежат дефекты иммунорегуляции, приводящие к неконтролируемой гиперпродукции В лимфоцитами аутоантител к компонентам собственных тканей и развитию хронического вос паления, затрагивающего многие органы и системы. Прогрессирующее поражение жизненно важных органов определяет жизненный и социальный прогноз больных СКВ, при "катастрофическом" течении летальность достигает 40% в год, в связи с чем принципиальное значение имеет разработка новых методов патогенети ческой терапии этого заболевания.
В последние десятилетия сформиро ваны основные принципы терапии СКВ, в основе которых лежит применение раз личных режимов глюкокортикоидной (ГК) терапии и цитотоксических препаратов. Современные терапевтические схемы с использованием пульс-терапии метилпреднизолоном и циклофосфаном (ЦФ) значительно улучшили отдаленную выжи ваемость и высокоэффективны при развитии угрожающих состояний у больных СКВ. Наиболее ярким примером повыше ния качества лечения СКВ является более чем пятикратное увеличение 5-и летней выживаемости у больных с волчаночным нефритом. Однако, отдаленный жизненный прогноз у этой категории больных остается неблагоприятным. Так, 20-и летняя выжи ваемость при развитии люпус-нефрита, даже при использовании современных терапевтических программ, не превышает 20%. Значительно отягощает кратко срочный и отдаленный жизненный прогноз у больных СКВ развитие таких угрожающих состояний как цитопенических криз, поражение центральной и периферической системы, пневмонит, катастрофическое течение АФС и генерализованный (криоглобулинемический) васкулит. Основными факторами, влияющими на развитие неблагоприятного исхода при СКВ, является резистентность к высоким дозам ГК и циклофосфана и торпидное, прогрес сирующее течение болезни. В тоже время применение высоких доз ГК и ЦФ ассоциируется с повышением риска воз никновения тяжелых вирусных и бакте риальных инфекций, что в значительной степени лимитирует их назначение.
Безусловно, "сверхзадачей" терапии СКВ и других аутоиммунных заболеваний, является создание препаратов селективно влияющих на ключевые звенья патогенеза. В этой связи перспективным направ лением фармакотерапии СКВ являются препараты, блокирующие пролиферацию В - клеток, среди которых одним из наиболее изученных, безусловно является Ритуксимаб (Rituxumab, MabTHera, Roch,), который представляет собой рекомби-нантные химерные (мышь-человек) моноклональные антитела к поверхностным рецепторам В-лимфоцитов - CD20. Пред полагаемый механизм действия ритуксимаба, направленный на подавление активности В клеток, может реализовываться за счет антитело-зависимой клеточной цитотоксичности, комплемент-зависимой цитотоксичности, ингибиции клеточной пролиферации и индукции апоптоза В лимфоцитов. Молекулярные взаимодействия связывания CD20 могут приводить к перестройке мембранных липидов, активации ферментов и регу ляции синтеза интерлейкина 10. Основной мишенью ритуксимаба являются клетки предшественники, незрелые, зрелые и "наивные" В-лимфоциты. На плазмати ческие клетки препарат не оказывает влияния, из-за отсутствия их на мембране CD20.
Впервые ритуксимаб был применен для лечения больных злокачественной В-клеточной лимфомой в 1997 г. Моно терапия ритуксимабом В-клеточных лимфом эффективна у 50% больных и в 10% случаев наблюдается клиническая ремис сия, в тоже время при комбинации его с химиотерапией эффективность лечения возрастает до 81-97%, а частота ремиссий достигает 74%.
В настоящее время, по данным литературы, ритуксимаб применялся в лечении более чем 200 больных СКВ. Назначение препарата в дозах от 1000 до 2000 мг (обычно РМ назначается по 375 мг/м 2 еженедельно в течение 4 недель) оказалось высокоэффективным у больных с поражением суставов, кожи, слизистых оболочек, полисерозитом, лихорадкой и гематологическими нарушениями. Особо го внимания заслуживает тот факт, что высокая эффективность ритуксимаба (око ло 80%) отмечалась при развитии прогрессирующего волчаночного нефрита, тяжелом поражении ЦНС, гематоло гическом кризе, пневмоните и катастро фическом течении АФС - при неэффек тивности пульс-терапии ГК, ударных доз циклофосфана, иммуносорбции, плазмафереза, мофетила микофенолата и цик лоспорина.
В настоящее время проведено нес колько открытых пилотных испытаний эффективности ритуксимаба у больных с волчаночным нефритом. Так, в одном из них (P. Sfikakis et al.) препарат был назначен 10 больным с активным пролиферативным люпус-нефритом (III-IV класс по класси фикации ВОЗ), без признаков почечной недостаточности. До включения в ис следование все пациенты получали вы сокие дозы глюкокортикоидов (ГК), пульс-терапию циклофосфаном (ЦФ) или мофетила-микофенолат (МФ) без существен ного эффекта. Инфузии РМ по 375 мг/м - проводились еженедельно в течение 4-х недель. В результате проведенного лечения частичная ремиссия (улучшение на 50% клинико-лабораторных параметров нефрита) зафиксирована у 8 больных через 1-4 месяца. В последующем полная ремиссия (протеинурия В большинстве исследований пока зано, что эффект терапии этим препаратом при волчаночном нефрите развивается не сразу, как правило значимое уменьшение протеинурии, повышение клубочковой фи льтрации, увеличение содержания альбу мина в сыворотке крови, наблюдается на 2-3 месяце от начала лечения и достигает своего максимума к 5-6 месяцу. Одно временно наблюдается уменьшение ин дексов активности СКВ (BILAG, SLEDAI), антител к ДНК, повышение комплемента. Напротив, применение Ритуксимаба у больных с высокой активностью, обус ловленной внепочечными проявлениями СКВ - цитопенией, полиартритом, серозитом, пневмонитом и АФС, может при вести к развитию положительной динамики уже через несколько дней.
Отчетливый быстрый эффект ритукси маба отмечен у больных с критическим течением СКВ, обусловленным пораже нием ЦНС. Поражение ЦНС (нейролюпус), сопровождающееся развитием состояния угрожающего жизни у больных СКВ, наблюдается достаточно редко, в 2-4% случаев. Терапия таких тяжелых прояв лений волчаночного поражения ЦНС, как судорожный синдром, демиелинизирующая нейропатия, поперечный миелит, психоз - представляет большие трудности, стандартных терапевтических алгоритмов не существует, а летальность превышает 50%. В этой связи особый интерес вызывает публикация Tokunaga, в которой сообщается о применении ритуксимаба у 10 больных СКВ по жизненным пока заниям. У всех описываемых больных наблюдались различные проявления пора жения ЦНС: потеря сознания, судороги, дезориентация, атаксия, сенсорная ней ропатия, психоз. Во всех случаях наз начение ритуксимаба привело к быстрому улучшению, развившемуся в течение нес кольких дней от начала лечения. Авторы отмечают быстрый выход из коматозного состояния, уменьшение и исчезновение двигательных и чувствительных наруше ний, купирование судорожного синдрома, психоза и депрессии. Нарастание поло жительной динамики, переходящее в стабильное улучшение наблюдалось в течение 6-7 месяцев, у всех больных за этот период удалось существенно снизить дозу преднизолона и отменить иммунодепрессанты. Полученные данные свидетельствуют о высокой эффективности инфузий ритуксимаба при СКВ с развитием критических состояний, непосредственно угрожающих жизни пациентов. Особенно важным представляется то, что высокая эффективность терапии наблюдалась у больных с тяжелым, прогрессирующим поражением ЦНС с неэффективностью интенсивной терапии, включающей ударные дозы ГК, ЦФ в комбинации с плазмаферезом и иммуносорбцией.
Применение ритуксимаба у больных СКВ не только индуцирует развитие клинического улучшения, продолжитель ностью от нескольких месяцев до 1 года, но и приводит к появлению различных иммунологических феноменов. Практи чески все исследователи отмечают развитие лимфопении, подавление В-лимфоцитов, наблюдаемое практически сразу после проведения курса лечения ритуксимабом. Leandro, Anolik сообщают о значительном подавлении В лимфоцитов, продолжающееся в среднем около 4 месяцев от начала терапии и корре лирующее с развитием клинического эффекта, нормализацией гемоглобина, СОЭ, комплемента. По мнению авторов, появление на фоне терапии антихиме рических антител может провоцировать развитие аллергических реакций. Те же авторы не выявили достоверного снижения антител к ДНК. Оценивая влияние ритуксимаба на активность люпус-нефрита Stifakis et al. так же обращают внимание на подавление 99% В лимфоцитов у 8 из 10 больных, наблюдаемое от 1 до 7 месяцев. Продолжительность угнетения В клеток соответствовала длительности ремиссии и, напротив, их регенерация предшество вала развитию обострения.
Большинство исследователей отме чают достаточно хорошую переносимость препарата. Подавляющее большинство побочных реакций возникающих во время или после проведения инфузий, так или иначе могут быть связаны с "биоло гической", белковой основой препарата. Как правило, наблюдаются такие явления как озноб, лихорадка, гипотензия, одышка. Обычно такие побочные реакции устра няются более медленной скоростью введения, дробным введением. Для профилактики может использоваться пара цетамол, антигистаминовые препараты или ГК в небольших дозах. Сложившимся правилом, позволяющим практически пол ностью устранять "инфузионные" реакции, является использование инфузомата и внутривенное введение 100-250 мг метипреда непосредственно перед инфузией.
В большинстве исследований посвя щенных применению ритуксимаба как в онкологии, так и при аутоиммунных заболеваниях, не находит свое под тверждение концепция об увеличении риска развития оппортунистических инфекций. Вероятно это связано с тем, что несмотря на значительное снижение циркулирующих В лимфоцитов после инфузии РМ, не наблюдается сколь либо существенного снижения продукции иммуноглобулинов, что в свою очередь можно объяснить наличием значительного количества долгоживущих плазматических клеток.
Российский регистр больных СКВ получающий терапию ритуксимабом
Прогностически неблагоприятные варианты течения СКВ и состояния угрожающие жизни
| • Прогрессирующий нефрит (III-IV класс по ВОЗ) • Поражение ЦНС (поперечный миелит, судороги, кома, психоз) • Геморрагический альвеолит • Гематологический криз • КАФС (тромбозы, мультиорганное поражение) • Генерализованный (fulminant) некротизирующий васкулит | • "Стандартные" методы терапии • Пульс-терапия метилпреднизолоном и циклофосфаном • Внутривенный иммуноглобулин • Плазмаферез • Антикоагулянты • Реанимационные мероприятия Смертельные исходы в течение 1-го года до 40% |
Изменение 5-и летней выживаемости у больных С IV классом ВН (J.Cameron 1998)
| Годы | Выживаемость % |
| 1953-1969 отсутствие патогенетической терапии | 17% |
| 1970-1979 средние и большие дозы ГКС, пульс-терапия | 55 (в 3 раза!) |
| 1980-1983 + циклофосфан | 80 |
| 1990-1995 + мофетила микофенолат, циклоспорин, комбинированная ПТ | 82 |
| XXI век: МабТера, А-BLyS, Октембра . | ? |
20-летняя выживаемость больных СКВ
Анти-В клеточная терапия Ритуксимаб (МабТера, ROCHE)
Показания для назначения Ритуксимаба при СКВ
Неконтролируемая активность болезни
- Прогрессирующий волчаночный нефрит, резистентный к «стандартной» глюкокортикоидной и цитостатической терапии
- Поражение ЦНС
- Пневмонит
- Гематологический криз
- Катастрофический АФС
- Рецидивирующий артрит, полисерозит, эритема, поражение слизистых оболочек
Влияние ритуксимаба на показатели активности СКВ
| Британский Индекс активности СКВ | Антитела к двухспирапьной ДНК |
Эффективность РМ у больных с волчаночным нефритом
Показатели активности волчаночного нефрита после терапии Ритуксимабом
Изменение морфологической активности нефрита через год после терапии Ритуксимабом
 | До лечения Индекс активности 10 |
 | Через год Индекс активности 1-2 |
Эффективность Ритуксимаба при неиролюпусе
М. Тikunаgа et al. 2006
| Клинические проявления | Результат и скорость достижения эффекта | Длительность эффекта |
| 6 больных Кома, судороги, каталепсия, психоз, нейропатия, галлюцинации, головные боли | Выздоровление 2- 5 дней | 4-29 месяцев |
| 4 больных Депрессия, психоз, нейропатия | Улучшение 1-4 недели | 7-14 месяцев |
Побочные эффекты и осложнения ритуксимаба
- Инфузионные реакции (озноб, гипотония, отеки, высыпания, зуд, лихорадка) могут наблюдаться у 10-20% больных. Возможно обусловлены образованием антихимерных антител (антител против РМ). Вероятность развития при повторных инфузиях уменьшается. Профилактика - метилпреднизолон 100 мг в/в до инфузии.
- Тяжелые, требуюшие антимикробной терапии инфекции редки. Чаще наблюдаются ОРВИ, герпетичекая инфекция.
ЛИТЕРАТУРА
1. Lipsky PE. Systemic lupus erythe matosus: an autoimmune disease of B cell hyperactivity. Nat Immunol. 2001;2:764-766.
2. Silverman GJ. Anti-CD20 therapy in systemic lupus erythematosus: a step closer to the clinic. Arthritis Rheum. 2005;52:371-377
3. Vasoo S, Hughes GRV Perspectives on the changing face of lupus mortality. Autoimmun Rev. 2004;3:415-417.
4. Pryor BD, Bologna SG, Kahl LE. Risk factors for serious infection during treatment with cyclophosphamide and high-dose corti costeroids for systemic lupus erythemato sus. Arthritis Rheum. 1996;39:1475-1482.
5. Chambers SA, Isenberg DA Anti - B cell therapy (Rituximab) in the treatment of autoimmune disease. Lupus. 2005;14:210-214.
6. John Looney, Jennifer H. Anolik, Debbie Campbell, Raymond E. Felgar et al. B Cell Depletion as a Novel Treatment for Systemic Lupus Erythematosus A Phase I/II Dose-Escalation Trial of Rituximab Arthritis Rheum. 2004;Aug;8:2580-2589.
7. Sfikakis PP, Boletis JN, Lionaki S., Vigklis V., Fragiadaki KG, Iniotaki A., and Moutsopoulos HM Remission of Proliferative Lupus Nephritis Following B Cell Depletion Therapy Is Preceded by Down-Regulation of the T Cell Costimulatory Molecule CD40 Ligand An Open-Label Trial. Arthritis Rheum. 2005;52(2):501-513.
8. Mikiko Tokunaga et al. Efficacy of rit uximab (Anti-CD20) for refractory systemic lupus erythematosus involving the central nervous system. 15 Nov 2006; Ann Rheum Dis
9. С.К. Соловьев, Е.Л. Насонов, М.А.Котовская. Ритуксимаб в лечении системной красной волчанки. Русский Медицинский журнал, 2005, 26, 1731-1736.
10. Е.Л. Насонов, С.К. Соловьев. Перспективы применения моноклональных антител к В-лимфоцитам (ритуксимаб) при воспалительных ревматических заболеваниях. Научно-практическая ревматология 1, 2007, 4-8.
Аутоиммунные заболевания включают более 80 нозологических форм, относятся к числу наиболее распространенных и тяжелых болезней человека. Частота аутоиммунных заболеваний в популяции достигает 8%. Аутоиммуннитет составляет основу широкого спектра ревматических болезней, включая ревматоидный артрит (РА), системную красную волчанку (СКВ), системную склеродермию, системные васкулиты и др. Для лечения аутоиммунных заболеваний в целом, и ревматических болезней в частности используется широкий спектр препаратов, обладающих противовоспалительной (глюкокортикоиды - ГК), цитотоксической или иммуносупрессивной (в низких дозах) активностью, большая часть из которых создавались для лечения злокачественных новообразований или подавления отторжения трансплантата. Рациональное применение этих препаратов в сочетании с экстракорпоральными методами очищения крови в период обострения, позволило существенно улучшить непосредственный и отдаленный прогноз, однако во многих случаях не позволяет контролировать прогрессирование заболевания, развития угрожающих для жизни осложнений или ассоциируется с тяжелыми побочными эффектами.
Ревматоидный артрит (РА) - наиболее частое аутоиммунное ревматическое заболевание, распространенность которого в популяции достигает 1,0%, а экономические потери для общества сопоставимы с ишемической болезнью сердца. Хотя в конце 20 века в лечении РА достигнут существенный прогресс, фармакотерапия этого заболевания, по-прежнему, остается одной из наиболее сложных проблем клинической медицины [1].
В настоящее время "золотым" стандартом фармакотерапии РА является метотрексат (МТ) и лефлуномид, эффективность и безопасность которых соответствует современным критериям "медицины, основанной на доказательствах". Однако, терапия "стандартными" БПВП (в первую очередь МТ) в максимально эффективных и переносимых дозах, начиная с самого раннего периода болезни, действительно позволила улучшить непосредственный (подавление боли и воспаления суставов) и даже отдаленный (снижение риска инвалидности) прогноз у многих пациентов, тем не менее в целом результаты лечения РА до недавнего времени не внушали оптимизма. Примерно у половины больных БПВП недостаточно эффективно контролируют клинические проявления РА и прогрессирование деструктивного процесса в суставах, часто вызывают побочные реакции, ограничивающие возможность применения этих препаратов в дозах, необходимых для достижения стойкого клинического эффекта.
Бурный прогресс биологии и медицины в конце 20 века нашел свое яркое практическое отражение в расширении возможностей фармакотерапии РА и других воспалительных ревматических заболеваний. С помощью методов биотехнологии были созданы принципиально новые противовоспалительные препараты, объединяющиеся общим термином "генно-инженерные биологические агенты" ("bio-logics"), применение которых, благодаря расшифровке ключевых механизмов иммунопатогенеза этого заболевания, теоретически хорошо обосновано и позволило существенно повысить эффективность фармакотерапии РА [1]. Среди широкого спектра "провоспалительных" медиаторов, принимающих участие в развитии РА, особое внимание привлечено к фактору некроза опухоли (ФНО)-а, который рассматривается как основной цитокин, определяющий развитие синовиального воспаления и остеокласт-опосредованной костной деструкции при артритах. Не удивительно, что именно ФНО-а в настоящее время является важнейшей "мишенью" для так называемой "антицитокиновой" терапии РА и других воспалительных заболеваний суставов, таких как анкилозирующий спондилит и псориатический артрит. Это послужило основанием для разработки группы препаратов - так называемых ингибиторов ФНО-а, блокирующих биологическую активность этого цитокина в циркуляции и на клеточном уровне 2.
Самый значительный клинический опыт накоплен в отношении препарата Инфликсимаб (Ремикейд) - химерных моноклональных антител к ФНО-а. Другим представителем класса ингибиторов ФНО-а является адалимумаб (Хумира) -первый и пока единственный препарат, представляющий собой полностью человеческие рекомбинантные моноклональные антитела к ФНО-а. Результаты проведенного анализа, соответствующие критериям "медицины, основанной на доказательствах", свидетельствуют о том, что инфликсимаб и адалимумаб являются эффективным препаратами для лечения РА, резистентного к терапии "стандартными" БПВП, включая МТ (рис. 1). Учитывая современную концепцию фармакотерапии РА, основанную на необходимости ранней агрессивной терапии, анализ результатов применения инфликсимаба и адалимумаба в качестве "первых" БПВП (в сочетании с МТ) при "раннем" РА, представляют особый интерес. Установлено, что у больных с "ранним" РА на фоне комбинированной терапии инфликсимабом и МТ или адалимумабом и МТ у большего числа пациентов удается достичь состоянии "ремиссии", и добиться существенного замедления прогрессирования деструкции суставов, чем на фоне монотерапии МТ.
Рис. 1.
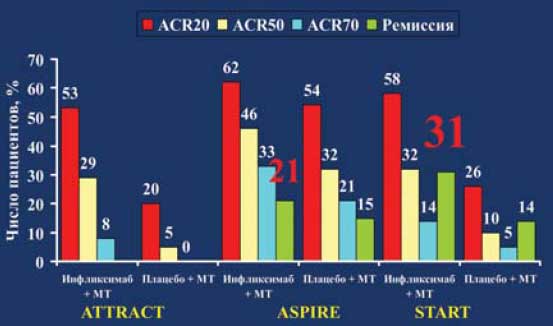
Однако, несмотря на то, что ингибиторы ФНО продемонстрировали чрезвычайно высокую эффективность при РА в процессе контролируемых исследований, в реальной клинической практике около 30-40% пациентов "рефрактерны" к терапии этими препаратами, менее, чем у половины - удается достичь полной или частичной ремиссии, а около трети вынуждены прекращать лечение из-за развития вторичной неэффективности или побочных эффектов через 2-3 года терапии (рис. 2). Необходимо принимать во внимание, что лечение ингибиторами ФНО может сопровождаться развитием инфекционных осложнений, в первую очередь туберкулезной инфекции [5] (рис. 3).
Для цитирования: Насонов Е.Л. Перспективы применения ритуксимаба при аутоиммунных заболеваниях человека. РМЖ. 2007;26:1958.
Аутоиммунные заболевания включают более 80 нозологических форм и относятся к числу наиболее распространенных и тяжелых болезней человека, частота которых в популяции составляет 5–8%. Для лечения аутоиммунных заболеваний используется широкий спектр препаратов, обладающих противовоспалительной (глюкокортикоиды – ГК), цитотоксической или иммуносупрессивной (в низких дозах) активностью, большая часть из которых создавалась для лечения злокачественных новообразований или подавления отторжения трансплантата. Рациональное применение этих препаратов на ранних этапах болезни, в сочетании с экстракорпоральными методами очищения крови в период обострения, позволило существенно улучшить непосредственный и отдаленный прогноз, однако во многих случаях не позволяет контролировать прогрессирование заболевания, развитие угрожающих для жизни осложнений или ассоциируется с тяжелыми побочными эффектами.
Литература
1. Browning JL. B cell move to centre stage: novel opportunities for autoimmune disease treatment. Nature Rev. 2006; 5: 564–576
2. Bizzaro N, Tozzoli R, Shoenfeld Y. Are we at stage to predict autoimmune rheumatic diseases? Arthritis Rheum 2007; 56: 1736–1744
3. Hansen A, Lipsky PE, Dorner T. B cell lymphoproliferation in chronic inflammatory rheumatic diseases. Nature Clin Pracr Rheumatol 2007; 3: 561–
4. Edwards JCW, Cambridge G. Rheumatoid arthritis: the predictable effect of small immune complexes in which antibody is also antigen. Br J Rheumatol. 1998; 37:126–130.
5. Youinou P, Jamin C, Saraux A. B–cell: a logical target for treatment of rheumatoid arthritis. Clin Exp Rheumatol 2007; 25: 318–328
6. Driver CB, Ishimori M, Weisman WH. The B cell in systemic lupus erythematosus: a rational target for more effective therapy. Ann Rheum Dis 2007; August 24 on line
7. Edwards JCW, Cambridge G, Leandro MJ. B cell depletion therapy in rheumatic disease Best Pract Res Clin Rheumatol 2006; 20: 915–928
8. Reff ME, Carner K, Chambers KS, et al. Depletion of B cells in vivo by a chimeric mouse human antibody to CD20. Blood. 1994; 83:435–445.
9. Boye J, Elter T, Engert A. An overview of the current clinical use of the anti–CD20 monoclonal antibody rituximab. Ann Oncol 2003; 14: 520–535ЕЕЕЕ
10. Johnson P, Glennie M. The mechanism of action of rituximab in the elimination of tumor cells. Semin Oncol 2003 (Supp 2); 30:3–8.
11. Насонов ЕЛ. Перспективы применения моноклональных антител к В–лимфоцитам (ритуксимаб) при ревматоидном артрите. Клин. Фармакол. терапия 2006; 1–5:55–58
12. Насонов Е.Л. Новые направления терапии ревматоидного артрита: перспективы применения моноклональных антител к В–лимфоцитам (ритуксимаб). РМЖ 2006; 25: 1778–1782
13. Соловьев С.К., Котовская М.А., Насонов Е.Л. Ритуксимаб в лечении системной красной волчанки. РМЖ 2005; 13: 1731–1735
14. Nielsen CH, Fassi DE, Hasselbalch HC, et al. B cell depletion with rituximab in the treatment of autoimmune disrases. Expert Opin Biol Ther 2007; 7: 1061–1078
15. Schmidt E, Hunzelman N, Zillikens D, et al. Rituximab in refractory autoimmune diseases Clin Exp Dermatol 2006; 31: 503–508
16. Lipsky PE. Systemic lupus erythematosus: an autoimmune disease of B cell hyperactivity. Nat Immunol. 2001; 2:764–766.
17. Соловьев СК, Торгашина А, Асеева Е, Насонов Е.Л. Ритуксимаб. Анти–В–клеточная терапия системной красной волчанки. ГУ Институт ревматологии РАМН, Москва, 2007, 20 стр.
18. Moutsopoulos HM, Chused TM, Mann DL, et al. Sjogrens`s syndrome (sicca syndrome): current issues. Ann Intern Med 1980; 92: 212–226
19. Ramos–Casals M, Brito–Zeron P. Emerging biological therapy in primary Sjogren`s syndrome. Rheumatology 2007, June 22, on line.
20. Gottenberg J–E, Guillevin L, Lambotte O, et al. Tolerance and short term efficacy of rituximab in 43 patients with systemic autoimmune disease. Ann Rheum Dis 2005;64: 913–920.
21. Pijpe J, van Imhoff GW, Spijkervet FK, et al. Rituximab treatment in patients with primary Sjogren`s syndrome: an open–label phase II study. Arthritis Rheum 2005; 64: 913–920
22. Seror R, Sorbet C, Guilleven L, et al. Tolerance and efficacy of rituximab and changed in serum biomarkers in patients with systemic complications of primary Sjogren`s syndrome. Ann Rheum Dis 2006; Sept 1 on lime
23. Davauchelle–Pensec V, Pennec Y, Morvan J, et al. Improvement of Sjogren`s syndrome after two infusions of rituximab (Anti–CD20). Arthritis Care Res 2007; 57: 310–317
24. Voulgarelis M, Giannouli S, Anagnostou D, Tzioufas AG, Combined therapy with rituximab plus cyclophosphamide/doxorubicin/vincristin/prednisolon (CHOP) for Sjogren`s syndrome associated B–cell aggressive B cell aggressive non–Hodgkin`s lymphoma. Rheumatology (Oxford) 2004; 43: 1050–1053
25. Dalakas MC, Hohlfeld R. Polymyositis and dermatomyositis. Lancet 2003; 362: 971–982.
26. Levin T.D. Rituximab in the treatment of dermatomyositis. Arthritis Rheum 2005; 52: 601–607.
27. Noss EH, Hausner–Sypek DL, Weinblatt ME. Rituximab as the therapy for refractory polymyositis and dermatomyositis. J Rheumatol 2006; 33: 1021–1026.
28. Lambotte O, R Kotb, G Maigne et al. Efficacy of Rituximab in refractory polymyositis.J Rheumatology 2005;32:1369–70.
29. Brulhart L, Waldburger J–M, Gabay C. Rituximab in the treatment of antisynthetase syndrom. Ann Rheum Dis 2006; 65: 974–975
30. Cooper MA, Willingham DL, Brown DE, et al. Rituximab for the treatment of juvenile dermatomyositis. Arthritis Rheum 2007; 56: 3107–3111
31. Mok CC, Ho LY, To CH. Rituximab for refractory polymyositis: an open–label prospective study. J Rheumatol 2007; 34: 1864–1868
32. Насонов Е.Л., Баранов А.А., Шилкина Н.П. Васкулиты и васкулопатии. Ярославль. Издательство «Волга», 1999., 612 стр.
33. Flossman O, Jones RB, Jayne DRW, Luqmani RA. Should rituximab be used to treat antineutrophil cytoplasmic antibody associated vasculitis? Ann Rheum Dis 2006;15 June on line.
34. Keogh KA, Ytterberg SR, Fervenza FC, Carlson KA, Schroeder DR, Specks U. Rituximab for refractory Wegener’s granulomatosis: report of a prospective, open–label pilot trial. Am J Respir Crit Care Med 2006;173:180–7
35. Aries PM, Hellmich B, Voswinkel J, Both M, Nolle B, Holl–Ulrich K, et al. Lack of efficacy of rituximab in Wegener’s granulomatosis with refractory granulomatous manifestations. Ann Rheum Dis 2006;65:853–8.
36. Keogh KA, Wylam ME, Stone JH, Specks U. Induction of remission by B lymphocyte depletion in eleven patients with refractory antineutrophil cytoplasmic antibody–associated vasculitis. Arthritis Rheum 2005;52:262–8
37. Eriksson P. Nine patients with anti–neutrophil cytoplasmic antibody–positive vasculitis successfully treated with rituximab. J Intern Med 2005;257:540–8.
38. Omdal R, Wildhagen K, Hansen T, Gunnarsson R, Kristoffersen G. Anti–CD20 therapy of treatment–resistant Wegener’s granulomatosis: favourable but temporary response. Scand J Rheumatol 2005;34:229–32
39. Cocoub P, Delluc A, Saadoun D, et al. Anti–CD20 monoclonal antibody (rituximab) treatment for cryoglobulinemia vasculitis? Where do we stand? Ann Rheum Dis 2007; 20 June on line.
40. Arnold DA, Dentali F, Crowther MA, et al. Systemic review: efficacy and safety of rituximab for adults with idiopathic thrombocytopenic purpura. Ann Intern Med 2007; 146: 25–33
41. Anhalt GJ, Diaz LA. Research advances in pemphigus. JAMA 2001; 285:652–654
42. Kottke MD, Delva E, Kowalczyk. The desmosome; cell science lessons from human diseases. J Cell Sci 2006; 119: 797–806
43. Schmidt E, Hunzelman N, Zillikens D, et al. Rituximab in refractory autoimmune bullous diseases. Clin Exp Dermatol 2006; 31: 503–508
44. Joly P, Mouquet H, Roujeau J–C, et al. A single cycle of rituximab for the treatment of severe pemphigus. New Engl J Med 2007; 357: 545–552
45. Ahmed AR, Spigelman Z, Cavacini LA, Posner MR. Treatment of pemphigus vulgaris with rituximab and intravenous immune globulin. New Engl J Med 2006; 355: 1772–1779
46. Glassoks RJ. Diagnosis and natural course of membranous nephropathy. Semin Nephrol 2003; 23: 324–332.
47. Glassock RJ. The treatment of idiopathic membranous nephropathy; a dilemma or a conundrum? Am J Kidney Dis 2004; 44: 562–566
48. Perna A, Schieppati A, Zamora J, et al. Immunosupressive treatment for idiopathic membranous nephropathy: a systemic review. Am J Kidney Dis 2004; 44: 385–401
49. Ronco P, Debiec H. Molecular dissection of target antigens and nephritogenic antibodies in membranous nephropathy; towards epitope–driven therapies. J Am Soc Nephrol 2006; 17: 1772–1774
50. Ruggenenti P, Chiurchiu C, Brusegan V, et al. Rituximab in idiopathic membranous nephropathy; a one–year prospective study. J Amer Soc Nephrol 2003;14:1851–1857
51. Ruggenenti P, Chiurchiu C, Abbate M, et al. Rituximab for idiopathic membranous nephropathy; who can benefit? Clin J Am Soc Nephrol 2006; 1: 738–748
52. Bagga A, Sinha A, Moudgil A. Rituximab in patients with steroid–resistant nephrotic syndrome. New Engl J Med 2007; 356: 2751–2752
53. Pescovitz MD, Book BK, Sidner RA. Resolution of recurrent focal segmental glomerulosclerosis proteinuria after rituximab treatment. N Engl J Med 2006; 35: 1961–1963
54. Salama AD, Pusey CD. Rituximab in renal disease and transplantation Nature Clin Pract Nephrol 2005; 2: 221–230.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Для цитирования: Соловьев С.К., Котовская М.А., Насонов Е.Л. Ритуксимаб в лечении системной красной волчанки. РМЖ. 2005;26:1731.
Системная красная волчанка (СКВ) – аутоимунное заболевание, характеризующееся гиперреактивностью В–клеток, проявляющейся в синтезе широкого спектра органонеспецических аутоатител к ядерным антигенам [1,2]. На фоне снижения общего содержания В–клеток в периферической крови, при СКВ наблюдается характерное перераспределение субпопуляций В–клеток в сторону увеличения числа «наивных» В–клеток и плазмобластов [3]. При СКВ, как и при других аутоиммунных заболеваниях, В–клетки играют важную роль не только в синтезе аутоантител, но и в презентировании аутоантигенов Т–клеткам. Например, в экспериментальных исследованиях было показано, что у трансгенных MRL/lpr мышей, у которых количество В–лимфоцитов в норме, но они не синтезируют аутоантитела, тем не менее развивается тяжелый нефрит, морфологически характеризующийся инфильтрацией ткани почек активированным Т–клетками [4]. Напротив, у мышей линий JHD/lpr и MRL/+, у которых на фоне генетической предрасположенности к СКВ отсутствуют В–клетки, развития этой патологии не наблюдается [5,6]. Установлено, что активация и дифференцировка В–клеток регулируется стимулятором В–лимфоцитов (B–lymphocyte stymulator – BlyS), который называется также фактором активации В–клеток (B–cell–activating factor – BAFF). Полагают, что взаимодействие между BlyS и соответствующим рецептором (относится к суперсемейству ФНО) играет важную роль в иммунопатогенезе СКВ. Например, у трансгенных мышей с гиперэкспрессией BlyS развивается волчаночноподобное заболевание, напоминающее СКВ у человека, характеризующееся гиперпродукцией иммунных комплексов, антител к нативной и денатурированной ДНК, ревматоидных факторов [7,8]. При этом концентрация BlyS в сыворотке коррелирует с активностью патологического процесса [9]. У мышей линии NZBxNZW F1 (классическая лабораторная модель СКВ человека) в почках выявляется увеличение содержания В–клеточных хемокинов и самих В–клеток [10]. Сходные данные получены при изучении пациентов, страдающих СКВ. Отмечено увеличение концентрации BlyS в сыворотках больных СКВ, коррелируюшее с активностью заболевания [11–13].
Читайте также:

