Разрастание эпидермиса через перфорацию это
Обновлено: 25.04.2024
Хронический средний отит с холестеатомой
Холестеатома — эрозивный процесс, вызванный слущенным чешуйчатым эпителием, который собирается в виде скопления чешуек. Ежегодная заболеваемость составляет 3:100000 детей и 9,2 на 100000 взрослых с небольшим преобладанием мужчин (в 1,4 раза). Холестеатомы можно разделить на два основных вида: врожденные и приобретенные.
В большинстве случаев при зрелой холестеатоме определяется костная деструкция. Изначально эрозия затрагивает цепь слуховых косточек и латеральную стенку аттика. При увеличении холестеатомы может происходить разрушение фаллопиевого канала, капсулы лабиринта и крыши барабанной полости. Этиопатогенез костной деструкции до конца неясен, это сложный мультифакториальный процесс.
Когда холестеатома контактирует с костью, нормальная слизистая оболочка дегенерирует, и начинают скапливаться медиаторы воспаления, такие как макрофаги, моноциты и остеокласты. Значительно увеличивается число тучных клеток, обнаруживаемых в грануляционной ткани и эрозированной поверхности слуховых косточек. Многоядерные остеокласты были определены как клетки, ответственные за резорбцию костной ткани при холестеатоме.
Липополисахариды, основной компонент бактериальной стенки, обнаруживаются в более высокой концентрации у пациентов с холестеатомой и разрушением костной ткани, в отличие от пациентов с холестеатомой без костной деструкции. Липополисахариды стимулируют остеокластическую костную резорбцию, вызывая созревание преостеокластических клеток, но только если эти клетки находятся во взаимодействии с рецептором активатора NF-kB (RANKL).
Однажды активированные, различные цитокины секретируются в холестеатоме в повышенных количествах и усиливают процесс остеокластической активации и костной деструкции. Эти цитокины включают эпидермальный фактор роста, TNF-a, IL-la, IL-lb, IL-6, INF В и PTHrP. Было показано, что оксид азота, в частности, оксид азота II типа, повышает активацию остеокластов и формирует сродство с цитокинами IL-1B, TNF-a и IFN-g. Точный характер взаимодействия этих и других цитокинов пока непонятен, но важным остается постоянный воспалительный ответ.
Исследования также показали, что холестеатома, в отличие от нормального эпителия, не имеет необходимого гомеостаза роста кератоцитов и не запрограммирована на клеточную гибель (апоптоз). Уровень пролиферативного маркера Ki-67 в холестеатоме выше, чем в коже заушной области. Кроме того, маркер клеточной гибели, такой как каспаза-3, в холестеатоме не выявляется.
В формирование холестеатомы вовлечены биопленки. В биопленках внеклеточного матрикса в кератиновых чешуйках обнаруживаются как грамположительные, так и грамотрицательные бактерии. Как было показано, биопленки оказывают прямое воздействие на передачу сигнала эпителиальных клеток, таких как индукции эпидермального фактора роста и регуляции цитокинов, в частности IL-6. Теоретически, изменения в трансдукции эпителиальных клеток объясняют дисбаланс в гомеостазе роста кератиноцитов, что приводит к гиперкератиновой стадии, ускорению формирования холестеатомного матрикса и кератиновых чешуек.
Формирование биопленок может объяснить трудности в эрадикации инфекции, которая сопровождает холестеатому.
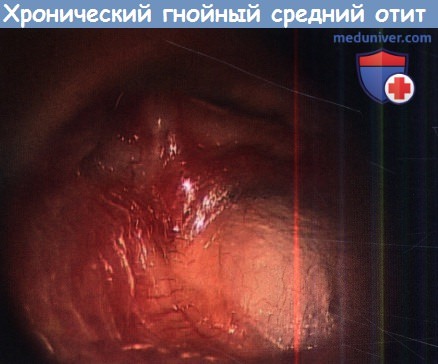
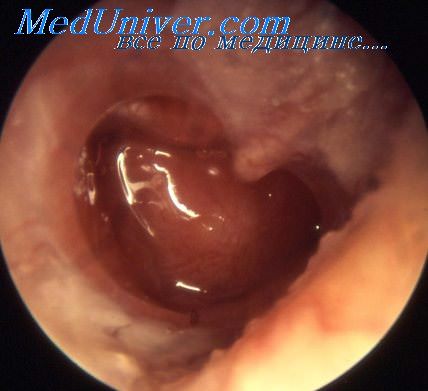
Хронический гнойный средний отит с холестеатомой (врожденной).
Холестеатома визуализируется за интактной барабанной перепонкой.
а) Врожденная холестеатома. Врожденная холестеатома состоит из плоского эпителия, сохраняющегося в среднем ухе во время эмбриональной миграции плоского эпителия. Этот эпителий не имеет связи с барабанной перепонкой, которая остается нормальной и сохранной. Критерии диагностики врожденной холестеатомы жесткие и включают:
(1) нормальную барабанную перепонку,
(2) отсутствие в анамнезе заболеваний уха,
(3) отсутствие в анамнезе предшествующих операций, включая шунтирование барабанной полости.
Врожденная холестеатома чаще возникает в передне-верхнем квадранте барабанной полости, что отражает путь эмбриональной миграции эпителиальных клеток.
Типичная клиническая картина состоит из безболезненных белесых масс, расположенных позади барабанной перепонки с различной степенью кондуктивной тугоухости в зависимости от размеров холестеатомы. Рентгенологические методы исследования выявляют мягкотканое образование в барабанной полости, которое расширяет ее и вызывает разную степень костной деструкции верхней стенки барабанной полости, цепи слуховых косточек, сосцевидного отростка и капсулы лабиринта. Врожденная холестеатома, как правило, не разрушает латеральную стенку аттика, в отличие от приобретенной.
Врожденная холеастома представлена скоплением эпителиальных клеток в виде кератиновой кисты, которая не контактирует с барабанной перепонкой. Плоский эпителий, окружающий кератиновый конгломерат, может разрушать цепь слуховых косточек.
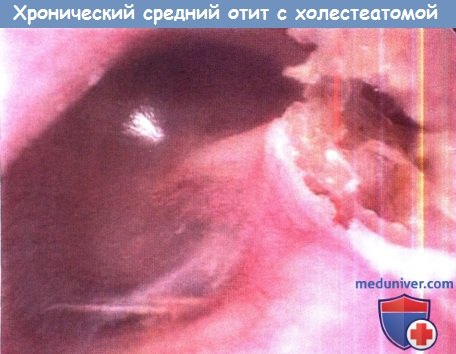
Хронический средний отит с холестеатомой (приобретенной).
Втяжение барабанной перепонки в аттике, связанное с эпидермальными массами.
б) Приобретенная холестеатома. Приобретенная холестеатома возникает из плоского эпителия, который проникает в барабанную полость через втяжение или перфорацию барабанной перепонки. Внедрившийся эпителий образует эпителиальный детрит, который слущивается и накапливается, что при расширении приводит к разрушению костной ткани.
Приобретенная холестеатома по месту своего расположения может быть подразделена на подвиды. Чаще всего встречается холестеатома аттика, возникшая в результате втяжения расслабленной части барабанной перепонки. Задневерхние втяжения распространяются в задний мезотимпанум, углубление лицевого нерва, барабанное углубление и увеличиваясь может проникать через вход в пещеру в антрум и дальше в клетки сосцевидного отростка.
Холестеатома натянутой части, наименее распространенный тип, возникает в результате втяжения или перфорации всей натянутой части барабанной перепонки и неизменно связана с барабанным устьем слуховой трубы, аттиком и сосцевидным отростком.
Клиническая картина приобретенной холестеатомы характеризуется втяжением или тотальной перфорацией натянутой части барабанной перепонки с эпителиальным детритом, визуализируемым при отоскопии. Расслабленная часть барабанной перепонки — наиболее частое место формирования холестеатомы. При холестеатоме имеет место кондуктивное снижение слуха как результат поражения цепи слуховых косточек. Диагностическое различие между врожденной и приобретенной холестеатомой определяется при КТ по эрозии латеральной стенки аттика, которая присутствует в приобретенной холестеатоме и отсутствует при врожденной.
Патологическое исследование выявляет кератиновую кисту, тесно связанную с втяжением или перфорацией барабанной перепонки. В отличие от врожденной холестеатомы, здесь нет связи между барабанной перепонкой и холестеатомой. Эпителиальная выстилка окружает кератиновую кисту. Могут обнаруживаться различные воспалительные клетки, как доказательство бактериальной колонизации холестеатомы.
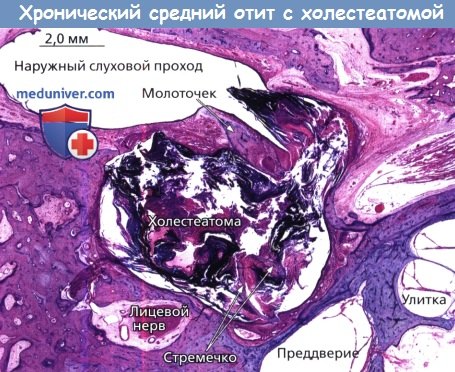
Хронический средний отит с холестеатомой.
Окраска гематоксилин-эозином, гистологическая картина височной кости мезотимпанум на уровне подножной пластинки стремени.
Кератиновый мешок выполняет всю барабанную полость, эрозия структур стремени.
Визуализируется дефект барабанной перепонки.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Гиперкератоз – это чрезмерное утолщение рогового слоя эпидермиса. Понятие гиперкератоз происходит от двух греческих слов hyper – много и keratosis – образование кератина. Клетки рогового слоя начинают усиленно делиться, что в сочетании с нарушениями слущивания эпидермиса и приводит к утолщению, которое может быть от нескольких миллиметров до нескольких сантиметров. Различают фолликулярный, лентикулярный и дессеминированный гиперкератоз. В основе заболевания лежит нарушение процесса слущивания поверхностного эпителия кожи, которое может возникнуть при избыточном сдавливании участка кожи, например, тесной одеждой или обувью.



Общие сведения
Гиперкератоз – это чрезмерное утолщение рогового слоя эпидермиса. Понятие гиперкератоз происходит от двух греческих слов hyper – много и keratosis – образование кератина. Клетки рогового слоя начинают усиленно делиться, что в сочетании с нарушениями слущивания эпидермиса и приводит к утолщению, которое может быть от нескольких миллиметров до нескольких сантиметров.
Причины гиперкератозов
Гиперкератоз не является самостоятельным заболеванием. Утолщение рогового слоя и нарушение процесса ороговения наблюдаются при ихтиозе, лишаях, эритродермиях и других заболеваниях. Даже у здоровых людей гиперкератоз проявляется в той или иной мере на локтях, стопах, иногда на коленях.
Экзогенные причины гиперкератозов, то есть причины, возникающие извне – это длительное и избыточное давление на кожу стоп, иногда на кожу тела из-за тесной или грубой одежды. Давление, как и любая внешняя агрессия, провоцирует защитные механизмы организма, в данном случае – усиленное деление клеток. Нарушается естественный процесс слущивания клеток: когда поверхностные клетки отшелушиваются, а вновь образующиеся клетки приходят на их место. И, как результат, происходит утолщение рогового слоя эпидермиса – гиперкератоз.
Поскольку большая часть нагрузки приходится на ступни, то именно они подвержены образованию гиперкератоза. Узкая, тесная и наоборот обувь большего, чем нужно, размера вызывают утолщение кожи стопы. Избыточная масса тела, особенно при высоком росте так же многократно увеличивают нагрузку на стопу. У людей с патологиями стопы, например при плоскостопии, из-за нарушений амортизационных свойств позвоночника гиперкератоз ступней встречается гораздо чаще. Приобретенные патологии стопы, а так же хромота приводят к перераспределению нагрузок на стопу, вследствие чего возникают зоны повышенного давления и локализованный гиперкератоз.
К эндогенным причинам гиперкератозов относятся различные системные заболевания, протекающие хронически. Наиболее часто эндогенной причиной гиперкератоза является сахарный диабет, так как в результате нарушения обмена веществ развивается целый комплекс причин ведущих к нарушению чувствительности. Притупляется тактильная и болевая чувствительность, развиваются нарушения обменных процессов, нарушается питание кожи и развивается ее сухость. Эти факторы являются основными при развитии гиперкератоза стоп при сахарном диабете.
Более редкими причинами гиперкератозов являются наследственные нарушения в образовании кератина, кератодермии, ихтиоз кожи, псориаз и другие заболевания при которых изменяется состояние эпидермиса.
Фолликулярный гиперкератоз

Фолликулярный гиперкератоз – это один из клинических симптомов кожных заболеваний, хотя гиперкератоз фолликулов наблюдается и как самостоятельный симптомом. В результате избыточного ороговения и нарушения отслойки верхних слоев эпидермиса происходит закупорка протока фолликула чешуйками кожи. У людей, чьи родственники страдали фолликулярным гиперкератозом, процент заболеваемости выше. Дефицит витамина А и С, а так же нарушения личной гигиены тоже являются факторами риска. При воздействии на кожу холода, жесткой воды и других физических факторов фолликулярный гиперкератоз может развиваться и у людей с неизмененными функциями кожи. После восстановления прежнего режима жизни симптомы гиперкератоза исчезают.
Клинически фолликулярный гиперкератоз проявляется в виде мелких красных прыщиков-бугорков на месте фолликулов, кожа становится похожей на гусиную. Поражаются участки тела склонные к сухости кожи. Это область локтевых и коленных суставов, ягодицы и наружная поверхность бедер. При длительном воздействии неблагоприятных факторов гиперкератоз фолликулов приобретает распространенный характер, поражается кожа рук и нижних конечностей. Вокруг узелков формируется красный, иногда воспаленный, ободок. Если же наряду с симптомами гиперкератоза имеется постоянное механическое воздействие, например грубой одеждой, то кожа становится шершавой и напоминает жабью кожу. Узелки фолликулярного гиперкератоза инфицируются при самостоятельном выдавливании или же при непроизвольной травматизации, что может привести к пиодермиям вторичного характера.
Фолликулярный гиперкератоз не является опасным для жизни состоянием, но между тем требует лечения, так как косметические дефекты могут послужить причиной психологических травм. Диагноз ставится на основании клинических проявлений. На сегодняшний день нет препаратов, которые бы могли решить проблему пациентов с фолликулярным гиперкератозом. В том случае, если этот симптом является одним из проявлений заболеваний внутренних органов, то их лечение или коррекция способны полностью устранить проявления фолликулярного гиперкератоза. А потому пациентам с фолликулярным гиперкератозом, который имеет длительное течение, необходимо обследование, как у дерматолога, так и у эндокринолога и терапевта.
Лечение фолликулярного гиперкератоза направлено на коррекцию работы внутренних органов и в применении смягчающих мазей и местных препаратов, которые содержат молочные и фруктовые кислоты, обладающие эффектом пилинга. Использование механических скрабов и пемзы при фолликулярном гиперкератозе противопоказано, так как травматизация может привести к инфицированию или к прогрессированию симптоматики.
Витамины А и С, принимаемые как внутрь, так и наружно в виде мазей способны скорректировать процесс слущивания эпителия и процесс образования новых клеток. Лечением фолликулярного гиперкератоза занимаются косметологи и дерматокосметологи, но с возрастом симптоматика гиперкератоза фолликулов обычно снижается или исчезает полностью. Это связано со снижением салообразования и снижением скорости деления клеток эпидермиса.
Лентикулярный и диссеминированный гиперкератоз
Причины этих гиперкератозов не изучены, в основе патогенеза лежит нарушение процессов образования кератина неясного происхождения, связанных с изменениями генома человека. Эти виды гиперкератозов диагностируются в основном у мужчин старшего возраста, но нередко симптомы начинают проявляться в юности.
Заболевание протекает хронически, без тенденций к регрессу, после инсоляции отмечаются обострения. В местах фолликулов появляются роговые папулы размером от 1 до 5 мм красновато-коричневого или желто-оранжевого цвета. Поражается тыльная поверхность стоп, голени и бедра, реже поражаются фолликулы рук, туловища и ушных раковин. В единичных случаях лентикулярный гиперкератоз диагностируют на слизистой оболочке рта. При удалении роговой пробки обнажается слегка влажное углубление с точечным кровотечением в центре. Папулы носят рассеянный характер, не склонны к слиянию, болезненных ощущений не вызывают. Незначительная часть пациентов отмечает небольшой зуд на пораженных лентикулярным гиперкератозом участках.
При диссеминированном гиперкератозе на коже появляются полиморфные элементы, напоминающие короткие и толстые волосы, которые располагаются изолированно без тенденции к слиянию на коже туловища и конечностей. Иногда имеются скопления группами в виде кисточки из 3-6 пораженных фолликулов. Для дифференциации диссеминированного и лентикулярного гиперкератозов от папиллом, ихтиоза и бородавок прибегают к гистологическому исследованию.
Лечение заключается в применении мазей, содержащих глюкокортикостероиды и ароматические ретиноиды. Опасности для жизни гиперкератозы не несут, однако являются косметическим дефектом. Химические пилинги, проводимые дерматокосметологами и процедуры, направленные на увлажнение и смягчение кожи при регулярном применении способны решить проблему. Следует помнить, что механическое воздействие, применение скрабов и пемзы являются крайне нежелательными, так как ведут к обострениям и к присоединению вторичных пиодермий.
Гиперкератоз стоп

Подошвенный гиперкератоз чаще всего является косметическим дефектом, хотя состояние кожи стопы часто свидетельствует о состоянии организма в целом. Поскольку гиперкератоз стопы может достигать нескольких сантиметров, то сухая кожа из-за давления тела склонна к образованию болезненных и кровоточащих трещин, что ведет к болям при ходьбе и к инфицированию.
Около 40% женщин и 20% мужчин после двадцати лет отмечают у себя клинические проявления подошвенного гиперкератоза, который помимо утолщения кожи клинически проявляется трещинами, болью и жжением при ходьбе и чувством скованности стоп.
Основными причинами гиперкератоза стоп является тесная и неудобная обувь, нерегулярный уход за ногами, наследственные и приобретенные патологии стопы, избыточная масса тела и заболевания внутренних органов при которых нарушается образование кератина.
Огрубение и утолщение кожи начинается постепенно. С возрастом кожа «сдается» и появляются симптомы гиперкератоза. Но, однако, правильный и адекватный уход за кожей ног способен полностью решить эту проблему, по крайней мере, клинически.
Если подошвенный гиперкератоз и появление омозолелостей наблюдается по всей поверхности пяток, то наиболее вероятной причиной является грибковое заболевание стоп или же эндокринные нарушения. Гиперкератоз по наружному краю пятки свидетельствует о развороте пятки вовнутрь вовремя ходьбы. И, чем отчетливее клинические проявления, тем больше изменен двигательный стереотип; основной причиной является врожденная или приобретенная косолапость и травмы двигательного аппарата.
Гиперкератоз внутреннего края стопы появляется при неправильном положении пятки, слабых связках голеностопного сустава и мышц голени. Избыточная масса тела, плоскостопие и высокие нагрузки на голеностопный сустав, как правило, являются основными причинами появления подошвенного гиперкератоза этой зоны. У пациентов с подобными проблемами быстро изнашивается внутренняя часть каблука, и обувь приходит в негодность. При гиперкератозе заднего края пятки достаточно изменить обувь на более удобную, чтобы состояние кожи стопы нормализовалось, так как обувь, при ношении которой единственной точкой опоры является пятка или основание пальцев является непригодной для постоянного ношения. Продольное плоскостопие ведет к огрубению средней части стопы.

Лечение подошвенного гиперкератоза проводится в кабинете врача-подолога. Это является симптоматической терапией, а потому необходимо устранить основную причину гиперкератоза стопы. Если это связано только с неудобной обувью, то необходимо выбирать для ежедневного ношения обувь, при которой нагрузка на стопу распределяется равномерно. Если имеются ортопедические заболевания, то их коррекцией должен заниматься врач-ортопед. Так же необходимо лечение или коррекция эндокринных нарушения, противогрибковая терапия, в том случае если причиной гиперкератоза является микотические поражения стоп.
При появлении трещин используют аппликации с синтомициновой мазью и смазывание пораженных участков раствором ретинола. После заживления трещин необходимо удалить избыток кожных масс. Лечение в домашних условиях несколько длительное и требует терпения. Применяются солевые ножные ванночки с прохладной водой, пемза и механическая шлифовка. Увлажнение кожи стоп и применение кератолитических мазей так же входят в схему лечения.
При устранении симптомов гиперкератоза в условиях кабинета подолога применяются более агрессивные размягчители, что позволяет за несколько процедур полностью избавиться от проявлений подошвенного гиперкератоза. Однако без должного ухода и профилактических процедур гиперкератоз стоп может вернуться вновь. Следует помнить, что с возрастом огрубение кожи стоп проявляется более отчетливо, а профилактикой гиперкератоза стоп является должный уход за ногами и ношение удобной обуви. Коррекция избыточной массы тела и профилактика грибковых заболеваний тоже помогают сохранить красоту и здоровье ног.
Холестеатома уха — это опухолевидное инкапсулированное образование среднего уха, состоящее преимущественно из клеток слущенного эпителия и кристаллов холестерина. Различают истинную (врожденную) и ложную холестеатому уха. Проявляется заболевание ощущением распирания и болями в ухе, снижением слуха смешанного типа, небольшим количеством имеющих гнилостный запах выделений из уха. Холестеатома уха диагностируется при помощи рентгенографии и КТ черепа, отоскопии, зондирования и промывания барабанной полости, исследований вестибулярного и слухового анализаторов. Лечение холестеатомы уха в большинстве случаев заключается в радикальном хирургическом удалении. Иногда возможно промывание надбарабанной полости с расположенной в ней холестеатомой.
МКБ-10


Общие сведения
Холестеатома - эмбриональное или (чаще) приобретенное псевдоопухолевое образование, происходящее из тканей среднего уха. В 90% случаев она появляется на фоне хронического гнойного среднего отита. В популяции частота гнойный отитов, осложненных холестеатомой, составляет 0,01%. Заболеванием чаще страдают дети старше 10 лет и взрослые 20-30 лет. У детей патология протекает более агрессивно с многократными рецидивами.

Причины
Холестеатома уха может иметь врожденный характер. В таких случаях она носит название истинной. Благодаря гладкой, напоминающей поверхность жемчужины, капсуле истинную холестеатому уха называют еще «жемчужной опухолью». Она возникает вследствие эмбриональных нарушений и располагается в пирамиде височной кости. Истинная холестеатома может также находиться в других костях черепа, в боковой цистерне и желудочках головного мозга.
Ложная холестеатома уха образуется в результате длительно протекающих отитов или как последствие травмы уха. Считается, что образование ложной холестеатомы уха возможно 2 путями. В первом случае происходит врастание плоского эпителия наружного слухового прохода в полость среднего уха через краевой разрыв барабанной перепонки. Второй механизм образования холестеатомы уха реализуется при нарушении проходимости слуховой трубы в связи с евстахиитом. В результате пониженного давления в барабанной полости происходит втяжение в нее части барабанной перепонки. Когда втяжение становится достаточно глубоким, в нем начинает накапливаться кератин и слущенный эпителий, что ведет к развитию холестеатомы уха.
Патогенез
Холестеатома уха не является истинной опухолью уха, хотя по своему внешнему виду и характеру роста напоминает опухолевое образование. Холестеатома уха имеет слоистую структуру. Сверху она покрыта капсулой из соединительной ткани, под которой находится ороговевающий плоский эпителий. Средний слой холестеатомы уха представлен наложенными одна на другую пластинами слущенного эпителия и расположенными между ними кристаллами холестерина. Центральную часть холестеатомы уха или ее ядро занимает имеющий гнилостный запах беловатый детрит.
Холестеатома уха может быть единичным образованием или представляет собой скопление большого количества узелков, имеющих плотную консистенцию и размер от 3 мм. Холестеатома уха выделяет специфические химические вещества, которые приводят к резорбции окружающих холестеатому костных тканей с образованием гладкостенной полости. Кроме того, эти вещества оказывают токсическое воздействие на рецепторный аппарат внутреннего уха, вызывая расстройство звуковосприятия и реактивный лабиринтит.
Симптомы холестеатомы уха
В начальном периоде холестеатома уха может иметь бессимптомное течение. Затем пациент начинает предъявлять жалобы на чувство распирания в ухе, появление тупой, давящей, ноющей или стреляющей ушной боли. Происходит понижение слуха. Возможны головные боли, при развитии лабиринтита — головокружения. Наблюдаются выделения из уха, которые обычно имеют гнилостный запах и носят скудный характер. Отличительной особенностью является обнаружение в отделяемом небольших комочков белого цвета.
При холестеатоме уха тугоухость имеет смешанный характер. С одной стороны она обусловлена нарушением звукопроведения в связи с ограничением подвижности слуховых косточек, а с другой — расстройством звуковосприятия в результате токсического поражения рецепторов лабиринта проникающими в него агрессивными выделениями холестеатомы.
Осложнения
Разрушая рядом расположенные костные образования, холестеатома уха увеличивается в размерах. Так она со временем заполняет ячейки сосцевидного отростка, доходит до капсулы лабиринта и способна разрушить его полукружные канальцы с образованием фистулы лабиринта. При разрушении коркового слоя сосцевидного отростка холестеатома уха выходит под кожу сосцевидной области.
Разрушение стенки косного канала лицевого нерва ведет к развитию пареза лицевого нерва, стенки сигмовидного синуса — к его тромбозу. Зачастую холестеатома уха достигает размера грецкого ореха и имеет расходящиеся в различных направлениях отростки. При этом она образует гигантскую полость, похожую на полость, остающуюся после общеполостной операции на ухе.
Старая холестеатома уха включает содержащие токсическую жидкость кисты, прорыв которых в подпаутинное пространство приводит к развитию асептического менингита, в вещество головного мозга — к появлению менингоэнцефалита. Эти осложнения могут привести к гибели больного от отека головного мозга. Обострение среднего отита часто сопровождается гнойным распадом холестеатомы уха, обуславливающим развитие гнойного лабиринтита и менингита, околосинусового и экстрадурального абсцесса, абсцесса головного мозга, отогенного сепсиса.
Диагностика
К диагностике холестеатомы уха могут привлекаться не только врачи-отоларингологи, но также неврологи и нейрохирурги. В современной отоларингологии используется комплекс визуализирующих и функциональных методик:
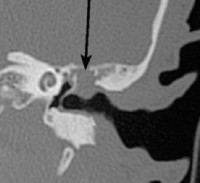
- Рентгенография височных костей. На рентгенограммах в проекции по Майеру, Шюллеру или Стенверсу холестеатома определяется как имеющая среднюю плотность однородная тень, которая находится в круглой патологической полости с гладкими и четко визуализирующимися краями. Более точную визуальную картину образования получают при проведении КТ и МСКТ черепа.

КТ височных костей. Деструкция сосцевидного отростка, сосцевидной пещеры, пирамиды и среднего уха правой височной кости, обусловленная холестеатомой
- Эндоскопия уха. При отоскопии возможно обнаружение краевой перфорации барабанной перепонки, признаков деструкции костной части слухового прохода, обусловленных разрастанием холестеатомы. При наличии краевой перфорации производят зондирование полости среднего уха пуговчатым зондом и промывание надбарабанного пространства. О наличии деструктивного процесса свидетельствует шероховатая при прощупывании поверхность кости. В пользу холестеатомы уха говорит присутствие в промывных водах включений и чешуек эпидермиса.
- Исследование слухового анализатора. Дополнительно у пациентов с холестеатомой уха проводят исследование слуха и вестибулярного анализатора. Аудиометрия выявляет снижение слуха, пороговая аудиометрия — смешанный тип тугоухости. Производят также исследование камертоном, определение проходимости слуховой трубы, электрокохлеографию, акустическую импедансометрию, отоакустическую эмиссию, вестибулометрию, электронистагмографию, стабилографию, непрямую отолитометрию.
- Неврологическая диагностика. В диагностике осложнений может применяться неврологический осмотр, МРТ головного мозга, люмбальная пункция и др.

МРТ головы. Гиперинтенсивный сигнал в области сосцевидной пещеры, сосцевидного отростка и пирамиды правой височной кости (холестеатома)
Холестеатому уха необходимо дифференцировать от опухолей и инородных тел уха, кохлеарного неврита, серной пробки, гломусной опухоли, адгезивного среднего отита, специфических гранулем при туберкулезе и сифилисе.
Лечение холестеатомы уха
Консервативная тактика
Консервативное лечение возможно лишь в случае небольшой холестеатомы уха, находящейся в надбарабанном пространстве. Терапия таких холестеатом заключается в промывании надбарабанного пространства растворами протеолитических ферментов и борной кислоты. Начинают и заканчивают процедуру промыванием полости изотоническим раствором. Подобную манипуляцию проводят ежедневно в течение недели.
Хирургическое лечение
При неэффективности консервативного лечения, большом размере холестеатомы уха, наличии осложнений показано радикальное удаление образования. В зависимости от распространенности холестеатомы хирургическое вмешательство может включать:
- санирующую операцию на среднем ухе;
- лабиринтотомию;
- транслабиринтное вскрытие пирамиды височной кости;
- тимпанпластику, мастоидопластику, мирингопластику и пр.
Прогноз и профилактика
В случае своевременного выявления, последовательного консервативного или радикального хирургического лечения холестеатомы прогноз благоприятный. В отдельных случаях возможны рецидивы процесса. В запущенных стадиях возможно развитие тугоухости, жизнеугрожающих внутричерепных осложнений. Профилактика холестеатомы заключается в предупреждении ХГСО, своевременном лечении воспаления среднего уха.
Верруциформная эпидермодисплазия – это ВПЧ-ассоциированное поражение кожи, характеризующееся множественными бородавчатыми высыпаниями. Основные очаги располагаются на лице, кистях, предплечьях, голенях, подошвах, в промежности. Элементы представлены плоскими бородавками, покрытыми роговой массой серо-черного цвета. Диагностическими критериями выступают данные гистологического исследования, положительный ПЦР-тест на этиологически значимые серотипы папилломавируса. Лечение заключается в проведении общей и местной интерферонотерапии, удалении бородавчатоподобных элементов с помощью криодеструкции, лазера, хирургического метода.
МКБ-10

Общие сведения
Бородавчатая (верруциформная) эпидермодисплазия Левандовского-Лутца – папилломавирусная инфекция кожи, развивающаяся у генетически предрасположенных лиц. Заболевание также известно как диссеминированный (генерализованный) веррукоз, врожденные дискератотические бородавки. Кожная патология подробно изучена дерматологами Ф. Левандовским и У. Лутцем в 1922 году. На сегодня описано более 200 случаев заболевания. Веррукозные элементы появляются уже в детском или юношеском возрасте, сохраняются в течение всей жизни, имеют высокий потенциал озлокачествления, что обусловливает актуальность верруциформной эпидермодисплазии в клинической дерматологии.

Причины
Бородавчатая эпидермодисплазия является генодерматозом папилломавирусной этиологии. У большинства пациентов выявляются дефекты в генах EVER1и EVER2, расположенных на длинном плече 17-й хромосомы и кодирующих эндоплазматические трансмембранные белки. Генные мутации повышают уязвимость кожи к папилломавирусу определенных серотипов.
У больных с верруциформной эпидермодисплазией идентифицируют порядка 20 типов ПВЧ, в числе которых HPV-3, 5, 8, 9, 10, 12, 14, 15, 19, 20, 21, 25, 36, 47, 49 и другие (иногда одновременно обнаруживается несколько серотипов). Примерно у 80% заболевших выявляются HPV-5 и HPV-8, имеющие высокую онкогенную активность. Инфицирование происходит через микротравмы, воспаленные кожные покровы и слизистые.
Большинство случаев генодерматоза являются спорадическими, четверть случаев имеет аутосомно-рецессивную передачу, иногда прослеживается аутосомно-доминантное и Х-рецессивное наследование. Изредка заболевание имеет не наследственную, а приобретенную природу, развивается у пациентов с вторичными иммунодефицитами различного генеза: ВИЧ-инфицированных, перенесших трансплантацию органов и получающих иммуносупрессивную терапию.
Патогенез
Гены EVER1/EVER2 кодируют белки, образующие комплекс с белком-переносчиком цинка ZnT-1 в мембране эндоплазматического ретикулума (ЭР) кератиноцитов. Цинк является важным кофактором, необходимым для синтеза вирусных белков, и нормальная активность генов EVER1/EVER2, по-видимому, препятствует доступу папилломавируса к запасам микроэлемента в ядрах клеток-хозяина, не позволяя ему реплицироваться.
Мутационная изменчивость приводит к повышению восприимчивости макроорганизма к ВПЧ рода beta, усилению экспрессии вирусных генов, что сопровождается нарушением дифференцировки эпителиальных клеток и появлением диссеминированных плоских бородавок. Значимую роль в патогенезе играет угнетение клеточного иммунитета, однако на данный момент не установлено, является оно следствием инфекции либо наследственной предрасположенности.
Гистологическая картина диссеминированного веррукоза соответствует таковой при плоских бородавках: эпидермис утолщен, в зернистом слое обнаруживаются койлоциты, свидетельствующие о цитопатическом воздействии вируса. Характерным для верруциформной дисплазии является наличие клеток с увеличенным объемом бледной цитоплазмы.
Классификация
С учетом типа HPV и прогноза в отношении малигнизации бородавок различают две формы верруциформной эпидермодисплазии: простую и диспластическую:
- простая – представляет собой диссеминированное разрастание доброкачественных плоских папул, в основном на шее и теле. Высыпания ассоциированы с HPV-3 и HPV-10.
- диспластическая – бородавчатые образования появляются в раннем детстве на открытых частях тела, имеют высокий онкогенный потенциал. Вызываются HPV 5 и 8 типов.
Симптомы верруциформной эпидермодисплазии
Манифестация заболевания может отмечаться в младенческом возрасте (7,5%), дошкольном детстве (61,5%), в пубертате (22%), юношеском возрасте. Поражения кожи полиморфны. Элементы представляют собой плоские бородавчатые гипо- и гиперпигментированные папулы, бляшки неправильной формы, очаги гиперкератоза, дисхромии. Образования достигают размеров горошины (3-5 мм), но встречаются и более крупные элементы. Их окраска может соответствовать цвету обычной кожи или быть розоватой, красновато-бурой. Кроме веррукозных элементов встречаются «кофейные» пигментные пятна, лентиго.
Чаще высыпания располагаются на открытых участках кожи: лице, шее, тыле кистей, предплечьях, голенях. Иногда поражается подмышечная область, зона промежности, половые губы. На затронутых высыпаниями участках волосистой части головы может возникать алопеция. Элементы имеют тенденцию к слиянию и образованию крупных конгломератов, покрытых серовато-черной роговой массой. В запущенных случаях разросшиеся бородавки становятся похожими на ветви деревьев – отсюда произошло просторечное название патологии «синдромом древесного человека».
Осложнения
В онкодерматологии верруциформная эпидемодисплазия относится к предраковым состояниям. Папилломавирусный генодерматоз может осложняться болезнью Боуэна, бовеноидным папулезом. Примерно у 25-30% (по некоторым данным – у 60%) пациентов в возрасте 30-40 лет на открытых солнцу участках кожи развивается немеланомный рак кожи, чаще плоскоклеточная карцинома, иногда – базалиома.
Рак кожи, ассоциированный с верруциформной эпидемодисплазией, отличается периневральной и лимфатической инвазией, агрессивным клиническим течением, отдаленным метастазированием, приводящим к летальному исходу.
Диагностика
Диагноз верруциформной эпидемодисплазии ставится на основании клинических данных, подтвержденных результатами лабораторных тестов. Необходимы консультации дерматовенеролога и врача-иммунолога. Для верификации патологии проводится:
- Биопсия накожных элементов. Забор образцов и их гистологическое исследование обнаруживает типичные изменения: легкий гиперкератоз, гипергранулез, акантоз, эпидермиса, перинуклеарную вакуолизацию кератиноцитов, бледность цитоплазмы.
- Детекция возбудителя. Метод ПЦР позволяет не только обнаружить папилломавирус в тканевом материале, но и провести его типирование, что чрезвычайно важно для прогнозирования риска озлокачествления. Кроме этого, для обнаружения возбудителя используются методы флуоресцентной гибридизации и иммуногистохимии.
- Генетическое консультирование. Медико-генетическое консультирование пациентов и их близких родственников необходимо для вычисления вероятности рождения детей с аналогичной патологией.
Дифференциальная диагностика
Дифференциальный диагноз необходимо проводить с другими кожными заболеваниями, сопровождающимися генерализованными бородавчатыми высыпаниями. С помощью молекулярно-генетического и морфологического исследований исключаются:
- вирусные бородавки;
- остроконечные кондиломы;
- верруциформный акрокератоз Гопфа;
- фолликулярный вегетирующий дискератоз (болезнь Дарье);
- врожденная пойкилодермия с бородавчатым гиперкератозом;
- пигментная ксеродерма;
- другие генодерматозы.
Лечение верруциформной эпидермодисплазии
Методы генотерапии врожденных дискератотических бородавок не разработаны. На сегодняшний день доступны лишь лекарственные средства и хирургические способы, позволяющие уменьшить проявления бородавчатой эпидермодисплазии с временным успехом. Оптимальную терапию, ее длительность и частоту курсов подбирает врач-дерматолог. На практике используются:
- Системные и топические медикаменты. Внутрь назначают иммуномодуляторы, витамин А, ретиноиды, препараты интерферона. Наружно используются мази с кератолитическим действием, местные ретиноиды, 5-фторурациловая мазь. Описаны положительные эффекты от проведения фотодинамической терапии с 5-аминолевулиновой кислотой.
- Деструкция элементов физическими методами. Для достижения приемлемого косметического и функционального результата осуществляется удаление бородавчатых разрастаний с помощью криотерапии, лазерной коагуляции, электрокоагуляции, хирургического иссечения. Как правило, требуются неоднократные повторные процедуры деструкции бородавок.
Прогноз и профилактика
В настоящее время не существует методов полного излечения верруциформной эпидермодисплазии. Несмотря на периодические медикаментозные курсы и хирургическое удаление бородавчатых элементов, не удается избежать рецидивов. Даже при доброкачественном течении заболевание заметно ухудшает качество жизни.
Большое внимание в ведении пациентов с диспластичесим вариантом заболевания уделяется профилактике малигнизации элементов. Для этого рекомендуется прохождение регулярного дерматологического скрининга, защита кожи от прямых лучей солнца с помощью одежды и SPF-кремов. Проведение профилактической вакцинации против ВПЧ считается нецелесообразным, поскольку существующие вакцины не защищают от тех типов HPV, которые вызывают верруциформную эпидермодисплазию Левандовского-Лутца.
1. Доброкачественные эпидермальные новообразования кожи/ В.В.Козловская, А.Бёер-Ауер// Дерматология. Consilium Medicum. – 2018. - №3.
3. Проблемы диагностики и лечения папилломавирусных инфекций кожи и слизистых оболочек/ Родин А.Ю., Сердюкова Е.А., Щава С.Н.// Волгоградский научно-медицинский журнал. – 2011.
4. Дерматологические болезни и инфекции, передаваемые половым путем/ В.М. Козин, Ю.В. Козина, Н.Н. Янковская - 2016.
Холестеатома. Этиология холестеатомы
Холестеатомой называется особое опухолеподобное образование, характеризующееся глянцевито-перламутровым цветом и выраженным пластинчатым строением. В основном холестеатома состоит из тонких ороговевающих эпидермоидальных наслоений, между которыми содержится значительное количество жира и холестерина. Снаружи эта биологически мертвая масса граничит с сосудосодержащим соединительнотканным слоем, покрытым многослойным эпителиальным покровом — матриксом холестеатомы.
По своему гистологическому строению этот слой соответствует эпидермису. Подобного рода образования находили часто в барабанной полости, в пещере и во входе в пещеру; они были известны патологоанатомам с 30-х годов прошлого столетия. Понятно, что патологоанатомы идентифицировали опухоли, находимые в мозговой оболочке и в ухе, и считали ушные холестеатомы также гетеропластическими новообразованиями.
Однако с развитием отиатрии теория, принимавшая ушные холестеатомы как опухоли Sui generis, не могла считаться правдоподобной. Так как ушные холестеатомы почти без исключения встречались при хронических гнойных средних отитах, то возникла мысль об их причинной взаимосвязи.
Грубер (1862) и Трельч (1868) впервые высказали правильную мысль о том, что ушные холестеатомы не являются опухолью, а являются вторичным процессом, вызванным наличием хронического гнойного воспаления среднего уха. Как бы эта теория ни казалась правдивой, она все же быстро не могла ликвидировать старого учения о врожденной природе ушной холестеатомы и именно потому, что нельзя было найти сколько-нибудь удовлетворительного объяснения, откуда тогда берутся в нормально выстланной слизистой оболочкой барабанной полости эпидермоидальные клетки.
В 1873 г. с новой теорией генеза холестеатомы выступил Вендт (Wendt), который также отклонил теорию патологоанатомов и утверждал, что ушная холестеатома является продуктом хронического гнойного воспаления среднего уха — «десквамативного воспаления», по его выражению. По мнению указанного автора, предварительно имеет место метаплазия эпителия слизистой оболочки барабанной полости в эпидермально-кожный слой.
Толчком к этой метаплазии он считал вредности внешней среды, действующие через перфорацию на слизистый покров среднего уха. Через 15 лет Габерман гистологически доказал, что так называемая холестеатомная оболочка (matrix) — не что иное, как вросший из наружного слухового прохода в пространства среднего уха эпидермис и что холестеатома представляет собой не что иное, как скопление в пространствах среднего уха отслоенных и ретинированных эпидермоидальных слоев.
Наиболее популярной теорией о генезе холестеатомы в течение многих лет является предложенная Манассе. Манассе тоже считал, что необходимым предварительным условием для возникновения холестеатомы является прорастание эпидермиса из наружного слухового прохода через краевую перфорацию в надбарабанное пространство. Но в то время как Габерман считает, что врастание эпидермиса является целебным фактором и само по себе не всегда должно вести к образованию холестеатомы, а также в последующем последняя возникает как продукт десквамативного отита, Манассе полагает, что холестеатома возникает как самостоятельное разрастание эпидермиса.
По воззрениям Манассе, холестеатома является опухолью, возникающей вследствие имплантации чуждой ткани в среду воспаленной соединительной ткани. Эти ушные холестеатомы называются вторичными, а с точки зрения патологоанатомической — псевдохолестеатомами. Первичные (истинные) холестеатомы уха, могущие возникнуть вследствие зародышевых отщеплений эпидермоидальной ткани, встречаются исключительно редко. Несмотря на наличие ряда литературных данных, нам ни разу не приходилось наблюдать истинной холестеатомы уха; о последней можно говорить лишь в том случае, когда ее возникновение на почве хронического гнойного среднего отита совершенно исключается.
Такие отдельные наблюдения истинной холестеатомы височной кости описаны А. Б. Генаховым, В. П. Ярославским и др. В случае, описанном В. П. Ярославским, холестеатома находилась справа между твердой оболочкой мозга и височной костью и симулировала мастоидит.
Теория Вендта о метаплазии эпителия при холестеатоме с точки зрения патологоанатомов бесспорна, так как возможность при известных условиях перехода одного вида эпителия в другой не может в настоящее время отрицаться.
Среди большинства отиатров, однако, эта теория не нашла признания, так как она не соответствует клиническим наблюдениям.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

