Если лопнула гематома в животе
Обновлено: 30.04.2024
Диагностика повреждений сосудов живота. Методы
Так как повреждение сосудов живота может проявляться активным кровотечением в брюшную полость, ограниченной внутри- или забрюшинной гематомой или тромбозом поврежденного сосуда, симптоматика весьма разнообразна. Например, активное кровотечение в живот может развиться при закрытом отрыве брыжеечных сосудов и привести к гиповолемическому шоку. Наоборот, при наличии тромбоза почечной артерии пациент может демонстрировать гемодинамическую стабильность, но высказывать жалобы на боли в верхних отделах живота и в боку с вероятностью гематурии в 70-80% случаев. Тромбоз проксимальной части верхней брыжеечной артерии вызовет сильную боль в животе, тогда как тромбоз брюшной аорты ниже почечных артерий приведет к отсутствию пульса на нижних конечностях.
Однако наиболее частой причиной повреждений сосудов живота являются проникающие ранения туловища, от сосков до верхней трети бедер. Повреждение определенного сосуда обычно зависит от хода раневого канала от пули или колюще-режущего оружия. Например, огнестрельные ранения прямо по средней линии чаще всего затрагивают нижнюю полую вену или брюшную аорту. Огнестрельные ранения, проходящие через таз, нередко повреждают ветви подвздошной артерии и вены, тогда как огнестрельные ранения в правый верхний квадрант могут вовлекать сосуды почки, печеночную артерию, воротную вену или полую вену позади печени.
При физикальном исследовании симптоматика у пациента с повреждением сосудов живота будет определяться наличием ограниченной гематомы или активного кровотечения. У пациентов с ограниченными гематомами в забрюшинном пространстве, в корне брыжейки или печеночно-двенадцатиперстной связке, особенно при повреждении вен живота, может быть гипотензия, но они быстро отвечают на инфузию жидкостей.
Состояние может оставаться достаточно стабильным с наличием/отсутствием перитонеальных симптомов до тех пор, пока гематома не будет вскрыта во время лапаротомии. Напротив, при активном внутрибрюшном кровотечении у пациентов часто будет напряженный живот и выраженная гипотензия. В обзоре 70 последовательных случаев лапаротомии по поводу повреждения сосудов живота, сделанном Ingram et al., можно было выделить две группы на основании систолического кровяного давления при госпитализации больше или меньше 100 мм рт. ст.
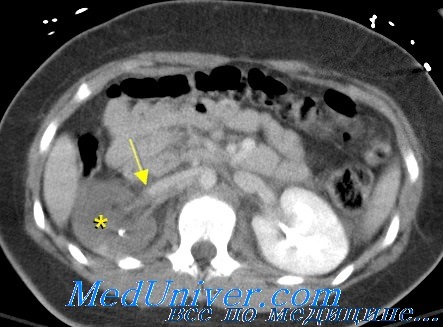
В первой группе средний дефицит оснований был -7,2, гемотрансфузия в операционной была 8,6 доз, изолированное повреждение вены имело место у 73,1% пациентов и выживаемость составила 96,2%. Это сопоставлялось с 43% выживаемостью и 15,1 дозами крови у пациентов с гипотензией. В самом деле, дефицит оснований при госпитализации был единственным независимым показателем смертности в недавней серии пациентов с повреждениями сосудов живота из госпиталя Линкольна в Нью-Йорке.
Другой явный клинический признак, обнаруживаемый у пациентов с повреждением сосудов живота — потеря пульсации на бедренной артерии одной из конечностей, если пересечена или тромбирована ипсилатеральная общая или наружная подвздошная артерия. У таких пациентов наличие огнестрельного ранения таза в сочетании с неустойчивым или отсутствующим пульсом на бедренной артерии патогномонично для повреждения ипсилатеральной подвздошной артерии.
Как при стабильном, так и при нестабильном состоянии, быстрое выполнение хирургом ультразвукового исследования (FAST — прицельная ультразвуковая оценка пациента с травмой) полезно для исключения сочетанного повреждения сердца с последующей тампонадой или сочетанного гемоторакса, требующего введения торакостомической трубки. У стабильного пациента с огнестрельным ранением в живот диагностическое значение имеет обычная обзорная рентгенография органов брюшной полости, выполненная таким образом, чтобы траекторию снаряда можно было бы представить по меткам, поставленным у отверстий при сквозном ранении, или по положению самого снаряда при слепом ранении.
Раньше во всех случаях проникающего ранения живота и при отсутствии шока, выполнялась разовая внутривенная пиелография (ВВП) в отделении неотложной помощи (ОНП). Главными задачами этого исследования были следующие: оценка функции обеих почек, так как отсутствие кровотока в одной почке говорит об ее отсутствии или тромбозе почечной артерии; определение наличия активного кровотечения из самой почки; определение положения и состояния мочеточников. Это исследование более не применяется рутинно — оно показано только у стабильных пациентов с ранениями в бок и макрогематурией, когда нет возможности выполнить компьютерную томографию (КТ).
У пациентов с закрытой травмой живота, гематурией, небольшой или умеренной гипотензией и перитонитом в отделении неотложной помощи, разовая внутривенная пиелография во время предоперационной подготовки все еще может быть полезна для документирования наличия интактной почки. Если почка по большей части интактна, без экстравазации контраста, хирургу не придется вскрывать околопочечную гематому при последующей лапаротомии. Отсутствие изображения одной почки на ВВП, что предполагает тромбоз почечной артерии, ранее оценивалось у стабильных пациентов с помощью почечной артериографии.
Опыт КТ живота у множества пациентов с закрытой травмой показал, что отсутствие контрастного усиления и выделительной функции почки при наличии признака кортикального ободка является диагностическим признаком тромбоза почечной артерии, и артериография более не показана для его диагностики. Сходным образом во всех случаях стабильного состояния без показаний к срочной лапаротомии и наличия явной гематурии необходимо сразу выполнять КТ живота без предварительной внутривенной пиелографии.
Предоперационную абдоминальную аортографию не следует выполнять для документирования повреждений сосудов живота после проникающих ранений. Это связано с тем, что большинство пациентов с такими ранениями недостаточно стабильны, чтобы подвергнуться манипуляциям, требуемым для полноценного исследования крупных сосудов в ангиографической операционной. У пациентов с закрытой травмой аортография используется для диагностики и лечения глубоких тазовых артериальных кровотечений, связанных с переломами, и для диагностики необычных повреждений, таких как вышеупомянутые разрывы интимы с тромбозом инфраренальной аорты, подвздошной или почечной артерии.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Тупая травма живота – это закрытое травматическое повреждение органов брюшной полости и забрюшинного пространства. Проявляется болью в животе, ослаблением перистальтики, нарушением общего состояния. Возможно развитие шока. Состояние представляет угрозу для жизни, требуются неотложные лечебные мероприятия. Диагноз выставляется на основании клинических симптомов, данных УЗИ, КТ, рентгенографии, лапароскопии и других исследований. Лечение хирургическое – ревизия, ушивание или удаление поврежденных органов.
МКБ-10
Общие сведения
Тупая травма живота – повреждение внутренних органов, расположенных в брюшной полости и забрюшинном пространстве, при сохранении целостности кожных покровов передней брюшной стенки, поясничной области и боковых отделов живота. Представляет угрозу для жизни больного, при этом внешние признаки тяжелого повреждения отсутствуют или минимальны (кожные покровы целы, видимых деформаций нет), характерно наличие светлого промежутка (состояние пострадавшего сразу после травмы может оставаться удовлетворительным).
Все перечисленное в ряде случаев становится причиной позднего обращения больных к специалистам, затрудняет оказание первой помощи и создает определенные сложности в процессе диагностики. Между тем, вероятность благополучного исхода напрямую зависит от своевременного начала лечения. При развитии тяжелого состояния эффективность врачебной помощи значительно снижается, а вероятность летального исхода и возникновения опасных осложнений резко увеличивается.

Причины
Непосредственной причиной тупой травмы живота становится мощный концентрированный удар в область передней брюшной стенки и боковые отделы живота, реже – в область поясницы. Обычно в момент воздействия мышцы живота находятся в более или менее расслабленном состоянии – это создает благоприятные условия для «пропускания» удара вглубь тканей. Подобный механизм травмы может наблюдаться во время криминальных инцидентов (удар кулаком или ногой), автомобильных аварий, падений с большой высоты, природных или промышленных катастроф.
Для большинства перечисленных происшествий характерно интенсивное травматическое воздействие и одновременное возникновение нескольких повреждений. Возможны сочетания закрытой травмы живота с переломом таза, переломами ребер, переломами костей верхних и нижних конечностей, переломом позвоночника, ЧМТ и ранениями различных областей. Наличие нескольких повреждений утяжеляет состояние больного, провоцирует быстрое развитие травматического шока и увеличивает вероятность массивной кровопотери.
Классификация
С учетом особенностей повреждения в абдоминальной хирургии выделяют следующие виды тупой травмы живота:
- Без повреждения внутренних органов. В эту группу включают ушибы, разрывы фасций и мышц брюшной стенки.
- С повреждением органов брюшной полости. Сюда относят повреждение селезенки, повреждение печени, внутрибрюшинный разрыв мочевого пузыря, разрыв тонкого и толстого кишечника.
- С повреждением органов, расположенных за пределами брюшной полости. В эту группу включают внебрюшинный разрыв мочевого пузыря, повреждение почки, повреждение поджелудочной железы и разрывы некоторых отделов толстого кишечника.
- С внутрибрюшным кровотечением. Подобные травмы могут возникнуть при повреждении печени, селезенки, сосудов сальника и брыжейки кишечника.
- С угрозой раннего развития перитонита. Сюда относят травмы с разрывом полых органов (желудка, кишечника).
- С одновременным повреждением полых и паренхиматозных органов.
Тупая травма живота может быть изолированной (поврежден один орган, например, только печень или только тонкая кишка), множественной (повреждено несколько органов, например, селезенка и толстая кишка) или сочетанной (наблюдается поражение нескольких органов и систем, например, разрыв мочевого пузыря и перелом таза или повреждение поджелудочной железы и перелом плеча).
Симптомы
В анамнезе выявляется характерная травма, пациент жалуется на боль в животе. Отсутствие боли не является основанием для исключения диагноза тупой травмы живота: в светлом промежутке боль бывает незначительной, в эректильной фазе шока пострадавший может недооценивать тяжесть своего состояния и не замечать боли; при наличии других повреждений (например, переломов ребер или костей конечностей) боль в животе может уходить на второй план и не осознаваться из-за интенсивного болевого синдрома в другой части тела; в торпидной фазе шока жалобы могут отсутствовать из-за снижения чувствительности, угнетенности и безучастности больного, нарушений сознания и т. д.
В области передней брюшной стенки, нижних ребер, боковых отделов живота и поясницы иногда видны гематомы и ссадины. Мышцы передней брюшной стенки напряжены (следует учитывать, что при истощении, атрофии мышц, а также утолщении жирового слоя и жировом перерождении мышц напряжение может быть слабым, едва заметным). Выявляется болезненность при пальпации живота, при внутрибрюшных повреждениях определяются положительные симптомы раздражения брюшины.
При наличии 500 и более мл. крови, истекшей из поврежденного сосуда или паренхиматозного органа, можно определить притупление звука при перкуссии живота. При аускультации отмечается ослабление перистальтики. Из других симптомов могут присутствовать тошнота, рвота, отсутствие или изменения стула, кровь в моче, учащенное болезненное мочеиспускание и т. д. В числе общих неспефицических признаков – учащение пульса, снижение АД и увеличение шокового индекса.
В ряде случаев характерные симптомы позволяют травматологу или абдоминальному хирургу заподозрить повреждение того или иного органа еще до проведения инструментальных исследований. Так, при разрывах тонкой и толстой кишки появляется распространяющаяся, усиливающаяся боль в животе, тошнота и рвота, может развиваться травматический шок. При этом при разрывах толстой кишки напряжение брюшной стенки выражено ярче, нередко выявляются признаки внутрибрюшного кровотечения.
При травме печени обычно возникает обильное внутреннее кровотечение. Состояние пациента быстро ухудшается, развивается гиповолемический шок, возможна потеря сознания. Если контакт с больным сохранен, выявляются жалобы на боль в правом подреберье, иррадиирующие в правое надплечье. Давление снижено, дыхание и пульс учащенные, кожа бледная. При повреждении селезенки в ряде случаев также наблюдаются признаки массивного внутреннего кровотечения, однако боль беспокоит не справа, а слева. Иногда (при подкапсульном разрыве) состояние пациента в первые дни или даже недели может оставаться удовлетворительным.
При повреждении поджелудочной железы пострадавший жалуется на резкую боль в подложечной области, отмечается напряжение мышц брюшной стенки и вздутие живота. При повреждении почки возникает макрогематурия и боль в области поясницы. При внебрюшинных разрывах мочевого пузыря выявляется отек промежности и ложные позывы на мочеиспускание, при внутрибрюшинных повреждениях мочевого пузыря наблюдаются частые ложные позывы, боль внизу живота, вздутие живота и ослабление перистальтики.
Диагностика
Пострадавшего с подозрением на закрытую травму живота немедленно доставляют в медицинское учреждение, назначают анализы крови и мочи, определяют группу крови и резус-фактор. В остальном схему обследования составляют индивидуально. Для исключения внутрибрюшного кровотечения (в том числе подкапсульного) и оценки состояния внутренних органов используют УЗИ, КТ, МСКТ. Если эти исследования недоступны, при подозрении на разрыв полых органов применяют рентгенографию брюшной полости.
При подозрении на повреждение мочевого пузыря выполняют катетеризацию, при необходимости проводят восходящую цистографию. Наиболее точным и эффективным методом диагностики повреждений органов брюшной полости является лапароскопия, позволяющая визуально оценить состояние внутренних органов, степень их разрушения, источник и интенсивность кровотечения и, таким образом, максимально четко определить показания к хирургическому вмешательству и тактику оперативного лечения.
Лечение тупой травмы живота
Лечение ушибов, разрывов фасций и мышц брюшной стенки консервативное. При повреждении полых и паренхиматозных органов показана экстренная операция – ушивание, резекция или удаление органа. Вмешательство проводят на фоне интенсивных противошоковых мероприятий: переливания крови и кровезаменителей, искусственного дыхания, стимуляции сердечной деятельности, контроля и стимуляции диуреза и т. д. В послеоперационном периоде продолжают интенсивную терапию, назначают антибиотики и анальгетики.
Прогноз и профилактика
Прогноз определяется тяжестью тупой травмы живота, наличием повреждений тех или иных органов, общим состоянием здоровья пострадавшего, временем проведения оперативного вмешательства. При сочетанных повреждениях летальность достигает 70, при разрывах печени - 50%, при разрывах селезенки - 5%. В раннем послеоперационном периоде возможно развитие перитонита, в отдаленном может возникать спаечная болезнь, обусловленная наличием рубцовых сращений в брюшной полости. Профилактика предполагает проведение мероприятий по снижению уровня травматизма.
3. Диагностика и хирургическая тактика при закрытой травме живота / Томнюк Н.Д., Рябков И.А., Жиго П.Т., Кембель В.Р. // Бюллетень ВСНЦ СО РАМН - 2007 - №4
4. Оптимизация диагностики тупой травмы живота / Файзулина Р.Р., Нузова О.Б., Бобылева Е.О. // Здоровье и образование в XXI веке - 2017 - Т.19, №5
Повреждения живота. Забрюшинная гематома.
Закрытые повреждения живота делят на повреждения (ушибы) брюшной стенки, повреждения внутренних органов брюшной полости и забрюшинного пространства. Естественно, что повреждения внутренних органов являются наиболее тяжелыми и опасными. При этом различают повреждения паренхиматозных, полых органов и крупных кровеносных сосудов. Особо выделяют забрюшинную гематому
Забрюшинная гематома (правильнее — забрюшинное кровоизлияние) возникает при переломах костей таза, позвоночника, при разрыве забрюшинно расположенных органов и сосудов. Наблюдается чаще всего при падении с высоты и при автотравме. Различают односторонние и двусторонние гематомы.
Забрюшинные гематомы в зависимости от их распространенности могут вмещать от 500 до 3000 мл крови. Если гематома ограничена полостью малого таза, ее предположительный объем составляет 500 мл; если гематома достигает с обеих сторон нижних полюсов почек, то ее объем не менее 1,5 л, при достижении верхних полюсов — 2 л, при распространении на диафрагму — 3 л. При кровоизлиянии более 2 л гематома paспространяется на предпузырное пространство и предбрюшинную клетчатку. В таких случаях нередко часть крови (200—300 мл) пропотевает через листок брюшины в свободну брюшную полость, что сопровождается соответствующей клинической картиной и может явиться причиной необоснованной лапаротомии. В то же время следует помнить, что возможен прорыв напряженной забрюшинной гематомы в брюшную полость с продолжающимся кровотечением, что требует немедленной лапаротомии.
Кроме того, при массивном кровоизлиянии кровь может распространяться по межмышечным промежуткам и клетчаточным пространствам на поясничную область, ягодицы, промежность и внутреннюю поверхность бедер. Столь большой объем кровопотери сам по себе может явиться причиной смерти.
Кровь, излившаяся в забрюшинное пространство, пропитывает клетчатку, раздражает большое количество нервных рецепторов чревного и пояснично-крестцового сплетений, что обусловливает длительное течение травматического шока и стойкий парез желудочно-кишечного тракта
Через 5—6 дней парез желудочно-кишечного тракта начинает разрешаться, но одновременно нарастает эндотоксикоз, обусловленный всасыванием продуктов распада излившейся крови. Клинически это выражается в длительной желтухе, которая может привести к печеночно-почечной недостаточности.
Разделение повреждений в зависимости от того, какие органы пострадали — паренхиматозные или полые, имеет принципиальное значение не столько из-за морфологии повреждений, сколько из-за различий в симптоматике, способах хирургического лечения, возникновении и течении осложнений. Если при повреждениях паренхиматозных органов ведущей патологией является массивная кроволотеря, то при травме полых органов — фактор массивного инфицирования: например, средостение и плевральная полость инфицируются при разрыве пищевода, брюшная полость и забрюшинное пространство — при разрывах органов желудочно-кишечного тракта и мочевого пузыря.
Среди закрытых повреждений паренхиматозных органов следует различать:
• поверхностные разрывы (глубиной не более 3 см для печени, 1 см для селезенки, поджелудочной железы и почек);
• глубокие разрывы (больше вышеозначенной глубины);
• центральные разрывы, проходящие через область ворот;
• подкапсульные гематомы (разрывы периферических отделов органа с сохраненной капсулой);
• центральные гематомы (разрывы в глубине паренхимы с сохраненной капсулой);
• отрыв или размозжение целого органа или его части.
Среди повреждений полых органов различают
• надрыв серозной или слизистой оболочки;
• ее разрыв;
• отрыв или размозжение
При разрывах полых органов большое значение имеет его расположение по отношению к серозной полости
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Гематома мягких тканей – это полость, образовавшаяся в результате травмы и заполненная кровью или сгустками. Возникает при излитии крови в ткани из поврежденного сосуда. Представляет собой плотное или флуктуирующее опухолевидное образование, болезненное при пальпации, сопровождающееся отеком и изменением цвета кожи. При глубоком расположении проявляется нарушением формы и локальным увеличением объема пораженного участка. Патология диагностируется на основании жалоб, данных анамнеза и внешнего осмотра. В сомнительных случаях назначается ультрасонография. Лечение – местные консервативные мероприятия, в тяжелых случаях показано вскрытие, дренирование.
МКБ-10


Общие сведения
Гематома мягких тканей – распространенное патологическое состояние в современной травматологии. Может выявляться в области конечностей, лица или туловища, быть небольшой или обширной, располагаться подкожно, внутримышечно, подфасциально, под слизистой оболочкой. Мелкие поверхностные гематомы чаще обнаруживаются в области пальцев рук, обширные скопления крови – в зоне нижних конечностей (голени и бедра). Небольшие образования нередко рассасываются самостоятельно. При попадании инфекции наблюдается нагноение. Патология диагностируется у всех групп населения, отмечается некоторое преобладание людей с высоким уровнем физической активности (детей, молодых мужчин).
Причины
Гематомы могут обнаруживаться при любых видах травматических повреждений (автодорожных, производственных, падениях с высоты и пр.), но наиболее распространенной причиной их образования является бытовая травма. Патология обычно возникает после прямого удара при ушибе, может формироваться вследствие интенсивного сдавления, разрыва сосуда при переломах, вывихах и других повреждениях. Предрасполагающими факторами, увеличивающими вероятность развития данного состояния, являются заболевания, сопровождающиеся нарушениями со стороны свертывающей системы крови и повышенной хрупкостью сосудистой стенки.
Патогенез
В основе механизма формирования гематомы мягких тканей лежит разрыв кровеносного сосуда без наличия раны, реже – при небольшой ране (обычно колотой). Интенсивное локальное травматическое воздействие при ушибе, повреждение костным отломком, резкое противоестественное смещение одних анатомических структур относительно других при переломе или вывихе становится причиной нарушения целостности сосудистой стенки. Кровь под давлением вытекает и «раздвигает» ткани, формируя полость.
Часть крови пропитывает ткани, поэтому в дальнейшем наблюдаются цикличные изменения цвета кожных покровов, обусловленные распадом эритроцитов с образованием гематоидина и гематосидерина. Вначале место повреждения становится багровым или багрово-синюшным, позже приобретает зеленоватый, а затем желтоватый оттенок. При глубоких гематомах цвет кожи может оставаться неизмененным.
В последующем гематома либо рассасывается, либо длительно сохраняется, претерпевая ряд последовательных изменений, завершающихся рубцеванием. При вскрытии свежих образований кровь алая, вязкая, густая, иногда желеобразная, что объясняется активностью факторов свертывания. Позже в полости обнаруживаются либо старые сгустки, либо темная жидкая лизированная кровь. При опорожнении застарелых гематом сгустки могут быть твердыми, образовывать цельную массу, плохо отделяться от окружающих тканей, что связано с начавшимся процессом рубцевания и перерождения в фиброзную ткань. Инфицированные полости заполнены серозным или гнойным содержимым.
Классификация
Систематизация осуществляется по нескольким признакам. Целью деления на группы является оценка тяжести патологии, выбор лечебной тактики, определение необходимости проведения хирургического вмешательства и наиболее вероятного прогноза. В клинической практике различают следующие виды гематом:
- По локализации. Гематомы могут быть расположены под кожей, в подслизистом слое, под фасцией, в толще мышечной ткани. Наиболее крупные полости локализуются внутри мышц или подфасциально (между мышцей и фасцией), что обусловлено богатым кровоснабжением и эластичностью скелетной мускулатуры.
- По состоянию сосуда. Пульсирующие гематомы формируются при повреждении сосуда большого калибра, отличаются отсутствием тромба в зоне повреждения, возможностью свободного движения крови из полости образования в полость сосуда и обратно. Непульсирующие гематомы обнаруживаются при нарушении целостности мелких и средних сосудов, дефект стенки которых быстро закрывается тромбом.
- По состоянию излившейся крови. Несвернувшиеся (свежие) гематомы выявляются в первые часы или дни после травмы, свернувшиеся – спустя несколько суток, лизированные (заполненные старой кровью, неспособной к свертыванию) – через несколько недель. Указанные сроки могут колебаться в зависимости от активности факторов свертывания, размера образования и иных обстоятельств. При проникновении инфекции наблюдается инфицирование, позже – нагноение.
- По отношению к тканям. При развитии диффузных гематом процесс пропитывания тканей кровью преобладает над процессом их «раздвигания», полость небольшая или отсутствует. При формировании ограниченных образований ткани пропитаны незначительно, основная масса излившейся крови находится в полости. Осумкованные гематомы определяются в отдаленные сроки, характеризуются наличием слоя плотной соединительной ткани, отделяющей полость от окружающих структур.
- По степени тяжести. Легкие гематомы возникают примерно через сутки после травматического эксцесса, чаще рассасываются самостоятельно. Образования средней тяжести формируются в течение 3-5 часов, требуют проведения консервативных или оперативных мероприятий. Тяжелые повреждения диагностируются через 1-2 часа после травмы, являются показанием для вскрытия и дренирования.

КТ ОГК. Гиперденсное скопление крови в толще мышечного массива грудной стенки справа, окруженное зоной отека.
Симптомы
Первыми проявлениями патологии становятся боль и местный отек. Характерным отличием гематомы от других травм мягких тканей на ранней стадии является более выраженная ограниченность припухлости, отсутствие постепенного перехода от отечных структур к неизмененным. В последующие часы отек начинает распространяться. Болезненность усиливается, движения ограничиваются из-за боли. Пациенты предъявляют жалобы на ощущение давления или напряжения в пораженной зоне. При поверхностном расположении гематомы кожа становится синюшно-багровой. При глубокой локализации полости может выявляться локальная гиперемия кожных покровов, иногда цвет кожи не изменяется.
При пальпации на начальном этапе флуктуация обычно отсутствует, определяется уплотнение и резкая болезненность. После формирования ограниченной полости, содержащей жидкую кровь, выявляется положительный симптом зыбления. Вначале пораженная область при ощупывании напряженная, после спадания отека плотность тканей может снижаться. При благоприятном течении припухлость постепенно уменьшается в размере и исчезает, при неблагоприятном – сохраняется в течение длительного времени, вызывает болезненность при движениях.
Осложнения
Основным возможным негативным последствием гематомы мягких тканей является ее нагноение с образованием абсцесса. Осложнение чаще обнаруживается при сопутствующих повреждениях кожных покровов. При попадании инфекционных агентов в полость образования болевой синдром усиливается, отмечается локальная гиперемия и гипертермия, присоединяются симптомы общей интоксикации. В отдельных случаях возможно распространение гнойного процесса с формированием флегмоны или развитием сепсиса.
Диагностика
Диагностика осуществляется врачом-травматологом. При отсутствии признаков поражения костей и суставов дополнительные исследования обычно не требуются, диагноз выставляется с учетом данных анамнеза (наличие свежей травмы с характерным механизмом), жалоб больного и результатов физикального обследования. При глубоко расположенных гематомах для оценки тяжести повреждения и дифференцировки с ушибом может назначаться УЗИ мягких тканей. При сопутствующем поражении твердых структур выполняется рентгенография соответствующего сегмента. Кроме ушиба дифференциальную диагностику иногда приходится проводить с переломами, надрывами связок и мышц, реже – с синдромом позиционного сдавления, острым миозитом, ишемией при тромбозе сосуда мелкого или среднего калибра и некоторыми другими состояниями, сопровождающимися плотным локальным отеком.

Лечение гематомы мягких тканей
Лечение обычно осуществляется амбулаторно, тактика определяется тяжестью процесса и временем с момента травмы. При свежих повреждениях конечности придают возвышенное положение, прикладывают холод (грелку с холодной водой, пакеты со льдом, завернутые в полотенце), накладывают давящую повязку для уменьшения кровотечения. После организации небольших образований назначают УВЧ, применяют теплые грелки для ускорения рассасывания. Небольшие поверхностно расположенные гематомы вскрывают в условиях травмпункта. При крупных и глубоких полостях, появлении признаков инфицирования показана госпитализация в травматологическое отделение, вскрытие и дренирование на фоне антибиотикотерапии. При неинфицированных гематомах после вскрытия рекомендовано тугое бинтование для устранения полости и ускорения заживления.
Прогноз и профилактика
Прогноз обычно благоприятный. Большинство гематом рассасывается самостоятельно в течение 2-3 недель. Средний срок нетрудоспособности после вскрытия полости составляет около 2 недель, исходом становится полное выздоровление. При отсутствии лечебных мероприятий возможно образование массива фиброзной ткани (рубца) с формированием внешнего дефекта. При наличии инфекции сроки лечения и прогноз могут колебаться, зависят от тяжести процесса. Профилактика включает предотвращение травм и раннее обращение за медицинской помощью при получении повреждений.
Внутрибрюшные гематомы при травме живота. Тактика
Интраоперационный подход к внутрибрюшным гематомам зависит от механизма повреждения (тупой или проникающий), локализации и размера гематомы. Для практических целей забрюшинные гематомы классифицируются по трем зонам: зона I включает срединные структуры между аортальным отверстием диафрагмы и мысом крестца, зона II, включает правую и левую паранефральные областии зона III — тазовые гематомы.
Общим правилом является проведение ревизии после закрытой травмы только при панкреатодуоденальных гематомах. Стабильные забрюшинные, тазовые или позадипеченочные гематомы нужно оставить нетронутыми. Сходным образом обычно не подвергаются ревизии и стабильные брыжеечные гематомы, включая расположенные вокруг верхней брыжеечной артерии.
Хотя многие авторы рекомендуют всегда подвергать ревизии все гематомы в корне брыжейки, чтобы исключить повреждения верхней брыжеечной артерии, авторы считают, что это трудный и потенциально опасный подход. Ревизию стоит предпринимать, если гематома расширяется или кишечник выглядит ишемизи-рованным. Во всех других случаях верхнюю брыжеечную артерию следует исследовать в послеоперационном периоде с помощью цветной допплерографии, а при необходимости и ангиографии.
Точно также стабильные гематомы зоны II (околопочечные) или зоны III (тазовые), являющиеся следствием закрытой травмы, нужно оставить нетронутыми, кроме таких признаков повреждения крупных сосудов как отсутствие пульсации на бедренной артерии или пооперационный диагноз травмы почечной артерии.
При проникающей травме обязательна ревизия всех гематом во всех зонах. Часто под маленькой гематомой имеется повреждение сосуда или полого органа. Единственным исключением из этого правила является стабильная позадипеченочная гематома, потому что ее ревизия технически трудна, опасна и имеет потенциально летальные последствия. Лечение околопочечных гематом при проникающей травме является предметом дискуссий.
Хотя большинство авторов отстаивает обязательную ревизию, опыт авторов этой главы показывает, что стабильные гематомы в стороне от ворот лучше не трогать. В исследовании 52 пациентов с огнестрельными ранениями почки эффект при сохранении околопочечной гематомы был достигнут у 20 (38%). В результате этой тактики не было потери почки и осложнений.
Процедуры по ограничению последствий повреждений, такие как тампонирование сложных травм печени или трудных забрюшинных или тазовых гематом, или временное шунтирование жизненно важных артерий, должны выполняться рано, до развития коагулопатии, гипотермии и ацидоза. Не стоит легкомысленно относиться к прошиванию кишки степлером как к компоненту стратегии ограничения последствий, потому что есть возможность создания полной непроходимости кишечника.
Не исключено эта непроходимость может усугубить растяжение кишки, возможно, способствуя перемещению бактерий и иногда вызывая некроз кишки проксимальнее прошитого конца. Хотя обычно планируется возвращение пациента в операционную в течение 24 часов для восстановления непрерывности кишечника, часто это оказывается невозможным из-за продолжающейся коагулопатии, потребности в высоких дозах вазопрессоров и тяжелой дыхательной недостаточности.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

