Раздражение кожи при частом стуле
Обновлено: 25.04.2024
От состояния желудочно-кишечного тракта зависит не только характер пищеварения, но и внешний вид кожных покровов. Если кишечник функционирует некорректно, то происходит накопление токсических веществ, которые образовались в процессе переваривания пищи. Данный процесс чреват развитием аутоинтоксикации организма, которая в свою очередь влияет на внешний вид кожных покровов. Бесполезно прибегать к косметическим методам, если первопричиной неудовлетворительного состояния кожи является неудовлетворительное состояние желудочно-кишечного тракта.
Почему кишечник и кожа взаимосвязаны?
Организм человека представляют собой единую сложную систему, поэтому кожа и ЖКТ связаны. Если происходят структурно-функциональные изменения в пищеварительной системе, то человек может столкнуться с такими вероятными кожными проявлениями:
- сухость кожи и снижение её эластичности;
- прыщи и угревая сыпь (акне);
- кожная пигментация.
Сбой в работе желудочно-кишечного тракта может проявляться одним из перечисленных симптомов или их совокупностью. Если человек замечает неудовлетворительное состояние кожи, то ему рекомендована консультация не только дерматолога, но и гастроэнтеролога.
Какие заболевания кишечника приводят к ухудшению состояния кожи
Негативно отразится на состояние кожных покровов могут такие отклонения со стороны желудочно-кишечного тракта:
- синдром раздражённого кишечника;
- неспецифический язвенный колит;
- проктосигмоидит;
- хронические запоры;
- синдром мальабсорбции;
- хронический гастрит.
Кроме того, одной из наиболее распространенных причин появления проблем с кожей, является дисбактериоз. При нарушении баланса кишечной микрофлоры нарушается процесс всасывания питательных компонентов и витаминов, а также снижается иммунитет, что априори негативно отражается на состоянии кожных покровов. Послужить причиной развития кишечного дисбактериоза и других заболеваний кишечника, могут такие факторы, как нерациональное питание, злоупотребление алкоголем, преобладание в рационе однотипной пищи и продуктов, которые богаты простыми углеводами. Очень часто проблемы с кожей на фоне дисбактериоза кишечника возникают при прохождении антибиотикотерапии, так как эта группа препаратов не обладает избирательным воздействием, и уничтожает как отрицательную так и положительную микрофлору.
Как распознать проблемы с ЖКТ
Обнаружив у себя кожные дефекты, угревую сыпь, пигментные пятна и другие негативные изменения на коже, необходимо обратить внимание на наличие симптомов, которые указывают на сбой в работе желудочно-кишечного тракта. Во внимание берется набор таких клинических симптомов:
- дискомфорт и боль в правой или левой подвздошной области, а также вокруг пупка;
- повышенное газообразование в кишечнике (метеоризм);
- расстройства стула (чередование запоров и диареи);
- боль в подложечной области;
- отрыжка кислым;
- присутствие фрагментов слизи, гноя или крови в испражнениях.
Кишечник и зуд кожи также взаимосвязаны. Кроме ранее перечисленных кожных проблем, которые развиваются на фоне структурно-функциональных изменений в системе пищеварения, расстройства пищеварительной деятельности могут приводить к появлению симптомов местной аллергической реакции. К симптомам аллергической реакции можно отнести сыпь по типу крапивницы, покраснение кожных покровов, шелушение кожи, зуд, отёчность. Прием противоаллергических препаратов поможет снять только симптомы аллергии, но не решит проблему в полной мере, так как аллергические реакции, связанные с некорректной работой ЖКТ необходимо лечить комплексно.
Диагностика
Если возникли высыпания на коже, кишечник должен быть комплексно осбледован. Комплексная диагностика включает такие методы исследования:
- ультразвуковое исследование органов брюшной полости;
- копрограмма;
- лабораторный анализ на дисбактериоз;
- колоноскопия.
В качестве дополнительных методов обследования может быть назначен общий и биохимический анализ крови.
Лечение
Добиться эффекта оздоровления кожи можно только через здоровый кишечник. При заболеваниях кишечника, которые спровоцировали проблемы с кожей, могут быть назначены такие группы лекарственных медикаментов:
- Противовоспалительные препараты в форме таблеток, капсул и ректальных суппозиториев.
- Спазмолитики. Эта группа лекарственных средств является своего рода скорой помощью, к которой прибегают для снятия спазмов в кишечнике.
- Энтеросорбенты. Кишечные сорбенты назначаются для очищения кишечника от токсических компонентов и продуктов метаболизма.
- Пробиотики. Эта группа средств назначается при дисбактериозе и синдроме раздраженного кишечника для восстановления микрофлоры кишечника.
- Пребиотики. Назначаются чаще в комбинации с пробиотиками, так как представляют собой питательную среду для кишечных бактерий.
Улучшить состояние желудочно-кишечного тракта и соответственно кожных покровов помогает прием метапребиотика Стимбифид Плюс. Метапребиотик содержит фруктополисахариды, фруктоолигосахариды, а также лактат кальция. Каждый компонент по отдельности и все в комбинации создают максимально благоприятные условия для роста и размножения нормальной кишечной микрофлоры. Даже лучший пребиотик не создаст того эффекта стимуляции роста кишечных бактерий, который обеспечивает метапребиотик.
В отличие от пробиотиков, которые являются уязвимыми перед кислотной средой желудка и не в полном объеме попадают в кишечник, метапребиотик Стимбифид Плюс эффективно восстанавливает популяцию собственных бактерий в кишечнике человека. По мере восстановления нормального баланса кишечных бактерий будет улучшаться состояние кожи и произойдет ее общее оздоровление. Стимбифид Плюс может быть использован как при уже возникших дерматологических проблемах, так и для профилактики заболеваний кожных покровов. Чистый кишечник – здоровая кожа, и этот факт подтвержден как гастроэнтерологами, так и дерматологами.
Старческий зуд – это разновидность идиопатического зуда, который развивается у людей пожилого возраста. Среди основных причин проблемы называют чрезмерную сухость кожи, хронические дерматозы, соматические заболевания. Патология проявляется постоянными субъективно неприятными ощущениями и потребностью механического раздражения кожи для их купирования. Комплексная диагностика старческого зуда требует дерматоскопии, стандартного набора анализов крови и мочи, методов инструментальной визуализации внутренних органов. Лечение состоит из интенсивного увлажнения кожи, применения местных и системных противозудных средств, методик физиотерапии и психотерапии.
МКБ-10



Общие сведения
Старческий (сенильный) зуд – распространенное состояние, которое беспокоит более 50% людей старше 70 лет. Мужчины болеют чаще женщин. Старческий зуд представляет серьезную физическую и психологическую проблему для пациентов, снижает качество жизни и становится причиной стойких эмоциональных расстройств. Перед специалистами в сфере практической дерматологии возникает сложная задача эффективного купирования симптомов и устранения их первопричины, что не всегда возможно, несмотря на усовершенствование клинических протоколов.

Причины
Кожный зуд у пожилых пациентов относятся к идиопатическим заболеваниям, его точные этиологические факторы пока не установлены. Большинство экспертов сходятся во мнении, что в развитии проблемы играют роль, как возрастные изменения структуры кожного покрова, так и системные нарушения работы организма, которые типичны для пациентов старческого возраста. К основным причинам сенильного зуда относятся:
- Сухость кожи. В пожилом возрасте происходят гистологические перестройки эпидермиса и дермы, снижается количество гиалуроновой кислоты, кожа теряет тургор и эластичность. Физиологические изменения вызывают сильную сухость, которая при отсутствии адекватного косметического ухода становится причиной зуда.
- Кожные заболевания. Неприятные ощущения развиваются на фоне экземы, грибковых инфекций, чесотки и других дерматозов, которые могут протекать со скудными объективными признаками. Зачастую заболевания не диагностируются вовремя из-за поздней обращаемости пожилых людей к врачу.
- Метаболические расстройства. К основным причинам формирования старческого зуда относят атеросклероз, железодефицитную анемию, снижение толерантности глюкозе и развитие сахарного диабета 2 типа. Изредка проблема связана с гипотиреозом, недостаточностью функции надпочечников.
- Заболевания внутренних органов. Типичными причинами зуда у людей старческого возраста выступают холестаз, хроническая почечная недостаточность, функциональные и органические заболевания ЖКТ. Неприятный симптом может быть одним из первых признаков онкопатологии органов брюшной полости, центральной нервной системы.
Патогенез
Зуд считается одним из вариантов восприятия раздражения кожным анализатором. Он возникает по тем же механизмам, что и чувства прикосновения, болевые реакции. Ощущения вызваны механическими, термическими, химическими и электрическими воздействиями на периферические нервные волокна типа С, которые составляют около 5% нервов и отличаются медленным проведением импульсов. Появлению симптома способствуют медиаторы: гистамин, вещество P, интерлейкины и простагландины.
В отличие от боли, которая провоцирует безусловный рефлекс «избегания», при зуде активизируются процессы обработки. Возникающие в коре головного мозга импульсы стимулируют человека почесывать, растирать, разминать зудящие участки, чтобы получить моментальное удовлетворение. Такие действия вызывают сильные тактильные и болевые импульсы, которые подавляют слабые сигналы зуда и на короткое время облегчают состояние.
Предполагается, что в развитии сенильного зуда играют роль возрастные трансформации структуры нервных волокон. В старческом периоде нарушается восприятие боли, изменяются центральные механизмы ингибирования зуда, поэтому такой симптом является более стойким и мучительным, чем у молодых людей. Уменьшение толщины кожи на 20% также участвует в патофизиологии зудящего дерматоза.

Симптомы старческого зуда
Первично возникает неприятное субъективное ощущение, которое сопровождается постоянным желанием расчесывать кожу, чтобы от него избавиться. Для старческого возраста типичен генерализованный зуд, который преимущественно начинается в области спины и туловища, постепенно распространяясь по всему телу с захватом волосистой части головы. Многие пациенты жалуются, что симптоматика усиливается при снятии одежды, в ночное время.
При идиопатической форме зуда на коже отсутствуют воспалительные элементы и высыпания. Постепенно на фоне расчесов формируются корочки и экскориации, кожные покровы утолщаются, покрываются трещинами и шелушением. При глубоком и многократном повреждении в отдельных зонах тела наблюдаются кровянистые корки. Вследствие привычки чесать зудящую кожу ногти на руках пациентов становятся гладкими и отполированными.
Осложнения
Старческий зуд существенно влияет на общее состояние и качество жизни пожилых людей. Длительно существующие симптомы вызывают бессонницу, дополняются ажитацией и раздражительностью пациентов. В тяжелых случаях неконтролируемого генерализованного зуда возникают депрессивные состояния, сопровождающиеся суицидальными мыслями и отдельными попытками их реализации.
Раны, которые образуются на месте глубоких расчесов кожи, становятся входными воротами для вторичной инфекции. На фоне физиологического снижения иммунитета в старческом возрасте существует высокий риск пиодермий, кожных микозов. В неблагоприятных случаях инфекционные агенты распространяются вглубь мягких тканей, вызывая флегмоны, длительно незаживающие язвы.
Диагностика
Старческий зуд рассматривается как диагноз-исключение, поэтому для его постановки требуется обследование у дерматолога и других профильных специалистов. Диагностика начинается с детального выяснения жалоб больного, давности появления симптомов и возможных провоцирующих факторов. Затем проводится внешний осмотр кожных покровов тела, чтобы выявить возможные первичные признаки дерматоза. В полную программу обследования входят следующие методы:
- Дерматологическая диагностика. Всем пациентам проводится обследование кожного покрова методом дерматоскопии, при подозрении на микоз показана люминесцентная диагностика лампой Вуда. При вторичном инфицировании расчесов требуется бактериологическое исследование мазка или соскоба поврежденных участков.
- Лабораторный комплекс. Для уточнения метаболического статуса и наличия соматических проблем проводится гемограмма, биохимическое исследование крови с печеночными пробами и липидограммой, анализы мочи и кала. Обязательно определяют уровень глюкозы натощак, по показаниям выполняется расширенный гормональный профиль.
- Инструментальные методы. Как скрининговые методы для исключения болезней внутренних органов назначают УЗИ брюшной полости и малого таза, сонографию щитовидной железы, контрастную рентгенографию желудочно-кишечного тракта.
- Консультация психиатра. Учитывая высокую частоту старческого слабоумия и сенильных психозов, при отсутствии других причин кожной симптоматики рекомендуется обследование у психиатра. При необходимости к диагностике подключают невролога, проводят КТ головного мозга и прочие методы нейровизуализации.

Лечение старческого зуда
Пациентам назначается комплексная симптоматическая терапия, которая определяется длительностью и тяжестью клинических проявлений. Значимую роль в коррекции субъективной симптоматики играют немедикаментозные меры, такие как водные процедуры с применением щадящей косметики, ношение легкой одежды из натуральных тканей, поддержание комфортной влажности и температуры в квартире.
Пусковым фактором старческого зуда является ксероз, поэтому на первый план выходят меры по глубокому увлажнению и питанию кожи. Для ежедневного ухода рекомендованы эмоленты, которые сочетают смягчающие, регенерирующие, антиоксидантные и увлажняющие компоненты. Рекомендованы линейки аптечной и профессиональной косметики, созданные для ухода за сухой и чувствительной кожей. В дополнение к ним назначается медикаментозная коррекция:
- Местная терапия. Для локального нанесения на зоны наибольшей интенсивности зуда применяются кремы и бальзамы с местными анестетиками, ингибиторами кальциневрина. Противозудные гормональные мази показывают хороший эффект при сухой коже в старческом возрасте.
- Антигистаминные препараты. Лекарства показаны для быстрого купирования зудящих ощущений. Они действуют на патогенетические механизмы появления старческого зуда, обеспечивают хороший симптоматический эффект. В дополнение назначаются гипосенсибилизирующие средства, стабилизаторы мембран тучных клеток.
- Седативные средства. Для нормализации психоэмоционального фона, ликвидации патологического цикла «зуд–расчесывание» применяются легкие анксиолитики, селективные ингибиторы обратного захвата серотонина.
Для усиления эффекта медикаментозного лечения применяются физиотерапевтические процедуры: акупунктура, рефлекторная лазеротерапия и магнитотерапия, чрескожная нервная стимуляция. По показаниям назначается индивидуальная психотерапия, направленная на коррекцию психоэмоциональных расстройств с учетом особенностей психологии старческого возраста. При неэффективности других видов терапии рассматривается возможность применения гипноза.
Прогноз и профилактика
Хотя старческий зуд не относится к угрожающим заболеваниям, мучительные симптомы существенно осложняют жизнь пациента. Комплексные программы терапии показывают хорошую эффективность для уменьшения или полного устранения субъективных признаков, однако нередко после лечения неприятные ощущения возвращаются. Профилактика проблемы включает правильный уход за старческой кожей, раннее выявление и коррекцию соматических нарушений без полипрагмазии.
1. Дерматовенерология/ под ред. проф. Ю.С. Бутова, акад. РАМН Ю.К. Скрипкина, проф. О.Л. Иванова. – 2013.
3. Синдром кожного зуда в практике врача первого контакта/ Д.И. Трухан// Справочник поликлинического врача. – 2015. – №3.
4. Коррекция кожного зуда у пациентов с зудящими дерматозами, сенильным и идиопатическим зудом/ С.С. Вялов, Г.А. Дроздова// Клиническая дерматология и венерология. – 2014. – №3.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Диарея: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Диарея определяется как неоформленный или жидкий стул три или более раз в день с выделением жидких каловых масс объемом более 200 мл. При этом частый оформленный стул не считается диареей. Неоформленный жидкий стул у новорожденных и детей, находящихся на грудном вскармливании, также является нормой.
Диарея, или понос, возникает вследствие нарушения всасывания воды в кишечнике. Значительная потеря жидкости может привести к обезвоживанию, а выведение большого количества электролитов (ионов калия, натрия, хлора) - к нарушению нормального протекания внутри- и межклеточных процессов. По данным Всемирной организации здравоохранения, острая диарея является причиной смерти свыше 2 млн человек в год.
Разновидности диареи
По клиническому течению:
- острая диарея - продолжается до 4 недель, вызвана бактериальными, паразитарными или вирусными инфекционными заболеваниями кишечника;
- хроническая диарея - длится более 4 недель, а ее причиной являются патологические состояния желудочно-кишечного тракта.
Отдельно выделяют «диарею путешественников» – клинический синдром, который развивается у лиц, путешествующих в другие страны и климатические зоны. Она продолжается, как правило, не более 7 дней.
- секреторная диарея (обильный водянистый стул более 1 л/сут.);
- осмолярная диарея (обильный стул (полифекалия) с большим количеством остатков полупереваренной пищи (стеаторея));
- гипер- и гипокинетическая диарея (жидкий или кашицеобразный необильный стул);
- эксудативная диарея (жидкий необильный стул со слизью и/или кровью).
Диарея может быть спровоцирована пищевой токсикоинфекцией, приемом несвежих или несовместимых между собой продуктов, алкоголем, большим количеством кофе, слишком жирной или острой пищей.
Обычно диарея является симптомом инфекционного поражения желудочно-кишечного тракта, который может быть вызван различными бактериями, вирусами и паразитами. Инфекция распространяется через загрязненные пищевые продукты, питьевую воду или от человека человеку в результате несоблюдения гигиены. У больного наблюдаются симптомы интоксикации: жар, озноб, ломота в теле, общее недомогание, отсутствие аппетита, тошнота, рвота. Высокая лихорадка в большей степени свойственна инвазивным инфекциям, вызывающим воспалительную реакцию. При тяжелом воспалении в кишечнике развиваются эрозии и язвы и, как следствие, кровавая диарея.
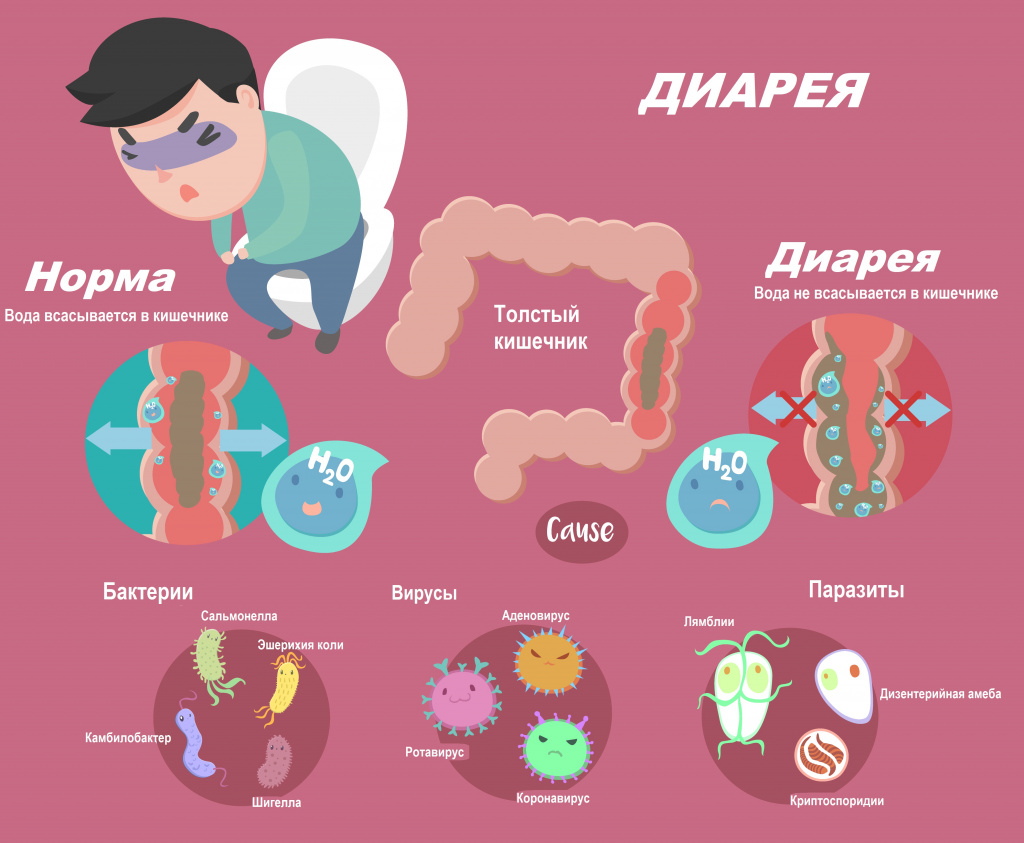
Помимо этого, диарею могут вызвать различные заболевания и патологические состояния:
- недостаток ферментов поджелудочной железы, хронический панкреатит;
- новообразования поджелудочной железы, надпочечников или кишечника;
- ишемия тонкой и толстой кишки;
- синдром раздраженного кишечника;
- дисбактериоз кишечника;
- резекция желудка или кишечника с формированием слепой петли либо короткой тонкой кишки;
- врожденные нарушения процесса всасывания;
- механическая желтуха любой природы;
- заболевания щитовидной железы (гипертиреоз, тиреотоксикоз);
- сахарный диабет;
- радиационное воздействие;
- прием некоторых лекарственных препаратов (слабительных, антибиотиков, антацидов и др.);
- неврогенные расстройства.
- синдромы острого гастрита и рита характерны для сальмонеллеза, бактериальных пищевых отравлений, кишечного иерсиниоза (псевдотуберкулеза);
- синдром острого энтерита типичен для холеры, вирусной диарей, коли-инфекции, вызванной кишечными палочками, кишечного иерсиниоза;
- синдром острого колита развивается при дизентерии, коли-инфекции, амебиазе (амебной дизентерии);
- синдром острого роколита характерен для сальмонеллеза, кишечного иерсиниоза, кампилобактериоза;
- обильная диарея со значительной примесью крови может свидетельствовать о начале развития язвенного колита, болезни Крона;
- острые инфекционные заболевания вирусной этиологии (ротавирус, норовирус, аденовирус, коронавирус) протекают с симптомами интоксикации и преимущественным поражением нескольких отделов желудочно-кишечного тракта (желудка, тонкой и толстой кишки) и с развитием синдромов энтероколита и роколита.
Особую опасность представляет диарея у ребенка, поскольку чревата очень быстрым развитием обезвоживания, тахикардией, падением артериального давления и шоком.
К каким врачам обращаться при диарее
При диарее следует обратиться к врачу-терапевту , врачу общей практики или гастроэнтерологу . Врач назначит необходимое обследование и установит причину болезни. Часто для постановки правильного диагноза требуются консультации инфекциониста.
Диагностика и обследования при диарее
Алгоритм диагностики острой диареи предусматривает определение ее причины, выявление воспалительного или другого этиологического фактора и верификацию заболевания.
Диагностические трудности возникают редко, только когда диарея становится первым проявлением системного заболевания или доминирует в клинической картине.
Наряду с физикальным обследованием (измерением веса, температуры, частоты сердечных сокращений и артериального давления), выполняют проктологический осмотр.
Характер стула определяется локализацией поражения кишечника (тонкая или толстая кишка). В зависимости от цвета и консистенции каловых масс можно предположить причину диареи:
- Желтый понос – возникает в результате усиления кишечной перистальтики (каловые массы продвигаются быстро и не сформированы полностью), может сопровождаться резью, тяжестью в животе.
- Жидкий кал зеленого цвета регистрируется при вирусных и бактериальных инфекционных болезнях. Цвет кала объясняется активным ростом количества возбудителей и скоплением лейкоцитов. Может сопровождаться частыми позывами к рвоте, болью в животе.
- Понос с кровью возникает при желудочно-кишечных кровотечениях. Если поражены верхние отделы пищеварительной системы, кал окрашивается в черный цвет. Кал с кровью алого цвета свидетельствует о кровотечении из прямой кишки.
- Белый жидкий стул возникает при наличии в организме новообразований или камней, сдавливающих желчный проток. Это состояние также сопровождается потемнением мочи и желтушностью кожных покровов.
- Понос водой встречается при холере. В этом случае испражнения очень частые, существует большой риск быстрого обезвоживания.
Метод определения Определение физико-химических параметров выполняется на автоматическом анализаторе методом «сухой химии». Аппаратная микроскопия проводится методом планарной цитометрии с использованием осевого гидродинамического фокусирования и автоматического распозна.

Жжение в заднем проходе - это смешанное чувство жара с покалыванием и пощипыванием в анальной области и вокруг заднепроходного отверстия. У здоровых людей неприятное ощущение возникает под действием внешних факторов: при несоблюдении или неправильной гигиене, диарее, особенностях питания. Жжение в заднем проходе в сочетании с болью, зудом, эпизодами кровотечений — признак проктологических заболеваний. Для устранения симптома назначают диету, ректальные свечи, гормональные препараты, физиотерапию. По показаниям используют хирургические методы лечения основного заболевания.
Причины жжения в заднем проходе
Жжение в анальной области бывает физиологическое и патологическое. В первом случае ощущение жара возникает под действием внешних неблагоприятных факторов:
нерегулярного проведения или несоблюдения требований личной гигиены;
нарушения процесса дефекации (запор, диарея);
ношения нижнего белья из синтетики;
повышенной сухости кожи;
чрезмерного употребления острой и пряной пищи;
приема некоторых лекарственных препаратов, гормональных контрацептивов;
удаления волос в анальной зоне;
раздражения грубой мочалкой, туалетной бумагой;
Другие факторы риска — ожирение, анальный секс, вредные воздействия в быту и на производстве (химическое влияние, действие радиации, высокая температура воздуха).
Физиологическое жжение в заднем проходе умеренное, и не сопровождается другими патологическими признаками. Симптом проходит спустя 3–5 дней после устранения причины.
Жжение в сочетании с другими симптомами позволяет заподозрить проктологические заболевания:
полип прямой кишки;
аноректальный свищ (патологический канал между прямой кишкой и другими органами);
кокцигодинию (беспричинные боли в прямой кишке и анусе);
злокачественные и доброкачественные новообразования заднепроходного канала;
проктит (воспаление прямой кишки);
проктосигмоидит (воспаление слизистой оболочки прямой и сигмовидной кишки);
Если жжение в заднем проходе - это проявление проктологического заболевания, пациенты предъявляют жалобы на зуд, боль, покалывания в анальной области. При длительном течении основной патологии в области ануса и вокруг образуются участки покраснения, расчесы, микротрещины.
Чувство жжения беспокоит постоянно или усиливается в ночное время. Как правило, максимальной выраженности достигает во время дефекации. При развитии воспаления ощущается боль в заднем проходе.
Ощущение жара в заднем проходе свойственно дерматологическим заболеваниям, как себорея, псориаз, экзема, плоский лишай. Редкие причины жжения — сахарный диабет, урологические патологии, половые инфекции. В детском возрасте чаще всего появление болезненно-щекочущего раздражения связано с заражением глистами.
Жжение в области анального отверстия возникает при дисбактериозе и заболеваниях ЖКТ, нарушении обмена веществ. Психические расстройства, психологические травмы, стресс, переутомление, неврозы также могут проявляться дискомфортными ощущениями в заднем проходе.
Диагностика причин жжения в заднем проходе
С подобной проблемой чаще всего обращаются к проктологу. При первичной консультации специалист изучает анамнез, анализирует жалобы пациента, проводит пальцевое ректальное исследование. Врач может нащупать геморроидальные узлы, новообразования.
Чтобы установить вероятную причину или выявить конкретное заболевание, используют лабораторные и инструментальные методы исследования:
Копрограмму. Расширенный лабораторный анализ кала, с помощью которого выявляют воспаление, гельминтозы, заболевания ЖКТ, дисбактериоз, новообразования.
Микроскопическое исследование соскоба с кожи вокруг заднего прохода для обнаружения остриц (глистов).
Ректороманоскопию. В процессе эндоскопического осмотра прямой и сигмовидной кишки оценивают состояние геморроидальных узлов, диагностируют инфекционные и воспалительные процессы, рубцовые изменения.
Аноректальную манометрию. Исследование тонуса аноректального мышечного кольца необходимо при подозрении на патологический спазм мышц заднего прохода, недержание кала.
УЗИ предстательной железы. Дает возможность исключить урологические заболевания.
Определение глюкозы в капиллярной крови. Показано при высокой вероятности нарушения обмена веществ, сахарном диабете.
Биопсия. При обнаружении подозрительных новообразований, берут биоптат для гистологии.
Консультация уролога, венеролога, дерматолога, эндокринолога, гастроэнтеролога и дополнительные методы исследования — по показаниям.
Лечение жжения в заднем проходе
Тактика лечения зависит от причин появления симптома, и направлена на устранение основного заболевания или провоцирующих факторов. Чтобы уменьшить интенсивность жжения, рекомендовано после каждого акта дефекации обмывать наружные половые органы и анус теплой водой. Не менее важно выбирать комфортное нижнее белье свободного кроя из натуральных тканей.
При проктологических заболеваниях назначают щадящую диету для нормализации стула и безболезненного опорожнения кишечника. В рационе ограничивают или полностью исключают жирные блюда, острую пищу, соль. Принимать какие-либо лекарства можно только по назначению специалиста.
Консервативная терапия
Препараты выбирают исходя из причин и стадии заболевания:
Гормоны. Помогают купировать воспаление и снять отек. Применение гормональных мазей местно помогает уменьшить анальное жжение и дискомфорт.
Антибиотики. Инфекционные заболевания лечат антибактериальными препаратами, грибковые инфекции — фунгицидными средствами. При диагностике паразитарных заболеваний пациенты нуждаются в антигельминтных препаратах.
Ректальные суппозитории. Уменьшают выраженность симптомов, облегчают акт дефекации, защищают слизистую прямой кишки от повреждений. Используют свечи с обезболивающим, заживляющим и противовоспалительным эффектом.
Флеботропные препараты. Назначают в комплексном лечении геморроя. Повышают тонус венозных стенок, улучшают микроциркуляцию, что профилактирует рост и кровотечение из геморроидальных узлов.
В качестве общей терапии назначают микроклизмы с отварами трав, маслами, местными анестетиками. В острый период облегчение приносит промежностный душ. Процедура активизирует кровообращение тазовых органов, способствует рассасыванию воспалительных очагов. Чтобы улучшить результаты терапии, подключают физиотерапию: ультразвук, лазерное излучение.
Хирургическое вмешательство
При наличии осложнений, неэффективности лечения или по показаниям выполняют хирургическое вмешательство.
На ранних стадиях геморроя используют малотравматичные методики — электрокоагуляцию (иссечение электрическим током) геморроидального узла и склеротерапию (введение специальных препаратов для склеивания узлов).
На второй стадии эффективно удаление геморроидальных узлов лазером или латексное лигирование. На ножку узла накидывают латексное кольцо, которое прекращает его кровообращение и вызывает отмирание. На третьей и четвертой стадии заболевания показано радикальное хирургическое иссечение узлов.
Злокачественные новообразования удаляют хирургическим путем вместе с лимфатическими узлами.
Прогноз напрямую зависит от причин анального жжения, раннего выявления и проведения терапевтических действий. Деликатность проблемы и чувство стыдливости приводит к тому, что пациенты своевременно не обращаются за медицинской помощью.
Профилактика жжения в заднем проходе
Профилактические меры заключаются в соблюдении правил личной гигиены, рациональном питании, сексуальной активности с использованием методов контрацепции.
выбирать качественное нижнее белье,
избегать переохлаждений и травм ануса,
белье и одежду стирать бесфосфатным нейтральным стиральным порошком,
вести здоровый образ жизни,
обеспечить ежедневную умеренную физическую активность.
Важно своевременно лечить хронические очаги инфекций, обращаться к проктологу при появлении первых подозрительных симптомов.

Глисты — паразитические черви, которые обитают в организме человека, и вызывают гельминтоз. Заболевание имеет острое и хроническое течение, характеризуется истощением организма, системным поражением органов. В диагностике используют лабораторные методы: анализ кала на яйца глистов, посев крови, микроскопическое исследование мокроты. Для оценки состояния и тяжести поражения внутренних органов назначают УЗИ, МРТ, рентген. Лечение зависит от вида паразитических червей.
Общие сведения о гельминтах
Гельминтоз — распространенная глистная инфекция. Заболевание встречается повсеместно, с преобладанием среди регионов с влажным и теплым климатом. Возникает в любом возрастном периоде, однако в группу риска попадают дети 5‒15 лет. Это связано с познанием окружающей среды, слабым иммунитетом против глистной инвазии (заражения), недостаточно кислой средой желудка для уничтожения паразитов. Гельминты поражают разные органы, но основная среда их обитания — кишечник.
Возбудитель проникает в организм через слизистые оболочки и кожу, при заглатывании личинок и яиц паразитов с водой, пищевыми продуктами. Из проглоченных зрелых яиц в желудочно-кишечном тракте выходят личинки, которые через слизистую оболочку кишечника попадают в кровь, и циркулируют по всему организму, поражая печень, почки, желчный пузырь, сердце, бронхи, легкие. При откашливании и заглатывании слюны паразиты через ротовую полость вновь попадают в кишечник, где в течение 70‒75 дней растут, превращаются в половозрелую особь.
От момента заражения до формирования зрелой особи проходит 2‒3 месяца. Это время соответствует ранней кишечной стадии. На этапе поздней стадии в организме уже паразитируют взрослые особи. Они живут в кишечнике около года и откладывают яйца, которые выходят вместе с калом.
Причины глистов
Заражение происходит при употреблении пищи и воды, в которой содержатся яйца паразитических червей с созревшими личинками, контакте с загрязненной фекалиями землей. Глисты передаются от человека к человеку через посуду, игрушки, одежду и обувь, предметы обихода и туалета.
Количество заболеваний увеличивается из-за недостаточного соблюдения правил гигиены после прогулки, употребления немытых овощей и фруктов, грязной воды, недостаточной термической обработки мяса или рыбы. Возможно также самозаражение глистами.
Справка! Яйца глистов приносят домашние животные, которые бывают на улице, на лапах и шерсти.
Виды глистов
По способу существования во внешней среде гельминтозы разделяют на три группы:
геогельминтозы — развиваются в почве без участия промежуточного хозяина;
биогельминтозы — обязательное условие для существования это два и более организма;
контактные гельминтозы — передаются от человека к человеку контактно-бытовым путем.
Известно около 400 возбудителей, из них в организме человека паразитирует несколько видов:
Нематоды (круглые черви): аскариды, острицы, трихинеллы. Вызывают аскаридоз, некатороз, энтеробиоз, анкилостомидоз.
Цестоды (лентецы, ленточные черви): бычий и свиной цепень, широкий лентец, эхинококк. Возубидети эхинококкоза, гименолепидоза, цистицеркоза, тениоза.
Трематоды (сосальщики): печеночная и кошачья двуустки. Возбудители описторхоза, фасциолеза, клонорхоза.
Колючеголовые (скребни): скребень-великан провоцирует акантоцефалез.
В зависимости от места паразитирования возбудителя гельминтозы разделяют на кишечные и внекишечные — паразитируют в печени, почках, сосудах, желчном пузыре.
Симптомы глистов
Клинические проявления гельминтоза разнообразны, и зависят от вида, количества гельминтов и органа, в котором они паразитируют, возраста, состояния иммунной системы. Заболевание имеет острое течение — от двух недель до двух месяцев, и хроническое — до нескольких лет.
В остром периоде преобладают признаки интоксикации и аллергии:
кожный зуд и сыпь,
Специфическое проявление гельминтоза — бруксизм (скрежет зубами). При заражении паразитическими червями может возникать раздражение области ануса, инфекции наружных половых органов.
В хроническую фазу на первый план выходят органоспецифические поражения. Наиболее частый клинический синдром — расстройство пищеварения:
боль в нижней части живота,
непереносимость некоторых продуктов,
При наличии глистов в печени, желчном пузыре возникают кисты, механическая желтуха, гепатит. Круглые гельминты провоцируют бронхит, сердечную недостаточность, миокардит (воспаление мышечной оболочки сердца).
При инвазии нервной системы человек становится раздражительным, снижается концентрация внимания, трудно переносит умеренные физические нагрузки, появляется бессонница.
На фоне гельминтоза снижается иммунная защита, возникают грибковые и гнойничковые поражения кожи, кариес, утяжеляется течение аллергии и других сопутствующих заболеваний.
Осложнения при глистах
При отсутствии своевременного и адекватного лечения личинки паразитируют в организме, поражая кровеносные сосуды, печень, почки, кишечник, легкие, бронхи, что негативно сказывается на их функциональности, общем состоянии.
Продукты жизнедеятельности личинок токсичные для человеческого организма. При их скоплении развиваются местные аллергические реакции, крапивница, бронхиальная астма, атопический дерматит.
Гельминты используют белки, витамины, микро- и макроэлементы организма человека, что влечет риск отставания в физическом, умственном и психическом развитии ребенка. Такой вид паразитических червей, как анкилостомы и власоглавы поглощают кровь человека, вызывая анемию. Паразиты угнетают иммунную систему, снижают его сопротивляемость к инфекциям, из-за чего часто возникают простудные и инфекционные заболевания.
Справка! Наличие в организме глистов уменьшает эффективность профилактических вакцин.
При массовом заражении возрастает риск развития дисбактериоза, частичной закупорки просвета кишечника и желчных протоков, что в итоге может спровоцировать приступ аппендицита, кишечную непроходимость, холецистит (воспаление желчного пузыря).
Диагностика глистов
При подозрении на гельминтоз пациента должен осмотреть гастроэнтеролог, инфекционист, паразитолог, терапевт или педиатр. При ощупывании увеличена печень, селезенка, лимфатические узлы. Определить наличие паразитов в организме можно по результатам общего анализа крови — превышена норма лейкоцитов и эозинофилов, повышена скорость оседания эритроцитов.
Более точная диагностика гельминтоза возможна спустя три месяца после заражения, когда глисты становятся половозрелыми. Для первичной диагностики и мониторинга лечения заболевания используют лабораторные методы:
соскоб на выявление яиц остриц из области анального отверстия,
исследование кала на яйца гельминтов,
копрограмму (расширенный анализ кала для оценки функциональной деятельности ЖКТ).
Биологическим материалом для исследования могут быть рвотные массы, мокрота, моча, биоптат кожи (забор кусочка кожи), содержимое двенадцатиперстной кишки.
При кишечных гельминтозах информативны аллергические пробы. Для выявления поражения внутренних органов используют инструментальные методы диагностики:
КТ внутренних органов;
колоноскопию (осмотр толстого кишечника зондом с камерой);
гастроскопию и эзофагоскопию (осмотр внутренних органов желудочно-кишечного тракта с помощью эндоскопического прибора).
Выявить глисты у человека достаточно сложно, так как кладка яиц происходит нерегулярно. Чтобы обнаружить яйца важно попасть в период зрелости. Антитела в крови присутствуют только первые два месяца, после чего исчезают из кровотока, и сосредотачиваются в кишечной стенке. Диагностику также затрудняет разнообразие клинической картины. Поэтому, часто врач вынужден принимать решение о назначении противоглистного лечения на основании косвенных признаков гельминтоза.
Лечение глистов
Для лечения глистной инвазии используют противогельминтные средства. Выбор препарата и продолжительность курса определяет врач с учетом типа паразитических червей и симптоматики. Обычно назначают противонематодозные, противотрематодозные, противоцестодозные или средства широкого спектра действия.
Симптомы со стороны бронхолегочной системы купируют с помощью глюкокортикостероидов, антигистаминных, спазмолитических препаратов. Для восстановления микрофлоры кишечника принимают пробиотики, для улучшения процесса пищеварения — ферментные средства. Кисту или абсцесс в печени удаляют хирургическим способом.
Через две недели и потом через месяц после завершения терапии сдают анализ кала на яйца гельминтов трехкратно. Пациенты из группы риска нуждаются в периодическом паразитологическом обследовании.
Справка! При заражении одного из членов семьи, лечат только тех, у кого есть косвенные признаки.
Профилактика глистов
Избежать глистного заражения возможно, если соблюдать санитарно-гигиенические мероприятия:
мыть руки перед едой, после улицы и туалета;
вести здоровый образ жизни;
тщательно промывать овощи, фрукты и ягоды;
употреблять только кипяченую или фильтрованную воду;
раз в 10–14 дней использовать моющие средства для влажной уборки пола;
правильно обрабатывать пищевые продукты.
Специфическую медикаментозную профилактику противогельминтными препаратами широкого спектра действия рекомендовано проводить всем два раза в год — весной и осенью. В дегельминтизации нуждаются также домашние питомцы.
Читайте также:

