Прыщ на молочной железе к какому врачу обратиться
Обновлено: 26.04.2024

Согласно медицинской статистике, проблема появления прыщей на груди так же распространена, как и образование гнойничков на лице. Однако в таких ситуациях люди обращаются к медикам гораздо реже. А ведь если не устранить причину появления гнойного прыща на груди, после исчезновения он непременно возникнет еще раз. После его прорыва на коже обычно остается некрасивый рубец, который можно удалить исключительно при помощи лазерной коррекции. Более того, крупные прыщи на груди могут воспаляться, вызывая риск заражения крови. Поэтому не стоит игнорировать эту проблему. При первом появлении прыщей стоит обратиться к квалифицированному врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Причины появления прыщей с гноем
Достаточно часто образование таких косметических дефектов бывает связано с гормональными нарушениями. Если они связаны с беременностью или менструальным циклом, то высыпания проходят довольно быстро. Причинами появления прыщей с гноем на груди могут быть и серьезные заболевания, наиболее распространенными из которых являются:

- сахарный диабет;
- аллергия;
- иммунодефицитные состояния;
- заболевания органов ЖКТ.
Стоит отметить, что высыпания могут быть связаны и с частыми стрессовыми ситуациями, а также с нарушением терморегуляции в области груди. Не стоит игнорировать появление даже одного прыща с гноем на груди, так как при неблагоприятном стечении обстоятельств он может вызвать серьезные осложнения в виде сепсиса и общего ухудшения состояния здоровья пациента.
Диагностика прыщей
Стоит отметить, что иногда соблюдения правил гигиены и правильного питания бывает недостаточно для устранения причин появления высыпаний. В таком случае следует как можно быстрее обращаться к квалифицированному врачу. Для определения точной причины появления такой проблемы медик обязательно проведет специализированную диагностику прыщей и внутренних органов. Она, как правило, включает в себя следующие обследования:
| Методика диагностики | Время |
|---|---|
| УЗИ внутренних органов | 30 минут |
| Анализ крови | 10 минут |
| Соскоб на наличие демодекса | 5 минут |
Если появился прыщ с гноем на груди, получить консультацию квалифицированного дерматолога.
Какой врач может помочь при гнойном прыще на груди?
При появлении гнойного прыща на шее стоит обратиться к врачу следующей специальности:

Чаще всего от различных высыпаний на коже страдают подростки. По статистике, более 80 % из них подвержены появлению прыщей. Однако и у взрослого человека нередко наблюдаются такие проблемы. Прыщи на груди не могут возникнуть сами по себе. Если они появились, следует обратиться к специалисту, который выявит причину и назначит необходимое лечение.
Сопутствующие симптомы
Важным при постановке диагноза является анализ побочных проявлений. Так, на фоне появления прыщей на груди, у пациента могут наблюдаться:
- повышение температуры тела
- слабость и недомогание
- тошнота и рвота
- сыпь на других участках тела
Если помимо прыщей на груди у вас присутствуют и сопутствующие симптомы срочно обратитесь за специализированной медицинской помощью. Это может быть проявлением серьезных инфекционных заболеваний.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Причины появления прыщей на груди
Одной из наиболее распространенных причин, по которым могут возникнуть высыпания на груди, является несоблюдение личной гигиены. Из-за этого сальные железы начинают работать неправильно, и на коже образуется сыпь. К другим причинам прыщей на груди можно отнести:

- нарушения гормонального баланса;
- болезни желудочно-кишечного тракта;
- инфекционные заболевания;
- стресс и эмоциональные перенапряжения;
- сбои в работе щитовидной железы.
Высыпания часто появляются вследствие аллергической реакции. Спровоцировать ее могут продукты питания, косметические средства, шерсть животных. Нередко такую реакцию дает ношение одежды из синтетических тканей.
На выявление причины очень влияет характер высыпаний и их месторасположение. Так, например:
- мелкие красные прыщи зачастую говорят об аллергии;
- крупные белые прыщи между грудей — о наличии инфекции;
- гнойные прыщи могут свидетельствовать о нарушениях гормонального фона или функций щитовидной железы.
Диагностика
| Методика диагностики | Время |
|---|---|
| Общий анализ крови | 10 минут |
| Гормональное исследование | 30 минут |
| Аллергопроба | 30 минут |
В некоторых случаях пациентов направляют на УЗИ щитовидной железы или гастроскопию. Конечная стоимость диагностики будет зависеть от сложности случая. Первичный осмотр дерматолога и необходимые анализы обойдутся в 1500-2000 рублей. Ультразвуковая диагностика будет стоить 2000-3000, гастроскопия — от 1000 рублей.
Какой врач может помочь?
При появлении прыщей на груди, следует обращаться к врачу следующей специальности:
Прыщи могут появляться на любых участках тела. Иногда они возникают в зоне декольте, чем сильно портят настроение представительницам прекрасного пола. Прыщи на груди у женщин могут появляться в любом возрасте. Небольшие высыпания часто не имеют серьезных причин. Однако, если прыщи беспокоят вас регулярно, то это веский повод обратиться за консультацией к врачу. Он определит, почему возникла проблема, и подскажет, как с ней бороться.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Причины появления прыщей на груди
Эксперты утверждают, что высыпания в зоне декольте могут появляться так же часто, как и на лице. Причины появления прыщей на груди у женщины могут быть различными. Наиболее часто они возникают из-за элементарного пренебрежения правилами гигиены. Закупорка потовых и сальных желез нередко приводит к таким неприятным последствиям.
К распространенным причинам появления прыщей на груди у женщин можно отнести:

- гормональные сбои;
- использование некачественных косметических средств;
- несбалансированное питание;
- инфекционные болезни;
- нарушения в работе внутренних органов и систем.
Гормональные отклонения лечить в домашних условиях строго запрещено. С такими серьезными проблемами необходимо обращаться к специалистам. Врачи утверждают, что почти 30 % высыпаний на коже связаны с нарушениями гормонального фона. Подтвердить это или опровергнуть можно только после сдачи определенных анализов. Поэтому откладывать визит к врачу не следует. Но существуют и легко устранимые факторы. Например, если мы не даем коже свободно дышать, то поры забиваются намного чаще, в связи с этим и возникают высыпания. Поэтому ношение синтетической одежды может спровоцировать появление прыщей. Такие ткани мешают порам свободно дышать, в связи с этим следует отдавать предпочтение одежде из натуральных материалов, например, из хлопка.
Диагностика
Не стоит пытаться самостоятельно стараться избавиться от серьезной проблемы. Качественное лечение может назначить только врач. На первый прием лучше всего записаться к врачу-дерматологу. Профессиональная диагностика поможет точно определить причину появления прыщей. После внешнего осмотра врач попросит пациента пройти следующие процедуры:
| Методика диагностики | Время |
|---|---|
| Общий анализ крови | 10 минут |
| Анализ крови на гормоны | 10 минут |
| Цитологическое исследование тканей | 20 минут |
Какой врач может помочь?
При появлении прыщей на груди, следует обратиться к врачу следующей специальности:
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Мастит: причины появления, симптомы, диагностика и способы лечения.
Определение
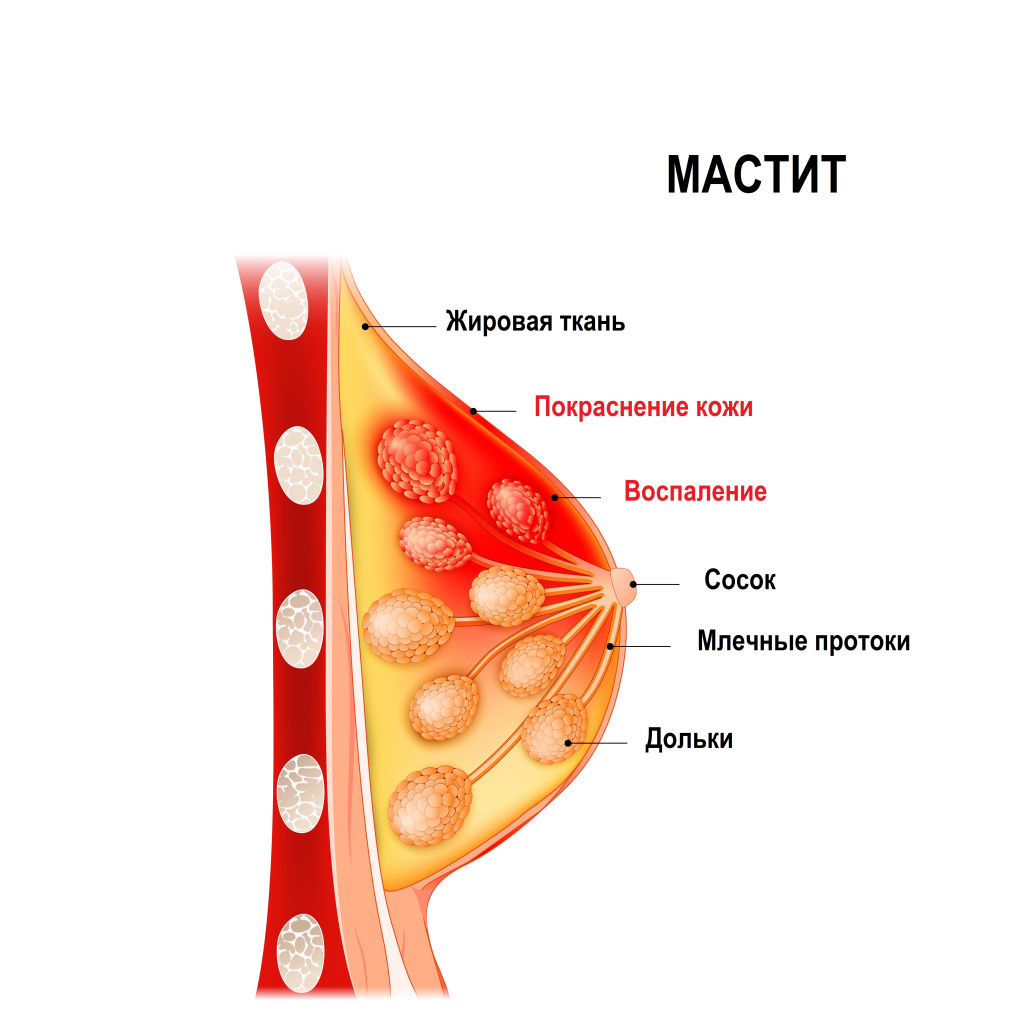
Мастит – это заболевание молочной железы инфекционно-воспалительного характера, имеющее тенденцию к быстрому прогрессированию. Чаще всего мастит развивается у женщин в период лактации (послеродовой, или лактационный мастит), и только в 15% случаев заболевание встречается в иные периоды жизни женщины (нелактационный мастит). Еще реже мастит развивается у новорожденных обоих полов и у мужчин.
Мастит называют болезнью женщин репродуктивного возраста (лишь 10% нелактационных маститов развивается в постменопаузальном периоде). По некоторым оценкам заболевание регистрируется у 5 из 100 кормящих матерей (чаще первородящих женщин).
Более половины случаев лактационного мастита возникает в первые четыре недели от начала грудного вскармливания.
Причины появления мастита
В 95% случаев возбудителем мастита у кормящих женщин становится золотистый стафилококк, оставшиеся 5% приходятся на стрептококки, протеи, пневмококки или клебсиеллы.
Более 70% случаев нелактационного мастита вызывают различные стрептококки. Кроме того, возбудителями этой формы заболевания могут стать кишечная палочка, протеи, фузобактерии. Значительно реже нелактационный мастит является осложнением другого заболевания – туберкулеза, сифилиса, лепры, тифа (при лучевой болезни встречаются маститы грибковой этиологии).
Золотистый стафилококк часто обнаруживается в молоке и на коже здоровых женщин, а также в носоглотке младенцев. Стафилококк способен вызывать инфекционное воспаление молочной железы при сочетании двух неблагоприятных факторов: лактостаза (застоя молока в протоках молочных желез) и снижения иммунитета матери (из-за тяжело протекавшей беременности или родов, после перенесенных острых вирусных и бактериальных инфекций).
По данным ученых, лактостаз развивается примерно у каждой четвертой женщины, но далеко не всегда трансформируется в мастит.
Нормальному оттоку молока могут препятствовать молочные пробки в протоках молочных желез, а также повреждения и деформация соска или протоков в результате рубцовых образований либо предыдущих воспалительных процессов.
Фактором риска мастита является неполное опорожнение молочных желез при кормлении ребенка. Застоявшееся молоко растягивает млечные протоки и постепенно проникает в окружающую соединительную ткань, вызывая локальную иммунную реакцию и воспалительный ответ (первичное неинфекционное воспаление).
Причиной заболевания могут стать бактерии, попавшие в ткани молочной железы через поврежденную кожу соска и даже через расширенные млечные протоки. Застойное молоко является прекрасной средой для роста бактерий, и неинфекционный мастит трансформируется в инфекционный.
Распространение бактерий по кровотоку с проникновением в ткани молочной железы встречается очень редко, как правило, при тяжелом фурункулезе.
К факторам риска лактационного мастита относятся:
- неправильная техника грудного вскармливания, приводящая к травмам соска и неполному опорожнению груди;
- кормление ребенка по расписанию, большие промежутки времени между кормлениями, пропуски кормлений, докармливание ребенка из бутылочки, резкое прекращение грудного вскармливания;
- избыточная выработка грудного молока;
- повреждения или трещины сосков;
- ношение тесного бюстгальтера;
- локальное сдавление груди (ремнем безопасности в автомобиле, лямкой тяжелой сумки, во время сна на животе), приводящее к застою молока;
- стрессовые факторы, переутомление и неполноценное питание матери;
- маммопластика и травмы груди в прошлом;
- мастит в анамнезе.
- маммопластика, установка имплантов, травмы молочной железы;
- повреждения соска, кожи груди, аллергические и гнойно-воспалительные заболевания кожи и подкожной клетчатки;
- фиброзно-кистозная мастопатия (при этом заболевании в тканях молочной железы формируются большие полости, заполненные жидкостью, – кисты, которые легко заселяются бактериями);
- доброкачественные новообразования молочной железы;
- прием противозачаточных препаратов с высоким содержанием эстрогенов, а также успокоительных средств, облегчающих симптомы климакса.
К факторам риска развития мастита относят периодические боли в молочной железе (мастодинию) или очень большую грудь (макромастию).
Классификация заболевания
- лактационный (послеродовой),
- нелактационный,
- мастит новорожденных.
- острый,
- хронический.
- серозный,
- инфильтративный,
- гнойный (в свою очередь подразделяется на абсцедирующий и флегмонозный),
- гангренозный.
- поверхностный, или подкожный,
- протоковый (в тканях железы в пределах одной дольки),
- периферический (премаммарный),
- субареолярный (около ареолы соска),
- интрамаммарный (непосредственно в молочной железе, бывает интерстициальным и паренхиматозным),
- ретромаммарный (между молочной железой и грудной стенкой в одноименной клетчатке).
В большинстве случаев мастит развивается внезапно. Существует ряд симптомов, типичных как для лактационных, так и для нелактационных маститов:
- молочная железа отекает, воспаленный отдел уплотняется, становится твердым;
- над пораженным отделом железы появляется локальное покраснение кожи, обычно имеющее четкие границы и клиновидную форму;
- при прикосновении воспаленное место болезненное;
- больная железа на ощупь горячее здоровой;
- появляются распирающие боли (постоянные или только во время кормления ребенка) или ощущение жжения в молочной железе;
- примерно в 50% случаев подмышечные лимфатические узлы с больной стороны увеличиваются и становятся болезненными.
При лактационном мастите процесс чаще развивается в верхнем наружном квадранте железы (эту область железы ребенку сложнее всего опустошить во время кормления).
Течение нелактационного мастита менее острое, «смазанное», а температура субфебрильная.
У новорожденных до 3-4 месяцев может наблюдаться высокий уровень гормона пролактина, что проявляется увеличением грудных желез, в норме не приносящим никакого дискомфорта. Однако в редких случаях можно заметить молокоподобные выделения (в народе их называют «ведьмино молоко»), которые скапливаются в молочной железе, вызывая ее воспаление, - мастит новорожденных.
Диагностика мастита
Обследование пациентки с маститом начинается с расспроса о самочувствии и симптомах. Врач проводит осмотр молочных желез, измеряет температуру тела, пульс и артериальное давление. Кроме того, для оценки состояния молочной железы требуется ультразвуковое исследование, чтобы максимально точно определить объем воспаления и наличие абсцесса.
Информативное исследование для диагностики новообразований и определения вовлеченности лимфоузлов в патологических процесс.
Редкие формы рака молочной железы – так называемый воспалительный рак – также способны вызывать покраснение и опухание молочной железы, что на начальных стадиях заболевания может быть расценено как мастит. Для исключения этой опасной патологии рекомендовано рентгенологическое исследование молочной железы – маммография, особенно ценное и информативное, когда симптомы мастита сохраняются, не смотря на проводимую антибактериальную терапию.
В сомнительных случаях, после завершения курса лечения, врач может назначить биопсию молочной железы для исключения онкологического заболевания.
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава России от 24.03.2016 № 179н, в целях уточнения диагноза заболевания (состояния) с учетом требований стандартов медицинской помощи и кл.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Прыщи на лице: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Сальные железы в коже человека располагаются у основания волосяного фолликула. Они продуцируют кожное сало, которое увлажняет кожу и защищает от негативного влияния окружающей среды, бактерий и грибов. Гиперсекреция сальных желез провоцирует формирование прыщей (акне, угрей). На лице они чаще всего локализуются в местах расположения крупных сальных желез (на лбу, висках, щеках, на носу и подбородке).

Разновидности прыщей на лице
В самом общем виде прыщи относятся к одному из двух типов:
Невоспалительные элементы (комедоны) – выглядят как небольшие бугорки или точки различного цвета. Комедоны могут быть открытыми или закрытыми.
- Открытые комедоны выглядят как плотные высыпания поверхностного типа, обычно серого или черного цвета, который придает им окислительная реакция их содержимого с кислородом.
- Закрытые комендоны, подкожные прыщи (милиумы) имеют вид белых бугорков или точек, похожих на маленькие крупинки проса. Скопившееся кожное сало не имеет выхода наружу, что приводит к болезненному воспалению. Закрытые комедоны чаще превращаются в классические красные прыщи.
- Папулы (красные прыщи) представляют собой воспалившиеся комедоны без явного гнойного содержания. Имеют вид мелких красных или розовых шариков, выступающих над поверхностью кожи, белой головки нет. Если папула сформировалась на месте открытого комедона, то сквозь кожу часто можно разглядеть темную пробку.
- Пустулы – это инфицированные папулы или, проще говоря, прыщи с гнойным содержимым и белой головкой, окруженные воспаленной кожей. Они появляются, когда помимо кожного сала и бактерий в поры попадают омертвевшие клетки кожи. По форме пустулы бывают конусообразными, плоскими или сферическими. Их цвет может варьировать от белого до желтого или зеленого.
Зеленый цвет означает присоединение вторичной инфекции, и при самостоятельном выдавливании велика вероятность ее проникновения в кровь.
Кистозные прыщи тяжело поддаются лечению и всегда оставляют на коже заметные следы.

Возможные причины появления прыщей на лице
Итак, прыщи появляются как результат избыточной продукции кожного сала, которое закупоривает кожные поры. Если пора закрыта частично и в нее есть доступ воздуха, начинается образование прыщей. Сначала они выглядят как черные точки, окруженные воспаленной кожей, – так называемые угри. В полностью закупоренной поре, как в контейнере, быстро размножаются анаэробные бактерии (Propionibacterium acnes или Malassezia), провоцирующие воспалительный процесс и нагноение.
Но что заставляет сальные железы работать столь активно? Считается, что одна из причин кроется в высоком уровне андрогенов (мужских половых гормонов), которые стимулируют выработку кожного сала. Развитию гиперандрогении могут способствовать проблемы пищеварения, стрессы, болезни почек и надпочечников, эндокринной и половой системы.
Важно упомянуть, что высыпания на лице, внешне похожие на прыщи, могут быть симптомом и проявлением других, порой очень серьезных дерматологических заболеваний (акнеформных дерматозов), которые никак не связаны с работой сальных желез.
Прыщи на лице могут оказаться симптом целого ряда заболеваний (нарушения функции внутренних органов, гормональной дисфункции, недостатка витаминов, снижения иммунитета), а также плохой экологической обстановки, неправильного ухода за кожей. Перечислим основные заболевания, состояния и факторы, результатом воздействия которых становятся высыпания на коже.
- Физиологические изменения гормонального статуса: половое созревание, вторая фаза менструального цикла, беременность, лактация, менопауза.
- Заболевания эндокринной системы: синдром поликистозных яичников, гипотиреоз, опухоли эндокринных желез.
- Утолщение рогового слоя эпидермиса (гиперкератоз), когда мертвые клетки эпидермиса не отшелушиваются, а остаются на коже, закупоривая сальные железы.
- Заболевания печени и вызванная ими интоксикация.
- Неправильное питание и авитаминоз:
- Преобладание в рационе быстрых углеводов (фастфуда, хлебобулочных изделий, жареной, жирной пищи) провоцирует повышение уровня глюкозы в крови и резкий выброс инсулина, что, в свою очередь, влияет на повышение уровня тестостерона.
- Избыток омега-6 жирных кислот может усугубить воспалительные процессы в коже (такие явления могут наблюдаться при употреблении большого количества рыбы и птицы, выращенной на комбикормах).
- Злоупотребление молочными продуктами, подсолнечным, арахисовым, соевым маслами и маргарином нередко вызывает гиперфункцию сальных желез.
- Дефицит цинка, витаминов А и Е, Омега-3 жирных кислот.
Заболевания желудочно-кишечного тракта, нарушение моторики и перистальтики кишечника, частые запоры способствуют интоксикации и появлению прыщей.
При наличии высыпаний на коже следует обратиться к врачам-дерматологам и косметологам. Однако часто лечение требует комплексного подхода, подразумевающего терапию заболевания, симптомом которого стали прыщи. В таком случае необходимы консультации гинеколога , эндокринолога , гастроэнтеролога , аллерголога , психоневролога.
Диагностика и обследования при появлении прыщей
Прыщи и их локализация являются своеобразным мессенджером, передающим информацию о нарушениях работы органов или систем. Чаще всего прыщи возникают в так называемой Т-зоне (лоб, нос, подбородок) – здесь сальные железы наиболее активны, а поры – расширены. Но нередко прыщи встречаются и на щеках, скулах (U-зоне). Это обусловлено разными причинами и состоянием организма. Составлена специальная карта-путеводитель «Виды прыщей и что они означают». Так, средняя часть лба соответствует нижнему отделу пищеварительного тракта, тонкому кишечнику и мочевому пузырю, область возле ушных раковин – почкам, веки и область вокруг глаз – печени, височная область – желчному пузырю, средняя треть лица, скулы – легким, подбородок – желудку, органам малого таза, нос – поджелудочной железе и сердцу, а нижняя часть щек и нижняя челюсть – нижним отделам ЖКТ.
![Карта.jpg]()
Диагностика начинается с тщательного осмотра кожи, сбора анамнеза (сведений о перенесенных болезнях, операциях, хронических заболеваниях, наследственности) и установления связи между высыпаниями и образом жизни, питанием, привычками.Если природа заболевания неочевидна, назначаются лабораторные исследования.
-
Клинический анализ крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:


