При обильном мокнутии на коже при аллергодерматозах не следует использовать
Обновлено: 03.05.2024
Аллергодерматозы – достаточно широко распространённое в дерматологии понятие. К этой группе относят поражающие кожу патологии со специфическим характером: нейродермит, экзему, атопический дерматит. По данным статистики в данный момент аллергодерматозы наблюдаются у четверти населения планеты. Более подробно о каждом из таких заболеваний:
Экзема – это кожная патология аллергической природы, которая обладает склонностью к хроническому рецидиву. Основной причиной её развития является иммунное подавление клеточного и гуморального иммунитета. Проявляется экзема полиморфной сыпью на коже, причём в очагах поражения одновременно присутствуют и узелки, и гнойнички, и покрытые корочками пузырьки.
Дифференцируют несколько клинических форм данной патологии:
Нейродермит – воспалительная патология, которая поражает кожный покров. Характеризуется хроническим характером и склонностью к рецидивам. Проявляется заболевание папулёзными высыпаниями, белым дермографизмом, выраженным зудом и сильным усилением кожного рисунка (лихенифекацией).
Касательно природы этой болезни есть достаточно много теорий: интоксикационная, неврогенная, аллергическая, эндокринная и наследственная. При этом выделяют два вида патологии, которые отличаются друг от друга клиническими особенностями и распространённостью: ограниченный нейродермит и диффузный.
Наследственная кожная патология аллергического характера. Как правило, болезнь проявляется ещё в детском возрасте – в форме, которая называется детской экземой или аллергическим диатезом. К интенсивному развитию патологии приводят разные провоцирующие факторы:
Искусственное вскармливание, нарушающее работу пищеварительного тракта ребёнка;
Раннее введение прикорма;
К данной группе дерматозов относится широкий круг поражений кожного покрова: крапивница, дерматиты, кожный зуд, токсикодермия, почесуха и т. д. Все эти заболевания объединяет одно: они спровоцированы непосредственным воздействием экзо- и эндогенных аллергических факторов.
К данной категории патологий относятся герпетиформный дерматит Дюринга и пузырчатка. Пузырчатка – аутоиммунное поражение кожи, при котором на слизистых оболочках и невоспалённой дерме появляются пузыри. Они развиваются из-за акантолиза и, в отсутствие лечения, могут быстро распространиться по всей поверхности кожи. Выделяют четыре формы пузырчатки:
Герпетиформный дерматит Дюринга – это рецидивирующее хроническое поражение кожи, которое проявляется симметричными полиморфными высыпаниями. Они сопровождаются выраженным жжением и интенсивным зудом.
Причины развития аллергодерматозов
В большинстве случаев причины развития такого рода патологий находятся в среде обитания человека. К основным факторам, влияющим на появление аллергодерматозов, относятся:
Сильная загрязнённость среды обитания;
Пренебрежение правилами индивидуальной гигиены;
Постоянный контакт с сильными химическими препаратами, применяемыми для изготовления косметики, бытовой химии и другой продукции;
Приём чрезмерного количества искусственно созданных витаминов и лекарственных препаратов;
Частое ношение синтетической обуви и одежды;
Наследственная предрасположенность к аллергическим реакциям.
В основном группу риска формируют люди, часто контактирующие с аллергенами на работе или дома. Все аллергические реакции характеризуются стремительным развитием. При первом же появлении симптомов мы рекомендуем незамедлительно обратиться к нам в клинику за медицинской помощью: на поздних стадиях развития аллергодерматозы могут привести к потере Вами работоспособности и вынужденной социальной изоляции.
Аллергический контактный дерматит — это воспалительное заболевание кожи, возникающее в месте ее непосредственного контакта с аллергеном. Аллергический контактный дерматит характеризуется отечностью и покраснением тканей, контактровавших с аллергеном, зудом, появлением папул и пузырьков. Диагностика основывается на анамнезе и клинических данных, результатах аллергопроб и лабораторных анализов. В лечении основная роль принадлежит устранению контакта с веществом или предметом, обусловившим возникновение дерматита. Для устранения отечности и зуда возможно применение кортикостероидных мазей, современных антигистаминных препаратов.
МКБ-10
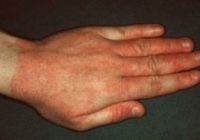
Общие сведения
Аллергический контактный дерматит — распространенный аллергодерматоз, которым страдает 1-2% населения. Заболевание чаще регистрируется у жителей промышленно развитых стран, являющихся активными потребителями бытовой химии, лекарственных препаратов, косметических средств, химических реагентов и т.п. В отличие от обычного контактного дерматита, аллергический дерматит развивается у сенсибилизированных лиц, т. е. у лиц с аллергической настроенностью организма. Большую часть пациентов в клинической дерматологии и аллергологии-иммунологии составляют люди молодого и среднего возраста.

Причины
Современная промышленность выпускает огромное число химических веществ, которые могут стать причиной аллергического контактного дерматита. Это краски и лаки, стиральные порошки и другие средства бытовой химии, некоторые составляющие парфюмерной продукции и косметики, синтетические материалы, из которых сделана одежда и красители, которыми она окрашена. Химические вещества, с которыми человек постоянно контактирует на работе, приводят к развитию профессионального дерматита. Аллергический контактный дерматит может быть вызван некоторыми лекарствами. Растения, такие как борщевик, примула, ясенец белый, и другие, также могут стать причиной аллергического контактного дерматита, который относится к фитодерматиту.
Аллерген воздействует на кожу, но происходящие в результате этого аллергические изменения затрагивают весь организм. Время, за которое развивается сенсибилизация, и возникает аллергическая реакция, зависит от того, насколько сильный аллерген воздействовал на кожу. Большую роль в этом процессе играет и состояние самого организма: предрасположенность к аллергическим реакциям, нарушения иммунитета при хронических воспалительных процессах, истончение рогового слоя кожи и др. Например, при повышенной потливости чаще наблюдается аллергический контактный дерматит, спровоцированный одеждой из окрашенных тканей.
Патогенез
Воспаление развивается по замедленному типу аллергической реакции, то есть при регулярном и достаточно длительном контакте с веществом-аллергеном. За время этого контакта происходит сенсибилизация организма и развивается повышенная чувствительность к аллергену. Местное воздействие на кожу запускает туберкулиноподобную реакцию гиперчувствительности клеточного типа. При связывании аллергена с тканевыми белками образуются антигены, которые вызывают активацию клеток Лангерганса и Т-лимфоцитов. Последние в свою очередь начинают синтезировать интерлейкины 1 и 2, гамма-интерферон, которые стимулируют иммунный ответ и воспалительную реакцию. При повторной встрече с аллергеном Т-лимфоциты (клетки памяти) быстро активируются, обусловливая развитие аллергических проявлений. Обычно от момента первого контакта с веществом-аллергеном до возникновения симптомов проходит от 7 до 10-14 суток.
Симптомы
Изменения кожи при остром аллергическом контактном дерматите всегда локализуются в месте контакта кожи с аллергеном и немного выходят за пределы этого контакта. Характерным является наличие четких границ очага поражения. Вначале развивается покраснение кожи и отечность тканей. Затем возникают папулы, довольно быстро наполняющиеся жидкостью и переходящие в стадию пузырьков. После вскрытия последних на коже образуются эрозии. При заживлении они покрываются корочками. Эти изменения на коже сопровождаются сильным зудом. Процесс заканчивается шелушением.
При продолжающемся воздействии аллергена на фоне уже возникшей аллергической реакции, развивается хроническая форма аллергического контактного дерматита. Для нее характерны размытые границы очагов поражения на коже и распространение воспалительных изменений на участки кожи, не контактирующие с аллергеном. При сильной сенсибилизации организма наблюдается генерализация процесса. Кожные проявления хронического аллергического контактного дерматита характеризуются образованием папул, сухостью и шелушением, утолщением кожи с усилением кожного рисунка (лихенизация). Постоянный зуд приводит к появлению вторичных повреждений кожи из-за ее постоянного расчесывания (экскориация).
Диагностика
Аллергический контактный дерматит достаточно легко диагностируется по характерным для него симптомам и выявлению связи с воздействием на кожу вещества, являющегося потенциальным аллергеном. Точно определить причину возникновения дерматита помогают кожные пробы. Их проводят практикующие аллергологи при помощи специальных тест-полосок, с нанесенными на них аллергенами. Полоски приклеивают на предварительно очищенную кожу. Аллергическую реакцию определяют по возникновению покраснения и отечности в месте наклеивания полоски.
Для выявления сопутствующих заболеваний и дифференциальной диагностики аллергического контактного дерматита проводят дополнительные обследования: клинический и биохимический анализ крови и мочи, анализ крови на сахар, кал на дисбактериоз. При необходимости выполняют обследование желудочно-кишечного тракта и исследование функции щитовидной железы.
Лечение аллергического дерматита
Главным условием успешного лечения контактного дерматита является полное устранение вызвавшего его аллергена. Так при аллергии на средства бытовой химии следует пользоваться защитными перчатками. При аллергии на синтетические материалы — носить только хлопчатобумажное белье, а при покупке одежды тщательно изучать состав ткани. При аллергии на металл металлические части одежды (молнии, пуговицы, крючки и кнопки) не должны соприкасаться с кожей, ножницы и другие инструменты должны иметь пластмассовые или деревянные ручки, необходимо также исключить ношение бижутерии из металла.
В лечении острого аллергического контактного дерматита эффективно применение кортикостероидных мазей. При образовании больших пузырей производят их прокалывание. Для снятия зуда и отечности назначают современные антигистаминные препараты: цетиризин, лоратадин, дезлоратадин и др. В тяжелых случаях принимают внутрь кортикостероидные препараты.
Прогноз и профилактика
При исключении контакта пациента с аллергеном происходит полное выздоровление. Однако повторных контактов с аллергеном не всегда удается избежать, особенно, если речь идет о профессиональной деятельности. В таких случаях аллергический контактный дерматит продолжает развиваться, сенсибилизация организма нарастает, происходит генерализация процесса и клинические проявления захватывают весь организм. Профилактика предполагает исключение контактирования с причинными аллергенами, а при неизбежности контакта - превентивный прием антигистаминных средств.
1. Аллергический контактный дерматит: основные подходы к диагностике, лечению и профилактике/ Степанова Е.В.// Лечащий врач. - 2009.
2. Новые возможности диагностики аллергического контактного дерматита/ Лусс Л. В., Ерохина С. М., Успенская К. С.// Российский аллергологический журнал. - 2008 - № 2.
3. Выбор тактики терапии аллергического контактного дерматита на лице/ Корсунская И.М. и др.// Эффективная фармакотерапия. - 2010 - №2.
4. Аллергические болезни: диагностика и лечение/ Паттерсон Р., Грэммер Л. К., Гринбергер П. А. - 2000.
Аллергодерматозы, или аллергические заболевания кожи, представляют собой одну из наиболее распространенных форм аллергопатологии. В структуре аллергических заболеваний кожи у детей первое место занимает атопический дерматит, у взрослых — крапивница и ан
Аллергодерматозы, или аллергические заболевания кожи, представляют собой одну из наиболее распространенных форм аллергопатологии.
В структуре аллергических заболеваний кожи у детей первое место занимает атопический дерматит, у взрослых — крапивница и ангионевротические отеки Квинке.
Крапивница характеризуется высыпаниями островоспалительных бесполостных элементов — волдырей (волдырь — urtica) разной формы, величины и окраски (от бледной до темно-коричневой). Уртикарные высыпания в ряде случаев сопровождаются зудом разной степени интенсивности.
В основе крапивницы лежит острый, ограниченный отек сосочкового слоя дермы и расширение капилляров. Отеки Квинке и крапивница имеют общие механизмы развития и различаются лишь глубиной отека. При ангионевротическом отеке он распространяется на более глубокие слои дермы.
Особенностью крапивницы и отеков Квинке является их быстрое развитие и столь же быстрое исчезновение (от нескольких минут до нескольких часов) после назначения адекватной терапии.
В формировании аллергодерматозов вообще и крапивницы в частности могут принимать участие как истинные аллергические реакции (ИАР), так и псевдоаллергические реакции (ПАР). Мы не будем рассматривать те случаи крапивницы, которые связаны с наличием системных заболеваний, симптомами которых могут быть упорно рецидивирующие уртикарные высыпания.
Крапивницы, протекающие по механизмам истинных аллергических реакций, обусловлены участием в их развитии специфических аллергических антител (АТ) или сенсибилизированных лимфоцитов.
В настоящее время выделяют пять типов истинных аллергических реакций, в соответствии с которыми протекают аллергодерматозы, в том числе крапивница. Механизмы этих реакций широко освещены в отечественной и зарубежной литературе.
Свое название псевдоаллергические реакции, или ложная аллергия, получили в связи с тем, что четкая связь развития крапивницы с воздействием причинного фактора, а также клинические симптомы делают их очень похожими на истинную аллергию, но отличаются от последней механизмами развития.
Одним из важнейших механизмов ПАР при крапивницах является неспецифическая либерация медиаторов, и в первую очередь гистамина, из клеток-мишений аллергии (тучные клетки, базофилы и др.).
Участие ИАР в механизме крапивницы и ангионевротических отеков Квинке (АОК) было нами доказано лишь в 38,5% случаев, в отличие от атопического дерматита, протекающего по механизму первого типа ИАР.
Критерии участия ИАР в механизме крапивницы являются общими для всех аллергических заболеваний и включают следующие признаки:
- наличие специфических аллергических АТ в сыворотке;
- положительные кожные тесты с аллергенами;
- положительные провокационные тесты с аллергенами;
- положительный аллергологический, фармакологический, пищевой анамнез;
- положительный тест торможения естественной эмиграции лейкоцитов in vivo (по А. Д. Адо) с медикаментами;
- положительный тест Шелли;
- возможность пассивного переноса чувствительности;
- положительный тест специфического высвобождения гистамина из базофилов;
- отрицательный тест-плацебо и др.
При крапивницах, протекающих по механизмам ПАР, вышеуказанные признаки отсутствуют, за исключением наличия положительного фармакологического или пищевого анамнеза.
На основании многолетних наблюдений как отечественных, так и зарубежных исследователей, а также опираясь на собственные данные, мы смогли выделить два основных вида крапивницы и АОК, различающиеся механизмами развития: иммунологический и неиммунологический.
Развитие и формирование иммунологической крапивницы связано в основном с нарушениями функционирования различных звеньев иммунной системы.
Иммунологическая крапивница может быть трех типов:
- протекающая с участием специфических иммунных реакций (аллергический тип);
- протекающая с участием неспецифических иммунных реакций (неаллергический тип);
- смешанные формы.
В зависимости от типа аллергических реакций, принимающих участие в развитии иммунологической крапивницы, можно выделить разные формы крапивницы, протекающие по разным механизмам и требующие разных методических подходов к терапии: атопическая форма, инфекционно-аллергическая, иммунокомплексная и другие.
В частности, в наших исследованиях атопическая форма крапивницы и АОК встречались в 13,6% случаев, холодовая крапивница, протекающая по механизмам ИАР, — в 2,9% случаев, иммунокомплексная — в 2,2% случаев.
Иммунологическая крапивница и АОК неаллергического генеза часто связаны с нарушениями в неспецифических звеньях иммунной системы, в частности в системе комплемента, калекреин-кининовой системе и других биологических системах организма. В наших исследованиях такой тип крапивницы выявлялся приблизительно у 31% обследованных. Основными этиологическими факторами этой формы иммунологической крапивницы служили экзотические продукты: салаты из морских животных и водорослей (мидии, омары, крабы, раки, и т. п.), блюда из плавников акулы и многие другие; экзотические фрукты; продукты, богатые биологически активными веществами; медикаменты; контакт с химическими веществами и т. д.
Основными причинными и провоцирующими факторами неиммунологической крапивницы, которая в наших исследованиях составляла 36,8% случаев, являлись: патология ЖКТ и гепатобилиарной системы, патология нейроэндокринной системы, патология со стороны мочевыделительной системы, обменные нарушения, физические факторы (давление, вибрация, температура и др.), химические факторы (щелочи, кислоты, соли кислот и щелочей, медикаменты и т. п.), биологические факторы и др.
Как правило, на развитие неиммунологической крапивницы оказывают влияние одновременно несколько факторов.
Клинические проявления крапивницы, независимо от ее вида, обусловлены участием медиаторов, высвобождающихся из клеток-мишеней под действием специфических или неспецифических факторов.
Основные медиаторы, принимающие участие в развитии клинических симптомов крапивницы, представлены в табл. 1.
Тактики ведения и лечения крапивницы, протекающей по механизмам ИАР и ПАР, принципиально различаются. Однако при любой форме крапивницы и ангионевротических отеков Квинке должны соблюдаться принципы комплексного и этапного подхода в лечении.
Основные принципы терапии крапивницы
- Выявление причинного фактора развития крапивницы.
- Устранение причиннозначимых факторов.
- Фармакотерапия крапивницы, предусматривающая купирование острого состояния и базисную терапию. Для купирования острого состояния проводится интенсивная терапия, включающая назначение антигистаминных препаратов, глюкокортикостероидов, в случае необходимости вводятся препараты эпинефрина, проводится инфузионная терапия (гемодез), плазмаферез. Выбор терапии при острых состояниях, способы введения препаратов, дозы, длительность проводимой терапии определяются врачом в зависимости от тяжести состояния, возраста больного, наличия сопутствующих заболеваний и других факторов.
- Базисная терапия, которая включает применение антигистаминных препаратов второго и третьего поколений; в случае необходимости назначаются системные глюкокортикостероиды, седативные средства и другие препараты.
- Адекватная терапия основного заболевания.
- Коррекция терапии, назначаемой больным по поводу сопутствующих заболеваний.
- При наличии клинических показаний проведение адекватной иммуномодулирующей терапии.
- Назначение диеты, соответствующей по объему и соотношению основных пищевых ингредиентов возрасту, весу и сопутствующим заболеваниям, которыми страдает пациент.
- Проведение профилактических мероприятий по предупреждению обострений крапивницы.
Выделяют специфические и неспецифические методы лечения крапивницы и ангионевротических отеков Квинке.
Основными патогенетическими методами лечения крапивницы, протекающей по механизмам ИАР, являются элиминация аллергена. При возможности и в случае необходимости назначается специфическая иммунотерапия, если есть клинические показания — иммуномодулирующая терапия, однако эти методы требуют отдельного освещения.
Неспецифические методы лечения, т. е. фармакотерапия, направлены на устранение клинических симптомов крапивницы, снижение чувствительности рецепторов и снижение гиперреактивности тканей к медиаторам аллергии.
Среди фармакологических средств важную роль в лечении крапивницы занимают антимедиаторные (в первую очередь антигистаминные) препараты, которые ингибируют секрецию и высвобождение медиаторов аллергии, а также медикаменты, подавляющие воспалительные реакции (противовоспалительные средства), в т. ч. глюкокортикостероиды.
Препараты, обладающие антигистаминными свойствами, можно разбить на несколько групп, различающихся механизмом действия: препараты, блокирующие гистаминовые — Н1 — рецепторы первой, второй и третьей генерации; препараты, повышающие способность сыворотки крови связывать гистамин (гистаглобин, гистаглобулин); препараты, тормозящие высвобождение гистамина из тучных клеток (кетотифен).
Поскольку в развитии симптомов крапивницы, протекающей по механизмам ИАР и ПАР, принимают участие одни и те же медиаторы, симптоматическая терапия, направленная на устранение клинических признаков заболевания, имеет много общего.
При обострении крапивницы широко используются антигистаминные препараты-блокаторы Н1-гистаминовых рецепторов первой, второй и третьей генерации как отечественных, так и зарубежных фармацевтических фирм.
Выбор антигистаминного препарата, способ введения и доза зависят от возраста, степени тяжести заболевания и стадии его развития, от наличия сопутствующих заболеваний и индивидуальной переносимости препаратов и др.
В настоящее время известно свыше 150 различных антигистаминных препаратов, нашедших широкое применение в лечении крапивницы.
Антагонисты Н1-гистаминовых рецепторов первого поколения имеют ряд побочных фармакологических эффектов, ограничивающих возможности их использования в клинической практике. Тем не менее в некоторых случаях показано назначение именно антигистаминных препаратов первого поколения.
Появление новой генерации антигистаминных препаратов второго и третьего поколения, не проникающих через гематоэнцефалический барьер и лишенных побочных эффектов (центрального, холинолитического и седативного), расширило возможности использования этой группы препаратов у лиц, профессия которых требует повышенного внимания и активности.
В современной клинической практике для лечения аллергодерматозов используют следующие антигистаминные препараты второго поколения: пиперидиновые производные (терфенадин, бронал, теридин, тофрин и др.), пиперидин-имидазоловые производные (астемизол, астелонг, астемисан, гисманал, гистолонг и др.), пиперазиновые производные (зиртек, цетрин и др.), азатидиновые производные (кларитин, ломилан и др.), оксипиперидины (кестин).
К препаратам третьего поколения относится телфаст (фексофенадин), клиническая эффективность которого при разных формах крапивницы была показана в современных исследованиях.
Телфаст обладает всеми свойствами, характерными для антигистаминных препаратов второго поколения: высокая специфичность и высокое сродство к Н1-рецепторам, быстрое начало действия, продолжительный основной эффект (24 и более часов), отсутствие блокады других типов рецепторов, непроходимость через гематоэнцефалический барьер в терапевтических дозах, отсутствие связи абсорбции с приемом пищи, отсутствие тахифилаксии (привыкания). Кроме того, сочетание с телефастом не изменяет фармакокинетику эритромицина и кетоконазола и не вызывает удлинение интервала QT. В настоящее время телфаст относится к препаратам с высоким профилем безопасности.
В табл. 2 представлены некоторые дифференциальные признаки разных форм крапивницы и атопического дерматита, позволяющие определить основные механизмы формирования заболевания и подобрать адекватную терапию.
Безусловно, осветить в рамках одной статьи все многообразие механизмов и тактики ведения больных не представляется возможным, поэтому мы представили здесь лишь часть сведений об особенностях формирования одной из форм аллергодерматозов — крапивницы и АОК.
Наиболее частыми обращениями за медицинской помощью к врачу дерматологу являются аллергические дерматозы (дерматиты).
Под аллергодерматозами понимают большую группу кожных заболеваний, основной причиной которых являются аллергические реакции, это: атопический дерматит, аллергический контактный дерматит, различные формы экземы, крапивница, аллергические васкулиты, токсикодермия и другие. Всем этим болезням свойственны отсутствие возрастных ограничений, склонность к рецидивам и появление дополнительных тяжелых симптомов аллергии.

Запускающие факторы для развития аллергического дерматоза
Основной причиной развития аллергического дерматоза является однократный или регулярно повторяющийся контакт пациента с аллергеном. Такая реакция организма может развиться, если у человека уже наблюдалась повышенная чувствительность к данному аллергену. Причиной такой чувствительности могут выступать антигены растений, животных и грибов, микробные агенты, лекарства и различные химические соединения.
Что происходит с организмом человека до появления кожных симптомов
В основе аллергических кожных болезней лежит изменение реакций иммунной и нервной систем. После первичного контакта с аллергеном, иммунитет запоминает информацию о нем, т.е. организм входит в состояние повышенной готовности для быстрой реакции на повторное поступление этого же антигена (сенсибилизация). В это время человека не беспокоят никакие симптомы. А при повторном внедрении этого аллергена начинается патологический иммунный процесс с поражением кожных покровов, а иногда и других органов.
Причины обращения к врачу
- Выраженный зуд, который нередко является виновником нарушения сна и неврозоподобных симптомов.
- Появление папул, везикул, волдырей.
- Покраснения и отеки.
Позже на коже можно наблюдать следы расчесов, чешуйки и корочки. При длительном воспалении, вызванном аллергией, кожный покров грубеет, утолщается, высыхает и гиперпигментируется.
Нет и ещё раз нет!
Чем и как лечить аллергодерматоз, должен определять только врач, так как неверно диагностированное и неправильно подобранное самостоятельное лечение, может привести не только к распространению и ухудшению заболевания с хронизацией процесса, но и к субдепрессивным и поведенческим расстройствам.
- Лечение необходимо комплексное, но в первую очередь направленное на устранение повторного контакта пациента с аллергеном. Чтобы выяснить вид аллергена, наличие перекрестных аллергических реакций и степень выраженности патологических расстройств иммунитета, назначают иммунологическое обследование.
- Не стоит забывать, что эти заболевания, как правило, протекают на фоне отклонений от нормы желудочно-кишечного тракта, нервной системы, минерального и углеводного обмена, эндокринопатий, наследственных нарушений, поэтому обязательно выявляются и устраняются симптомы сопутствующих нарушений. Терапия состоит из системного и наружного лечения, подавляющего аллергическое воспаление и утраняющее действия запускающих факторов.
- В комплексе применяют гипоаллергенную диетотерапию, гипосенсибилизирующее лечение, устраняют вред, связанный с профессиональными обязанностями, и избегают бытовых контактов с сенсибилизаторами. Кроме этого, назначают физиотерапевтические методы лечения.
- Для закрепления проведенного лечения, необходим повседневный уход за кожей. Обязательным условием является увлажнение кожи специальными средствами, особенно после купания, и избегание горячих ванн с моющими препаратами, ощелачивающими кожу.
Таким образом, своевременное обращение к врачу дерматологу обеспечит современный рациональный подход к лечению, без развития побочных реакций, и позволит бороться с обострением на ранней стадии заболевания, долговременно контролируя течение аллергодерматоза.
Аллергодерматозы сегодня – очень распространенная категория заболеваний. К ним относят атопический дерматит (он также носит название нейродермита) и экзему. Статистика гласит, что едва ли не четвертая часть всех людей страдают различными формами аллергодерматозов, и показатели растут с течением времени. Это связано с тем, что неблагоприятным фактором, способствующим развитию заболевания, является окружающая среда, а именно экологическая обстановка. Несмотря на то, что в основном пациентами аллергологов становятся дети, и взрослых этот недуг не обходит стороной.
Причины аллергодерматоза
Если среда – фактор, исключить который невозможно, то другие причины подвластны человеку. Считается, что к заболеванию могут привести следующие причины:
- частые контакты кожи с агрессивными веществами – компонентами бытовой химии, косметики, синтетическими материалами, строительными, лакокрасочными материалами и пр.;
- прием лекарственных средств (в основном антибиотики сульфаниламиды), синтетических витаминов, пищевых добавок, продуктов быстрого питания в больших объемах;
- профессиональная деятельность, связанная с медициной, фармацией, химической и пищевой промышленностью, строительной сферой.
Шансы на развитие аллергодерматоза выше, если близкие родственники страдали этим недугом: установлена взаимосвязь наследственности и заболевания.
И экзему, и атопический дерматит провоцируют аллергены, это ответная реакция иммунной системы человека. Обострение заболеваний требует неотложной помощи, вялотекущие симптомы позволяют осуществлять лечение амбулаторно.
Важно своевременно обратиться к врачу, и это обусловлено не только опасностью для здоровья, но и снижением качества жизни человека. Заболевания кожи могут сказываться на социальной активности, профессиональной деятельности пациента, личной жизни.
Как распознать болезнь
У аллергодерматозов могут наблюдаться следующие симптомы:
- шелушение, образование корок на кожных покровах;
- мокнутие;
- зуд, жжение, боль, покалывание кожи;
- сухость, трещины.
Диагностика аллергодерматозов – залог эффективного лечения, поэтому одного визуального осмотра врача будет недостаточно. Первичный прием включает в себя также подробный опрос – специалист задаст вопросы относительно образа жизни и привычек, профессиональной деятельности, используемых средствах бытовой химии, принимаемых лекарствах. Также потребуются лабораторные анализы, дерматоскопия, проведение проб и другие инструменты исследования.
Схемы терапии
Лечение аллергодерматоза основывается на результатах обследования. Врач проанализирует все индивидуальные особенности: клинические проявления болезни, возраст, пол пациента, исходное состояние здоровья и наличие/отсутствие сопутствующих и иных патологий и пр. Затем он подберет метод лечения или их сочетание. Основными способами терапии являются следующие:
- системная антигистаминная терапия;
- местное лечение, в том числе симптоматическое;
- терапия сопутствующих патологий (например, бактериальных инфекций, сформировавшихся как следствие нарушения структуры кожных покровов);
- физиотерапия;
- иммуномодулирующее лечение;
- санация очагов воспаления и пр.
Кроме того, врач даст подробные рекомендации относительно образа жизни пациента. Для того чтобы снизить частоту обострений, важно не только принимать назначенные препараты, но и постараться исключить раздражающий фактор: сменить сферу деятельности, отказаться от агрессивных бытовых средств и свести к минимуму использование косметики, отдать предпочтение гипоаллергенной диете и пр. Это основа результативного лечения аллергодерматозов.
При грамотном подходе удается свести к минимуму проявление заболевания, купировать обострения и достичь стойкого рецидива. Внимание к собственному здоровью – основа высокого качества жизни. Не стоит медлить с обращением к опытному врачу, если вы заметили у себя симптомы аллергического дерматита.
Врачи-аллергологи и дерматологи клиники «Семейный доктор» успешно занимаются лечением аллергодерматозов уже более 20 лет. Мы оказываем качественную помощь в самых сложных случаях. Наличие современного оборудования, а также возможности быстро пройти комплексную диагностику, позволяют назначать эффективную терапию в короткие сроки.
Читайте также:

