При кожном зуде морфологические элементы
Обновлено: 02.05.2024
, MD, Harvard Medical School
- Патофизиология
- Этиология
- Обследование
- Лечение
- Важные положения в гериатрии
- Основные положения
Зуд является симптомом, способным вызывать выраженный дискомфорт, и служит одной из основных причин обращения к дерматологу. Зуд приводит к расчесам, которые могут вызвать воспаление, дегидратацию кожи и возможно вторичную инфекцию. На коже могут формироваться лихенизация, чешуйки и экскориации.
Патофизиология зуда
Зуд может быть вызван разными стимулами, включая легкое прикосновение, вибрацию и контакт с шерстяной тканью. Имеется ряд химических медиаторов, а также различные механизмы, опосредующие возникновение чувства зуда. Специфические периферические сенсорные нейроны делают возможным ощущение зуда. Эти нейроны отличаются от тех, которые реагируют на легкое прикосновение или боль; они содержат рецептор MrgA3, стимуляция которого вызывает ощущение зуда.
Медиаторы
Гистамин - хорошо известный медиатор. Он синтезируется и запасается в тучных клетках в коже и высвобождается в ответ на воздействие различных стимулов. Другие медиаторы (например, нейропептиды) могут либо вызывать высвобождение гистамина, либо действовать как пруритоген, что может объяснить, почему антигистаминные препараты в одних случаях уменьшают зуд, а в других – нет. Опиоиды оказывают центральное пруритогенное действие, а также стимулируют периферический зуд, опосредуемый гистамином.
Механизмы
Различают 4 механизма формирования зуда
Дерматологический: этот механизм обычно вызывается воспалением или другим патологическим процессом (например, при крапивнице Крапивница Крапивница включает мигрирующие, четко очерченные, эритематозные зудящие бляшки на коже. Крапивница также может сопровождаться ангионевротическим отеком, который является следствием активации. Прочитайте дополнительные сведения , экземе Атопический дерматит (экзема) Атопический дерматит представляет собой хроническое рецидивирующее воспалительное заболевание кожи со сложным патогенезом, с участием генетической предрасположенности, дисфункции иммунологического. Прочитайте дополнительные сведения ).
Системный: Этот механизм связан с заболеваниями других органов, помимо кожи (например, при холестазе)

Нейропатический: этот механизм связан с заболеваниями ЦНС или периферической нервной системы (например, при рассеянном склерозе Рассеянный склероз (РС) Рассеянный склероз (РС) характеризуется появлением в головном и спинном мозге диссеминированных очагов демиелинизации. Характерные симптомы включают зрительные и глазодвигательные нарушения. Прочитайте дополнительные сведения ).
Психогенный: механизм возникновения связан с психиатрическими расстройствами
Интенсивный зуд вызывает сильное расчесывание, которое может привести к вторичным изменениям кожи (например, воспаление, экскориация, инфекция). В свою очередь, при нарушении кожного барьера, зуд усиливается. Путем активации торможения нейронных цепей, расчесывание может временно уменьшить ощущение зуда, но впоследствии это приведет к усилению зуда на уровне мозга, что усугубляет порочный круг "зуд-расчесывание".
Этиология зуда
Зуд может быть симптомом первичного кожного заболевания или несколько реже – системной патологии. Кроме того, зуд могут вызывать некоторые препараты (см. Некоторые причины зуда Некоторые причины зуда ).
Кожные заболевания
Многие кожные расстройства сопровождаются зудом. Среди наиболее частых следующие:
Системные заболевания
При системной патологии зуд может возникать как в сопровождении сыпи, так и без нее. Однако если имеет место интенсивный зуд без каких-либо видимых высыпаний, вероятность системного заболевания или лекарственной реакции гораздо выше. Системные заболевания значительно реже становятся причиной зуда, нежели кожная патология, но наиболее типичные причины системного зуда включают:

Аллергические реакции (например, на пищу Пищевая аллергия Пищевая аллергия – чрезмерно выраженный иммунный ответ на пищевые компоненты, обычно белки. Проявления пищевой аллергии очень разнообразны и могут включать атопический дерматит, симптомы со. Прочитайте дополнительные сведения , лекарства Реакции на лекарственные препараты Лекарственные препараты могут вызывать множество кожных сыпей и реакций. Наиболее серьезные из них обсуждаются в других разделах РУКОВОДСТВА и включают Синдром Стивенса-Джонсона и токсический. Прочитайте дополнительные сведения и укусы насекомых)
Менее распространенные системные причины зуда включают гипертиреоз Гипертиреоз Гипертиреоз характеризуется гиперметаболизмом и повышенными уровнями свободных тиреоидных гормонов в сыворотке. Среди многочисленных симптомов обычно имеют место тахикардия, слабость, потеря. Прочитайте дополнительные сведения , гипотиреоз Гипотиреоз Гипотиреоз – это дефицит тиреоидных гормонов. Диагноз устанавливают на основании клинической картины (типичное выражение лица, грубый голос и замедленная речь, сухая кожа) и сниженного. Прочитайте дополнительные сведения , диабет Сахарный диабет (СД) Сахарный диабет характеризуется нарушением секреции инсулина и той или иной степенью инсулинорезистентности, обусловливающими гипергликемию. Ранние симптомы связаны с гипергликемией и включают. Прочитайте дополнительные сведения , железодефицитную анемию, герпетиформный дерматит Герпетиформный дерматит Герпетиформный дерматит является интенсивно зудящим хроническим аутоиммунным папуловезикулярным кожным высыпанием, непосредственно ассоциированным с целиакией. Типичными проявлениями являются. Прочитайте дополнительные сведения , истинную полицитемию Истинная полицитемия Истинная полицитемия (ИП) – это хроническое миелопролиферативное новообразование, которое характеризуется увеличением морфологически нормальных красных клеток крови (характерный признак), а. Прочитайте дополнительные сведения .
Лекарственные препараты

Препараты Реакции на лекарственные препараты Лекарственные препараты могут вызывать множество кожных сыпей и реакций. Наиболее серьезные из них обсуждаются в других разделах РУКОВОДСТВА и включают Синдром Стивенса-Джонсона и токсический. Прочитайте дополнительные сведения могут вызывать зуд как в результате аллергической реакции, так и вследствие непосредственного выброса гистамина (чаще всего – морфин, некоторые средства для внутривенного контрастирования).
Обследование при зуде
Анамнез
При сборе анамнеза настоящего заболевания следует определить момент манифестации зуда, инициальную локализацию, закономерности течения, продолжительность, клинические особенности (например, ночной или дневной зуд; ремиттирующий или персистирующий; сезонный), а также установить наличие/отсутствие высыпаний. Необходимо собрать полную информацию о всех рецептурных и безрецептурных препаратах, которые принимал пациент, особое внимание нужно уделить тем лекарственным средствам, которые использовались в последнее время. Следует пересмотреть увлажняющие и другие местные средства (напр., гидрокортизон, дифенгидрамин), которые использовал пациент. При сборе анамнеза необходимо обращать внимание на факторы, которые облегчают или усиливают зуд
Исследование систем организма должно включать поиск симптомов, указывающих на причину заболевания, в том числе:

Раздражительность, потливость, потеря веса и учащенное сердцебиение ( гипертиреоз Гипертиреоз Гипертиреоз характеризуется гиперметаболизмом и повышенными уровнями свободных тиреоидных гормонов в сыворотке. Среди многочисленных симптомов обычно имеют место тахикардия, слабость, потеря. Прочитайте дополнительные сведения )

Депрессия, сухость кожи и увеличение веса ( гипотиреоз Гипотиреоз Гипотиреоз – это дефицит тиреоидных гормонов. Диагноз устанавливают на основании клинической картины (типичное выражение лица, грубый голос и замедленная речь, сухая кожа) и сниженного. Прочитайте дополнительные сведения )

Головная боль, извращенный аппетит, истончение волос и непереносимость физической нагрузки ( железодефицитная анемия Железодефицитная aнемия Дефицит железа является наиболее частой причиной анемии и обычно обусловлен кровопотерей; мальабсорбция, к примеру такая,, как при целиакии, является гораздо менее распространенной причиной. Прочитайте дополнительные сведения )
Общесоматические симптомы – потеря веса, утомляемость, ночная потливость (рак)

Периодическая слабость, онемение, покалывание, нарушение или потеря зрения ( рассеянный склероз Рассеянный склероз (РС) Рассеянный склероз (РС) характеризуется появлением в головном и спинном мозге диссеминированных очагов демиелинизации. Характерные симптомы включают зрительные и глазодвигательные нарушения. Прочитайте дополнительные сведения )
Сведения о ранее перенесенных заболеваниях должны помочь выявить возможные этиологические факторы (например, заболевание почек, холестаз, химиотерапия по поводу рака), а также определить эмоциональное состояние пациента. При сборе семейного анамнеза следует сконцентрироваться на данных о родственниках со схожими кожными симптомами, страдающих от зуда (например, чесотка, педикулез); при выяснении профессионального анамнеза требуется анализ связи зуда с профессиональными вредностями и контактом с растениями, животными, химическими веществами, что также актуально при выявлении факта путешествий в предшествовавшее заболеванию время.
Объективное обследование
Физикальное обследование начинается с общего осмотра на предмет симптомов желтухи, потери или прибавки веса, а также слабости. Следует внимательно осмотреть кожный покров, фиксируя наличие, морфологию, распространенность и локализацию высыпаний. При осмотре кожи также необходимо обращать внимание на признаки вторичной инфекции (например, эритему, отечность, локальную гипертермию, наличие желтых или желто-коричневых корок).
При осмотре необходимо отмечать присутствие выраженной аденопатии, которая может быть проявлением онкозаболевания. При обследовании живота следует обращать внимание на увеличение внутренних органов (органомегалия), опухолевидные образования и болезненность (заболевания, сопровождающиеся холестазом или рак). При неврологическом обследовании нужно заострить внимание на слабости, спастических явлениях или онемении (рассеянный склероз).
Тревожные симптомы
Тревожными являются следующие симптомы:
Общесоматические симптомы – потеря в весе, утомляемость, ночная потливость
Слабость в конечностях, онемение, покалывание
Боль в животе и желтуха
Частое мочеиспускание, жажда, похудание
Интерпретация результатов
Генерализованный зуд, который манифестирует вскоре после приема какого-либо препарата, скорее всего вызван его употреблением. Локализованный зуд (часто с сыпью), который возникает в области контакта с каким-либо веществом, скорее всего вызван этим веществом. Однако во многих случаях системную аллергию бывает трудно идентифицировать, поскольку обычно пациенты сообщают об употреблении множества различных продуктов и о контактах со многими веществами, предшествовавших развитию зуда. Аналогичным образом может быть затруднительно выявление вызывающего зуд лекарственного средства у пациентов, принимающих сразу несколько препаратов. Иногда пациент принимает «препарат-виновник» в течение нескольких месяцев или лет, прежде чем возникает реакция на него.
Если причину зуда не удается установить сразу, помочь в постановке диагноза могут внешний вид и локализация кожной сыпи ( Некоторые причины зуда Некоторые причины зуда ).
У небольшой части пациентов, у которых отсутствует кожная сыпь, следует заподозрить системное заболевание. Некоторые заболевания, вызывающие зуд, можно заподозрить сразу (например, хроническую почечную недостаточность, холестатическую желтуху). Другие системные заболевания, сопровождающиеся зудом, предполагаются по результатам обследования. ( Некоторые причины зуда Некоторые причины зуда ). В редких случаях зуд выступает в качестве первого симптома серьезной системной патологии (например, истинной полицитемии, некоторых видов рака, гипертиреоза).
Обследование
Многие кожные заболевания диагностируются клинически. Однако если зуд сопровождается отчетливой кожной сыпью неясной этиологии, может потребоваться биопсия. При подозрении на аллергическую реакцию, когда, вызывающее ее вещество неизвестно, часто выполняются накожные тесты (скарификационные или аппликационые в зависимости от предполагаемого аллергена). При подозрении на системную патологию применение конкретных диагностических методов зависит от предполагаемой причины (обычно выполняют общий анализ крови, оценивают функцию печени, почек и щитовидной железы; проводят тщательный онкопоиск).
Лечение зуда
Необходимо лечение любого первичного заболевания. Поддерживающая терапия включает следующее (см. также таблицу Некоторые терапевтические подходы к лечению зуда Некоторые терапевтические подходы к лечению зуда ):
Уход за кожей
Зуд вне зависимости от вызвавшей его причины облегчается при мытье холодной или чуть теплой (но не горячей) водой, при использовании мягкого или увлажняющего мыла, при небольшой продолжительности и частоте водных процедур, частом обмазывании маслами, при увлажнении сухого воздуха, при избегании раздражающей одежды. Избегание контактных раздражителей (например, ношения одежды из шерсти) также может уменьшить зуд.
Наружная терапия
Системная терапия
Показано применение системных средств при зуде всего тела или локальном зуде, резистентном к наружной терапии. Антигистаминные средства, прежде всего гидроксизин, характеризуются высокой эффективностью, особенно в отношении ночного зуда, и используются наиболее часто. Антигистаминные препараты, обладающие седативным эффектом, следует использовать с осторожностью у пожилых пациентов, особенно в дневное время суток, потому что это может приводить к падениям пациентов, а более новые антигистаминные средства без седативного эффекта (например, лоратадин, фексофенадин, цетиризин) можно назначать в течение дня. Другие системные препараты, обладающие противозудным эффектом, включают доксепин (обычно назначаемый на ночь из-за выраженного седативного эффекта), холестирамин (при зуде, ассоциированном с почечной недостаточностью, холестазом и истинной полицитемией), опиоидный антагонист налтрексон (при билиарном генезе зуда), габапентин (при уремическом зуде).
К физическим факторам, эффективным в отношении зуда, относится ультрафиолетовое излучение при фототерапии.

Пятно (macula) - это ограниченный участок кожи с измененной окраской при сохранении рельефа и консистенции кожи. Пятно находится на одном уровне с окружающей кожей и не определяется при пальпации. Границы пятна могут быть как четкими, так и нечеткими, размытыми; размеры пятна и его цвет могут быть любыми.
Пятна бывают сосудистые, пигментные и искусственные (татуаж). Сосудистые пятна делятся на воспалительные и невоспалительные. Воспалительные пятна имеют розово-красную, иногда с синюшным оттенком, окраску и при надавливании стеклом (витропрессия) бледнеют или исчезают, а при прекращении давления восстанавливают свою окраску. В зависимости от размеров сосудистые пятна делятся на розеолы (до 1 см в диаметре) и эритемы (от 1 до 5 см и более в диаметре). Невоспалительные пятна чаще всего обусловлены расширением сосудов или нарушением проницаемости их стенок, не исчезают при витропрессии.
Пигментные пятна в зависимости от степени окраски (пигментации) делятся на гиперпигментные и гипопигментные.



Папула (узелок, papula) – поверхностный бесполостной первичный морфологический элемент диаметром до 0,5 см, как правило, характеризующийся изменением окраски кожи, ее рельефа и консистенции.
По глубине залегания выделяют папулы эпидермальные, расположенные в пределах эпидермиса; дермальные, локализующиеся в сосочковом слое дермы, и эпидермодермальные (псориаз, красный плоский лишай). Отдельно выделяют фолликулярные папулы – элементы, располагающиеся в проекции волосяных фолликулов. Основными механизмами образования папул являются: отложение экзогенных веществ или продуктов метаболизма, клеточная инфильтрация и гиперплазия тканей. При ряде дерматозов происходит периферический рост папул и их слияние и формирование более крупных элементов – бляшек. Иногда на поверхности папулы образуется пузырек. Такие элементы получили название папуло-везикулы, или серопапулы.



Везикула (пузырек, vesicula) – первичный полостной морфологический элемент, представляющий собой ограниченое скопление свободной жидкости до 0,5 см в диаметре, имеющий дно, покрышку и полость, заполненную серозным или серозно-геморрагическим содержимым. Везикулы могут располагаться в эпидермисе или под ним, возникать на фоне неизмененной кожи или на фоне эритемы. Они чаще образуются за счет спонгиоза или баллонирующей дистрофии. При вскрытии везикул образуются мокнущие эрозии, которые в дальнейшем эпителизируются, не оставляя стойких изменений кожи.

Пузырь (bulla) – первичный полостной морфологический элемент, состоящий из дна, покрышки и полости, содержащей серозный или геморрагический экссудат. Покрышка может быть напряженной или дряблой, плотной или тонкой. Пузырь отличается от везикулы большими размерами – от 0,5 см до нескольких сантиметров в диаметре. Элементы могут располагаться как на неизмененной коже, так и на воспаленной.
Пузыри могут образоваться в результате акантолиза и располагаться внутриэпидермально или в результате отека кожи, приведшего к отслоению эпидермиса от дермы, и располагаться субэпидермально.

Пустула (гнойничок, pustula) – первичный полостной морфологический элемент, заполненный гнойным содержимым. По расположению в коже различают поверхностные и глубокие , фолликулярные (чаще стафилококковые) и нефолликулярные (чаще стрептококковые) гнойнички. Поверхностные фолликулярные гнойнички формируются в устье фолликула или захватывают до 2/3 его длины, т. е. располагаются в эпидермисе или сосочковом слое дермы. Они имеют конусовидную форму, нередко пронизаны волосом в центральной части, где просвечивает желтоватое гнойное содержимое, диаметр их составляет 1 — 5мм. При регрессе пустулы гнойное содержимое может ссыхаться в желтовато-коричневую корочку, которая затем отпадает. На месте фолликулярных поверхностных пустул не остается стойких изменений кожи, возможна лишь временная гипо – или гиперпигментация. Поверхностные фолликулярные пустулы наблюдаются при остиофолликулитах, фолликулитах, обыкновенном сикозе. Глубокие фолликулярные пустулы захватывают при своем формировании весь волосяной фолликул и располагаются в пределах всей дермы (глубокий фолликулит), захватывая нередко и гиподерму (фурункул, карбункул). При этом при фурункуле в центральной части пустулы формируется некротический стержень и после ее заживления остается рубец.
Первичные и вторичные морфологические элементы кожи
И наконец, врач может провести дифференциальный диагноз, опираясь на морфологию кожных очагов.
Первичные патологические элементы (пятна, папулы, бляшки, везикулы, пузыри, пустулы, волдыри, узлы и опухоли) возникают в коже de novo.
Вторичные элементы (чешуйки, корки, эрозии, язвы, рубцы с атрофией и/или фиброзом) появляются в результате расчесов пациентами первичных очагов поражения.
Первичные патологические элементы кожи.
Пятно (обычно 1 см, иногда больше): небольшой плоский очаг с изменением цвета или оттенка.
Папула: небольшой (1 см), четко очерченный, выступающий над поверхностью очаг.
Бляшка: выступающий очаг размером более 1 см. Узел: мягкое или твердое образование в дерме или подкожной жировой клетчатке. Первичные патологические элементы кожи.
Опухоль: крупный узел, локализованный и пальпируемый, разного размера и консистенции.
Везикула: пузырек с прозрачным содержимым.
Пузырь: имеет более крупные размеры. Волдырь: эфемерный, отечный, ограниченный, выступающий очаг, быстро появляется и исчезает Вторичные патологические элементы кожи.
Чешуйки: сухие и/или жирные отторгающиеся фрагменты эпидермиса.
Пустула: четко очерченный очаг, содержащий свободный гной.
Корка: сухая масса экссудата из эрозий или вскрывшихся везикул/пустул, состоящая из высохших крови и серозной жидкости, чешуек и гноя.
Эрозия: четко ограниченный очаг частичной утраты эпидермиса. Вторичные патологические элементы кожи.
Язва: четко ограниченный очаг утраты эпидермиса на полную глубину, может простираться до подкожной жировой ткани.
Рубец: перманентное изменение кожи в результате вновь образовавшейся соединительной ткани после деструкции эпидермиса и дермы. Если утрата дермы и/или жировой ткани сильно выражена, очаг атрофический.
Фиброз может проявляться плотными утолщенными папулами или бляшками.
Экскориация: любой след расчесов на поверхности кожи. Трещина: любое линейное нарушение целостности кожи, обычно сопровождается болью и воспалением
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Морфологические элементы кожи. Метастазирование опухоли кожи.
При диагностике опухоли кожи также следует учитывать наличие на ее поверхности вторичных морфологических элементов. Например язвы типа ulcus rodens и ulcus terebrans являются важным признаком базалиомы; изъязвление на поверхности очага при болезни Боуэна обычно свидетельствует о ее трансформации в рак, а «псевдоязва» и телеангиэктазии характерны для кератоакантомы.
Многие опухоли кожи имеют излюбленную локализацию. Солитарная базалиома, керато-акантома и очаги солнечного кератоза обычно располагаются на открытых участках кожи; напротив, очаги себорейного кератоза и болезни Боуэна, развивающейся после воздействия неорганического мышьяка, — на закрытых участках кожи. Эккринная порома, как правило, встречается в области ладоней и подошв, а цилиндрома — на волосистой части головы. Опухоли сальных желез локализуются в области лица, средней части груди, спины. В частности, аденомы и рак сальных желёз встречаются главным образом на лице.
Опухоли апокринных потовых желёз, проявления внемаммарной формы болезни Педжета обнаруживаются в подмышечных впадинах, в области околососкового кружка, на лобке, в перианальной области. Плоскоклеточный рак кожи часто локализуется в области перехода слизистых оболочек в кожу (губы, половые органы).
Ряд опухолей имеет особую конфигурацию. Так, центробежная кератоакантома имеет форму кольца с центральной зоной рубцовой атрофии, невус сальныхжелез —линейную форму. Вульгарные бородавки могут располагаться сгруппированно или линейно. Полициклические края свойственны элементам грибовидного микоза.
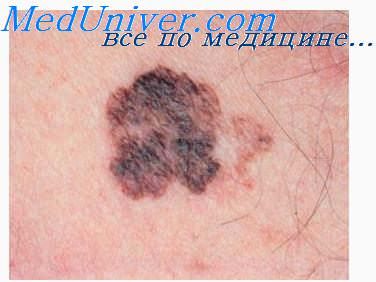
Опухоли при паранеопластических синдромах и метастазах рака внутренних органов часто сопровождаются зудом. Зуд и экзематиза-ция характерны и для грибовидного микоза.
Таким образом, основная задача осмотра заключается в том, чтобы охарактеризовать внешний вид опухоли и идентифицировать представляющие ее морфологические элементы.
Важность визуального исследования трудно переоценить, так как в случае ошибочного заключения, допущенного на этом этапе, и дальнейшие шаги в направлении установления диагноза также будут неверными. Например, если не определена папулезная природа кистозной базалиомы, а образующие ее элементы приняты за везикулы, то ни локализация, ни характер расположения опухоли не будут иметь важного значения, и дифференциальная диагностика будет проводиться неправильно.
Более полное представление о новообразовании дает пальпаторное исследование, с помощью которого можно определить размеры, консистенцию (мягкая, плотная), глубину залегания, болезненность, подвижность опухоли и ее связь с соседними анатомическими образованиями. Так, плоскоклеточный рак кожи имеет плотную консистенцию и нередко болезнен при пальпации, а опухолевые элементы при Т-клеточной злокачественной лимфоме кожи и цилиндроме представлены более мягкими и. как правило, безболезненными узлами.
Исследование зоны регионарного метастазирования проводят путем последовательной пальпации всех групп регионарных лимфоузлов как на стороне поражения, так и на противоположной стороне (например, при расположении опухоли на шее). При этом определяют количество, локализацию, консистенцию, подвижность, болезненность регионарных лимфоузлов, учитывая, что нормальные лимфоузлы обычно мягкие, небольшого размера (1-1,5 см), овальной формы, подвижны и безболезненны. Метастатический же узел увеличен в размерах, иногда до 6 см в диаметре и более, плотный, нередко имеет бугристую поверхность и фиксирован к окружающим органам и тканям.
Диагноз новообразования кожи должен устанавливаться с учетом анамнестических данных о продолжительности существования опухоли, скорости роста, локализации, симптомах, заболеваниях членов семьи, профессии, предыдущем лечении. Это помогает обозначить круг заболеваний для проведения дифференциального диагноза. Вопросы, касающиеся анамнеза, целесообразно задавать как до, так и после осмотра больного. Несколько общих вопросов, заданных до осмотра больного, позволяют собрать анамнез для предварительного диагноза. После осмотра больного можно задать более частные вопросы. Так, у больного молодого возраста с множественными узелками на половом члене целесообразно выяснить половой анамнез, что неприемлемо в отношении 85-летнего инвалида с опухолью на волосистой части головы.
Общие вопросы обычно связаны с началом заболевания, сроками его появления, первичным или рецидивным характером, течением, болезнь Боуэна, болезнь Кейра, экстрамаммар-ная форма болезни Педжета протекают с неуклонным прогрессированием, а при бовено-идном папулезе и лимфоматоидном папулезе нередки спонтанные ремиссии. При сборе анамнеза важны сведения о лечении больного в прошлом. Так, предшествующая рецидиву базалиомы рентгенотерапия дает основание для отказа от ее повторного применения. Важное значение для оценки эффективности предшествующего лечения имеет его продолжительность. Так, прием тигазона в дозе 1 мг/кг/сут в течение 1,5 мес. может привести к регрессу элементов множественной базалиомы. но после резкой отмены препарата опухоли нередко появляются вновь. К вопросу о лечении можно вернуться и после осмотра больного — например, при подозрении на болезнь Боуэна, множественные очаги которой располагаются на закрытых участках кожи, возникающей нередко после приема (за 10 и более лет до развития заболевания) препаратов мышьяка.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Дерматит – обширная группа заболеваний, связанных с воспалением кожи.
Он может возникнуть на любых участках тела, в том числе на ногах.
Поговорим о том, какие виды дерматитов могут поражать кожу нижних конечностей.
Обсудим методы лечения этой патологии в разных клинических ситуациях.

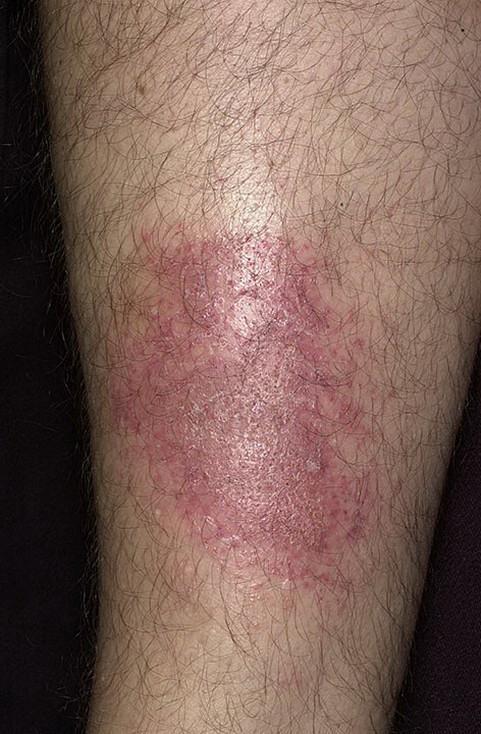
Простой контактный дерматит на ногах
Дерматит на коже ног может возникать вследствие воздействия химических раздражителей.
Контактный дерматит бывает простым или аллергическим.
При простом кожа воспаляется вследствие воздействия вещества, способного вызывать признаки дерматита на ногах у любого человека.
А при аллергическом – только у тех, кто имеет повышенную чувствительность к определенным химическим соединениям.
Причиной простого дерматита на ногах может быть попадание на коже извести, кислот, керосина, фенола и множества других веществ.
Это заболевание острое, а не хроническое.
Оно возникает при каждом контакте с раздражающим веществом, но человек обычно старается избегать подобных контактов.
Как выглядит дерматит на ногах?
На коже появляются красные пятна с четкими границами.
Возможно появление бляшек с мелкими множественными пузырьками.
Нередко формируются эрозии, из которых сочится сукровица или кровь.
Она подсыхает с формированием корочек.
Простой контактный дерматит проходит через несколько недель.
За этот период морфологические элементы появляются в такой последовательности:
- эритема (красные пятна);
- пузыри или мелкие везикулы;
- эрозии, иногда кровоточащие;
- корки; .
Некоторые люди контактируют с раздражающими химическими веществами постоянно.
Причины тому могут быть разными.
Человек может не знать о свойствах того или иного химического соединения, использовать его с лечебной целью или применять на работе без специальных средств защиты.
В этом случае простой контактный дерматит становится хроническим.
Он характеризуется воспалительным уплотнением и отеком кожи.
Появляется шелушение, трещины и корки.
Со временем развивается лихенизация – кожа утолщается, усиливается кожный рельеф.
Аллергический дерматит на ногах
Аллергический контактный дерматит отличается тем, что воспаление кожи становится реакцией на химическое соединение.
У большинства людей оно может не вызывать никаких симптомов.
То есть причиной является индивидуальная реакция гиперчувствительности.
Воспаление кожи возникает только в месте контакта с аллергеном.
Оно может развиться везде: на пальцах, между пальцами ног, на сгибе ноги и т.д.
Дерматит имеет четко ограниченные очаги, но они обычно немного выходят за пределы зоны контакта с аллергеном.
Развивается этот вид заболевания у взрослых людей.
У маленьких детей патология встречается очень редко.
При внешнем осмотре ключевым отличием аллергического контактного дерматита от простого является наличие папул.
В остальном проявления очень похожи.
Кроме того, он чаще протекает в хронической форме.
Потому что если раздражающие кожу химические вещества в большинстве случаев человеку известны, и он стремится оградить себя от них, то аллергены выявить удается не всегда.
К тому же, аллергический контактный дерматит – это реакция гиперчувствительности замедленного типа.
Она развивается только через 2-3 недели после контакта с аллергеном.
Соответственно, человек не в состоянии вспомнить, какие вещества контактировали с кожей ног за это время.

Выявить аллерген часто удается только при помощи кожных проб в условиях медицинского учреждения.
При остром аллергическом контактном дерматите контакт с аллергеном приводит к появлению красных пятен.
Затем на их месте образуются папулы (красные пупырышки) и везикулы (водянистые маленькие пузырьки).
Разрешение морфологических элементов сопровождается образованием корочек.
Затем они отходят.
На месте корочек остается шелушащаяся кожа.
При хроническом аллергическом дерматите на ноге появляются папулы, затем шелушение.
Со временем развивается лихенизация (утолщение и огрубение кожи) и экскориации (повреждения кожи в результате расчесов).
Атопический дерматит на ногах
Атопический дерматит – это воспаление кожи наследственного происхождения, вызванное аллергической реакцией.
От контактного аллергического дерматита он отличается отсутствием четкой локализации.
Сам термин «атопия» с греческого переводится как «без места».
Для патологии характерна сезонность.
Обычно заболевание обостряется зимой, а его симптомы затухают летом.
Возникает атопический дерматит где угодно: и на ногах, и на руках, и подошвах, голенях, лице и т.д.
Обычно заболевание манифестирует в детском возрасте.
В 60% случаев первое обострение возникает в ребенка до 1 года.
Ещё в 30% случаев – от 1 до 5 лет.
Остальные 10% людей получают первое обострение до 20 лет.
У взрослых атопический дерматит впервые не возникает.
Это хроническое врожденное заболевание – если его не было в детстве, то и в зрелом возрасте уже не будет.
Основные жалобы пациентов:
- сухость кожи;
- нестерпимый зуд;
- расчесывание кожи;
- её утолщение.
Часто наблюдаются сопутствующие аллергические заболевания – поллиноз, бронхиальная астма и т.д.
Провоцирующие факторы, вызывающие обострение:
- беременность;
- эмоциональные нагрузки;
- менструация;
- инфекционные заболевания;
- шерстяная одежда.
В острой стадии атопического дерматита на ногах и других участках тела появляются красные пятна, бляшки и папулы.
Иногда они сопровождаются шелушением.
Кожа выглядит отечной.
Со временем появляются эрозии и корки.
При присоединении вторичной инфекции возможны пустулы (небольшие гнойнички).
В хронической стадии атопического дерматита на ногах утолщается кожа.
Усиливается кожный рисунок.
На месте волосяных фолликулов появляется большое количество маленьких папул.

Возможно появление трещин на коже – особенно на ступнях ног.
Один из характерных признаков атопического дерматита – это белый дермографизм.
Если провести по коже ногтем, появится белая, а не красная полоса, что связано со спазмом мелких сосудов.
Сильнее всего выражены симптомы атопического дерматита на ногах у детей.
По мере взросления обострения становятся слабее, а ремиссии – дольше.
Обычно болезнь длится не больше 20 лет.
В редких случаях атопический дерматит начинается в зрелом возрасте.
Он характеризуется тяжелым клиническим течением.
Холодовой дерматит на ногах
Холодовой дерматит – это присутствие в крови иммуноглобулинов, растворяющихся при температуре тела.
Но в условиях низкой температуры они выпадают в осадок и провоцируют воспалительную реакцию.

Такие иммуноглобулины называют криоглобулинами.
Есть несколько их типов.
Криоглобулины могут быть:
- моноклональными (могут вызывать гангрену кончиков пальцев);
- поликлональные (провоцируют геморрагическую сыпь);
- смешанные.
Обычно при моноклональной криоглобулинемии дерматита нет.
Кожной воспалительной реакцией сопровождается поликлональная криоглобулинемия.
На переохлажденных участках кожи появляются мелкие участки кровоизлияний.
Читайте также:

