При герпесе могут быть коричневые выделения
Обновлено: 25.04.2024
Здравствуйте! Посоветуйте как действовать. За всю жизнь был и есть единственный партнер (на протяжении 7-ми лет), у которого до меня были незащищенные половые контакты. Лишилась девственности с ним в 15 лет и с тех пор поняслась: бесконечные повышенные лейкоциты, воспаления придатков, молочница, вагинит, цирвицит. Постоянные выделения из влагалища разного характера: густые, белые, желтые. В анамнезе: эрозия ШМ, фунцкиональная киста яичника (сама рассосалась на фоне приема противозачаточных), ВПЧ 16 и 18 и сколько себя помню - не было ни одного нормального мазка на флору. Все узи в норме. После лечения все заново возобновляется. Когда обнаружили кисту - начались проблемы с циклом - задержки бывали не больше 2-х недель. И часто месячные были коричневые. Анализы на гормоны вроде всегда были в норме, может вторая фаза цикла не всегда "дотягивает", но, как говорил врач - это не значительно и в принципе все в пределах нормы. Летом была вынуждена уехать на 3 месяца на Мальту, с момента перелета начались желтые обильные выделения и 3 цикла не было месячных - к врачу обратилась только по приезду в Москву. Сама начала пить циклодинон, проставляла свечи тержинан пока ждала очереди к врачу. Когда настала очередь начались месячные. На прием не попала. Во время месячных образовалось около 5 ранок, которые болели, начались опять выделения, все опухло и болело. Побежала к врачу, диагноз: генитальный герпес. Сдала ПЦР: впч 16 и 18, герпес 1 и 2 и еще что-то не страшное (не помню как называется, но эти грибы в норме живут во влагалище, но при ослаб иммунитете размножаются, но не кандида). Сказали пропить валтрекс 5 дней, мазаться ацикловиром и проставлять виферон. Все сделала - прошло все: герпес, выделения. Потом я снова вынуждена была улететь в Европу на 5 месяцев. Через 1,5 мес после первичного эпизода герпеса - рецидив. Слабый - один прыщ, который начала просто мазать. Таблетки не пила. Через неделю он присел, ранки не было. Через сутки после отмены мази - появился второй прыщ - пропила таблетки 5 дней, ранки из второго прыща тоже не было, он как бы созрел как большой болючий прыщ на лице - выдавила, через сутки прошел. Потом через недели 3 появился опять прыщ (сначала было просто уплотнение, как при герпесе), тоже его выдавила - остался только след (это герпес. или. ). Через 1,5 месяца без зуда появилась маленькая ранка (без предварительного "прыщика"), которая не беспокоит - не чешется, не зудит - это герпес. После первого рецидива начались желтые выделения, которые до сих пор не проходят (2,5 месяца). К врачу смогу попасть только в конце декабря. Планирую ребенка, в связи с этим следующие вопросы: 1. как вы можете объяснить постоянные повышенные лейкоциты в мазке? Может ли это быть из-за эрозии? Раньше думала, что от орального секса (у обоих горло хронически больное- фарингит, тонзиллит), исключила его - не помогло. 2. Оральный секс в свете возможного заболевания чего-либо? Безопасен ли? 3. Постоянные выделения из влагалища - может ли это быть атипичной формой герпеса? В общем оцениваю свой иммунитет как сильный, правда во время мальты очень подорвался - постоянные стрессы, не высыпалась абсолютно, очень часто болела. С тех пор не болею - пью витамины, спорт, закаливание. 4. Мог ли так долго во мне "спать" герпес? Ни я, ни партнер не изменяли. Стаж совместной половой жизни - 7 лет. У партнера высыпания раз в пол-года. К врачу никогда не ходил, лечил самостоятельно отмачиванием в мирамистине. Без комментариев. 5. Пока также сижу на циклодиноне. В третий цикл месячные пошли с задержкой в 2 недели, во второй - с задержкой в 3-4 дня. 6. С чего начать нам планирование? каких врачей мне и супругу надо пройти? Что конкретно мне надо сделать с герпесом? Что сдать на него? Каковы мои шансы на нормальное зачатие, вынашивание и рождение ЗДОРОВОГО малыша? Начиталась всего - жить не хочется. Пожалуйста, ответьте на все мои вопросы, буду очень признательна. Очень на Вас надеюсь.
Здравствуйте! Прежде всего не надо паниковать. Разберемся по порядку - повышенное количество лейкоцитов в мазках - это признак воспаления, которое может возникать на фоне ИППП (инфекций, которые передаются половым путем), поэтому первый шаг - обследование вместе с половым партнером на ЗППП. Учитывая, что Вы уже неоднократно проводили лечение (Вы не написали - лечился ли Ваш партнер, когда Вы проходили лечение?) и проводили самолечение, то к сдаче анализов Вам необходимо подготовиться: нельзя мочиться в течение трех часов до сдачи анализа, не рекомендуется вступать в половой контакт за 36 часов, тем более с использованием противозачаточных свечей (например, «Фарматекс»), которые могут исказить результат, так как обладают антибактериальным действием (так же нельзя вводить во влагалище противовоспалительные свечи - например, "тержинан"), накануне нельзя подмываться антибактериальным мылом, а также спринцеваться, нельзя применять антибиотики внутрь.Накануне сдачи анализа необходимо провести провокацию - самая простая и доступная - пищевая (острое, соленое, алкоголь). Еще раз повторюсь - обследование ВМЕСТЕ с половым партнером. Теперь по поводу орального секса - все те инфекции, которые вызывают воспаление в гениталиях, они же вызывают воспаление и на слизистых оболочках в другом месте - бактериям все равно где жить - (вы пишете - у обоих хронический тонзиллит, фарингит), поэтому если вылечите правильно инфекцию в гениталиях, то и пройдет воспаление в ротоглотке. Вирусами герпеса инфицировано до 90% взрослого населения Земли. После заражения вирус простого герпеса проникает в нервные узлы, расположенные вблизи спинного мозга, и остается в них на всю жизнь. Однако проявления генитального герпеса появляются лишь у небольшой части инфицированных людей (это ответ на вопрос - могли вирус "спать" - да мог). Чаще всего болеют люди при снижении иммунитета (например, после переохлаждения, стресса и т.д.). Правильное лечение генитального герпеса необходимый шаг перед планированием беременности, так как заражение плода может вызывать тяжелые поражения нервной системы, глаз, кожи и приводить к инвалидизации ребенка и даже гибели. По поводу нарушения менструального цикла - хронические воспалительные процессы приводят к нарушениям менструальной функции. Поэтому перед тем как что-то "регулировать" надо исключить все причины (гормональную Вы уже исключили - все гормоны в норме) - противовоспалительная терапия должна Вам помочь. Еще один важный момент - после совместного обследования - не занимайтесь самолечением, ведь от правильно проведенной терапии - возрастают Ваши шансы на нормальное зачатие, вынашивание и рождение здорового малыша. Удачи Вам!
Консультация врача гинеколога на тему «Герпес, выделения и планирование» дается исключительно в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу, в том числе для выявления возможных противопоказаний.
В 1946 году были впервые описаны симптомы герпеса влагалища у трех пациенток.
Они заразились этим заболеванием от своих половых партнеров.
Отмечались поверхностные эрозии в зоне малых половых губ.
Была поражена и слизистая влагалища.
Эрозии были покрыты желто-серой пленкой.
Они заживали без рубцевания.
В одном из трех описанных случаев произошел рецидив.
Его симптомы были значительно слабее.
Позднее, в 1968 году, было доказано, что генитальный герпес во влагалище может распространиться на шейку матки.
Были описаны случаи тяжелого некротического цервицита.
Диагноз ставился на основании клинической и цитологической картины.
Позднее появились серологические исследования.
Сегодня они находят ограниченное применение, так как эта группа анализов не всегда дает достоверные результаты.
Сегодня при выявлении подозрительных симптомов врач сразу же назначает ПЦР на герпетическую инфекцию.
Поэтому с установлением диагноза больше нет проблем.
Как происходит заражение герпесом во влагалище
Герпес во влагалище появляется в результате заражения герпетической инфекцией.
Она передается при половом акте.
70% случаев патологии обусловлены 2 типом герпеса, 30% случаев – первым (тем, который обычно вызывает появление пузырьков на губах).
У женщины риск заразиться выше, чем у мужчины.
Если супруг является носителем вируса, то риск заражения женщины в течение 1 года составляет 25%.
В то время как мужчины инфицируются от своей супруги лишь с вероятностью 5% за этот же период.
К вирусам герпеса наблюдается перекрестный иммунитет.
Если женщина уже страдает лабиальным герпесом, то риск заражения генитальным снижается на 15%.
Инкубационный период инфекции длится в среднем 6 дней.
Патология имеет высокую распространённость.
Заражены около 25% всех людей.
Они являются носителями генитального герпеса, хотя не всегда страдают от его симптомов.
Среди женщин нетрадиционной сексуальной ориентации частота носительства выше – 45%.
Среди тех, кто практикует проституцию, герпетическая инфекция влагалища и вульвы обнаруживается в 75% случаев.
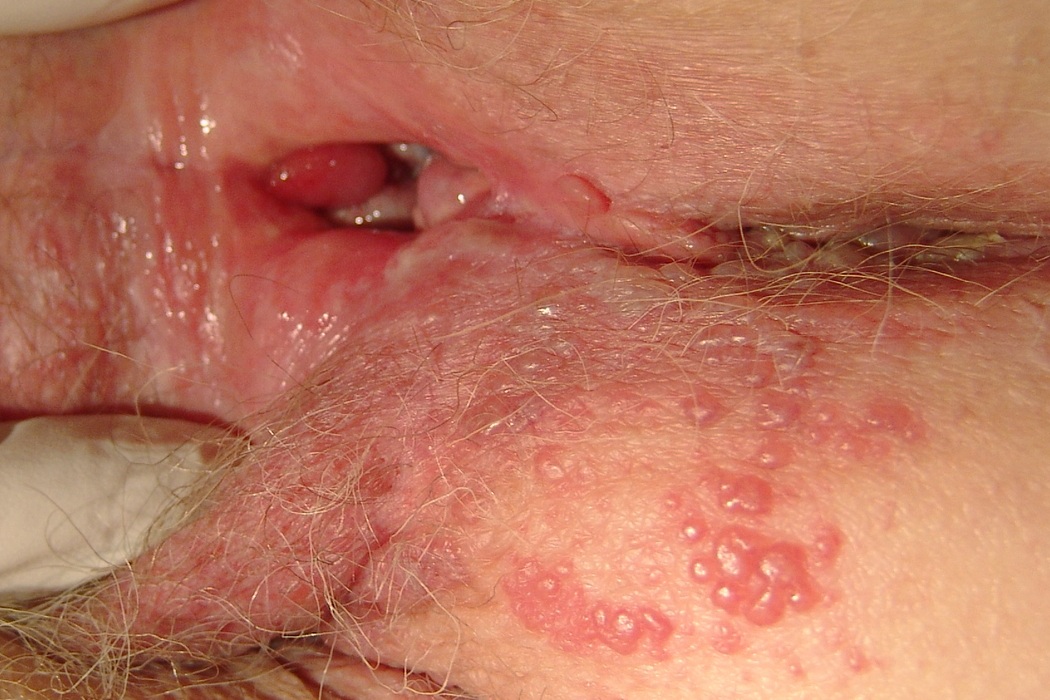
Как выглядит герпес во влагалище
В зоне вульвы и влагалища появляются отдельные или расположенные группами везикулы.
Они расположены на покрасневших участках кожи и слизистой.
В дальнейшем эти воспалительные элементы исчезнут.
Но в случае рецидива могут появляться на том же месте.
Наблюдается увеличение размеров ближайших лимфатических узлов.
Везикулы имеют тенденцию превращаться в эрозии.
Они могут быть покрыты налетом.
Содержимое везикул (пузырьков) очень заразно.
При попадании на рядом расположенные ткани они тоже воспаляются.
Поэтому при герпесе внутри влагалища часто наблюдаются воспалительные элементы, расположенные симметрично на противоположных стенках.
Инфекция передается и другому человеку.
При попадании содержимого везикул на гениталии реципиента риск заражения очень высокий.
Герпес во влагалище сопровождается повышением температуры тела в 60% случаев.
Пузырьки появляются у 90% пациенток.
Экссудация характерна для 67% больных.
У 80% женщин герпес возле влагалища рецидивирует минимум 1 раз в течение жизни.
Лимфаденопатия при герпетической инфекции наблюдается сравнительно нечасто – в 20% случаев.
Симптомы зависят от типа герпеса, который вызвал патологию.
Это может быть 1 или 2 тип герпеса во влагалище.
При втором типе патология часто протекает тяжелее.
Чаще появляются эрозии и отмечается гиперемия у основания пузырьков.
С большей вероятностью возникает воспалительное поражение уретры.
Частые жалобы пациенток, помимо высыпаний:
- бессонница
- нервозность
- недомогание
- головная боль
Герпес во влагалище: течение острой фазы заболевания
Начинается патология с продромального периода.
Появляется жжение и покалывание в тех местах, где в дальнейшем сформируется сыпь.
Пораженное место краснеет, припухает.
Через сутки появляется группа небольших пузырьков.
Они имеют диаметр 2-3 мм.
Изначально содержимое в них прозрачное.

Со временем оно мутнеет.
Может становиться гнойным.
Ещё через несколько дней везикулы спадаются.
Они засыхают, образуя тонкие корочки.
После них остается гиперпигментация или покраснение.
Оно быстро проходит.
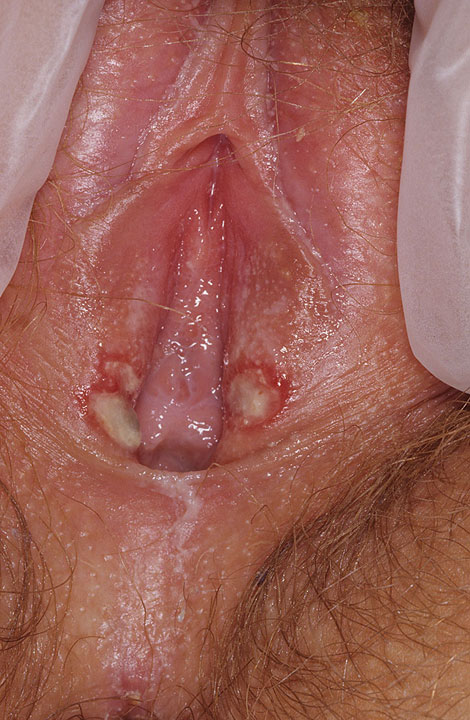
Часто у женщин появляется одновременно герпес на входе во влагалище, в зоне вульвы и клитора, на слизистой вагины и шейки матки.
При расположении пузырьков на влажных участках слизистой они часто лопаются.
Они имеют размеры 0,5-5 см в диаметре.
Глубокими никогда не бывают.
Поэтому рубцов не оставляют.
Такие эрозии не кровоточат.
Они не проникают в ткани более чем на 1 мм.
Исключение составляют случаи, когда присоединяется бактериальная инфекция.
Часто эрозии бывают болезненными.
На осмотре врач может выявлять отечность малых половых губ или слизистой влагалища.
Рецидивы герпеса во влагалище
Перечисленные симптомы развиваются обычно при первичном инфицировании.
Но в дальнейшем возможны рецидивы.
Однажды проникнув в организм, герпес остается здесь навсегда.
Спровоцировать очередное обострение могут:
- снижение иммунитета
- беременность
- переохлаждение
- интоксикация
- тяжелая болезнь
Часто герпес обостряется после заражения пациентки другой половой инфекцией, например, гонореей.
Симптомы в целом такие же.
Но выражены они слабее.
Обычно везикул меньше, они быстрее исчезают.
Не увеличиваются лимфатические узлы.
Нет высокой температуры тела, хотя возможен субфебрилитет.
Герпес влагалища: клиническое течение патологии и прогноз
Герпес влагалища нельзя вылечить полностью.
Но она часто протекает без симптомов.
В первый год после инфицирования обострение возникает у 65% заразившихся.
В дальнейшем у 25% женщин рецидивы будут возникать с частотой 1 раз в год или реже.
Больше 1 раза в год, но не чаще 1 раза в месяц герпес влагалища обостряется у 13% больных.
У 2% пациенток рецидивы происходят чаще 1 раза в месяц.
По тяжести симптомов, возникающих при первичном инфицировании, можно спрогнозировать дальнейшее течение заболевания.
Если признаки были слабо выраженными, без температуры, с минимальным количеством пузырьков, рецидивы будут редкими.
Возможно, герпес влагалища вообще не будет обостряться.
Если патология изначально протекала тяжело, со значительным повышением температуры тела, большим количеством везикул, формированием крупных эрозий, это негативный прогностический признак.
С высокой вероятностью обострения будут частыми и тяжелыми.
Осложнения герпеса во влагалище
У женщин герпес во влагалище может распространяться и на другие органы.
Иногда герпес вызывает воспаление цервикса, матки и придатков.
Риск зависит от:
- вирулентности штамма вируса
- состояния иммунитета
- длительности протекания герпеса влагалища
- выраженности воспаления
При воспалении придатков отмечаются ноющие боли в нижней части живота.
Поражение может быть как одно, так и двухсторонним.
Количество пораженных герпесом органов влияет на выбор схемы терапии.
Различают три степени тяжести герпеса у женщин:
- – поражена только кожа вблизи влагалища.
- – воспаление достигло влагалища.
Может также быть поражен мочеиспускательный канал и шейка матки.
- – патология распространилась на мочевой пузырь, матку, придатки.
Установлено, что герпес повышает риск развития цервикального рака.
Это показывает статистика.
У женщин, зараженных герпетической инфекцией, злокачественные новообразования выявляются чаще.
Герпес во влагалище при беременности
Очень опасен герпес для беременных.
Патология увеличивает риск самопроизвольного аборта.
Возможно инфицирование плода внутриутробно и преждевременные роды.
Иногда происходит задержка развития плода.
Тяжелыми могут быть проявления герпетической инфекции у новорожденных.
У них на 2-3 недели жизни поражаются кожа, глаза, ротовая полость.
В наиболее неблагоприятных случаях возникают энцефалиты или воспаляются внутренние органы.
Для предотвращения заражения плода требуется профилактическая терапия.
Её назначают в последние 4 недели перед родами.

Показания:
- высокая частота рецидивов до беременности – от 6 в год
- инфицирование во время беременности
- хотя бы одно обострение в период беременности
Если первичное заражение или рецидив произошли после 34 недели, это показание к кесареву сечению.
Потому что риск инфицирования без медикаментозной профилактики достигает 50%.
Но он не предотвращает заражение на 100%.
Поэтому новорожденные получают терапию ацикловиром, вне зависимости от имеющихся у них проявлений герпетической инфекции.
Им назначают этот препарат в дозе 30-60 мг в сутки.
Курс длится от 10 дней до 3 недель.
Лечение герпеса во влагалище
Для подавления вируса герпеса существуют специфические противовирусные препараты.
Назначаются лекарственные средства из группы ациклических нуклеозидов.
Вирусы восприимчивы к нему в большинстве случаев.
Устойчивость наблюдается лишь у 3% штаммов вируса простого герпеса.
Чем раньше начато лечение, тем лучше результаты.
Симптомы проходят быстрее.
Тяжесть обострения ниже.
Но при этом ацикловир не влияет на течение болезни в долгосрочной перспективе.
Отдаленных результатов терапии нет.
Если сегодня вы пролечились ацикловиром, это не значит, что через несколько месяцев обострение будет менее выраженным.
Оно действительно может протекать легче, но только в том случае, если вы снова будет принимать ацикловир.
Другие препараты этой группы:

Они имеют такую же эффективность.
И даже обладают преимуществами: биодоступность и продолжительность действия у них выше.
Супрессивная терапия при герпесе влагалища
Супрессивная терапия показана пациентам, которые страдают от частых и тяжелых обострений.
В этом случае целесообразно принимать препараты постоянно.
Назначают обычно валацикловир.
Его принимают по 0,5 г, 1 раз в сутки.
Супрессивная терапия продолжается обычно от 2 до 5 лет.
Её могут продолжить и на более длительный срок.
Например, при герпесе влагалища на фоне ВИЧ-инфекции.
Если же супрессивную терапию отменяют, наблюдаются отсроченные положительные результаты такого лечения.
При длительном использовании препарата вирусная нагрузка уменьшается, обострения становится более редкими и менее тяжелыми.
Супрессивная терапия также позволяет сделать человека незаразным.
Это важно в ситуациях, когда постоянный половой партнер ещё не инфицирован.
При постоянной супрессивной терапии во время полового акта можно не пользоваться презервативом вне периода обострений.
Но по-прежнему нельзя вести интимную жизнь в то время, когда во влагалище имеются высыпания.
Супрессивная терапия может быть ситуационной.
Её назначают не постоянно, а только в те периоды, когда наблюдается высокий риск обострения заболевания.
Например, на фоне тяжелой болезни, при заражении сопутствующими ЗППП или после перенесенной хирургической операции.
После окончания критического периода терапию отменяют.
Возможно также профилактическое эпизодическое лечение при нерегулярной половой жизни.
Если у женщины нет постоянных половых контактов, то для снижения риска заражения партнера валацикловир можно начать принимать за 3 дня до полового акта.

В этом случае отмечается снижение вирусовыделения не менее чем в 100 раз.
Поэтому риск инфицирования значительно снижается.
После полового контакта можно прекращать терапию, вплоть до следующего раза.
Для поддерживающего лечения также используются иммуномодуляторы.
Контроль излеченности герпеса во влагалище
После специфического лечения проводится оценка клинических симптомов.
Лабораторный контроль не требуется.
Потому что герпетическую инфекцию излечить нельзя.
В случае назначения супрессивной терапии результаты её тоже оценивают клинически.
После отмены поддерживающего лечения о его эффективности судят по двум рецидивам.
Оценивают, через какие промежутки времени они произошли, насколько выраженными были симптомы.
По итогам контроля может быть принято решение о возобновлении супрессивной терапии.
Зачем нужна вакцина при герпесе во влагалище
Вакцинацию назначают не с профилактической, а с лечебной целью.
Она показана пациентам с высокой частотой рецидивов герпетической инфекции.
Применяется вакцинация только в период ремиссии.
Используется препарат Витагерпавак.
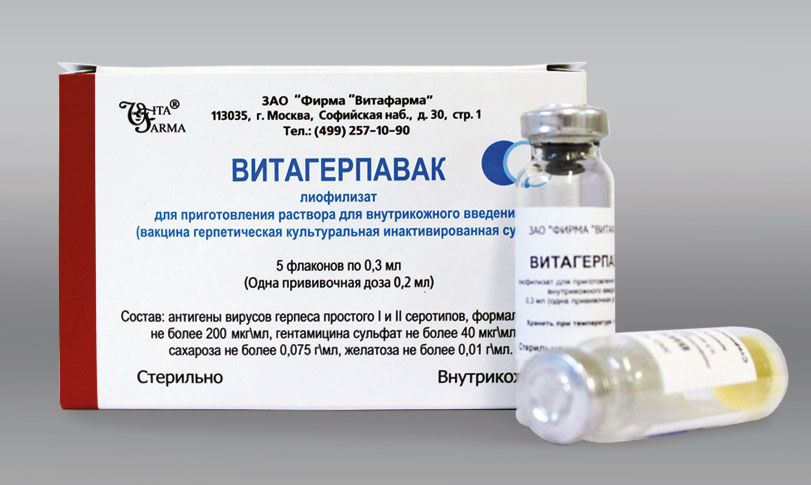
Первая доза назначается через 10 дней после затухания симптомов.
Его вводят внутрикожно в предплечье.
Всего необходимо сделать 5 уколов.
Инъекции выполняются через каждые 7 дней.
Исключение составляют женщины с очень частыми рецидивами герпеса влагалища.
Если болезнь обостряется чаще, чем 1 раз в месяц, введение препарата выполняют с интервалами в 10 дней.
После завершения курса вакцинации следует перерыв на 6 месяцев.
После этого курс повторяют.
Вакцина от герпеса безопасна, так как содержит инактивированный (неживой) вирус.
При этом сохраняются его антигены, что провоцирует иммунную реакцию организма.
Побочных эффектов обычно нет.
Если они есть, то быстро проходят и не доставляют значительного дискомфорта.
Может наблюдаться болезненность и покраснение в месте укола.
Возможно повышение температуры тела в первые сутки.
Противопоказания к введению вакцины:
- острый герпес
- любые другие острые инфекции
- тяжелые соматические заболевания
- рак
- беременность
В день вакцинации и в течение 2-3 дней после неё нельзя употреблять алкоголь.
Ведение половых партнеров при герпесе во влагалище
Половые партнеры не подлежат обязательному лечению.
Но их необходимо обследовать.
Если инфекция выявлена, терапию назначают только в случае клинических проявлений заболевания.
Если инфекция не выявлена:
- партнера информируют о том, что он может заразиться
- рекомендуют безопасный секс с презервативом
Назначенная женщине супрессивная терапия помогает избежать заражения партнера.
Герпес во влагалище: куда обратиться
Для диагностики и лечения герпеса влагалища вы можете обратиться в нашу клинику.

Здесь ведут прием опытные дерматовенерологи и гинекологи.
Они осмотрят вас, проведут дифференциальную диагностику герпеса с другими патологиями.
Затем назначат анализы для подтверждения диагноза.
Обязательно проводятся исследования на сопутствующие инфекции, потому что при герпесе они выявляются очень часто.
Затем подбирается лечение.
Оно направлено на быстрое устранение симптомов заболевания.
В дальнейшем мы подбираем терапию, чтобы предотвратить рецидивы герпеса и уменьшить риск заражения полового партнера.
При появлении герпеса во влагалище обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Выделения жидкости из влагалища у женщин являются нормой, но не все считаются нормальными. Прозрачные необильные (от 50 мг в день) слизистые выделения, которые не имеют запаха, не вызывают у женщины какого-либо дискомфорта, считаются нормой. При этом мазок на микрофлору показывает нормальное количество лейкоцитов с преобладанием лактобактерий. Такие выделения увеличиваются постепенно в количестве до наступления дня овуляции. Слизь изменяет свои свойства за этот период. Абсолютно нормальным явлением считается ощущение влажности в это время в области половых органов у женщины.
Коричневые выделения у женщин
Нередко в практике гинеколога встречаются заболевания женской половой системы, которые сопровождаются патологическими выделениями.
К выделениям коричневого цвета женщина должна отнестись очень внимательно. Такие выделения свидетельствуют о наличии сукровичных или кровянистых добавлений в них, что является нарушением в женской половой сфере.

Темно-коричневые выделения связаны с большим количеством выделяемой крови, светло-коричневый оттенок означает меньшее количество крови. Выделения алой крови означают наличие свежего кровотечения (например, при травме слизистой оболочки влагалища при половом акте). Кровь не успевает свернуться, поэтому имеет алый цвет. Коричневые выделения – это свернувшаяся кровь.
Крови требуется больше времени, чтобы покинуть пределы матки, когда ее мало, поэтому она окисляется в процессе, темнеет и приобретает оттенок коричневого цвета и железистый специфический запах. При выходе кровь смешивается с влагалищной смазкой и выглядит как коричневая слизь или мазня.
Важно! Если вдруг вы заметили у себя коричневые выделения во влагалище, то отметьте их в своем календаре менструации и обратите внимание на другие симптомы.
Периоды появления коричневых выделений у женщин и их причины
Перед и после менструации
Обычно кровотечение вначале и в конце менструации - слабое. В эти периоды кровь имеет коричневый или даже черный оттенок, потому что происходит ее окисление. Такие выделения в эти дни (до и после менструации) являются абсолютно нормальным явлением.
В середине цикла
У некоторых женщин в период овуляции бывают кровянистые выделения. При этом объем таких выделений небольшой, и они могут быть как коричневого, так и розоватого цвета. В середине цикла небольшие кровянистые выделения чаще всего случаются у женщин, которые принимают оральные контрацептивы и которые по возрасту уже приближаются к менопаузе. В этих случаях необходимо навестить врача, чтобы он исключил наличие патологий.
Вместо месячных
Если немного сбился цикл (разница до 7 дней абсолютно нормальна). Но если месячные так и не наступили, следует обратиться к гинекологу.
При беременности
Выделения коричневого цвета могут быть признаком беременности. Небольшое кровотечение может случиться на 10-14 день после оплодотворения, когда яйцеклетка закрепляется на стенке матки.
Обратите внимание на другие признаки беременности. Ими могут быть чувствительная и болезненная грудь, тошнота, частое мочеиспускание, усталость, рвота.
Сделайте домашний тест, если вы думаете, что можете быть беременны, а вместо менструации у вас коричневые выделения или она задерживается. Посетите гинеколога, если тест оказался положительным, чтобы подтвердить результат и спланировать дальнейшие действия.
При приеме оральных контрацептивов (ОК)
Прием ОК влияет на уровень половых гормонов, так что выделения коричневого цвета у женщин чаще всего нормальны в этом случае, особенно в первые месяцы приема. Если такие выделения не сопровождаются болью и не имеют запаха, но продолжаются дольше 3 месяцев после начала приема ОК, необходима консультация гинеколога.
Возможные патологические причины коричневых выделений
Выделения коричневого цвета из влагалища у женщин могут вызывать такие патологии:
Эндометрит
Признаком хронического эндометрита (воспаления слизистой оболочки полости матки) могут быть коричневые выделения. Такие выделения при эндометрите появляются перед и после менструации, иногда имеют неприятный запах. Коричневая слизь может появляться в середине менструального цикла и сопровождаться ноющей болью внизу живота.
Хронический эндометрит опасен для женщин, которые планируют беременность, он может спровоцировать выкидыши на разных сроках. К хроническому эндометриту приводят:
- не вылеченный послеродовой или послеабортный эндометрит;
- внутриматочные вмешательства;
- дисбаланс между гормональной и иммунной системами женщины;
- скрытые не выявленные инфекции.
Эндометриоз
Выделения с примесью крови или коричневые выделения являются также основными симптомами при эндометриозе шейки матки. При этом боль может и не возникать. Эндометриоз шейки матки - узелковые, мелко-кистозные образования, которые разрастаются в виде полосок красного или багрово-синего цвета. После менструации такие выделения уменьшаются в размерах, а их цвет становится светлее.
Если эндометриальная ткань не покидает тело матки, когда наступает менструация, она может вызывать очень сильную боль у женщин, коричневые выделения и проблемы с оплодотворением.
Другие возможные симптомы при эндометриозе: тошнота, усталость, диарея, боль во время проникающего секса и мочеиспускания, запоры, вздутие живота
Инфекции, передаваемые половым путем (ИППП)
Кровотечения и коричневые выделения могут вызывать ИППП. Многие заболевания этой группы (например, гонорея и хламидиоз) протекают бессимптомно на ранних стадиях. Со временем могут проявляться боль при мочеиспускании, ощущение давления в лобковой зоне, вагинальные выделения и кровотечения между менструациями.
Обязательно посетите врача, если вы думаете, что заразились ИППП. Такие инфекции приводят к хроническому воспалению органов малого таза, бесплодию и хроническим болям, если их не лечить.
Синдром поликистоза яичников (СПКЯ)
При синдроме поликистоза яичников менструальный цикл зачастую нестабилен, у многих женщин бывает всего 9 менструаций за год. Из-за отсутствия овуляции нередко бывают кровянистые коричневые выделения между менструациями.
Другие возможные симптомы: потемнение кожи, набор веса, депрессия, повышенная тревожность, перепады настроения, истончение волос и рост волос в нетипичных зонах тела у женщины, головные боли, акне.
Киста яичника
Киста яичника - это доброкачественное новообразование, похожее по форме на мешочек заполненный жидкостью, который появляется на яичнике. Если яйцеклетка не смогла успешно покинуть яичник во время овуляции, может образоваться фолликулярная киста. Такая киста может образовываться бессимптомно и проходить через несколько месяцев сама собой. Иногда она увеличивается в размерах, что может вызвать появление коричневых выделений и других неблагоприятных симптомов. Такие кисты опасны, потому что могут перекрутить или передавить яичник. Если женщина подозревает, что у нее может быть киста, то ей срочно необходимо обратиться к врачу за консультацией.
Полип
Признаком полипа в матке могут быть коричневые выделения. Причиной появления полипа может стать патология цервикального канала или слизистой матки на фоне хронического воспалительного процесса. Чаще всего гормональные нарушения в организме женщины становятся причиной появления полипов.
Отслойка плодного яйца
Во время беременности мажущие, кровянистые выделения - это первый признак отслойки плаценты или плодного яйца, которое случилось несколько дней или неделю назад. Такие выделения похожи по ощущениям на легкие схватки, которые сопровождаются ноющей болью внизу живота и в области поясницы.
Внематочная беременность
Коричневые выделения с сукровицей могут обозначать внематочную беременность. При этом может наблюдаться снижение артериального давления, боли внизу живота, учащение пульса, головокружение.
Когда оплодотворенная яйцеклетка прикрепляется в фаллопиевых трубах, а не в матке, такое состояние называется внематочной беременностью.
Другие симптомы внематочной беременности: острая боль в животе, в лобковой зоне, шее и плечах, обмороки, головокружения, ощущение давления, односторонняя боль внизу живота.
Если помимо коричневых выделений вы испытываете ещё и другие симптомы, вышеперечисленные, то нужно вызвать скорую помощь, чтобы предотвратить разрыв фаллопиевой трубы и сильное кровотечение. Это смертельно опасно!
Выкидыш
Выкидыши случаются обычно до 10 недели беременности у 10-20% женщин. Обильное кровотечение и другие стремительно развивающиеся симптомы (обморок, головокружение, боль и спазмы внизу живота) свидетельстельствуют о случившемся выкидыше.
Появление кровянистых выделений на ранних стадиях беременности зачастую совершенно нормально, но обязательно нужно сообщать о них врачу-гинекологу.
Лохии (кровянистые выделения после родов)
Кровянистые выделения, которые бывают у женщин на протяжении 4-6 недель после родов называют лохиями. Поначалу они очень обильны, алые с небольшими сгустками, через несколько дней - ослабевают и становятся розовыми или коричневыми. Спустя 10 дней выделения становятся желтыми или кремовыми, затем вовсе проходят. Если выделения имеют крупные сгустки, неприятный запах и сопровождаются повышенной температурой у женщины, это может быть признаком бактериальной инфекции. В такой ситуации необходимо сразу обратится к врачу!
Гормональные контрацептивы
Коричневые выделения могут появляться в первые месяцы приема гормональных контрацептивов, что считается нормой. Но если такое явление продолжается дольше 3 месяцев, значит, гормональный препарат требует замены.
Гормональный сбой
Толщина эпителия матки регулируется эстрогеном. Если его слишком мало, то слизистая матки отделяется на протяжении цикла, что влияет на появление коричневых и других нетипичных выделений.
Низкий уровень эстрогена также может вызывать приливы жара, бессонницу, перепады настроения, депрессию, сложности при попытке концентрации, инфекции мочеполовой системы, набор веса.
Предменопауза
Предменопауза - это период времени до менопаузы, который начинается примерно в 40 лет. В период предменопаузы может происходить сбой цикла и появление выделений коричневого, розового и красного цвета, что происходит за счет перепадов уровня эстрогенов. Другие возможные симптомы: приливы, изменения либидо, вагинальная сухость, раздражительность и перепады настроения, бессонница.
Будьте внимательны к своему организму, возможно, вам требуется срочное медицинское лечение или консультация специалиста, если длительное время у вас не прекращаются кровянистые выделения.

Анализы, которые необходимо сдать
Следует непременно посетить врача, чтобы исключить развитие серьезных заболеваний. Чтобы назначить правильное лечение, доктору необходимо выяснить природу возникновения темно-коричневых выделений. Для этого он проведет осмотр на кресле с помощью специального гинекологического зеркала, выяснит наличие покраснений, высыпаний и язвочек, назначит ряд дополнительных лабораторных анализов, которые помогут поставить правильный диагноз и назначить эффективное лечение.
Необходимые анализы:
- Мазок на флору определяет какая флора присутствует во влагалище и что именно вызвало появление коричневых выделений и воспаление.
- Анализ мочи и крови позволяет определить нарушения в гормональном фоне.
- Гистологические исследования, направлены на обнаружение раковых клеток у женщин.
Лечение заболеваний, сопровождающихся кровянистыми выделениями
Не стоит заниматься самолечением, необходимо обращаться в клинику за медицинской помощью. Только врач сможет детально изучить симптомы и определить причину появившихся выделений.
Выделения коричневого цвета, которым сопутствует задержка менструации или естественное старение тканей матки, требует коррекции в питании и отказа от вредных привычек.

Можно порекомендовать пить больше воды, так как проблема может появиться по причине снижения водного баланса в организме женщины.
Если темные выделения появились в результате заболеваний (рак, эрозия, инфекция) назначаются гормональные препараты, прием антибиотиков, химиотерапия, биодобавки.
Возможно проведение оперативного вмешательства в тяжелых случаях.
Для дополнительного лечения можно проводить спринцевание содой или ромашкой, что поможет снять воспаление и ускорить процесс заживления слизистой оболочки влагалища.
Весь курс терапии проводится под наблюдением лечащего врача.
После антибиотикотерапии проводят мероприятия по восстановлению естественной микрофлоры влагалища - назначаются лактобактерии и физиотерапия.
Врач обязательно назначает проведение контрольных анализов по завершению курса лечения, чтобы проверить насколько эффективным было лечение.
В случае необходимости проводят повторное лечение.
Важно! Самостоятельное лечение может привести к осложнениям.
Методы профилактики появления коричневых выделений
Только при соблюдении профилактических мероприятий можно снизить риск появления патологических процессов, которые сопровождаются темно-коричневыми выделениями у женщин.
К таким мероприятиям относятся:
- Ношение нижнего белья из натуральных материалов
- Отказ от тесного нижнего белья
- Регулярные гигиенические процедуры (два раза в день)
- Отмена приема препаратов и средств контрацепции, способствующих появлению кровотечения
- Соблюдение диеты (исключение жареного, соленого и острого)
- Отказ от табачных и спиртных напитков
Выполняя эти простые правила, женщина может предупредить появление неприятных коричневых выделений.
Важно! При появлении коричневых выделений из влагалища следует безотлагательно обратиться к врачу-гинекологу! Ставить диагноз самостоятельно опасно!
Автор статьи - Буняева Ирина Николаевна, врач акушер-гинеколог, врач высшей квалификационной категории
Как относиться к появлению желтых выделений? Говорят ли они о болезни, и нужно ли срочно обращаться к врачу? Стоит учесть, что у каждой представительницы прекрасного пола свои особенности организма. Поэтому иногда слизистые выделения могут являться нормой, в частности, появление белей, допускается изменение их цвета и консистенции перед месячными, в середине цикла.
Нередки случаи появления выделений желтого цвета, которые не говорят ни о каком заболевании. Однако расценивать их как норму можно лишь в том случае, если отсутствуют симптомы развития недуга.
Виды выделений, имеющих желтый оттенок
Желтые выделения бывают физиологическими и патологическими. Последние могут сопровождаться запахом (кисловатым, рыбным и пр.) или не иметь его. Но отсутствие запаха – не признак того, что выделения являются нормой. В любом случае лучше посетить врача-гинеколога.
Ничем не пахнущие выделения могут говорить о наличии недугов репродуктивной системы. В этих случаях причиной могут быть:
- Кольпит. Сопровождается увеличением физиологической секреции. При этом оттенок и амбре выделений остаются неизменными. К типичным проявлениям относят зуд, жжение в области наружных половых органов, а также отек, гиперемию тканей вульвы. Может отмечаться дискомфорт во время мочеиспускания.
- Аднексит. Представляет собой воспаление маточных труб и яичников. Признаки заболевания включают болезненность внизу живота, которая распространяется на область поясницы, повышение температуры, ухудшение самочувствия.
- Эрозия ш/м. При повреждении вагинального сегмента шейки матки также могут появиться желтые бели, что сигнализирует о воспалении и развитии вторичной бактериальной инфекции.
После того как эрозия была обработана, желтоватые примеси в выделениях считаются допустимой нормой.
- ИППП. Изменение цвета и запаха физиологического секрета возникает из-за внедрения в слизистую возбудителей инфекций. Также отмечается отек больших и малых половых губ, сильный зуд.
Желтые выделения у женщин с запахом точно нельзя рассматривать как нормальное состояние. Неприятный аромат – явный признак развития патологического процесса. Какого именно – скажет доктор после осмотра и получения результата анализов.
Обычно обильные желтые выделения, сопровождающиеся запахом, появляются при развитии следующих патологий (одной или нескольких):
- Дисбактериоз вагины, называемый медиками вагиноз. Когда во влагалище количество условно-патогенных бактерий возрастает, нарушается баланс микрофлоры и развивается данное патологическое состояние. При этом консистенция выделений становится водянистой, женщина отмечает появление рыбного запаха из половых путей. Причиной развития вагиноза может быть длительный бесконтрольный прием антибактериальных лекарственных средств, нарушение гормонального фона, несоблюдение правил личной гигиены.
- Эндометриоз. При данной патологии бели становятся обильными, по консистенции напоминают воду, имеют темно-желтый или коричневый цвет. Зловонный запах – характерный признак этого гормонального недуга. Диагностировать патологическое разрастание клеток эндометрия за пределы матки может гинеколог во время осмотра и проведения кольпоскопии.
- Онкологические патологии женских половых органов. При наличии опухоли злокачественного характера у дамы могут быть маточные кровотечения. Выделения из влагалища в данном случае имеют красно-желтый цвет (желтизна обусловлена примесями гноя). Они имеют неприятный гнилостный запах. Заподозрить онкологический недуг также можно по болезненности внизу живота, в крестцовой области, сильной слабости, апатии и беспричинной потере веса.
Если желтые выделения имеют густую консистенцию, зловонный запах, то, скорее всего, у женщины сформировался свищевой канал между органами репродуктивной системы и мочевым пузырем либо прямой кишкой.
- Вагинальный кандидоз, известный в народе как молочница. Часто возникает при длительном бесконтрольном лечении антибиотиками, снижении общего иммунитета. При данной патологии бело-желтые выделения имеют творожистую консистенцию. Они сопровождаются сильным нестерпимым зудом, отеком вульвы. При отсутствии адекватного лечения выделения приобретают зеленоватый оттенок, на слизистой половых органов появляются эрозированные области. Женщину беспокоит сильный дискомфорт.
- Декомпенсированный сахарный диабет. В этом случае у женщин выделения желтоватого цвета имеют весьма неприятный запах – ощущается ацетон. Также даму беспокоит зуд половых органов.
- ЗППП. При многих венерических патологиях (гонорее, трихомониазе, гарднереллезе и пр.) желтые выделения имеют неприятный запах. Кроме того, у дам возникает дискомфорт в области вульвы, слизистая оболочка органов краснеет, выглядит отечной.
Если у представительницы прекрасного пола обильные выделения желтого цвета появились после аборта или диагностического выскабливания, нужно срочно обратиться к гинекологу. В данном случае они свидетельствуют о развитии бактериальной инфекции.
Самолечение недопустимо! Так болезнь может перейти в хроническую форму, трудно поддающуюся терапии, или вызвать осложнения.
Помните! Определить вид патогенных микроорганизмов и назначить эффективную схему лечения может только гинеколог на основании результатов анализов.
Возможные причины появления желтых выделений
Желтая слизь с запахом или без него появляется из влагалища по разным причинам. Скудные и обильные бели без ощутимого аромата могут сигнализировать о проблемах в репродуктивной и мочевыделительной системе. Они возникают как индикатор воспаления.
Но не стоит исключать вариант, когда желтоватые выделения – физиологические и являются нормой. Бели могут содержать секрет влагалищных желез и отмершие клетки эпителия, погибшие микроорганизмы. За счет этих примесей прозрачная слизь приобретает желтоватый оттенок.
Бели, не имеющие запаха, могут появиться после прерывания беременности (как аборта, так и выкидыша). Присутствие в слизи примесей крови считается нормой.
Часто желтые выделения появляются после коитуса. Особенно, если при этом не использовались механические средства контрацепции (презерватив) – слизь женщины смешивается с мужским эякулятом и постепенно вытекает из половых путей. При защищенном коитусе активно вырабатывается влагалищный секрет, необходимый для естественной смазки.
Также желтые выделения у девушки могут появиться в результате:
- несбалансированного питания – состав влагалищного секрета меняется при злоупотреблении острыми, жирными, кислыми блюдами;
- гормонального дисбаланса;
- овуляции – в этом случае выделения густые, обильные, они сигнализируют о готовности яйцеклетки к оплодотворению;
- приема ОК, резко изменяющих гормональный фон женщины;
- постоянной смены полового партнера – обильный желтый секрет является реакцией организма на новую микрофлору.
Обильные желтые выделения у представительниц прекрасного пола могут появляться до и после менструации. Это тоже норма. Главное – следить за своим самочувствием. Ведь если к такому симптому добавятся другие признаки патологии (зуд, болезненность и пр.), не стоит откладывать визит к врачу. Чем раньше начать адекватное лечение, чем быстрее и проще победить недуг.
Последствия халатности при наличии выделений желтого цвета
Если у женщины желтая слизь из влагалища является признаком заболевания, нужно пройти курс терапии. Игнорирование необходимости приема лекарственных препаратов, применение неэффективных медикаментов и самолечение – прямой путь к развитию негативных последствий. Не надо ждать, что болезнь отступит без лечения. Симптомы могут угаснуть, но это не говорит о выздоровлении. Просто недуг приобретет хроническую форму.
Итак, что может случиться, если не лечить или лечить неправильно заболевания женской репродуктивной или мочевыделительной системы:
- частые рецидивы патологии;
- невозможность зачать ребенка;
- невынашивание беременности (самопроизвольные аборты);
- преждевременные роды;
- внематочная беременность и пр.
Помните, что вероятность появления онкологических новообразований у женщин возрастает в периоде менопаузы. Поэтому обязательно посещайте гинеколога 2 раза в год, даже если нет видимых признаков заболеваний. Достижения современной медицины позволяют обнаружить рак на начальных стадиях и выполнить эффективное лечение не только за границей, но и в России.
Когда обратиться к гинекологу?
Выделения желтого цвета, не имеющие запах, могут быть нормой и патологией. Их количество может увеличиваться до и после менструальных дней, при овуляции. При этом цвет слизи может меняться от светло-желтого до кремово-желтого. Об этом необходимо помнить.
Когда бели – физиологическая норма, у них однородная консистенция, нет никаких комочков. Во всех остальных случаях, особенно когда у женщины выделения желтого цвета с запахом, нужно прийти на прием к гинекологу.
Запомните симптомы, которые должны заставить обратиться к специалисту:
- изменение цвета и характера выделений из влагалища (их цвет стал белым, насыщенно желтым, коричневым, с зеленоватым оттенком, консистенция густая, водянистая или творожистая);
- появление неприятного запаха (кислого, рыбного, ацетонового и т.д.);
- нарушение менструального цикла (отсутствие месячных, продолжительность менструации менее двух и более семи дней, скудные или очень обильные выделения крови);
- маточное кровотечение;
- боли внизу живота и пояснице;
- зуд половых органов;
- боль в молочных железах, выделения из сосков (но женщина не беременна и не кормит грудью);
- дискомфорт во время или после полового акта;
- отсутствие полового влечения к партнеру (может быть признаком гормонального сбоя);
- выраженный ПМС;
- межменструальные кровянистые выделения любой интенсивности;
- частое болезненное мочеиспускание;
- недержание урины;
- безуспешные попытки забеременеть в течение года и более регулярной половой жизни без контрацепции.
Кроме того, если женщина планирует зачать ребенка, необходимо пройти обследование у гинеколога. Это связано с тем, что многие заболевания репродуктивной системы протекают без явных симптомов. И важно пройти курс лечения до наступления беременности.
А если у женщины есть выделения желтоватого цвета с запахом, и она хочет забеременеть, тем более нужно сначала сдать анализы, пройти медикаментозную терапию и убедиться в ее эффективности (сдав анализы повторно через месяц после окончания приема лекарственных средств).
Лечение заболеваний, сопровождающихся желтыми выделениями из вагины
Терапия зависит от того, что именно спровоцировало появление патологических выделений из влагалища. Поэтому врач сначала отправляет биоматериал на анализ (объектом исследования могут быть мазки из влагалища и цервикального канала, кровь из вены) и по его результатам составляет схему лечения. При наличии характерных признаков доктор может не дожидаться ответа из лаборатории и сразу написать пациентке перечень лекарственных средств.
Схема терапии может включать:
- антибиотики – если заболевание бактериальной природы (трихомониаз, гарднереллез, гонорея и т.п.);
- противогрибковые препараты – при вагинальном кандидозе;
- противовирусные ЛС – при генитальном герпесе и т.п.;
- гормональные препараты.
Возможно назначение пробиотиков, витаминов, иммуномодулирующих средств.
Обычно женщина лечится дома. Но возможна госпитализация пациентки, если у нее выделения гнойного характера, маточное кровотечение, сильные боли внизу живота и пояснице, повышение температуры тела до 38,5°С и более.
Чтобы всегда оставаться здоровой и не допустить перехода острой формы патологии в хроническую, при первых симптомах недуга посещайте гинеколога. Рекомендуемые плановые визиты – 2 раза в год.
Автор статьи - Буняева Ирина Николаевна, врач акушер-гинеколог, врач высшей квалификационной категории
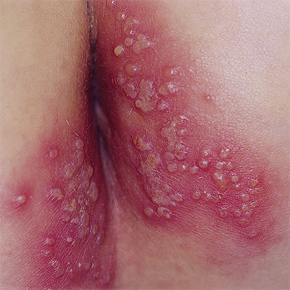
Герпетическое поражение анальной области
Спектр клинических проявлений герпетической инфекции (ГИ) весьма разнообразен. Он зависит от локализации патологического процесса и его распространенности, состояния иммунной системы больного и антигенного типа вируса. Заражение герпесом не всегда вызывает клинически выраженное заболевание, часто имеют место носительство и скрытое течение процесса.
Герпесвирусы не только способны вызывать разнообразные клинические проявления заболевания, но и провоцируют развитие частых рецидивов, а также становятся причиной осложнений. Доказано, что вирусы герпеса вызывают разнообразных нарушений в функционировании иммунной системы (иммунодефицит), которые необходимо учитывать при лечении.
Оба серотипа вируса простого герпеса (ВПГ-1 и ВПГ-2 (рус.), HSV-I и HSV-II (англ.)) могут инфицировать половые органы человека. Чаще всего герпес половых органов вызывается ВПГ-2, реже – ВПГ-1.
Первичный герпес половых органов
Первичный герпес половых органов – это первый эпизод заболевания у больного, у которого на момент проявления заболевания нет антител к ВПГ типов 1 и 2. В 20–40% случаев первичный герпес половых органов обусловлен ВПГ-1.
Первичное инфицирование может протекать бессимптомно или сопровождаться характерными признаками в местах проникновения вируса - болезненными высыпаниями на половых органах или в перианальной области, которые затем изъязвляются и сопровождаются сильной болью.
При симптомной форме заболевания первичный герпес половых органов протекает длительно (5–7 недель). В течение первой недели происходит нарастание симптоматики, затем 2-3 недели стабилизация и обратное развитие, и 2-3 недели бессимптомное слущивание (отшелушивание) участков эпителия, пораженных вирусом. Продолжительность секреции вируса при первичной инфекции может составлять до 1 месяца.
Инкубационный период обычно от 2 до 10 суток, иногда до 3 недель. Симптомы развития заболевания появляются через 3–7 дней после попадания вируса на слизистые оболочки (преимущественно половым путем): первоначально появляется локальная эритема (сильное покраснение кожи), вслед за ней – герпетические пузырьки-везикулы.
Пузырьки лопаются, образуются небольшие изъязвления, заживающие в течение несколько дней без формирования рубца. Заболевание преимущественно ограничивается входными воротами вируса и нервной тканью, иннервирующей место инокуляции.
Первичное заражение может сопровождаться увеличением лимфоузлов (лимфаденопатией), зудом и жжением при мочеиспускания (дизурией), гиперемией. При первом эпизоде заражения возможно появление общих симптомов интоксикации (среди которых повышение температуры тела, головная боль, тошнота, недомогание, миалгия, нарушения сна).
У мужчин часто встречается уретрит, сопровождающийся болью при мочеиспускании. У женщин возможен эрозивный цервицит. Возможны выделения из мочеиспускательного канала или влагалища. Нередко встречаются неврологические симптомы, обусловленные поражением крестцовых нервов (задержка мочи, запоры, парестезии). Кроме того возможны лихорадка, недомогание, головная боль, светобоязнь и ригидность затылочных мышц.
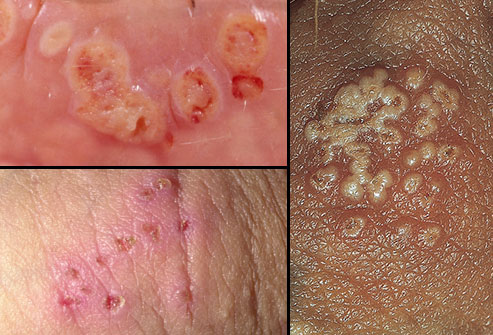
Непервичный герпес половых органов
Первый эпизод непервичного герпеса половых органов – это первый эпизод заболевания у больного, у которого на момент заболевания есть антитела к ВПГ другого типа. В большинстве случаев первый эпизод непервичного герпеса половых органов обусловлен ВПГ-2 при наличии антител к ВПГ- 1.
Первый эпизод непервичного герпеса половых органов характеризуется менее обильными высыпаниями по сравнению с первичным герпесом половых органов. В отсутствие лечения высыпания разрешаются в течение 10–14 суток. Общие симптомы при этом бывают редко. Паховый лимфаденит (воспаление паховых лимфоузлов) наблюдают редко. Выделения из мочеиспускательного канала, боль при мочеиспускании и неврологические симптомы также встречаются редко.
Рецидивирующая герпесвирусная инфекция
Герпесвирусная инфекция (ГИ) не может быть излечена полностью. Особенностью ВПГ является способность к латентному сохранению в организме после первичного инфицирования с последующей активацией и появлением клинических проявлений заболевания.
Рецидив герпеса половых органов – это второй и последующие эпизоды заболевания, обусловленные реактивацией ВПГ одного и того же типа. В большинстве случаев рецидив герпеса половых органов обусловлен ВПГ типа 2. У 90% инфицированных ВПГ-2, у которых первичный герпес или первый эпизод непервичиого герпеса проявлялся клинически, возникают рецидивы, которые также проявляются клинически.
Развитие и течение заболевания определяются состоянием иммунной системы больного. Состояние иммунодефицита увеличивает частоту рецидивов и тяжесть их протекания.
Реактивация герпетических вирусов из латентного состояния, происходящая после первичного инфицирования, проявляется при диссеминированной (генерализованной) и локализованной формах. Адекватный иммунологический ответ при этом может ограничивать инфекцию местом реактивации, а генерализованное заболевание с угрозой для жизни активно развивается на фоне иммунодефицитных состояний, особенно часто – у ВИЧ-инфицированных пациентов, реципиентов трансплантированных органов или у больных, получающих инвазивную противораковую терапию.
Рецидив герпеса половых органов характеризуется немногочисленными высыпаниями, обычно односторонними. Рецидивы, как правило, возникают на одном и том же месте. У многих больных за 1–2 суток до появления высыпаний отмечаются чувство пощипывания или жжения, покалывание, зуд, небольшие боли или чувство растяжения.
Эволюция элементов сыпи (узелок с покраснением – пузырек – гнойничок – язва – корочка) занимает 7–10 суток. Возможны атипичные язвенные высыпания. Паховый лимфаденит и неврологические симптомы бывают редко.
Бессимптомная герпесвирусная инфекция
Достаточно часто герпес половых органов (включая первичный, первый эпизод непервичного, рецидив) протекают бессимптомно, без пузырьков-везикул на коже и слизистых. При этом возможно истинное бессимптомное течение и течение с невыявленными или неправильно расцененными симптомами. У многих лиц с бессимптомным течением заболевания можно выявить минимальные или неспецифические симптомы, на которые больной не обращает внимания.
Бессимптомная инфекция встречается как у лиц, у которых никогда не было герпеса половых органов, так и у лиц, у которых уже был герпес половых органов.
- Инфекция, вызванная ВПГ-1,
- Инфекция, вызванная ВПГ-2 у лиц, инфицированных ВПГ-1,
- Нетипичная локализация (шейка матки),
- Половые особенности (у женщин чаще бессимптомные инфекции),
- Расовые отличия (у представителей негроидной расы герпес протекает легче),
- Наследственные факторы - определенные группы HLA (системы белков-антигенов).
Атипичный герпес половых органов
Выделяют атипичный герпес: в 20% всех случаев генитального герпеса специфические проявления герпетической инфекции скрыты симптоматикой сопутствующих местных инфекционных заболеваний (чаще всего кандидоза).
− рецидивирующие трещины слизистой оболочки наружных половых органов, которые самостоятельно эпителизируются в течение 4 - 5 дней;
− геморрагическая форма: единичные или множественные везикулезные элементы (пузырьки) с геморрагическим содержимым;
− абортивная форма: очаг поражения в виде зудящего пятна или папулы при отсутствии везикулезных элементов;
− субклиническая форма: кратковременное появление на слизистой оболочке наружных половых органов поверхностных трещинок, сопровождающихся незначительным зудом.
Адрес: г. Москва, Ленинский проспект, дом 82/2
Часы работы: Пн - Пт: с 10.00 до 19.00; Сб - Вс, праздники: с 11.00 до 17.00
Как нас найти (схема проезда):
от ст.м. «Университет» - пешком до ул. Крупской, дом 2 (10 мин.)
от ст.м. «Новые Черемушки» - автобус № 1, 113 до ост. «ул. Крупской» ( 5 мин.)
от ст.м. «Октябрьская» (кольцевая), выход на Ленинский пр-т - электробус м4 и автобус м1; маршрутка № 62, 553 до ост. «ул. Крупской» (10 мин.)
Читайте также:

