Повышенные титры герпеса при беременности
Обновлено: 27.04.2024
Для цитирования: Новикова С.В., Шугинин И.О., Ефанов А.А. К вопросу о диагностике герпетической инфекции у беременных. РМЖ. Мать и дитя. 2015;23(1):40.
Герпетическая инфекция может явиться почвой для бесплодного брака, поскольку вирусы оказывают неблагоприятное воздействие на репродуктивное здоровье как женщин, так и мужчин. Но и при наступившей беременности герпес-вирусы вызывают серьезный риск внутриутробного инфицирования плода и неблагоприятного исхода беременности [1, 4, 5, 7].
Вирус простого герпеса (ВПГ) нередко является причиной развития неврологических, соматических и эндокринных проблем у новорожденных и детей более старшего возраста [3]. Особенно опасна генитальная локализация герпеса, которая у беременных встречается в 7–35% наблюдений [2, 6].
Целью настоящей работы явилось изучение оптимизации диагностики герпетической инфекции у беременных с отягощенным анамнезом (ОАГА) в динамике беременности.
Были обследованы 74 повторнобеременные женщины: 49 первородящих и 25 повторнородящих. Возраст пациенток — от 20 лет до 41 года. У всех женщин имелся ОАГА, и они были направлены в МОНИИАГ с диагнозом: «хроническая инфекция». Исследование проводилось в динамике, начиная с 16–24 нед. беременности.
Для выявления маркеров ВПГ были применены вирусологический (быстрый культуральный метод — БКМ), (ПЦР, ПЦР ) и серологические (ИФА) методы. В качестве клинического материала от беременных женщин были изучены кровь, моча и урогенитальные соскобы. О вирусной нагрузке в различных клинических материалах судили по количеству ДНК ВПГ, которую определяли методом . Для каждого образца регистрировали значение порогового цикла Ct (threshold cycle — точка, при которой флюоресценция превышает фоновое значение) и вычисляли медианы. Полученные значения порогового цикла (Ct) сравнивали со значениями стандартных контрольных образцов с известным содержанием ДНК в пробе. Для оценки параметров гуморального ответа исследовали сыворотки крови тИФА на наличие специфических антител к ВПГ (АТ) классов IgM и IgG. Определяли также активность антител, которую выражали в титрах, и авидность , о которой судили по индексу авидности (ИА).
Среди обследованных беременных отмечалась высокая инфицированность: у 43 (58%) из 74 женщин была выявлена та или иная урогенитальная инфекция (УГИ) вирусной и/или бактериальной этиологии. Метод диагностики УГИ — проведение ПЦР с качественной оценкой результата. При подробном изучении анамнеза было обнаружено, что смешанная УГИ была выявлена у 21 (28%) беременной женщины. В структуру инфицирования входил целый спектр возбудителей УГИ: Ureaplasma urealiticum, Micoplasma hominis, Toxoplasma gondii, Gardnerella vaginalis, Chlamidia trahomatis, Candida albicans, Human papillomavirus. У 22 (30%) беременных женщин был обнаружен единственный возбудитель УГИ: Ureaplasma urealiticum — у 15 (20,4%), Micoplasma hominis — у 4 (5,4%). При этом жалоб пациентки не предъявляли, клинических признаков инфекции отмечено не было. Gardnerella vaginalis обнаружена у 3 (4,2%) беременных.
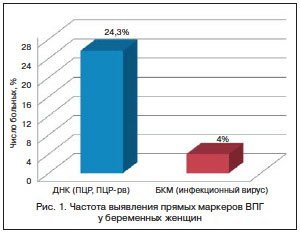
На первом этапе обследования пациенток был проведен сравнительный анализ частоты выявления прямых маркеров ВПГ (инфекционная активность вируса и ДНК ВПГ). Ни у одной из этих женщин во время обследования не было обнаружено клинических проявлений генитального герпеса. Пациентку считали инфицированной, если маркер вируса был обнаружен хотя бы в одном изученном клиническом материале. В течение всего периода обследования у 18 (24,3%) беременных были выявлены маркеры ВПГ. При этом ДНК ВПГ была обнаружена у 15 (20,3%) беременных, инфекционный вирус — у 3 (4%) женщин (рис. 1). Различия в частоте выявления ДНК ВПГ по сравнению с вирусом были статистически значимыми (p<0,05).
Была определена частота выявления ВПГ в разных клинических материалах. Были исследованы 525 биологических материалов от беременных женщин на присутствие прямых маркеров ВПГ: по 175 образцов крови, мочи и урогенитальных соскобов. При анализе всех исследованных образцов суммарно всеми использованными методами (БКМ, ПЦР и ) чаще всего маркеры ВПГ были выявлены в урогенитальных соскобах (27/175, 15,4%) и образцах мочи (20/175, 11,4%), достоверно реже — в крови (4/175, 2,3%, р<0,05).
Наряду с суммарной оценкой был проведен сравнительный анализ частоты выявления маркеров ВПГ в зависимости от метода. Методом ПЦР ДНК ВПГ была обнаружена в 16/525 (3%) образцах, методом — в 30/525 (5,7%) образцах. Статистический анализ показал, что метод ПЦР- rt выявлял вирусную ДНК достоверно чаще, чем классический метод ПЦР (p<0,05). вирус в биологических материалах (БКМ) обнаруживался значительно реже, чем ДНК ВПГ — в 5/525 (1%) пробах. Таким образом, чувствительность обнаружения ВПГ методом превышала чувствительность двух других использованных методов.
Низкую частоту выявления ВПГ методом БКМ в клинических образцах можно объяснить либо отсутствием вируса в данных пробах при наличии вирусной ДНК, либо меньшей чувствительностью метода БКМ по сравнению с ПЦР.
Проведенные исследования показали, что количество ДНК, обнаруженное в моче и урогенитальных соскобах, выше, чем количество ДНК в образцах крови. При статистической обработке значений порогового цикла (Ct) различия оказались статистически достоверными (р<0,05).
Исследование сывороток крови показало, что у 64/74 (86,5%) беременных при первичном обследовании присутствовали антитела. антитела отсутствовали у 10 (13,5%) женщин. У 2 (2,7%) беременных при первичном обследовании помимо были обнаружены антитела класса IgM, которые являются маркерами острой фазы инфекции.
При оценке авидности было установлено, что у всех 64 (86,5%) женщин, у которых были обнаружены к ВПГ, антитела характеризовались высокой авидностью (ИА>50).
Беременные были обследованы в динамике на трех сроках беременности: во втором и третьем триместре и перед родами. При первичном обследовании во втором триместре беременности у 12 (14,8%) женщин были выявлены маркеры ВПГ методами БКМ и/или ПЦР. У 8 (12,2%) беременных обнаружение маркеров ВПГ сочеталось с выявлением высокоавидных (ИА>50) с высокими титрами (1:320). Из числа обследованных беременных не были обнаружены у двоих, что указывает на первичное инфицирование.
Изменение концентрации или выявление АТ с высокими титрами в сыворотках крови при исследовании в динамике сопровождалось выявлением прямых маркеров ВПГ в течение всего обследования у беременных. У одной беременной так и не были обнаружены, несмотря на выявление маркеров ВПГ в течение всего исследования.
У 2 (3%) женщин были обнаружены прямые маркеры ВПГ при первичном обследовании в сочетании с . У одной из этих женщин беременность закончилась самопроизвольным выкидышем во втором триместре.
В третьем триместре беременности впервые маркеры ВПГ были выявлены у 3 из 74 беременных. Серологическое исследование показало, что у одной женщины антитела к ВПГ отсутствовали. При дальнейшем обследовании этой беременной наблюдалось появление низкоавидных (ИА<50) с низкими титрами 1:20. Это указывало на первичное инфицирование. У пациенток произошла реактивация инфекции, при этом у одной были выявлены высокоавидные с высокими титрами 1:320, у другой титр антител составил 1:20.
Последнее обследование женщин перед родами показало, что у беременных впервые были обнаружены маркеры ВПГ, несмотря на присутствие антител к ВПГ, что свидетельствовало о реактивации герпетической инфекции.
У 4 (5,4%) беременных маркеры ВПГ выявлялись на протяжении всего обследования. При анализе вирусной нагрузки в клинических образцах было установлено, что у беременных вирусная нагрузка увеличивалась в динамике с увеличением срока гестации: от 100 копДНК/мл при первичном обследовании до 10 000 копДНК/мл — на последнем сроке обследования. У двух других изменений вирусной нагрузки зафиксировано не было.
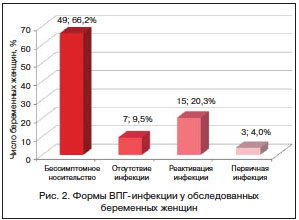
Таким образом, согласно полученным результатам, начиная со второго триместра гестации у 15 (20,3%) из 74 беременных произошла реактивация инфекции. Первичное инфицирование диагностировано у 3 (4,0%) беременных, причем 2 (2,7%) пациентки были инфицированы во втором триместре беременности и 1 (1,3%) — в третьем. У 49 (66,2%) беременных выявлено бессимптомное носительство. У 7 (9,5%) женщин, направленных в МОНИИАГ с диагнозом «хроническая », отсутствовала на протяжении всей беременности (рис. 2).
Серологическое обследование 74 беременных в динамике показало, что не всегда реактивация герпетической инфекции сопровождается выявлением высоких титров или повышением титров в динамике. Так, у 3 из 15 (40%) женщин при реактивации ВПГ были выявлены титры с низкими значениями (от 1:20 до 1:80).
Выводы. Частота выявления маркеров герпетической инфекции у беременных зависит от применяемых диагностических методик (вирусологических, , серологических) и исследуемых диагностических сред (кровь, моча, урогенитальные соскобы). Наибольшую диагностическую ценность имеют методы (ПЦР, ) при исследовании материала из таких сред, как моча и урогенитальные соскобы.
Реактивация герпетической инфекции не всегда сопровождается выявлением высоких титров или повышением титров в динамике. Это свидетельствует о низкой способности иммунной системы беременной женщины к выработке достаточного количества антител даже при наличии прямых маркеров ВПГ и доказывает необходимость проведения иммунокорригирующих мероприятий у беременных высокого инфекционного риска.
- Макацария А.Д., Бицадзе В.О., Акиньшина С.В. Синдром системного воспалительного ответа в акушерстве. М.: Мед. информ. агентство. 2006. С. 448.
- Никонов А.П., Асцатурова О.Р. Генитальный герпес и беременность // Гинекология. 2002. Т. 4. № 1. С. 4–6.
- Полетаев А.В., Будыкина Т.С., Морозов С.Г. и др. Инфекция матери как причина патологии плода и новорожденного // Аллергология и иммунология. 2001. Т. 2. № 2. С. 110–116.
- Цинзерлинг А.В., Мельникова В.Ф. Перинатальная инфекция: практическое руководство // Практич. рук-во. СПб.: Эпби СПб, 2002. С. 352.
- Anzivino E., Fioriti D., Mischitelli M. et al. Herpes simplex virus infection in pregnancy and in neonate: status of art of epidemiology, diagnosis, therapy and prevention // Virol. J. 2009. Vol. 6. № 40. P. 1–11.
- Bursrein D.N. Sequally transmitted treatment guidelines // Current Opin. Pediatrics. 2003. Vol. 15. P. 391–397.
- Suligoi B., Cusan M., Santopadre P. et al. HSV-2 specific seroprevalence among various populations in Rome, Italy. The Italian Herpes Management Forum // Sex Transm. Infect. 2000. Vol. 76. P. 213–214.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Вирусные инфекции приобретают особую актуальность в период беременности, так как могут влиять на здоровье не только будущей мамы, но и плода. Герпес среди них занимает одно из главных мест, поскольку это заболевание очень часто встречается у беременных женщин.
Герпетическая инфекция - это большая группа инфекционных заболеваний, вызываемых вирусами герпеса человека. Это одно из наиболее распространенных заболеваний человека. По данным многочисленных исследований, к 18 годам более 90% населения планеты инфицируются одним или несколькими штаммами вирусов герпеса. Среди инфекций, передающихся половым путем, генитальный герпес занимает второе место после трихомониаза.
Особенностью герпеса является его рецидивирующее течение. Находящийся в спящем состоянии вирус пробуждается при снижении иммунитета, а беременность сама по себе обладает свойством ослабления иммунных сил организма, так как организм женщины вынашивает наполовину чужеродный с иммунологической точки зрения плод, что невозможно без снижения интенсивности работы ряда звеньев иммунитета. Именно поэтому обострения герпеса во время беременности происходят довольно часто.
Многие беременные, обнаружив у себя пузырьковые высыпания, впадают в панику, тревожась о том, не повредит ли инфекция малышу. Чаще всего о наличии герпеса женщины знают еще до наступления беременности, и появление зудящих пузырьков, наполненных прозрачной жидкостью, говорит о «возрождении» заболевания. Но, к счастью, опасное влияние герпеса несколько преувеличено, и существует не так много ситуаций, когда герпес может стать причиной проблем при беременности.
Проявления заболевания
Клинические проявления герпеса зависят от многих факторов - типа вируса, локализации поражения, возраста и иммунного статуса человека. Классическая симптоматика - это появление группы мелких пузырьков, наполненных прозрачной жидкостью. Для герпеса характерно появление пузырьков при очередном рецидиве всегда в одном и том же месте.
При локализации в верхней половине туловища высыпания возникают преимущественно на губах (так называемая «простуда»), а также на слизистой носа, рта, конъюнктиве глаз, в области слухового прохода и на веках.
При генитальном варианте герпеса высыпания локализуются на половых губах, на коже промежности, внутренней поверхности бедер, лобке или вокруг заднего прохода.
За нес¬колько дней до появления сыпи может быть ощущение зуда и дискомфорта в месте будущих высыпаний (герпетический «звоночек»).
Сыпь сопровождается неприятными ощущениями, зудом, жжением, болью. Затем пузырьки лопаются, на их месте образуются сначала язвочки, затем корочки. Герпетические язвочки характерно болезненны, а образующиеся на их месте корочки исчезают бесследно через 2—3 дня, не оставляя на коже ни пигментации, ни рубцов.
Общая симптоматика заболевания весьма разнообразна: повышение температуры тела, увеличение лимфатических узлов (чаще – паховых), суставная и мышечная боли, упорные мигрени, раздражительность, отсутствие аппетита и т.д.
Типичная клиническая картина проявляется не более чем в трети случаях носительства генитального герпеса. Нередко генитальный герпес протекает бессимптомно или без характерных высыпаний.
Атипичное течение герпеса более коварно: отсутствие пузырьковых высыпаний с лихвой компенсируется многообразием общих проявлений, что часто создает трудности в постановке верного диагноза. Симптомы атипичного герпеса - жжение, трещины промежности, поло¬вых губ или заднего прохода, отек, покраснение слизистых оболочек. В таких случаях часто диагноз ставится неверно либо женщины, уверенные в наличии кандидоза (молочницы) или бактериального вагиноза, безрезультатно занимаются самолечением.
Тяжесть любых проявлений герпетической инфекции определяется состоянием иммунитета.
Разновидности вируса
Наиболее распространенными являются ВПГ 1 и 2 - вирус простого герпеса первого и второго типов. ВПГ 1 чаще всего проявляется в виде пузырьковых высыпаний на губах, возможны поражения глаз, ротовой полости, носа. Классическая локализация ВПГ 2 (генитального герпеса) - слизистая оболочка мочеполового тракта. В некоторых случаях наблюдается следующий феномен перекрестного инфицирования: виновником герпетических высыпаний верхней половины туловища является ВПГ 2 (генитальный) и наоборот - ВПГ 1 вызывает развитие инфекции нижней половины. Как правило, это связано с двумя причинами: нарушением элементарных правил гигиены, когда происходит самозаражение - перенос вируса через кожу и слизистые оболочки, и орально-генитальными контактами.
Заражение герпесом половых путей происходит в основном только через незащищенный половой контакт. В редких случаях возможна передача инфекции через поцелуй, использование общей посуды и белья. Это так называемый горизонтальный путь передачи. При вертикальном пути передачи происходит передача вируса от матери плоду во время беременности (при прохождении ребенка через родовые пути при условии наличия в слизистой вируса герпеса, то есть при родах в момент обострения герпес-вирусной инфекции). При локализации очагов на губах можно заразиться через общую посуду, полотенца и поцелуи. Надо отметить, что риск внутриутробного инфицирования плода при первичном герпесе составляет 50%, при рецидиве – не более 4%, во время родов при наличии высыпаний на шейке матки и наружных половых органов – 90%.
Как действует вирус?
Рассмотрим некоторые особенности взаимодействия вируса с организмом человека.
- Попадая в клетку, вирус герпеса (впрочем, как и любой другой вирус) проникает в ее ядро и заставляет клетку человека производить вирусы герпеса. Таким образом, клетка человека «собственноручно» производит новые поколения вирусов.
- Вирус простого герпеса (ВПГ) распространяется по организму по нервным волокнам. Для проведения периода простоя (ремиссии), когда человек никак не ощущает наличия вируса в организме, вирус выбирает нервные сплетения - ганглии. И проводит там время в ожидании снижения иммунитета хозяина. В этот период носительство герпеса никак не проявляется и обнаружить его практически невозможно. ВПГ первого типа депонирует в тройничном ганглии (это особое сплетение нервных волокон, находящееся в полости черепа), а ВПГ второго типа - в крестцовых ганглиях (нервных сплетениях органов малого таза).
При наступлении благоприятных для вируса условий (переохлаждение, стресс, беременность) происходит его выход и дальнейшее распространение по коже и слизистым оболочкам. - Под влиянием различных факторов, повреждающих иммунную систему, возможно ослабление контролирующих механизмов «хозяина» (организма человека) и переход к активному размножению вируса – так развивается рецидив, что проявляется обострением герпеса.
Обострения герпеса могут быть связаны с двумя факторами:
- уже имеющимся иммунодефицитом, что является пусковым механизмом для рецидива герпетической инфекции;
- влиянием вируса на сам иммунитет. Длительное нахождение герпеса в организме обладает прямым повреждающим действием на клетки иммунной системы. Таким образом, развивается порочный круг: ослабленный иммунитет запускает рецидив герпетической инфекции, а вирус герпеса еще более усугубляет имеющийся иммунодефицит.
Диагностика
Диагностика герпеса при типичной картине не представляет сложности для врача (да и для пациента тоже). Клинические проявления герпетической инфекции весьма яркие: характерные пузырьковые высыпания, рецидивирующее течение говорят сами за себя.
В случаях атипичного герпеса, вирусоносительства и при профилактическом обследовании методы лабораторной диагностики приобретают особое значение.
Основные направления лабораторных методов исследований:
- Определение непосредственно самих вирусных частиц. Для этого используются методы электронной микроскопии с использованием специальных методов окрашивания мазков, ИФА (иммуноферментный ана¬лиз) и ПЦР. Последний метод (полимеразная цепная реакция) широко распространен и дает достаточно точные результаты - он доступен, высокочувствителен, специфичен. Как правило, материал для анализа ПЦР берут путем соскоба (мазка) с шейки матки, влагалища, уретры, также исследуют соскоб со дна ранки или содержимое пузырька. При подозрении на скрытое течение инфекции исследуют еще мочу и слюну.
- Исследование крови на антитела к вирусу простого герпеса, при котором выявляется иммуноглобулины классов М и G. Если заражение человека произошло впервые (первичное инфицирование) или в момент диагностики соответствует острой фазе заболевания (рецидив), то в крови обнаруживают ранние антитела класса М.
Определение поздних иммуноглобулинов класса G свидетельствует о том, что встреча организма с вирусом уже произошла много ранее.
Особое внимание уделяется лабораторной диагностике в случае впервые выявленных симптомов герпеса при беременности. Такая ситуация может отвечать как первичному эпизоду, так и первому рецидиву (т.е. ранее организм уже встречался с вирусом, но проявлений не давал).
Если в крови есть IgG (поздние иммуноглобулины), значит, герпес рецидивирующий и угрозы для плода или эмбриона практически нет. Если в крови нет Ig, а есть IgМ, то необходимо проявить крайнюю степень настороженности, поскольку это является лабораторным подтверждением первичного эпизода.
Генитальный герпес и беременность
Особую же актуальность в период беременности приобретает именно генитальный герпес.
Во время беременности происходит мощная перестройка всех систем, в том числе и иммунитета. Беременность сама по себе является физиологическим иммуносупрессивным фактором, т.е. происходит закономерное снижение защитных свойств организма с целью предотвращения выкидыша. Обратной стороной такого иммунологического отступления является манифестация ранее «дремлющих» инфекций, в том числе генитального герпеса.
Очевидно, что при возникновении проблемы герпеса у будущей мамы появляется масса волнений. К счастью, в большинстве случаев эти тревоги безосновательны.
Когда же действительно есть повод для волнений? Наибольшую опасность представляет ситуация, когда заражение герпесом происходит у женщины во время беременности - первичный эпизод генитального герпеса. Такая ситуация характеризуется выраженными проявлениями, т.к. в организме матери нет защищающих от герпеса антител. Для плода риск особенно высок при заражении генитальным герпесом в первом и третьих триместрах. Инфицирование плода в первом триместре беременности приводит к возникновению гидроцефалии (накоплению жидкости в головном мозге), пороков сердца, аномалий развития желудочно-кишечного тракта и др. Такие случаи чрезвычайно редки, так как при первичном эпизоде герпеса, как правило, происходит самопроизвольное прерывание беременности до срока 10 недель.
Лечение герпеса во время беременности
При доказанном первичном инфицировании на ранних сроках беременности обсуждается вопрос о ее прерывании.
Лечение рецидивов герпеса во время беременности и вне ее не имеет принципиальных различий. В любом случае преследуются одинаковые цели: снижение выраженности симптомов (боль, зуд, лихорадка и т.д.), сокращение сроков заживления ран, предотвращение новых обострений. Следует помнить, что чем скорее начато лечение, тем больший эффект оно будет иметь. Если лечение начато в продромальный период (когда появляются начальные признаки заболевания – покалывание или легкий зуд на месте будущих пузырьков, озноб, недомогание), то это достоверно поможет снизить выраженность проявлений герпеса.
Особенностью лечения герпетической инфекции является точное соблюдение назначенной дозы и режима приема препаратов. Если пропущена очередная доза противовирусного препарата, то вирус герпеса может успеть в этот период размножиться, что приведет к неэффективности лечения.
Единственными препаратами, обладающими доказанной эффективностью в лечении герпетической инфекции, являются специфические виростатики – аналоги нуклеозидов (АЦИКЛОВИР, ВАЛАЦИКЛОВИР, ПЕНЦИКЛОВИР, ФАМЦИКЛОВИР).
Лечение герпетической инфекции при беременности подразумевает использование разрешенных противовирусных препаратов (ацикловир ЗОВИРАКС и валацикловир ВАЛТРЕКС) в виде мазей, кремов и таблеток.
Одновременно с противовирусными препаратами в комплексном лечении используют иммуномодуляторы (ВИФЕРОН), витамины, физиотерапевтические методы, местные антисептики для более быстрого заживления ранок.
Безусловно, целесообразность и курс лечения определяются в каждом индивидуальном случае. Ситуация сочетание беременности и герпеса должна находится под бдительным контролем врача и самолечение в этих случаях просто недопустимо.
Герпес новорожденных
В каких же случаях коварный вирус все-таки достигает своей цели и вызывает заболевание у новорожденных? В подавляющем большинстве случаев (90%) заражение происходит контактным путем при прохождении через родовые пути. Внутриутробное заражение новорожденного отмечается только в 5% случаев герпеса новорожденных. Причем важным условием является наличие у мамы именно первичного эпизода гениального герпеса, в случаях бессимптомного носительства или рецидивирующего герпеса инфицирование плода в родах случается не чаще, чем в 4% случаев.
Симптомы и признаки герпеса у младенцев появляются уже на 2-й неделе после рождения. Для герпеса новорожденного характерно наличие пузырьков на коже, слизистых оболочках (полости рта, половых органов) и конъюнктиве глаз. Чем более недоношенными рождаются дети, тем более сложнее протекает инфекция; в таких случаях часто встречается поражение головного мозга (герпетический энцефалит).
Профилактика
Специфических методов профилактики герпеса, к сожалению, не существует. Профилактика инфекции на этапе планирования, при беременности и после родов носит исключительно предупредительный характер. Применяются следующие меры:
На сервисе СпросиВрача доступна консультация акушера по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Дарина, здравствуйте, есть возможность приложить сам резульаттаналища к вопросу?
Высыпания беспокоят?
Анна, здравствуйте!
Результаты прикрепила. Высыпаний нет.
Но у меня в области ануса были зудящие прыщички в 6 недель беременности. И до беременности такое бывало.

Дарина, у Вас по результату анализа обострение хронической герпес вирусной инфекции. Это не страшно, вирус в организме у Вас давно, и наиболее опасно именно первичное инфицирование для плода.
Сейчас, если высыпаний нет, лечение не требуется
Если вдруг будет высыпания, то обрабатывать из местно ацикловиром

Анна, спасибо!
В 6 недель у меня не брали анализы на торч инфекции, поэтому я не знаю -( их почему-то только сейчас взяли, впервые за весь срок беременности…
Но igg ведь говорит о том, что это не перечное заболевание этим вирусом, верно?
Малышу это не опасно? Очень переживаю, начиталась кошмаров ?
Сейчас высыпаний нет!

Дарина, да, верно, иммуноглобулины G говорят о том, что сейчас не первичный эпизод герпеса, это не опасно, не переливайте
Пролечить нужно будет, если будут высыпания в области наружных половых органов перед родами


Алексей, спасибо!
Но вроде показатели высокие..( как понять, что фаза не острая, ведь и igg и igm положительны -(

Дарина, добрый вечер!
Приложите пожалуйста сам анализ к вопросу

Дарина, очень плохо видно на фото) напишите из столбца с референсами какие значения по IgM.
Вы герпесом когда-то до беременности болели? Бывали высыпания ?
Лидия, да, у меня до беременности бывали высыпания. Я правда не сдавала анализы, но по виду похожи на герпес… прозрачные прыщики, которые сильно чесались.
Результаты анализа:
Герпес 1/2 igg-53.500 (при референтный значениях 0-0.9)
Герпес 1/2 igm-1.065 (при реф значениях 0.000-0.790)

Лидия, в 6-7 недель было! В области ануса несколько волдырей и очень чесались… мазала зелёнкой и ацикловиром. Прошли быстро, за пару дней.

Дарина, сейчас раз высыпаний нет лечение Вам не требуется, если вдруг появятся - также Ацикловир местно)
Для малыша это сейчас не опасно, не переживайте
Лидия,спасибо!
ребёнку не опасны такие цифры превышений показателей? ? нужно ли пересдать кровь? Я хотела через пару дней пересдать.. будет ли это показательно и не нужно ли пить какие-то препараты, что бы обезопасить кроху?

Дарина, не опасно) IgG повышены за счёт того что инфекция хроническая, они показывают наличие иммунитета выработанного организмом, на них не смотрите. IgM повышены, но не сильно и учитывая что симптомов инфекции нет сейчас - лечить не нужно.
Системно препараты от герпеса назначаются при рецидиве герпеса с 36 недель. Для профилактики врождённого герпеса у ребёнка. Сейчас в этом нет необходимости
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


Здравствуйте
По возможности прикрепите анализ
Если Ig g обнаружены, то это память иммунная и лечения это не требует
За острый процесс Ig m отвечают


Здравствуйте. Если антитела в крови остались, это след перенесённого процесса, на беременности не отразится, тем более ПЦР отрицательные. Нужно посмотреть титры, IgG или IgM повышены?
Екатерина, Врач сказала,что обнаружен в крови Igg и я им когда то переболела,а igM нет,насколько я поняла . На руки мне анализ не отдали прикрепили его к карте. Но там показателей не было просто напротив колонки герпес 1,2 igg положительно. Насчёт igM мне ничего не сказали. Есть ли смысл где то пересдать его?или анализ не может быть ошибочным

Добрый день, Дарья!
Почти у всех жителей земли есть вирус герпеса того или иного типа, не переживайте!
Сейчас вопрос в том, острый у вас процесс или хронический
Юлия, добрый день . Врач сказала,что обнаружен в крови Igg и я им когда то переболела,а igM нет,насколько я поняла . На руки мне анализ не отдали прикрепили его к карте. Но там показателей не было просто напротив колонки герпес 1,2 igg положительно

Здравствуйте, Дарья. Вирусом герпеса болеют практически все. Память о нем остаётся в крови человека на всю жизнь в виде антител. Анализ крови на Ig G подтверждает это. Другое дело Ig M. Он говорит о присутствии самого вируса в крови. Но у Вас 12 недель, следовательно ,органы плода уже сформированы. Однако необходима консультация Вашего гинеколога с возможным повторением сдачи анализов. Уверена, у Вас все в норме.
Елена, на руки мне анализ не отдали прикрепили к карте. Но врач сказал что обнаружен igg,что я им переболела а igM нет. Такое возможно?

Здравствуйте, есть сам анализ? Имеет значение какие именно антитела повышены Ig G или IgM
Если IgG повышены значит вы переболели когда то, а если болеете сейчас то повышаются IgМ
Наталья,добрый день.Врач сказала,что обнаружен в крови Igg и я им когда то переболела,а igM нет,насколько я поняла . На руки мне анализ не отдали прикрепили его к карте. Но там показателей не было просто напротив колонки герпес 1,2 igg положительно,про iGM она ничего не сказала. Есть ли смысл пересдать анализ,она не посчитала это нужным. Ещё хотела бы уточнить у вас он передаётся только половым путём?у меня партнёр половой один это муж,не можем понять почему пол года назад герпеса в крови обнаружено не было а сейчас он появился.

Да, когда-то переболели, и осталась " память организма " на когда-то прошедшую инфекцию. Но она не должна Вас волновать. Она прошла, надо думать о настоящем и будущем. А таких антител в нашем организме очень много. Практически на кажный вирус , на ОРЗ. Многие из них создают иммунитет к данному заболеванию, т.е. приносят свою пользу организму.

Нет половой путь передачи не единственный, так же могли заразиться и воздушное капельным и ытовым и контактным путями.
Но судя по анализу, в данный момент этого вируса у вас нет поэтому волноваться не стоит

Раз Ig G, тогда не переживайте! Для ребёнка это не опасно!
Вирус герпеса передаётся и воздушно-капельным путём тоже.

Добрый день! Не волнуйтесь! Герпесом инфицировано по разным данным от 70 до ()% людей. Первичный эпизод может протекать по разному у кого то с высыпаниями и болью или на губах или на половых органах (есть 1 и 2 тип герпеса, но это сейчас не принципиально , так как они могут присутствовать в обоих местах). А может быть инфицирование без всяких жалоб. Поэтому инфицирование могло произойти и незаметно. Что касается анализа. Как вы поняли острого процесса сейчас по анализам нет, так как Иммуноглобулин М отрицательный, а повышен только G,что говорит о том что Вы были когда то инфицированы. Но есть один нюанс, это обострение хронического процесса-когда может нарастать боль чем в 2 раза иммуноглобулин G. , так что в идеале Вы можете повторить анализ через 2 недели что бы исключить его рост. Но в практике на самом деле так делается очень редко. Путь передачи герпеса не только половой. Смысла искать когда Вы им переболели нет (так как все равно это узнать нельзя). В большинстве случаев наличие хронической герпетической инфекции никак не влияет на беременность. При обострение ее назначаются препараты ацикловир или валтрекс. Вам по анализам это сейчас не надо.

Без вашего анализа трудно сказать что именно там за антитела. Поэтому непонятно В какой период Вы могли переболел герпесом. Вы могли унаследовать герпес даже от матери, до рождения и во время родов. Герпес настолько распространенная инфекции что тревожиться из-за ребёнка не стоит. Это совершенно безопасно сейчас при отсутствии обострения ничем ребенку не грозит.

Не переживайте, на беременность это не повлияет. Последствия герпетической инфекции могут быть, когда герпес возник впервые во время беременности, а если он определяется в крови, ничего страшного. Он передаётся не только половым путём, поэтому заразится могли где угодно.
Юлия, я просто не могу понять в какой момент он появился поскольку год назад не было и симптомов не было. Получается,что только недавно. Не подскажите,если у меня обнаружен у мужа тоже будет?

Здравствуйте!
Получить вирус герпеса могли где угодно. Клинически мог никак не проявляться.
Так как есть IgG - опасности для беременности и для ребёнка нет. Если были бы IgM, то можно было бы волноваться.
Сейчас спокойно носите беременность и не переживайте. Анализы сдавайте вовремя и соблюдайте назначения врача.

Не волнуйтесь, вынашивайте Вашу беременность. Все будет хорошо. У Вас нет активной формы герпетической инфекции, а вирусы (антитела) обнаруживаются у большей части населения земли.
Каковы возможные последствия инфицирования ВПГ во время беременности? Какие формы герпетической инфекции у беременной женщины наиболее опасны для плода и новорожденного? Каковы возможные варианты клинических проявлений герпетической инфекции у н
Каковы возможные последствия инфицирования ВПГ во время беременности?
Какие формы герпетической инфекции у беременной женщины наиболее опасны для плода и новорожденного?
Каковы возможные варианты клинических проявлений герпетической инфекции у новорожденных?
Частота распространенности вируса простого герпеса (ВПГ) среди беременных в США составляет 22-36%, в Европе — 14-19%. За период с 1966 по 1993 год частота случаев герпеса у новорожденных также возросла с 2,4 до 28,2 случаев на 100 тыс. новорожденных [19]. В России распространенность ВПГ среди популяции увеличилась в период с 1993 по 1997 год с 8,5 до 14,1 случаев на 100 тыс. населения [5]. Однако истинная частота врожденного герпеса и герпеса новорожденных остается неустановленной, так как в большинстве стран мира отсутствуют правила обязательной регистрации герпетической инфекции [17].
Герпетическая инфекция может протекать атипично, латентно, что представляет большие трудности для своевременного ее распознавания и является причиной диагностических ошибок.
Общепринятые бактериологические и микробиологические исследования не всегда позволяют выявить возбудителя в острой фазе заболевания, и нередко болезнь принимает хроническое течение, а женщины становятся носителями вирусной инфекции. Специфическая локализация ВПГ приводит к хроническим воспалительным процессам (эндометриту, цервициту, вульвовагиниту), а во время беременности – к поражению плаценты, плода и невынашиванию [2, 3, 7].
-
Установлено, что внутриутробное инфицирование плода ВПГ может происходить:
- трансплацентарно, трансцервикально или восходящим путем из инфицированного родового канала и гениталий;
- трансовариально — из полости малого таза по маточным трубам. Инфицирование новорожденного может происходить:
- в процессе родов — при прохождении плода через родовые пути;
- после родов (аэрогенно или при контакте с инфицированным медицинским персоналом, инструментарием, при нарушении санитарно-противоэпидемического режима, через молоко) [1, 9].
Внутриутробная герпетическая инфекция в ранний период беременности обычно заканчивается развитием уродства плода и самопроизвольным выкидышем. Инфицирование плода во II-III триместрах беременности может привести к развитию клинически манифестирующего герпеса у новорожденного в виде генерализованных или локальных проявлений (поражение ЦНС, глаз, кожи, ротовой полости) и латентного носительства [2, 4, 7, 10].
Влияние герпетической инфекции на течение беременности и состояние плода обусловлено двумя основными механизмами.
Во-первых, возможно инфицирование плаценты, околоплодных вод и оболочек, а также самого плода. Это может привести к повреждению плаценты, оболочек, тератогенным изменениям в тканях эмбриона и плода, к развитию локальных или генерализованных поражений, а также к латентной инфекции плода, с последующими клиническими проявлениями в постнатальном периоде.
Во-вторых, возможно влияние ГИ с развитием у беременной лихорадки, нарушений функции фетоплацентарной системы, гомеостаза, гормонального баланса. Указанные причины могут приводить к ранним и поздним выкидышам, задержке развития беременности, преждевременным родам, антенатальной гипотрофии, гипоксии, уродствам и гибели плода, развитию врожденных форм инфекции у новорожденных [6, 8, 11].
Многообразие клинических проявлений обусловлено длительностью и формой манифестации инфекции у беременной, свойствами и вирулентностью вируса, состоянием плацентарного барьера и защитных сил как матери, так и плода [6].
Изучение влияния герпетической инфекции на течение беременности, развитие плода и новорожденного показало, что наиболее серьезную опасность в любом триместре беременности представляют генерализованные формы ГИ у женщин и первичная инфекция во время родов.
Частота инфицирования новорожденного при наличии у беременной первичной герпетической инфекции достигает 40-50%, тогда как при рецидивирующей – 5% [12, 15, 20]. Такое различие обусловлено тем, что при рецидивирующей форме инфекции интенсивность и продолжительность выделения вируса меньше, чем при первичной. Кроме того, защитное действие оказывают специфические антитела, пассивно передающиеся новорожденному от матери, страдающей рецидивирующей формой герпетической инфекции. Следует иметь в виду, что внутриутробное инфицирование плода может происходить как при первичной, так и при рецидивирующей герпетической инфекции. При массивной вирусемии создаются благоприятные условия для трансплацентарного проникновения ВПГ в плод.
| Герпетические инфекции у беременных относятся к числу самых распространенных заболеваний, определяющих внутриутробное инфицирование, эмбрио- и фетопатии, акушерскую патологию. В последние годы отмечена тенденция к увеличению инфицирования беременных вирусом простого герпеса и способностью ГИ, при определенных условиях, к эндемическому распространению |
Поскольку беременность сопровождается иммуносупрессией, она может быть одним из естественных предрасполагающих факторов реактивации латентной герпетической инфекции и способствовать более частому рецидивированию, диссеминации ВПГ в организме, развитию генерализованной инфекции. Основные функциональные системы оказываются в “режиме предельной загруженности” и не могут адекватно и надежно реагировать на развитие инфекции. Решающее значение в этом сложном патологическом процессе, по-видимому, принадлежит состоянию иммунологической реактивности организма беременной.
По особенностям клинической картины течения заболевания выделяют: первичный (острый) и рецидивирующий (хронический) герпес [1].
Первичный генитальный герпес в типичных случаях начинается с локальных симптомов: болей, высыпаний на коже больших и малых половых губ, промежности, слизистой влагалища и шейке матки, дизурии, уретральных и вагинальных выделений, болезненности в паху. Инкубационный период, как правило, колеблется от трех до семи суток. Очень высок процент (до 60%) атипичного течения, когда единственным симптомом инфекции являются вагинальные выделения. Изменения могут проявляться в виде зуда, жжения, эритемы, отечности, единичных или сгруппированных везикул и папул, эрозии и язв, которые разрешаются к 6–12 дню. После отторжения корочек происходит эпителизация пораженных участков без существенных изменений кожи и слизистых оболочек. Иногда в области пузырьков некоторое время сохраняется гиперемия и пигментация [1, 6].
Больные с генитальным герпесом нередко жалуются на плохое общее самочувствие, быструю утомляемость, головные боли, бессонницу, субфебрильную температуру. Эти симптомы максимально выражены в продроме и в первые два дня после появления элементов поражений, и постепенно ослабевают в течение первой недели заболевания.
Средняя продолжительность активного выделения ВПГ из шейки матки и уретры — 5–6 дней от момента появления элементов поражения. В то же время следует иметь в виду, что выделение вируса может происходить достаточно длительно и при отсутствии видимых изменений слизистой оболочки.
Рецидивирующий герпес характеризуется длительным и упорным течением. Постоянные обострения процесса чередуются с периодами ремиссии различной продолжительности. Обострение рецидивирующего герпеса происходит после различного рода внешних воздействий или снижения защитных сил организма.
Частота рецидивов и продолжительность ремиссий весьма вариабельна: от одного раза в два-три года до ежемесячных обострений.
Клиническая картина при рецидивирующем генитальном герпесе напоминает вариант острого его течения. При рецидивах обычно слабее, чем при первичной острой инфекции, выражены экссудативные процессы, более длительно протекает заживление [1, 5, 6].
Многолетнее течение генитального герпеса может обусловить возникновение стойких локальных изменений в виде гиперпигментации кожи и слизистых оболочек. Частые рецидивы генитального герпеса, сопровождающиеся зудом, чувством жжения, болями, наиболее тяжело переносятся больными и нередко приводят к развитию невротических состояний. В зависимости от локализации генитальной герпетической инфекции выделяют следующие уровни герпетического поражения органов малого таза:
- поражение наружных половых органов;
- герпетические кольпиты, цервициты, уретриты, циститы;
- герпетические эндометриты, сальпингоофориты.
Клинические проявления герпетических поражений внутренних половых органов не имеют специфических особенностей по сравнению с воспалительными процессами невирусной этиологии. Больные отмечают боль и чувство тяжести внизу живота и в крестце, умеренные серозные выделения из половых путей. Как первичный, так и рецидивирующий генитальный герпес могут сочетаться с другими видами герпетической инфекции. Однако первичная инфекция во время беременности представляет большую угрозу для жизни самой женщины и плода, поскольку возрастает риск диссеминации ВПГ и развития герпетического энцефалита, гепатита.
Наиболее тяжело протекает генерализованная форма герпетической инфекции, характеризующаяся множественным поражением органов и систем организма.
Анализ наблюдений свидетельствует о том, что генерализованная герпетическая инфекция у женщин развивается преимущественно в III триместре беременности и почти всегда ассоциируется с первичным заражением вирусом простого герпеса. Генерализация инфекции происходит постепенно. Первыми вовлекаются в патологический процесс половые органы, влагалище и шейка матки, являющиеся входными воротами инфекции. В 1/3 случаев первичный очаг локализуется на губах, в полости рта, гортани, иногда на коже [1, 3].
От момента первичного заражения или peaктивации латентной герпетической инфекции до генерализации проходит от одного-двух дней до недели и более. Такая вариабельность сопоставима с основными этапами патогенеза ВПГ-инфекции: миграцией вируса, вирусемией различной продолжительности и интенсивности, поражением кожи или слизистой оболочки. Клиническая картина генерализованного герпеса характеризуется бурным и полиморфным течением. Однако четко можно выделить выраженные симптомы общей интоксикации: лихорадку, озноб, мышечные боли, общую слабость.
Почти всегда первой поражается печень. Развивающийся гепатит (в 80–90% случаев), по-видимому, характеризует классическое течение генерализованного герпеса и требует внимательного отношения при проведении дифференциального диагноза с вирусными гепатитами, холециститом и поражением печени на фоне нефропатии. Редко выявляются клинические признаки миокардита, панкреатита, энцефалита, нефрита [13, 18, 21].
Часто генерализованная герпетическая инфекция во время беременности сопровождается умеренной лейкопенией на фоне нейтрофилеза, тромбоцитопенией, повышением уровня ферментов печени. При отсутствии специфической терапии летальность очень высока (до 70 – 85%).
Герпетическая инфекция у новорожденного может быть проявлением как внутриутробного (врожденная), так и перинатального (интра- и постнатального) инфицирования. В результате анте-, интра- или постнатального инфицирования может развиться генерализованная или локальная форма заболевания, проявляющиеся симптомами поражения ЦНС, глаз, кожи, ротовой полости. Врожденная герпетическая инфекция характеризуется широким полиморфизмом и выявляется при рождении либо в первые 24 – 48 ч жизни новорожденного.
Инкубационный период герпетической инфекции, приобретенной новорожденным во время или после родов, колеблется от 2 до 30 дней [1, 12].
-
Клиническая картина в основном характеризуется синдромными патогномоничными поражениями:
- кожи и слизистых оболочек;
- центральной нервной системы (повышение внутричерепного давления, гипотония, гипорефлексия, апноэ, нарушение терморегуляции, двигательная гиперреактивность, судорожный синдром);
- органов дыхания (цианоз, одышка, пневмония);
- печени (гепатоспленомегалия, желтуха, повышение уровня трансаминаз, прогрессирующая гипербилирубинемия, врожденные пороки развития печени и желчевыводящих путей);
- ДВС-синдромом (кровотечения).
Локализованные поражения кожи, слизистой оболочки глаз или полости рта обычно проявляются на 10 – 11-е сутки после рождения и составляют 20 – 30% всех форм манифестации герпетической инфекции у новорожденных. При локализованной форме болезни имеются единичные или сгруппированные везикулярные высыпания, располагающиеся чаще на коже лица и конечностей. Везикулы быстро вскрываются, и образуются мелкие эрозии. Кроме везикулярных повреждений, может быть пятнистая эритема. Иногда наблюдается повторное появление свежих высыпаний.
Кожные проявления герпетической инфекции у новорожденных обычно протекают благоприятно, однако в ряде случаев (до 20%) наблюдаются неврологические нарушения. При этом клинические признаки поражения ЦНС отчетливо выявляются в более поздние сроки. Поражения глаз проявляются кератоконъюнктивитом и хориоретинитом. Герпетические проявления инфекции в полости рта у недоношенных наблюдаются в три раза чаще, чем у новорожденных, родившихся в срок. При этом в большинстве случаев характерным является поражение слизистой оболочки неба в виде участков поверхностного некроза эпителия, которые преимущественно локализуются на границе твердого и мягкого неба, симметрично с обеих сторон, реже – на небных дужках. Инкубационный период заболевания колеблется от 2 до 12 дней. У некоторых детей герпес в полости рта может проявляться в более поздние сроки — от 10 до 30 дней [8, 19, 22].
Локализованные поражения ЦНС встречаются у 30 – 35% новорожденных, проявляются в основном в 15 – 17-дневном возрасте и характеризуются более высокой летальностью – до 50 – 70%. Сочетание симптомов поражения герпетической инфекцией ЦНС с локализованными формами является неблагоприятным прогностическим признаком.
Особенно тяжело протекает генерализованная герпетическая инфекция у недоношенных детей. Летальность достигает 80 – 95%. При этой форме заболевания выявляются повреждения практически в каждом органе ребенка, однако наиболее выражены они в головном мозге, печени, легких, надпочечниках. Примерно у 60 – 70% детей генерализованная инфекция характеризуется поражением ЦНС.
При анализе клинической картины генерализованной герпетической инфекции и локализованного поражения ЦНС у новорожденных необходимо учитывать тот факт, что 20% из них могут не иметь никаких признаков поражения кожи, а это в значительной степени затрудняет диагностику заболевания.
Таким образом, у беременных с герпетической инфекцией должен быть предусмотрен комплекс диагностических, профилактических и лечебных мероприятий, направленных на исключение или уменьшение случаев возникновения врожденной внутриутробной инфекции, что должно быть обязательным условием создания эффективной системы профилактики и охраны здоровья матери и ребенка.
Читайте также:

