Половые органы при красном лишае
Обновлено: 05.05.2024
Неоплазия вульвы. Плоскоклеточная гиперплазия вульвы.
Исторически в классификации заболеваний наружных половых органов использовалась описательная терминология, основанная на макроморфологических наблюдениях. Применялись такие термины, как лейкоплакия, крауроз и дистрофия вульвы. Стандартизация терминологии и классификации по клиническим симптомам, макроскопическим и гистологическим признакам отсутствовала. Чтобы улучшить стандартизацию и, следовательно, лечение этих заболеваний, Международная Ассоциация по изучению заболеваний вульвы (МАИЗВ) в 1987 году предложила модифицированную классификацию. Эта классификация в целом принята в различных медицинских дисциплинах, включая гинекологию, дерматологию и патоморфологию. Основой данной классификации являются макро- и микроскопические морфологические данные.
Дерматозы вульвы описаны выше. Далее описываются плоскоклеточная гиперплазия (ранее называемая гиперпластической дистрофией) и склеротический лишай.
Плоскоклеточная гиперплазия (гиперпластическая дистрофия) вульвы
Принимая во внимание возможность существования различных типов неоплазии вульвы, врач должен помнить, что макроскопические проявления могут не совпадать с лежащими в их основе клеточными изменениями и что часто атрофические поражения, такие как склеротический лишай, могут выглядеть внешне как гиперплазия. В группе истинных гиперпластических поражений надо выяснить, сочетается ли гиперплазия с клеточной атипией. В результате для того, чтобы классифицировать интраэпителиальные поражения вульвы, требуется тесное сотрудничество врача-клинициста, который первым определяет необходимость тщательного обследования, и патоморфолога, привлекаемого для выявления поражений, которые могут иметь предзлокачественную или злокачественную природу. Такие поражения не всегда могут быть выявлены при одном только физикальном обследовании, и к тому же многие из этих поражений имеют схожую симптоматику, поэтому для обеспечения точной диагностики и рационального лечения следует широко использовать биопсию измененных участков вульвы.
Многие гиперпластические изменения без атипии развиваются вследствие хронического раздражения и вторичного утолщения кожного покрова вульвы и относятся к заболеваниям группы ПХЛ (которые обсуждались в начале данной главы). Как и при многих других поражениях, зуд вульвы является основным симптомом. При визуальном осмотре вульвы могут наблюдаться изолированные очаги, включающие участки явного гиперкератоза со вторичными экскориациями. Такие изменения могут диффузно захватывать всю вульву или могут наблюдаться в виде изолированных гребешков или бляшек. При наличии макроскопических изменений кожи вульвы рекомендуется биопсия пораженных участков.
Микроскопические данные подтверждают диагноз. Плоскоклеточная гиперплазия без атипии характеризуется гиперкератозом, а также акантозом при отсутствии фигур митоза. Эти поражения обычно лечатся, как описанный выше простой хронический лишай, с местным использованием различных типов глубоко проникающих кортикостероидных кремов. Пациенткам следует разъяснять, что эти поражения обычно хорошо лечатся, вплоть до полного исчезновения и не предрасположены к дальнейшему переходу в предраковые и раковые заболевания.
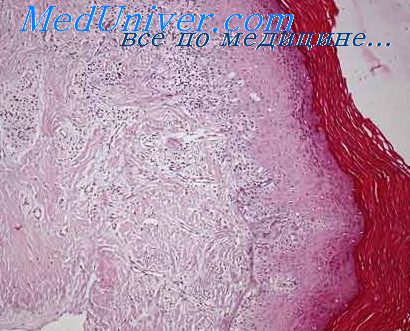
Склеротический лишай вульвы
Склеротический лишай, ранее называемый склеротический и атрофический лишай, часто вызывает затруднения у клиницистов и патоморфолов из-за неустановившейся терминологии, а также из-за того, что он сочетается с другими разновидностями патологии вульвы, включая гиперпластические варианты. Как и при других заболеваниях, у большинства пациенток имеется хронический зуд вульвы. Обычно на вульве возникают диффузно расположенные участки, покрытые очень тонким белесоватым эпителием, называемым «луковой кожицей». Обычно поражаются обе стороны вульвы, причем чаще всего очаги локализуются на больших и малых губах, на клиторе и около него, а также в области промежности. Область поражения может расширяться, включая зону атрофического беловатого эпителия вокруг анального отверстия.
В тяжелых случаях происходит исчезновение нормальных анатомических ориентиров, включая нарушение архитектуры половых губ и клитора, а также выраженный стеноз входа во влагалище. У некоторых пациенток появляются участки потрескавшейся кожи, которые кровоточат при малейшей травме. Пациентки с такими выраженными анатомическими изменениями жалуются на трудности при половых сношениях.
Микроскопическое подтверждение склеротического лишая обязательно. Гистологические признаки являются патогномоничными и включают участки гиперкератоза, несмотря на истончение эпителия, зону гомогенной, окрашенной в розовый цвет, коллагеноподобной ткани непосредственно под эпителиальным слоем, а также скопление клеток хронического воспаления, состоящих большей частью из лимфоцитов.
Важно помнить, что могут иметь место сопутствующие участки гиперплазии, расположенные вперемежку или прилегающие к типично атрофическим участкам. У пациенток с этой, так называемой смешанной дистрофией необходимо для устранения симптомов воздействовать на оба компонента. При гистологически подтвержденном преобладающем гиперпластическом компоненте, нужно начинать лечение хорошо проникающими кортикостероидными мазями. После ликвидации этих очагов (обычно через 2—3 недели) лечение может быть направлено на компонент склеротического лишая.
Методом выбора при лечении склеротического лишая является местное применение 2% тестостерона пропионата в белом вазелине. Мазь наносится дважды в день в течение 3 месяцев, а затем, после устранения симптомов, может использоваться постоянно один или два раза в неделю, при необходимости. Пациенткам следует разъяснять, что данное заболевание не является предраковым, но что полное излечение маловероятно. Может понадобиться лечение с перерывами. В этом состоит значительное отличие от гиперпластических поражений без атипии, которые обычно полностью исчезают через 6 месяцев лечения.
Ни склеротический лишай, ни гиперпластическая дистрофия без атипии не повышают риск развития рака. Установлено, что этот риск составляет 2—3%, если не существовало предшествующей атипичной гиперплазии. Однако, так как у пациенток, имевших эти нарушения, более вероятно последующее развитие атипичной гиперплазии, необходимо, чтобы они были под наблюдением и у них в случае рецидива симптомов или появления новых поражений вульвы выполнялась биопсия.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Аногенитальные формы красного плоского лишая
Красный плоский лишай (КПЛ) — хроническое воспалительное дерматологическое заболевание, характеризующееся разнообразием клинических форм. КПЛ может локализоваться как на гладкой коже, так и на слизистых оболочках полости рта и гениталий. В последние годы наблюдается увеличение заболеваемости красным плоским лишаем с локализацией на половых органах, причиняющей значительные страдания больным и существенно ухудшающей качество жизни. У мужчин генитальный КПЛ часто протекает в классической форме в виде блестящих розовых плоских папул на головке полового члена и венечной борозде. У женщин заболевание чаще протекает с эрозивными и язвенными поражениями и нередко приводит к формированию рубцов и нарушению сексуальной жизни. Лечение КПЛ — сложная задача. Топические кортикостероиды остаются препаратами первой линии для лечения данного заболевания, однако при генитальной локализации КПЛ нередко требуется комбинированная терапия с применением антибиотиков и антимикотиков, а также средств, способствующих заживлению эрозивно-язвенных элементов и восстановлению барьерных свойств кожи. Этой задаче соответствует топическое четырехкомпонентное лекарственное средство, в состав которого входят мометазон, эконазол, гентамицин и декспантенол, что позволяет реализовывать терапевтические эффекты топического кортикостероида, антибиотика, антимикотика, а также стимулировать заживление эрозий и восстанавливать утраченную барьерную функцию.
Красный плоский лишай (КПЛ) — это хроническое воспалительное неинфекционное заболевание кожи, которым в мире страдают 0,5—1% населения. Симптомы КПЛ обычно представлены на коже полигональными плоскими папулами и бляшками красно-фиолетового цвета, а также зудом. При этом существует большое многообразие клинических форм данного заболевания, таких как КПЛ слизистой оболочки полости рта, ногтевых пластин, линейная, кольцевая, атрофическая, гипертрофическая, инверсная, эруптивная, буллезная, язвенная, пигментная, ладонно-подошвенная, генитальная, буллезная формы, а также актинический КПЛ.
Поражение половых органов при КПЛ считают относительно редким явлением. Однако в последние годы все чаще наблюдают дерматоз этой локализации, особенно у женщин европеоидной расы в перименопаузальном периоде. Нередко данная форма заболевания сочетается с поражением слизистой оболочки полости рта. Так, около 1% населения земного шара страдает КПЛ полости рта, при этом 20—25% женщин и 3,7% мужчин с данной локализацией высыпаний имеют проявления заболевания и на половых органах [1, 2].
Характер высыпаний КПЛ на половых органах отличается широким морфологическим разнообразием: папулезными высыпаниями, эрозиями и язвами, часто сопровождаются зудом, болезненностью; разрешаются с образованием деформирующих рубцов.
Следует отметить, что заболеваемость генитальной формой КПЛ, вероятно, недооценена. У пациентов не всегда осматривают аногенитальную область, и высыпания КПЛ на половых органах могут быть скудными и бессимптомными. Последнее определяет отсутствие жалоб со стороны больных.
Вариабельность клинических проявлений генитального КПЛ нередко становится причиной ошибочного диагноза. У одного и того же больного могут присутствовать различные морфологические элементы, что существенно затрудняет диагностику.
Согласно классическим представлениям о КПЛ, на слизистых оболочках половых органов появляются тонкие белесые кружевные пятна и папулы, иногда в виде листьев папоротника, которые могут формироваться как на эритематозном, так и на неизмененном фоне. Это так называемая ретикулярная форма заболевания. Такие высыпания обычно не сопровождаются зудом и локализуются у женщин на слизистой оболочке вульвы и влагалища, у мужчин — на головке полового члена, в венечной борозде, на внутреннем листке крайней плоти.
При эрозивно-язвенной форме КПЛ на половых органах высыпания часто локализуются на довольно обширных участках слизистой оболочки (у женщин) и сопровождаются эрозиями и мелкими язвами, а также белесоватыми бляшками и папулами на выраженном эритематозном фоне. Такая форма заболевания обычно сопровождается интенсивной болью, жжением.
Бляшечная форма КПЛ с локализацией на половых органах проявляется в виде отечных папул, покрытых белесоватым налетом.
Атрофическая форма КПЛ на слизистой оболочке гениталий характеризуется возникновением слегка западающих белесых пятен.
Высыпания при КПЛ на половых органах могут располагаться не только на слизистых оболочках, но и на гладкой коже полового члена, волосистой части мошонки, больших половых губ, в промежности, на лобке, а также распространяться на внутреннюю поверхность верхней трети бедер. В этом случае проявления заболевания имеют признаки классической формы КПЛ и в большей степени зависят от места локализации и тяжести течения дерматоза. Типичные симптомы КПЛ на коже — красно-фиолетовые полигональные папулы и бляшки, имеющие сухую блестящую поверхность, на которой визуализируется нитевидная сеточка, известная как сетка Уикхема (Wickham), — патогномоничный симптом классической формы заболевания. Эта сетчатость обусловлена неравномерным гранулезом. На поверхности кожных элементов четко обрисовываются беловато-опалового цвета точки, которые пересекаются в линии сетки.
Эрозивная форма КПЛ наиболее распространена на влажной слизистой оболочке вульвы и влагалища. На головке полового члена эта форма заболевания встречается значительно реже.
Характерной особенностью КПЛ, в том числе генитальной локализации, является хроническое течение с периодами обострений и ремиссий. При обострении больные предъявляют жалобы на раздражение в области наружных половых органов, зуд, жжение, болезненность, диспареунию. При поражении слизистой оболочки влагалища эти симптомы могут сопровождаться выделениями, часто гнойными. При осмотре на слизистой оболочке вульвы и влагалища обнаруживают участки воспаления, гиперемию, эрозии, которые при эпителизации покрываются серовато-белым налетом.
Высыпания при КПЛ на вульве, особенно при эрозивной форме, обычно ассоциируется с вагинитом. Белесый налет на стенках влагалища при КПЛ наблюдают редко. При осмотре стенки влагалища эритематизированы, иногда с единичными эрозиями, что приводит к развитию кровотечения во время полового акта или гинекологического обследования. При микроскопии влагалищного мазка визуализируют незрелые парабазальные и базальные эпителиальные клетки, мелкие, сплющенные, кубовидные, с относительно большим ядром, а также скопления лейкоцитов. Лактобациллы, как правило, отсутствуют, вагинальный рН относительно высокий, не менее 5—6.
Развитие выраженного вульвовагинита у больных генитальной формой КПЛ может приводить к возникновению рубцовых изменений, синехий, инвалидизирующих женщину. Кроме того, развитие эрозивного КПЛ на наружных половых органах у лиц обоего пола в настоящее время расценивают как фактор риска плоскоклеточного рака соответствующей локализации [3, 4].
Вульвовагинальная форма КПЛ часто ассоциирована с поражением полости рта. Однако у больных с сочетанным поражением слизистых оболочек половых органов и полости рта часто наблюдают нетипичные проявления, такие как диффузная эритема и поверхностные эрозии десен, десквамативный гингивит. Триада десквамативного гингивита и эрозивного вульвовагинита в литературе нередко обозначают как «вульво-вагинально-десневой синдром» [5].
Дифференциальная диагностика КПЛ генитальной локализации часто вызывает определенные трудности в связи с тем, что данное заболевание иногда бывает почти неотличимо от другой патологии кожи и слизистых половых органов. Папулы КПЛ могут быть похожи на остроконечные кондиломы, когда они возникают на головке полового члена; на псориатические папулы и бляшки, интраэпителиальную неоплазию (например, болезнь Боуэна, плоскоклеточную карциному in situ, а также кандидоз).
Белесые очаги КПЛ также часто принимают за склероатрофический лихен, особенно, когда эритема мало заметна, например у больных с выраженной пигментацией. Однако в отличие от КПЛ, при склероатрофическом лихене никогда не поражается слизистая оболочка влагалища. Тем не менее дифференциальный диагноз между этими двумя дерматозами может быть клинически невыполним и гистологически сложен. Кроме того, склероатрофический лихен и КПЛ могут протекать сочетанно, и в последние годы такая ассоциация наблюдается все чаще.
Высыпания при КПЛ с локализацией на слизистой оболочке половых органов могут быть похожи на аналогичные проявления рубцующегося пемфигоида и вульгарной пузырчатки. Постановке правильного диагноза может помочь экстрагенитальное обнаружение пузырей и эрозий у больных с пузырными дерматозами, а также микроскопия мазков-отпечатков.
Многоформная экссудативная эритема (МЭЭ) также по клинической картине может быть сходна с генитальными проявлениями КПЛ. Тщательный сбор анамнеза, оценка общего состояния больного и экстрагенитальные высыпания при МЭЭ могут помочь в постановке правильного диагноза.
Таким образом, практически любое поражением кожи и слизистых оболочек гениталий необходимо дифференцировать с КПЛ и осуществлять тщательный дополнительный осмотр слизистой оболочки полости рта, а также кожных покровов с целью обнаружения типичных для КПЛ морфологических элементов. В сложных случаях для постановки диагноза проводят диагностическую биопсию, которая является весьма информативной.
С учетом физиологических особенностей аногенитальной области на фоне повреждения целостности кожного покрова (особенно при возникновении эрозивных и язвенных элементов) терапия КПЛ с локализацией на половых органах является непростой задачей. Эрозивно-язвенные высыпания КПЛ в аногенитальной области предрасполагают к присоединению вторичной инфекции, как бактериальной, так и микотической, что создает дополнительные трудности в диагностике заболевания, усугубляет его течение, затрудняет лечение.
Перед началом терапии пациенты должны быть проинформированы, что эрозивный КПЛ является заболеванием, трудно поддающимся терапии. Адекватное лечение часто подбирают методом проб и ошибок, оно может быть длительным, и главной его целью является контроль над заболеванием.
Важным аспектом терапии также является эмоциональная поддержка больного, поскольку даже папулезный КПЛ в генитальной области, который не сопровождается зудом и болью, может вызывать тревогу, чувство неловкости или стыда у пациента. Эрозивный КПЛ часто протекает с выраженным болевым синдромом, что затрудняет не только сексуальную активность, физические упражнения, но и выполнение повседневных дел, возможность носить обычную одежду.
Неспецифические методы терапии генитального КПЛ направлены в первую очередь на уменьшение дискомфорта в области половых органов. При выраженной болезненности кратковременное облегчение могут приносить прохладные компрессы с чистой водой либо с неспиртовыми антисептиками. Применение топических анестетиков, покрытие эрозий вазелином, цинковой пастой перед мочеиспусканием или мытьем может уменьшить жжение и болезненность.
Для предотвращения влагалищных синехий женщинам, которые не ведут активную половую жизнь, рекомендуется ежедневное введение во влагалище расширителей. Мужчины с необрезанной крайней плотью должны быть предупреждены о возможности развития у них фимоза, поэтому им крайне важно обеспечить ежедневное и регулярное оттягивание крайней плоти с полным обнажением головки полового члена.
Лекарственными средствами первой линии для лечения генитальной формы КПЛ являются топические глюкокортикостероиды (ГКС). При отсутствии эрозий, но при наличии папул и зуда рекомендуются аппликации 0,1% валерата бетаметазона или триамцинолона 1 раз в день. Эрозивные формы заболевания требуют более мощных топических ГКС (0,05% флуоцинонид или 0,05% клобетазола пропионат). Аппликации этих лекарственных средств проводятся также 1 раз в день.
В настоящее время не существует топических ГКС, которые официально были бы рекомендованы для введения во влагалище. Поэтому для лечения эрозивных поражений стенок влагалища у больных КПЛ рекомендуют суппозитории с гидрокортизона ацетатом, одобренные для введения per rectum, либо топические ГКС в виде мазей.
Применение ГКС в области гениталий, а также особенности анатомии и физиологии этой области на фоне эрозивных изменений слизистой создают условия для присоединения вторичной инфекции. Наиболее часто течение генитального КПЛ осложняется развитием урогенитального кандидоза. Также возможно присоединение бактериальной инфекции. В таких случаях целесообразно применять системные противогрибковые или антибактериальные лекарственные средства. Тем не менее использование топических форм лекарственных препаратов остается в приоритете. Местные азольные противогрибковые средства в ряде случаев оказывают раздражающее действие на слизистую оболочку, и их использование может усугубить локальный дискомфорт у больных.
В связи с вышесказанным применение комбинированных топических кортикостероидов наиболее оптимально для лечения генитального КПЛ. Одним из таких лекарственных средств является Тетрадерм — уникальный препарат, представляющий собой комбинацию мометазона, эконазола, гентамицина и декспантенола. Мометазон относится к классу сильных топических ГКС с высоким профилем безопасности (согласно Европейской классификации Miller and Munro). Эконазол является современным высокоэффективным противогрибковым препаратом с бактерицидным эффектом, в основе действия которого лежит подавление синтеза эргостерола, регулирующего проницаемость клеточной стенки микроорганизмов. Гентамицин — антибиотик широкого спектра действия. Декспантенол, который является провитамином В5, обладает противовоспалительным и ранозаживляющим действием за счет стимуляции экспрессии генов ИЛ-6, ИЛ-8 и антиоксидантов, стимуляции пролиферации и миграции фибробластов в очаг повреждения дермы, а также коллагенообразования. Кроме того, декспантенол способствует снижению чрескожной потери влаги, что уменьшает воспаление и увлажняет кожу. Указанные свойства декспантенола обосновывают его применение в качестве средства для ускорения эпителизации. Декспантенол используется в гинекологии, в частности для лечения эрозии шейки матки, а также для лечения воспалительных заболеваний полости рта, носа, гортани, дыхательных путей (в том числе после тонзиллэктомии), слизистой оболочки желудка, органов мочевыделительной системы.
Таким образом, Тетрадерм является комбинированным топическим лекарственным средством, которое оптимально подходит для местного лечения генитальной формы КПЛ.
Кроме топических ГКС для лечения КПЛ используют циклоспорин для наружного применения. Эффективность этого препарата продемонстрирована при лечении поражений слизистой оболочки полости рта у больных КПЛ [6]. В одном из исследований было продемонстрировано значительное уменьшение эрозий через 1 и 3 мес местной терапии циклоспорином [7]. Это иммуносупрессивное средство назначают в тех случая, когда другие препараты для наружной терапии оказываются неэффективными. При эрозивном вульвовагините у больных с КПЛ 1 мл раствора для инъекций циклоспорина (содержит 100 мг) наносят на вульву или вводят во влагалище 4 раза в сутки ежедневно до разрешения высыпаний. Однако влагалищное введение циклоспорина ограниченно в связи с его местным раздражающим действием [7].
Средством для топической терапии КПЛ с локализацией на слизистых оболочках как половых органов, так и полости рта является мазь токролимус, которую применяют при поражении вульвы 2 раза в день, но ее использование, так же как и при лечении циклоспорином, ограничено развитием местного раздражения [8]. Топическое применение такролимуса при поражении влагалища не рекомендовано в связи с высокой степенью проникновения препарата в системный кровоток через слизистую оболочку.
Системная терапия КПЛ показана только после неудачи местной терапии. Единственной группой средств с системным действием, эффективных при лечении эрозивных форм КПЛ, являются ГКС для введения внутрь. В ряде случаев (например, при тяжелом течении КПЛ) системное введение ГКС применяют в стартовой терапии. Преднизолон в суточной дозе 40—60 мг применяют в течение 2—4 нед до разрешения симптомов заболевания. После улучшения состояния больного для дальнейшего лечения используют топические ГКС.
В качестве альтернативного метода системной терапии при торпидном течении генитального КПЛ используют гидроксихлорохин в дозе 200 мг 2 раза в день [9]. Также при КПЛ применяют системные ретиноиды, например изотретиноин в дозе 1 мг/кг или ацетретин в дозе 25 мг 1 или 2 раза в день, а также циклоспорин для перорального применения, азатиоприн, метотрексат в дозе 10—20 мг 1 раз в неделю и дапсон [10—14].
Кроме того, для устранения деформирующих рубцов и синехий, развивающихся при тяжелом течении генитального КПЛ в отсутствие адекватной медикаментозной терапии, применяют хирургические методы лечения с целью восстановления половой функции.
Таким образом, КПЛ с поражением половых органов, особенно при его эрозивной форме, является болезненным, сопровождающимся рубцовой деформацией, а следовательно, сексуально инвалидизирующим заболеванием. Прогноз КПЛ благоприятен, но непредсказуем. Тем не менее адекватная терапия с применением топических ГКС в качестве препаратов первой линии в подавляющем большинстве случаев позволяет улучшить течение заболевания. Комбинированные топические ГКС — оптимальные лекарственные средства для лечения и профилактики осложнений генитальной формы КПЛ.
Автор заявляет об отсутствии конфликта интересов.
The author declare no conflict of interest.
Сведения об авторах
КАК ЦИТИРОВАТЬ:
Автор, ответственный за переписку: Дворянкова Е.В. —
e-mail: Info@ctppcp.su
МОНИКИ им. М.Ф. Владимирского
МОНИКИ им. М.Ф. Владимирского
ГБУЗ МО «Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского», Москва, Россия, 129110
Гипертрофический красный плоский лишай вульвы
Журнал: Клиническая дерматология и венерология. 2018;17(1): 26‑29
МОНИКИ им. М.Ф. Владимирского
Наиболее редкой атипичной формой красного плоского лишая (КПЛ) половых органов является гипертрофическая. Сложность дифференциальной диагностики с плоскоклеточным раком кожи обусловлена частым наличием при ней псевдоканцироматозной гиперплазии эпидермиса и возможностью злокачественной трансформации. Опыт лечения гипертрофического КПЛ вульвы ограничен в связи с редкостью заболевания. Приведен случай развития гипертрофического КПЛ вульвы и нижних конечностей у пациентки 67 лет. Патологический процесс разрешился после приема внутрь синтетического антималярийного препарата хлорохина, тетрациклина и аппликаций ингибиторов кальциневрина.
МОНИКИ им. М.Ф. Владимирского
МОНИКИ им. М.Ф. Владимирского
ГБУЗ МО «Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского», Москва, Россия, 129110
Красный плоский лишай (КПЛ) вульвы как изолированное поражение или проявление распространенного КПЛ может характеризоваться типичными для этого дерматоза полигональными папулами или атипичными: пигментными, эрозивными, гипертрофическими элементами [1—3].
Среди атипичных форм КПЛ вульвы наиболее редкой является гипертрофическая. Обычно гипертрофическая форма КПЛ проявляется зудящими фиолетовыми папулами и полигональными бляшками с сеткой Уэкхема на поверхности, поражающими преимущественно нижние конечности — голени, а также голеностопные и межфаланговые суставы. При этом характерные для КПЛ гистологические признаки, такие как гипергранулез и базальноклеточная вакуольная дегенерация, могут отсутствовать [4]. Это обстоятельство следует учитывать при гистологическом подтверждении данной формы КПЛ. Усложняет гистологическую диагностику гипертрофического КПЛ и наличие в длительно существующих и постоянно травмируемых в результате расчесывания очагах поражения псевдокарциноматозной гиперплазии (ПКГ) эпидермиса, которую бывает трудно отличить от плоскоклеточного рака (ПКР) кожи [5].
Клиническое наблюдение
Больная Б., 68 лет, поступила в отделение дерматовенерологии и дерматоонкологии МОНИКИ с жалобами на интенсивно зудящие высыпания на коже туловища, конечностей и половых органов. Считает, что заболела 15 лет назад, когда на фоне климакса отметила появление интенсивного зуда половых органов, в связи с чем гинекологом было рекомендовано местное применение детского крема, тыквенного и облепихового масел. Несмотря на усиление зуда, к врачу не обращалась. Через 10 лет зудящее светло-розовое пятно появилось в области правого голеностопного сустава. Дерматологом по месту жительства был поставлен диагноз экзема и назначено местное лечение кортикостероидными мазями (без эффекта). В последующие 4 года очаг продолжал увеличиваться в размере. Год назад после смерти мужа резко усилился зуд, появились новые высыпания на коже туловища и верхних конечностей, в связи с чем госпитализирована в отделение МОНИКИ.
При осмотре: патологический процесс распространенный, симметричный, локализуется на коже конечностей, туловища и половых органов. На коже нижних конечностей, преимущественно голеней и голеностопных суставов, имеются гипертрофические папулы и бляшки фиолетово-коричневого цвета с ячеистой поверхностью, четкими границами и муковидным шелушением на поверхности, а также атрофические бледно-розовые бляшки с фиолетовым венчиком по периферии (рис. 1, 2). Рис. 1. Больная Б. Гипертрофическая бляшка фиолетово-коричневого цвета в области голеностопного сустава. Рис. 2. Та же больная. Атрофический бледно-розовый очаг с фиолетовым венчиком по периферии в области голеностопного сустава и голени. При боковом освещении и смазывании элементов маслом на поверхности визуализируется сеть белесоватых линий. На коже левого предплечья расположена продольная бляшка лилового цвета, с ячеистой поверхностью, размером 5×10 см. На коже груди — множественные полигональные розово-фиолетовые блестящие папулы с центральным пупковидным вдавлением. Слизистая оболочка малых половых губ белесого цвета, в области левой малой половой губы выявлена плотная гипертрофическая белесоватая бляшка с ноздреватой поверхностью. На слизистой больших и малых половых губ отмечены множественные мелкие эрозии и экскориации (рис. 3). Рис. 3. Та же больная. Плотная гипертрофическая белесоватая бляшка с ноздреватой поверхностью на слизистой оболочке малой половой губы, на этом фоне мелкие эрозии. Ногти на верхних конечностях имеют продольную исчерченность.
Данные лабораторного обследования: результаты общего анализа мочи, коагулограммы крови, анализа крови на гормоны щитовидной железы, гликемический профиль в пределах нормы.
Гистологическое исследование очага на слизистой оболочке половых органов: эпидермис с компактным ортогиперкератозом, очаговым гипергранулезом, неравномерным акантозом, апоптозом единичных кератиноцитов; в верхних отделах дермы фиброз, ангиоматоз, периваскулярные лимфогистиоцитарные инфильтраты. Заключение: гистологические изменения могут соответствовать гипертрофической форме КПЛ.
Пациентка получила лечение: пентоксифиллин 5,0 мл на 100,0 мл физиологического раствора внутривенно капельно через день; хлоропирамин внутримышечно на ночь 2,0 мл; витамины В1, В6 по 1,0 мл внутримышечно через день, витамин В12 500 мкг 1 раз в день внутримышечно, тетрациклин внутрь по 0,1 г 2 раза в день в течение 10 дней, делагил внутрь по 0,25 мг 2 раза в день курсом 20 дней, местно на очаги в области туловища и конечностей аппликации мази акридерм 2 раза в день, на половые органы — аппликации 0,1% крема протопик 2 раза в день.

Через неделю после начала лечения отмечались существенное уменьшение зуда и уплощение очагов поражения в области туловища, конечностей и половых органов. Через 20 дней после начала лечения зуд исчез, высыпания почти полностью регрессировали с формированием пигментации и застойной гиперемии, а на половых органах — депигментации и атрофии (рис. 4). Рис. 4. Та же пациентка после лечения. а — значительное уплощение очагов поражения в области правой голени; б — бляшка в области левой голени размягчилась и побледнела; в — депигментация и атрофия на месте бывших очагов поражения в области наружных половых органов.
В связи с анатомическими и физиологическими особенностями вульвы (повышенная влажность, влияние фрикций, окклюзия, высокая чувствительность ко вторичной инфекции) дерматозы этой области имеют клиническое своеобразие и нередко характеризуются атипичными формами [6]. Это важно учитывать при дифференциальной диагностике такой предраковой формы КПЛ, как гипертрофическая.
В первую очередь гипертрофический КПЛ вульвы следует дифференцировать с веррукозной карциномой вульвы, характеризующейся бессимптомными медленно растущими экзофитными очагами поражения, редко сопровождающимися изъязвлением. Гистологически она проявляется акантотическими тяжами с минимальной ядерной атипией, участками гиперкератоза на поверхности опухоли с минимальным образованием кератина внутри нее, а также диффузным хроническим воспалением стромы [7].
В таких случаях в пользу КПЛ может указывать наличие на поверхности очагов поражения сетки Уэкхема, а также присутствие характерных для КПЛ поражений слизистой оболочки полости рта и ногтей.
Как и другие хронические воспалительные заболевания, характеризующиеся расчесами и воспалением, гипертрофический КПЛ вульвы может сопровождаться признаками ПКГ эпидермиса, которую обычно трудно отличить от ПКР кожи [4, 5].
cложность дифференциальной диагностики гипертрофического КПЛ вульвы с ПКР кожи связана и с возможностью злокачественной трансформации первого [8]. О важности различия этих процессов свидетельствуют четыре описанных в литературе случая ошибочной диагностики ПКР при гипертрофическом КПЛ [4, 9].
ПКР кожи характеризуется гиперплазией эпидермиса и придаточного эпителия, выраженным нерегулярным акантозом c формированием роговых кист, инфильтрацией сетчатого слоя дермы, сосудистой и периневральной инвазией. В отличие от ПКР, ПКГ эпидермиса не сопровождается инфильтрацией сетчатого слоя дермы, а также сосудистой и периневральной инвазией [4, 9].
Поэтому при гистологической верификации гипертрофического КПЛ должна проводиться глубокая биопсия очага поражения, достаточная для дифференциального диагноза с ПКР [5].
Гистологические признаки гипертрофического КПЛ включают ортогиперкератоз, клиновидный гипергранулез и псориазиформную гиперплазию эпидермиса [10], а также лихеноидный пограничный дерматит с наличием эозинофилов [11]. При этом возможно наличие типичных признаков ПКГ эпидермиса, но при этом отсутствуют цитологическая атипия, выраженный солнечный эластоз, глубокое распространение акантотических тяжей в дерму, сосудистая и периневральная инвазия [4, 9].
Отличить гипертрофический КПЛ от ПКР поможет окрашивание на эластин для определения перфорированных эластических волокон, что редко наблюдается при гипертрофическом КПЛ и часто — при ПКР кожи [12, 13].
Обычно КПЛ вульвы лечат аппликациями кортикостероидов или ингибиторов ангионеврина (мази такролимус и пимекролимус). В тяжелых случаях, устойчивых к проводимой терапии, используют метотрексат и циклоспорин [2].
Заключение
В представленном случае выраженный клинический эффект был получен после 20-дневного приема внутрь синтетического антималярийного препарата хлорохина и тетрациклина, а также аппликаций ингибитора кальциневрина — крема протопик.
Заболевания вульвы. Простой хронический лишай женских половых органов.
Диагностика и лечение заболеваний вульвы составляет значительную часть первичной медицинской помощи женщинам. Патология вульвы невоспалительного характера обнаруживается у женщин любого возраста, но ее значение особенно велико в перименопаузальном и постменопаузальном периодах женщины, поскольку в это время возрастает возможность возникновения неоплазий. Основными симптомами заболеваний наружных половых органов являются зуд, ние, неспецифическое раздражение и/или наличие опухоли.
Число методов диагностики невоспалительных заболеваний вульвы невелико и включает осмотр и биопсию в дополнение к тщательному изучению анамнеза. Ввиду того, что поражения вульвы часто трудны для диагностики, одним из главных условий является широкое использование биопсии.
В соответствующих разделах нашего сайта речь идет о разнообразных патологических изменениях вульвы, включая ненеопластические дерматозы, поражения слизистой белесоватого цвета (атрофии и гиперкератозы), доброкачественные опухолевидные поражения вульвы, интраэпителиальную неоплазию и рак наружных половых органов.
Простой хронический лишай женских половых органов
В противоположность многим дерматологическим поражениям, которые могут быть описаны как «сыпь, которая чешется», простой хронический лишай (ПХЛ) может быть описан как «сыпь, которая появляется после почесывания». Хотя такое определение является упрощенным, оно хорошо описывает данное состояние. Считается, что у большинства пациенток это заболевание развивается вторично, вслед за раздражающим дерматитом, который прогрессирует в простой хронический лишай в результате хронического механического раздражения от расчесов и трения.
Механическое раздражение способствует эпидермальной гиперплазии, которая, в свою очередь, ведет к повышению чувствительности, вызывающей еще большее механическое раздражение.
В анамнезе таких пациенток всегда имеется прогрессирующий зуд и/или жжение вульвы, которые могут временно уменьшаться после трения мочалкой или чем-то подобным. Этиологические факторы начального возникновения зуда часто неизвестны, но могут включать такие источники раздражения кожи, как стиральные порошки, смягчители тканей, парфюмерные гигиенические средства и другие красящие или ароматические вещества. Необходимо устанавливать потенциальные источники раздражения. Для разрыва порочного круга, описанного выше, необходимо, наряду с лечением, устранить действие всех хозяйственных или гигиенических раздражителей.
При клиническом обследовании на коже больших и малых половых губ и промежности часто обнаруживаются диффузно покрасневшие участки с отдельными гиперпластическими и/или гиперпигментированными бляшками красного или красновато-коричневого цвета. При этом можно также обнаружить отдельные участки линейной гиперплазии, которые являются проявлениями выраженного гиперкератоза эпидермиса. В случаях таких характерных изменений выполнение биопсий обычно не требуется.
Эмпирическое лечение включает применение противозудных препаратов, таких как бенадрил (дифенгидрамина гидрохлорид) или атаракс (гидроксизина гидрохлорид), подавляющих непроизвольные расчесывания в ночное время, во время сна. Одновременно используются стероидные мази, наносимые на наружные половые органы, что обычно приносит облегчение. Могут быть использованы мази с гидрокортизоном (1 или 2%) или, при наличии значительных участков явного гиперкератоза, с триамцинолона ацетонидом (0.1%; кеналог) или бетаметазона валератом (0.1%; вализон). Если после 3 месяцев лечения не достигается значительного облегчения, необходимо выполнить диагностическую биопсию вульвы.
Хотя обычно плоский лишай является десквамативным поражением влагалища, иногда его очаги могут располагаться в области вульвы, на внутренних поверхностях малых половых губ и в зоне преддверия. У пациенток могут появиться участки белесоватых, напоминающих кружева, лент кератоза возле красноватых язвенных поражений, что характерно для данной болезни. В типичных случаях жалобы включают хроническое жжение и/или зуд вульвы и диспареунию введения, а также обильные выделения из влагалища. Возможно формирование бляшек и развитие атипичных гиперпластических изменений, поэтому для подтверждения диагноза у некоторых пациенток может понадобиться биопсия.
При плоском лишае биопсия демонстрирует отсутствие клеточной атипии в участках гиперплазии. При исследовании выделений из влагалища часто выявляется большое количество клеток острого воспаления (лейкоцитов) при отсутствии значительного количества бактерий. Наиболее часто диагноз ставится на основании типичных жалоб на жжение в области вульвы/влагалища и/или диспареунии введения, которые сочетаются с характерными данными осмотра и исследования свежих мазков, в которых обнаруживается большое количество лейкоцитов.
Лечение плоского лишая производится стероидными препаратами для местного применения, аналогичными описанным выше. У пациенток с выраженной степенью гиперкератоза может быть использован более сильный стероидный препарат, такой как флуоцинонид 0.05% (мазь лидекс) или триамцинолон ацетонид (0.5%; аристокорт). Длительность лечения часто меньше, чем при простом хроническом лишае, хотя плоский лишай может чаще рецидивировать.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Склероатрофический, красный плоский лишаи наружных половых органов у детей
Склероатрофический лишай - это хроническое атрофическое заболевание кожи характеризуется наличием мелких плоских папул красного или лилового оттенка диаметром в несколько миллиметров. Сливаясь между собой, папулы образуют морщинистые атрофичные бляшки. Очаг в промежности часто напоминает по виду часовое стекло или цифру «8». Пузырьки и пузыри могут распространяться по всем наружным половым органам и приводить к кровотечениям. Склероатрофический лишай часто обнаруживают у детей перед половым созреванием; 10-15 % всех его случаев развивается у детей.
Начало заболевания в большинстве случаев приходится на возраст до 7 лет. Самый молодой возраст — несколько недель. С началом менархе симптомы сглаживаются, однако заболевание в большинстве случаев продолжается. Течение его обычно приступообразное, четкой связи между менархе и улучшением либо разрешением симптоматики отметить не удается. Иногда лишай приводит к атрофии малых половых губ, фимозу клитора и контрактуре входа во влагалище.
Этиология. Причина склероатрофического лишая неизвестна; полагают, что патогенез связан с аутоиммунными механизмами. Существует четкая связь заболевания с некоторыми типами HLA. Доказан семейный характер склероатрофического лишая; иногда он сочетается с ограниченной склеродермией или боррелиозом. Одна из возможных причин склероатрофического лишая — дефицит 5а-редуктазы. У 75 % больных по данным иммунофлюоресцентной микроскопии биоптатов и очагов поражения обнаруживают отложения фибрина, С3-компонента комплемента и IgM.

Лечение симптоматическое; назначают местно смягчающие средства и кортикостероиды. Последние относят к препаратам первого ряда как у детей, так и взрослых. На первом этапе используют 1-2 нед крем с гидрокортизоном. При отсутствии эффекта назначают короткие курсы 0,05% мази с бетаметазона дипропионатом или клотримазолом. Это лечение вызывает минимальный побочный эффект. После снижения симптоматики возможно местное применение более слабых кортикостероидов. Предложены также препараты эстрогенов и андрогенов для местного применения, но они могут приводить к влагалищным выделениям, увеличению клитора и молочных желез.
При вторичной инфекции назначают антибиотикотерапию. У некоторых больных развивается феномен Кебнера — механическая травма кожи в результате ее растирания или расчесывания; в подобных случаях следует избегать ношения тесной одежды и дополнительной травматизации половых органов. В качестве одного из методов лечения предложена лазерная вапоризация.
Красный плоский лишай. Красный плоский лишай часто поражает слизистую оболочку полости рта и подкожные структуры, поражение вульвы сопровождается появлением фиолетовых плоских везикул, напоминающих лейкоплакию. В полости рта возникают мелкие белые папулы в виде крупного рисунка (преимущественно, на слизистой оболочке щек). Поражение вызывает выраженный зуд и приводит к расчесам и мацерации; в тяжелых случаях образуются эрозии и даже язвы. Для подтверждения диагноза требуется биопсия. Распространены обострения заболевания или рецидивы.
Лечение включает кортикостероиды (применяют местно либо вводят непосредственно в очаг поражения), а при выраженном зуде — антигистаминные препараты. При длительном течении гипертрофического красного плоского лишая возможно развитие плоскоклеточного рака, поэтому больным требуется диспансерное наблюдение, а при изменении характера образований — биопсия.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

