Подкожно-жировая клетчатка при ожирении 3 степени
Обновлено: 01.05.2024
Нарушения подкожной жировой клетчатки. Трофические изменения ногтей и волос.
Атрофия жировой ткани может быть в той или иной степени генерализованной:
• Выраженная генерализованная атрофия жировой ткани, поражающая сначала область лица, особенно жировые подушечки Биша, а позднее распространяющаяся иногда на всю верхнюю половину тела, обозначается как прогрессирующая липодистрофия Морганьи—Барракера—Симонса. Голова пациента напоминает череп трупа, часть жировой ткани «опускается» в нижнюю половину тела. Наряду с приобретенной встречается и врожденная форма этого синдрома, при которой подкожная жировая ткань отсутствует с самого рождения.
• Выраженное уменьшение объема подкожной жировой клетчатки возможно в рамках прогерии (синдрома Вернера, см. выше).
• При психогенной анорексии наблюдается генерализованная атрофия подкожной жировой клетчатки,
• как и при синдроме Русселя у детей при опухоли промежуточного мозга
• или в рамках тяжелого соматического заболевания, вызывающего кахексию.
Локальная атрофия подкожной жировой клетчатки наблюдается:
• При локальных формах липолистрофии, описанных как семейная частичная липодистрофия, липодистрофия лица или конечностей.
• Вследствие подкожных инъекций инсулина (липодистрофия).
• При хроническом местном сдавлении, например, у прачек (липоатрофия в форме полукруга), которые прижимаются бедром к краю стиральной доски.
• Сопровождают изменения кожи при склеродермии и лепре.

Локальное увеличение объема подкожной жировой клетчатки наблюдается прежде всего:
• Симметричное в области затылка — при синдроме Маделунга.
• Множественное, с беспорядочным распределением
- чаще всего в отсутствие болевых ощущений — при множественной липоме (необходим дифференциальный диагноз с нейрофибромами при нейрофиброматозе Реклингхаузена, см. выше);
- сопровождается болью при болезненном ожирении Деркума.
Кальцификаты в подкожной жировой клетчатке выявляются:
• При универсальном подфасциальном кальцинозе в области мышц, прежде всего у молодых девушек в связи с миопатией.
• При склеродермии.
Трофические изменения ногтей
Генерализованные изменения ногтей наблюдаются:
• Чаще всего не имеют значения для невролога и встречаются в рамках кожных заболеваний, например, при микозах, псориазе и т.п.
• В практике невролога:
- белые полоски Миса, которые образуются в области ногтевой выемки при отравлениях (например, мышьяком или таллием), часто сопровождаются выпадением волос и полиневропатией и распространяются к верхушке ногтя в течение 6 месяцев.
Локальные изменения ногтей нередко наблюдаются в рамках неврологических заболеваний:
• При поражениях отдельных периферических нервов в виде:
- замедленного роста и изменения формы ногтей, которые становятся более выпуклыми и ломкими;
- или обнажения ногтевого ложа, симптома Альфельда.
• Гломусная опухоль болезненна при прикосновении и выглядит как голубоватое блестящее пятно под ногтем.
Трофические изменения волос
Нарушения роста и состояния волос редко имеют значение для неврологического диагноза. Локализованное выпадение волос наблюдается, например:
• при невропатии тройничного нерва;
• но значительно чаще — в форме гнездной алопеции — в рамках дерматологического заболевания, обусловленного иммунными факторами.
Генерализованные изменения волос характерны:
• Для патологически ранней седины, например:
- при прогерии или
- после тяжелого менингита.
• Изменение качества волос наблюдается при некоторых важных для невролога состояниях недостаточности ферментов и при нарушениях обмена вешеств у детей (нейротрихоз).
Повышенное оволосение:
• Локализованное — характерно для пигментно-волосяного невуса.
• Генерализованное — наблюдается, например:
- при врожденном гипертрихозе;
- при применении некоторых препаратов, например тестостерона или кортизона;
- при синдроме поликистоза яичников.
Приступообразные эпизоды генерализованных пилорических реакций и появления «гусиной кожи», сопровождаемые парестезиями во всем теле, описаны в качестве начального симптома височного припадка.
- Вернуться в оглавление раздела "Неврология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Ожирение — увеличение массы тела за счет избыточного образования жира и его отложения в организме внутри (висцеральный) или снаружи (подкожный жир). Это хронический процесс, при котором нарушаются все виды обмена, что чревато развитием серьезных патологий: болезней сердца, инсульта, сахарного диабета, риска внезапной сердечной смерти и т. п.
Ожирение считается одной из самых важных медико-социальных проблем в мире. В России проблема избыточной массы тела касается 59,2% человек, а ожирением страдает 24,1% населения.
Классификация степеней ожирения
Одной из самых простых и доступных считается классификация ожирения по степеням. Для этого рассчитывается ИМТ (индекс массы тела) человека. Сделать это нетрудно: вес человека нужно разделить на квадрат роста (в метрах), полученное значение и будет ИМТ.
Например: вес человека — 100 кг, рост 1,6 м. Квадрат роста — 2,56. Отсюда ИМТ: 100/2,56=39,06. При ИМТ выше 30 речь идет об ожирении:
- 1 степень: ИМТ 30-34,9.
- 2 степень: ИМТ в границах 35-39,9.
- 3 степень: ИМТ 40-44,9.
- 4 степень: ИМТ более 45.
В приведенном выше примере можно диагностировать ожирение второй степени.
Причины ожирения второй степени
Причины развития ожирения 2 степени можно условно поделить на группы:
- патологические — развивавшиеся в результате какого-то заболевания и/или его лечения;
- связанные с нарушениями образа жизни.
На практике эти причины разделить трудно: иногда лишний вес провоцирует появление гормональных патологий, иногда несложное заболевание вызывает накопление жира в организме, тогда как человек питается правильно и занимается физкультурой.
Среди причин, из-за которых развивается ожирение второй степени, чаще называют:
- переедание;
- недостаток физической активности;
- регулярные нарушения режима питания (слишком частые перекусы или, наоборот, длительные периоды без еды);
- избыток соленой, сладкой, жирной пищи;
- нехватка полезных пищевых компонентов: клетчатки, растительных волокон, витаминов, минералов;
- психологические причины, в т. ч. компульсивное переедание, булимия;
- наследственная предрасположенность;
- возрастной фактор (после 45 лет метаболизм замедляется);
- негативное влияние экологии.
К ожирению 2 степени могут привести нарушения в работе органов и систем:
- гормонально-эндокринные болезни (надпочечников, гипоталамо-гипофизарной системы, щитовидной железы, поджелудочной железы, системы выработки нейромедиаторов и др.);
- опухоли, заболевания сердца, почек, желудочно-кишечной системы;
- инсулинорезистентность;
- СПКЯ — синдром поликистозных яичников, одна из причин ожирения второй степени у женщин;
- прием некоторых лекарств (системных гормонов, нейролептиков, оральных противозачаточных).
Симптоматика ожирения 2 степени
Ожирение 2 степени — это серьезная патология, которая несет серьезные эстетические изменения тела, влияющие также на психическое состояние пациента:
- дисгармоничный внешний вид;
- появление «второго подбородка», «вдовьего горбика» (холки), «фартука» — отвисания передней стенки живота;
- пастозность (рыхлость) кожи.
Из патологических проявлений могут быть:
- одышка, быстрое утомление при средней или небольшой физической нагрузке;
- тахикардия — учащенное сердцебиение;
- повышение артериального давления, начальные степени гипертонической болезни;
- ГЭРБ — гастроэзофагеальная рефлюксная болезнь, заброс кислого содержимого желудка в пищевод, изжога, боли в верхней части желудка;
- астмоподобные нарушения дыхания;
- ночное апноэ — остановка дыхания во сне;
- хроническая усталость, недосып;
- боли в ногах (колени, лодыжки);
- отеки;
- эндокринные нарушения;
- высокий уровень «плохого» холестерина в крови;
- сексуальные расстройства;
- психологические проблемы.
Лечение ожирения 2 степени
Лечит ожирение 2 степени эндокринолог или диетолог. Но, как правило, требуется также консультация и сопровождение врачей других специальностей, в том числе — бариатрического хирурга.
Общая схема диагностики ожирения второй степени включает:
- Обследование у эндокринолога, невролога, диетолога, кардиолога.
- Анализы: клинический анализ крови и мочи, биохимия крови с показателями печеночных ферментов, липидный профиль, на анемию, уровень витаминов, глюкозу крови натощак и после еды, анализы гормонов щитовидной железы (ТТГ, Т4, Т3).
- Инструментальные обследования: ЭКГ, УЗИ органов малого таза, желудка, гастроскопия, колоноскопия, рентген черепа (турецкого седла), по показаниям — другие исследования.
- Ожирение 2 степени у женщин также требует оценки гормонального профиля (ЛСНГ, ФСГ, пролактин, тестостерон и др.).
По результатам обследования подбирается индивидуальная схема лечения ожирения второй степени, которая может включать:
- Немедикаментозное лечение.
- Питание — при ожирении второй степени может быть назначена диета №8 по Певзнеру или ее вариации. Контролируется объем и частота приема пищи, исключаются продукты с высоким гликемическим индексом, жирные, соленые, стимулирующие аппетит, сладости, выпечка, мучные и крахмалистые изделия и продукты, в том числе макароны, рис, многие крупы.
- Обязательным является питьевой режим, когда перед каждым приемом пищи выпивается около 200 мл воды, желательно холодной. Это помогает «занять» объем желудка и обмануть рецепторы голода.
- Постепенно наращивается физическая активность. При 2 степени ожирения необходимо не менее 250-300 мин. интенсивной физической активности в неделю. При этом интенсивной считается нагрузка, при которой через 30 минут занятий ощущается усталость. Рекомендованы: ходьба, плавание, упражнения с гантелями, скандинавская ходьба, езда на велосипеде.
- Проводится психотерапия, поведенческая терапия.
- Косметологические методы коррекции массы жировой ткани — абдоминопластика, липосакция. Эти методы положительно влияют на пациентов психологически, поддерживают волю к лечению.
- Медикаментозное лечение ожирения 2 степени. Могут быть использованы препараты, подавляющие аппетит, снижающие всасывание жиров, усиливающие действие гормона сытости, контролирующие центр насыщения и другие. Их назначение ведется только в индивидуальном порядке, со строгим учетом показаний и противопоказаний.
- При неэффективности перечисленных методов рекомендуется хирургическое лечение ожирения. Бариатрическая хирургия считается самым эффективным методом снижения веса у пациентов с некорректируемым ожирением и ИМТ выше 35.
Получить профессиональную консультацию вы можете у специалистов ФНКЦ ФМБА. Запишитесь на прием к врачу в удобное для вас время по телефону или через форму на сайте.
Жировые отложения – локальные скопления подкожного жира, нарушающие пропорции лица и тела. Локальные жировые отложения могут быть выражены в различных анатомических зонах (субментальной области, на животе, талии, бедрах, ягодицах и др.), приводят к изменению объемов и контуров различных частей тела и нарушению общих пропорций фигуры. С целью оценки количества жировой ткани проводится измерение росто-весовых показателей и объемов тела, вычисление ИМТ, биоимпедансометрия. Для коррекции жировых отложений в косметологии используются инъекционные (мезотерапия), аппаратные (кавитация, LPG, криолиполиз, электролиполиз), хирургические (липосакция) и другие методы воздействия (массаж, обертывания).
Общие сведения
Локальные жировые отложения («жировые ловушки») – избыточное развитие жировой ткани в определенных областях тела. По статистике, не менее 46% женщин и около 32% мужчин страдают проблемой лишнего веса и жировых отложений на теле. К так называемым «проблемным» зонам у женщин относятся: второй подбородок, внутренняя поверхность плеч, нижняя часть живота, талия, наружная и внутренняя поверхность бедер, ягодицы, область над коленями и др. Именно здесь быстрее и чаще всего скапливаются излишки подкожного жира. Жировые отложения являются распространенной проблемой многих женщин, особенно вступивших в пору «бальзаковского» возраста. В арсенале современной косметологии и пластической хирургии имеется целый спектр проверенных неинвазивных и хирургических способов коррекции фигуры; ежегодно в индустрии красоты появляются новые эффективные методики борьбы с проблемой жировых отложений.

Причины жировых отложений
В основе появления жировых отложений лежит дисбаланс процессов липогенеза (образования жировой ткани) и липолиза (расщепления жиров) в организме. Регуляция липогенеза происходит при участии инсулина, простагландинов, вазопрессина; регуляция липолиза – при участии АКТГ, СТГ, катехоламинов, половых гормонов, липотропинов. При нарушении равновесия этих двух процессов в сторону преобладания липогенеза избыточное количество жира накапливается в жировых клетках (адипоцитах), приводя к их гипертрофии. В свою очередь, увеличение размеров адипоцитов сопровождается компрессией кровеносных и лимфатических сосудов, задержкой жидкости в тканях и дегенерацией коллагеновых волокон. Внешним отражением сложных метаболических изменений в организме становятся локальные жировые отложения и феномен «апельсиновой корки» - целлюлит.
В первую очередь, нарушению равновесия процессов липогенеза и липолиза способствует нерациональное питание: избыток углеводов и жиров в рационе; редкий, но обильный прием пищи; систематическое переедание; привычка перекусывать между основными приемами пищи; еда на ночь. Если неправильное пищевое поведение сопровождается недостатком движения и малой физической активностью, то процесс появления жировых отложений ускоряется в несколько раз. Локальное отложение подкожного жира в определенных местах тесно связано с гормональными процессами, происходящими в организме в период полового созревания, беременности, климакса, а также применением гормональных препаратов (кортикостероидов, инсулина, оральных контрацептивов).
Кроме этого, места, в которых формируются жировые отложения, предопределены генетически, т. е. особенности своей фигуры в большинстве случаев мы наследуем от родителей. Поэтому при определенных условиях (погрешностях питания, гиподинамии, гормональных изменения) эти «проблемные» области начинают увеличиваться в объеме первыми.
Виды жировых отложений
Основная функция жировой ткани в организме заключается в поддержании энергетического баланса. В зависимости от расположения и особенностей метаболизма различают 3 вида жировой ткани:
- подкожную жировую клетчатку
- субфасциальный (глубокий) слой
- висцеральный (внутренний) жир, преимущественно расположенный вокруг органов брюшной полости.
Выраженность и соотношение различных видов жировой ткани зависят от наследственности, возраста, пола, интенсивности обмена веществ и других факторов и в значительной мере предопределяют очертания фигуры индивида. Подкожная жировая клетчатка в той или иной степени развита во всех анатомических областях и придает плавность контурам лица и тела. В большинстве случаев подкожный жир относительно легко уменьшаются при увеличении энергозатрат и снижении энергетической ценности пищевого рациона. Подфасциальные жировые отложения выражены в определенных зонах (на животе, талии, бедрах, ягодицах и пр.) и определяют индивидуальные особенности фигуры. Глубокий жир практически не поддается расщеплению с помощью диеты и физических упражнений.
По распространенности выделяют локальную и общую (генерализованную) форму жировых отложений. В свою очередь, локальная форма подразделяется на 3 типа:
- Отграниченный тип. Жировые отложения имеют четкие границы и обусловлены гипертрофией адипоцитов субфасциального или поверхностного слоя жировой ткани.
- Диффузно-локальный тип. Обусловлен увеличением объема подкожно-жировой клетчатки в определенной анатомической зоне. Этот участок тела приобретает нечеткие очертания, плавно переходящие в соседнюю область тела с нормально развитым жировым слоем. Диффузно-локальные жировые отложения встречаются на передней поверхности бедер, верхнем отделе живота, на голенях и т. д.
- Мелкобугристые контурные нарушения (мелкобугристая липодистрофия, целлюлит). Характеризуется гипертрофией адипоцитов подкожного слоя с выбуханием жировой ткани и формированием неровного контура поверхности дермы в виде мелких бугорков и впадин («апельсиновая корка»).
Локальные формы жировых отложений отличаются устойчивостью формы и объема, которые нередко сохраняются даже при выраженном снижении веса. Генерализованная форма жировых отложений (ожирение) детально рассмотрена в соответствующем обзоре.
Подготовка к коррекции жировых отложений
Непосредственно на приеме у дерматокосметолога проводится измерение общих параметров (роста, веса, АД) и объемов тела, расчет индекса массы тела, биоимпедансометрия. Получить индивидуальные рекомендации по питанию поможет консультация диетолога. В подборе и назначении процедур для коррекции жировых отложений также могут участвовать физиотерапевт, специалист по массажу, талассотерапевт и др.
Методы коррекции жировых отложений
Комплексный подход к коррекции локальных жировых отложений направлен на усиление процессов липолиза, выведение продуктов расщепления жиров из организма, а также лифтинг кожи в местах исчезновения «жировых ловушек». Все методы устранения жировых отложений, используемые в косметологии, можно поделить на аппаратные (использующие физические факторы), инъекционные (использующие жидкие фармакологические формы), косметические (использующие кремы, гели, природные факторы), хирургические и массажные техники.
Традиционным методом устранения различных дефектов тела служит мезотерапия, основанная на внутридермальном или подкожном введении специальных коктейлей, обладающих липолитическим, лимфодренажным, биостимулирующим, вазоактивным, антиоксидантным, лифтинговым действием. Обычно курс коррекции жировых отложений с помощью мезотерапии состоит из 7-10 сеансов. Одним из вариантов липолитической терапии является мезодиссолюция (мезотерапевтическая липосакция) - введение в гиподерму особых гипоосмолярных коктейлей.
К числу новейших инъекционных методик, эффективных в отношении устранения локальных жировых отложений, относится интралипотерапия, основанная на введении глубоко в жировую ткань препарата Aqualyx, обладающего доказанным липолитическим действием. Также в программах коррекции фигуры широко используются уже ставшие традиционными карбокситерапия и озонотерапия.
Наряду с инъекционными процедурами, с целью коррекции локальных жировых отложений обычно применяются аппаратные методики: кавитация, электролиполиз, термолифтинг, ударно-волновая терапия, криолиполиз, криосауна, низкоинтенсивное чрезкожное лазерное излучение и др. Лежащие в основе данных методов физические факторы (ультразвук, электрическая или световая энергия, радиоволны, холод и др.) позволяют осуществлять глубокое контролируемое воздействие на субфасциальные жировые отложения и разрушать их.
Устранение жировых отложений немыслимо без различных техник ручного и аппаратного массажа, талассотерапии, гидротерапии. В программах моделирования контуров тела применяются антицеллюлитный, медовый, лимфодренажный, баночный, вакуумно-роликовый массаж, вибромассаж и др. Массажные процедуры улучшают циркуляцию крови, усиливают лимфодренаж, активизируют липолиз, повышают эластичность кожи. Процедуры обертываний являются не только комфортными и приятными для пациентов, но также эффективны в борьбе с целлюлитом, жировыми отложениями, дряблой кожей. Чаще всего с этой целью используются грязевые, водорослевые, шоколадные, термоактивные, холодные обертывания. Помимо этого, составляющими комплексной коррекции тела могут являться гидромассаж, душ Шарко, инфракрасная сауна, акупунктура, прессотерапия, миостимуляция и др.
Наиболее радикальные способы избавления от лишних жировых отложений предлагает эстетическая хирургия. В пластической хирургии разработаны и используются различные способы липосакции: тумесцентная, ультразвуковая, вибрационная, высокочастотная, водоструйная, лазерная и др. Наибольшей популярностью среди пациентов с локальными отложениями жира пользуются процедуры липосакции щек, подбородка, рук, живота, бедер, ягодиц. Липосакция передней брюшной стенки часто сочетается с абдоминопластикой.
Всегда нужно помнить, что эффект от устранения избыточных жировых отложений косметологическими или хирургическими методами не является перманентным. После достижения желаемых результатов необходимо поддерживать физическую форму с помощью регулярных занятий спортом и рационального питания. В противном случае жировые отложения могут вернуться снова, а избавиться от них будет гораздо сложнее.
Что такое ожирение? Причины возникновения, диагностику и методы лечения разберем в статье доктора Белодедова А. С., диетолога со стажем в 8 лет.
Над статьей доктора Белодедова А. С. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Ожирение — это хроническое заболевание, которое характеризуется патологическим увеличением массы тела за счет жировой ткани.
Распространённость
Согласно данным ВОЗ, в 2009 г. в мире около 2,1 миллиарда человек имели избыточную массу тела или ожирение, при этом в России среди людей с таким диагнозом 51,7% женщин и 46,5% мужчин. К 2016 году это показатель вырос и уже составляет 57% (а это более 82 млн человек!).
По данным 2017 г., у каждого второго взрослого и каждого шестого ребенка есть избыточный вес или ожирение. По уровню ожирения лидируют США — 38,2% населения имеют этот диагноз; ниже всех этот показатель в Японии — 3,7 %. Согласно проведенному исследованию, женщины с более низким уровнем образования в 2-3 раза чаще страдают ожирением по сравнению с более образованными представительницами слабого пола. [1]
Причины ожирения у взрослых
По этиологии различают:
- алиментарно-конституциональное (первичное) составляет 90-95 % всех случаев, является следствием образа жизни — снижения физической активности, потребления жирной высококалорийной пищи, продуктов с высоким содержанием сахара и рафинированных углеводов.
- эндокринное ожирение (вторичное) — его причиной может стать эндокринная патология (снижение функции щитовидной железы, гипогонадизм, синдром «пустого» турецкого седла, опухоли гипофиза, синдром Кушинга и др.), генетические дефекты структур регуляции жирового обмена, психические заболевания. В патогенезе вторичного ожирения образ жизни также играет существенную роль. [2] К этой же группе относится гипоталамическое ожирение, связанное с наличием и лечением опухолей гипоталамуса.
Причины ожирения у детей
Ожирение у детей развивается при генетической предрасположенности в сочетании с перинатальными, экологическими, психосоциальными и диетическими факторами. Однако основная причина ожирения заключается в том, что ребёнок потребляет больше калорий, чем затрачивает энергии. Подробнее о причинах, симптомах, диагностике и лечении можно прочитать в отдельной статье.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы ожирения
Основная жалоба пациентов – на лишний вес.
Среди других жалоб: [3]
- одышка при физической нагрузке;
- повышение артериального давления;
- сухость во рту;
- нарушение менструального цикла у женщин;
- громкий храп во сне;
- повышенная дневная сонливость;
- боли в суставах;
- снижение потенции у мужчин и др.
Патогенез ожирения
- Наследственные факторы (25-70%);
- Избыточное употребление жирной и высококалорийной пищи, сахара, рафинированных углеводов, алкоголя, преимущественно в вечернее время;
- Нарушение пищевого поведения, которое определяется семейными и национальными стереотипами питания. Психическая активность и пищевые привычки тесно взаимосвязаны, поэтому существует предположение, что одной из причин ожирения является нарушение обмена серотонина и рецепции эндорфинов. Таким образом, пища (особенно углеводистая) — это своего рода «допинг», поэтому можно провести параллель между ожирением (по типу психологической зависимости) и наркоманией или алкоголизмом. Воспринимая прием пищи как средство успокоения в стрессовых ситуациях, многие люди демонстрируют гиперфагическую реакцию на стресс.
- Низкая физическая активность. В результате сидячего образа жизни, отсутствия регулярных физических нагрузок (особенно аэробных — ходьба пешком в умеренном темпе 30–40 минут 3–4 раза в неделю, бег, езда на велосипеде, плаванье и т. п.) у организма снижаются энергозатраты, и в сочетании с высококалорийной диетой всё это способствует набору лишнего веса;
- Инсулинорезистенность играет важнейшую роль в развитии ожирения и метаболического синдрома, являясь причиной ожирения и сахарного диабета 2 типа. Инсулин — гормон, который обеспечивает нормальное протекание метаболизма и поддержку энергетического баланса за счет ингибирования образования глюкозы печенью и усиления поглощения ее мышечной и жировой тканью.
Классификация и стадии развития ожирения
Что такое избыточный вес
Термин "избыточный вес" означает, что масса тела превышает ту, которая считается нормальной для определённого роста и возраста.
Сегодня используется принятая ВОЗ классификация, которая рассчитывается согласно Индексу Массы Тела (ИМТ) (вес в кг/рост м 2 ). Согласно этой классификации, нормальной массе тела соответствует ИМТ 18,5–24,9; избыточной — ИМТ 25–29,9; ожирению 1 степени соответствует ИМТ 30-34,9; ожирению 2 степени соответствует ИМТ 35-39,9; ожирение 3 степени (морбидное) – при ИМТ выше 40 .
Индекс массы тела (ИМТ):

Однако у этой классификации есть существенный недостаток — высокий % жира в организме бывает даже при нормальной массе тела («ожирение при нормальной массе тела»), и наоборот — спортсмен с хорошо развитой мышечной массой может иметь ИМТ, соответствующий 1 степени ожирения, хотя само собой, никакого ожирения у него нет. Поэтому для определения % жира в организме, а также воды и мышечной массы сегодня в медицине широко применяется метод биоимпедансного анализа состава тела. В норме нормальный процент жировой массы у мужчин — 10–20%, у женщин — 18–28%. [5]
Различают 2 основных типа жироотложения — андроидное (по типу «яблока», как правило, наблюдается у мужчин — отложение жира преимущественно в области верхней части живота) и гиноидное (по типу «груши», наблюдается у женщин — отложение жира в области бедер и нижней части живота). Отложение жира по типу «яблока» менее благоприятно, так как при этом типе ожирения чаще наблюдается висцеральное ожирение (жировые отложения вокруг внутренних органов), что способствует повышению риска возникновения сопутствующих заболеваний. Признаком висцерального ожирения считается объем талии больше 80 см у женщин и более 94 см у мужчин. Также соотношение объема талии к объему бедер в норме должно быть не более 1,0 у мужчин и 0,85 у женщин.
С недавних пор используется термин «саркопеническое ожирение» — его сопровождает потеря мышечной массы и мышечной силы; зачастую его можно встретить у людей пожилого возраста. Потеря мышечной массы в сочетании с ожирением чревата развитием сахарного диабета 2 типа, сердечно-сосудистых заболеваний, снижением качества жизни пациента и инвалидизацией. [6]
Виды ожирения по происхождению:
- -простое (алиментарное, конституционально-экзогенное, идиопатическое) — ожирение, связанное
- с избыточным поступлением калорий в условиях гиподинамии и наследственной
- предрасположенности;
- -гипоталамическое — ожирение, связанное с наличием и лечением опухолей
- гипоталамуса и ствола мозга, лучевой терапией опухолей головного мозга и
- гемобластозов, травмой черепа или инсультом;
- -ожирение при нейроэндокринных заболеваниях (гиперкортицизме, гипотиреозе и
- др.);
- -ожирение ятрогенное (вызванное длительным приемом глюкокортикоидов,
- антидепрессантов и других препаратов);
- -моногенное ожирение — вследствие мутаций генов лептина, рецептора лептина,
- рецепторов меланокортинов 3-го и 4-го типа, проопиомеланокортина,
- проконвертазы 1-го типа, рецептора нейротрофического фактора — тропомиозин-
- связанной киназы B);
- -синдромальное ожирение (при хромосомных нарушениях, заболеваний
- вследствие геномного импринтинга, других генетических синдромах — Прадера—
- Вилли, хрупкой X-хромосомы, Альстрема, Кохена, Дауна, при
- псевдогипопаратиреозе и др.
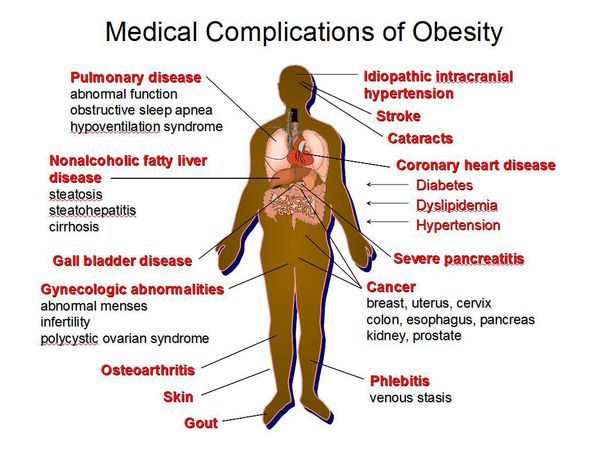
Осложнения ожирения
Ожирение является одним из существенных факторов, которые способствуют развитию метаболического синдрома. Его признаки:
- висцеральное ожирение;
- нарушения углеводного и липидного обмена;
- артериальная гипертензия.
Метаболический синдром часто сопровождается:
- сердечно-сосудистыми заболеваниями;
- сахарным диабетом;
- неалкогольной жировой болезнью печени (НАЖБП);
- желчнокаменной болезнью;
- синдромом поликистозных яичников;
- синдромом обструктивного апноэ сна;
- заболеваниями суставов (остеоартроз, подагра);
- повышением риска развития онкологических заболеваний (например, исследования выявили связь метаболического синдрома и инсулинорезистентности с раком предстательной железы). [7][8]
Неалкогольная Жировая Болезнь Печени (НЖБП) — одно из наиболее распространенных заболеваний печени, тесно ассоциированное с инсулинорезистентностью и метаболическим синдромом. [9] Именно у лиц с метаболическим синдромом отмечается максимальный риск развития НЖБП. По данным различных исследований, частота НЖБП у больных сахарным диабетом 2 типа и ожирением составляет от 70 до 100%. Инсулинорезистентность приводит к тому, что в печени накапливаются триглицериды и формируется жировой гепатоз, который (при отсутствии лечения) постепенно прогрессирует в фиброз, а затем и в цирроз печени. [10] На стадии стеатоза заболевание протекает бессимптомно, на стадии стеатогепатита наблюдается повышение печеночных ферментов. Стеатоз и фиброз являются обратимыми стадиями заболевания печени, поэтому крайне важно выявлять заболевание на ранней стадии, с целью предотвращения развития необратимого состояния — цирроза печени.
У пациентов с ожирением нередко наблюдается синдром обструктивного апноэ сна (СОАС) — заболевание, при котором происходит частичное или полное спадение дыхательных путей во сне. Характеризуется громким храпом во сне, эпизодами остановки дыхания во сне, выраженной дневной сонливостью. Данное состояние нарушает процесс сна, приводит к появлению усталости, выраженной дневной сонливости, проблемам с памятью, снижению работоспособности (засыпание на рабочем месте), повышает риск сердечно-сосудистых осложнений, а также ввиду низкого насыщения крови кислородом замедляет обмен веществ и мешает снизить вес пациенту с ожирением. Скрининговый метод диагностики СОАС — ночная пульсоксиметрия (неинвазивный метод измерения % насыщения крови кислородом). При наличии значительного снижения сатурации крови кислородом по данным пульсоксиметрии показано проведение полисомнографии. [11] С помощью этого метода осуществляется непрерывная регистрация различных физиологических сигналов тела человека: электрическая активность мозга, деятельность сердца, характер дыхания (наличие или отсутствие эпизодов остановки дыхания), степень насыщения крови кислородом.
Диагностика ожирения
К какому врачу обратиться
Лечением ожирения занимается врач-диетолог — специалист, окончивший медицинский вуз и получивший дополнительное образование по диетологии.
Диагностика ожирения основывается на подсчете ИМТ для определения степени выраженности ожирения. Кроме того, рекомендуется проводить биоимпедансный анализ состава тела, чтобы исключить ожирение при нормальной массе тела и саркопеническое ожирение. Далее нужно исключить вторичные формы ожирения и выявить ассоциированные с ожирением заболевания (синдром обструктивного апноэ сна, сахарный диабет, неалкогольная жировая болезнь печени и др.).
Комплексное обследование при ожирении должно включать:
- антропометрию;
- исследование состава тела;
- измерение артериального давления;
- ЭКГ;
- УЗИ органов брюшной полости;
- исследование крови на глюкозу, липидный спектр (холестерин, ЛПВП, ЛПНП, триглицериды), печеночные показатели (АЛТ, АСТ, билирубин, ЩФ);
- другие исследования — анализ мочевой кислоты, проведение глюкозотолерантного теста, скрининг на СОАС (ночная пульсоксиметрия).
Анализ композиции тела
Состояние, когда при нормальном ИМТ снижается мышечная масса и увеличивается жировая, называют саркопеническим ожирением. Выявить такое состояние позволяет биоимпедансометрия — определение состава, или композиции тела. Методика основана на различной электропроводности тканей организма: жировая ткань хуже проводит импульсы электрического тока, чем вода, мышцы и органы.
Лечение ожирения
Диета
Лечение должно быть направлено в основном на коррекцию питания:
- питание с физиологической квотой белка и повышенным содержанием пищевых волокон;
- исключение легкоусваиваемых углеводов;
- ограничение общих углеводов и животного жира;
- обогащение рациона омега-3 жирными кислотами.
Физическая активность
При ожирении важно повысить физическую активность преимущественно за счет аэробных физических нагрузок. Рекомендовано проходить в умеренно-быстром темпе не менее 10 тысяч шагов в день.
Лекарственные препараты
Для лечения ожирения применяют:
-
— препарат с двойным действием: он ускоряет насыщение, снижая количество потребляемой пищи, и увеличивает энергозатраты организма, что в совокупности приводит к отрицательному балансу энергии. Имеет много побочных эффектов и противопоказаний (например, артериальная гипертензия). — усиливает чувство наполнения желудка и насыщения, одновременно ослабляя ощущение голода и уменьшая объём принимаемой пищи. Позитивно влияет на гликемический профиль и улучшает углеводный обмен. — препарат периферического действия, оказывающий терапевтический эффект в пределах ЖКТ. Препятствует расщеплению и последующему всасыванию жиров, поступающих с пищей, создавая тем самым дефицит энергии, что приводит к снижению массы тела. Независимо от степени снижения веса, снижает уровень холестерина в крови. Разрешён для лечения ожирения у детей.
Поведенческие вмешательства
Если имеются нарушения пищевого поведения, для эффективного снижения веса важно ведение пациента совместно с психологом/психотерапевтом. И только если консервативное лечение ожирения оказалось неэффективным, а также при тяжелой степени ожирения пациенту показана бариатрическая хирургия.
Хирургическое лечение
Виды операций при ожирении:
- эндоскопическая установка внутрижелудочных баллонов.
- шунтирующие операции на тонкой кишке;
- операции, связанные с уменьшением объема желудочного резервуара;
- комбинированные вмешательства (желудочное, билиопанкреатическое шунтирование).
Уже создан внутрижелудочный баллон, не требующий хирургического вмешательства или эндоскопической установки. Баллон от компании Allurion сжат в небольшую капсулу, которая соединена с тонким катетером. После проглатывания баллон наполняется 550 мл жидкости через катетер, что создаёт ощущение сытости. Процедура длится 20 минут. Через четыре месяца баллон самостоятельно опорожняется через клапан, после чего выходит с калом. Метод протестировали более чем на 2 тыс. пациентов, они потеряли примерно 12 % веса [13] . В России такая процедура пока не доступна.
Лечение ожирения у пожилых пациентов
Важно сформировать здоровые привычки в питании и увеличить двигательную активность. Также следует нормализовать артериальное давление, уровень глюкозы и холестерина крови, уровень печеночных трансаминаз, предупредить развитие сердечно-сосудистых осложнений, сахарного диабета 2 типа и его осложнений, цирроза печени на фоне НЖБП.
Прогноз. Профилактика
Профилактика направлена на нормализацию образа жизни: регулярная физическая активность, ограничение в рационе продуктов, богатых насыщенными жирами и рафинированными углеводами (кондитерские и колбасные изделия, лапша быстрого приготовления, дешевые полуфабрикаты и пр.), употребление достаточного количества овощей и фруктов (не менее 400 г. в день), включение в рацион зерновых продуктов (круп, хлеба грубого помола, макарон из твердых сортов пшеницы), употребление в пищу достаточного количества белка (за счет нежирных сортов мяса и птицы, рыбы, морепродуктов, яиц, творога, молочных продуктов), соблюдение режима труда и отдыха.
Двойное бремя неполноценного питания: ожирение и истощение
Проблемы неполноценного питания и ожирения часто возникают одновременно. Это происходит, если люди питаются продуктами с высокой энергетической плотностью, повышенным содержанием жиров, соли и сахара. Такое питание, как правило, дешевле, но у него низкая пищевая ценность. В сочетании с невысоким уровнем физической активности оно приводит к распространению ожирения.
Чтобы уменьшить масштаб проблемы избыточного веса и ожирения обществу следует:
Ожирение — хроническое нарушение обмена веществ, которое может возникнуть у мужчин и женщин в любом возрасте. Под ожирением понимают увеличение массы тела за счет чрезмерного образования жира и отложения его в организме.
Сегодня ожирение — это не просто медицинская патология, но и одна из важных социальных проблем: по данным ВОЗ, 39% взрослых страдают от избыточного веса, а у 13% есть та или иная степень ожирения. Это заболевание существенно ухудшает качество жизни людей, снижает работоспособность и общую продолжительность жизни пациентов.
Степени ожирения
Существует несколько классификаций ожирения, но для бытового понимания удобнее всего распределение по степеням — то есть, насколько текущий вес человека отклонён от идеального. Под идеальным весом подразумевают соответствие ИМТ (индекс массы тела) показателям гармоничного сочетания роста и веса. Он рассчитывается по формуле:
ИМТ = вес / (рост в метрах) 2
Например: вес человека — 92 кг, рост 1,65 м. Квадрат роста — 2,7225. Отсюда ИМТ: 92/2,7225=33,8.
В зависимости от ИМТ дается оценка весу пациента:
- ИМТ менее 25 — вес в пределах нормальных значений;
- от 25 до 30 — есть небольшой избыток массы, предожирение;
- от 30 до 34,9 — первая степень ожирения;
- от 35 до 39,9 — вторая степень;
- от 40 до 44,9 — третья степень;
- свыше 45 — четвертая степень.
В приведенном выше примере имеется ожирение первой степени.
Причины ожирения первой степени
В основе ожирения первой степени лежит, как правило, снижение физической активности при сохранении прежнего рациона питания. Человек привык к определенной пище, она насыщает его. При этом по какой-то причине он стал меньше двигаться или уменьшилась скорость обменных процессов. Нутриенты (питательные вещества) поступают, как и ранее, а их расходование сократилось. В таком случае излишки начинают откладываться в организме в виде жира.
Нужно обязательно искать причину, по которой запустился процесс откладывания жира. При ожирении 1 степени это могут быть:
- переедание (алиментарное, то есть пищевое ожирение);
- нарушения гормональной системы (синдром Кушинга, болезнь Хашимото, заболевания щитовидной железы, гипоталамо-гипофизарной системы, нарушение деятельности поджелудочной железы и усвоения/выработки инсулина и т. п.);
- генетическая предрасположенность;
- нарушения и заболевания органов пищеварения;
- СПКЯ — синдром поликистозных яичников, частая причина и одновременно сопутствующее заболевание, которое провоцирует ожирение 1 степени у женщин;
- прием некоторых лекарств (например, контрацептивов, системных глюкокортикоидов);
- психогенное, компульсивное переедание;
- стрессы, недосып, чрезмерная сонливость.
Симптомы ожирения начальной стадии
Чаще всего ожирение 1 степени рассматривается как косметическая проблема. Каких-то выраженных патологических признаков пациент не отмечает или они проявляются при каких-то определенных условиях. Например:
- легкая одышка при поднятии по лестнице в умеренно интенсивном темпе, при беге, физических нагрузках;
- повышенная утомляемость;
- сонливость;
- умеренные психоэмоциональные нарушения — сниженное настроение, плохой аппетит (иногда сменяющийся буквально «волчьим»);
- эпизодическое появление нарушения питания или зацикленности на теме еды.
Ожирение первой степени может быть стабильным или прогрессирующим. Первое означает, что, повысившись по какой-то причине, вес более не растет, но и не снижается. Чаще всего это случается по каким-то болезненным причинам, но человек при этом поддерживает прежнюю физическую активность. Отложившийся жир остается, а новый не накапливается, потому что человек держит баланс между поступлением и расходованием питательных веществ.
Прогрессирующее ожирение постепенно (с разной скоростью у разных людей) переходит во 2-ую и последующие стадии.
Лечение ожирения 1 степени
Лечить ожирение 1 степени должен врач. Чтобы выявить причины заболевания, нужно не только оценить ИМТ, но и пройти обследование, в которое входят:
По результатам обследования эндокринолог или диетолог смогут оценить риск развития связанных с ожирением патологий — гипертонии, заболеваний сердца, суставов, жирового перерождения печени и т. д. Врач подберет адекватную схему лечения ожирения первой степени, которая состоит из нескольких взаимосвязанных процессов.
Немедикаментозное лечение ожирения 1 степени
- Индивидуальный подбор и коррекция диеты в соответствии с принципами здорового питания. Ограничить энергетически насыщенную пищу: жиры, сладости, выпечку, фастфуд, алкоголь. Средние цифры суточной калорийности при 1 степени ожирения — до 1500 ккал/сут. при ожирении первой степени у женщин, до 1800 ккал — для мужчин. Принимать пищу нужно часто, дробно, маленькими порциями (с кулак) каждые 3 часа. Нельзя есть позднее, чем за 3 часа до сна.
- Перед каждым приемом пищи рекомендуется выпивать 200 мл воды.
- Рекомендуется интенсивная физическая нагрузка — не менее 150 минут в неделю: плавание, ходьба, легкий бег, упражнения с гантелями, на тренажерах.
- Психотерапия, поведенческая терапия.
Медикаментозное лечение ожирения первой степени
- Назначается людям при ИМТ больше 30, если обследование не выявило риск развития сердечно-сосудистых заболеваний, сахарного диабета, дислипидемии.
- При ИМТ от 27 до 30 лекарства назначают при высоком риске развития перечисленных выше заболеваний.
Хирургическое лечение ожирения
- При ожирении 1 степени хирургическое лечение, как правило, не показано.
Использование методов быстрого похудения, рекламируемых различными «школами» и самоучками-нутрициологами, самостоятельная коррекция диеты чреваты усугублением проблемы. Появление быстрого результата не является показателем качественного избавления от лишнего веса. Чем резче человек худеет, тем быстрее снижается уровень лептина — гормона, регулирующего энергетические процессы и снижающего аппетит. Через некоторое время уровень лептина снова повысится, что может привести к перееданию и повторному набору массы тела.
Получить консультацию врача и пройти обследование вы можете у врача-диетолога и врача-бариатрического хирурга ФНКЦ ФМБА. Записаться на прием можно через специальную форму на сайте или по телефону.
Читайте также:

