На почках бородавки что это такое
Обновлено: 18.04.2024
Новообразование на почке – что это может быть? В почках могут образовываться доброкачественные и злокачественные опухоли. Доброкачественная опухоль характеризуется медленным ростом, отсутствием метастазов и рецидивов опухоли после её удаления. Заболевание часто протекает бессимптомно. Нефрологи Юсуповской больницы находят его во время обследования пациента, который обратился по поводу признаков заболеваний органов мочевыделительной системы. Благодаря оснащённости клиники терапии новейшей диагностической аппаратурой, использованию современных методов исследования нефрологи проводят быструю дифференциальную диагностику доброкачественной опухоли со злокачественным новообразованием почек.
Врачи индивидуально подходят к лечению доброкачественных опухолей почек. Вопрос необходимости выполнения оперативного вмешательства решается на заседании Экспертного Совета. В его работе принимают участие кандидаты и доктора медицинских наук, врачи высшей категории. Медицинский персонал внимательно относиться к пожеланиям пациентов и их родственников. Повара готовят диетические блюда из разрешённых продуктов. Их вкусовые качества не отличаются от домашней кухни.
Виды доброкачественных опухолей
Доброкачественные новообразования могут располагаться в паренхиме или лоханке почки. К доброкачественным паренхиматозным новообразованиям относятся:
- Липома;
- Аденома;
- Фиброма;
- Гемангиома;
- Миксома;
- Ангиомиолипома;
- Дермоид;
- Миома;
- Онкоцитома;
- Лимфангиома.
В лоханках локализуется ангиома, папиллома, лейомиома. Полипы в почках не произрастают. Нефрома почки – что это такое? Мультикистозная нефрома почки является солитарной мультилокулярной кистой. От почечной ткани опухоль разделена фиброзной капсулой. На разрезе состоит из огромного количества кист поперечником от нескольких миллиметров до 10 см, которые заполнены прозрачной жёлтой жидкостью.
Гемангиома почки – что это такое и какое лечение заболевания? Гемангиома почки представляет собой доброкачественное разрастание мелких кровеносных сосудов органа. Встречаются следующие рацемозную и кавернозную почечную гемангиому. При рацемозной гемангиоме кровеносные сосуды утолщаются, змеевидно расширяются и сплетаются, нередко образуя сосудистые полости. Кавернозная гемангиома почки образована сосудистыми кавернами-полостями, которые сообщаются между собой анастомозами. Врачи Юсуповской больницы наблюдают пациентов с гемангиомами почек, при наличии показаний выполняют органосохраняющие операции лапароскопическим путём.
Аденома почки представляет собой медленнорастущую опухоль. Размеры новообразования варьируют от нескольких миллиметров до трёх сантиметров. Имеет плотную структуру и чёткие границы. При больших аденомах почек урологи Юсуповской больницы выполняют оперативное вмешательство.
Дермоидная киста (дермоид) почки – врождённое кистозное образование. Опухоль содержит элементы эктодермы:
- Жир;
- Волосы;
- Зубы;
- Костные включения;
- Элементы эпидермиса.
Имеет округлую, зачастую неправильную форму. Практически всегда является одиночным образованием, крайне редко встречаются множественные дермоиды почки.
Какие симптомы при доброкачественной опухоли почки
Доброкачественные новообразования почек редко проявляются какими-либо симптомами. Преимущественно их обнаруживают случайно во время ультразвукового исследования. Выраженная клиническая картина развивается при наличии объёмных образований почек больших размерах. Заболевание проявляется следующими симптомами:
- Ноющей тупой болью в пояснице с одной стороны, которая часто отдаёт в бедро или пах;
- Нарушением оттока мочи;
- Артериальной гипертензией;
- Наличием крови в моче.
Опухоль правой почки проявляется болевым синдромом в правой поясничной области.
Иногда опухоль почки достигает таких размеров, что в поясничной области можно увидеть «бугорок». Подобные новообразования легко и безболезненно прощупываются пальцами. Они имеют мягко-эластичную консистенцию, ровную поверхность.
Диагностика доброкачественных опухолей почек
Диагностику заболеваний органов мочевыделительной системы в Юсуповской больнице проводят с помощью аппаратуры ведущих мировых производителей. Аппараты обладают высокой разрешающей способностью, благодаря чему врачи функциональной диагностики выявляют даже небольшую опухоль почки на ранних стадиях роста. Иногда выполняют проводится нефросцинтиграфию – исследование структуры и функции почки с предварительным введением в организм радиоактивного препарата. Для того чтобы исключить рак почки, врачи при подозрении на злокачественный характер объёмного образования назначают пациентам следующие исследования:
- Магнитно-резонансную томографию с контрастированием;
- Кавографию;
- Аортографию;
- Селективную почечную артериографию;
- Пункционную биопсию.
Общее и биохимическое исследование крови, анализ мочи, функциональные пробы позволяют установить нарушения функции почек.
Лечение доброкачественных опухолей почек
Нефрологи Юсуповской больницы определяют тактику лечения пациентов с доброкачественными новообразованиями индивидуально, в зависимости от характера опухоли. При наличии доброкачественного новообразования маленьких размеров, не проявляющегося симптомами нарушения функции почек, не склонного к росту и перерождению, проводят активное наблюдение. Регулярно ультразвуковое обследование. Крупные формирования, препятствующие нормальному функционированию мочевыделительной системы или способные поменять свое качество, удаляют оперативным путём.
Хирургическое вмешательство может предполагать иссечение самого патологического формирования с небольшими участками близлежащей ткани или удаление всего органа. Радикальную нефрэктомию (полное удаление органа) проводят, если объёмное образование в почке обладает одним из следующих свойств:
- Крупный размер;
- Локализация вблизи почечных сосудов;
- Быстрый рост;
- Вызывает нарушение выделительной функции почек;
- Признаки озлокачествления.
Окончательное решение о виде операции принимается на заседании Экспертного Совета. Урологи при доброкачественном характере опухоли отдают предпочтение органосохраняющим операциям. Щадящее хирургическое вмешательство осуществляют специальным микроскопическим оборудованием через небольшие проколы в брюшной стенке. Операция позволяет сохранить орган и быстро возвратить пациента к нормальной жизни. Во время хирургического вмешательства и производится удаление опухоли почки и тонкого слоя окружающих её тканей. Это позволяет предотвратить повторное формирование доброкачественного новообразования.
Реабилитация после операций на почке
После операции, выполненной по поводу доброкачественной опухоли почек, пациенты нуждаются в восстановление равновесия внутренней среды организма. Урологи и специалисты клиники реабилитации Юсуповской больницы индивидуально подходят к ведению пациентов в раннем и позднем послеоперационном периоде.
Послеоперационный период длится до 12месяцев. Он включает лечебные мероприятия, которые проводятся пациенту после оперативного вмешательства до восстановления пациентом трудоспособности. Этот период включает два этапа: ближайший послеоперационный период (от момента окончания операции до 20суток) и отдалённый послеоперационный период (от 20дней до 12месяцев).
Первые сутки после операции всем пациентам назначают диету №0, со вторых суток переходят на диетический стол№1. С третьих суток пациента переводят на диету №15(по М.И. Певзнеру). В раннем послеоперационном периоде проводят обязательную постоянную катетеризацию мочевого пузыря катетером Фолея с целью устранения внутрипузырного давления и исключения пузырно-мочеточникового рефлюкса.
При стерильном посеве мочи в раннем послеоперационном периоде врачи назначают цефалоспорины второго или третьего поколений (цефотаксим, цефтриаксон) в течение 7-10дней. На 3-4 сутки после нефрэктомии проводят активизацию пациента. Реабилитологи индивидуально составляют комплекс упражнений, направленный на укрепление защитных сил организма. Благодаря специальным программа реабилитации пациент имеет возможность пройти в Юсуповской больнице полный курс восстановительной терапии по приемлемой цене. Для того чтобы пройти диагностику, лечение и реабилитацию по поводу доброкачественных опухолей почек, звоните по телефону.
Ангиомиолипома левой или правой почки – что это такое? Ангиомиолипома – доброкачественная опухоль почки, которая наиболее часто встречается в практике урологов Юсуповской больницы. Гистологически представлена толстостенными кровеносными сосудами, гладкомышечными волокнами и зрелой жировой тканью в различных количественных соотношениях. Ангиомиолипома почки имеет код в МКБ-10 D30.
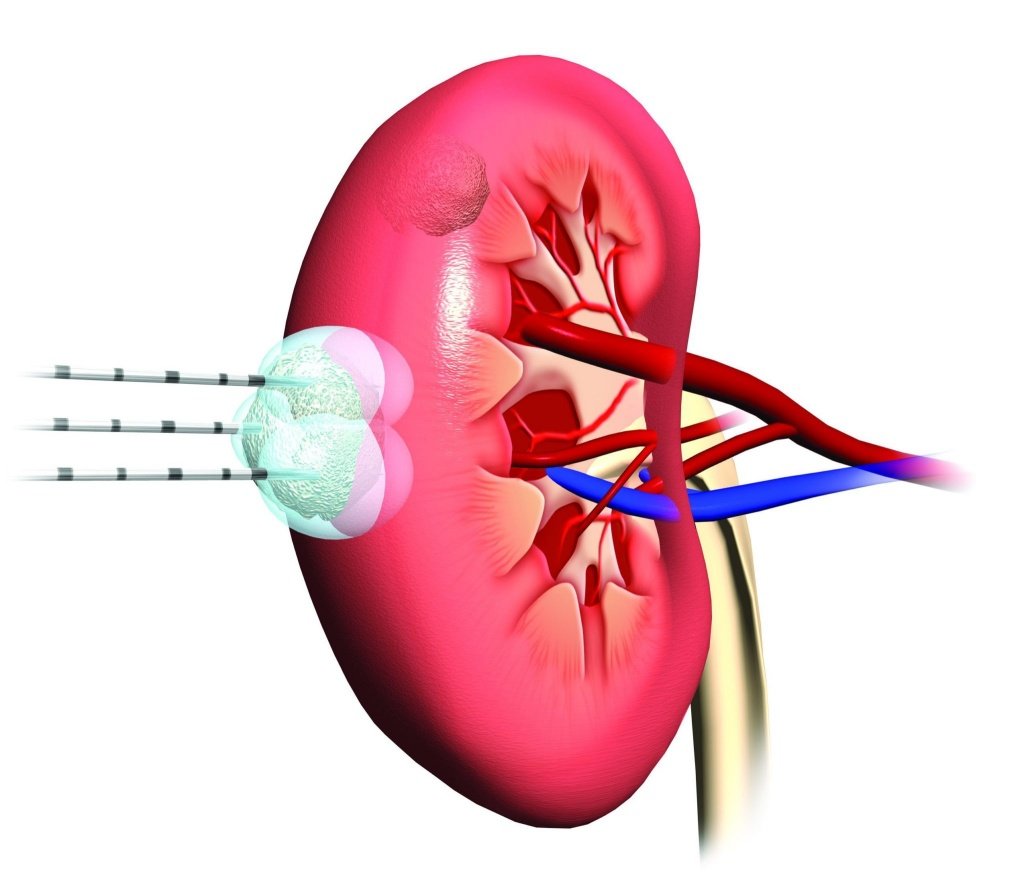
В Юсуповской больнице созданы все условия для лечения больных ангиомиолипомой почки:
- Палаты оборудованы притяжно-вытяжной вентиляцией и кондиционерами;
- Клиника хирургии оснащена новейшей диагностической аппаратурой ведущих американских и европейских фирм;
- Нефрологи и урологи применяют инновационные методики лечения ангиомиолипомы почки;
- Медицинский персонал внимательно относится к пожеланиям пациентов.
Тяжёлые случаи заболевания обсуждаются на заседании Экспертного Совета. В его работе принимают участие кандидаты и доктора медицинских наук и врачи высшей категории. Ведущие нефрологи коллегиально принимают решение в отношении тактики ведения пациентов с ангиомиолипомой почки.
Причины ангиомиолипомы почки
Учёные до сих пор не установили, является ли изолированная форма ангиомиолипомы врожденным пороком развития (гамартомой) или истинной опухолью. Сторонники гамартомологической теории предполагают, что липома почки возникает из различных групп зрелых клеток, которые мигрировали в процессе органогенеза. Присутствие в опухоли зрелых тканей различного эмбрионального происхождения говорит в пользу данного варианта патогенеза. Некоторые факты свидетельствуют о том, что ангиомиолипома является истинной опухолью почки. На неопластическую природу новообразования косвенно указывают случаи местноинвазивного роста, сосудистой инвазии, поражения лимфоузлов. Редко ангиомиолипома почки трансформируется в злокачественное новообразование.
Симптомы и диагностика ангиомиолипомы почек
Различают 2 основных клинических варианта ангиомиолипомы: форма, которая сочетается с туберозным склерозом (болезнь Бурневилля-Прингла), и спорадическая липома почки. Болезнь Бурневилля относится к наследственным заболеваниям. В 50% случаев наследуется по аутосомно-доминантному типу. В остальных случаях заболевание связано с мутацией генов. Болезнь манифестирует в раннем детском возрасте и характеризуется классической триадой симптомов:
- Отсталым умственным развитием;
- Эпилепсией;
- Наличием аденом сальных желез в области носогубного треугольника.
У 40-80% больных туберозным склерозом встречается ангиолипома почек. Преимущественно патологический процесс развивается в обеих почках. Множественные образования приводят к развитию почечной недостаточности. Почечная ангиомиолипома, ассоциированная с болезнью Бурневилля, может сочетаться с почечно-клеточным раком.
Обе разновидности ангиомиолипомы почек могут быть как бессимптомными, так и вызывать выраженную симптоматику, которая требует лечебных мероприятий. Наличие клинических проявлений зависит от размеров опухоли. Липома до 5 см в диаметре обычно протекает бессимптомно. Новообразования больших размеров могут вызывать боли, обусловленные кровоизлияниями в опухоль, сдавлением окружающих органов и тканей. Приблизительно у 10% больных с опухолями больших размеров происходит спонтанный разрыв ангиомиолипомы с массивными забрюшинными кровотечениями. Развивается клиническая картина геморрагического шока и острого живота.
Ведущую роль в диагностике ангиомиолипомы играют ультразвуковое исследование (УЗИ) и компьютерная томография (КТ). Опухоли характеризуются сочетанием гиперэхогенности при УЗИ и наличием жировых низкоплотных включений, которые выявляют при КТ. Ангиографическая картина при ангиомиолипоме вариабельна. Специфическим признаком заболевания считается наличие хорошо васкуляризированной опухоли с множественными мешотчатыми псевдоаневризмами и спиралевидно закрученными сосудами.
До недавнего времени считалось, что характерные черты, которые выявляются при УЗИ, являются характерными только для этого заболевания. Однако современные исследования показали, что в 12% случаев опухолевый узел при почечно-клеточном раке может быть гиперэхогенными и симулировать ангиомиолипому при УЗИ. В основном это относится к новообразованиям до 3 см в диаметре. Если во время ультразвукового исследования выявляют ангиомиолипому почки диаметром 0,5 см, нефрологи Юсуповской больницы для подтверждения диагноза обязательно делают компьютерную томографию.
В большом проценте случаев почечной ангиомиолипомы гистологи при морфологическом исследовании выявляют ядерный гиперхроматизм, полиморфизм и единичные митозы. Данные признаки не указывают на злокачественный характер опухоли.
Лечение ангиомиолипомы почек
Часто пациенты спрашивают: «Если выявлена липома на почке, насколько это серьёзно?» При наличии ангиомиолипомы независимо от размеров образования пациенты нуждаются в хирургическом лечении. Учитывая доброкачественный характер опухоли, урологи Юсуповской больницы стремятся выполнять органосохраняющие операции даже в случае множественных опухолевых узлов.
При сомнении в диагнозе производят срочное гистологическое исследование. При ангиомиолипомах больших размеров (больше 5 см в диаметре) ввиду возможных геморрагических осложнений, а также при опухолях, которые проявляют себя клинически, выполняют по возможности органосохраняющее хирургическое вмешательство или суперселективную эмболизацию сегментарных артерий почки, которые кровоснабжают опухолевый узел. Тромбоз почечной и нижней полой вен растущей AMJI является прямым показанием к незамедлительной операции. Это обусловлено двумя факторами: во-первых, угрозой развития тромбоэмболических осложнений; во-вторых, возможной злокачественной природой опухолевого тромба в случае сочетания AMJI с почечно-клеточным раком.
У больных туберозным склерозом липомы почек преимущественно множественные, двусторонние, чаще имеют осложнённое течение и сочетаются с почечно-клеточным раком. По этой причине хирурги Юсуповской больницы относятся к ним насторожено и проявляют индивидуальный подход к пациентам этой группы. Тактика лечения определяется индивидуально. Для того чтобы пройти обследование на предмет наличия ангиомиолипомы почек, звоните по телефону. После установки диагноза врачи примут решение о выборе метода лечения заболевания.
Кисты на почках – что это значит? Киста почки – полое образование, расположенное в паренхиме органа, которое окружено капсулой, наполнено белковым содержимым. Небольшие кистозные заболевания протекают бессимптомно. Если киста увеличивается в размерах, она сдавливает паренхиму почки, вследствие чего нарушается выделительная функция органа.
array(6) < ["ID"]=>string(5) "29472" ["WIDTH"]=> int(620) ["HEIGHT"]=> int(550) ["SRC"]=> string(67) "/upload/sprint.editor/5d7/img-1655744283-5661-320-613e9ecfe9d14.jpg" ["ORIGIN_SRC"]=> string(67) "/upload/sprint.editor/5d7/img-1655744283-5661-320-613e9ecfe9d14.jpg" ["DESCRIPTION"]=> string(0) "" >
Диагностика заболевания традиционными рентгеноконтрастными методами не всегда эффективна. В Юсуповской больнице кисты почек выявляют с помощью ультразвукового сканирования. В диагностически сложных случаях выполняют компьютерную и магнитно-резонансную томографию с помощью новейших аппаратов мировых производителей.
Киста почек 23 мм – страшно это или нет? При наличии кисты диаметром 23мм нефрологи проводят динамическое наблюдение пациентов. Если у пациента нормальное артериальное давление, отсутствует примесь крови в моче и признаки озлокачествления, он не нуждается в лечении. Увеличивающиеся в диаметре кистозные образования почек с наличием симптомов поражения органа и нарушения выделительной функции являются показанием к выполнению оперативного вмешательства.
Нефрологи Юсуповской больницы индивидуально подходят к лечению больных кистой почки. Если заболевание не проявляется выраженными симптомами, кистозное образование не увеличивается в размерах, проводят активное динамическое наблюдение. При осложнённых кистах метод ведения пациента определяют коллегиально на заседании Экспертного Совета. В его работе принимают участие кандидаты и доктора медицинских наук, врачи высшей категории. Если определяется киста на левой почке при беременности, на консультацию приглашают гинеколога.
Виды кист почек
Выделяют следующие виды кистозных аномалий почек и верхних мочевых путей:
- Простая киста почек;
- Мультикистозная почка;
- Поликистоз почек;
- Мультилокулярная киста;
- Солитарная киста почек;
- киста (врождённая и приобретённая);
- Парапельвикальная киста.
Наиболее часто встречаются простые кисты почек. Они представляют собой однокамерную полость, заполненную серозным содержимым. Множественные кисты почек могут располагаться в обоих органах. Мультикистозная почка – врождённая аномалия, при которой почечная паренхима замещается кистами различной величины. В основе механизма развития мультикистозной почки лежит атрезия лоханочно-мочеточникового соустья в период эмбрионального развития плода.
Поликистоз почек представляет собой генетически предопределённое заболевание, которое проявляется образованием многочисленных кист на обеих почках. Они постепенно растут, вызывая атрофию паренхимы органа. Мультилокулярная киста – редкая, недостаточно изученная аномалия развития. Она имеет и другие названия: аденома, кистозная лимфангиома, кистозная гамартома, мультилокулярная кистозная аденома, кистозная опухоль Вильмса, кистозная нефрома, аденоматозная поликистозная опухоль.
Мультилокулярная киста встречается у больных разного возраста - от рождения до 80 лет. В половине случаев аномалию развития выявляют у детей. Киста почек у женщин диагностируется чаще, чем у мужчин. Располагается мультилокулярная киста в правой или левой почке, иногда врачи выявляют двустороннее и диффузное поражение. Для неё характерны следующие критерии:
Отсутствие связи между отдельными полостями
Наличие безэпителиальных соединительнотканных тяжей
Отсутствие дифференцированных элементов почки
Солитарной кистой почек называют кистозное образование округлой формы, которое не связано с коллекторной системой почки. Различают простую солитарную и дермоидную кисту. Простая киста не содержит перегородок и включений, наполнена серозным содержимым. Располагается в кортикальном слое (паренхиме) одной из почек.
Парапельвикальные кисты обеих почек располагаются в области лоханки или синуса органа. Они являются разновидностью простой кисты. Представляют собой полое образование округлой формы, которое имеет фиброзную оболочку, выстланное кубическим эпителием и заполненное жидкостью.
array(6) < ["ID"]=>string(5) "29473" ["WIDTH"]=> int(1200) ["HEIGHT"]=> int(675) ["SRC"]=> string(58) "/upload/sprint.editor/632/img-1655744457-7399-203-reni.jpg" ["ORIGIN_SRC"]=> string(58) "/upload/sprint.editor/632/img-1655744457-7399-203-reni.jpg" ["DESCRIPTION"]=> string(0) "" >
Причины возникновения и последствия кист почек
Кисты почек – патология, которая может развиться под воздействием разных причин. Поликистоз возникает под воздействием тератогенных факторов на плод во время внутриутробного развития. Травмы почек часто сопровождаются разрывом почечной паренхимы и гематомой, которая со временем преобразуется в кисту. При аденоме предстательной железы у мужчин, закупорке мочевыводящих путей камнями в почках происходит застой мочи, расширяются почечные лоханки, образуются кистозные полости.
При застое мочи в почке происходит инфицирование, развивается острый и хронический пиелонефрит. При прогрессировании воспалительного процесса в почках может образоваться гной, развиться уросепсис. Если происходит разрыв кисты, жидкость изливается в паранефральное пространство, возникает паранефрит. При выходе содержимого кисты в брюшную полость развивается перитонит. Большие кисты нарушают отток мочи с формированием гидронефроза.
array(6) < ["ID"]=>string(5) "29474" ["WIDTH"]=> int(1024) ["HEIGHT"]=> int(419) ["SRC"]=> string(86) "/upload/sprint.editor/e15/img-1655744521-2637-187-2771e8c75aee774534be0a51b8d18fa9.jpg" ["ORIGIN_SRC"]=> string(86) "/upload/sprint.editor/e15/img-1655744521-2637-187-2771e8c75aee774534be0a51b8d18fa9.jpg" ["DESCRIPTION"]=> string(0) "" >
Диагностика кисты почек
Диагностика кист почек проводится с помощью следующих методов:
- Обзорной рентгенографии;
- Экскреторной урографии;
- Ретроградной уретеропиелографии;
- Нефротомография;
- Пневморетроперитонеума.
Эти методики не удовлетворяют требования нефрологов. При помощи экскреторной урографии удаётся обнаружить рентгенологические признаки наличия кисты почки в 26,7% случаев, внутривенной урографии – в 1-2%.
Более точная диагностика кист почек возможна при применении следующих методов исследования: изотопных методик, ангиографии. Они не лишены недостатков. Для диагностики кист в Юсуповской больнице применяют компьютерную рентгенотомографию. Она является «золотым эталоном» для распознавания кистозных образований почек. Информативность исследования приближается к 100%. В Юсуповской больнице рентгенологи используют аппаратуру, обладающую высокой разрешающей способностью. Она даёт возможность установить правильный диагноз при наличии кист, которые достигают 5 мм в диаметре. Компьютерная томография не даёт полной уверенности в достоверности диагноза при парапельвикальных кистах и при опухоли в кисте. Выявить кистозные образования, которые не сообщаются с чашечно-лоханочной системой почек, можно с введением рентгеноконтрастных веществ.
В отличие от компьютерной томографии магнитно-резонансная томография (МРТ) во фронтальном и сагиттальном сечении подтверждает наличие подобных кист. Метод позволяет выявить многокамерный характер кистозного образования. Результаты в меньшей степени зависят от оператора, чем при ультразвуковом исследовании. С помощью МРТ можно судить о наличии в кисте серозно-гнойного или геморрагического содержимого, чётко дифференцировать парапельвикальную кисту на фоне сопутствующего гидронефроза и синусового липоматоза.
В Юсуповской больнице при подозрении на наличие кисты почек врачи выполняют ультразвуковое исследовании (УЗИ) с помощью новейшей аппаратуры. Часто с помощью этого метода кисту почки выявляют случайно. Ультразвуковое исследование особенно информативно при дифференциальной диагностике плотных и жидкостных образований почек.
В норме киста левой и правой почки имеет следующие размеры:
- Длина – от 100 до 120 мм;
- Толщина – от 40 до50 мм;
- Ширина – 50-60 мм;
- Толщина паренхимы – не больше 23 мм.
На УЗИ можно увидеть пристеночный компонент кисты почки.
Ультразвуковое исследование имеет много преимуществ:
- Не инвазивное исследование;
- Не причиняет неудобств пациентам;
- Легко выполнимо;
- Не требует подготовки;
- Не зависит от функционального состояния почек;
- Не подвергает обследующего риску облучения;
- Позволяет проводить динамическое наблюдение и использовать его как скрининг-тест.
Под ультразвуковым контролем урологи выполняют пункцию кисты. Её содержимое отправляют на цитологическое исследование. Если киста в почке твёрдая, производят забот тканей для гистологического исследования. Кистография повышает диагностическую ценность чрескожной пункции кисты. Исследование несёт в себе большую лучевую нагрузку и выполняется только при сомнительных данных УЗИ и КТ.
В последние годы всё шире применяется лапароскопия для диагностики кистозных поражений почек. Метод позволяет провести дифференциальную диагностику кисты со злокачественными новообразованиями почек, взять в сомнительных случаях кусочки тканей для биопсии. Лапароскопия представляет диагностическую ценность при исследовании парапельвикальных кист.

array(6) < ["ID"]=>string(5) "29477" ["WIDTH"]=> int(1200) ["HEIGHT"]=> int(800) ["SRC"]=> string(68) "/upload/sprint.editor/864/img-1655744775-6372-743-6003ef791c6e7.jpg" ["ORIGIN_SRC"]=> string(68) "/upload/sprint.editor/864/img-1655744775-6372-743-6003ef791c6e7.jpg" ["DESCRIPTION"]=> string(0) "" >
Симптомы и лечение кист почек
Простые кисты составляют около 3% урологических заболеваний. В 70% случаев они бессимптомны и не требуют лечения.
Иногда кисты в почках сопровождаются следующими симптомами:
- Болями в поясничной области характерной локализации;
- Нарушением уродинамики в верхних мочевых путях;
- Артериальной гипертензией.
Нефрологи проводят пункцию кист почек. Рецидив кисты почки наступает в 19-31% случаев. Операция из минидоступа по эффективности приближается к лапароскопическому методу лечения. Эта хирургическая техник имеет ряд недостатков: трудность доступа при некоторых локализациях кист, более длительный послеоперационный период и время восстановления, наличие умеренной кровопотери в отличие от лапароскопического вмешательства. Пункция кисты со склеротерапией применяется при лечении простых кист почки диаметром до 6 см, которые имеют чёткие ровные контуры, тонкие стенки и однородную внутреннюю структуру. Толстые стенки кисты, неоднородное её содержимое, тканевые включения, признаки многокамерности, предположение о кровоизлиянии в кисту рассматриваются как относительные противопоказания. При их сочетании лечебную пункцию кисты со склеротерапией не выполняют.
Лапароскопическая резекция почки характеризуется отсутствием кровопотери, неосложнённым течением послеоперационного периода и кратчайшими сроками выздоровления. Рецидивы кист у больных практически отсутствуют.
Для лечения солитарной кисты почки урологи иногда выполняют открытые оперативные вмешательства. Их результаты в значительной степени отличаются от малоинвазивных и лапароскопических методов лечения. Данную хирургическую технику хирурги Юсуповской больницы не рассматриваю в качестве адекватного метода лечения кист почки.
Мы с радостью проконсультируем вас и ответим на все интересующие вопросы.
Реабилитация после операций на почке
Резекция почки и восстановление после проведения операции является серьёзным стрессом для организма. Удаление части ткани парного органа мочевыделительной системы заметно сказывается на общем самочувствии пациента по причине нарушения равновесия внутренней среды организма.
Послеоперационная реабилитация проводится в соответствии с общеустановленными рекомендациями и требованиями лечащего врача. В противном случае могут возникнуть серьёзные осложнения.
Общее состояние прооперированных пациентов зависит от метода проведения хирургического вмешательства. При диагностировании небольших полостных образований почечной ткани применяют лапароскопию. Если выявляют гидронефроз, причиной которого является киста почки, проводят полостную операцию.
Пациенты, которые перенесли вмешательство методами неинвазивной хирургии, пребывают в реанимации несколько часов. После этого в течение недели восстанавливаются в клинике хирургии. проходят недельное лечение в стационарном отделении. После полостных операций первые сутки пациент проводит в палате интенсивной терапии, а период реабилитации составляет 14 дней.
Упражнения при кисте почки начинают делать после операции в постели. Затем расширяют режим. Пациентам рекомендуют носить режим бандаж. Сроки ношения зависят от метода проведения вмешательства. Необходимо поддерживать тонус мышц простыми гимнастическими упражнениями, проводить дыхательную гимнастику.
Затем пациенту следует выполнять следующие рекомендации:
- Больше времени проводить на свежем воздухе;
- Не поднимать тяжести;
- Избегать стрессов;
- Раз в два-три месяца проходить контрольные обследования.
Можно ли загорать и летать с кистой почки? После операции и реабилитации пациенты не нуждаются в ограничении режима. Для того чтобы пройти курс лечения и реабилитацию при наличии кисты почки, звоните по телефону.

Опухоль почки – это патологическое разрастание ее тканей. В зависимости от типа клеток, составляющих опухоль, новообразования делятся на доброкачественные и злокачественные (раковые).
Прием уролога — 1000 руб. Комплексное УЗИ почек — 1000 руб. Прием по результатам анализов — 500 руб. (по желанию)
Новообразования почек встречаются в любом возрасте, диагностируясь даже у детей. Доброкачественные формы развиваются в два раза реже злокачественных, поэтому при подозрении на новообразование нужно срочно посетить врача, сделать УЗИ почек и пройти дополнительные обследования.

Причины опухолей почки
Точные причины возникновения опухолей почек не изучены, но известно, что их провоцируют:
- неблагоприятная наследственность;
- воспалительные процессы;
- конкременты (камни и песок);
- курение и алкоголизм;
- радиационное облучение;
- вредные условия труда, при которых происходит контакт с веществами–канцерогенами;
- сбои в иммунной системе;
- хронические инфекции.
Симптомы опухолей почек
Новообразования долгое время могут не давать симптомов. Проявляются они только при разрастании опухоли до приличных размеров. Крупное образование растягивает капсулу почки, мешает оттоку мочи и пережимает сосуды. Больные жалуются на усиливающуюся боль в пояснице, отдающую в промежность , и бедро. Доброкачественные образования небольшого размера могут вообще не заявлять о себе, выявляясь случайно на УЗИ или МРТ.
В почечной ткани обнаруживаются различные доброкачественные опухоли:
- Кисты — полости, наполненные жидкостью. При множественных кистозных поражениях говорят о поликистозе.
- Аденомы — медленно растущие образования не вызывающие болей и не перерождающиеся в рак.
- Липомы – новообразования из жировой ткани, которые при быстром росте затрудняют работу почек. Не озлокачествляются.
- Фибромы – медленно растущие опухоли, состоящие из фиброзной ткани. Симптомы нарушения почечной функции они вызывают, только разрастаясь до больших размеров.
Злокачественные новообразования (рак и саркома) имеют различную симптоматику, но первым признаком любой почечной онкопатологии является появление крови в моче (гематурия). В дальнейшем у больного развиваются:
- слабость, усталость, утомляемость;
- лихорадка;
- тошнота, рвота, похудение;
- плохоустраняемое повышенное АД;
- задержка мочи;
- боль в пояснице.
Эти симптомы вызваны отравлением организма продуктами обмена опухолевых клеток, разрушением почек и переходом процесса на соседние органы (мочеточники, спинной мозг).
Некоторые опухоли вырабатывают гормон эритропоэтин. У больного развивается полицитемия. Организм вырабатывает огромное количество красных кровяных телец — эритроцитов, вызывающих чрезмерное полнокровие. Наблюдается расширение кожных сосудов, вызванное увеличением и замедлением кровотока. Язык и губы приобретают синеватый оттенок, конъюнктива глаз становится красноватой, а в кончиках пальцев рук возникает сильное жжение, вызванное кровяным застоем.
Симптомы при прогрессировании опухолей почек
Симптомы развития рака почек можно охарактеризовать в подробностях так:
- Больные жалуются на кожный зуд, боль в животе , костях, суставах, приливы к голове, слабость, утомляемость, ухудшение общего состояния. Нарушение работы почек приводит к стойкому повышению АД, неснижаемому стандартными препаратами.
- Распад опухоли почки приводит к появлению крови в моче (гематурии). Урина приобретает кровяной или гнилостный запах. Сгустки крови, закрывая пути оттока мочи, вызывают почечную колику — резкие боли в пояснице, вызванные перерастяжением почечных структур скопившейся мочой.
- Сдавление опухолью вен у мужчин вызывает расширение вен семенного канатика — варикоцеле . Если при отсутствии почечной патологии эта болезнь появляется слева, то при почечных опухолях варикоцеле образуется на стороне пораженной почки, или с обоих. Поэтому поражение вен семенного канатика справа – повод срочно проверить почки на наличие опухолей.
Нарушение почечной функции, вызванное опухолевым процессом, приводит к отекам лица, наиболее выраженным в утреннее время.
Диагностика опухолей почек
Для диагностики применяются УЗИ почек и надпочечников — самый безопасный, дешевый и безболезненный способ, МРТ и нефросцинтиграфия. Эти исследования позволяют выявить новообразования на ранних стадиях. С помощью ангиографии или УЗ-допплерографии определяется злокачественность опухоли и ее размер.
Не всегда опухоль на УЗИ выглядит типично. Чтобы не пропустить онкологический процесс, больным назначают:
-
. Обнаружение крови — гематурия – частый симптом рака почек. Нарушение работы органа и присоединение инфекции вызывает появление в моче лейкоцитов и белка; . Увеличение паратгормона, вырабатываемого паращитовидными железами — своеобразный маркер злокачественных опухолей почки. В крови повышается уровень креатинина, мочевины, альфа-2-глобулинов, ЛДГ4, щелочной фосфатазы, кальция. Увеличение печёночных ферментов указывает на метастазирование опухоли в печень. Анализ на онкомаркеры — обязательное обследование и при других опухолях в организме.
- Анализ периферической крови (из пальца) меняется при возникновении опухоли, вырабатывающей гормоны, стимулирующие выработку эритроцитов. В крови обнаруживается большое количество красных кровяных телец. При злокачественных опухолях увеличивается СОЭ.
В спорных случаях берется фрагмент тканей на биопсию. Подтверждение злокачественности или доброкачественности новообразования помогает врачам определиться с тактикой операции.
Если опухоль злокачественная, проводится рентген легких, позвоночника и УЗИ брюшной полости для выявления метастаз.
Нормы УЗИ почек
Норма УЗИ почек – усредненные показатели, подтверждающие, что эти органы здоровы. Отклонения от стандартных цифр и терминов, указанных в протоколе исследования, повод для постановки неблагоприятного диагноза и дальнейшего обследования.
На УЗИ почек устанавливают нормы расположения, формы, структуры и размеров обеих почек.
Передне-задние размеры – до 1,5 см
При аномалиях почек, узист опишет найдены ли аплазия, киста, гипоплазия, губчатая почка, объемные образования, конкременты. Описывается их количество, расположение, диаметр, эхогенность, эхоструктура, наличие акустической тени.
Как выглядят опухоли почек на УЗИ
- Аденокарцинома – раковая опухоль почки, выглядящая на УЗИ, как темное пятно округлой формы, иногда разделённое светлыми перегородками. Стенка новообразования неровная и тонкая. Внутри часто видны светлые участки–кальцинаты, образованные солями кальция. Опухоль быстро растет, что хорошо видно на повторном УЗИ. Поскольку новообразование быстро дает метастазы, больным нужно обследовать и другие органы, в первую очередь — печень и легкие.
- Переходно-клеточная карцинома – рак лоханки почки. В отличие от камня или кровяного сгустка, с которыми его иногда путают, новообразование не смещается при перемене тела больного. Быстро вызывает появление крови в моче. Разрастаясь, приводит к застою урины в почке, сопровождающемуся коликами.
- Нефробластома (эмбриональная аденомиосаркома, опухоль Вильмса) выявляется у детей в возрасте до 8 лет. На УЗИ выглядит, как крупное темное пятно. Быстро растет, увеличиваясь в размерах и давая метастазы. Причины болезни не выяснены, не исключено влияние наследственности. Считается, что зачатки нефробластомы закладываются внутриутробно. При ее обнаружении нужно обследовать весь организм ребенка на возможность метастаз.
- Ангиолипомы и липомы — доброкачественные опухоли почки, состоящие из жировых, сосудистых и мышечных клеток. Это плотное образование небольшого размера на УЗИ выглядит светлым. Растет очень медленно и не даёт симптомов. Однако во время беременности опухоли могут разрастаться, мешая оттоку мочи и сдавливая сосуды.
- Онкоцитома — доброкачественная опухоль, встречающаяся у мужчин пожилого возраста. Из-за невысокой плотности на УЗИ выглядит темной. Опухоль часто перерождается в рак, поэтому от нее рекомендуют избавляться.
- Кисты — опухолевидные образования в почках выглядящие как полости с жидким содержимым. Имеют равномерную плотную оболочку и четкие контуры, отличаясь от раковых опухолей отсутствием перегородок. Могут быть множественными. В этом случае говорят о поликистозе.

Лечение опухолей почек
Чем раньше обнаружено новообразование, особенно злокачественное, тем лучше прогноз и выше выживаемость. Поэтому при первых симптомах поражения почек нужно обращаться к врачу — урологу, который даст направление на УЗИ. Если патология опухоль окажется злокачественной, лечение продолжит онколог.
При выявлении мелких одиночных доброкачественных опухолей, не мешающих работе почек, операцию делают не всегда. Часто больным назначают наблюдение с регулярным прохождением УЗИ и сдачей анализов. Если доброкачественное образование мешает выделению мочи или вызывает боль, производят его резекцию (удаление). Почку стараются сохранить.
При обнаружении крупных или злокачественных новообразований проводится их удаление с максимальным сохранением тканей органа. При раке дополнительно назначается лучевая и химиотерапия.
В запущенных случаях проводится нефрэктомия (орган удаляется полностью). При диагностике метастаз проводят лучевую и химиотерапию.
УЗ-обследование показано больным, когда-то перенесшим рак почек и излечившимся от него. Онкологические патологии могут возвращаться (рецидивировать) через много лет, поэтому больным нужно тщательно следить за своим здоровьем.

Где выявить опухоль почки и пройти лечение у уролога и онколога в СПБ
Лечить опухоль почки любого типа нужно строго обязательно, так как такая патология опасна для жизни. Обратиться по поводу диагностики и лечения опухоли почки можно в частную клинику Диана в Санкт-Петербурге.
Здесь есть новый экспертный аппарат УЗИ с доплером и другое современное медицинское оборудование . Стоимость УЗИ почек и надпочечников — 1000 руб. В клинике можно сдать все все анализы . Прием ведут опытные урологи и онкологи . Стоимость приема врача — 1000 руб. Повторный прием — 500 руб.

Киста почки — доброкачественное новообразование. Выявляется на УЗИ.

| Первичный консультативный приём врача с высшей категорией | 1000 руб. |
| Консультативный прием врача по результатам анализов, по результатам УЗИ | 500 руб. |
| УЗИ предстательной железы с применением (по показаниям) допплерографических методик (трансабдоминально) | 1200 руб. |
| УЗИ органов мошонки с применением допплеровских методик | 700 руб. |
| УЗИ малого таза с применением допплерографических методик | 1200 руб |
Что такое киста в почках
Киста имеет округлую форму, которая ограниченна капсулой из соединительной ткани, заполненная бесцветной желтоватой жидкостью. Само содержимое кисты и строение ее стенки различается в зависимости от способа образования и места расположения патологии.
Киста почки возможна и у мужчин и у женщин с одинаковой частотой, а также иногда появляется и у детей. Почечная опухоль в основном выявляется только на одной из почек, сразу с двух сторон встречается довольно редко.
Виды почечных кист
- Простая киста или солитарная в форме единичной полости. Солитарная киста большой опасности не представляет в связи с тем, что дает только небольшие осложнения и не имеет риска перерождения в рак почки.
- Сложная киста — это образование с несколькими полостями на одной почке. При сложной кисте происходит изменение в стенке, утолщение перегородок. Сложные кисты имеют свойства “кальфицирования”, происходит отложение минералов кальция в полостях кисты, которое может быль как тонким, так и толстым. Сложные кисты имеют низкий риск развития рака почки.
Симптомы
Симптоматика образования почечной кисты нечеткая. Часто очень длительный срок болезнь может протекать бессимптомно. Больной начинает испытывать какие-либо неприятные ощущения тогда, когда киста уже настолько увеличилась в размерах, что оказывает давление на соседние органы. К наиболее характерным симптомам относятся:
- Боли в подреберье или пояснице, усиливающиеся после физических нагрузок. Например, боль в нижней части стороны спины говорит о возможной кисте правой почки, которая обладает довольно большими размерами и сдавливает мочеточник или почечные лоханки, вызывая боль.
- Тупые боли в области мочеточника и мочевого пузыря.
- Почечная гипертония.
- Киста почек
- Порой происходит тотальная гематурия.
- Увеличение почки.
- Нарушение оттока мочи, а, следовательно, и трудности с мочеиспусканием — частые позывы к мочевыделению, уменьшение разовой порции мочи.
- Уровень белка в моче повышен.
Часто больной вообще не ощущает никакие специфические признаки кисты почки, и киста обнаруживается случайно во время ультразвуковой диагностики.
Причины развития патологии
Причины возникновения кисты почек окончательно не ясны. Киста почки может передаваться по наследству, либо возникать за счет трав и инфекций.
Еще одним опасным моментом считается возраст после 40 лет. В связи с этим кисты почек делят на врожденные и приобретенные.
Врожденные кисты относят к себе следующие:
- Простая киста.
- Мультикистоз или мультикистозная дисплазия. Это аномалия, при которой паренхима почки полностью заменена кистозными полостями. Мочеточника нет или он рудементирован. Почка в виде сплошной кисты и не является дееспособной.
- Поликистоз. Кисты появляются в обеих почках одновременно.
При губчатой почке собирательные канальцы расширяются за счет образования в них мелких кист.
Существуют также приобретенные кисты, которые появляются вследствие разных патологических степеней, инфекционных заболеваний, а также травм.
Различают также множественные кисты почек (не следует путать с поликистозом) — наличие у больного 5 и более кист в обеих почках. Они не начинают проявляться, пока не примут крупные параметры, примерно 5 сантиметров, тогда возникают все симптомы болезни. Кисты почек не начинают проявляться, пока не примут крупные параметры, примерно 5 сантиметров, тогда возникают все симптомы болезни. Это боли в пояснице, дизурия, кровь в моче и т. д. Множественные кисты бывают врожденными или приобретенными — образовываются в результате травмы, воспалительных процессов.
Осложнения: кисты опасны!
- Нарушение нормального оттока мочи из почки — развитие гидронефроза (расширение полостной системы почки).
- Развитие или обострение воспалительного заболевания почекпиелонефрита.
- Почечная недостаточность — рискованное состояние, ухудшающее функционирование почки и организма в целом. При травмах киста в почке может лопнуть и вызвать необходимость непременного хирургического вмешательства. Жидкость в кисте считается питательной средой многим бактериям, поэтому в кисте могут появляться нагноения с дальнейшим развитием абсцесса, который может привести к заражению всего организма:
Классификация патологии
Синусная киста почек. Это врожденное нарушение закладки органа в период эмбриогенеза. У детей и у взрослых характерно бессимптомное течение болезни. Выявляется чаще всего при ультразвуковом обследовании или компьютерной томографии по поводу какого-то другого заболевания.
Паренхиматозная киста почек — образование, возникающее в паренхиме с серозной жидкостью, иногда заполняется геморрагическим содержимым. Такая киста бывает врожденной или приобретенной. В случае, если человек уже рождается с кистой, то она может исчезнуть без каких-либо вмешательств.
Солитарная киста почек. Это один из вариантов простой кисты, имеет округлую форму. Такая киста не имеет включений, перегородок, не связана с выводящей системой почки, находится в кортикальном или модулярном слое органа. Иногда, при возникновении травмы почек, может иметь геморрагические или гнойные жидкости.
Содержимое образований подразделяется:
- Геморрагические.
- Серозные.
- Гнойные.
По местоположению кисты бывают:
- Паренхиматозная киста. Появляется на паренхиме почки.
- Парапельвикальная киста. Возникает в почечной лоханке.
Киста почки и беременность
Возможна ли беременность при кисте почки?
- Если у женщины уже имеется киста, но она небольшого размера, планировать беременность можно. Если киста не больше 5 см в диаметре, она не окажет никакого негативного влияние ни на состояние матери, ни на развитие плода.
- Если у женщины диагностирована киста диаметром более 5 см, или несколько кист, следует проконсультироваться с врачом.
В каждом конкретном случае вопрос о сохранении беременности решается врачом-гинекологом, возможны консультации с терапевтом и урологом.
Диагностика почечных кист
Киста почки несет за собой большую опасность для организма человека, поэтому при выявлении самых незначительных признаков или при подозрении следует обратиться к врачу.
Специалист проводит первичный прием, осмотр больного, подробный опрос. Для конкретного определения наличия кисты проводится диагностика.
Диагностика кисты почки подразумевает под собой:
- Ультразвуковое исследование почек и других органов мочеполовой системы дает достоверно определить наличие кисты, количество и связь с другими органами.
- Компьютерная томография почек с контрастом — это одно из точных исследований, применяемое при уточнении диаметра, конкретного нахождения образования перед вмешательством хирургии.
- Биопсия тканей позволяет определить доброкачественная киста или злокачественная.
На основании исследований вырабатывается путь лечения. Он направлен на противостояние симптомов и избавление осложнений болезни.
Лечение
Лечение включает в себя вмешательства врачей-терапевтов и хирургов, подразумевает правильное питание.
Если почечная киста не превышает 4-5 см в диаметре и не нарушает вывод мочи и кровообращение почек, заболевание только наблюдается.
Хирургическое вмешательство возможно в таких случаях:
- Появляются сильные боли.
- Новообразования сдавливает соседние органы.
- Пациент раннего или среднего возраста.
- У больного артериальная гипертензия.
- Появляется почечное кровотечение.
- Есть опасность прорыва оболочки кисты.
- Киста приводит к изменению оттока мочи.
- Киста заражена бактериями.
- Присутствует в кисте рак.
Для лечения кисты применяются некоторые типы хирургических вмешательств:
- Энуклеакция кисты.
- Резекция кисты.
- Резекция почки, то есть удаление новообразования с той частью почки, где она находится, но с сохранением почки.
- Нефроэктомия (в случае развития поздних осложнений поликистоза почки).
Лечение почки далеко не легкий, а довольно долгий процесс. Лечение кист почек детей зависит от вида кисты и возможных осложнений. При небольшом новообразовании в 1 до 5 см больного ребенка просто наблюдают. Один раз в год обязательно делать УЗИ. Киста более 5 см — необходимо лечить. ДЛЯ лечения используются методы:
- Пункция под УЗИ-контролем при лечении кист до 6 см в диаметре. Врач через кожу вводит иглу в кисту, а потом катетер. Когда вся жидкость выйдет, вводится вещество для склеивания кисты.
- Радикальное удаление кисты или ее части, удаление почки.
Профилактика
Меры профилактики кисты почки имеют комплексный характер:
- Своевременное и тщательное лечение воспаления и инфекции мочеполовой системы.
- Лечить хронические гаймориты и синуситы.
- Избегать переохлаждений.
- Стараться избегать травматических воздействий на почки.
- Посещать профилактические осмотры, в случае генетической предрасположенности.
При выявлении первых симптомов заболевания обратиться к врачу. Во время ношения плода необходимо делать УЗИ почек для обнаружения кисты на раннем этапе.
Правильное питание
При формировании почечной кисты потребуется специальная диета, которая назначается врачом. Известны разнообразные методики проведения лечения данной патологии, но самым эффективным способом является хирургическое вмешательство. Дополнительное соблюдение правильного питания является обязательным фактором быстрого выздоровления.
Если кистозное образование не провоцирует угнетение работы почек, то к диете прибегать не стоит. Просто соблюдать здоровое и правильное питание.
Если заболевание сопровождается гипертонией, отеками, врожденной почечной недостаточностью, нефротическим синдромом, то диета обязательна. Общие правила диеты:
- ограничить употребление соли до 5 гр в сутки;
- ограничить прием воды до 1,5 л в сутки;
- ограничить употребление консерваций, красителей, пряностей;
- повысить употребление витаминного комплекса;
- уменьшить количество белков, жиров и углеводов до нормы;
- питание должно быть шестиразовым;
- суточная норма калорий должна составлять не более 2400 ккал.
К запрещенным продуктам относятся сладкие кондитерские изделия, соленные продукты, газированные напитки, консервации.
С учетом указанных правил организации питания осложнения заболевания перестанут возникать, а все симптомы уйдут, нормализуется здоровое состояние организма.
Можно употреблять в пищу хлеб из безбелковой муки, супы без соли из овощей, нежирную рыбу, по одному яйцу в сутки, молочные продукты, каши, несоленые сорта сыра, некрепкий чай, зелень и овощи, фрукты.
Выводы
Если все-таки обнаружили кисту почки, то первое, что необходимо сделать – это определить, влияет ли кистозное новообразование на функциональную работу почечек. Если нет, то необходимо наблюдаться у врача для диагностики почечных образований, а если да, то нужно предпринять организованное диетическое питание, что является обязательной частью схемы лечения. В связи с тем, что киста может образовываться в разных местах почки, то конкретные правила питания врач устанавливает только после проведения полноценной диагностики. Впоследствии устанавливаются запрещенные и рекомендованные продукты.
Читайте также:

