Подапоневротическая гематома после кесарева что это
Обновлено: 01.05.2024
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте
Скажите пожалуйста, вы грудью кормите? Только ГВ? Не смешанное?
По хорошему, надо выпить но-шпу и уколоть окситоцин, чтобы матка опорожнилась. Вы настойку водного перца 40 капель 3 раза в сутки не пили?
Валерия, здравствуйте. Грудью не кормлю. У ребенка аллергия, сцеживаюсь. Но врач сегодня назначила достинекс..
Сказала, что там одна таблетка в упаковке, а я увидела упаковку 8 табл. По этому и еще как это принимать не знаю
Валерия, подскажите, пожалуйста, а если окситоцин не уколоть, то это будет критично? Я сейчас в маленьком городе, тут медицины то особо нет. Боюсь, если что-то случится, то я не смогу ни к кому обратиться

Для прекращения лактации надо выпить достинекс по половинке таблетки 2 раза в сутки (то есть одна таблетку в день) в течение 2 дней. То есть всего 2 таблетки
Начните приём настойки водного перца. Она поспособствует сокращению и опорожнению матки. По хорошему, если окситоцин и ношпа совместно не помогут, то надо будет попробовать разбужировать (расширить) цервикальный канал
Валерия, нашла очень похожее обращение на свое:
« 29.12.2021 было экстренное кесарево сечение.Спустя месяц было сделано узи,по которому обнаружена гематома на внутреннем рубце матки размером 20на 21 мм.Шов на животе хорошо зажил,никакого дискомфорта не доставляет,гематом не имеет.Матка иногда побаливает.Врач сказал ходить и ждать пока рассосётся.Вопрос:может ли гематома внутренняя рассосаться?есть ли смысл ждать или провести операцию?И как обычно эти гематомы убирают внутри?»
Вы ответили, что такие гематомы рассасываются самостоятельно и ничего предпринимать не нужно. Подскажите, пожалуйста, ситуация в чем-то отличается?

Насколько я помню, там гематома была прямо вдоль рубца. И с момента родов не прошло 2 месяцев.
Нет, это не выскабливание. Аккуратно щёточкой, которой берут обыкновенный мазок надо пройти весь цервикальный канал. Скорее всего это поможет полностью опорожниться гематоме. Если по простому, то цервикальный канал сейчас как будто бы слипся. Его надо "разделить"
На сервисе СпросиВрача доступна консультация хирурга онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!



Если объем великоват ее то стоит оперативно удалять, боюсь что пунктировать иглой уже бессмымленно много времени прошло. Если маленькая то мазью вишневского прикладывать. Прикрепите протокол узи пожалуйста и фото послеоперационной области где гематома
Данил, протокола не дали. Вскрывать отказались. Врач ничего ладом не сказал, кроме как что она небольшая. Не знаю как что, , но в целом уже готова что вскрывать будут. Вопрос только как я понимаю это будет в больнице скорее всего, выдавливали мне ее в поликлинике просто. Сколько по времени обычно лежат в больнице? Какая анестезия будет? Влияет как то на шов то что она плотность в самом низу живота? Рядом со швом

Здравствуйте.
Варианта развития событий у Вас три - это то, что гематома рассосется, или придется гематому эвакуировать оперативным путем, или гематома нагноится (тогда придется вскрывать гнойник).
Прошел месяц, но гематома сохраняется. Какой ее размер, какой толщины стенка, содержимое жидкостное или нет, на какой глубине образование?
Повторите анализы, а именно общий анализ крови, УЗИ гематомы.
Если не лечились, то местно попробуйте Лиотон гель 1000.
Если лечились и эффекта нет, а по УЗИ гематома не уменьшается, то лучше всего это вскрыть ее и эвакуировать.
Другого варианта не вижу.
Может со временем гематома и пройдет, а может и нагноится.
Здоровья Вам.
Андрей, Врач сказал только что гематома небольшая и все. Узи протокола не дали. Все это было в платной клинике. Вскрывать отказались. Думаю сходить в гос поликлинику. Там запись на 3 недели вперед. Готова уже к тому что вскрывать будут. Если будут оперативно удалять, то получается это в больнице скорее всего полагаю. Верно? Сколько по времени обычно лежат с гематомой? И то что она над швом в самом низу живота. Это влияет как то на шов? Какая анестезия применяется?

Здравствуйте, Регина.
Вероятнее всего гематома не маленькая, если доктор рекомендует её вскрыть и опорожнить и нет шанса самостоятельного рассасывания. Если операцию Вам планируют провести в хирургическом стационаре, в среднем 3-5дн сроки госпитализации. Анестезия местная или внутривенная. Вскрывать могут через разрез по ходу послеоперационного рубца или дополнительный, непосредственно над гематомой. Рана не ушивается, далее перевязки с мазью Левомеколь до полного заживления.
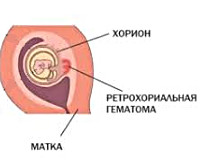
Ретрохориальная гематома – это патологическое состояние раннего срока гестации, характеризующееся скоплением крови между внешней оболочкой бластоцисты и эндометрием, отслойкой хориональной пластинки от децидуальной оболочки. Проявляется кровянистыми выделениями из влагалища, схваткообразной болью внизу живота, иногда протекает бессимптомно и обнаруживается случайно во время планового инструментального исследования. Диагностируется на основании анализа жалоб беременной, результатов клинического осмотра и ультрасонографии. Лечение консервативное – покой, лекарственные препараты.
МКБ-10
Общие сведения
Ретрохориальная гематома – скопление крови в ретрохориальном пространстве, сопровождающееся частичным отторжением плодного яйца. Если ранее гематому считали предиктором грядущей плацентарной недостаточности, в современном акушерстве нарастает тенденция относить её к первичному проявлению данной патологии. Кровоизлияние возникает в первом триместре беременности на пятой-одиннадцатой неделе. Частота встречаемости составляет 1,3-3%, с гематомой связано 18% случаев кровотечения на ранних сроках гестации. Субхориальные гематомы даже при адекватном лечении нередко приводят к спонтанному аборту, а при прогрессировании беременности значительно повышают вероятность развития акушерских и перинатальных осложнений.

Причины
Причины возникновения ретрохориальных гематом до настоящего времени точно не изучены. Кровоизлияние между оболочками является следствием поверхностной инвазии трофобласта. Такое состояние чаще всего обусловлено неадекватной готовностью к имплантации эндометрия и бластоцисты ввиду изменения количества и качества гормонов, продуцируемых яичниками, поражения рецепторного аппарата эндометрия и нарушения иммунной регуляции.
Считается, что ведущим этиологическим фактором является недостаточность лютеиновой фазы и связанный со сниженной продукцией прогестерона иммунный конфликт матери и эмбриона. Это объясняет наибольшую частоту встречаемости патологии при беременностях, развившихся после овариальной стимуляции (при экстракорпоральном оплодотворении, у женщин с гиперандрогенией), сопровождающихся недостаточностью жёлтого тела. К другим причинам формирования ретрохориальных гематом относятся:
- Инфекции. Возникновение внутриматочной гематомы на раннем сроке нередко связано с хроническим аутоиммунным эндометритом, пусковым фактором которого становится инфекция. Вероятность ретрохориальных кровоизлияний увеличивается при бактериальном вагинозе, являющемся источником неспецифической инфекции, и вирусном поражении. Контаминация вирусом (герпеса, Коксаки, прочих энтеровирусов, цитомегаловируса) клеток цитотрофобласта делает их мишенью иммунной атаки организма.
- Акушерский анамнез. У женщин, ранее перенёсших операцию кесарева сечения, иные хирургические вмешательства на матке или неоднократные выскабливания эндометрия, риск повышен ввиду возможного попадания инфекционного агента в полость матки и структурных повреждений, вследствие которых нарушается процесс формирования эндометрия, уменьшается количество прогестиновых рецепторов, что негативно влияет на модуляцию клеточного иммунного ответа. В группе риска также находятся пациентки с привычным невынашиванием беременности.
- Другие маточные факторы. К неполноценной предгравидарной трансформации эпителия могут приводить аномалии развития матки. Вероятность возникновения патологии увеличивается при миомах (преимущественно – субмукозных узлах).
- Гемодинамические и гемореологические нарушения. Факторами риска являются артериальная гипертензия у матери, врождённые нарушения свёртывания крови, проявляющиеся тромбофилией, хронический ДВС-синдром. Эти патологические изменения потенцируют снижение продукции гормонов и синтеза иных белков формирующейся плацентой.
- Специфические иммунные состояния. Отмечается преобладание клеточного (Th-1 типа) иммунного ответа, маркёрами которого могут быть псориаз, контактный дерматит, органоспецифические иммунные поражения и привычное невынашивание. Одной из причин развития гематомы с отслойкой хориона считается близкая гистологическая совместимость супругов.
На вероятность возникновения патологии влияют соматические заболевания (сахарный диабет, болезни щитовидной железы и печени), бытовые и производственные факторы (загрязнение атмосферы, воздействие низких или высоких температур, сильного шума, пониженное или несбалансированное питание, гиповитаминозы), возраст матери (менее восемнадцати, более тридцати лет), хорионбиопсия, травмы. Чаще повреждение сосудов провоцирует тупая травма живота, длительное воздействие вибрации.
Патогенез
Патогенез ретрохориальной гематомы до сих пор неизвестен. Если ранее считалось, что гематома является следствием отслойки яйца и ампутации сосудов, в настоящее время понятие причинно-следственной связи радикально изменилось. Предполагается, что патология связана с неполноценностью гестационной перестройки спиральных артерий матки, вследствие которой в межворсинчатом пространстве устанавливается ранний постоянный кровоток.
Во время первой волны (на пятой-седьмой неделе гестации) инвазии цитотрофобласт внедряется в спиральные артерии эндометрия, процесс сопровождается секрецией ферментов, разрушающих соединительнотканные и мышечные структуры стенок сосудов с их последующим замещением фибриноидной массой. В результате диаметр артерий значительно увеличивается, способность к сокращению утрачивается, в их устьях четырёхкратно снижается давление крови. Эти изменения необходимы для нормального плацентогенеза, поддержания полноценного жизнеобеспечения плода. Цитотрофобласт образует внутреннюю выстилку артерий, полностью перекрывая просвет 20-50% сосудов и не допуская контакта межворсинчатого пространства с материнской кровью на первом этапе формирования плаценты.
При неполной перестройке артерий мышечно-эластиновые волокна стенок замещаются фибрином лишь частично, давление в них повышено, цитотрофобластические «пробки», перекрывающие сосуды, неполноценны, в результате чего маточно-плацентарный кровоток начинается преждевременно. Ввиду слабой васкуляризации ворсины хориона в этот период не готовы к приёму артериальной крови, богатой кислородом и свободными радикалами, чем обусловлено их повреждение и образование гематомы, отслаивающей хориальную пластинку.
При поступлении небольшого объёма крови, слабом поражении ткани гематома со временем разрешается, продолжается развитие плаценты и эмбриона. Нарастание кровотечения из спиральных артерий приводит к росту образования, дальнейшей отслойке хориона, значительному повреждению синцитиотрофобласта вследствие оксидативного стресса, гибели эмбриона, самопроизвольному аборту.
Классификация
С учетом размеров, определенных в ходе ультразвукового исследования, гематомы классифицируют как маленькие (занимающие до 20% маточной площади плодного яйца), средние (20-50%), крупные (свыше 50%). По расположению выделяют корпоральные (находящиеся в области стенок, дна матки) и супрацервикальные (над внутренним зевом матки) образования. Мелкие, а также супрацервикальные гематомы имеют более благоприятный исход – маленький объём не влечёт масштабной отслойки, а расположение вблизи с цервикальным каналом способствует быстрому опорожнению и регрессу. Ранние кровоизлияния формируются на 5-7 неделе гестации, поздние – на восьмой-одиннадцатой. Гематомы также различают по стадиям развития:
- Неорганизованные. «Свежие» гематомы, возникшие сразу после кровоизлияния, представляют собой полость, заполненную жидкой кровью. Через 12 часов после кровотечения начинается процесс организации, сопровождающийся образованием и оседанием сгустков. В случае продолжения кровотечения, отсутствия оттока содержимого гематома увеличивается в размерах, отделяя плодное яйцо от матки.
- Организованные. Организация гематомы свидетельствует о прекращении кровотечения. Организованная гематома состоит из соединительной ткани и постепенно уменьшается. Полное исчезновение у 70% беременных наблюдается через 1-2 месяца, у 30% гематомы могут сохраняться до родов.
Симптомы ретрохориальной гематомы
Патология в 16-30% случаев протекает бессимптомно. У остальных больных наблюдаются мажущие кровянистые выделения из половых путей, отделение кровяных сгустков или кровотечение. Скудные коричнево-бежевые выделения свидетельствуют об организации гематомы. Частым симптомом считаются схваткообразные боли внизу живота. Болевым синдромом обычно сопровождается корпоральные гематомы, кровянистыми выделениями – супрацервикальные. Общее самочувствие остаётся без изменений. Выделение алой свежей крови из влагалища, усиление боли и ухудшение самочувствия нередко являются признаками начинающегося аборта – состояния, требующего срочной госпитализации.
Осложнения
Наиболее неблагоприятными исходами патологии являются спонтанный аборт (в 9-18% случаев) и замершая беременность (1-2%). Гематома, особенно крупная, сопровождающаяся кровянистыми выделениями, нередко становится предвестником будущих осложнений. Ретрохориальная гематома повышает риск преждевременных родов в 3,5 раза на 22-27 неделе гестации и в два раза после 28 недели. Вероятность отслойки плаценты увеличивается в 2-2,5 раза, преэклампсии – в 4. Также существуют риски для плода – у младенцев матерей, перенёсших гематому в начале беременности, в 2,6 раза чаще наблюдается задержка внутриутробного развития, дистресс-синдром.
Диагностика
Диагностические мероприятия проводятся акушером-гинекологом. Внутриматочная гематома дифференцируется с угрозой выкидыша, вызванной другими причинами, внематочной беременностью, пузырным заносом, опухолями шейки и тела матки. Важным этапом является выяснение причины развития патологии. Диагноз устанавливается на основании данных следующих исследований:
- Клинический осмотр. По результатам опроса больной и общего осмотра врач диагностирует беременность (если пациентка ранее не была поставлена на учёт), а по субъективным признакам может заподозрить гематому. При гинекологическом исследовании по состоянию шейки матки и интенсивности кровотечения (если таковое имеет место) устанавливается стадия возможного аборта.
- Ультрасонография. Гематома определяется в ходе УЗИ матки как серповидное гипо- или анэхогенное образование, занимающее часть окружности плодного яйца. Для выбора тактики лечения оценивается жизнеспособность эмбриона по наличию сердцебиения. Эхография имеет прогностическую ценность: неблагоприятными факторами самопроизвольного аборта являются крупный размер гематомы, её корпоральное расположение, прогрессирующее повышение сосудистого сопротивления в хориальной ткани и спиральных артериях, признаки задержки развития эмбриона, нарушение его сердечной деятельности.
Определение причины кровоизлияния затруднено. С этой целью осуществляют бактериальное исследование влагалищного мазка, диагностические гормональные тесты (уровень эстрогенов и прогестинов, хорионического гонадотропина, плацентарного лактогена, трофобластного гормона) ПЦР-анализ на вирусные инфекции, коагулограмму, анализ на антитела к хорионическому гонадотропину и фосфолипидам, типирование генов HLA II класса. Назначают консультации иммунолога, гематолога и медицинского генетика. Тем не менее, уточнить этиологию удаётся далеко не всегда.
Лечение ретрохориальной гематомы
Лечение консервативное, проводится амбулаторно или в условиях стационара (при кровотечении) акушером-гинекологом. Если эмбрион жизнеспособен, терапия направлена на сохранение и пролонгирование гестации, в случае его гибели производится искусственное прерывание беременности. Отслойка хориона расценивается как угрожающий аборт. Для предотвращения дальнейшего отделения и изгнания плодного яйца назначается покой (в том числе половой), этиотропное лечение:
- Гемостатическая терапия. Для купирования кровотечения применяется транексамовая кислота, средство, обладающее как кровоостанавливающим, так и противовоспалительным действием, использование которого не приводит к выраженным изменениям в системе гемостаза.
- Гормональная терапия. Натуральный микронизированный прогестерон действует сразу в нескольких направлениях, обеспечивая иммуномодулирующий и противовоспалительный эффекты, снижая тонус матки. Кроме того, препарат эффективно предотвращает дальнейшее излитие крови после гемостаза.
Симптоматическое лечение включает энзимотерапию для ускорения резорбции гематомы. Для снижения тонуса матки назначаются седативные препараты, спазмолитики и физиотерапия (электрорелаксация матки, электрофорез магния, иглорефлексотерапия). Особое внимание уделяется борьбе с запорами. Патогенетическое лечение зависит от причин, вызвавших патологию (например, при верифицированной иммунной тромбофилии вводят антиагреганты и глюкокортикоиды).
Прогноз и профилактика
Прогноз сохранения и успешного завершения беременности при ретрохориальной гематоме во многом зависит от возможности выявления и устранения причин патологии, своевременного начала лечения. Важнейшим аспектом первичной профилактики является прегравидарная подготовка – комплексное обследование супругов и коррекция выявленных нарушений за несколько месяцев до планируемой беременности. К другим мероприятиям относится избегание искусственных абортов, бытовых и профессиональных вредностей, полноценное сбалансированное питание и потребление витаминов, рациональный режим труда и отдыха. Вторичная профилактика заключается в постоянном акушерском мониторинге.
1. Ретрохориальная гематома. Вопросы этиопатогенеза, диагностики и терапии/ Ковалева Ю.В.// Журнал акушерства и женских болезней – 2013 – №4.
2. О роли отдельных продуцентов ворсин плаценты в патогенезе ретрохориальной гематомы при неразвивающейся беременности/ Груздев С.А., Милованов А.П., Калашников А.С., Хайруллин Р.М.// Фундаментальные исследования – 2013 – №7.
3. Морфологические особенности гестационной перестройки спиральных артерий в первом триместре беременности при незрелости плаценты/ Гриневич В.Н.// Фундаментальные исследования – 2011 – №5.
Гематома мягких тканей – это полость, образовавшаяся в результате травмы и заполненная кровью или сгустками. Возникает при излитии крови в ткани из поврежденного сосуда. Представляет собой плотное или флуктуирующее опухолевидное образование, болезненное при пальпации, сопровождающееся отеком и изменением цвета кожи. При глубоком расположении проявляется нарушением формы и локальным увеличением объема пораженного участка. Патология диагностируется на основании жалоб, данных анамнеза и внешнего осмотра. В сомнительных случаях назначается ультрасонография. Лечение – местные консервативные мероприятия, в тяжелых случаях показано вскрытие, дренирование.
МКБ-10


Общие сведения
Гематома мягких тканей – распространенное патологическое состояние в современной травматологии. Может выявляться в области конечностей, лица или туловища, быть небольшой или обширной, располагаться подкожно, внутримышечно, подфасциально, под слизистой оболочкой. Мелкие поверхностные гематомы чаще обнаруживаются в области пальцев рук, обширные скопления крови – в зоне нижних конечностей (голени и бедра). Небольшие образования нередко рассасываются самостоятельно. При попадании инфекции наблюдается нагноение. Патология диагностируется у всех групп населения, отмечается некоторое преобладание людей с высоким уровнем физической активности (детей, молодых мужчин).
Причины
Гематомы могут обнаруживаться при любых видах травматических повреждений (автодорожных, производственных, падениях с высоты и пр.), но наиболее распространенной причиной их образования является бытовая травма. Патология обычно возникает после прямого удара при ушибе, может формироваться вследствие интенсивного сдавления, разрыва сосуда при переломах, вывихах и других повреждениях. Предрасполагающими факторами, увеличивающими вероятность развития данного состояния, являются заболевания, сопровождающиеся нарушениями со стороны свертывающей системы крови и повышенной хрупкостью сосудистой стенки.
Патогенез
В основе механизма формирования гематомы мягких тканей лежит разрыв кровеносного сосуда без наличия раны, реже – при небольшой ране (обычно колотой). Интенсивное локальное травматическое воздействие при ушибе, повреждение костным отломком, резкое противоестественное смещение одних анатомических структур относительно других при переломе или вывихе становится причиной нарушения целостности сосудистой стенки. Кровь под давлением вытекает и «раздвигает» ткани, формируя полость.
Часть крови пропитывает ткани, поэтому в дальнейшем наблюдаются цикличные изменения цвета кожных покровов, обусловленные распадом эритроцитов с образованием гематоидина и гематосидерина. Вначале место повреждения становится багровым или багрово-синюшным, позже приобретает зеленоватый, а затем желтоватый оттенок. При глубоких гематомах цвет кожи может оставаться неизмененным.
В последующем гематома либо рассасывается, либо длительно сохраняется, претерпевая ряд последовательных изменений, завершающихся рубцеванием. При вскрытии свежих образований кровь алая, вязкая, густая, иногда желеобразная, что объясняется активностью факторов свертывания. Позже в полости обнаруживаются либо старые сгустки, либо темная жидкая лизированная кровь. При опорожнении застарелых гематом сгустки могут быть твердыми, образовывать цельную массу, плохо отделяться от окружающих тканей, что связано с начавшимся процессом рубцевания и перерождения в фиброзную ткань. Инфицированные полости заполнены серозным или гнойным содержимым.
Классификация
Систематизация осуществляется по нескольким признакам. Целью деления на группы является оценка тяжести патологии, выбор лечебной тактики, определение необходимости проведения хирургического вмешательства и наиболее вероятного прогноза. В клинической практике различают следующие виды гематом:
- По локализации. Гематомы могут быть расположены под кожей, в подслизистом слое, под фасцией, в толще мышечной ткани. Наиболее крупные полости локализуются внутри мышц или подфасциально (между мышцей и фасцией), что обусловлено богатым кровоснабжением и эластичностью скелетной мускулатуры.
- По состоянию сосуда. Пульсирующие гематомы формируются при повреждении сосуда большого калибра, отличаются отсутствием тромба в зоне повреждения, возможностью свободного движения крови из полости образования в полость сосуда и обратно. Непульсирующие гематомы обнаруживаются при нарушении целостности мелких и средних сосудов, дефект стенки которых быстро закрывается тромбом.
- По состоянию излившейся крови. Несвернувшиеся (свежие) гематомы выявляются в первые часы или дни после травмы, свернувшиеся – спустя несколько суток, лизированные (заполненные старой кровью, неспособной к свертыванию) – через несколько недель. Указанные сроки могут колебаться в зависимости от активности факторов свертывания, размера образования и иных обстоятельств. При проникновении инфекции наблюдается инфицирование, позже – нагноение.
- По отношению к тканям. При развитии диффузных гематом процесс пропитывания тканей кровью преобладает над процессом их «раздвигания», полость небольшая или отсутствует. При формировании ограниченных образований ткани пропитаны незначительно, основная масса излившейся крови находится в полости. Осумкованные гематомы определяются в отдаленные сроки, характеризуются наличием слоя плотной соединительной ткани, отделяющей полость от окружающих структур.
- По степени тяжести. Легкие гематомы возникают примерно через сутки после травматического эксцесса, чаще рассасываются самостоятельно. Образования средней тяжести формируются в течение 3-5 часов, требуют проведения консервативных или оперативных мероприятий. Тяжелые повреждения диагностируются через 1-2 часа после травмы, являются показанием для вскрытия и дренирования.

КТ ОГК. Гиперденсное скопление крови в толще мышечного массива грудной стенки справа, окруженное зоной отека.
Симптомы
Первыми проявлениями патологии становятся боль и местный отек. Характерным отличием гематомы от других травм мягких тканей на ранней стадии является более выраженная ограниченность припухлости, отсутствие постепенного перехода от отечных структур к неизмененным. В последующие часы отек начинает распространяться. Болезненность усиливается, движения ограничиваются из-за боли. Пациенты предъявляют жалобы на ощущение давления или напряжения в пораженной зоне. При поверхностном расположении гематомы кожа становится синюшно-багровой. При глубокой локализации полости может выявляться локальная гиперемия кожных покровов, иногда цвет кожи не изменяется.
При пальпации на начальном этапе флуктуация обычно отсутствует, определяется уплотнение и резкая болезненность. После формирования ограниченной полости, содержащей жидкую кровь, выявляется положительный симптом зыбления. Вначале пораженная область при ощупывании напряженная, после спадания отека плотность тканей может снижаться. При благоприятном течении припухлость постепенно уменьшается в размере и исчезает, при неблагоприятном – сохраняется в течение длительного времени, вызывает болезненность при движениях.
Осложнения
Основным возможным негативным последствием гематомы мягких тканей является ее нагноение с образованием абсцесса. Осложнение чаще обнаруживается при сопутствующих повреждениях кожных покровов. При попадании инфекционных агентов в полость образования болевой синдром усиливается, отмечается локальная гиперемия и гипертермия, присоединяются симптомы общей интоксикации. В отдельных случаях возможно распространение гнойного процесса с формированием флегмоны или развитием сепсиса.
Диагностика
Диагностика осуществляется врачом-травматологом. При отсутствии признаков поражения костей и суставов дополнительные исследования обычно не требуются, диагноз выставляется с учетом данных анамнеза (наличие свежей травмы с характерным механизмом), жалоб больного и результатов физикального обследования. При глубоко расположенных гематомах для оценки тяжести повреждения и дифференцировки с ушибом может назначаться УЗИ мягких тканей. При сопутствующем поражении твердых структур выполняется рентгенография соответствующего сегмента. Кроме ушиба дифференциальную диагностику иногда приходится проводить с переломами, надрывами связок и мышц, реже – с синдромом позиционного сдавления, острым миозитом, ишемией при тромбозе сосуда мелкого или среднего калибра и некоторыми другими состояниями, сопровождающимися плотным локальным отеком.

Лечение гематомы мягких тканей
Лечение обычно осуществляется амбулаторно, тактика определяется тяжестью процесса и временем с момента травмы. При свежих повреждениях конечности придают возвышенное положение, прикладывают холод (грелку с холодной водой, пакеты со льдом, завернутые в полотенце), накладывают давящую повязку для уменьшения кровотечения. После организации небольших образований назначают УВЧ, применяют теплые грелки для ускорения рассасывания. Небольшие поверхностно расположенные гематомы вскрывают в условиях травмпункта. При крупных и глубоких полостях, появлении признаков инфицирования показана госпитализация в травматологическое отделение, вскрытие и дренирование на фоне антибиотикотерапии. При неинфицированных гематомах после вскрытия рекомендовано тугое бинтование для устранения полости и ускорения заживления.
Прогноз и профилактика
Прогноз обычно благоприятный. Большинство гематом рассасывается самостоятельно в течение 2-3 недель. Средний срок нетрудоспособности после вскрытия полости составляет около 2 недель, исходом становится полное выздоровление. При отсутствии лечебных мероприятий возможно образование массива фиброзной ткани (рубца) с формированием внешнего дефекта. При наличии инфекции сроки лечения и прогноз могут колебаться, зависят от тяжести процесса. Профилактика включает предотвращение травм и раннее обращение за медицинской помощью при получении повреждений.

Еще совсем недавно в акушерстве было принято правило: «Одно кесарево – всегда кесарево», то есть считалось, что естественные роды с рубцом на матке невозможны, так как во время схваток или потуг есть риск расхождения рубца и разрыва матки. Сейчас это правило стало неактуальным, и само по себе наличие рубца на матке не является 100% показанием к операции. Во всем мире стали практиковаться естественные роды после кесарева сечения, успешно проводят их и в нашей стране. Конечно, такие роды возможны не во всех случаях, а только тогда, когда к ним нет противопоказаний. Что же может препятствовать естественным родам после кесарева сечения? Прежде всего это какие-то медицинские особенности состояния здоровья мамы и ребенка.
- неполноценность рубца на матке;
- продольный рубец;
- предлежание плаценты;
- анатомически узкий таз и деформации малого таза;
- поперечное или тазовое предлежание ребенка;
- предлежание плаценты;
- крупный ребенок (более 3800 г);
- патология сетчатки;
- тяжелые заболевания будущей мамы (например, болезни сердечно-сосудистой системы; сахарный диабет);
- многоплодная беременность.
Понятно, что если причиной предыдущего кесарева был анатомически узкий таз, то и в следующую беременность операции не избежать.
Но если причина оперативных родов заключалась именно в особенностях той, предыдущей беременности (например, было предлежание плаценты или ягодичное предлежание), а в эту беременность ничего подобного нет, она протекает обычно, мама и ребенок чувствуют себя хорошо, то роды естественным путем вполне осуществимы.
- Независимо от того, как будет рожать женщина после первого кесарева сечения (естественным путем или с помощью повторной операции), ко второй беременности и родам нужно подготовиться. Прежде всего надо достать выписку из роддома после предыдущих родов и посмотреть в ней некоторые моменты: причины, по которым было выполнено кесарево сечение;
- способ кесарева сечения;
- методика зашивания разреза на матке;
- шовный материал, использованный во время операции;
- течение послеоперационного периода;
- осложнения во время операции и в ближайшее время после нее;
- объем кровопотери;
- лечение, которое проводилось после операции.
Еще перед планированием беременности надо посетить гинеколога, сделать УЗИ органов малого таза и определить готовность матки и послеоперационного рубца для вынашивания и рождения малыша. Также желательно соблюсти некоторые правила.
Считается, что следующая после кесарева сечения беременность должна наступить не раньше двух-трех лет после операции, так как именно за это время восстанавливается мышечная ткань в области рубца на матке.
Когда беременность наступит, надо регулярно делать УЗИ, во время которого врач дополнительно будет исследовать состояние рубца. Лучше всего проходить обследования в современном родильном доме, где у врачей есть опыт ведения беременности и родов с рубцом на матке.
Обычно то, каким способом может родить женщина с рубцом на матке после кесарева сечения, станет ясно ближе к концу беременности – после того как окончательно определится состояние рубца, а также мамы и ребенка.
Естественные роды после кесарева сечения, так же как и в обычном случае, состоят из трех периодов: сначала идут схватки, затем потуги и заканчивается все рождением плаценты. Но есть и некоторые особенности. Во-первых, за роженицей и ребенком будут наблюдать более пристально, чем в обычных родах (например, КТГ будут проводить чаще или даже постоянно). Стимуляцию родов при ослаблении родовой деятельности проводить не станут (чтобы избежать риска разрыва матки по рубцу). Скорее всего, и обезболивание родов тоже делать не будут (чтобы не пропустить болевых ощущений при угрозе расхождения рубца). После рождения плаценты врач обследует полость матки и проверяет состояние рубца.
Если женщина еще раз будет рожать с помощью планового кесарева сечения, то, как и при первой операции, ей заранее назначат дату родов, возможно, порекомендуют лечь в роддом накануне, для того чтобы подготовиться к операции. Как правило, техника проведения повторной операции не будет отличаться от первой, хотя иногда сама операция может быть сложнее и будет проводиться дольше (например, из-за того, что после кесарева сечения (как и после любой полостной операции) часто обнаруживается спаечный процесс).
Если вторые роды возможны только с помощью кесарева сечения, то здесь вопросов не возникает. Если же допустимы как естественные, так и оперативные роды, то почти всегда женщина стоит перед выбором: что лучше и безопаснее для нее и ребенка? С одной стороны, действительно, естественные роды всегда лучше операции, и многие будущие мамы успешно переносят их после кесарева сечения без малейших осложнений. С другой – при подобных родах существует риск (хотя и очень небольшой) разрыва матки на месте рубца, оставшегося после кесарева сечения. В то же время, хотя расхождение рубца в естественных родах действительно возможно, при быстром реагировании врачей и при моментально проведенной после угрозы разрыва экстренной операции проблем можно избежать. Так как же выбрать?
- Обязательно принимайте во внимание мнение врача.
- Если есть возможность родить самостоятельно, то надо быть к этому психологически готовой, то есть женщина еще и сама должна хотеть родить самостоятельно. Ведь процесс родов – это именно ее работа, на которую роженица должна быть настроена.
В любом случае, какой бы способ родоразрешения не был показан, рожать после повторного кесарева сечения надо только в роддоме, который специализируется на родах после кесарева сечения.
Вам хочется попробовать родить самой после кесарева сечения? Принять такое решение может быть непросто, поэтому лучше все основательно обсудить со своим врачом
Читайте также:

