Почему при беременности опухают нос и губы
Обновлено: 25.04.2024
Отеки при беременности могут быть физиологическими либо патологическими. Наблюдаются при гестозах, сдавлении крупных сосудов маткой, болезнях почек, сердца и сосудов, некоторых гиповитаминозах, эндокринных заболеваниях. Чаще выявляются в дистальных отделах конечностей, особенно нижних. Реже обнаруживаются на лице или распространяются по всему телу. Диагностируются на основании внешнего осмотра, специальных подсчетов. Причину устанавливают с помощью аппаратных методик, лабораторных исследований. Лечение включает диету, диуретики, спазмолитики, гипотензивные средства, антиагреганты, другие препараты. План ведения родов определяют индивидуально.
Общая характеристика
Отеки во время беременности могут выявляться как в норме, так и при развитии различных патологических состояний. Склонность к отечности в этот период обусловлена повышением уровня прогестерона, увеличением количества жидкости в организме. У беременных женщин по сравнению с небеременными объем жидкости возрастает на 6-8 литров, 4-6 из которых содержатся в плаценте, околоплодных водах, плоде, а остальные 2-4 распределяются по организму.
Почему возникают отеки при беременности
Физиологические причины
Причинами данного проявления при беременности становятся:
- переутомление;
- высокая температура окружающей среды, духота, повышенная влажность;
- ношение обуви на каблуках;
- продолжительная ходьба, длительное пребывание в неподвижном положении;
- употребление большого количества соли или жидкости.
К развитию отеков склонны пациентки небольшого роста. Предрасполагающим фактором является лишний вес. У девушек с незначительным избытком массы тела пастозность появляется чаще, но не достигает значительной степени выраженности. У больных с тяжелым ожирением склонность к периферическим отекам возрастает, симптом становится постоянным, сочетается с одышкой, болями в позвоночнике, суставах ног.
Гестозы
Отечность характерна для всех поздних токсикозов, которые, по существу, являются последовательными стадиями одного патологического процесса. Смена стадий может быть как постепенной, так и молниеносной, что обуславливает важность учета выраженности симптома, других проявлений для определения тяжести состояния, необходимости неотложных мероприятий. Возможны следующие варианты гестоза:
- Водянка беременных. Развивается из-за нарушений водно-электролитного баланса, повышения проницаемости сосудов, выхода жидкости в ткани. Вначале отечность незначительная, охватывает только конечности, затем отеки становятся генерализованными. Характерным внешним признаком является глянцевый оттенок кожи. Пациентку беспокоит жажда. Отмечается урежение мочеиспускания.
- Нефропатия. Сменяет водянку у 25% женщин. Проявляется отеками, протеинурией, повышением АД. Отечность варьируется от незначительной пастозности лица, кистей рук до генерализованных отеков. Прогрессирующая гипертензия сопровождается головными болями, тошнотой, рвотой. Другими типичными симптомами нефропатии считаются слабость, головокружение, жажда, одышка, диспепсия, боли в пояснице.
- Преэклампсия. Формируется после нефропатии. Отеки сохраняются. Перечисленные выше признаки дополняются тяжестью в затылке, интенсивной цефалгией, усталостью, вялостью, заторможенностью, тремором, потливостью кистей рук, бессонницей либо повышенной сонливостью. У четверти пациенток наблюдаются зрительные расстройства. Возможны боли в подложечной области, тошнота, рвота.
- Эклампсия. Сменяет преэклампсию на протяжении периода, не превышающего 3-4 суток. На фоне отечности туловища и конечностей, других симптомов преэклампсии возникает судорожный припадок с последующей комой, которая переходит в восстановление сознания либо усугубляется.
Синдром нижней полой вены
Как правило, диагностируется после 25 недели беременности. Проявляется тахикардией, слабостью, затруднением дыхания, усилением шевеления плода в положении лежа на спине. Выявляются кардиалгии, страх, беспокойство, нарушения зрения, шум и звон в ушах. Развивается постуральная гипотензия, иногда – обмороки. Отеки при синдроме НПВ обнаруживаются на нижних конечностях, обусловлены ухудшением оттока крови на фоне сдавления крупного венозного ствола.
Почечные патологии
Повышенная вероятность отеков при беременности отмечается у женщин с единственной почкой вследствие агенезии органа либо после нефрэктомии. Увеличение нагрузки на мочевыделительную систему может приводить к утренней отечности лица, уменьшению или увеличению мочеотделения, появлению примесей крови, помутнению мочи. Ухудшается общее состояние, наблюдаются сонливость, слабость, утомляемость. Существует высокая вероятность развития гестационного пиелонефрита, который проявляется дизурией, сильной болью по типу почечной колики.
Гломерулонефрит возникает на фоне инфекций, токсических воздействий, системных патологий. При острой форме болезни лицо и веки внезапно становятся отечными, наблюдаются слабость, гипертермия, ознобы, нарушения аппетита, боль в пояснице. Мочевыделение уменьшается, моча приобретает бурый, красный или розовый оттенок.
Более чем у половины пациенток гломерулонефрит при беременности протекает хронически. Отечный синдром ярко выражен у 5% больных. Возможно вовлечение лица, рук, ног. При тяжелом течении отечность распространяется на все тело, развивается анасарка. О наличии асцита свидетельствует быстрое увеличение живота. Нарастающая одышка является признаком гидроторакса.
Варикозная болезнь
В 60-80% случаев варикоз провоцируется беременностью, у остальных женщин усугубляется из-за повышенной нагрузки на сосуды. Как правило, поражает нижние конечности. На начальной стадии незначительная пастозность возникает к вечеру, особенно – после продолжительного стояния, сочетается с ощущением тяжести, «гудением» в ногах. В последующем появляются боли, локальные судороги. Выраженная отечность стоп, голеностопов, нижних частей голеней свидетельствует о поражении глубоких вен.
Редким вариантом болезни является генитальный варикоз. Возможны отеки половых губ и промежности, кровомазание после сексуальных контактов, зуд, тяжесть, распирание в области гениталий. Отмечаются ноющие и тянущие боли внизу живота и половых органах, отдающие в пах, крестец, поясницу.
Тромбофилия
Патологическое состояние обусловлено нарушениями свертывающей системы крови, сопровождается образованием тромбов. Наиболее распространенным осложнением тромбофилии при беременности является тромбофлебит. Отек ноги при глубоком венозном тромбозе сочетается с распирающими болями, синюшностью кожи, набуханием поверхностных вен, повышением локальной температуры, уплотнением, болезненностью поврежденного сосуда. Вследствие тромбоза сосудов плаценты развивается тяжелый гестоз с массивными отеками живота, верхних и нижних конечностей.
Артериальная гипертензия
У двух третей женщин провоцируется беременностью, после рождения ребенка артериальное давление нормализуется. Наблюдается повышенная склонность к отекам дистальных отделов ног. Возможна отечность кистей рук. Основными проявлениями гипертонии при беременности являются головокружения, шум в ушах, головные боли, повышенная утомляемость, одышка, тахикардия.
Болезни сердца
Основной кардиологической причиной отечности на фоне беременности считается недостаточность кровообращения при ревматических или врожденных пороках сердца. Отекают преимущественно нижние конечности: голени, стопы, голеностопные суставы. Наблюдаются сонливость, мышечная слабость, утомляемость, перебои в работе сердца, одышка, синеватый оттенок либо бледность кожи. Более редкой сердечной патологий, провоцирующей развитие отеков, является дилатационная кардиомиопатия.
Патологии щитовидной железы
Достаточно распространенный у беременных йододефицит становится причиной отеков только при снижении уровня тиреоидных гормонов. В тяжелых случаях развивается клинически выраженный гипотиреоз. Наиболее заметные отеки наблюдаются на лице и шее, иногда охватывают все тело. Лицо маскообразное, одутловатое. Изменения цвета кожи или отпечатки при надавливании отсутствуют. Обнаруживаются быстрый набор веса, апатичность, запоры, тошнота, ухудшение состояния волос и ногтей.
Гиповитаминозы
Отеки, судороги, заторможенность, ранние токсикозы наблюдаются у беременных с гиповитаминозом В6. Перечисленные симптомы усугубляются при сопутствующем дефиците витаминов В9 и В12. Развитию специфической клинической картины предшествуют апатия, слабость, сонливость, снижение аппетита, ухудшение концентрации внимания, склонность к простудным заболеваниям.
Диагностика
Определением причины симптома при беременности занимается акушер-гинеколог. По показаниям больную направляют на консультации к нефрологу, флебологу, кардиологу, другим специалистам. Обследование проводится с использованием следующих методик:
- Сбор анамнеза. Врач опрашивает больную, выявляя клинические признаки отечности. Об отеках ног говорит ощущение, что привычная обувь стала тесной, невозможность застегнуть сапоги, выраженные, долго не исчезающие следы от резинок носков на коже. Об отеках рук свидетельствуют проблемы при снятии и надевании колец.
- Физикальный осмотр. Специалист определяет распространенность отеков, устанавливает проявления, указывающие на этиологию симптома. Обнаруживает внешние и пальпаторные признаки асцита и анасарки, прослушивает сердце и легкие для выявления пороков, гидроторакса.
- Специальные измерения. Показаны при подозрении на наличие скрытых отеков. Основаны на определении суточного привеса, подсчете диуреза. В норме еженедельное увеличение массы тела составляет менее 300 г, суточный объем выпитой жидкости превышает количество мочи не более чем на 20-25%. Отклонение этих показателей указывает на высокую вероятность отечности.
- Аппаратные методы. Рекомендованы безопасные, достаточно информативные ультразвуковые и электрофизиологические исследования. Проводят гинекологическое УЗИ, допплерографию маточно-плацентарного кровотока. При патологиях мочевыводящей системы назначают УЗИ почек, при гипотиреозе – УЗИ щитовидной железы, при варикозе и тромбофлебите – УЗИ нижних конечностей. Кардиологическим больным наряду с эхокардиографией производят ЭКГ, суточное, фонокардиографию.
- Лабораторные анализы. При болезнях почек показаны общий и биохимический анализы мочи, при гипотиреозе – тесты на гормоны. Для определения наличия и вида тромбофилии осуществляются специальные исследования. Лабораторное обследование при гестозах включает ОАК, ОАМ, биохимические анализы крови и мочи, коагулограмму.
Лечение
Консервативная терапия
В зависимости от причины появления симптома проводят следующие лечебные мероприятия:
- Гестозы. Больных госпитализируют (за исключением случаев легкой водянки). Назначают постельный режим. Показаны коррекция питьевого режима, специальная диета с увеличенным количеством белка, ограничением соли. Мочегонные не рекомендованы, поскольку могут усугублять выход жидкости сосудов в ткани и способствовать нарастанию отеков. Применяют спазмолитики, десенсибилизирующие, гипотензивные, седативные и противосудорожные средства, инфузионную терапию, оксигенотерапию.
- Болезни почек. Назначают специальную диету. В легких случаях используют фитопрепараты. При клинических значимых формах гломерулонефрита схема лечения включает петлевые диуретики, ксантины, калийсодержащие средства, гипотензивные препараты, антиагреганты. При единственной почке могут потребоваться гормоны и антибиотики. Для повышения уровня гемоглобина нужны препараты железа. Эффективен импульсный ультразвук на поясничную область.
- Варикоз. Проводят компрессионную терапию, лечение флеботониками и флебопротекторами, антикоагулянтами, антиагрегантами. Полезны умеренная физическая активность, лимфодренажный массаж, лечебная физкультура, диета с большим количеством растительных жиров и клетчатки.
- Тромбофилия. Больным с тромбозами назначают антикоагулянты и тромболитики. При нарушениях реологии крови профилактически используют дезагреганты. Проводят гемодилюцию (эритроцитоферез, тромбоцитоферез), гирудотерапию. При недостатке факторов свертывания и антикоагулянтов переливают свежую или свежезамороженную плазму. Иногда необходим плазмаферез.
- Артериальная гипертензия. В рамках гипотензивной терапии назначают альфа-2-адреномиметики, селективные бета-блокаторы, миотропные вазодилататоры, блокаторы медленных кальциевых каналов. Для улучшения микроциркуляции и метаболических процессов в фетоплацентарной системе применяют периферические вазодилататоры. Диуретики и блокаторы АПФ беременным с гипертонией не рекомендованы.
- Поражение щитовидной железы. Основу лечения составляют гормональные и йодосодержащие лекарственные препараты. При органных нарушениях вследствие гипотироксинемии дополнительно используются кардиопротекторы, антиаритмические средства, иммуностимуляторы, витаминно-минеральные комплексы, ноотропы.
- Пороки сердца. Терапия включает антибиотики, нитраты, бета-блокаторы, сердечные гликозиды, антикоагулянты, петлевые и тиазидные диуретики. Лечебные схемы составляются индивидуально с учетом особенностей патологии, выраженности симптоматики, срока беременности.
Хирургическое лечение
Как правило, предпочтительным вариантом являются естественные роды. При необходимости проводят кесарево сечение, малые акушерские операции. Иногда требуется досрочное родоразрешение. Специфическое хирургическое лечение по возможности откладывают до завершения беременности или лактации. Больным с варикозом по показаниям выполняют кроссэктомию, минифлебэктомию, эндовазальную лазерную коагуляцию. Малоинвазивными методами лечения пороков сердца являются закрытая митральная комиссуротомия, баллонная дилатация аортального стеноза.

Отек носа при беременности — довольно распространенное явление. Наряду с токсикозом и болями в спине с ним сталкивается большинство женщин. Отек представляет собой воспаление слизистой оболочки полости носа. Обычно он наблюдается во втором триместре, сопровождается затрудненным дыханием и обильными выделениями слизистой массы.
В лучшем случае отек носа приводит к нервозности и нарушению сна, в худшем — к гипоксии тканей. Плод ощущает недостаток в кислороде, что сказывается на его непосредственном развитии. Чтобы устранить риск нанесения угрозы здоровью будущего малыша, необходимо разобраться в причинах и принять меры по устранению проблемы.
Причины отека носа у беременных
Причины, по которым у беременных может возникнуть отек носа, имеют физиологический или патологический характер. Физиологические причины обусловлены естественными изменениями в организме в этот период. Патологические причины появляются вследствие сбоя в работе жизненно важных органов.
Физиологические причины
Среди физиологических оснований отека носа стоит выделить:
- Изменение гормонального фона. Повышение уровня прогестерона — обязательное условие протекания беременности. Этот естественный процесс влечет за собой накопление в организме натрия, который препятствует выведению лишней жидкости.
- Повышение уровня объема крови. Организм женщины подвергается двойной нагрузке, потому что поступление питательных элементов необходимо не только ей, но и ребенку. Давление на стенки сосудов повышается, как результат — кровь попадает в окружающие ткани.
- Снижение иммунитета. Во время беременности женский организм ослаблен: все силы уходят на то, чтобы сформировать и защитить плод. При слабой работе иммунной системы (в частности — при авитаминозе) риск подхватить вирус и заболеть простудой повышается в разы.
- Бактериальная инфекция. Развивается вследствие нарушения естественной микрофлоры после попадания в организм бактерий (стрептококков, стафилококков, пневмококков). Отек носа в этом случае сопровождается выделением зеленой слизи.
Лечение в этих случаях направлено на устранение негативной симптоматики.
Патологические причины
Отек слизистой носа у беременных может возникать на фоне таких патологических причин:
- заболевания сердечно-сосудистой системы;
- нарушения в работе почек, печени;
- реакция организма на аллергены;
- наличие доброкачественного новообразования;
- патологии в строении носовой перегородки;
- механические повреждения глотки;
- инородное тело в носовом проходе;
- симптомы гестоза (позднего токсикоза);
- наличие ринита, полипов или аденоидов;
- злоупотребление алкогольными напитками;
- воздействие факторов внешней среды.
Патологические причины отека носа несут серьезную угрозу для здоровья плода. Они требуют немедленной диагностики. Целью лечения является ликвидация первопричины проблемы.
Симптомы и признаки
Для отека носа во время беременности характерны такие симптомы:
- заложенность носа,
- влажный кашель,
- умеренное чихание,
- чувство сухости слизистой,
- зуд в носу,
- ночной храп и апноэ (остановка дыхания во сне более чем на 10 секунд).
Затрудненное дыхание обусловлено недостаточным объемом воздуха, поступающего в легкие. В организме снижается уровень снабжения кислородом. Слизистая оболочка верхних дыхательных путей пересыхает и повреждается. Все это провоцирует ухудшение общего самочувствия женщины. Недостаток сна приводит к тому, что она часто раздражается, становится подавленной, теряет аппетит.
При рините наблюдаются суставная и мышечная боль, нарушение обоняния и гнусавость голоса. В случае бактериальной инфекции может повыситься температура тела.
Диагностика
Чтобы знать, как снять отек слизистой носа, нужно провести диагностику. На начальном этапе отоларинголог производит сбор анамнеза. Пациентка рассказывает о неприятных симптомах, которые ее беспокоят. После этого проводится мануальный осмотр (пальпация). Врач осматривает слизистую оболочку носа, определяет факт наличия/отсутствия слизи, а также устанавливает степень выраженности инфильтративных изменений. Более детальная диагностика включает лабораторные и инструментальные методы исследования.
Лабораторные методы исследования
Диагностика заболевания в лабораторных условиях позволяет оценить уровень патологической секреции в полости носа.
Процедура позволяет идентифицировать природу происхождения бактерий в организме (в качестве биологического материала используются кровь, моча, кал, мокрота)
С помощью биохимического анализа жидкости можно определить не только степень функциональности органов, но и содержание в них определенных веществ (ферментов и электролитов)
Цитологический метод диагностики предполагает изучение пробного материала с целью определения характера протекания патологического процесса в тканях
Оценка качества системного иммунитета включает анализ показателей интерферонового и инфекционного статусов, а также аутоиммунологическое обследование
Оценка качества местного иммунитета основывается на данных анализа мокроты, копрограммы и определения уровня секреторного иммуноглобулина A
Процедура по забору кожных аллергопроб дает возможность выявить степень переносимости организмом конкретных веществ и аллергенов
Инструментальные методы исследования
Если речь идет о сильном отеке носа, диагностика беременной женщины должна проводиться на основе инструментальных методов. В данном случае применяются:
Риноскопия — методика оценки состояния носовой полости пациента. Она позволяет установить факт наличия воспалительного процесса, а также его формы и характера протекания в области носоглотки и в придаточных пазухах. Для процедуры используются два инструмента: расширитель и зеркало. Зеркало имеет вид металлической воронки, которая расширяет проход до такой степени, чтобы он стал доступен для осмотра. Передняя риноскопия предполагает исследование дна носовой полости и передней части носовой раковины, задняя риноскопия — задних отделов всех трех ходов, а также носоглотки.
Если с помощью обычного зеркала рассмотреть анатомические изменения не удается, врач выполняет эндоскопию. Эндоскопия предполагает визуальный осмотр внутренней полости, а также околоносовых пазух. В процессе исследования используется светопроводящее устройство с волоконной оптикой — эндоскоп. Диаметр эндоскопа составляет всего 3 миллиметра, благодаря чему можно рассмотреть такие труднодоступные места, как оболочки раковин, пазухи сосудов, перегородки. Для процедуры может использоваться жесткий или гибкий эндоскоп.
Рентгеноскопия — метод диагностики, который подразумевает просвечивание тканей носа ультрафиолетовыми лучами. Он дает возможность выявить аномальные отклонения в развитии органа (опухоли, полипы, новообразования). Рентгеноскопия позволяет диагностировать воспалительный процесс, а также установить наличие инородного тела и иных травм лицевого скелета.
Диафаноскопия предполагает осмотр носовых пазух с помощью диафаноскопа, оборудованного ксеноновой или галогеновой лампочкой. Он создает сильный световой поток, который просвечивает верхнюю область челюсти. Целью процедуры является диагностика патологического разрастания слизистой оболочки (гайморит, фронтит, сфеноидит). Преимущественно используется при наличии гноя или серозной жидкости в полости носа.
Чем лечить отек носа при беременности?
Лечение отека носа при беременности должно проходить под контролем врача. Сегодня существует множество средств от насморка, но не все из них подходят будущей маме и ее ребенку.
Устранить отечность поможет:
- Промывание носа раствором из морской воды (можно использовать готовые средства или делать их самостоятельно).
- Физиотерапевтическое лечение с применением ультразвуковой ингаляции на основе продукции растительного происхождения.
- Использование специфических противоаллергенных препаратов в случае выявления факта наличия аллергической реакции.
- Прием антибактериальных средств для борьбы с инфекцией (в том случае, если местное лечение не дает результата).
- Употребление большого количества воды с целью предотвращения обезвоживания организма.
Эффективное средство в борьбе с отечностью носа — «Сиалор Аква» — изотонический раствор в удобной форме выпуска. Помимо очищенной морской воды, в его состав входят ценные микроэлементы: магний, натрий, кальций, калий и другие. Препарат реализуется в анатомических ампулах, которые снижают вероятность травматизма носовых пазух.
Орошение полости носа препаратом «Сиалор Аква» поможет беременной женщине поддержать естественную микрофлору слизистой оболочки, очистив ее от бактерий и вирусов. С помощью данного препарата вы стимулируете регенеративные процессы, уменьшите воспалительный процесс, а также нормализуете выработку внутренних факторов защиты иммунной системы. Все это обеспечит полноценное дыхание на долгий период времени.
Профилактика
Чтобы впоследствии не думать о том, как снять отек носа, необходимо придерживаться таких мер профилактики:
- Следите за чистотой квартиры: каждый день проветривайте помещение, используйте ионизаторы воздуха.
- Старайтесь избегать прямых контактов с бытовой химией, агрессивными моющими средствами, ароматизированной косметикой и сигаретным дымом. Если контакт все-таки возник, необходимо минимизировать его влияние на носоглотку.
- Уделите внимание режиму дня. Будущая мама должна отдыхать и высыпаться. На пользу пойдут легкие физические нагрузки (в том числе посещение бассейна). Они разгонят кровь и, как следствие, избавят от отека в носу. Не рекомендуется уменьшать количество потребляемой жидкости — в условиях недостатка влаги организму свойственно ее запасать.
- Наладьте рацион питания. Врачи рекомендуют отказаться от соленой пищи, поскольку соль задерживает жидкость и способствует образованию отечности. Необходимо есть больше свежих фруктов и овощей. Исключите кофе и другие продукты, содержащие кофеин, — это снизит риск обезвоживания организма.

где купить Сиалор?
При первых признаках отечности нельзя использовать препараты, сужающие сосуды. Приветствуется гимнастика для дыхания, а также точечный массаж носа.
Подведем итог
Период беременности может сопровождаться разными неприятными симптомами, в частности отеком носовых пазух. Данный процесс обуславливают как физиологические изменения, так и патологические нарушения в организме. Если во время беременности у вас отекает нос, не нужно медлить и заниматься самолечением. Правильно поставленный диагноз минимизирует риск развития осложнений, а также способствует скорейшему выздоровлению будущей мамы.
Будет мальчик? Врач объяснила, почему у беременных увеличивается нос

27.04.2022 6171
У будущих мам часто отекает лицо. А еще заметно увеличивается в размерах нос. Почему это происходит и при чем тут пол ребенка, объясняют специалисты.
Многие женщины примерно знают, чего ждать от своего тела во время беременности: увеличение веса, отеков, болей в спине и груди, токсикоза, усталости, растяжек на коже. И вряд ли догадываются, что могут еще как-то измениться в лице.
Но на самом деле большинство будущих мам замечают, что нос у них становится «картошкой», отекает. В старину про женщин на сносях говорили, если нос расплылся, значит, будет мальчик. А что по этому поводу думают специалисты, действительно ли опухает нос при беременности или это только страхи женщин потерять свою привлекательность?
«Хотя это не часто обсуждается, но нос у будущих мам действительно может немного меняться, — рассказывает врач, преподаватель медицины Калифорнийского университета Ники Ки. — По данным Королевского колледжа акушеров и гинекологов и Национального института здравоохранения, во время беременности может возникать ринит, предположительно из-за изменений гормонального фона: увеличения количества эстрадиола, прогестерона и пролактина».
То есть повышенный уровень эстрогена и прогестерона, из-за которого бывают отеки на ногах, стимулирует приток крови к слизистым оболочкам, заставляя мышцы и мягкие кости в носу расширяться. В результате нос становится более пухлым и приобретает иную форму.
Поэтому у многих женщин во время беременности нос заложен и есть склонность к носовым кровотечениям. Обычно это происходит в третьем триместре, когда высокое кровяное давление и задержка воды также могут вызвать отек.
Хотя это вполне нормальное явление во время беременности, есть несколько способов уменьшить степень отечности слизистых:
- нужно постараться свести к минимуму употребление соли;
- увеличить употребление воды (предварительно посоветуйтесь с врачом о допустимой норме);
следить за артериальным давлением;
- при длительном недомогании обратиться к врачу.
Чаще всего в том, что нос слегка увеличился, нет ничего страшного. Но если у женщины внезапно появились заметные невооруженным глазом отеки, особенно на лице, руках или ногах, это может быть признаком преэклампсии, — состояния, о котором необходимо как можно быстрее сообщить врачу.
Когда отек спадет?
Увеличение носа при беременности происходит из-за гормональных изменений, которые испытывает будущая мама. После родов гормональный баланс восстановится, и нос вернется к в форму. Обычно это происходит в течение четырех-шести недель после родов.
Значит ли это, что у женщины родится мальчик?
Во время беременности организм женщины вырабатывает большое количество гормонов независимо от пола ребенка. То есть никакой связи между изменениями во внешности будущей мамы и полом ее ребенка нет, это всего лишь приметы.
Беременность — счастливое время в предвкушении чуда, но даже в ней есть несколько «ложек дегтя», избежать которых мало кому удается. Пожалуй, самые известные из них — токсикоз, проблемы с пищеварением, боли в пояснице и, конечно, отеки. Почему беременные отекают? По каким признакам можно понять, что пора начинать лечение? Что делать, чтобы предотвратить или уменьшить отеки? Давайте обсудим причины и последствия.
Отечность при беременности — это норма?
Скорее да, чем нет. Ключевыми причинами отеков во время беременности являются увеличение жидкости в организме женщины и высокий уровень прогестерона 1 . Этот гормон начинает активно вырабатываться еще во время овуляции, подготавливая матку к имплантации яйцеклетки. Его концентрация остается стабильно высокой в крови женщины в течение всей беременности, обеспечивая множество важных функций, связанных с развитием плода. К сожалению, у него есть такой побочный эффект.
Интересный факт
Многие женщины отмечают у себя отеки перед менструацией 2 . Это тоже он — прогестерон. Уровень гормона повышается во второй половине менструального цикла, что и приводит к такому результату.
Сам факт того, что одной из причин отеков при беременности служит выработка очень важного гормона, вовсе не означает, что вам надо со смирением принять эту ситуацию. Все зависит от тяжести состояния: небольшие отеки у беременных почти неизбежны, но, если они становятся значительными, стоит задуматься о лечении.
Какие еще изменения в организме появляются во время беременности, читайте здесь.
Где могут появиться отеки?
Отеки при беременности чаще всего локализуются на ступнях, лодыжках и в нижней части голеней. Причины понятны: лишняя жидкость сначала собирается в самом низу — там, куда ее тянет гравитация. Обычно все начинаются с пастозности — слабо выраженной отечности с побледнением и уменьшением эластичности кожи.
Следующее любимое место пастозности и отеков — кисти рук. Также часто лишняя жидкость оставляет след на лице, вместе с отеками может появиться задолженность носа — так называемый «ринит беременных» 3 .
Большинство людей считает капли и спреи от насморка одними из самых безобидных лекарственных средств. Только не во время беременности — многие из них опасны для плода 4 ! Обязательно проконсультируйтесь с врачом перед лечением насморка.
А еще на ранних сроках беременности температура тела женщины поднимается до более комфортной плоду — чуть выше 37 °С. Это вовсе не означает, что вы простудились или подхватили вирус. Чтобы узнать больше о базальной температуре, читайте нашу статью.
Как обнаружить отеки?
Сильные отеки при беременности сложно не заметить. Когда отечность выражена не так явно, особенно если накопление лишней жидкости происходит медленно, обнаружить их помогут следующие признаки:
Наблюдается подозрительная динамика веса. Если вы соблюдаете рекомендованный врачом режим питания, но недельная прибавка в весе превышает норму для этого срока беременности, скорее всего, где-то в организме задерживается вода.
Кольца застревают на пальцах, жмет обувь. Признаки пастозности при беременности легче всего обнаружить по вещам, подобранным по руки или по ноге — они начинают давить. Кстати, кольца лучше снять, пока есть такая возможность.
Округляется лицо. Каждый день вы видите свое лицо в зеркале и наверняка заметите, если его формы начнут расплываться, сглаживаться.
Остаются следы от резинок. Многие женщины сегодня носят «следки» — короткие носки, которые почти не видно из обуви. Возможно, высокая «классика» не так элегантна, но это прекрасное средство ранней диагностики отеков при беременности. Если их резинки оставляют рельефные следы на ногах, значит, в тканях собирается лишняя жидкость.
Появляются необычные ощущения в пальцах. Если вы чувствуете покалывание, жжение или онемение пальцев, если появляется боль или напряжение, когда вы сгибаете пальцы рук или наступаете на пальцы ног, с большой вероятностью это признак отека.
Отеки при беременности опасны?
Отеки — это избыточное накопление жидкости в тканях 5 . Как видите, в этом определении нет уточнения «в тканях, расположенных непосредственно под кожей», отекать могут и внутренние органы. Нередко отеки рук, ног, лица у беременных — лишь верхушка айсберга. Скрытый от глаз внутренний застой воды может стать причиной расстройства функционирования органов, общего обезвоживания, нарушения транспорта кислорода. В конечном итоге это может грозить плоду недостаточной поставкой питательных веществ и кислородным голоданием. Сильные отеки при беременности отражаются не только на красоте будущей мамы, но и на здоровье ее малыша.
Медицина делит отеки при беременности на физиологические и патологические. Под первыми подразумеваются почти неизбежные изменения, связанные с гормональным сдвигом и общим увеличением циркулирующей в организме жидкости. Вторые являются признаком различных внутренних проблем, таких как заболевания почек, сердечная недостаточность, варикозное расширение вен, гестоз (поздний токсикоз) и прочих. Физиологические отеки обычно не требуют лечения — чтобы уменьшить их, достаточно придерживаться здорового образа жизни. При патологических необходимо найти причину и устранить ее.
Отличить физиологические отеки от патологических сможет ваш врач по результатам осмотра и анализов. В частности, тревожным признаком является присутствие белка в моче. Между визитами к доктору вы и сами можете заподозрить патологию, если отеки слишком быстро растут, начинают подниматься выше голеней, а при надавливании на отекшие места на коже остаются вмятины, которые медленно рассасываются.
Как уменьшить отеки при беременности?
Лечение с помощью фармацевтических препаратов — последний метод, к которому прибегают только в крайних случаях. Обычно достаточно скорректировать образ жизни и обзавестись несколькими полезными привычками. Мы дадим вам 12 простых рекомендаций, которые помогут уменьшить застой воды в организме 1 .
Соблюдайте режим дня. Старайтесь не переутомляться в течение дня и хорошо отдыхать. Продолжительность сна во время беременности должна составлять не менее 8 часов, а, если у вашего организма есть такая потребность, даже 9–10 часов.
Больше гуляйте. Вашими помощниками в лечении отеков при беременности являются свежий воздух и разумная физическая активность. Если в обычной жизни вы привыкли гулять только от лифта до припаркованной машины и обратно, с этим надо что-то делать.
Носите удобную обувь. Даже если вы очень любите туфли на высоких каблуках, даже если без них комплексуете из-за собственного роста, от них придется на время отказаться. Неудобная обувь усугубляет отечность при беременности, а мягкие туфли с невысоким каблуком помогают с ней бороться. Если ноги в конце дня все равно болят, посетите ортопедический салон и попросите специалиста изготовить для вас индивидуальные стельки.
Чаще меняйте позу. Когда ваше тело затекает — оно отекает. Старайтесь не сидеть и не стоять без движения долго. И на работе, и дома периодически покидайте любимое кресло, чтобы немного размяться. А пока сидите в нем, не застывайте в одной позе — двигайте руками и ногами, меняйте положение тела.
Давайте ногам отдохнуть. Для профилактики отеков на ногах необходимо периодически поднимать их повыше. Так вы облегчаете работу кровеносной системы и позволяете ей выкачать немного лишней жидкости из ног. Идеально полежать на спине с задранными вверх ногами, но даже если вы просто положите их на соседний стул во время обеда на корпоративной кухне — это уже неплохо.
Делайте физические упражнения. В борьбе с отечностью при беременности полезны простые физические упражнения — наклоны, повороты и т.п. Поможет и статика: встаньте на колени, затем опуститесь на локти, постойте в таком положении 5 минут. Занятия йогой для беременных также позволяют разогнать жидкость.
Лежите на боку. На поздних сроках беременности ваше тело само подскажет правильную позу для отдыха — лежа на боку. На ранних сроках она тоже самая полезная: в таком положении почки работают наиболее эффективно, утилизируя лишнюю воду.
Пейте, и не ограничивайте себя в этом. Вы можете подумать: чем меньше я выпью, тем меньше будут отеки. Нет, так их не согнать, а получить обезвоживание — запросто. Пейте столько, сколько хочется, но только чистую воду, морсы или отвары без сахара. Газировка, соки из магазина и прочие сладкие напитки стоит исключить из рациона.
Соблюдайте пищевой баланс. В течение беременности ешьте больше белковой пищи, не налегайте на выпечку, хлеб, сладости и другие богатые углеводами продукты, ограничьте количество жиров в рационе. Полностью откажитесь от «пустых калорий» — снэков и фаст-фуда.
Устраивайте разгрузочные дни. Раз в неделю устраивайте себе лечение диетой. Разговор не о том, чтобы целый день сидеть только на воде. Есть масса рецептов вкусной и довольно питательной «разгрузки» — от кефирной или банановой диеты до дня куриной грудки или фруктовых коктейлей.
Контролируйте потребление натрия. Соли натрия удерживают жидкость в тканях, и самая известная из них — обычная поваренная соль. Для профилактики сильных отеков при беременности ограничьте ежедневное потребление соли до одной чайной ложки без горки, лучше даже меньше. При расчетах не забывайте, что соль попадает в организм не только из солонки. Она имеется во многих пищевых ингредиентах (мясо, рыба, молочные продукты, томаты и пр.), есть почти во всех полуфабрикатах и готовых продуктах — от колбасы до хлеба. Со временем вы даже можете полюбить естественный вкус пищи без или с минимальным добавлением соли — он весьма неплох.
Принимайте природные мочегонные средства. Шиповник, боярышник, ромашка, брусника, толокнянка — в аптеке можно найти немало натуральных средств для борьбы с отеками. Обсудите покупку со своим врачом: во время беременности необходимо консультироваться с ним перед приемом любых лекарственных препаратов, даже растительных.
Для профилактики отеков и варикозного расширения вен можно носить компрессионное белье 6 . Проконсультируйтесь с врачом — он расскажет, что лучше купить и как использовать.
Если отеки во время беременности пропадают, это хорошо?
Если вы недавно изменили свою диету, стали проводить больше времени на свежем воздухе или предпринимаете другие действия, это очень хорошо. Значит, ваши методы лечения работают, и вы на верном пути.
Другое дело, когда отеки при беременности исчезают сами собой, без каких-либо изменений в вашей жизни. За несколько дней до планируемой даты родов это нормально: прогестерон сделал свое дело, и его уровень падает 7 , освобождая лишнюю воду. Если же до родов еще далеко, самопроизвольное уменьшение отеков — как минимум подозрительный признак. Обратитесь к врачу, чтобы он установил причину неожиданного подарка организма, и решил, что с этим делать.
Отеки во время беременности являются нормальным явлением, потому что организм производит примерно на 50% больше крови и биологических жидкостей для удовлетворения потребностей развивающегося ребенка.

Отеки во время беременности
Отёки во время беременности наблюдается на руках, лице, ногах, лодыжках и ступнях.
Почему появляются отёки во время беременности?
Это дополнительное удержание жидкости необходимо для смягчения тела, что позволяет ему расширяться по мере развития ребенка. Дополнительная жидкость также помогает подготовить тазовые суставы и ткани к открытию для родов. Дополнительные жидкости составляют примерно 25% от веса женщины, прибавляемой во время беременности.
Когда возникает отек при беременности?
Отек может появиться на любом этапе беременности, но обычно он проявляется примерно на пятом месяце и может усилиться, пока вы находитесь в третьем триместре.
Какие факторы могут повлиять на появление отеков при беременности
Следующие факторы также могут повлиять на отёки во время беременности:
- Варикозная болезнь
- Летняя жара
- Стоять в течение длительного времени
- Продолжительная физическая активность
- Диета с низким содержанием калия
- Высокий уровень потребления кофеина
- Высокий уровень потребления натрия
При нормальном течении беременности появляется умеренная отёчность, однако, если вы почувствуете внезапный отек рук и лица, это может быть признаком преэклампсии.

Беременность и тромбоз
Резкая отёчность дистальных отделов нижних конечностей может быть следствием тромбоза. В этих случаях внезапного отека важно немедленно обратиться к врачу.
Что сделать, чтобы избавиться от отёков во время беременности?
- Избегайте длительного стояния.
- Сведите к минимуму время пребывания на улице в жаркую погоду.
- Отдыхайте с приподнятыми ногами.
- Носите удобную обувь, по возможности избегая высоких каблуков.
- Носите специальные компрессионные колготки или чулки.
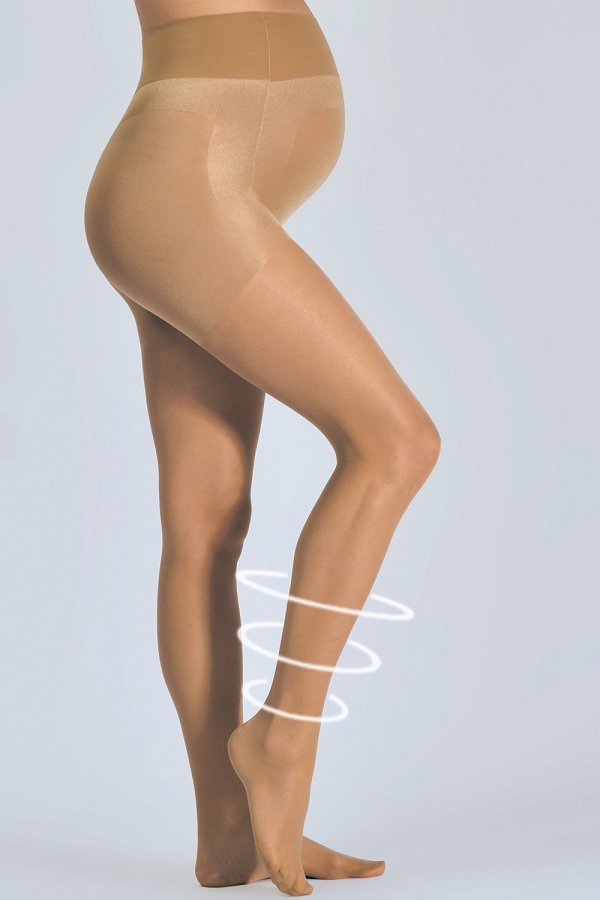
Компрессионный трикотаж при беременности
- Избегайте одежды, которая обтягивает ваши запястья или лодыжки.
- Отдохнуть или искупаться в бассейне.
- Используйте холодные компрессы на опухших участках.
- Пейте воду, которая стимулирует почки и помогает уменьшить задержку воды.
- Сведите к минимуму потребление натрия (соли) и избегайте добавления соли в пищу.

Профилактика отеков при беременности
Данные простые рекомендации помогут уменьшить отёки во время беременности и сделать данный период более комфортным и безопасным.
Вопросы пациенток про отеки и беременность
Что делать при отеках ног во время беременности?
Отёки при беременности чаще всего физиологическое явление, но и нередко признак серьёзных клинических ситуаций. Важно сказать о беспокоящих вас отёках вашему доктору, гинекологу. Имеет смысл проконсультироваться у флеболога, дабы исключить патологию вен нижних конечностей.
Как бороться с отеками во время беременности?
Бороться с отёками во время беременности поможет соблюдение определённого режима, указанного выше. Также необходимо следовать рекомендациям вашего акушера-гинеколога и флеболога.
Можно ли избежать отёков во время беременности?
Полностью избежать отёков во время беременности практически невозможно. Следует уделять внимание режиму и соблюдать рекомендации вашего доктора. Также, полезно уделять внимание динамике отёка, его симметричности. В случае сомнений, озвучивать их доктору.
К какому доктору идти, если появились отёки во время беременности?
Если появились отёки во время беременности нужно обратиться к акушеру-гинекологу, а также к врачу-флебологу.
Опасны ли отёки во время беременности?
Во время беременности неизбежна физиологическая отёчность. Тем не менее, необходимо держать отёки под контролем и в случае сомнения обращаться за медицинской помощью.
Читайте также:

