Почему бородавки не проходят после прижигания
Обновлено: 28.04.2024
Но даже если боли нет, бородавки непривлекательно выглядят.
Часто они появляются в самых нежеланных местах: на половых органах или на лице.
Могут возникать и на руках.
Бородавки образуются на тех частях тела, на которых могут быть обнаружены другими людьми.
И никакого закона подлости в этом нет.
Причина бородавок – вирус, который передается от другого человека.
Ему трудно проникнуть в зоны, которые не контактируют с кожей источника инфекции.
Люди обнимаются и целуются, поэтому бородавки образуются на лице.
Они занимаются сексом, и наросты образуются на гениталиях.
Люди жмут друг другу руки, поэтому на кистях тоже формируются бородавчатые разрастания.
Избавиться от них нетрудно.
Для этого достаточно уделить один или два часа времени, которые требуются на посещение клиники.
Но в интернете люди часто пишут, что у них бородавки прошли сами.
Может быть, лечение и не требуется?
Нужно ли удалять бородавки?
Медицинской необходимости в удалении бородавок обычно нет.
Если они вас не смущают, не вызывают психологического дискомфорта, вы можете ходить с бородавками.
Они не уничтожат ваше здоровье и не станут причиной преждевременной смерти.
У некоторых людей бородавки вызывают дискомфорт.
Они болят, чаще всего при подошвенной локализации.
Часто бородавки располагаются в местах, которые постоянно механически раздражаются.
Поэтому они могут воспаляться.
Располагаясь на лице, бородавки могут быть травмированы во время бритья.
Они легко и интенсивно кровоточат.
Потому что содержат множество кровеносных сосудов.
Во всех этих случаях бородавки лучше удалить, чтобы избежать медицинских проблем и осложнений.
Кроме того, многих смущает вид бородавок.
Они притягивают взгляды других людей.
Мало кто считает бородавки привлекательными.
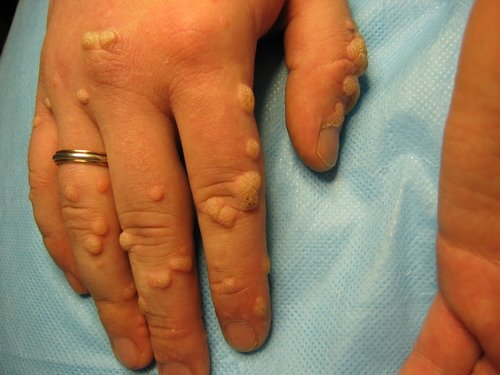
Поэтому они уменьшают шансы человека найти лучшего полового партнера.
Для публичных личностей бородавки нежелательны, так как с ними люди выглядят менее презентабельно.
В целом трудно найти человека, которого бы не беспокоили эти наросты на коже.
Большинство людей в той или иной мере всё же обеспокоены своей внешностью.
Об этом говорит хотя бы тот факт, что 99% женщин, выходя из дома, наносят на лицо косметику, а 99% мужчин надевают поглаженные брюки и рубашку без грязных пятен.
Таким образом, удалять бородавки с эстетической целью нужно, потому что:
- Все нормальные люди желают выглядеть хорошо.
- С бородавками человек выглядит плохо.
- Следовательно, удаление бородавок – простой и быстрый способ улучшения внешности.
Пройдут ли бородавки сами?
Все нормальные люди желают избавиться от бородавок.

Но может быть, они проходят сами?
Зачем в таком случае их удалять?
Ведь для этого, как считают многие, нужно потратить время, деньги, а также страдать от невыносимой боли в процессе удаления образований на коже.
Некоторые и вовсе считают, что стоит удалить бородавку, как на её месте тут же появится злокачественная опухоль.
Действительно, при условии нормального функционирования иммунитета кожные наросты исчезают сами по себе.
Но вопрос в том, через сколько проходит бородавка.
Она обычно исчезает лишь через несколько лет.
Готовы ли вы ждать так долго?
Если бородавка не мешает, то подождать действительно можно.
Но если она вызывает дискомфорт, в ожидании нет смысла, потому что:
- Неизвестно, исчезнет это образование через 2-3 года или через 20 лет, когда вы состаритесь, и вам уже будет всё равно, прошла бородавка или нет.
- Есть риск, что образование не исчезнет, а увеличится в размерах. Крупные бородавки удалить труднее. Раны после них дольше заживают. Выше риск образования рубца.
- Нет смысла ждать, пока бородавки пройдут, потому что их можно удалить в любой частной клинике за 1 день, быстро и безболезненно. После них не останется никаких следов.
Почему проходят бородавки?
Бородавки проходят, потому что иммунитет человека избавляется от вируса папилломы, который их вызывает.
На это зачастую требуется немало времени.
Сам факт появления этих образований на коже говорит, что с иммунной системой не всё в порядке.
Криотерапия – процедура, направленная на удаление бородавок, папиллом, родинок и других новообразований при помощи воздействия на них низкими температурами.
Чаще всего для замораживания новообразования в криотерапии используется жидкий азот имеющий температуру приблизительно -197 градусов по Цельсию.
Под действием низких температур ткани бородавки после прижигания жидким азотом разрушаются.

Через некоторое время новообразование засыхает и отваливается.
Плюсами криотерапии жидким азотом являются: защищенность места, на которое было оказано воздействие от различных инфекций.
Отсутствие грубых рубцов и шрамов после операции, в случае, если ее выполнял опытный врач.
Минусами: достаточно внушительный список противопоказаний, а также невозможность убрать бородавку большого размера за один сеанс.
Когда нельзя прижигать жидким азотом
Данную процедуру нельзя проходить в следующих случаях:
- I. При острых респираторных заболеваниях. Не рекомендуется проводить криотерапию даже при незначительном повышении температуры.
- II. В случае перепадов давления.
- III. При непереносимости азота.
- IV. При расстройствах нервной системы, к примеру, эпилепсии.
- V. Криотерапию не стоит проводить лицам подросткового возраста (от 14 до 18 лет) и беременным женщинам.
- VI. Категорически запрещается выполнять удаление новообразований азотом при заболеваниях крови (к примеру, ВИЧ-инфекции или гепатите).

О том что происходит после прижигания бородавок жидким азотом рассказывает подполковник медицинской службы, врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Удаление бородавки жидким азотом до 3 мм | 500.00 руб. | |
| Удаление бородавки жидким азотом больше 3 мм | 1000.00 руб. |
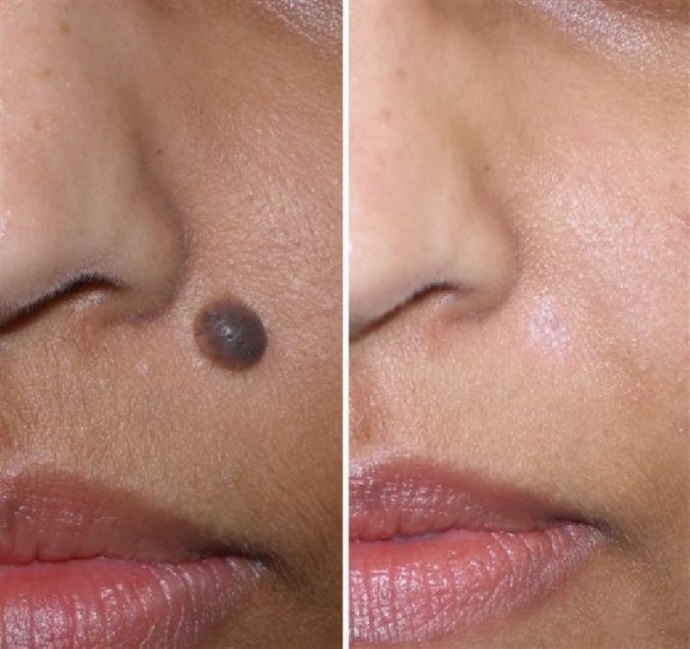
Прижигание бородавок жидким азотом: последствия после выжигания
Тут же после соприкосновения с жидким азотом бородавка начинает белеть и уплотняться.
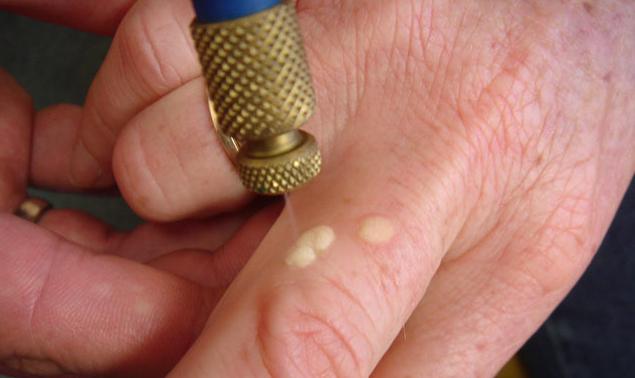
Через некоторое время место, на которое производилось воздействие, покраснеет и станет отечным.
Пузырь после прижигания бородавки жидким азотом – это нормальное явление, не нужно пугаться.
Он появится приблизительно через 2-3 часа после операции и будет содержать в себе жидкость сукровицу.

Приблизительно через неделю пузырь самостоятельно рассосется, образуя корочку.
Которая, в свою очередь, исчезнет через две недели, открыв розовое пятно.
Если врач, проводящий операцию, не обладает достаточным опытом, то последствия после прижигания бородавки жидким азотом могут быть достаточно неприятными – шрамы и рубцы.
В случае обработки жидким азотом больших участков кожи возможно сильное шелушение, которое пройдет через неделю.
Также после операции могут остаться темные пятна, не придающие шарма их обладателям.
Приблизительно через месяц они пройдут.
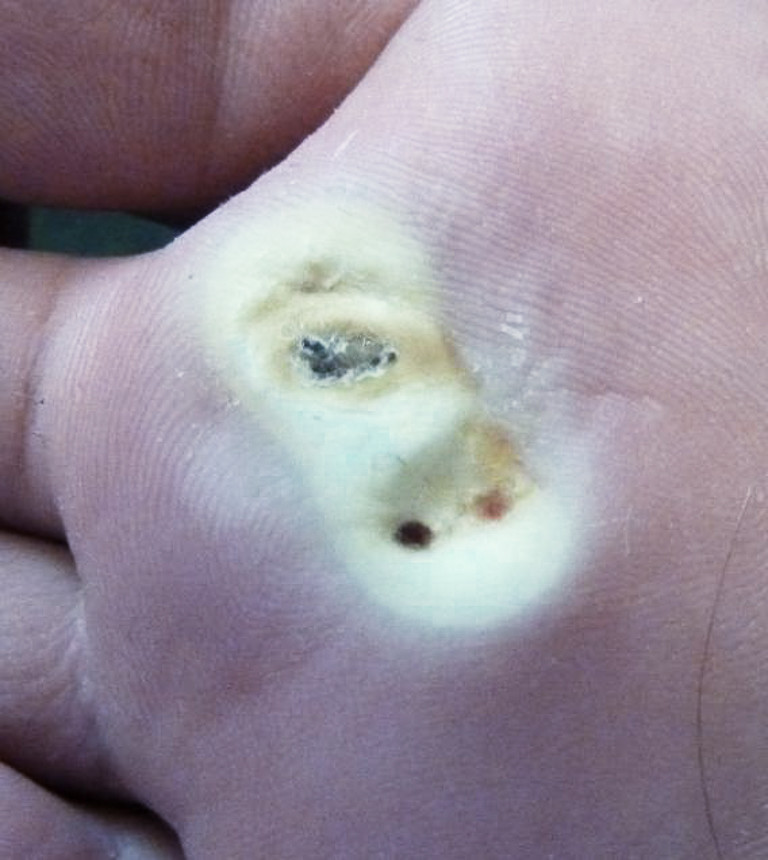
Что делать после прижигания бородавки жидким азотом
Для того чтобы после процедуры криотерапии не возникло никаких осложнений, необходимо следовать нескольким простым рекомендациям.
- Пузырь, наполненный сукровицей, который мы рассматривали выше. Ни в коем случае нельзя трогать, а уж тем более вскрывать. Как говорилось ранее, он исчезнет самостоятельно. Оберегайте его от намокания и два раза в сутки обрабатывайте антисептиком.
- Не нужно мочить темную корку, которая образуется на месте исчезнувшего пузыря.
- В случае если удаленное новообразование располагалась на лице, запрещается использовать косметику и ухаживающие средства.
- Также не нужно подвергать рану солнечным лучам.
- Если Вы не будете выполнять данное предостережение, могут появиться пигментные пятна.
- Когда появится розовое пятно после исчезновения корочки, перед выходом на улицу в солнечный день его необходимо будет обрабатывать солнцезащитным кремом.
Главным же действием, от которого будет зависеть девяносто девять процентов удачного исхода криотерапии, является максимально тщательный и обдуманный выбор врача, которому вы доверите свою кожу.
При необходимости удалить бородавку жидким азотом обращайтесь к автору этой статьи – дерматологу в Москве с 15 летним опытом работы.
Современные методики позволяют быстро и безболезненно избавиться от бородавок.
Но многие пациенты сталкиваются с такой проблемой, как рецидив.
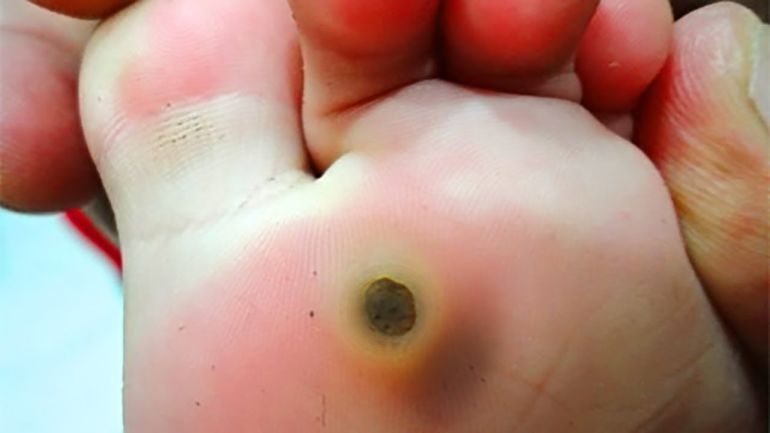
Почему бородавки появляются после удаления и что делать в такой ситуации?
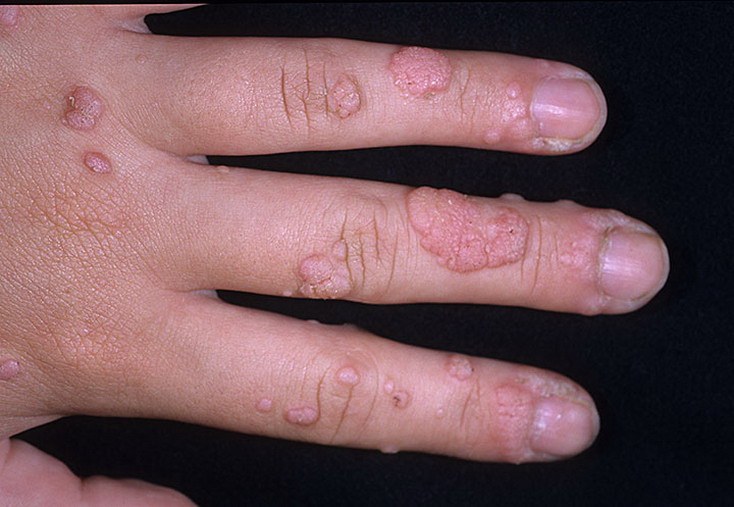
Природа бородавок
Чтобы разобраться с причинами рецидива бородавок, нужно выяснить, что это за образования и почему они возникают.
Бородавки не связаны с образом жизни пациента, соблюдением правил личной гигиены и другими факторами, на которые можно непосредственно влиять.
Их причиной является внедрение в организм вируса папилломы человека (ВПЧ) 1 либо 2 типа.
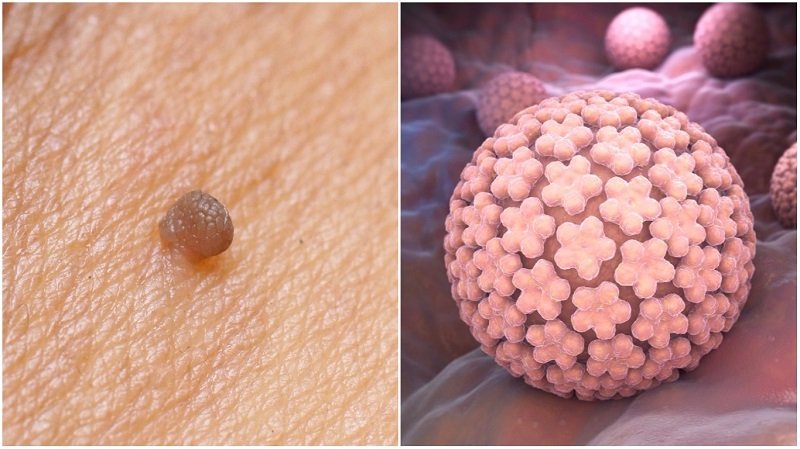
Заразиться ВПЧ можно при непосредственном контакте с больным или носителем.
Возбудитель способен длительное время сохраняться в окружающей среде.
Проникновение в организм осуществляется через поврежденную кожу.
Для этого достаточно даже микротравмы, невидимой глазом.
Ослабление местного иммунитета также является значимым фактором при заражении.
В группе риска рецидива бородавок после удаления находятся лица, которые регулярно ходят в сауну, бассейн, спортзал и прочие общественные места.
Пользуются чужими полотенцами и предметами личной гигиены, делают маникюр в салонах, не уделяющих должное внимание обработке инструментов.

В чем заключается удаление бородавки
При удалении бородавки различными методами устраняется косметический дефект.
У многих пациентов все на этом этапе заканчивается, и они не сталкиваются с тем, что после удаления бородавок появились новые.

Скорее всего, удаленная бородавка возникла в то время, когда защитные силы организма по каким-либо причинам были слабыми.
А после их восстановления развитие возбудителя остановилось.
Но может быть и другой исход.
Механическое устранение бородавки никак не влияет на количество и активность вируса в организме.
Если ВПЧ начинает активно размножаться, то после удаления бородавки рецидивы обязательно возникнут.
Наиболее часто возникают рецидивы после удаления лазером бородавок на стопах и кистях.

Такие образования вызывают не только косметический дефект, но и дискомфорт.
Именно поэтому пациенты обращаются с такой проблемой довольно часто.
Какая методика использовалась для удаления, не имеет значения, просто лазер является наиболее популярным на сегодняшний день.
Что делать, если бородавка появилась после удаления
Примерно 30% людей, не успев насладиться жизнью без ненавистного образования, обнаруживают, что появилось новое, а порой и не одно.
Но нет никаких гарантий, что она не появится через некоторое время.

Рецидив подошвенной бородавки особенно неприятен, поскольку часто вызывает дискомфорт при ходьбе.
Если после удаления бородавки больше не возникают, можно не беспокоиться.
Но если вы столкнулись с повторным появлением, необходим комплексный подход.
Обязательно следует пройти обследование на ВПЧ, что позволит определить тип вируса, его количество в организме.
Также необходимо пройти комплексное обследование, которое поможет определить причину снижения иммунитета, с которой нужно бороться в первую очередь.
Если после удаления подошвенных и других бородавок появляются новые, необходимо использовать противовирусные препараты и интерфероны.

Они могут применяться как местно, так и системно в зависимости от распространенности и активности вирусного процесса.
Вновь возникшие бородавки придется снова удалить, но параллельно принимать меры, которые препятствуют рецидиву.
Профилактика рецидивов бородавок
Для того, чтобы бородавки не возникли снова, нужно соблюдать простые правила:
- бороться с потливостью ног, если образование было на стопе;
- использовать только личное полотенце;
- в общественных местах всегда надевать обувь;
- избегать непосредственного телесного контакта с людьми, имеющими бородавки;
- вести правильный образ жизни;
- избегать травмирования кожи;
- уделять внимание физической активности и здоровому питанию;
- принимать поливитамины и иммуномодуляторы.

Эти простые рекомендации помогут повысить иммунитет и избежать повторного заражения вирусом папилломы человека.
Процент рецидива у человека с крепкой иммунной системой минимален.
Теперь вы знаете, почему после удаления лазером и другими современными методами бородавки появляются снова.
При рецидивирующих бородавках обращайтесь к автору этой статьи – дерматологу в Москве с 15 летним опытом работы.

В июне 2018 года к врачу-дерматологу клиники "МедХэлп" г. Воронежа по поводу подошвенной бородавки большого размера обратился мужчина около 35 лет.
Жалобы
Анамнез
Пациент сообщил, что примерно три месяца назад впервые обнаружил новообразование диаметром около 1 см на правой стопе, самостоятельно лечить не пытался, к доктору тоже не мог попасть из-за загруженности на работе. Со слов мужчины, бородавка могла появиться и раньше, просто он её не замечал. Раньше у пациента не было подобных патологий. Почему появилось новообразование, мужчина не знает, но видит, что за 3 месяца оно разрослось в 5-6 раз.
В семье бородавки были в детстве только у родного брата, много лет назад они прошли самостоятельно. Таких образований ни у кого из родственников не было. Пациент отмечает, что перед тем, как он впервые заметил бородавку (за четыре месяца до первичного приёма) у него родился ребёнок, а на работе было много неоконченных и трудных дел. Бессонные ночи, волнения и стресс были регулярными, на фоне этого даже начали выпадать волосы. Раньше пациент работал фармацевтом, он посчитал нужным пропить курс витаминов "Супрадин" в течение двух месяцев и "Нейромультивит". С его слов, выпадение волос прекратилось. Несмотря на то, что стрессовое состояние сохранялось, мужчина не принимал успокоительные.
Обследование
При осмотре: на коже первого и второго пальцев правой стопы имеется гигантский гиперкератотический узел около 5 см в диаметре, состоящий из множества мелких узелков, возвышающихся над уровнем кожи, так называемых "целующихся бородавок", цвета окружающей кожи. При надавливании отмечается резкая болезненность.
По результатам анализов обнаружены неонкогенные подтипы ВПЧ в слабой вирусной активности, в том числе и кожные подтипы. Вирусов гепатитов, ВИЧ, сифилиса не обнаружено.
Диагноз
Лечение
Пациенту было назначено внутривенное введение препарата "Панавир" по схеме № 10. (Эффективность препарата не доказана качественными исследованиями, действующее вещество — полисахариды побегов картофеля. — Прим. ред.) Одновременно была проведена лазерная деструкция новообразований. На следующем приёме через 4 недели (в июле 2018 года) выполнена коррекция и удаление оставшихся элементов бородавки этим же методом. Через 3 недели после второго удаления обнаружена положительная динамика: осталось объективно около 1/4 площади бородавки. Было произведено третье удаление. Спустя 3 недели новообразование на коже полностью отсутствовало.
Через 3 месяца после последнего лечения пациент вновь обратился к дерматологу с жалобами на повторно образовавшиеся бородавки. При осмотре подтвердилось, что на коже в том же самом месте элементы появились в том же количестве и даже значительно увеличились в высоте. Пациенту было назначено лечение в виде внутрикожного введения в сам элемент препарата интерферон гамма ("Ингарон") с разведением на ультракаине. (Препараты на основе интерферонов не показаны для лечения ВПЧ в международной практике, эффективность терапии в случае вирусов папилломы человека не получила убедительных доказательств. — Прим. ред.) Всего было 10 инъекций, делались ежедневно. Но фоне проводимой терапии элементы начали ссыхаться и отпадать кусками. Спустя 2 недели после окончания курса инъекций на коже не осталось ни одного элемента.
Заключение
Данный клинический случай показывает, что клиническая база относительно лечения вируса папилломы человека до сих пор несовершенна, даже при присоединении системных препаратов. Решить проблему пациента удалось только опытным путём: вирус перестал давать активность после внутриэлементного введения иммуномодулирующего и противовирусного средства. Это не единичный случай применения препаратов интерферонового ряда для лечения ВПЧ с полным положительным результатом, тем не менее он достаточно интересный.
Что такое папилломавирусная инфекция (ВПЧ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Борисовой Элины Вячеславовны, гинеколога со стажем в 35 лет.
Над статьей доктора Борисовой Элины Вячеславовны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Папилломавирусная инфекция — это состояние, развивающееся при заражении какой-либо разновидностью вируса папилломы человека (ВПЧ). Возбудители данной группы могут существовать только в человеческом организме, поражая кожу и слизистые оболочки, приводя к появлению папиллом, бородавок, плоских и остроконечных кондилом. [1] [2] [4]

ВПЧ довольно широко распространён в человеческой популяции, особенно среди сексуально активных людей, а это свыше 80% всего населения. До недавнего времени вирусы этой группы считались относительно безобидными, вызывающими лишь косметические дефекты, но последние научные исследования показывают, что проблема гораздо серьёзнее. [9]
На сегодняшний день науке известно несколько сотен штаммов (типов) папилломавирусов . Около 40 из них преимущественно поражают аногенитальную область и передаются половым путём. Особую опасность представляют штаммы высокого онкогенного риска, так как они могут спровоцировать развитие онкологических заболеваний, в том числе рака шейки матки.
Чаще всего заражение происходит в молодом возрасте, как правило, с началом половой жизни, при этом возможно неоднократное инфицирование. Наиболее уязвимой группой в плане вероятности заражения ВПЧ и развития неблагоприятных последствий являются молодые женщины в возрасте 15-30 лет.
Помимо этого ВПЧ может перейти от инфицированной матери к ребёнку, например, при родах. Не исключается и контактно-бытовой способ передачи возбудителя, например, при соприкосновениях и даже при совместном использовании предметов личной гигиены.
К факторам риска, способствующим заражению ВПЧ, развитию хронической папилломавирусной инфекции и её переходу в предраковые состояния с потенциальным перерождением в злокачественную опухоль, относятся:
- иммунодефицит любого происхождения, в том числе вследствие ВИЧ-инфекции, лучевых поражений, применения иммунодепрессантов при трансплантации органов и тканей, лечения цитостатиками и других причин;
- подавленное состояние иммунитета во время беременности;
- раннее начало половой жизни;
- частая смена половых партнёров, незащищённый секс;
- инфицированность высокоонкогенными штаммами ВПЧ;
- заражение одновременно несколькими типами ВПЧ;
- наличие других инфекций, передающихся половым путём, например, герпесвирусной и цитомегаловирусной инфекции, вируса Эпштейна — Барр, гепатитов В и С, гонореи и трихомониаза;
- стресс, истощение, гиповитаминоз, гормональный дисбаланс;
- многократные роды и аборты;
- тяжёлые хронические заболевания, в том числе сахарный диабет;
- вредные привычки (курение, злоупотребление спиртным);
- низкий социальный статус, плохие условия жизни, неудовлетворительная интимная гигиена;
- пренебрежение регулярными профилактическими обследованиями (один из важнейших факторов риска);
- низкий уровень развития медицины в регионе проживания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы папилломавирусной инфекции
Далеко не всегда человек догадывается о наличии в своём организме папилломавирусной инфекции, оставаясь при этом источником заражения для потенциальных партнёров. [1] [2] Дело в том, что заболевание может долгое время протекать бессимптомно: вирус скрыто существует в организме от нескольких месяцев до нескольких лет, никак себя не проявляя. Кроме того, уже имеющиеся проявления инфекции не всегда доступны для наружного обзора. Например, если папилломы, бородавки и кондиломы на открытых участках тела и поверхности гениталий ещё можно заметить самостоятельно, то патологические изменения, локализующиеся на шейке матки, сможет обнаружить только специалист в ходе осмотра с применением соответствующих инструментов.
И всё же существует несколько симптомов, которые прямо или косвенно могут указывать на наличие папилломавирусной инфекции и её неблагоприятных последствий. [3] К ним относятся:
- появление на коже и/или слизистых оболочках каких-либо разрастаний различных форм (на тонкой ножке или с широким основанием, нитевидной, округлой или плоской конфигурации, в форме цветной капусты или петушиного гребня) и размеров (от образований в несколько миллиметров до разрастаний, занимающих всю промежность);

- отёчность и воспалительная инфильтрация папилломатозных разрастаний (остроконечных кондилом), их ранимость и кровоточивость, что приводит к присоединению вторичной инфекции с появлением гнойного отделяемого с неприятным запахом;
- зуд, жжение, мокнутие в области промежности, появление обильных белей, даже при отсутствии видимых патологических образований;
- межменструальные кровянистые выделения, в том числе появляющиеся в результате полового контакта:
- дискомфорт во время полового акта.
Наиболее тревожными признаками заболевания являются:
- постоянные боли в области спины и таза;
- слабость;
- беспричинная потеря веса;
- опухание одной или обеих ног.
Патогенез папилломавирусной инфекции
Заражение папилломавирусной инфекцией происходит при попадании вирусных частиц на кожу или слизистую оболочку. [1] [2] Излюбленная локализация инфекции на теле женщины — промежность, большие и малые половые губы, вульва, влагалище и шейка матки, у мужчин — половой член. Может также произойти поражение слизистой полости рта, пищевода, мочевого пузыря, трахеи, конъюнктивы и других органов и тканей.
Заражению способствуют микротравмы и потёртости. Особенно благоприятные для инфицирования условия создаются при половом акте. В 60–80% случаев достаточно однократного сексуального контакта с больным папилломавирусной инфекцией или бессимптомным носителем ВПЧ. К развитию заболевания может привести попадание в организм буквально единичных вирусных частиц.
При наличии предрасполагающих факторов (микроповреждения, слабого иммунитета и других) возбудитель проникает в эпителиальную ткань до её базального слоя. Там он прикрепляется к оболочке незрелой клетки и внедряется сначала в её цитоплазму, а затем и в ядро, где повреждает генетический аппарат. После этого начинается деление клеток с изменённым геномом, что приводит к появлению в месте внедрения вируса генитальных кондилом (образований, которые постепенно разрастаются), а, например, на шейке матки — к развитию диспластических процессов различной степени тяжести (дисплазия шейки матки).

В случае ВПЧ высокого онкогенного риска определённые гены в вирусной ДНК кодируют синтез специфических белков-онкопротеинов (Е6 и Е7), которые подавляют противораковую защиту клеток. Под действием онкопротеинов нарушается стабильность генома клеток, стимулируется их размножение и снижается способность к дифференцировке — всё это со временем может привести к онкопатологии. [12]
Формирование новых полноценных вирусных частиц, способных инфицировать другого человека, происходит уже не в базальном, а в самых поверхностных слоях поражённого эпителия. Возбудитель может содержаться в слущивающихся отмирающих клетках, которые отделаются слизистой оболочкой. Таким образом они переходят к новому хозяину при тесном (сексуальном или бытовом) контакте.
Классификация и стадии развития папилломавирусной инфекции
По способности индуцировать развитие злокачественных новообразований ВПЧ подразделяют на четыре группы: [8]
- неонкогенные штаммы ВПЧ (типы 1-5);
- ВПЧ низкого онкогенного риска (типы 6, 11, 40, 42-44, 54, 61, 70, 72, 81);
- ВПЧ среднего онкогенного риска (типы 26, 31, 33, 35, 51-53, 58, 66);
- ВПЧ высокого онкогенного риска (типы 16, 18, 39, 45, 56, 59, 68, 73, 82).
Клинические формы папилломавирусной инфекции: [5]
- латентная — скрытая форма, не имеющая клинических и морфологических признаков, но обнаруживаемая иммунохимическими и молекулярно-биологическими методами;
- субклиническая — возникает у лиц с нормальным иммунитетом, определяется только специальными диагностическими методами (пробы с растворами-индикаторами, гистологические и цитологические исследования);
- манифестная — появляется у лиц с временным или стойким снижением иммунитета, в случае генитальной папилломавирусной инфекции характеризуется появлением кондилом.
Латентная инфекция может переходить в субклиническую и манифестную форму в случае возникновения предрасполагающих условий (факторов риска), но чаще всего она протекает бессимптомно, не манифестируя.
Клинические проявления папилломавирусной инфекции:
- кожные поражения: подошвенные, плоские и обычные (вульгарные) бородавки, бородавчатая эпидермодисплазия, бородавки Бютчера и небородавчатые поражения кожи;
- поражения слизистых оболочек гениталий: кондиломы, некондиломатозные поражения, карциномы;
- поражения слизистых вне гениталий: папилломатоз гортани, карциномы шеи, языка и другое.

Разновидности поражений:
- экзофитные — видимые разрастания в виде папиллом и бородавок;
- эндофитные — образования, располагающиеся в толще ткани, которые не видны невооружённым глазом.
Осложнения папилломавирусной инфекции
Основными наиболее опасными осложнениями папилломавирусной инфекции являются злокачественные новообразования. Но возможны и другие серьёзные последствия:

- Злокачественные новообразования заднего прохода, вульвы, полового члена и ротоглотки. Повышение риска их развития также связывают с высокоонкогенными штаммами ВПЧ. [6]
- Остроконечные кондиломы на гениталиях, папилломатоз верхних дыхательных путей (рецидивирующий респираторный папилломатоз, веррукозный ларингит). Причиной возникновения могут стать 6-й и 11-й типы вируса, несмотря на свой низкий онкогенный риск. В случае папилломатоза есть вероятность полной потери голоса, обструкции (перекрытия) гортани с развитием асфиксии. Это довольно редкое заболевание может возникать у детей, рождённых женщинами с папилломавирусной инфекцией. По разным данным, заражение может происходить как во время родов, так и внутриутробно. Как правило, респираторный папилломатоз начинает проявляться в детском и подростковом возрасте, он склонен к неоднократным рецидивам после удаления множественных папиллом, перекрывающих дыхательные пути.
- Гнойно-септические осложнения. Папилломатозные разрастания на слизистых оболочках очень ранимы, легко травмируются, и через участки мокнутия, расчёсов и потёртостей может проникать вторичная инфекция, которая в свою очередь и вызывает нагноение.
Диагностика папилломавирусной инфекции
Основные цели диагностических мероприятий: [3]
- ранняя диагностика папилломавирусной инфекции для динамического наблюдения и лечения;
- своевременное обнаружение и лечение предраковых изменений, что позволяет на 80% предотвратить развитие злокачественных новообразований;
- выявление онкологических новообразований на ранних стадиях, что в большинстве случаев даёт хороший прогноз эффективного излечения;
- решение вопроса о целесообразности вакцинации.
Для выявления папилломавирусной инфекции на сегодняшний день существует целый комплекс диагностических процедур:
- Гинекологический осмотр в зеркалах — позволяет увидеть папилломатозные разрастания (аногенитальные кондиломы) и другие изменения.
- Классический тест Папаниколау (мазки с поверхности шейки матки и стенок влагалища для цитологического исследования) — обнаруживает ранние признаки дисплазии и злокачественного перерождения.

- Пробы с уксусной кислотой и раствором Люголя — выявляют участки поражения слизистой шейки матки.
- Кольпоскопия, в том числе с биопсией подозрительных участков и их гистологическим исследованием, — определяет характер имеющегося новообразования.

- Иммунофлюоресцентный анализ (ИФА) обнаруживает в цервикальном соскобе онкопротеины (Е7 и Е6). Этот метод достаточно новый, с его помощью можно различить носительство ВПЧ и первые признаки злокачественного перерождения в клетках, [12] оценить агрессивность данного процесса, сделать предположения относительно прогноза заболевания.
- Полимеразная цепная реакция (ПЦР) находит вирусную ДНК в биологическом материале (соскоб со слизистой), определяет тип ВПЧ, степень его онкогенности, а также количество вирусных частиц, что косвенно позволяет судить о характере течения папилломавирусной инфекции у данного пациента, возможности спонтанного излечения или высокого риска прогрессирования. Обнаружение ВПЧ с помощью этого возможно даже при латентном течении болезни, когда цитологические и гистологические методы не эффективны.
Целесообразно дополнительное обследование пациента на наличие других инфекций, передающихся половым путём, так как папилломавирус в 90% случаев с ними сочетается, и это может осложнять течение заболевания.
Лечение папилломавирусной инфекции
Лечение папилломавирусной инфекции должно быть комплексным и включать следующие составляющие: [3] [5]
- деструкцию (удаление) видимых проявлений (аногенитальных кондилом и др.);
- иммуномодулирующую терапию;
- противовирусную терапию;
- лечение сопутствующих инфекций, передающихся половым путём.
Деструктивные методы делятся на две основные группы:
- химические — с применением трихлоруксусной кислоты, а также таких препаратов, как "Солкодерм", "Колломак", "Ферезол" и др.;
- физические — хирургическое удаление, электрокоагуляция, криодеструкция, радиоволновая и плазменная коагуляция, лазеротерапия.

Лечение сопутствующих половых инфекций проводят до начала деструктивной терапии на фоне адекватной иммунокоррекции.
Удаление видимых проявлений папилломавирусной инфекции должно сочетаться с противовирусной терапией — как с общей, так и с применением препаратов местного действия после удаления кондилом.
Следует помнить, что успешно проведённое лечение не исключает развитие рецидивов в дальнейшем, особенно у пациентов с нарушениями иммунитета. Поэтому за ними устанавливается динамическое наблюдение в течение как минимум 1-2 лет.
Прогноз. Профилактика
В 90% случаев здоровая иммунная система человека справляется с папилломавирусной инфекцией самостоятельно за период от полугода до двух лет с момента инфицирования, после чего происходит полное выздоровление с исчезновением вируса из организма. При этом не формируется напряжённого пожизненного иммунитета, то есть человек может заразиться повторно.
В других случаях, при наличии предрасполагающих факторов, заболевание приобретает хроническую форму, склонную к длительному скрытому течению с периодическими рецидивами и возможным развитием тяжёлых осложнений.
От момента попадания вируса в организм до развития предраковых состояний и тем более возникновения рака может пройти достаточно много времени, иногда десятки лет. Поэтому регулярные профилактические обследования, своевременное выявление и лечение предраковых состояний — вполне реальный и эффективный способ избежать самого неблагоприятного варианта развития событий. [13] С этой целью Всемирная организация здравоохранения рекомендует всем женщинам старше 30 лет при первичном скрининге проходить не только “рутинное” цитологическое исследование, но и делать тест на наличие ВПЧ. [10]
Регулярное посещение гинеколога (при отсутствии каких-либо жалоб — раз в год) с проведением теста Папаниколау позволяет своевременно обнаружить начальные признаки дисплазии и предпринять все необходимые меры для предотвращения прогрессирования процесса и его перехода в онкологическое заболевание.
Использование методов барьерной контрацепции хоть и не полностью защищает от инфицирования, но несколько снижает его вероятность.
Главным методом первичной профилактики папилломавирусной инфекции считается вакцинация. [11] Современные вакцины разработаны с целью защиты от наиболее опасных, высокоонкогенных штаммов ВПЧ, ответственных за 70-80% случаев развития рака шейки матки. Стандартный курс, состоящий из трёх прививок, даёт вполне надёжную защиту.

Читайте также:

