Пиодермия что нельзя кушать при пиодермии
Обновлено: 25.04.2024
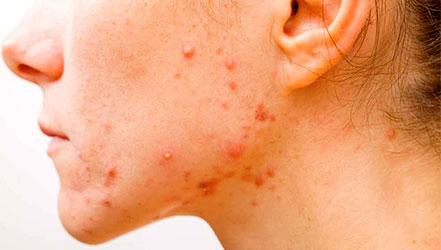
Представляет собой гнойно-воспалительный процесс кожных покровов. В отдельных случаях может поражаться и подкожная сетчатка. Провоцируют развитие этой кожной патологии патогенные бактерии – стафилококки, синегнойная палочка и стрептококки [3] . Пиодермии представляют собой не менее 1/3 всех заболеваний кожи.
В регионах с теплым климатом сезонности заболеваемости не прослеживается, в то время, как в странах с холодным климатом пик обострения пиодермий наблюдается именно в холодные месяцы – с октября по апрель.
Существует ряд профессий, при которых повышается риск заболевания пиодермией, к ним относятся:
- 1 работники сельского хозяйства;
- 2 водители, кондукторы, проводники;
- 3 шахтеры;
- 4 люди, работающие на деревообрабатывающем производстве.
Пиодермии, протекающие в легкой форме, не оставляют после себя следов, так как кожные покровы поражены неглубоко и полностью восстанавливаются. Хроническая форма затрагивает глубокие слои и оставляет после себя рубцы.
Причины пиодермии
Пиодермия может возникнуть первично на здоровых кожных покровах и проявиться вторично, как осложнение после зудящих болезней кожи. Способствовать развитию данной патологии могут следующие факторы:
- аллергическая реакция кожных покровов, независимо от ее происхождения;
- мелкие травмы кожи: порезы, укусы, царапины, расчесы после укусов насекомых, микротравмы вследствие натирания обувью или тесной одеждой;
- иммунное поражение кожи;
- переохлаждение или перегревание кожных покровов;
- повышенная чувствительность к гнойным инфекциям;
- изменение pH кожи;
- патологии ЖКТ.
Благоприятным фоном для появления пиодермии могут быть:
- 1 злоупотребление курением и алкогольными напитками;
- 2 стрессы;
- 3 голодание и неполноценное питание;
- 4 нарушение работы ЦНС;
- 5 общее снижение иммунитета;
- 6 нарушения работы внутренних органов;
- 7 тонзиллит и кариес;
- 8 болезни крови;
- 9 аутоиммунные патологии;
- 10 сахарный диабет;
- 11 авитаминоз;
- 12 ожирение или истощение организма;
- 13 недостаточное соблюдение правил личной гигиены;
- 14 себорея.
Виды и симптомы пиодермии
Обычно причиной данного заболевания является стафилококк или стрептококк. Самые распространенные типы пиодермии:
-
– воспалительный процесс в области волосяного фолликула, локализуется обычно на бедрах, шее и лице. После вскрытия еще гнойные массы могут выходить еще 3-4 дня, после чего отторгается некротический стержень. Образовавшаяся язва заживает в течении недели и оставляет рубец на коже. Жизненный цикл фурункула составляет до 2-х недель;
- сикоз – гнойное поражение кожных покровов в области рта. Поражает, как правило, мужчин в области усов и бороды;
- вульгарная эктима – высыпания на бедрах, туловище и ногах; – воспаление участков подкожной клетчатки гнойного характера, локализируется на спине, ягодицах и шее;
- импетиго – воспалительный процесс кожных покровов в виде гнойничков на теле, поражает, как правило, детей и легко передается при контакте; – патология, которая поражает места, где растут пушковые волосы;
- гидраденит, который широко известен в народе как «сучье вымя» - поражение потовых желез, обычно встречается у полных женщин. Воспалительный процесс локализуется в области подмышек, иногда в районе соска или возле заднего прохода. У людей с ослабленным иммунитетом гидраденит может перейти в хроническое течение.
Соответственно и симптомы болезни зависят от типа пиодермии. К общим симптомам можно отнести:
- 1 озноб и повышение температуры;
- 2 увеличение лимфоузлов;
- 3 сухость кожных покровов, шелушение;
- 4 слабость;
- 5 разные типы поражения тканей.
К примеру, при гидрадените в подмышечной впадине формируется фурункул, который беспокоит больного, вызывая острую боль при каждом движении. Фолликулит проявляется небольшими гнойничками с узелками синеватого цвета. При остиофолликулите в области гнойников наблюдается покраснение кожных покровов [4] . Карбункулы – это гнойники достаточно большого размера, с покраснением и отечностью.
Осложнения при пиодермии
Пиодермия чревата септическими осложнениями. При несвоевременной терапии болезнь может перейти в гангренозную форму, развиться гнойный лимфаденит и абсцесс.
Профилактика пиодермии
К основным профилактическим мероприятиям для предотвращения развития пиодермии относят:
- неукоснительное соблюдение правил личной гигиены дома и на работе;
- регулярные медицинские осмотры;
- своевременное лечение заболеваний ЖКТ и ЛОР, кожных патологий, кариеса;
- пациентам с сахарным диабетом следует тщательно ухаживать за кожными покровами и по возможности не допускать микротравм;
- здоровый образ жизни;
- правильное сбалансированное питание;
- своевременно и тщательно обрабатывать порезы и царапины;
- занятия спортом и физкультурой.
Лечение пиодермии в официальной медицине
После диагностики, которая включает анализы мочи и крови, микробиологический анализ соскоба с пораженных тканей, визуальный осмотр кожных покровов и определения культуры возбудителя болезни, врач дерматолог или инфекционист назначает лечение.
Терапию начинают с антибактериальных средств, причем антибиотик необходимо подбирать с учетом результатов бактериального посева. Затем подключают витаминные комплексы и иммуностимулирующие препараты.
Если болезнь стремительно прогрессируют, то назначают препараты, стимулирующие микроциркуляцию в тканях. При хронической форме пиодермии рекомендованы цитостатики. Из физиотерапевтических процедур показаны облучения лазером.
Антибиотики используют не только в виде таблеток или инъекций, а и в качестве мазей, как основу для компрессов или делают орошения язвочек. На карбункула и фурункулы накладывают повязки с димексином в сочетании с антибактериальными средствами, которые способствуют отторжения гноя из раны.
В отдельных случаях фурункула вскрывают хирургическим путем.
Полезные продукты при пиодермии
Рацион больного пиодермией должен включать нежирные и низко углеводные продукты с высоким содержанием витаминов и клетчатки:
- свежеотжатые фруктовые и овощные соки;
- нежирные кисломолочные продукты;
- свежую листовую зелень;
- кашенную капусту;
- постное мясо и рыбу;
- куриную и говяжью печень;
- отварные перепелиные и куриные яйца;
- макароны из пшеницы твердых сортов;
- масло и семена льна;
- соблюдать питьевой режим – ежедневно выпивать не менее 1,5 л воды;
- сухофрукты, как источник калия;
- кашу из гречневой крупы;
- хлеб с отрубями;
- первые блюда на основе овощных бульонов.
Средства народной медицины при лечении пиодермии
- 1 накладывать на раны повязки с запеченным репчатым луком дважды в день, держать в течение 20-30 минут [2] ;
- 2 замочить в горячем молоке листья лопуха и прикладывать их к ранам;
- 3 обрабатывать воспаленные участки свежим соком календулы;
- 4 для регенерации кожных покровов принимать 3р. в день по 0,5 чайной ложки пивных дрожжей;
- 5 развести 2 г мумие в чайной ложке теплой воды, пропитать ватный диск и прикладывать к ранам;
- 6 несколько раз в день смазывать нарывы коричневым хозяйственным мылом;
- 7 разрезать лист алое и прикладывать к нарыву срезом к ранам, это ускорит отторжение гноя;
- 8 стараться пить как можно чаще березовый сок;
- 9 накладывать на раны повязку с кашицей, приготовленной из свежих измельченных листьев подорожника[1] ;
- 10 прикладывать к нарывам кашицу из свежего картофеля. Держать 15-20 минут;
- 11 обрабатывать нарывы 2 раза в день яблочным уксусом;
- 12 смазывать воспаленные участки кожи маслом чайного дерева;
- 13 промывать вскрывшиеся нарывы отваром на основе цветов ромашки лекарственной;
- 14 для созревания карбункулов и фурункулов прикладывать к ним мякоть инжира.
Опасные и вредные продукты при пиодермии
При пиодермии следует исключить продукты, которые могут спровоцировать рецидив заболевания или замедлить процесс выздоровления. К ним относят:
- полуфабрикаты и фаст фуд;
- жирные сорта рыбы и мяса;
- алкогольные напитки;
- маринованные овощи;
- колбасные изделия и консервы;
- магазинные соусы и майонез;
- жирную молочную продукцию;
- сладкую газировку;
- сдобу и магазинные сладости;
- жиры животного происхождения;
- крепкий чай и кофе;
- жареную пищу.
- Травник: золотые рецепты народной медицины/Сост. А.Маркова. - М.: Эксмо; Форум, 2007. – 928 с.
- Попов А.П. Траволечебник. Лечение лекарственными травами.— ООО «У-Фактория». Екатеринбург: 1999.— 560 с., илл.
- Pyoderma gangrenosum in a patient with psoriatic arthritis, источник
- Prescribing practices of primary-care veterinary practitioners in dogs diagnosed with bacterial pyoderma, источник
Запрещено использование любых материалов без нашего предварительного письменного согласия.
Администрация не несет ответственности за попытку применения любого рецепта, совета или диеты, а также не гарантирует, что указанная информация поможет и не навредит лично Вам. Будьте благоразумны и всегда консультируйтесь с соответствующим врачом!
Внимание! Информация носит ознакомительный характер и не предназначена для постановки диагноза и назначения лечения. Всегда консультируйтесь с профильным врачом!
Пиодермии объединяют в себе гнойно-воспалительные кожные болезни, причиной которых является гноеродная микрофлора – пиококки, стафилококки и стрептококки. Примерно треть всех кожных заболеваний составляют различные пиодермии; первичные пиодермии возникают при поражении здоровой кожи, а вторичные являются осложнением заболеваний, при которых возможны повреждения кожи из-за зуда. Пиодермиями осложняется чесотка, экзема, а так же сахарный диабет и хроническая почечная недостаточность. Если пиодермия протекает с вовлечением глубоких слоев кожи, то после нее остаются стойкие рубцовые и пигментные изменения.
МКБ-10



Общие сведения
Пиодермии объединяют в себе гнойно-воспалительные кожные болезни, причиной которых является гноеродная микрофлора – пиококки, стафилококки и стрептококки. Примерно треть всех кожных заболеваний составляют различные пиодермии; первичные пиодермии возникают при поражении здоровой кожи, а вторичные являются осложнением заболеваний, при которых возможны повреждения кожи из-за зуда. Пиодермиями осложняется чесотка, экзема, а так же сахарный диабет и хроническая почечная недостаточность.
При неосложненных пиодермиях поражения кожи неглубокие и после выздоровления кожный покров полностью восстанавливается; если пиодермии принимают хроническое или затяжное течение, в процесс вовлекаются глубокие слои кожи, то остаются рубцы и пигментные пятна.
Причины пиодермий
На коже человека постоянно присутствует большое количество микроорганизмов, какие-то из них являются нормальной микрофлорой кожи, какие-то сапрофитной и транзиторной микрофлорой, которая при снижении защитных функций кожи способна вызывать пиодермии. В результате жизнедеятельности микроорганизмы выделяют ферменты, эндо- и экзотоксины, что и вызывает местную реакцию в виде пиодермий.
В патогенезе пиодермий важное место занимают условия труда и особенности кожи человека, возраст и состояние иммунной системы; снижение иммунологической реактивности человека и несоблюдение личной гигиены увеличивает вероятность возникновения пиодермий. В большинстве случаев пиодермии вызывает сапрофитная микрофлора, а потому пациенты не представляют опасности для окружающих.
Микротравмы, стрессовые ситуации, перегревание или переохлаждения являются факторами, которые снижают защитные функции кожи и повышают вероятность пиодермий; в группу риска попадают люди, страдающие сахарным диабетом, патологиями пищеварительной системы, нарушениями функции кроветворения и витаминного баланса, ожирение и истощение также угнетают местный иммунитет.
Кожа, склонная к выработке излишнего количества кожного сала, что случается при нарушениях ЦНС, наиболее уязвима для пиококков, так как изменение химического состава кожного сала снижает стерилизационные свойства кожи. Изменение гормонального фона или прием корткостероидов приводят к общим заболеваниям, которые являются предрасполагающими к пиодермиям.
Классификация пиодермий

Пиодермии классифицируют в зависимости от глубины и тяжести поражения, а так же в зависимости от возбудителя. Поверхностные пиодермии проявляющиеся остиофолликулитами, сикозами кожи – это чаще всего стафилодермии. Поверхностные стрептодермии и смешанные пиодермии клинически проявляются в виде импетиго вульгарного.
Глубокие стафилодермии проявляются в виде глубоких фолликулитов, гидраденитов, фурункулеза и карбункулеза. Глубокие воспаления кожи стрептококковой инфекцией заканчиваются язвенными поражениями кожи, протекающими по типу эктимы вульгарной. Язвенно-вегетатирующие хронические формы глубоких пиодермий чаще всего вызываются смешанной микрофлорой.
Лечение пиодермии

Лечением пиодермии занимается дерматолог. При пиодермиях волосы в очаге инфекции и вокруг него состригают, но не бреют, чтобы не допустить обсеменения патогенной микрофлорой участки здоровой кожи; если пиодермия носит генерализованный характер, то запрещаются водные процедуры, в том числе и мытье. Контакт с водой крайне не желателен, особенно в острой фазе заболевания.
Кожу вокруг пораженного участка обрабатывают спиртовыми растворами анилиновых красителей и дезинфектантами, хороший эффект оказывает салициловая кислота и раствор перманганата калия. Несмотря на то, что контакт с водой запрещен, ежедневно нужно тщательно мыть руки и обрабатывать ногти 2% раствором йода, чтобы предотвратить распространение инфекции, а также протирать здоровую кожу влажной губкой.
Питание в период лечения должно быть сбалансированным, лучше перейти на молочно-растительную диету, полностью исключить из меню экстрактивные вещества и алкоголь, ограничить употребление соли и простых углеводов. Если пациент ослаблен, имеет сопутствующие заболевания или пиодермия принимает затяжной или хронический характер течения, при присоединении симптомов интоксикации, медикаментозное лечение пиодермии целесообразно проводить антибактериальными препаратами. Перед назначением антибиотика проводят бакпосев отделяемого или соскоба, определяют возбудителя и его чувствительность к препаратам. Антибиотики пенициллинового ряда практически не назначают из-за их низкой эффективности, макролиды и тетрациклины дают хороший терапевтический эффект, но эритромицин и тетрациклин нежелательно применять для лечения детей и беременных.
Лечение комбинированными антибактериальными препаратами и цефалоспоринами (цефотаксим и др) назначают при инфицировании смешанной микрофлорой, так как эти препараты обладают широким спектром действия и устойчивы к изменчивости бактерий. Курс и дозировка препаратов назначаются индивидуально, исходя из тяжести течения пиодермий, обычно прием антибиотиков не должен быть меньше недели. Сульфаниламидные препараты менее эффективны при пиодермиях, но если у пациента непереносимость антибиотиков, то назначают сульфаметоксазол+триметоприм, сульфомонометоксин в нужных дозировках.
Активная специфическая иммунотерапия в сочетании с антибиотикотерапией и местным лечением дает хорошие результаты, особенно при хронических и вялотекущих процессах. Подкожное введение анатоксинов, специфических антигенов, стафилопротектинов два раза в неделю проводят в условиях поликлиники или в стационаре, если пациент находится на госпитальном лечении.
Для стимуляции неспецифического иммунитета прибегают к аутогемотрансфузии, переливанию компонентов крови, ультрафиолетовому облучению крови (УФОК); такие препараты как метилурацил, настойка лимонника и экстракт элеутерококка тоже стимулируют иммунную систему. Если имеются иммунные нарушения, то лечение пиодермий целесообразно проводить с назначением иммуностимуляторов группы препаратов тимуса; препаратов гамма-глобулинов и стимуляторов выработки интерферона. Витаминотерапия показана при всех видах пиодермий.
Профилактика пиодермий
Профилактика как для лиц, у которых нет в анамнезе гнойничковых заболеваний, так и для лиц с рецидивами пиодермий в анамнезе, заключается в соблюдении правил личной гигиены, в организации предупреждающих мер в быту и на производстве. Соблюдение санитарно-технических и санитарно-гигиенических норм на производстве существенно снижают заболеваемость пиодермиями в отдельно взятом учреждении. Кроме того своевременная обработка травм и микротравм позволяет исключить дальнейшее инфицирование ран и развитие пиодермий.
Регулярные профилактические медицинские осмотры с целью выявления хронических заболеваний пищеварительной системы, ЛОР-органов позволяют назначить лечение и не допустить развитие вторичных пиодермий. Для больных сахарным диабетом профилактика пиодермий заключается в более тщательном уходе за кожей, в своевременном ее увлажнении, чтобы не допускать мацерации и образования микротравм, так как при сахарном диабете даже небольшая царапина зачастую становится причиной обширных и глубоких пиодермий.

Пиодермия – это собирательное название разных гнойно-воспалительных болезней кожи, которые вызываются стафилококками, пиококками и стрептококками. Эти заболевания могут быть первичными (то есть самостоятельными) и вторичными – сопутствующими другим болезням. Гнойные поражения кожи тех или иных вариантов занимают треть всех заболеваний кожи. Если они протекают поверхностно, то после выздоровления могут исчезать без следа. При затрагивании глубоких слоев кожи есть риск образования рубцов, темных участков и других дефектов.
Причина
Суть в том, что на нашу кожу воздействует немало микроорганизмов. Некоторые из них при ослаблении защитных функций организма способны вызывать пиодермии. Это связано с тем, что микроорганизмы выделяют определенные токсины, которые и поражают кожные покровы.
Причинами пиодермии могут стать:
- несоблюдение личной гигиены;
- сильное снижение иммунитета;
- микротравмы;
- переохлаждение и перегревание;
- патологии пищеварительной системы;
- проблемы с функциями кроветворения;
- нарушение витаминного баланса;
- ожирение либо истощение;
- наличие сахарного диабета;
- склонность кожи к излишней выработке кожного сала;
- изменение гормонального фона;
- прием некоторых медикаментов.
Поскольку причины, вызывающие пиодермию, настолько разнообразны, далеко не всегда можно сразу понять, в чем дело, и назначить эффективное лечение. Требуется тщательная диагностика пациента. Осложняется дело еще и тем, что выделяется очень много вариантов подобного заболевания, его разновидностей.
Классификации, разновидности
Фолликулит, фурункулез, карбункулез, сикозы – все это и многое другое относится к данной группе заболеваний. Причем поражения могут быть поверхностными и глубинными. Они отличаются и по виду возбудителя. Есть так называемые хронические глубокие пиодермии с язвенными проявлениями – они могут иметь смешанную микрофлору. Обычному человеку разбираться во всех этих разновидностях нет никакого смысла – это задача для врачей, которые и будут подбирать эффективное лечение.
Симптомы в зависимости от вида болезни
Выделить небольшой список симптомов пиодермии очень сложно. Проявления болезни будут зависеть от конкретной формы.
- Импетиго. На лице и голове (редко на теле) больного появляются водяные пузырьки, а затем они становятся желтыми корочками, вызывающими зуд. Иногда цвет зеленоватый.
- Гидраденит. Это воспаление потовых желез. Обычно локализуется подмышками, на половых губах, в перианальной области, в паху. Речь идет об образовании узелка с гноем внутри. Стержня в опухоли нет, поэтому это отличается от фурункула, но образование болезненное.
- Сикоз. Это пиодермия кожи лица, предполагающая воспаление волосяных луковиц. Затрагивает усы и бороду, протекает длительно, часто возвращается.
- Фурункул. А в этом случае фолликул поражается, разрушая прилегающие ткани, формируется узел, который болит, а в его центре стержень.
- Карбункул. Образование напоминает фурункул, но распространяется сильнее, может даже достигнуть мышц. Из-за этого будет сильный отек, есть риск лихорадки, сильной интоксикации. Карбункул в результате становится язвой, заживление сопровождается образованием рубца.
- Остиофолликулит. Характеризуется воспалением устья волосяной луковицы. Представляет собой пузырек с покрасневшей кожей вокруг. После высыхания образуется корочка, потом она отпадает.
- Фолликулит. Тоже воспаление фолликула, но уже более глубокое. Гнойничок в центре пронизан волосом. Образование может просто рассосаться или же образовывает язву, которая после заживления оставляет маленький рубец.
Это лишь часть вариантов пиодермии кожи. Есть также разновидности, которые встречаются только у детей.
Особенности заболевания у детей

Для маленьких пациентов характерны множественные абсцессы или, например, стафилококковый синдром обваренной кожи (тяжелая форма). Во втором случае кожа сразу краснеет во множестве мест, а затем покрывается пузырьками, которые похожи на ожог второй степени. Пузырьки лопаются, объединяются, оставляют мокнущие эрозии. Возникают признаки интоксикации, лихорадка.
Еще один вариант пиодермии у детей – эпидемический пемфигоид. Его рассматривают отдельно, поскольку болезнь крайне заразная. Проявляется она пузырьками на поверхности кожи у новорожденных малышей. Пузырьки лопаются, появляются эрозии, но они заживают. Заболевание часто протекает вспышками.
Бывают ли осложнения
Если иммунитет слабый, а организму не оказана профессиональная поддержка, заболевание будет развиваться и есть риски осложнений. В данном случае это воспаления лимфоузлов, абсцессы, рубцы, сепсис, менингит, воспаления внутренних органов и даже тромбоз сосудов мозга. То есть теоретически дело может дойти до тех осложнений, которые будут опасны не только для здоровья, но и для жизни человека. Так что симптомы пиодермии ни в коем случае нельзя игнорировать. Это не только эстетическая проблема. Более того, на фоне именно эстетического фактора могут развиться тяжелые психологические состояния, вплоть до депрессии – так что и этот момент тоже никак нельзя игнорировать.
Диагностика
Чтобы провести диагностику пиодермии, врач для начала осматривает высыпания, определяет их характер. Затем отделяемое гнойных участков изучают под микроскопом. Если поражение ткани очень сильное, нередко назначается биопсия.
Дополнительно врач может порекомендовать сдачу анализа крови для исключения сахарного диабета, контроля лейкоцитов и СОЭ.
При постановке диагноза исключаются кожные формы туберкулеза и сифилиса, а также разных грибковых, паразитарных и других поражений кожи, которые не имеют отношения к пиодермии.
Лечение
Для лечения пиодермии необходимо обратиться к дерматологу. Как правило, оно предполагает комплексный подход:

- применение медикаментов по ситуации. Это как препараты, поддерживающие иммунитет, либо антибиотики, так и местные лекарства – растворы, мази и т.д.;
- коррекцию личной гигиены. Волосы в очаге инфекции нельзя брить или вырывать – их нужно только аккуратно состригать без дополнительного повреждения. Водные процедуры либо запрещаются, либо проводятся с осторожностью;
- пересмотр питания, которое должно быть максимально сбалансированным, без алкоголя, чрезмерного количества соли, простых углеводов;
- разные способы улучшить иммунитет. Это отказ от вредных привычек, умеренная физическая активность, по возможности смена экологической обстановки на более благоприятную и т.д.
Лекарства, которые используют для лечения пиодермии, очень разные, а потому они могут назначаться только врачом и только по ситуации. Любая самодеятельность, а также народные способы лечения в данном случае исключены – они только усугубят проблему.
Вопросы-ответы
Что является профилактикой пиодермии?
К профилактике пиодермии относятся поддержание иммунитета, соблюдение норм гигиены, своевременная обработка травм, трещин и т.д. Если кожа ведет себя как-то не так, внеочередной осмотр у дерматолога тоже относится к профилактическим мерам.
Какие антибиотики пить при пиодермии?
Назначать себе антибиотики самостоятельно не только бесполезно, но и опасно. Сейчас существует более 10 наименований медикаментов из этой группы – а что подойдет в конкретном случае и каковы клинические рекомендации при пиодермии, знает только лечащий врач.
Используют ли при пиодермии хирургическое лечение?
К нему прибегают крайне редко – и то только в том случае, когда наблюдается существенный некроз тканей. В остальных случаях операции пациентам не показаны, применяются более щадящие методы.
Глубокая пиодермия – группа гнойно-воспалительных поражений кожи (преимущественно ее глубоких слоев – дермы), обусловленных инфицированием тканей стафилококками, стрептококками или смешанной микрофлорой. Симптомы заболевания различаются в зависимости от выраженности воспаления и характера возбудителя, но обязательно включают в себя отек, болезненность, покраснение и образование гноя. Диагностика глубокой пиодермии основывается на внешних кожных проявлениях и микробиологических исследованиях для идентификации возбудителя. В лечении широко применяются хирургические приемы для обеспечения оттока гноя, местные и общие антибиотики, противомикробные и антисептические средства.
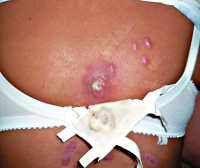
Общие сведения
Глубокая пиодермия – гнойное заболевание кожных покровов, особенностью которого является поражение дермы, подкожной клетчатки, глубоко расположенных волосяных фолликулов, потовых и сальных желез. Это состояние является одной из наиболее распространенных патологий в дерматологии – по разным данным, на нее приходится от 30 до 40% всех дерматологических заболеваний. Практически каждый человек минимум несколько раз в жизни страдал от проявлений различных форм глубокой пиодермии. Это объясняется высокой распространенностью возбудителей (стафилококков и стрептококков), их вирулентностью, огромным разнообразием штаммов. В большинстве случаев глубокая пиодермия не угрожает жизни человека и даже излечивается самостоятельно без специальной терапии, но иногда она может быть причиной интоксикации, источником метастатических гнойных очагов и даже причиной сепсиса.

Причины глубокой пиодермии
В широком плане, глубокая пиодермия – поражение кожи, обусловленное гноеродной микрофлорой, к которой относят стафилококков, стрептококков, синегнойную палочку и некоторые другие микроорганизмы. Однако более 95% случаев заболевания вызываются именно кокковой флорой, так как она широко распространена в окружающей среде и отчасти представлена даже на поверхности кожи здорового человека. При проникновении в ткани кожи через микротрещины, повреждения эпидермиса, вдоль волосяных стержней и по протокам кожных желез микроорганизмы начинают бурно размножаться. Выделяемые ими в процессе жизнедеятельности ферменты и различные токсины вызывают деструкцию клеток кожи. В результате этих процессов формируется первичный очаг, расположенный в дерме – симптомов глубокой пиодермии на этом этапе не наблюдается.
Сами микроорганизмы и выделяемые ими ферменты обладают сильными иммуногенными свойствами, поэтому практически сразу после формирования первичного очага происходит незамедлительная реакция иммунной системы. Традиционно первыми на инфицирование реагируют тканевые макрофаги, затем путем хемотаксиса в будущий очаг глубокой пиодермии попадают нейтрофилы, а затем и другие иммунокомпетентные клетки. Выделяемые ими биологически активные вещества приводят к местному отеку, покраснению, появлению болезненных ощущений. Клинически это соответствует первой стадии глубокой пиодермии – образованию воспалительного очага, который может иметь тенденцию к расширению.
На определенном этапе иммунитету удается локализовать воспаление, и его распространение в тканях останавливается. Нейтрофилы атакуют патогенные микроорганизмы и отчасти собственные ткани (вторичная альтерация) в очаге с формированием гноя – субстанции, состоящей из «осколков» возбудителей, разрушенных собственных клеток и погибших нейтрофилов. Развитие глубокой пиодермии облегчается при ряде обстоятельств – пониженном иммунитете, сахарном диабете, истощении, гиповитаминозах и других ослабляющих организм состояниях. Немаловажную роль играет пренебрежение правилами личной гигиены, избыточная продукция кожного сала, местное переохлаждение кожи. Для лиц с пониженным иммунитетом глубокая пиодермия опасна тем, что способна вызывать сильные поражения, стать причиной различных осложнений, некоторые из которых могут напрямую угрожать жизни человека.
Симптомы глубокой пиодермии
Существует несколько клинических разновидностей глубокой пиодермии, которые характеризуется разными возбудителями, выраженностью симптомов и типом поражаемых тканей. Все формы этого заболевания по характеру микрофлоры, вызвавшей воспаление, делят на стафилодермии, стрептодермии и смешанные разновидности, которые иногда называют стрептостафилодермиями. К глубоким пиодермиям, вызванным стафилококками, относят фурункулы, карбункулы, гидрадениты и глубокий фолликулит. Глубокие стрептодермии представлены вульгарной эктимой, а воспаления из-за смешанной микрофлоры – хронической язвенно-вегетирующей пиодермией.
Фурункул – разновидность глубокой пиодермии, особенностью которой является поражение волосяного фолликула гнойно-некротического характера с переходом на окружающие ткани. Его развитию может предшествовать поверхностное гнойное воспаление (фолликулит), однако возможно и первичное развитие глубокого процесса. На участке кожи, окружающей волос, формируется сначала очаг багрового цвета размером от нескольких миллиметров до 1-2 сантиметров, болезненный и плотный, его температура заметно выше окружающих кожных покровов. Затем глубокая пиодермия такого типа сопровождается появлением гноя, в центре которого будет стержень из некротизированной ткани. Гнойно-некротическое содержимое отторгается через 3-10 дней, на месте поражения кожи формируется небольшая язва, которая быстро рубцуется.
Карбункул – более тяжелая разновидность глубокой пиодермии, вызываемая стафилококковой флорой и характеризующаяся поражением глубоких слоев дермы и подкожной жировой клетчатки. В глубине кожи возникает плотный инфильтрат, кожные покровы над ним приобретают синюшно-багровый оттенок, становятся горячими и болезненными. Через несколько дней в очаге глубокой пиодермии начинают формироваться пустулы, происходит выделение гноя и некротических стержней, на месте поражения образуется язва. Все это сопровождается выраженными общими симптомами – интоксикацией, лихорадкой, болями стреляющего характера в месте карбункула. Отмечается регионарный лимфаденит и лимфангит. После разрешения этой формы глубокой пиодермии на месте поражения остается заметный рубец.
Гидраденит – форма глубокой пиодермии, при которой поражаются апокриновые потовые железы с развитием гнойного воспаления. Из-за этого характерная локализация патологических очагов – подмышечные впадины, околососковая и аногенитальная области. Гидраденит начинается с развития болезненного узла синюшного цвета, который за несколько дней значительно увеличивается в размерах и самопроизвольно вскрываются с выделением обильного количества гноя. Затем происходит постепенное заживление, рубцы образуются в крайне редких случаях. При этой форме глубокой пиодермии также отмечается регионарный лимфаденит и лимфангит, но общие симптомы выражены слабо. Гидрадениты, особенно в области подмышечных впадин, склонны к частым рецидивам.
Глубокий фолликулит – одна из наиболее легких форм глубокой пиодермии, которая отличается от обычного фолликулита более выраженным поражением волосяных луковиц. Симптоматика в целом сходна с фурункулом, однако проявления менее выраженные, общих симптомов практически никогда не наблюдается. Главный диагностический критерий, позволяющий дерматологу отличить фурункул от глубокого фолликулита – отсутствие гнойно-некротического воспаления, так как не образуется характерный некротический стержень.
Вульгарная эктима – форма глубокой пиодермии, вызываемая стрептококковой микрофлорой. Чаще всего поражает кожу голени у ослабленных больных, в крайне редких случаях возникает у здоровых людей. Эктима начинается с образования на поверхности кожных покровов пустулы с мутным содержимым серозного, иногда геморрагического характера. Затем пустула исчезает и на ее месте формируется типичный очаг глубокой пиодермии – болезненная язва с выраженным воспалительным ободком вокруг, дно образования покрыто слоем гноя. Через 2-3 недели после появления язвы начинается ее постепенное рубцевание с развитием заметного шрама.
Хроническая язвенно-вегетирующая пиодермия – кожное заболевание, возбудителями которого является смешанная микрофлора, наибольшую роль в развитии патологии играет золотистый стафилококк и стрептококки группы А. Глубокая пиодермия такого типа чаще всего развивается у ослабленных больных – истощенных лиц, страдающих алкоголизмом, пожилых людей. Характеризуется образованием на нижних конечностях эрозий неправильной формы с рваными краями, окруженных воспаленной кожей. Дно язвенных образований покрыто гноем, часто возникают выделения с неприятным зловонным запахом. Эрозии длительное время не заживают и склонны к частым рецидивам или поражению других участков кожных покровов.
Осложнениями любой разновидности глубокой пиодермии могут быть метастатические гнойные поражения регионарных лимфатических узлов и отдаленных органов. Особенно опасны в этом отношении глубокие фолликулиты и фурункулы, возникающие в пределах носогубного треугольника – имеющиеся там анастомозы кровеносных сосудов способствуют заносу инфекции в головной мозг и его оболочки. У ослабленных больных на фоне глубокой пиодермии могут возникать флегмоны и сепсис, являющиеся жизнеугрожающими состояниями. В редких случаях возможно развитие токсического шока.
Диагностика глубокой пиодермии
Диагностика различных форм глубокой пиодермии осуществляется посредством осмотра дерматолога (иногда может потребоваться консультация хирурга). Из дополнительных методов исследования наиболее часто применяют посев гноя для определения характера возбудителя и для выяснения его чувствительности к антибактериальным средствам. При развитии общих симптомов также в ряде случаев необходимо проведение общего анализа крови, в самых тяжелых случаях – бакпосев крови для диагностики сепсиса. Результаты осмотра зависят от формы глубокой пиодермии и стадии ее развития – это может быть просто воспалительный очаг, сформировавшийся гнойник, ранка или язва с гнойным отделяемым. При посеве определяются стафилококки или стрептококки, может обнаруживаться смешанная микрофлора. Микробиологические исследования посевов могут определить вид и штамм возбудителя, а также его чувствительность к антибиотикам.
Если имеется повышение температуры, головная боль, слабость то необходимо проведение общего анализа крови. Обычно при глубокой пиодермии определяются легкие неспецифические признаки воспаления – повышение скорости оседания эритроцитов, небольшой лейкоцитоз. В более тяжелых случаях наблюдаются уже выраженные изменения – значительный рост СОЭ, выраженный лейкоцитоз, выявляются изменения в распределении нейтрофилов. В крови появляется множество юных форм этой фракции лейкоцитов, что носит название нейтрофильного сдвига влево. Если есть подозрения, что глубокая пиодермия стала причиной сепсиса, производят посев крови на питательные среды – в норме кровь человека абсолютно стерильна, рост культур говорит о наличии возбудителя в крови. Для диагностики таких осложнений, как метастатические гнойные очаги могут применяться ультразвуковые, рентгенологические и другие методы клинических исследований.
Лечение глубокой пиодермии
При незначительных по выраженности гнойных поражениях без общих проявлений интоксикации рекомендуется ждать самопроизвольного разрешения глубокой пиодермии. Лечебные мероприятия сводятся к недопущению осложнений. При наличии волос вокруг гнойного очага их нужно аккуратно состричь – использование бритвы может привести к распространению инфекции. Мыть участок с очагом глубокой пиодермии не рекомендуется, допустимо только протирать кожу вокруг него дезинфицирующими растворами (хлоргексидином, раствором салициловой кислоты). Строго запрещается без участия дерматолога или хирурга самостоятельно вскрывать гнойник или каким-либо способом ускорять отделение гноя – это может привести к диссеминации возбудителя.
Если глубокая пиодермия характеризуется развитием крупных очагов с появлением общих симптомов (лихорадка, слабость, головные боли), то необходимо назначение антибактериальных средств, таких как эритромицин, тетрациклин, линкомицин – предварительно желательно сделать бактериальный посев и определить препарат, к которому наиболее чувствителен данный микроорганизм. Также при глубокой пиодермии применяют и противомикробные средства из группы сульфаниламидов – например, сульфаметоксазол+триметоприм. В последние годы в тяжелых случаях гнойных поражений кожи используют и иммунологические препараты – стафилококковый анатоксин, антистафилококковую гипериммунную плазму и ряд других.
При глубоком расположении значительного по размерам очага пиодермии прибегают к хирургическому вскрытию полости гнойника для формирования дренажа и оттока гноя. Кроме того, это позволяет доставлять антисептические и антибактериальные препараты непосредственно в область поражения, что ускоряет лечение. Вскрытие очага глубокой пиодермии должно происходить в стерильном помещении и осуществляться квалифицированным гнойным хирургом.
Прогноз и профилактика глубокой пиодермии
В большинстве случаев прогноз при развитии различных форм глубокой пиодермии благоприятный – после отделения гноя происходит заживление очага, довольно часто с образованием рубцов. Однако у ослабленных больных с низким уровнем иммунитета возможно развитие осложнений, некоторые из которых могут угрожать жизни и требуют лечения в условиях стационара. Для профилактики развития глубокой пиодермии необходимо придерживаться правил личной гигиены, своевременно обрабатывать кожные повреждения (ссадины, порезы) антисептиками. Кроме того, важно устранять возможные источники инфекции в организме – кариозные зубы, хронические инфекции ЛОР-органов.

Основная задача диетотерапии при заболеваниях кожи, подкожно-жировой клетчатки, придатков кожи — это своевременная коррекция нарушений обмена веществ. При обследовании пациента на первое место необходимо поставить оценку пищевого статуса в соответствии с данными антропологических, биохимических и иммунологических методов обследования. Следуя данной тактике лечения, можно не только индивидуально подойти к формированию пищевого рациона, но и провести эффективное лечение конкретного пациента.
Назначение диетотерапии при заболеваниях желез внутренней секреции (коды МКБ-10, L00-L99) проводится в соответствии с Приказом Минздравсоцразвития России от 27.12.2011 № 1664н «Об утверждении номенклатуры медицинских услуг» (зарег. в Минюсте России 24.01.2012, регистрационный № 23010) (А 25 — консервативные методы лечения).
Основные требования к диетотерапии при заболеваниях кожи
- Разнообразие диетического рациона, адекватность макро- и микронутритивного состава и энергетической ценности динамике инфекционного процесса кожи, подкожно-жировой клетчатки, придатков кожи.
- На всех этапах лечения (стационарном, санаторном, амбулаторном) диетическая терапия должна быть дифференцированной в зависимости от течения, тяжести и стадии процесса, наличия осложнений.
- Индивидуализация химического состава диеты за счет включения в рацион диетических (лечебных и профилактических) пищевых продуктов, смесей белковых композитных сухих, специализированных смесей для энтерального питания и биологически активных добавок (БАД) к пище.
Наиболее общими нарушениями при кожной патологии являются усиление перекисного окисления липидов и других свободно-радикальных процессов, ослабление антиоксидантной защиты и изменение синтеза простагландинов из полиненасыщенных жирных кислот (ПНЖК). Поэтому для профилактики и лечения заболеваний кожи питание больных обогащается макро- и микроэлементами и другими необходимыми биологически активными веществами (витаминами-антиоксидантами, ПНЖК семейства ω -3, пищевыми волокнами, полифенольными соединениями и др.).
Основные принципы диетотерапии при атопических дерматитах, крапивнице, псориазе, других заболеваниях кожи и подкожно- жировой клетчатки аллергической природы и аутоиммунной природы
- Рекомендуется дробный режим питания, включающий 4–6-разовые приемы пищи. Последний прием пищи не позднее, чем за 2 часа до сна.
- При выраженном обострении заболевания в первые 3–4 дня назначается гипокалорийная протертая диета на 1800 ккал (50–70 г белка, 40–60 г жиров, 250–300 г углеводов). Возможно включение в диету энтеральныхгипоаллергенных смесей. Исключаются все продукты, на которые сам пациент отмечает развитие аллергических реакций.
- В остальных случаях количество углеводов, белков и жиров в диете должно соответствовать физиологической норме.
- Исключаются простые сахара. Разрешается подслащивать пищу аспартамом, ацесульфамом калия.
- Исключается сдоба, свежий дрожжевой хлеб, преимущественно дается хлеб из цельного зерна, подсушенный.
- Исключение продуктов с высокой антигенной потенцией (яиц, цитрусовых, клубники, ананасов, курицы, шоколада, натурального кофе, какао, колбасных изделий, рыбы, крабов, манной крупы, креветок, томатов, орехов, грибов, молока и сливок).
- Обогащение рациона ПНЖК семействаω-3, витамином D.
- Восстановление баланса микронутриентов, особенное внимание необходимо обратить на нормализацию содержания витаминов С, P, A, Е, группы В, солей кальция. Необходимо достаточное введение в рацион фруктов и ягод (зеленых яблок, черники, сливы, клюквы, белой смородины, крыжовника, вишни), овощей (кабачков, капусты, огурцов, репы, тыквы, репы, брюквы).
- Ограничение количества поваренной соли до 5–7 г/сут.
- Ограничение экстрактивных веществ (исключаются крепкие мясные и рыбные бульоны, супы готовятся вегетарианские или на втором бульоне).
- Ограничение продуктов, богатых пуринами: не рекомендуются мясные субпродукты (печень, почки, мозги, язык), мясо молодых животных (цыплята, телятина), бобовые (горох, бобы, фасоль, чечевица).
- Обеспечение правильной технологической обработки продуктов и лечебных блюд, ограничение продуктов со свойствами неспецифических раздражителей (перца, горчицы, других пряностей, острых и соленых продуктов, исключение жареных блюд, консервированных продуктов, копченостей).
Основные принципы диетотерапии при инфекциях кожи и подкожной клетчатки
Задачи лечебного питания: повышение иммунобиологических защитных сил организма, стимуляция репаративных процессов, восполнение потерь белка, витаминов и минеральных солей, дезинтоксикация организма, уменьшение явлений воспалительной экссудации, улучшение окислительных процессов.
- Рекомендуется дробный режим питания, включающий 4–6-разовые приемы пищи. Последний прием пищи не позднее, чем за 2 часа до сна.
- Назначается диета с повышенным количеством белка до 110–120 г/сут, умеренным ограничением жиров до 70–90 г/сут, физиологическим содержанием углеводов 300–350 г/сут. Включение в состав пищевого рациона смесей белковых композитных сухих с целью белковой коррекции диетических блюд белком с высокой биодоступностью.
- Исключаются продукты с высокой антигенной потенцией (яйца, цитрусовые, клубника, ананасы, шоколад, натуральный кофе, какао, колбасные изделия, рыба, крабы, креветки, орехи, грибы).
- Обогащение рациона ПНЖК семействаω-3, витамином D.
- Восстановление баланса микронутриентов, особенное внимание необходимо обратить на нормализацию содержания витаминов С, A, группы В, солей цинка и меди. Необходимо достаточное введение в рацион фруктов и ягод (зеленых яблок, черники, сливы, клюквы, белой смородины, крыжовника, вишни).
- Ограничение количества поваренной соли до 6–8 г/сут.
- Ограничение экстрактивных веществ (исключаются крепкие мясные и рыбные бульоны, супы готовятся вегетарианские или на втором бульоне).
- Ограничение продуктов, богатых пуринами: не рекомендуются мясные субпродукты (печень, почки, мозги, язык), мясо молодых животных (цыплята, телятина), бобовые (горох, бобы, фасоль, чечевица).
- Обеспечение наличия в рационе достаточного количества пищевых волокон для детоксикации. Хлеб дается преимущественно из цельного зерна, используются овощи — кабачки, капуста, огурцы, репа, тыква, репа, брюква.
- Обеспечение правильной технологической обработки продуктов и лечебных блюд, ограничение продуктов со свойствами неспецифических раздражителей (перца, горчицы, других пряностей, острых и соленых продуктов, исключение жареных блюд, консервированных продуктов, копченостей).
Назначение диетотерапии при заболеваниях кожи и подкожно-жировой клетчатки
В зависимости от характера и стадии поражения кожи, подкожно-жировой клетчатки и придатков кожи выделяются несколько вариантов рационов лечебного питания (см. табл. 1).
Таблица 1. Химический состав и энергетическая ценность диеты для больных c инфекцией кожи, подкожно-жировой клетчатки и придатков кожи в зависимости от распространенности процесса
| Вариант диеты | Белки, г | Жиры, г | Углеводы, г | Калорийность, ккал |
| ОВД | 85–90 | 70–80 | 300–330 | 2170–2400 |
| ВБД | 110–120 | 80–90 | 300–350 | 2400–2700 |
Основной вариант стандартной диеты (ОВД)
Показания к применению: инфекционные поражения кожи и подкожно-жировой клетчатки в стадии выздоровления, другие заболевания кожи и подкожно- жировой клетчатки.
Общая характеристика: диета с физиологическим содержанием белка, нормальным количеством жиров и углеводов, обогащенная витаминами, минеральными веществами, растительной клетчаткой. При назначении диеты больным с сопутствующим сахарным диабетом рафинированные углеводы (сахар) исключаются. Ограничиваются экстрактивные вещества, поваренная соль (2–3 г/сут). Блюда готовят в отварном, тушеном, запеченном виде, на пару. Температура пищи — от 15 до 60–65 °С. Свободная жидкость — 1,5–2 литра в сутки. Ритм питания дробный, 4–6 раз в день.
Химический состав: белки — 85– 90 г, в том числе животные 40–45 г; жиры общие — 70–80 г, в том числе растительные — 25–30 г; углеводы общие — 300–330 г, пищевые волокна — 20–25 г. Энергетическая ценность — 2170–2400 ккал. Содержание витамина А не менее 2,5 мг, витамина D не менее 0,04 мг, витамина В 1 не менее 5 мг.
Применяются нормы лечебного питания (в соответствии с требованиями Приказа Минздрава России от 21.06.2013 № 395н «Об утверждении норм лечебного питания») при соблюдении диеты с физиологичным количеством белка (основного варианта стандартной диеты) с включением специализированных продуктов питания смесей белковых композитных сухих в объеме 27 г смеси (например, при применении СБКС «Дисо®» «Нутринор» — 10,8 г белка) в составе суточного набора продуктов.
Вариант диеты с повышенным количеством белка (ВБД)
Показания к применению: инфекционные поражения кожи и подкожно-жировой клетчатки в стадии обострения, фурункулез кожи, экссудативные заболевания кожи и подкожно-жировой клетчатки, солнечные ожоги.
Общая характеристика: диета с повышенным содержанием белка, нормальным количеством жиров и ограничением легкоусвояемых углеводов, обогащенная витаминами, минеральными веществами, растительной клетчаткой. При назначении диеты больным с сопутствующим сахарным диабетом рафинированные углеводы (сахар) исключаются. Ограничиваются поваренная соль (2–3 г/ сут), химические и механические раздражители желудка и желчевыводящих путей. Блюда готовят в отварном, тушеном, запеченном, протертом и непротертом виде, на пару. Температура пищи — от 15 до 60–65 °С. Свободная жидкость — 1,5–2 литра в сутки. Ритм питания дробный, 4–6 раз в день.
Химический состав: белки — 110–120 г, в том числе животные 45–50 г; жиры общие — 80–90 г, в том числе растительные — 30 г; углеводы общие — 300–350 г, пищевые волокна — 25 г. Энергетическая ценность — 2080–2690 ккал. Содержание витамина С не менее 300 мг, витамина D не менее 0,004 мг, витамина В 1 не менее 5 мг.
Применяются нормы лечебного питания (в соответствии с требованиями Приказа Минздрава России от 21.06.2013 № 395н «Об утверждении норм лечебного питания») при соблюдении диеты с повышенным количеством белка (варианта диеты с повышенным количеством белка) с включением специализированных продуктов питания смесей белковых композитных сухих в объеме 36 г смеси (например, при применении СБКС «Дисо®» «Нутринор» — 14,4 г белка) в составе суточного набора продуктов.
Диетические лечебные пищевые продукты
Индивидуализация стандартной диетотерапии при заболеваниях желез внутренней секреции обеспечивается включением в стандартные диеты диетических лечебных продуктов в соответствии с медицинскими показаниями для их применения.
- Продукты с модификацией белкового компонента:
- продукты с частичной заменой животного белка на растительный белок.
- Продукты с модификацией жирового компонента:
- продукты с включением липотропных факторов;
- продукты с модифицированным жирнокислотным составом.
- Продукты с модификацией углеводного компонента:
- моно- и дисахариды (сахарозаменители, подсластители, продукты с их включением);
- полисахариды (природные и синтетические источники пищевых волокон, продукты с их включением).
- Продукты с модификацией витаминно-минерального компонента:
- продукты, обогащенные витаминно-минеральными комплексами;
- продукты с пониженным содержанием натрия;
- продукты, обогащенные йодом.
- Продукты, модифицированные по калорийности:
- продукты с пониженной калорийностью;
- энергоемкие продукты.
- Продукты, обеспечивающие механическое и химическое щажение органов пищеварения:
- гомогенизированные, пюреобразные, мелкозернистые продукты.
Таблица 2. Белковая коррекция стандартных диет (в соответствии с утвержденными приказом МЗ РФ № 395н нормами лечебного питания)
| Вариант стандартных диет | Норма СБКС, содержащей 40 г белка на 100 г смеси | Количество белка из расчета содержания 40 г белка в 100 г СБКС, произведенной по ГОСТ Р 53861- 2010 |
| ОВД | 27 | 10,8 |
| ВБД | 36 | 14,4 |
Энтеральное питание
Энтеральное питание — вид нутритивной терапии, при которой питательные вещества вводятся через желудочный (внутрикишечный) зонд при невозможности адекватного обеспечения энергетических и пластических потребностей организма естественным путем при ряде заболеваний.
Выбор смесей при проведении адекватной нутритивной поддержки должен быть основан на данных клинического, инструментального и лабораторного обследования больных, связан с характером и тяжестью течения заболевания и степенью сохранности функций желудочно-кишечного тракта. Энтеральное питание назначается в качестве дополнительной нутритивной поддержки в соответствии с «Инструкцией по организации энтерального питания в лечебно- профилактических учреждениях» (утв. приказом Минздрава России от 05.08.2003 № 330).
В качестве нутритивной поддержки больных с заболеваниями кожи, подкожно-жировой клетчатки и придатков кожи могут быть рекомендованы: изокалорийные стандартные смеси (энергетическая плотность 1 ккал/мл, содержание белка < 44 г/л), стандартные смеси, обогащенные пищевыми волокнами, ПНЖК ω -3 и ω -6, соевым белком, высокобелковые смеси, гипоаллергенные смеси.
Стандартные смеси отличает сбалансированность состава. В суточном количестве сбалансированных стандартных смесей содержится необходимое количество минералов, микронутриентов, витаминов. Стандартные смеси предназначены для коррекции или предупреждения белково-энергетической недостаточности практически во всех ситуациях, когда естественное питание невозможно или недостаточно.
Стандарт организации лечебного питания при заболеваниях кожи, подкожно-жировой клетчатки и придатков кожи
| № | Структура стандарта лечебного питания |
| 1 | Классификация заболеваний по кодам МКБ-10 |
| 2 | Основные принципы лечебного питания |
| 3 | Технология формирования групп пациентов для проведения лечебного питания |
| 4 | Основные требования к назначению стандартных диет: показания к назначению, варианты стандартных диет со среднесуточными наборами продуктов, коррекция смесями белковыми композитными сухими |
| 5 | Основные требования к назначению специальных диет: показания к назначению, варианты специальных диет со среднесуточными наборами продуктов, коррекция смесями белковыми композитными сухими |
| 6 | Основные требования к назначению индивидуальных диет: показания к назначению, варианты стандартных диет со среднесуточными наборами продуктов, коррекция смесями белковыми композитными сухими |
| 7 | Показания для назначения энтерального питания |
| 8 | Показания для назначения парентерального питания |
| 9 | Показания для включения в состав диет биологически активных добавок |
Биологически активные добавки к пище
В комплексной диетотерапии при заболеваниях кожи, подкожно-жировой клетчатки, придатков кожи целесообразно использовать БАД к пище как источники витаминов, минеральных веществ, ПНЖК семейства ω -6 и ω -3, флавоноидов, антиоксидантов, про- и пребиотиков.
В соответствии с утвержденными приказом Минздрава России № 395н нормами лечебного питания витаминно-минеральные комплексы включаются в стандартные диеты в количестве 50–100 % от физиологической нормы.
В помощь врачу
Для практического применения представленного материала и с целью стандартизации проведения лечебного питания при заболеваниях кожи, подкожно- жировой клетчатки и придатков кожи рекомендуется использовать «Стандарт организации лечебного питания». Данный документ необходим не только для осуществления дифференцированного подхода к диетотерапии конкретного пациента, но и для осуществления экспертного контроля проводимого лечебного питания.
Хотите больше новой информации по вопросам диетологии?
Оформите подписку на информационно-практический журнал «Практическая диетология»!
Читайте также:

