Пересадки кожи при дерматите
Обновлено: 27.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Утолщение кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперкератоз – это аномальное утолщение верхнего слоя кожи (эпидермиса) в результате избыточной инсоляции, воздействия химических веществ, частого трения или давления. Кроме того, гиперкератоз может возникать на фоне некоторых заболеваний.
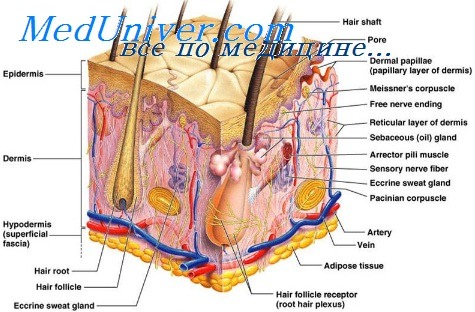
Утолщение кожи происходит в роговом слое эпидермиса, который является конечной точкой процесса дифференцировки кератиноцитов - клеток, содержащих белок кератин. Именно в роговом слое кератиноциты теряют воду и ядро и превращаются в чешуйки рогового слоя – корнеоциты.
При гиперкератозе происходит ускоренная дифференцировка кератиноцитов, а физиологическое слущивание роговых чешуек с поверхности кожи, наоборот, замедляется.
Разновидности гиперкератоза
В зависимости от происхождения выделяют приобретенный и наследственный гиперкератоз.
По клиническим проявлениям.
- Мозоли – часто встречающаяся разновидность гиперкератоза. Различают несколько видов мозолей, но все они появляются вследствие утолщения кожи в местах, наиболее подверженных механическому воздействию. Причем такое изменение кожи может быть связано как с усиленными физическими нагрузками, так и с различными хроническими заболеваниями, что характерно для пожилых пациентов.
- Роговая (тилотическая) экзема проявляется гиперкератозом ладоней и подошв.
- Псориаз - аутоиммунное воспалительное заболевание, при котором на коже формируются гиперкератотические чешуйчатые бляшки.
- Актинический кератоз обычно представлен небольшими красноватыми чешуйчатыми выпуклостями, которые появляются после избыточной инсоляции. Актинический кератоз – серьезное состояние с высокой вероятностью озлокачествления и требует обязательной консультации врача.
- Себорейный кератоз характеризуется маленькими коричневыми или черными пятнами, обычно локализующимися на лице, шее, плечах и спине. Это одно из наиболее распространенных доброкачественных новообразований кожи у взрослых.
- Фолликулярный гиперкератоз («гусиная кожа») характеризуется закупоркой устьев фолликулов ороговевшими клетками эпидермиса.
- Эпидермолитический гиперкератоз - редкое наследственное заболевание, которое проявляется сразу при рождении. Новорожденные имеют красноватую кожу, иногда покрытую небольшими волдырями.
Гиперкератоз кожи может возникнуть у людей, которые пренебрегают регулярными процедурами по уходу за кожей, в результате чего отмершие клетки рогового слоя скапливают и формируют кератомы – доброкачественные новообразования.
Наша кожа постоянно подвергается воздействию неблагоприятных внешних факторов, таких как хлорированная вода и моющие средства, УФ-излучение. В результате повреждается защитный липидный слой кожи, и влага начинает интенсивно испаряться с ее поверхности, а корнеоциты теряют способность к физиологическому слущиванию.
При сахарном диабете гиперкератоз становится следствием нарушения обмена веществ и ухудшения микроциркуляции кожи.
Ношение тесной или неудобной обуви, особенно при плоскостопии, врожденных патологиях стоп, ожирении, может стать причиной утолщение кожи на стопах.
Развитию гиперкератоза шейки матки (лейкоплакии) способствует вирус папилломы человека.
Причиной гиперкератоза может стать хроническое грибковое поражение, а также опоясывающий лишай.
Считается, что симптомы утолщения и сухости кожи могут быть вызваны дефицитом витаминов А, Е, D и С.
Гиперкератоз нередко становится следствием недостатка гормона эстрогена у женщин в период менопаузы.
Заболевания и состояния, при которых развивается гиперкератоз
- Сахарный диабет.
- Ожирение.
- Плоскостопие.
- Ихтиоз.
- Псориаз.
- Экзема.
- Менопауза.
- Грибковое поражение кожи.
- Опоясывающий лишай.
- Эритродермия.
- Атопический дерматит.
- Себорейный кератоз.
Чаще всего за первой консультацией по поводу утолщения кожи обращаются к врачу-дерматологу. После тщательного осмотра, сбора жалоб, выяснения медицинской и семейной истории пациента, проведения лабораторных и инструментальных исследований может потребоваться консультация врача-эндокринолога , врача-онколога , врача-инфекциониста.
Диагностика и обследования при утолщении кожи
Тщательный сбор анамнеза с учетом всех жалоб пациента, осмотр и проведение дополнительных методов диагностики помогут установить причину гиперкератоза.
-
Клинический анализ крови с развернутой лейкоцитарной формулой для выявления воспалительных процессов в организме.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.

Кожная пластика с использованием расщепленного кожного лоскута является самым простым способом заживить обширные раневые поверхности.
Смысл этой пластики заключается в использовании тонкого 0,1-0,8 мм поверхностного слоя кожи, который забирается специальным инструментом дерматомом. Этот кожный лоскут перфорируется, что позволяет увеличить его площадь в несколько раз.
После этого он укладывается на подготовленную воспринимающую рану и фиксируется отдельными швами.
В результате операции пересаженная кожа врастает в рану и закрывает ее. Участок, откуда кожа забиралась заживает самостоятельно, так как ростковая часть кожи остается на месте.
Преимущества лечения в ИСЦ
По сравнению с другими клиниками нашей страны Инновационный сосудистый центр имеет неоспоримые преимущества в применении методов пластической хирургии для лечения сосудистых больных. В нашей клинике закрытием кожных ран и трофических язв занимаются в специализированном отделении по лечению критической ишемии. Таким образом, лечением ран занимаются хирурги, которые и обеспечивают восстановление кровообращения, необходимое для успешного заживления раны.
Нам хорошо известно течение раневых процессов у пациентов и мы выбираем для каждого случая необходимое время и метод закрытия трофической язвы или раны. Для подготовки ран к пересадке кожи мы используем методы активной подготовки раневой поверхности . Перевязки и антибактериальные препараты назначаются с учетом чувствительности раневой микрофлоры.
Благодаря инновационным технологиям нам удается заживить такие раны, за которые не берется ни одна другая клиника в нашей стране!
Подготовка к лечению
Для успеха кожной пластики необходимо соблюсти ряд условий. Организм человека должен быть стабилизирован по показателям крови, синтеза белка. Необходимо остановить инфекционный процесс. Условия для выполнения кожной пластики должны быть местными:
- Хорошая кровоточивость краев раны, активные сочные грануляции.
- Рана в стадии грануляции (без признаков активной инфекции и гнойного воспаления).
- Рана должна хорошо кровоснабжаться (предварительно кровообращение должно быть восстановлено).
- Рана должна быть ощищена от омертвевших тканей с помощью физических и химических методов.
Общие условия для выполнения кожной пластики:
- Уровень белка в крови должен быть не менее 60 г/литр.
- Уровень гемоглобина не менее 90 г/литр.
- Пациент должен быть стабилизирован по общему состоянию
Непосредственная подготовка к операции предполагает бритье места забора кожного лоскута, катетеризация мочевого пузыря, установка эпидурального катетера для анестезии.
Обезболивание при лечении
При операциях на конечностях используется преимущественно эпидуральная или спинальная анестезия. Преимущество их заключается в локальном воздействии на организм. Эпидуральная анестезия позволяет осуществлять продленное обезболивание в послеоперационном периоде.
С целью контроля над функциями сердечно-сосудистой системы к пациенту подключается специальный слядящий монитор.
Как проходит метод лечения

Пациент помещается на операционном столе так, чтобы был обеспечен хороший доступ к ране. После обработки операционного поля и закрытия зоны операции стерильными простынями проводится хирургическая обработка трофической язвы или раны. Во время этой обработки удаляются все оставшиеся некротизированные участки тканей и обеспечивается точечное кровотечение из грануляций.
После этого производится забор расщепленного кожного лоскута. В толщу кожи нагнетается физиологический раствор, который приподнимает собственно кожу и облегчает ее разделение. После создания такой "водной подушки" производится забор лоскута с помощью специального инструмента - электродермотома. Это специальный дисковый нож, который выставляется на определенную толщину необходимого лоскута. После этого бритва этого дерматома снимает тончайший кожный лоскут нужного размера.
Для увеличения площади кожного лоскута его пропускают через специальный инструмент - перфоратор. Перфоратор в шахматном порядке наносит небольшие разрезы на лоскуте. Теперь лоскут при растягивании может покрыть площадь в несколько раз большую, чем его изначальная.
После перфорации лоскут размещают на раневой поверхности и моделируют по форме раны. С целью фиксации его подшивают тончайшими швами к краям раны и прижимают давящей повязкой.
Донорский участок закрывают конурной повязкой с антисептиком.
Возможные осложнения при лечении
Первую перевязку после пересадки лоскута желательно делать через 2-3 дня после операции. За это время большая часть лоскута прирастает к грануляционной ткани и не отрывается при смене повязки. В любом случае смену повязки надо проводить крайне аккуратно, снимая ее послойно с помощью инструмента.
Во время перевязки отмечается фиксация пересаженного лоскута к грануляциям, убираются не прихватившиеся кусочки кожи. Если отмечается локальная инфекция, то берется посев и используются повязки с антисептиками.
Донорскую рану можно не открывать, если не наблюдается признаков ее инфицирования. Достаточно поменять повязку сверху. Со временем кожа эпителизируется и повязка отойдет сама. Обычно через на 14 - 21 день после операции.
Прогноз после метода лечения
Если операция проводится по показаниям, при условии устранения причин развития некрозов и трофических язв, то результаты кожной пластики очень хорошие. Правильно проведенная операция заканчивается успехом в 95% случаев. В послеоперационном периоде происходит постепенная замена пересаженной кожи своим эпидермисом, что проявляется в появлении небольших корочек, под которыми заметна молодая кожа.
Аутодермопластика может являться окончательным методом закрытия ран, если эта рана не находится на опорной поверхности или в области крупного сустава. В таких местах молодая кожа может повреждаться при нагрузке с образованием трофических язв. Для опорных и костных поверхностей лучше использовать полнослойную кожную пластику лоскутами на сосудистой ножке.
Программа наблюдения после метода лечения
Оперирующий хирург должен наблюдать пациента до полной эпителизации трофической язвы или раны, на которую была пересажена кожа.
В послеоперационном периоде могут назначаться препараты, которые уменьшают процесс рубцевания кожи в области пластики. Эти мази (Контратубекс) могут втираться в рану на протяжении 3-6 месяцев и способствуют формированию мягкого нежного рубца.
Окончательный исход операции по пересадке кожи зависит от течения сосудистого заболевания, которое послужило причиной образования трофической язвы или некротической раны. Поэтому основное наблюдение проводится за результатами сосудистого этапа лечения.
Заболевания
Кожная пластика расщепленным лоскутом (аутодермопластика) является основным метом закрытия обширных гранулирующих ран, трофических язв и глубоких пролежней.
Операцию отличает простота выполнения и хорошие непосредственные результаты. Залогом успеха является хорошая подготовка раневой поверхности и общего состояния больных.
Дерматит и экзема. Глюкокортикостероиды, циклоспорин и пимекролимус при дерматите
Это взаимозаменяемые термины, обозначающие форму воспаления кожи, которая характеризуется присутствием межклеточного отека (спонгиоза) в эпидермисе. Термин часто используют для обозначения атопической экземы, но причиной заболевания могут также быть контакт с раздражающими агентами, например сильными кислотами или контактными аллергенами, такими как никель; гиперчувствительность к лекарственным средствам, дрожжам Pityrosporum (себорейный дерматит); местные факторы, например венозный стаз (варикозная экзема).
Рациональное лечение экземы заключается в попытках устранить или свести к минимуму влияние указанных этиологических факторов, а также лекарств, применяемых для ослабления воспалительной реакции (глюкокортикостероиды, циклоспорин, азатиоприн). Повреждение кожи, вызванное воспалением, приводит к повышенной чрезэпидермальной потере воды, которую частично можно скорригировать применением местных смягчающих средств. Следует использовать заменители мыла для уменьшения раздражения кожи и антагонисты Н1-рецепторов для борьбы с зудом, который может привести к дальнейшему повреждению кожи в результате расчесывания.
Местное применение глюкокортикостероидов служит основой терапии атопической экземы. Они оказывают противовоспалительный и сосудосуживающий эффекты и подавляют деление кератиноцитов. Глюкокортикостероиды можно подразделить на 4 группы соответственно их сосудосуживающей активности в тесте МакКензи, которая хорошо коррелирует с клиническим эффектом.
Следует учесть, что соли гидрокортизона существенно различаются по эффективности, поэтому дерматологи избегают назначать глюкокортикостероиды вне зависимости от их специфики. Фторированные глюкокортикостероиды обладают особенно сильным действием и системной абсорбцией. Есть сведения о том, что новые глюкокортикостероиды, флутиказона пропионат и мометазона фуроат, представляют собой сильные местные глюкокортикостероиды с менее выраженной системной абсорбцией.
Системное применение глюкокортикостероидов редко бывает необходимым в лечении атопической экземы, даже у взрослых. Системное действие глюкокортикостероидов относительно малоэффективно, наблюдается тахифилаксия и действие, обратное ожидаемому, они способны нарушать рост, особенно в период интенсивного роста у подростков.
Эффективность циклоспорина, облегчающего симптомы атопической экземы, была обнаружена случайно у пациентов, перенесших трансплантацию органов и одновременно страдавших экземой. Клинические испытания, проведенные на взрослых пациентах и детях, показали эффективность этого агента, часто проявляющуюся уже вскоре после начала лечения. Однако через несколько недель после окончания терапии заболевание рецидивировало. В настоящее время циклоспорин рекомендуют для кратковременного лечения атопической экземы у взрослых пациентов в случае отсутствия реакции на обычные способы терапии.
Циклоспорин действует главным образом на Т-лимфоциты, однако может влиять непосредственно на синтез ДНК и пролиферацию кератиноцитов.
До начала лечения циклоспорином необходимо тщательно обследовать пациентов, особенно в отношении функции почек. Уровень лекарственного средства в крови у пациентов с заболеваниями кожи обычно не определяют, т.к. используемые дозы (максимум 5 мг/кг) существенно ниже применяемых при трансплантации органов. Пациентам, принимающим циклоспорин, рекомендуется избегать избыточного солнечного освещения, а также лечения ультрафиолетовым облучением. Это обусловлено хорошо известным повышением числа случаев рака кожи у пациентов после трансплантации органов, что частично связано с иммуносупрессивной терапией.
Циклоспорин чаще используют для лечения псориаза, а не атопической экземы. Показанием являются случаи тяжелого псориаза, когда общепринятая терапия неэффективна или неприменима. Хороший эффект получен также при псориатической артропатии. Циклоспорин при этом заболевании можно использовать в сочетании с метотрексатом, чтобы снизить токсичность и кумулятивную дозу каждого агента.
Значение циклоспорина как средства лечения редких и тяжелых дерматозов, например гангренозной пиодермы, является предметом исследований.
Пимекролимус, Т-клеточный ингибитор второго поколения, также предназначен для лечения атопической экземы.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Себорейный дерматит – хроническое дерматологическое неинфекционное заболевание грибкового происхождения, при котором на кожных покровах возникают воспаленные и шелушащиеся участки. Патология преимущественно развивается на лице и волосистой части головы, однако может затронуть и любые участки тела.
Себорейный дерматит приносит пациенту немало неприятных ощущений – пораженные места чешутся и зудят. Однако зачастую на первое место выходит психологический дискомфорт. Ведь при патологии на коже появляются четко очерченные покраснения, покрытые чешуйками, что выглядит неэстетично и часто внушает пациенту сомнения в собственной внешней привлекательности. Заболеванию свойственны смены периодов ремиссий и обострений.
Лечение себорейного дерматита должен осуществлять только врач-дерматолог. Самодеятельность в данном вопросе недопустима: это может привести к осложнениям, а также инфицированию пораженных участков кожи.
Особенности себорейного дерматита
Заболевание может развиться у человека любого возраста, начиная с младенческого. Преимущественно наблюдается у подростков и молодых людей, после 40 лет возникает гораздо реже. У мужчин заболевание развивается намного чаще, чем у женщин. Это объясняется тем, что на увеличение количества секрета сальных желез (себума) влияет повышенный уровень мужских половых гормонов тестостерона и дигидротестостерона.
Возбудителем себорейного дерматита считают условно-патогенные микроорганизмы рода Malassezia – Malassezia globossa и Malassezia restricta. Это дрожжеподобные грибки, которые обитают на коже у 80% людей и являются частью микрофлоры организма. Однако при определенных условиях (снижении иммунитета, гормональном дисбалансе) они начинают активно размножаться, вследствие чего возникает шелушение, а в ряде случаев его дополняют воспаления.
Это интересно! Название Malassezia этот род грибков получил по фамилии открывшего их микробиолога – французского ученого Л. Малассе.
Сальные железы обычно концентрируются вокруг волосяных луковиц, но на некоторых участках тела сальные железы находятся не рядом с волосяными фолликулами – например, на ушных раковинах. Жировой секрет необходим для смазки кожи и волос: он создает на их поверхности пленку, защищающую их от неблагоприятного воздействия окружающей среды.
Как развивается себорейный дерматит
Развитие заболевания происходит следующим образом. Сальные железы человека продуцируют секрет, богатый жирными кислотами. Грибки Malassezia, живущие рядом с сальными железами, «питаются» этим секретом. Перерабатывая его, они выделяют жирные кислоты, раздражающие человеческую кожу и разрушающие защитный барьер, а также делающие токсичной олеиновую кислоту, входящую в состав себума.
В норме регенерация (отшелушивание омертвевших клеток и образование новых) эпидермиса, самого верхнего слоя кожи, происходит примерно за месяц. Активность грибков ускоряет этот процесс. В результате кожа начинает сильно шелушиться.
Расположение сальных желез на коже бывает разным. На одних участках их больше, на других меньше, на каких-то они вовсе отсутствуют. Заболевание развивается чаще всего в тех местах, где сальных желез и волосяных фолликулов больше всего. Наиболее распространенная разновидность патологии – себорейный дерматит на голове, на ее волосистой части. Также заболевание часто может затрагивать лицо:
- носогубный треугольник;
- лоб;
- крылья носа;
- ушные раковины и области за ушами;
- брови и надбровья;
- скулы;
- усы и бороду.
На теле себорейный дерматит локализуется на следующих участках:
- Наружных половых органах.
- Предплечьях.
- В подмышечных впадинах.
- Пупке.
- Груди.
- Области между лопаток.
Сальные железы полностью отсутствуют на коленях и стопах. Поэтому на них заболевание не развивается.
Себорейный дерматит может сопровождаться себостазом. Так называют застой секрета в сальных железах. Эта патология способна привести к развитию инфекции, гнойных процессов.
Виды себорейного дерматита
Заболевание может быть врожденным и приобретенным.

Врожденная форма встречается редко. В этом случае у ребенка с самого рождения повышена секреция сальных желез. Такое заболевание является неизлечимым. Обычно себорейный дерматит – это все же приобретенная патология.
По форме, в зависимости от активности сальных желез, себорейный дерматит бывает:
При сухой форме выделяется недостаточно жирного секрета. Кожа пересыхает, растрескивается. При сухом себорейном дерматите не бывает очагов острого воспаления. Для него характерно наличие обилие мелкой сухой перхоти на волосистой части головы. Такая разновидность заболевания чаще всего наблюдается у подростков.
При жирной форме из жировых желез выделяется избыточной количество густого секрета, склеивающего чешуйки отшелушивающейся кожи. Волосы приобретают неопрятный, сальный вид. Кожа становится слишком жирной. Этот тип заболевания характерен для молодых женщин.
Для смешанной формы характерно наличие очагов жирного и сухого дерматита на разных участках тела и головы. Чаще всего данная разновидность встречается у мужчин.
Причины развития себорейного дерматита
Выделяют три основные причины себорейного дерматита:
- Иммунная. Ослабление иммунитета наблюдается при системных и инфекционных заболеваниях, недостатке витаминов и микроэлементов в организме, неправильном питании и малоподвижном образе жизни. При снижении иммунитета любой сопутствующий фактор может вызвать незамедлительное развитие себорейного дерматита.;
- Гормональная. К гормональным причинам относятся патологии органов внутренней секреции (надпочечников, щитовидной железы, яичников) и другие состояния, при которых возникает гормональный дисбаланс. Гормоны отвечают и за секрецию сальных желез. Поэтому при избытке некоторых из них происходит повышенная выработка себума. Часто себорейный дерматит наблюдается в период полового созревания, когда происходит гормональная перестройка организма.;
- Нейрогенная. На активность сальных желез влияет также и центральная нервная система. Она управляет вегетативной системой, ответственной за уровень выработки себума. Поэтому себорейный дерматит часто наблюдается при заболеваниях нервной системы (маниакально-депрессивных психозах, шизофрении, энцефалите, параличах, болезни Паркинсона).
К сопутствующим факторам, «запускающим» развитие болезни, относятся:
- стрессы;
- несоблюдение правил личной гигиены;
- избыточный вес;
- нарушения работы ЖКТ;
- злоупотребление сладкой, острой, соленой пищей;
- применение косметики, раздражающей кожу;
- гиподинамия (малоподвижный образ жизни);
- прием антидепрессантов, гормонов, психотропных препаратов;
- гипергидроз (повышенное потоотделение);
- резкая смена климата.
В группе риска находятся пациенты:
- С иммунодефицитными состояниями (ВИЧ, СПИД).
- С болезнями желудочно-кишечного тракта.
- Подверженные частым стрессам.
- С наследственной предрасположенностью.
У младенцев себорейный дерматит возникает при повышенном содержании гормонов в материнском молоке. Как правило, после окончания периода грудного вскармливания симптомы заболевания исчезают.
Признаки себорейного дерматита

Симптомы патологии начинают проявляться, если количество грибков Malassezia превышает 50% от общей микрофлоры (ниже 50% – норма). Примерно у каждого пациента в этом случае возникает перхоть – предвестник заболевания. При повышении концентрации грибков до 80% и более развивается непосредственно сам себорейный дерматит.
Его основные симптомы:
- Покраснение кожи;
- Зуд и болезненность;
- Шелушения – мелкие или крупные чешуйки.
Также на коже могут наблюдаться другие симптомы:
- Желтовато-красноватые пятна.
- Папулы (красноватые уплотнения).
- Группы пузырьков.
- Трещинки.
- Крупные бляшки с четкими очертаниями.
- Утолщение рогового слоя кожи.
- Плотные корочки на волосистой части головы.
Осложнения себорейного дерматита
Важно как можно раньше начать лечение себорейного дерматита, так как при его прогрессировании способны возникнуть осложнения:
- Угревая сыпь.
- Абсцессы.
- Себорейная экзема.
- Алопеция (облысение).
- Стрептодермия (инфекционное заболевание кожи).
- Пиодермия – гнойной поражение кожи.
Особенно опасно запускать себорейный дерматит на лице, близко к ушам или голове, так как он часто становится причиной развития конъюктивита, блефарита (воспаления век), отита.
Диагностика себорейного дерматита
Для постановки диагноза необходимы:
- Осмотр дерматолога, трихолога.
- Дифференциальная диагностика с псориазом, атопическим дерматитом, лишаем и другими заболеваниями со схожей клинической картиной.
- Дерматоскопия – исследование кожи под микроскопом.
- Анализы крови: общий, биохимический, на гормоны, сахар.
Дополнительно могут понадобиться:
-
.
- Анализ кала на дисбактериоз. , брюшной полости.
- Трихограмма.
Лечение себорейного дерматита
- Назначение местных и системных антибактериальных, противогрибковых, противовоспалительных, антигистаминных препаратов.
- Прием витаминов.
- Применение лечебной косметики (мазей, кремов, шампуней) для кожи лица, тела и волосистой части головы.
- Специальная диета.
Диета является важной частью лечения, так как неправильное питание провоцирует обострение кожных заболеваний. Она подразумевает отказ от острой, мучной, жареной, сладкой, копченой и соленой пищи. Также исключается алкоголь.
Питаться рекомендуется фруктами и овощами, отварным нежирным мясом, кисломолочными изделиями. Важно включать в рацион продукты, богатые витаминами А, С и B, селеном, цинком.
В Поликлинике Отрадное вы можете записаться на прием к дерматологу в любое удобное для вас время, без очередей. Врач установит причину развития заболевания и назначит индивидуальное лечение, благодаря которому вы скоро вернетесь к привычному образу жизни.
Дерматит – это синдром (совокупность симптомов), представляющий собой воспалительную реакцию кожи на различные раздражители.
Различают контактные дерматиты и токсидермии. Контактные дерматиты возникают при непосредственном воздействии раздражителя на кожу, при токсидермиях инородные вещества проникают во внутреннюю среду организма, вызывая ряд изменений, одним из проявлений которых будет дерматит. Например, если реакция воспаления в коже возникла при использовании крема с каким-нибудь лекарственным веществом, то это контактный дерматит, а если то же вещество поступило в организм через кишечник (в таблетках или с едой) и возникла сыпь - это токсидермия.
Кроме того, к дерматитам относятся такие заболевания, как себорейный дерматит (перхоть, угри, акне , прыщи), атопический дерматит (аллергический), герпетиформный дерматит, экзема, и другие. В этой статье мы разберем лишь некоторые из них.
Причины дерматита
Раздражители, обусловливающие дерматиты, могут иметь физическую, химическую или биологическую природу.
Есть так называемые, облигатные раздражители, которые вызывают простой дерматит у каждого человека. К ним относятся трение, давление, лучевые и температурные воздействия, кислоты и щелочи, некоторые растения (крапива, ясенец, едкий лютик, молочай). Все мы знаем, что такое ожоги и отморожения, мозоли, каждый хоть раз в жизни «обжигался» крапивой. Проявления и тяжесть течения простого дерматита определяются силой и продолжительностью воздействия фактора. Симптомы простого контактного дерматита появляются немедленно или вскоре после первого контакта с раздражителем, а площадь поражения соответствует площади контакта. Иногда возможно хроническое течение дерматита, при продолжительном действии раздражителя.
Факультативные раздражители вызывают воспаление кожи лишь у лиц, имеющих к ним повышенную чувствительность. Речь идет о таких заболеваниях как аллергический контактный дерматит и атопический (аллергический) дерматит. Количество факультативных раздражителей (сенсибилизаторов) огромно и непрерывно увеличивается.
Аллергический контактный дерматит, в отличие от простого, развивается не сразу после контакта с раздражителем, и не при первом контакте. Для того, чтобы аллергическая реакция (сенсибилизация) сформировалась, требуется до нескольких недель от первого контакта. Тогда при повторном контакте развивается дерматит. Воспалительная реакция кожи явно не соответствует интенсивности действия раздражителя, который не вызовет никаких изменений у людей без аллергии. Площадь изменений на коже может выходить за рамки контакта.
Атопический дерматит - очень сложное заболевание, хроническое воспалительное поражение кожи аллергической природы. Его могут вызывать несколько и даже очень много факторов - аллергенов, и при этом не только контактных, но и поступающих при вдыхании (пыльца, пыль) или с пищей (пищевая аллергия). К атопическим заболеваниям также относится бронхиальная астма, аллергический ринит и др. Предрасположенность к атопии передается генетически. Атопический дерматит обычно развивается в раннем детском возрасте. Часто с возрастом проявления этого заболевания стихают или исчезают совсем.
Cимптомы дерматита
Простой дерматит протекает остро или хронически. Для острых дерматитов характерны яркое воспаление, сопровождающееся зудом, жжением, болью, а иногда - образование пузырей и участков некроза, оставляющих рубцы.
Хронические дерматиты проявляются застойным отеком, синюшностью, утолщением кожи, лихенификацией (шелушением), трещинами, усиленным ороговением, иногда атрофией кожи.
Для острых проявлений аллергического контактного дерматита и атопического дерматита также свойственны яркое покраснение кожи с выраженным отеком. Далее могут появляться пузырьки и даже пузыри, вскрывающиеся и оставляющие мокнущие эрозии (мокнутие). Затухающее воспаление оставляет корки и чешуйки.
Что можете сделать вы
При появлении дерматита лучше обратиться к врачу, а не заниматься самолечением. В лечении простого контактного дерматита основным является прекращение действия раздражителя. Часто пациенты, понимая причину заболевания, справляются с ним сами.
Однако бывают случаи (например, тяжелые химические и термические ожоги, обморожения), когда вмешательство врача просто необходимо.
Лечение
Что может сделать врач
Лечение аллергического контактного дерматита назначается дерматологом и сводится прежде всего к выявлению аллергена. Вас подробно расспросят об образе жизни, профессиональных вредностях, косметических средствах, которыми вы пользуетесь и др. При исключении аллергена симптомы контактного дерматита обычно проходят.
Гораздо сложнее лечение атопического дерматита. Это заболевание должен лечить квалифицированный аллерголог. Применяются антигистаминные средства (как для приема внутрь, так и в виде мазей), глюкокортикоидные препараты, аллерген-специфическая иммунотерапия (СИТ).
Альтернатива гормональным препаратам в лечении атопического дерматита
Кортикостероиды могут вызывать атрофию кожи, особенно на лице, а применение местных антибиотиков чревато формированием устойчивости бактерий и развитием аллергии. Поэтому специалисты - дерматологи часто рекомендуют негормональный препарат на основе активированного пиритиона цинка - крем Скин-кап. Его использование для наружного лечения атопического дерматита и диатеза возможно начиная с 1 года, а побочные действия, характерные для гормональных препаратов и местных антибиотиков отсутствуют. При этом противовоспалительный эффект препарата не уступает гормональным препаратам, а антибактериальное и противогрибковое действие позволяет нормализовать микрофлору кожи, снизить риск присоединения инфекции. Несомненно, назначение препарата возможно только после консультации с врачом.
Профилактические меры
Соблюдайте технику безопасности на производстве и в быту. Если у вас однажды уже был аллергический дерматит и причина известна, старайтесь избегать контакта с соответствующим аллергеном.
Основные направления профилактики атопического дерматита это соблюдение режима питания.
Читайте также:

