Паховый лимфаденит при узи
Обновлено: 26.04.2024
Лимфатические узлы представляют собой часть лимфатической системы: лимфатические сосуды несут лимфу от органов по системе лимфатических сосудов в основные стволы – правый лимфатический и грудной протоки, которые впадают в крупные вены. Лимфатическая жидкость образуется из плазмы (жидкости, образующейся при фильтрации крови). По ходу расположенных сосудов находятся лимфатические узлы, которые выполняют иммунную функцию – в толще узла расположены клетки иммунной системы, которые распознают чужеродный материал инфекционных агентов, собственных патологических белков и других молекул и активируют ответную реакцию (обеспечивают транспорт иммунных клеток к очагу). Также функцией лимфатической системы является обмен полезными веществами между клетками органов и системным кровотоком.
Какие же ситуации могут приводить к реагированию паховых лимфатических узлов? В первую очередь это различные воспалительные заболевания органов малого таза (в основном половой и мочеиспускательной системы), наружных половых органов, промежности и бедер. Это могут быть инфицирование повреждений кожи, локальное воспаление в виде фурункула или карбункула, рожистая инфекция нижних конечностей, грибковая инфекция, сифилис или герпетическая инфекция, бактериальное или вирусное заболевание мочеполовой сферы – хламидиоз, уреаплазмоз, туберкулез и другие, первичное поражение лимфатических узлов при туляремии, чуме, а также при генерализованных инфекциях –ВИЧ-инфекция, клещевые риккетсиозы и другие.
Существуют и другие воспалительные заболевания, которые приводят к увеличению лимфатических узлов, однако все они сопровождаются иной клинической картиной, где паховая лимфаденопатия выступает далеко не на первое место. Пальпируемые лимфатические узлы всегда должны настораживать врача, ведь часто злокачественные опухоли дают метастазы в лимфатические узлы, а генерализованные опухоли крови (лейкозы) и локальные опухоли лимфатической системы (лимфомы и лимфогранулематоз) всегда сопровождаются поражением лимфатических узлов. Метастазы в паховые лимфатические узлы могут давать опухоли наружных и внутренних половых органов: матки, яичников, простаты, мочевого пузыря; собственно кожи (меланома), прямой кишки. Основным проявлением, исходя из названия, является увеличение лимфатических узлов. Однако особенно важно выявлять дополнительные симптомы, что может дать необходимую информацию для дальнейшей диагностики. Выявление видимых воспалительных изменений кожи или наружных половых органов, расстройства мочеиспускания, патологические выделения из мочевых или половых путей скорее свидетельствуют об инфекционной этиологии. Частая смена половых партнеров, пренебрежение барьерными методами контрацепции указывает на возможность заражения инфекциями, передающимися половым путем (сифилис, ВИЧ, хламидиоз, трихомониаз, гонорея).
Заподозрить опухолевую этиологию можно при наличии симптомов хронической интоксикации – длительный субфебрилитет, потливость, снижение веса, слабость, нарушения свертываемости с множественными кровоизлияниями и многие другие, а также чаще всего плотные безболезненные лимфатические узлы. Диагностикой и лечением воспалительных заболеваний, связанных с паховым лимфаденитом, у мужчин занимается врач-уролог и андролог, а у женщин – гинеколог и уролог, а при специфических инфекциях может быть показана консультация инфекциониста. Подозрение на опухолевые процессы требует назначения консультации онколога.
Для диагностики особенно важно выявить дополнительные симптомы во время беседы, физикального осмотра. Из дополнительных методов лабораторно-инструментальной диагностики используют общий анализ мочи, крови, биохимический анализ крови, взятие образцов для исследования на бактериальные, вирусные и грибковые инфекции, цистоскопию (осмотр полости мочевого пузыря), влагалищное исследование у женщин, ректальный осмотр, проведение УЗИ, МРТ, КТ и других методов визуализации органов малого таза и других областей для поиска первичной опухоли, использование цитологических и гистологических (биопсия) методик верификации диагноза (при подозрении на опухоль).
Лечение собственно пахового лимфаденита возможно в том случае, когда установлен характер основного заболевания. При воспалительных заболеваниях чаще всего это медикаментозная терапия – используют антибактериальные препараты, противовирусные и антифунгицидные препараты для лечения воспаления. Прогноз при паховом лимфадените в большинстве случаев благоприятный.
Паховый лимфогранулематоз (венерическая лимфопатия, болезнь Никола-Фавра, тропический бубон) — хроническое гнойно-воспалительное поражение лимфатических узлов, обусловленное хламидиозной инфекцией. Паховый лимфогранулематоз начинается с образования и заживления эрозии, после чего возникает гнойное воспаление регионарных (чаще паховых) лимфоузлов, заканчивающееся их вскрытием и рубцеванием. В диагностике пахового лимфогранулематоза применяется выявление возбудителя путем бакпосева, ИФА, ПЦР и РИФ; обследования аноректальной зоны и мочеполовых органов пациента. Терапия пахового лимфогранулематоза проводится антибиотиками и иммуномодуляторами. При необходимости осуществляется хирургическое лечение.
Общие сведения
Наибольшее распространение паховый лимфогранулематоз получил в тропическом и субтропическом климате, среди населения Африки, Латинской Америки, Азии и Австралии. Появление случаев пахового лимфогранулематоза в России связывают в основном с широко развитым современным туризмом. Как правило, заболевание наблюдается у лиц в возрасте 20-40 лет, ведущих активную половую жизнь. У мужчин случаи пахового лимфогранулематоза отмечаются чаще, чем у женщин. В основном это моряки, военнослужащие, гомосексуалисты, путешественники.
Причины возникновения
Ранее паховый лимфогранулематоз считался вирусной инфекцией. Однако проводившиеся в венерологии исследования доказали, что возбудителем пахового лимфогранулематоза является бактерия Chlamydia trachomatis, которая также обуславливает развитие хламидиоза.
Заражение паховым лимфогранулематозом происходит как от больного лица, так и от носителя инфекции. Большую эпидемиологическую опасность представляют женщины. У них симптомы пахового лимфогранулематоза развиваются позже, вследствие чего они могут передавать инфекцию, не имея при этом никаких клинических проявлений и не зная, что они инфицированы. Заражение паховым лимфогранулематозом происходит через слизистые или поврежденную кожу половых органов. Наиболее часто имеет место половой путь передачи инфекции, но возможно и контактное заражение через предметы интимного пользования.
Симптомы пахового лимфогранулематоза
Развитие пахового лимфогранулематоза происходит в среднем через 2 недели от момента заражения, но может возникнуть спустя несколько дней или месяцев. В клинической картине заболевания выделяют 3 периода.
Первичный период пахового лимфогранулематоза характеризуется появлением на месте внедрения возбудителя округлой язвы или эрозии (первичный аффект). Ее заживление занимает несколько дней и не оставляет никакого рубца. Поэтому для подавляющего большинства заболевших (более 70%) начало пахового лимфогранулематоза проходит незаметно и не служит поводом для обращения к врачу. Обычно первичный аффект располагается в области наружных половых органов, но может локализоваться в анусе, уретре, прямой кишке. После орального полового контакта аффект может быть обнаружен на слизистой рта, губ, миндалин, гортани.
Вторичный период пахового лимфогранулематоза проявляется через 14-30 дней от первых симптомов заболевания. Он связан с распространением хламидий по лимфатическим путям, приводящим к развитию регионарного лимфангита и лимфаденита. При заражении половым путем имеет место поражение паховых и бедренных лимфатических узлов. При локализации первичного аффекта в области рта и гортани поражаются поднижнечелюстные и шейные лимфоузлы. Поражение лимфоузлов при паховом лимфогранулематозе проявляется ярко выраженными воспалительными признаками: увеличением и болезненностью лимфоузлов, отеком и покраснением кожи над ними. Постепенно узлы превращаются в крупные бугристые опухоли, спаиваются с подлежащими тканями и теряют подвижность.
Со временем происходит гнойное расплавление узлов, сопровождающееся их размягчением, образованием язв и свищей, через которые на поверхность кожи выходит гнойное содержимое. Процесс нагноения может распространяться на подлежащие ткани с поражением кожи (пиодермия), кости (остеомиелит), суставов (гнойный артрит). Период нагноения часто сопровождается нарушением общего состояния пациента: подъемом температуры, ознобом, головной болью, миалгиями и артралгиями. Затем происходит медленное стихание воспалительных проявлений с уменьшением размеров лимфатических узлов и рубцеванием свищей. Однако распространение инфекции на расположенные рядом лимфоузлы приводит к новому обострению пахового лимфогранулематоза. Такое течение заболевания с периодами затихания и обострения может занимать несколько лет. Затем, при отсутствии лечения, паховый лимфогранулематоз переходит в следующую стадию.
Диагностика пахового лимфогранулематоза
Выявление возбудителя пахового лимфогранулематоза проводят путем бакпосева отделяемого уретры, влагалища, прямой кишки, пунктата лимфоузла. Также применяют ПЦР-исследование на хламидии, ИФА и РИФ. Биопсию лимфатического узла в области поражения производят с целью гистологического исследования для исключения его злокачественного метастазирования.
Для оценки состояния органов малого таза и исключения лимфаденитов другой этиологии при подозрении на паховый лимфогранулематоз венерологу необходимы заключения смежных специалистов: гинеколога, уролога, проктолога, лимфолога; данные гинекологического осмотра, кольпоскопии, уретроскопии, ректороманоскопии, УЗИ органов малого таза, УЗДГ лимфатических сосудов малого таза.
Дифференциальную диагностику пахового лимфогранулематоза проводят с паховым лимфаденитом, генитальным туберкулезом, вторичным сифилисом, метастазами злокачественных опухолей в лимфатические узлы при раке ануса, прямой кишки, полового члена, яичка, влагалища.
Лечение пахового лимфогранулематоза
Антибиотикотерапия пахового лимфогранулематоза осуществляется тетрациклинами, макролидами или фторхинолонами. Лечение сочетается с общеукрепляющей и иммуномодулирующей терапией. В запущенных случаях пахового лимфогранулематоза, при образовании свищей, стриктур уретры или развитии кишечной непроходимости, требуется хирургическое вмешательство.

Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Симптомы
Признаки лимфаденита в паху заметить довольно легко. Симптомы этого заболевания явно выражены и определяются даже не специалистом. Гораздо сложнее при этом определить причину, вызвавшую паховый лимфаденит. От ее природы будет полностью зависеть проводимая терапия. Она направляется на лечение провоцирующего недуга, после этого лимфоузлы могут прийти в норму самостоятельно. В качестве основных симптомов заболевания принято считать:
- Уплотнение и увеличение лимфоузлов в области паха. Часто появляются «шишки», которые визуально легко распознаются.
- Покраснения кожи в местах поражения. Их иногда можно спутать с комариными укусами, но при лимфадените эти места не чешутся.
- Возникновение в паху неприятных болезненных ощущений, которые особенно сильно ощущаются во время ходьбы или при физических нагрузках.
- Повышение температуры тела из-за воспалительных процессов.
Иногда паховый лимфаденит может распространяться и на другие лимфоузлы. При обнаружении симптомов болезни рекомендуется обратиться за врачебной помощью. В противном случае вполне вероятны осложнения, которые потребуют трудного и длительного лечения.
Лимфаденит в паху у женщин
Лимфоузлы собирают практически всю жидкость из нижних конечностей и области таза. Поэтому бывает довольно сложно выявить причину их воспаления. Недуг может провоцироваться самыми различными заболеваниями, на первый взгляд не относящимися к лимфатической системе. Причинами возникновения лимфаденита в паху у женщин могут быть:
- Хронические циститы, наличие камней в почках и другие недуги мочеполовой системы.
- Грибковые заболевания ног, венерические патологии.
- Недуги репродуктивных органов.
- Инфекционные поражения таза, образование язвочек в нижней части тела.
- Перенесенные вирусные заболевания: грипп, ОРЗ и другие.
- Раковые новообразования.
Женщинам не составляет труда выявить у себя симптомы заболевания. Они явно определяются при проведении рукой в паховой области. Лимфоузлы значительно увеличиваются и становятся похожими на маленькие шарики. Кроме этого возникают характерные болезненные ощущения.
Паховый лимфаденит у мужчин
У сильной половины человечества болезнь протекает с такими же симптомами, как и у женщин. Наблюдается увеличение лимфоузлов, возникают неприятные болезненные ощущения, визуально определяется покраснение кожи. Различают два вида этого недуга у мужчин. Первичный — когда инфекция попадает в организм через открытые раны и царапины, и вторичный, который провоцируется другими болезнями организма. Основными причинами недуга у мужчин считаются:
- Венерические заболевания.
- Травмы (как спортивные, так и бытовые).
- Перенесенные инфекционные болезни.
- Бактериальные поражения организма.
- Паховая грыжа.
Иногда спровоцировать недуг могут аллергические реакции на некоторые лекарства. Бактериальная форма болезни появляется только при повреждениях кожного покрова. В обычном состоянии она выступает барьером для проникновения в организм бактерий и микробов.

Причины
Паховый лимфаденит развивается у мужчин и женщин из-за попадания в лимфатическую систему болезнетворных микроорганизмов. Иммунная система начинает бороться с вирусами и микробами, накапливая жидкость в местах их скопления. Причинами этого недуга могут быть:
- Венерические заболевания;
- Травмы;
- Инфекционные болезни;
- Воспаления мочеполовой системы;
- Грибковые образования на нижней части туловища;
- Переохлаждения организма;
- Аллергические реакции.
В качестве травматических повреждений часто выступают укусы домашних животных. Даже царапины, нанесенные кошкой, могут послужить спусковым механизмом для пахового лимфаденита. Точно установить фактор, спровоцировавший болезнь, самостоятельно бывает довольно трудно, поэтому необходима помощь специалиста.
Лечащий врач
Симптомы недуга могут самостоятельно пройти в течение суток. Это означает, что организм справился с возбудителем и лечение пахового лимфаденита не требуется. Если признаки болезни сохраняются несколько дней, вам необходимо обратиться к таким врачам как:

Многие считают, что такое заболевание, как туберкулез поражает только легкие. Однако это недуг может охватывать и другие жизненно важные органы и системы. Туберкулез нередко поражает кишечник, мочеполовую систему, мозг, кожу. Болезнь может протекать и в лимфатических узлах. Такой тип недуга наблюдается в 8 % случаев. Туберкулез лимфоузлов может быть как отдельной патологией, так и развиваться на фоне заболевания легких. Определить, что стало причиной недуга, и как с ним бороться, может только квалифицированный врач после проведения обследования.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Основные симптомы туберкулеза лимфоузлов
Главным проявлением патологии является увеличение лимфоузлов. Оно может сопровождаться болезненными ощущениями. Некоторые из них легко прощупываются пациентом, другие же определяются только в ходе пальпации врачом. Патология, как правило, обостряется в весеннее и осеннее время. Симптомы туберкулеза лимфоузлов зависят от особенностей организма больного и стадии болезни. Пациент может чувствовать:
- повышение температуры тела;
- сильную боль;
- головокружения;
- снижение аппетита, слабость;
- повышенную потливость.
Наиболее остро туберкулез лимфоузлов проявляется у людей старше 50 лет. У этих категорий пациентов происходит сильная интоксикация организма. Это приводит к повышению температуры тела вплоть до 40 градусов, головной боли, полному отсутствие аппетита, стремительному снижению веса. Если туберкулез протекает на фоне поражения легких, то к этим проявлениям добавляются боль в груди, сильный приступообразный кашель, кровохаркание. Туберкулез лимфоузлов, симптомы точно определяют только специалисты, нередко развивается у детей и пожилых людей. При появлении первых симптомов следует немедленно обратиться за медицинской помощью.
Стадии протекания болезни
Общее состояние человека, а также необходимое ему лечение заболевания зависят от стадии протекания болезни. Всего их выделяют четыре:
- Пролиферативная. Этот этап характеризуется увеличением лимфатических узлов в объеме до 3 см. Может протекать практически бессимптомно. Болевые ощущения присутствуют в 30 % случаев.
- Казеозная. В лимфоузлах происходит отмирание клеток. Формируются некротические массы. Больной чувствует сильную слабость, поднимается температура тела.
- Абсцедирующая. Некротические массы размягчаются и превращаются в гной. У пациента уменьшается аппетит, появляется тошнота, рвота, сильная боль, повышенная потливость.
- Свищевая. Гной, который образовался внутри лимфатических узлов вытекает наружу. Это происходит вследствие прорывания кожи над зараженным участком.
Причины туберкулеза лимфоузлов
Туберкулез – это инфекционное заболевание, вызываемое микобактерией Коха. Патология передается воздушно-капельным путем. Инфицированию больше всего подвержены люди с ослабленным иммунитетом, в особенности больные СПИДом и ВИЧ-инфицированные. Заражению способствуют:
В современной медицине актуальной остается проблема дифференциальной диагностики лимфаденита (или аденопатии), т.е. патологических изменений в лимфатических узлах (ЛУ), сопровождающихся увеличением последних. Обсуждаемые анатомические структуры выполняют защитную функцию, задерживая микроорганизмы, токсины, чужеродные белки, продукты тканевого распада. Перечисленные элементы в норме подвергаются фагоцитозу без каких-либо клинических проявлений. В случае снижения иммунитета или накопления критической массы биологических и химических соединений в лимфоузлах возникает инфекционно-воспалительный процесс.
Лимфатическая система (схематично)
По топографическому признаку ЛУ делят на две группы:
- поверхностные, расположенные в подкожно-жировой клетчатке;
- глубокие, локализующиеся в мышцах и внутренних органах.
При интерпретации УЗ-снимков врач оценивает особенности визуализации исследуемых структур. Основными объектами изучения выступают соединительнотканная капсула и ворота, где проходят артерии, вены, нервы и лимфатические сосуды. В норме доктор четко дифференцирует указанные анатомические образования в зоне интереса.
Причины лимфаденопатии
Увеличение ЛУ как с нарушением нормального строения, так и без него происходит вследствие:
- повышения продукции иммунных клеток при попадании инфекционных агентов и чужеродных веществ;
- инвазии или метастазирования злокачественной опухоли;
- жировой инфильтрации на фоне дислипидемии;
- разрастания соединительной ткани после перенесенных воспалительных заболеваний.
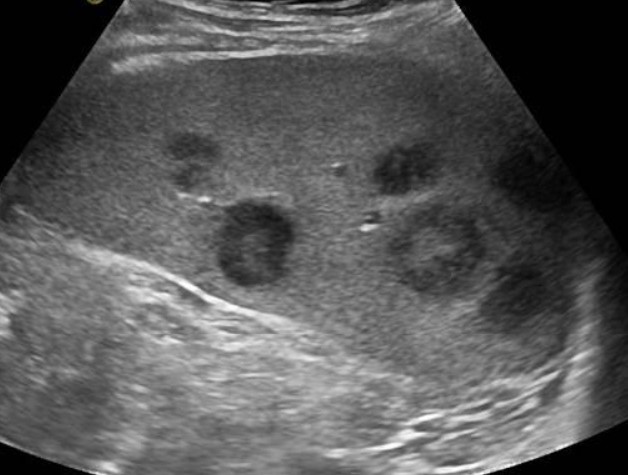
Увеличение лимфатических узлов при лимфогранулематозе
Признаки лимфаденита чаще наблюдают в области шеи, подмышечных впадин, паха. В большинстве случаев указанное состояние развивается при проникновении в организм вирусов, грибов, бактерий, реже – при новообразованиях.
Первый вариант сопровождается симптомами воспаления и возникает на фоне:
- ОРВИ;
- гриппа;
- тонзиллита;
- периостита;
- ангины и пр.
Помимо перечисленных инфекционных заболеваний, реактивные изменения в ЛУ обнаруживают при туберкулезе, сифилисе, актиномикозе. Аденопатию при данных патологиях выделяют в нозологической классификации как специфическую, характеризующуюся длительным хроническим течением.
Показания к УЗИ лимфатических узлов
Диагностика острого вирусного или бактериального поражения периферических органов лимфатической системы проста. При осмотре, наряду с увеличением и болезненностью ЛУ, врач выявляет специфические признаки инфекции:
- покраснение, гнойную деструкцию миндалин;
- ринорею;
- кашель;
- гипертермию и пр.
После лечения перечисленные симптомы обычно исчезают. Трудности вызывает определение причин хронической аденопатии. Последняя требует назначения лучевых методов диагностики, в ходе которых доктор сможет отличить доброкачественные, в том числе воспалительные, и злокачественные процессы в зоне интереса. Доступным и информативным способом визуализации лимфоузлов является УЗИ.
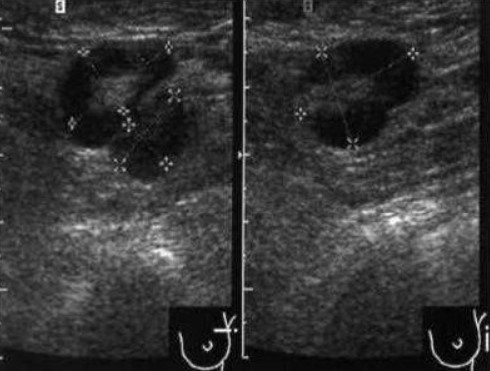
Метастазы рака молочной железы в поверхностных лимфоузлах
Выполнение ультрасонографии показано при жалобах на:
- появление на теле уплотнений овальной или округлой формы, чувствительных либо безболезненных при пальпации;
- общую слабость;
- повышение температуры тела;
- затруднение при глотании;
- головокружение;
- резкое похудение;
- гиперемию кожных покровов и отек мягких тканей в области лица, шеи, подмышек, паха.
Помимо диагностического поиска причин впервые возникшей аденопатии, ультразвуковое исследование применяют у онкологических больных в качестве скрининга. Выполнять сканирование ЛУ таким пациентам необходимо после оперативного вмешательства и/или химиотерапии не реже одного раза в год.
Ценность эхографии в медицине заключается и в возможности проведения неинвазивной пункции лимфатических узлов. Под УЗ-контролем врач с помощью тонкой иглы получает содержимое анатомического образования (аспирационная биопсия) и направляет материал в лабораторию. По результатам микроскопического анализа определяют характер и природу патологического процесса.
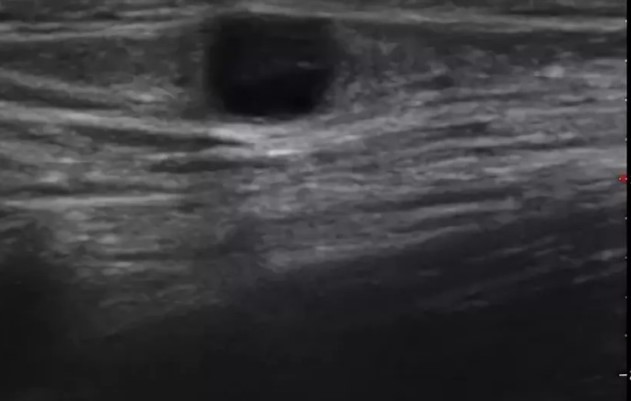
УЗИ подмышечных лимфоузлов
УЗИ аксиллярных лимфоузлов
Подмышечные аденопатии чаще обусловлены активностью смешанной микробной флоры. В развитии изменений ЛУ указанной локализации основное значение имеют возбудители токсоплазмоза, фелиноза, мононуклеоза, цитомегаловирусной инфекции. Реже увеличенные лимфоузлы в обсуждаемой анатомической области обнаруживают при гематологических и аллергических заболеваниях.
Визуализация признаков аденопатии воспалительного характера в подмышке вызывает затруднение в связи с близким расположением потовых желез, особенно при выполнении сканирования на УЗ-аппаратах среднего класса. Около 97% таких больных поступают в стационар с подозрением на острый гнойный гидраденит. Установить причину патологии помогает правильно собранный эпидемиологический анамнез и ультразвуковое исследование на оборудовании с высокой разрешающей способностью.
Диагностический поиск при увеличении ЛУ в подмышечных впадинах направлен и на выявление онкологических заболеваний, преимущественно рака молочной железы.
УЗИ подчелюстных лимфоузлов
Подчелюстные лимфоузлы закладываются в клетчатке одноименного треугольника в количестве 6-10 штук и одними из первых реагируют на инфекционные процессы в зубах, слизистых оболочек рта, полости носа, придаточных пазух, костях лицевого черепа.
Аденопатии указанной локализации чаще наблюдают у детей до 7 лет на фоне тонзиллитов, риносинуситов, стоматитов и пр. Обозначенная особенность в эпидемиологии обусловлена незавершенностью формирования у лиц дошкольного возраста лимфатической системы. Среди взрослых рассматриваемое состояние в большинстве случаев связано с одонтогенными воспалительными заболеваниями и опухолями.
Ультразвуковое исследование лимфатических узлов шеи
УЗ-сканирование при поражении подчелюстных ЛУ обычно проводят в комплексе с визуализацией мягких тканей лица и шеи.
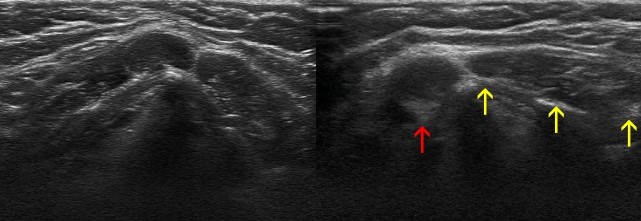
УЗИ лимфоузлов паховой области
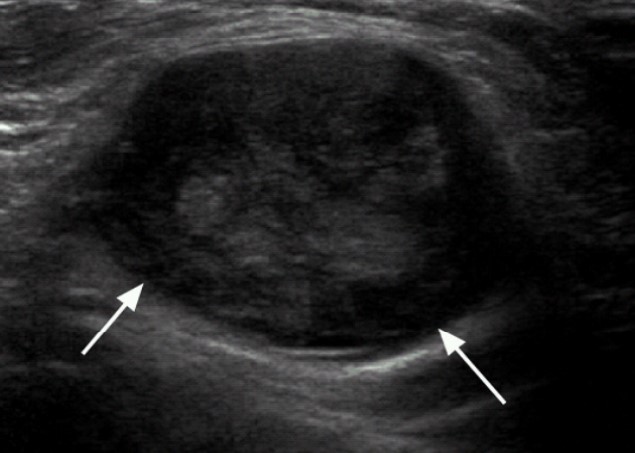
Паховая аденопатия преимущественно возникает при патологиях органов малого таза как инфекционного, так и неинфекционного характера.
Основными причинами увеличения лимфоузлов указанной локализации являются:
- заболевания, передающиеся половым путем;
- вульвит, кольпит, эндометрит, абсцесс бартолиниевой железы (у женщин);
- баланит, орхит (у мужчин);
- воспалительные процессы в прямой кишке и перианальной области – осложненный геморрой, парапроктит;
- злокачественные новообразования;
- паразитарные инвазии.
Паховые лимфоузлы на УЗИ
Как проводят УЗИ лимфоузлов
Ультразвуковая диагностика не требует специальной подготовки. Сканирование ЛУ проводят в положении пациента лежа на спине в позе, позволяющей без затруднений увидеть все элементы в исследуемой анатомической зоне. В процессе УЗ-визуализации шейных лимфоузлов необходимо попеременно поворачивать голову в правую и левую стороны для оценки состояния тканей в боковых отделах изучаемой области.
При аденопатии подмышечных впадин в ходе эхографии пациенту потребуется завести руки за затылок. Перед УЗИ нужно убедиться в отсутствии на теле одежды и предметов, создающих препятствие к доступу пъезоэлемента.
В ходе процедуры используют датчик частотой 7,5-10 МГц в В-режиме. Для оценки состояния кровотока в ЛУ и прилежащих структурах применяют функцию, основанную на эффекте Допплера.
Проведение УЗИ при лимфадените занимает около 30-40 минут. По окончании ультразвуковой диагностики доктор выдает заключение, с которым необходимо обратиться к лечащему врачу для сопоставления полученной УЗ-картины с результатами дополнительных обследований (цитологических, иммуногистохимических и пр.).
Что показывает УЗИ лимфоузлов
При расшифровке эхограмм специалист оценивает:
- форму (преимущественно округлая или овальная);
- размер по длинной оси (анатомически не более 1,5 см);
- контуры лимфоузлов.
Важным критерием нормы является наличие визуальной дифференциации обсуждаемых анатомических образований на кору и ворота.

Аденопатия инфекционного генеза на сонограммах характеризуется следующими изменениями в строении ЛУ:
- нечеткостью границ;
- увеличением в диаметре – в среднем до 2-4 см;
- неоднородностью структуры;
- нарушением целостности капсулы – показатель прорыва воспалительной жидкости в соседние ткани.
Осложнения при заболеваниях ЛОР-органов влияют на особенности УЗ-визуализации лимфоузлов шеи – последние на экране ультразвукового сканера могут выглядеть как анэхогенные жидкостные образования либо как участки низкой и высокой эхогенности, чередующиеся друг с другом. Указанные изменения на снимках характерны для гнойного расплавления и формирования аденофлегмоны.
Изменения лимфоузлов на УЗИ при злокачественных новообразованиях
В ходе УЗИ ЛУ можно заподозрить наличие у исследуемого опухоли с агрессивным течением. Выявить прорастание последней или метастазы в лимфоузлы с помощью пальпации невозможно. Благодаря неинвазивности, высокой информативности и доступности, ультразвуковое сканирование является методом скрининга как при первичной диагностике злокачественных процессов в крови, лимфе, внутренних органах, так и у больных после оперативного лечения и/или химиотерапии.
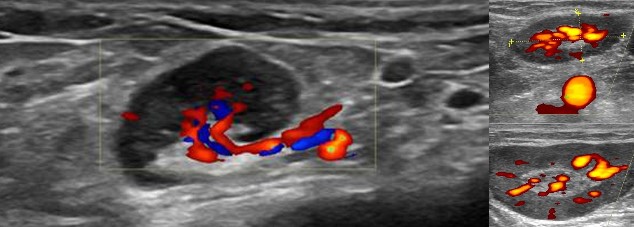
УЗИ с допплерографией у пациентов онкологического профиля показывает следующие нарушения в строении ЛУ:
- увеличение в размерах – обычно до 6-6,5 см;
- шарообразную деформацию или неправильные контуры;
- спаянность в виде конгломератов;
- отсутствие дифференциации на кору и ворота;
- неоднородность структуры с зонами повышенной и пониженной эхогенности;
- жидкостные включения и кальцинаты;
- усиленный кровоток и образование новых сосудов (ангиогенез).
Указанные изменения на снимках чаще обнаруживают при лимфоме.
С помощью ультразвуковой визуализации невозможно оценить морфологию опухоли. После получения заключения доктора УЗДГ следует посетить лечащего врача. Для определения причины увеличения лимфоузлов необходимо выполнение цитологического и гистологического анализов.
Читайте также:

