Ожоги легкого при лучевой терапии
Обновлено: 28.04.2024
Лучевая болезнь органов дыхания. Радиационное поражение легких
Представления о патологической анатомии лучевых поражений легких формировались последовательно в 3 направлениях: изучались последствия местного внешнего воздействия, преимущественно рентгеновскими лучами при лечении органов грудной клетки; последствия ингаляционного поражения в основном радоном, и его дочерними продуктами в урановых шахтах и последствия общего облучения от внешних и инкорпорированных источников радиации.
При изолированном облучении грудной клетки изменения в легких обусловлены прежде всего местным расстройством кровообращения и дистрофическими изменениями, вызываемыми непосредственным действием ионизирующего излучения [Краевский Н. А., 1957; Иванов А. Е., 1961; Любушкин А. А., 1970; Maisin R. et a. 1977; Moosavi H. et al.„ 1977]. Макроскопически облученные участки легких имеют пестрый вид вследствие чередования очагов эмфиземы и ателектаза, кровоизлияний и отека, что может считаться характерным для внешнего лучевого поражения легочной ткани. При микроскопическом исследовании в первые часы после облучения, особенно в больших дозах, обнаруживаются расширенные и переполненные кровью кровеносные сосуды и капилляры, расширенные лимфатические сосуды, скопление в просветах альвеол серозной жидкости, отек соединительной ткани, некробиотические изменения септальных клеток, бронхиального эпителия и лимфоцитов в перибронхиальных лимфатических узлах. В слизистой оболочке бронхов увеличивается количество клеток, продуцирующих слизь. Иногда в периваскулярной и в перибронхиальной ткани различаются инфильтраты из полиморфно-ядерных лейкоцитов, лимфоцитов, а в более поздние сроки и плазматических клеток [Travis E. L., 1977].
Через несколько дней после облучения, кроме указанных изменений, отмечается усиленная десквамация альвеолярного и бронхиального эпителия, скопление в альвеолах макрофагов, массивный отек, плазматическое пропитывание стенок сосудов. Обращают на себя внимание грубые нарушения волокнистых структур в виде резкого набухания и интенсивного метохроматического окрашивания коллагеновых волокон и частичного расплавления их, уменьшения и. огрубения аргирофильных волокон.
Эластические волокна изменяются мало. Спустя длительное время после массивного однократного воздействия или в результате многократного облучения в небольших дозах наступает склероз легочной ткани. На вскрытии при этом можно обнаружить картину пневмосклероза и карнификации с утолщением висцеральной плевры, образованием спаек и облитерацией плеврателышх полостей.
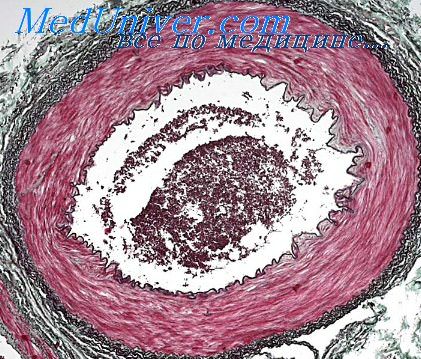
Склеротические изменения, как правило, начинаются в периваскулярной и перибронхиальной ткани, постепенно переходят на стенки сосудов и межальвеолярные перегородки. Это сопровождается гиалинозом альвеолярных стенок, запустеванием альвеол и мелких кровеносных сосудов, переходом плоского альвеолярного эпителия в кубическую форму, метаплазией бронхиального эпителия.
Второе направление в изучении патологической, анатомии лучевых поражений легких, как известно, стало развиваться в 20-х годах нашего столетия. Частое обнаружение у горняков, работавших в урановых шахтах Яхимова и Шнееберга, рака легких послужило поводом для эксперементальных исследований, которые доказали, что вдыхание радона и его дочерних продуктов ведет к тяжелым острым и хроническим (в зависимости от концентрации излучателей) структурным нарушениям в дыхательных путях и легких, вплоть до развития пневмосклероза и новообразований.
В последние 15—20 лет проблема ингаляционного поражения органов дыхания вновь привлекла большое внимание, но уже с практической точки зрения в связи с возможным поражением при работе в урановых шахтах или в результате, загрязнения окружающей среды радиоактивными осадками от экспериментальных атомных взрывов и промышленных выбросов.
Наконец, после того как стало очевидным, что изменения легких играют существенную роль в патогенезе и танатогенезе лучевой болезни, начали детально изучать патологическую анатомию органов дыхания при общем облучении от внешних источников ионизирующей радиации.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Постлучевой пневмонит – повреждение лёгочной ткани, развивающееся под действием высоких доз ионизирующей радиации. Проявляется одышкой, сухим или продуктивным кашлем, плевральными болями, сопровождается повышением температуры тела. Диагноз выставляется на основании анамнестических данных и клинических симптомов, подтверждается результатами спирометрии, рентгенологического исследования, компьютерной томографии и МРТ органов грудной клетки. Лечение пневмонита проводится с помощью фармакотерапии кортикостероидными гормонами, антибиотиками, антикоагулянтами; оксигенотерапии, физиотерапии.
МКБ-10

Общие сведения
Постлучевой пневмонит (лучевой пульмонит, радиационная пневмония) относится к локальным радиационным поражениям лёгочной паренхимы. Ионизирующим излучением повреждается участок альвеолярной ткани, отсюда другое название – лучевой альвеолит. Ярко выраженные клинические проявления встречаются у 15-60% получающих радиотерапию по поводу рака легких и молочной железы. В 3-4% случаев постлучевой пневмонит приобретает крайне тяжёлое течение и заканчивается летально. У некоторых больных протекает латентно, характерные изменения выявляются только специальными методами исследования.

Причины
Пусковым механизмом служит превышение толерантной дозы радиоактивного воздействия на лёгочную ткань. При лучевой терапии онкологических заболеваний грудной полости, рака молочной железы доза радиации составляет в среднем 70-80 Гр. В фокус облучения попадает зона лёгкого с предельной переносимостью 35-40 Гр, вследствие чего развиваются радиационные поражения. Частота возникновения, течение патологического процесса напрямую зависят от величины суммарной очаговой дозы. Большое значение имеют следующие факторы:
- Возраст пациента. Согласно исследованиям в области онкологии и пульмонологии, больные старше 70 лет страдают от осложнений радиотерапии в 1,5 раза чаще, чем 40-60-летние. У детей толерантность респираторных органов к лучевой нагрузке в 2,5 раза ниже, чем у взрослых.
- Локализация очага. Установлена прямая зависимость частоты радиационно-индуцированного пульмонита от расположения очага, на который производится воздействие. Чем ближе по отношению к средостению находится фокус облучения, тем реже и позднее выявляются проблемы. Больше страдают периферические участки лёгких.
- Комплексное и комбинированное лечение. Сочетание радиотерапии с хирургическим лечением и (или) химиотерапией увеличивает количество случаев постлучевого пневмонита, провоцирует его раннее развитие, утяжеляет течение. Противоопухолевые препараты способны самостоятельно негативно воздействовать на дыхательную систему, вызывать пневмопатии.
Патогенез
Ионизирующее излучение повреждает клетки альвеолярного эндотелия. Нарушается продукция сурфактанта, альвеолы спадаются. Одновременно поражается внутренняя оболочка капилляров, что приводит к тромбообразованию, частичной закупорке и повышению проницаемости сосудов. Страдает газообмен. Изменения по типу экссудативного альвеолита возникают в первые дни. В течение 1-3 месяцев повреждённый эндотелий частично восстанавливается, происходит реканализация ряда сосудов. Активируются фибробласты, погибшие клетки заменяются соединительной тканью.
Макроскопически определяются полнокровные участки лёгочной паренхимы плотноэластической консистенции, фибринозный выпот в плевральной полости. При микроскопическом исследовании выявляется утолщение альвеолярной мембраны, повреждения капиллярной сети с признаками тромбоза, стаза и полнокровия. В области межальвеолярных перегородок формируются зоны фиброза.
Классификация
Острый постлучевой пневмонит является ранним радиационным повреждениям органов дыхания. Возникает на фоне облучения или в течение первых трёх месяцев после него. Стабильные изменения, обнаруженные в более поздние сроки, расцениваются как пневмофиброз. Американскими онкологами разработана классификация заболевания в зависимости от степени тяжести:
- I степень. Болевые ощущения в груди отсутствуют или минимальные. Кашель редкий. Одышка появляется при значительной физической нагрузке. Определяется снижение жизненной ёмкости лёгких (ЖЕЛ) на 10-25% от должного значения. Имеются косвенные рентгенологические признаки болезни.
- II степень. Больного беспокоит периодическая терпимая торакалгия, приступы кашля. При ходьбе ощущается нехватка воздуха. ЖЕЛ находится в пределах 50-75% от нормальной величины. На рентгенограмме видны очаговые тени.
- III степень. Боль становится интенсивной, кашель - постоянным. Одышка возникает при малейшей нагрузке. ЖЕЛ составляет 25-50 % от нормы. Размеры инфильтрации на снимке соответствуют облучённому участку.
- IV степень. Стойкий болевой синдром, непрекращающийся кашель требуют назначения наркотических анальгетиков. Дыхание затруднено в покое. Наблюдается значительное (более чем на 75%) снижение ЖЕЛ. При рентгенографии выявляется одностороннее субтотальное или тотальное затенение. Пациент нуждается в респираторной поддержке.
Симптомы постлучевого пневмонита
Заболевание начинается остро. Ведущим симптомом является кашель. Его интенсивность варьирует от редкого покашливания до постоянных мучительных приступов. Может отделяться светлая слизистая мокрота, которая при присоединении вторичной инфекции становится гнойной жёлто-зелёной. Иногда возникает кровохарканье. Одышка вызывается нагрузкой, в тяжёлых случаях беспокоит при разговоре, в состоянии покоя. Боль в груди может отсутствовать или появляться эпизодически; при наличии фибринозного плеврита становится постоянной и интенсивной. Температурная реакция колеблется от стойкого субфебрилитета до гипертермии.
Классической клинической картине иногда предшествует общая лучевая реакция. Пациент становится излишне раздражительным, предъявляет жалобы на слабость, головную боль, головокружение, бессонницу. Развивается миокардиодистрофия, возникают перебои в сердечной деятельности. Нарушения работы пищеварительного тракта проявляются тошнотой, рвотой, диареей. Резко снижается аппетит, наблюдается извращение вкуса, избыточное отделение слюны.
Осложнения
Небольшой по объёму постлучевой пневмонит часто распознаётся несвоевременно. Обнаруживается на стадии пневмофиброза с бронхоэктазами, плевродиафрагмальными спайками, смещением средостения. Из-за массивного склеротического процесса возникают необратимые дыхательные нарушения. Формируется хроническое лёгочное сердце, значительно ухудшается качество жизни. При обширных изменениях развивается тяжёлая острая дыхательная недостаточность, требующая перевода на искусственную вентиляцию лёгких. Может наступить летальный исход.
Диагностика
Чёткая связь респираторных нарушений с проводимой радиотерапией позволяет пульмонологу заподозрить постлучевой пневмонит. При сборе анамнеза уточняются дозы, количество и давность сеансов облучения, сочетание с химиотерапией или операцией. Особое внимание уделяется локализации и размерам очага. Следует учитывать наличие общей реакции. Основные диагностические мероприятия включают:
- Физикальное исследование. Определяются зоны притупления перкуторного звука на стороне поражения. Аускультативно выслушиваются непостоянные средне- и мелкопузырчатые хрипы, шум трения плевры.
- Лабораторные анализы. Такие проявления лучевой реакции, как угнетение гемопоэза, иммунные нарушения, выявляются лабораторными методами. В клиническом анализе крови наблюдается снижение уровня лейкоцитов, тромбоцитов, эозинофилия.
- Рентгенография и КТ лёгких. На рентгенограмме заметны усиление и деформация лёгочного рисунка, фокусы инфильтрации в проекции зоны облучения, плевральный выпот. Одностороннее поражение является патогномоничным признаком заболевания. КТ позволяет раньше выявить и более точно определить границы повреждения.

КТ органов грудной клетки. Снижение пневматизации в периферических отделах правого легкого после лучевой терапии по поводу рака молочной железы.
Дополнительно выполняется исследование газового состава крови и функции внешнего дыхания. В неясных случаях для уточнения диагноза используется МРТ. Постлучевой пневмонит следует дифференцировать с метастатическим обсеменением, бактериальной пневмонией, а также с туберкулёзом и микозами, которые могут быть спровоцированы вторичным иммунодефицитом.
Лечение постлучевого пневмонита
При подтверждении радиационной пневмонии назначается консервативная терапия. Применяются фармакологические средства, физиотерапевтические методы, лечебная физкультура. Основные мероприятия направлены на снижение смертности, восстановление респираторных функций организма, минимизацию последствий. Для достижения терапевтического эффекта комплексно используются следующие группы препаратов:
- Системные кортикостероиды. Назначаются с целью стимуляции продукции сурфактанта. Уменьшают воспалительную реакцию лёгкого, сглаживают симптомы. Положительный ответ наступает быстро, обычно на 2-4 день. Если за этот промежуток времени состояние пациента не улучшилось, дальнейшее применение кортикоидных гормонов не имеет смысла.
- Антикоагулянты. Препятствуют образованию тромбов в капиллярах малого круга кровообращения. Снижают риск развития смертельно опасного осложнения – тромбоэмболии лёгочной артерии.
- Антибиотики. Применяются для лечения бактериальных осложнений в условиях снижения иммунитета. Назначаются с учётом чувствительности микрофлоры мокроты к антибактериальным средствам. При отсутствии данных предпочтение отдаётся препаратам с широким спектром действия.
Дополнительно используются отхаркивающие средства, ангиопротекторы, аскорбиновая кислота. При острой респираторной недостаточности показаны наркотические противокашлевые препараты, кислородная поддержка. Из физиотерапевтических методов рекомендуются ингаляции с димексидом, переменные магнитные поля. В восстановительном периоде широко применяются массаж и дыхательная гимнастика.
Профилактика и прогноз
Для предотвращения нежелательных реакций при проведении лучевой терапии пациенту рекомендуется сбалансированное калорийное питание, прогулки на свежем воздухе. Необходимо контролировать показатели крови, общее состояние больного. При появлении тромбопении, лейкопении, кровохарканья лучевую терапию следует прекратить. Рациональный индивидуальный подход, использование методов фигурных полей облучения позволяют значительно снизить частоту возникновения индуцированных радиацией осложнений. При радикальной радиотерапии рака лёгкого в профилактических целях рекомендуется одновременное переливание облучённой аутокрови, использование энтеросорбентов.
Прогноз во многом определяется течением основного заболевания, площадью повреждения лёгкого. Адекватно пролеченные небольшие пульмониты нередко подвергаются обратному развитию. Формирование фиброза продолжается от 6 месяцев до 2 лет, после чего изменения носят стабильный характер, и нарушения становятся необратимыми. Реабилитационные мероприятия способны влиять на процесс фиброзирования. Острый респираторный дистресс-синдром в ряде случаев заканчивается смертью.
1. Постлучевой пневмонит в практике пульмонолога/ Семищева Н. Л., Карапетян Е. И., Мальцева Т. А., Авдеева Н. В., Одиреев А. Н.// Бюллетень физиологии и патологии дыхания. – 2014.
2. Лучевые пневмониты у больных раком легкого/ Курсова Л.В., Иванова И.Н., Мардынский Ю.С., Золотков А.Г., Рагулин Ю.А.// Сибирский онкологический журнал. – 2010 - №2 (38).
3. Клинические рекомендации по оказанию медицинской помощи пострадавшим от воздействия ионизирующего излучения в чрезвычайных ситуациях. – 2013.
4. Поздние лучевые повреждения органов грудной клетки/ Пасов В.В., Зубова Н.Д., Иволгин Е.М., Курпешева А.К.// Сибирский онкологический журнал. – 2009 - №6 (36).

Во время лучевой терапии пациентов с опухолями молочной железы, органов шеи, легких, пищевода и внутригрудных лимфоузлов все органы грудной клетки подпадают под воздействие жесткого фильтрованного облучения. Одновременно с общей реакцией организма могут наблюдаться и местные реакции и проявления, а именно - лучевое поражение легких. В этой ситуации значение имеет все: возраст, общее состояние пациента, наличие и характер уже имеющихся изменений легких (пневмосклероз, эмфизема, туберкулез и прочее).
Степень и вид лучевого поражение зависит от жесткости лучевого излучения, величины дозы облучения, а также его распределение во времени.
Различают ранние и поздние поражения. Ранняя реакция наступает уже через несколько часов (максимум несколько дней) после облучения. Поздние поражения формируются постепенно, через несколько месяцев и даже лет после облучения.
Изменения могут быть обратимыми и необратимыми
Ранние изменения чаще всего являются обратимыми, характеризуются набуханием и утолщением соединительнотканной стромы межальвеолярных перегородок, повышенной проницаемостью капилляров, просачиванием ткани легких жидкостью, с последующим нарушением обменных процессов. На фоне асептического отека может наступить пневмония. Поздние (необратимые) изменения проявляются в виде чрезмерного развития перибронхиальной и периваскулярной соединительной ткани. Стенки альвеол утолщаются, нарушается их проницаемость, возникает дегенерация бронхов. Все это приводит до развития выраженных пневмосклеротических и даже цирротических уплотнений в ткани легких. Очень часто это сопровождается резким утолщением и уплотнением плевры. Естественно, что функция легких при этом резко снижается.
Как проявляются лучевые поражения легких
Диагностика
Для диагностики лучевых поражений легких в АЦМД-Медокс широко применяется высококачественная цифровая рентгенография и мультиспиральная компьютерная томография (СКТ), при объединении которых можно выявить весь спектр изменений в легких: нарастание деформации и усиления бронхо-сосудистого рисунка легких, образованием отдельных очагов вздутия или уплотнения, изменение корней легких в виде смещения корня в сторону пораженного участка легкого, выявление изменений лимфоузлов средостения и аксиллярных (подмышечных) областей, что практически невозможно без применения СКТ.
При наличие формирующихся или сформированных изменений в легких, пациент повторному облучению больше не подлежит.
Профилактика
Необходимо свети до минимума облучение здоровой паренхимы легких, сконцентрировав максимум дозы и лучевой энергии а патологическом очаге. Также хорошо провести курс иммуномодулирующей терапии.
Лучевые реакции и повреждения – патологические изменения, возникающие в результате воздействия ионизирующей радиации при проведении лучевой терапии в ходе лечения онкологических заболеваний. Могут быть общими и местными, легкими и тяжелыми, острыми или отдаленными. Поражают различные органы и системы. Наиболее частым проявлением лучевых реакций становятся характерные воспалительные изменения. Симптомы определяются областью поражения. Диагноз выставляется с учетом анамнеза, данных осмотра, КТ, МРТ, УЗИ, рентгенографии и других методик. Лечение - противовоспалительная терапия, витаминотерапия, физиотерапия, анальгетики, иммуностимуляторы и другие средства.
Общие сведения
Лучевые реакции и повреждения – обширная группа патологических состояний различных органов и систем, возникающих у онкологических больных на фоне лучевой терапии или через некоторое время после ее окончания. Рассматриваются как осложнения лучевой терапии. Различаются по степени выраженности, обратимости и необходимости проведения лечебных мероприятий. Лучевые реакции являются обратимыми патологическими процессами, проходят самостоятельно или после соответствующей терапии. Не оказывают отрицательного влияния на качество последующей жизни больных.
В отличие от лучевых реакций, лучевые повреждения относятся к категории необратимых изменений, однако могут в определенной степени компенсироваться после проведения лечения. Ухудшают состояние пациентов, могут становиться причиной инвалидности и негативно влиять на продолжительность жизни. Лечение лучевых реакций и повреждений осуществляют специалисты в сфере онкологии, гастроэнтерологии, дерматологии, урологии и других областей медицины (в зависимости от локализации патологического процесса).

Причины развития лучевых реакций
Вероятность возникновения лучевых реакций определяется дозой ионизирующего излучения, площадью облучения, временем облучения и уровнем радиочувствительности облучаемых тканей. Самой низкой толерантностью к облучению обладает костный мозг. Высокая радиочувствительность также выявляется у лимфатической системы, яичек и яичников, поэтому перечисленные органы и системы чаще всего страдают при проведении лучевой терапии. Кроме того, к числу часто встречающихся лучевых реакций относятся патологические изменения кожи, что обусловлено как ее достаточно высокой чувствительностью, так и попаданием кожных покровов в зону облучения при лечении большинства онкологических заболеваний.
К числу факторов, увеличивающих риск развития лучевых реакций, относятся повышенная индивидуальная радиочувствительность, ошибки при планировании и проведении лучевой терапии. Толерантность тканей к ионизирующему излучению может снижаться при кахексии, ожирении, аллергии, хронических воспалительных заболеваниях, болезнях кожи, сахарном диабете, диффузном токсическом зобе, гипокортицизме и болезнях почек. Вероятность возникновения лучевых реакций повышается в молодом и старческом возрасте, при переохлаждении, перегревании, чрезмерных физических нагрузках, травматических повреждениях, нарушениях целостности или нормального состояния кожи (при царапинах, расчесах, раздражении после использования местных препаратов раздражающего действия или проведения физиотерапевтических процедур).
Классификация лучевых реакций
Выделяют общие и местные лучевые реакции. При местных реакциях наблюдаются патологические изменения в области облучения, при общих страдают система кроветворения, ЦНС, сердечно-сосудистая система, другие органы и системы. Местные и общие лучевые реакции могут быть легкими и тяжелыми; острыми (наблюдающимися в течение нескольких дней или недель с момента облучения) и отдаленными (возникающими спустя месяцы и годы после окончания терапии). Различают четыре варианта лучевых реакций:
- Реакции, непосредственно связанные с облучением
- Отдаленные соматические реакции и поражения
- Генетические нарушения
- Тератогенные эффекты.
Генетические нарушения возникают в результате лучевого воздействия на яички или яичники. Проявляются внутриутробной смертью или врожденными пороками развития ребенка пациента (доминантная мутация) либо его потомков через несколько поколений (рецессивная мутация). Тератогенные эффекты отмечаются при проведении лучевой терапии в период беременности. Возможны аномалии развития конечностей, микроцефалия, гидроцефалия и другие врожденные уродства.
Виды лучевых реакций и повреждений
Общие лучевые реакции
Наиболее распространенной лучевой реакцией является так называемое лучевое «похмелье», которое проявляется слабостью, эмоциональной лабильностью, нарушениями сна, потерей аппетита, тошнотой, рвотой, учащением сердцебиения, гипотонией либо неустойчивостью АД. По анализам крови больных с этой лучевой реакцией определяются тромбоцитопения и лейкопения, иногда – в сочетании с анемией. Средствами профилактики являются белковая диета, обильное питье, употребление овощей и фруктов, прогулки, витамины, антиоксиданты и антигистаминные средства. Лечение лучевой реакции симптоматическое.
Реже возникает острая или хроническая лучевая болезнь, в развитии которой можно выделить четыре фазы: первичной общей реакции, мнимого благополучия, ярко выраженных симптомов и восстановления. Первая фаза проявляется слабостью, сонливостью, головной болью, тошнотой, рвотой, сухостью во рту, иногда – колебаниями пульса и АД с тенденцией к снижению. В фазе мнимого благополучия состояние больного улучшается, сохраняется лабильность пульса и артериального давления. В последующем наблюдаются прогрессирующие облысение, неврологические нарушения, лейкопения и другие изменения системы крови.
В фазе выраженных симптомов на первый план выходят поражения системы крови в сочетании со снижением иммунитета, инфекциями, геморрагическим синдромом и аутоинтоксикацией. Возникает клиническая картина, напоминающая септическое состояние. В фазе восстановления отмечается регрессия симптомов болезни. Лечение – дезинтоксикация, антибактериальная терапия, гемостатики, инфузионная терапия. В тяжелых случаях показана трансплантация костного мозга.
Лучевые реакции и повреждения кожи
Наиболее легким вариантом лучевой реакции кожи является эритема, сопровождающаяся зудом и локальной гиперемией. Выздоровление наступает самостоятельно. В качестве следующих стадий заболевания рассматривают сухой и влажный радиодерматит (лучевой дерматит). При сухом радиодерматите наблюдается гиперпигментация, выраженная гиперемия, отек, выпадение волос, шелушение и нерезкие боли. Как и эритема, данная лучевая реакция не требует проведения специальной терапии. Могут использоваться нейтральные растительные масла. При влажном радиодерматите к перечисленным выше симптомам добавляются отслойка эпидермиса и интенсивные боли. Лечение лучевой реакции – гормональные мази, мази с антибиотиками. В исходе наблюдаются атрофия кожи, исчезновение волос, нарушения пигментации и телеангиоэктазии.
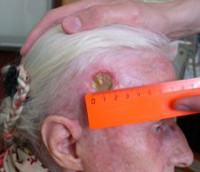
К лучевым повреждениям кожи относятся лучевая язва и лучевой рак. Лучевая язва представляет собой дефект кожи с плотными приподнятыми бугристыми краями. Кожа вокруг язвы уплотнена. На дне язвы – фибрин, гной и некротические массы. В отличие от кожных лучевых реакций, самостоятельное выздоровление невозможно, наблюдается склонность к рецидивам. Возможна трансформация в лучевой рак. Лечение – как при влажном дерматите. При неэффективности консервативной терапии выполняют иссечение язвы и кожную пластику.
Лучевые реакции и повреждения легких и пищевода
Лучевые реакции и повреждения легких возникают при лучевой терапии онкологических заболеваний молочной железы, пищевода, легких и средостения. Могут быть острыми (пневмонит) или хроническими (пневмосклероз). При пневмонитах наблюдаются сухой кашель, одышка и гипертермия. На рентгенограммах определяется усиление легочного рисунка с последующим образованием очагов затемнения. Клинические проявления лучевой реакции исчезают через 1-2 недели, рентгенологические – через 2-3 месяца.
Пневмосклероз развивается через несколько месяцев после завершения курса лечения. Проявляется сухим кашлем, болями и нарастающей одышкой. Вызывает сердечно-легочную недостаточность. На рентгенограммах видны множественные линейные тени. Лечение пневмонита и пневмосклероза – антибиотики, противогрибковые средства, бронхолитики, антигемокоагулянты, витаминотерапия, ЛФК.
Лучевые реакции и повреждения пищевода возникают при тех же заболеваниях, что и аналогичные поражения легких. Проявляются болями при приеме пищи. Лечение – спазмолитики, масло облепихи и раствор новокаина внутрь.
Лучевые реакции и повреждения мочевого пузыря и прямой кишки
Поражения данной локализации возникают при лучевой терапии новообразований прямой кишки, шейки матки и мочевого пузыря. Лучевые реакции могут быть ограниченными или диффузными, развиваться в период проведения лучевой терапии или после ее окончания. Наиболее частым осложнением со стороны мочевого пузыря является цистит. Легкие формы цистита выявляются у большинства больных с неоплазиями мочевого пузыря и у 30-40% пациентов с опухолями близлежащих органов. Сопровождаются болями при мочеиспускании. Все проявления лучевой реакции редуцируются в течение нескольких недель. Тяжелые циститы встречаются реже, проявляются гематурией и резкой болезненностью. Склонны к продолжительному течению и рецидивированию, возможно сморщивание органа. Лечение – прием большого количества жидкости, дезинфицирующие препараты, мочегонные средства.
Самой распространенной лучевой реакцией прямой кишки является острый ректит, обычно возникающий перед завершением курса лечения. Наблюдаются ректальные кровотечения, при ректороманоскопии выявляются отечность и гиперемия слизистой. Все симптомы лучевой реакции исчезают через несколько недель. В тяжелых случаях развивается язвенный лучевой проктит, проявляющийся нарушениями стула, кровотечениями, примесями слизи и крови в кале, мучительными ложными позывами, интенсивными болями при дефекации и тупыми болями в остальное время. Отмечается склонность к хронизации и рецидивированию. Лечение лучевых реакций и повреждений прямой кишки – диетотерапия, клизмы, свечи с анальгетиками, антибактериальными и гормональными препаратами.
Изменения после лучевой терапии на рентгене, КТ грудной клетки
а) Терминология:
1. Сокращения:
• Лучевые повреждения легких (ЛПЛ)
2. Определение:
• В основе лучевой терапии (ЛТ) лежит повреждение клеток ионизирующим излучением, которое в зависимости от дозы может приводить к нарушению митоза или гибели клетки
• Лучевая терапия (ЛТ) играет важную роль в предотвращении местно-регионарного распространения множества типов злокачественных новообразований органов грудной клетки:
о Злокачественные новообразования легких, пищевода и молочных желез; эпителиальные опухоли тимуса; злокачественная мезотелиома плевры; лимфома
3. Современные методики лучевой терапии:
• 3D конформная ЛТ (3D-КЛТ):
о Использование нескольких пучков излучения позволяет подвергнуть опухоль наибольшей лучевой нагрузке, не оказывая воздействия на здоровые ткани
• 4D-КЛТ:
о Позволяет учитывать дыхательные движения
• Лучевая терапия с модулированной интенсивностью (ЛТМИ):
о По сравнению с 3D-КЛТ обеспечивает более высокую степень соответствия между зоной облучения и опухолью
• Стереотаксическая ЛТ (СЛТ):
о Высокие дозы суммарного облучения с низкой дозой на фракцию обеспечивают высокую степень соответствия между зоной облучения и опухолью
о В основном используется при раке легких на ранней стадии
• Протонная терапия:
о Вследствие физических особенностей протонов обеспечивает доставку терапевтической дозы к опухоли с минимальным облучением тканей, находящихся позади нее
о Применяется для облучения новообразований, прилежащих к средостению, сердцу, пищеводу и спинному мозгу
• Несмотря на усовершенствование методов таргетной лучевой терапии, облучение прилежащих нормальных мягких тканей по-прежнему может привести к их повреждению
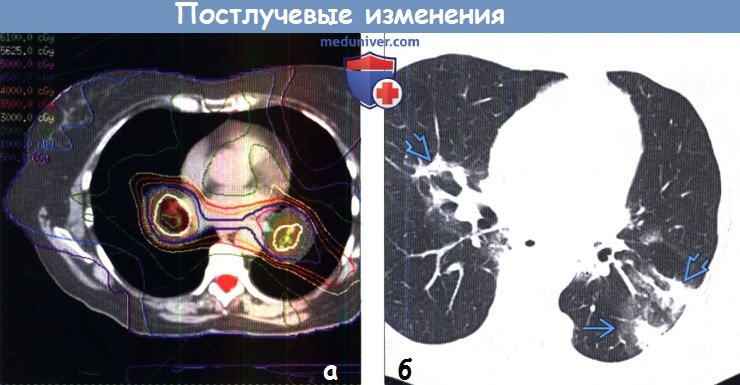
(а) Пациент, страдающий мелкоклеточным раком легкого и двухсторонней лимфаденопатией. Нативная КТ выполнена в целях планирования лучевой терапии с модулированной интенсивностью (ЛТМИ).
(б) У этого же пациента через четыре месяца после ЛТМИ при КТ с контрастным усилением в зоне облучения легких визуализируются узловые участки консолидации и уплотнения по типу «матового стекла», соответствующие лучевому пневмониту. Поставить данный диагноз можно лишь при соответствии данных КТ временным рамкам и зоне облучения.
б) Лучевые признаки:
1. Основные особенности изменений после лучевой терапии:
• Оптимальный диагностический ориентир:
о ЛПЛ: затемнение в легких с четким линейным или изогнутым контуром:
- Ограничено зоной облучения, а не анатомически
• Характерные особенности ЛПЛ:
о Облучение области шеи: консолидация легочной ткани в верхушках легких
о Мантиевидное поле облучения: участки консолидации легочной ткани в виде буквы у располагающиеся в верхушках легких и вдоль средостения
о Тангенциальное поле облучения молочной железы: затемнения в субплевральных отделах легких, ориентированные параллельно гомолатеральной переднебоковой грудной стенке
2. Рентгенография после лучевой терапии:
• Лучевой пневмонит: 1-6 месяцы после ЛТ:
о Консолидация легочной ткани, альвеолярные затемнения
• Лучевой фиброз: 6-12 месяцев:
о Консолидация легочной ткани с прогрессирующим объемным уменьшением легкого, тракционные бронхоэктазы
о Затемнение в прилежащей к зоне облучения области: инфекция или рецидивирующая опухоль
3. КТ после лучевой терапии:
• Легкие:
о Непосредственно после ЛТ: ± уменьшение размера опухоли
о Лучевой пневмонит: уплотнения по типу «матового стекла», участки консолидации легочной ткани ± гомолатеральный плевральный выпот
- Может возникать в зоне низкодозного облучения
- На его фоне опухоль часто не визуализируется
о Лучевой фиброз: консолидация легочной ткани с прогрессирующим объемным уменьшением легкого, нарушение архитектоники легкого, тракционные бронхоэктазы:
- Стабилизируется через 1 2-24 месяца
- Участки консолидации легочной ткани могут быть линейными или напоминать объемное образование
- ± плевральный выпот или утолщение плевры о Рецидивирование в зоне облучения:
- Повышение плотности или увеличение размеров уплотнения, характеристики которого ранее стабилизировались
- Формирование выпуклого контура уплотнения, характеристики которого ранее стабилизировались
- Выявление содержимого в ранее свободных бронхах
о Организующаяся пневмония:
- Очаговые или узловые участки консолидации легочной ткани или уплотнения по типу «матового стекла» вне зоны облучения ± симптом обратного ореола
• Средостение:
о Лимфатические узлы:
- После проведения ЛТ выраженность лимфаденопатии должна снизиться:
Вследствие фиброза может сохраняться уплотнение мягких тканей
При повышении плотности мягких тканей после уменьшения или стабилизации выраженности изменений следует заподозрить рецидивирование новообразования
- Лимфатические узлы, в которые оттекает лимфа от зоны облучения, могут увеличиваться вследствие ЛПЛ, некроза опухоли или инфекции
- Обызвествление лимфатических узлов после ЛТ (особенно в случае лимфомы)
о Эзофагит: утолщение стенки пищевода о Свищи:
- Свищ между дыхательными путями и пищеводом:
Чаще всего образуется при центральном раке легких или раке пищевода
Свищевой ход между дыхательными путями и пищеводом заполнен воздухом или жидкостью
Пищевод расширен и содержит воздух
Жидкость, остатки пищи в просвете дыхательных путей
Уплотнения по типу «дерева в почках» или участки консолидации легочной ткани, обусловленные аспирацией или пневмонией
- Бронхоплевральный свищ:
Персистенция пневмоторакса, несмотря на установку дренажной трубки
• Сердце и перикард:
о Перикардит:
- Острый и отсроченный (во время ЛТ и в течение двух лет после ЛТ): перикардиальный выпот, утолщение перикарда или накопление им контрастного вещества
- Хронический: утолщение перикарда ±обызвествление
- Может развиваться констриктивный перикардит
о Обызвествление коронарных артерий
• Грудная стенка:
о Перелом костей в зоне облучения:
- Переднебоковые отделы ребер в случае ЛТ молочной железы
о Постлучевая саркома:
- Объемное образование в мягких тканях грудной стенки или накопление ими контрастного вещества
- Костная деструкция
- Узловое утолщение кожных покровов или накопление ими контрастного вещества
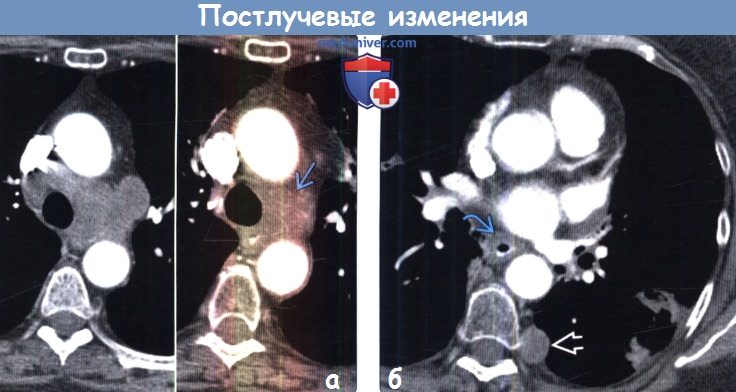
(а) У этого же пациента на совмещенных изображениях при КТ с контрастным усилением до (слева) и после (справа) ЛТМИ определяется уменьшение размеров паратрахеальных и аортопульмональных лимфатических узлов. Следует отметить нечеткость контура и уплотнение мягких тканей в левой паратрахеальной области, которые обусловлены, вероятно, лучевым фиброзом.
(б) У этого же пациента при КТ с контрастным усилением визуализируется умеренное утолщение стенки дистальных отделов пищевода, свидетельствующее в пользу эзофагита — частой находки после лучевой терапии. За пределами зоны облучения в плевре слева возник новый метастаз.
3. Методы медицинской радиологии. ПЭТ/КТ:
о Вследствие воспаления в зоне облучения может выявляться повышенный уровень накопления ФДГ:
- Может сохраняться до 15 месяцев
- Облегчает постановку диагноза сравнение результатов нескольких исследований:
Повышенный уровень накопления ФДГ, обусловленный воспалением, со временем снижается
Очаг повышенного уровня поглощения ФДГ более характерен для резидуальной или рецидивирующей опухоли
о По сравнению с КТ данный метод позволяет с большей точностью отличить ЛПЛ от резидуальной или рецидивирующей опухоли
о Облегчает оценку эффективности лечения, поскольку уменьшение размеров объемного образования или выраженности лим-фаденопатии при КТ может быть не столь очевидным
о Поглощение ФДГ пищеводом:
- Протяженный линейный участок: эзофагит
- Изолированный очаг накопления: изъязвление, стриктура, резидуальная или рецидивирующая опухоль:
Для постановки точного диагноза может потребоваться выполнение эндоскопии
о Вследствие подавления метаболической активности спинного мозга, последний в зоне облучения характеризуется относительно более низким уровнем поглощения ФДГ
4. Рекомендации к проведению лучевых исследований:
• Оптимальный метод лучевой диагностики:
о ПЭТ/КТ облегчает дифференцирование между рецидивирующей опухолью в зоне облучения и ЛПЛ, а также позволяет выявлять отдаленные метастазы или вторую первичную злокачественную опухоль
• По причине высокой вероятности получения ложноположительный результатов не следует выполнять ПЭТ в течение как минимум трех месяцев после ЛТ
в) Дифференциальный ряд заболеваний:
1. Бактериальная пневмония:
• Уплотнения в легочной ткани возникают до окончания ЛТ или располагают вне зоны облучения
• Центрилобулярные уплотнения или уплотнения по типу «дерева в почках»
2. Рецидивирующая злокачественная опухоль:
• Повышение плотности или увеличение размеров участка фиброза, формирование выпуклого его контура
• Выявление содержимого в ранее свободных бронхах в зоне лучевого фиброза
• Возникновение узелков в плевре, лимфаденопатии, костной деструкции является более точным признаком рецидивирования
3. Организующаяся пневмония:
• Очаговые или узловые участки консолидации легочной ткани или уплотнения по типу «матового стекла» вне зоны облучения ± симптом обратного ореола
г) Патоморфология изменений после лучевой терапии. Микроскопические особенности:
• Лучевой пневмонит: повреждение небольших сосудов => повышение их проницаемости и инфильтрация клетками иммунной системы => содержимое в альвеолах
• Лучевой фиброз: пролиферация фибробластов, утолщение перегородок, склероз сосудов
д) Клинические аспекты изменений после лучевой терапии:
1. Лучевые повреждения легких (ЛПЛ):
• Факторы, влияющие на развитие: суммарная доза, доза на фракцию, количество рассеянного излучения, параллельное проведение химиотерапии, функциональный статус пациента перед ЛТ, его возраст и наличие заболеваний легких
• Острый лучевой пневмонит: 5-40% пациентов, перенесших лучевую терапию:
о Симптомы могут отсутствовать или выявляются кашель, субфебрилитет, одышка
о Лечение: кортикостероидные препараты ± поддерживающая искусственная вентиляция легких
• Лучевой фиброз: симптомы отсутствуют либо выявляется хроническая одышка
2. Организующаяся пневмония:
• Реакции гиперчувствительности или другие иммунные реакции => опосредованное повреждение легких вне зоны облучения
• Развивается в течение 12 месяцев после ЛТ
• Лечение: кортикостероидные препараты ± поддерживающая искусственная вентиляция легких
3. Вторая первичная злокачественная опухоль:
• Показатель заболеваемости среди пациентов, перенесших химиолучевую терапию по поводу местнораспространенного рака легкого, составляет 2,4/100 пациентолет
• Наиболее частая локализация: легкие, пищевод, желудок
4. Постлучевая саркома:
• Встречается редко; предполагаемая инцидентность составляет 0,03-0,08%
• Чаще всего возникает у пациентов молодого возраста, перенесших лучевую терапию (ЛТ) по поводу рака молочных желез или лимфомы Ходжкина, реже-рака легких
• Развивается через несколько лет после лучевой терапии (ЛТ)
• Остеосаркома, недифференцированная плеоморфная саркома
• Лечение: резекция ± химиотерапия
5. Заболевания сердца:
• Чаще всего возникает у пациентов молодого возраста, перенесших ЛТ по поводу рака молочных желез или лимфомы
• ЛТ => повреждение интимы => повреждение эндотелия => активация миофибробластов и тромбоцитов
• В последнее время риск развития снизился; сердце не включают в зону облучения или используют небольшие ежедневные дозы на фракцию
• Величина дозы облучения пропорциональна риску развития инфаркта миокарда, реваскуляризации коронарных артерий и летального исхода вследствие ишемической болезни сердца
• Острый, отсроченный (до двух лет после ЛТ) и хронический перикардиты:
о Симптомы отсутствуют или выявляется лихорадка, боли в груди, тахикардия
о Лечение: в случае необходимости выполняется дренирование перикардиальной полости или перикардэктомия
• Порок клапанов (> 10 лет после ЛТ): чаще всего обнаруживают симптомы стеноза аортального клапана
6. Эзофагит:
• Встречается часто; 2-4 недели после ЛТ
• Дисфагия, одинофагия
• Лечение: использование анестетиков и прокинетиков
д) Диагностические пункты. Ключевые моменты при интерпретации изображений:
• При возникновении в легких нового уплотнения после ЛТ следует заподозрить ЛПЛ; картина должна соответствовать временным рамкам и зоне облучения
• Новое уплотнение в легких, увеличение размеров ранее выявленного уплотнения, формирование его выпуклого контура, а также обнаружение узелков или объемных образований свидетельствуют в пользу рецидивирования опухоли
е) Список литературы:
1. Viswanathan C et al: Pitfalls in oncologic imaging: complications of chemotherapy and radiotherapy in the chest. Semin Roentgenol. 50(3):183—91, 2015
Читайте также:

