Ожог слухового прохода что делать
Обновлено: 27.04.2024
Диагностика, лечение травм, ожогов и обморожений наружного уха
а) Тупая травма наружного уха. Достаточно часто у спортсменов, занимающихся тем или иным видом единоборств, например, боксом или рестлингом, в ходе матча происходит воздействие на ухо разнонаправленных сил. Они нарушают нормальную организацию надхрящницы ушной раковины, в результате чего происходит формирование серомы или гематомы. Мочка подвержена травмам в значительно меньшей степени, поскольку состоит только из кожи и жировой ткани.
Поскольку в течение всей жизни хрящ ушной раковины сохраняет пластичность, его повреждения чаще всего связаны с растяжением, а не с тупой травмой как таковой. Ломается хрящ ушной раковины редко.
При отсутствии активного инфекционного процесса за небольшими серомами можно просто наблюдать, более крупные возможно аспирировать. Если серома формируется повторно, ее нужно дренировать в стерильных условиях. После этого на серому накладывается давящий тампон, который фиксируется к коже нерассасывающимися швами. Давящий тампон перекрывает потенциальное пространство, в котором может скапливаться серозная жидкость. Если серома инфицируется, появляется риск того, что процесс распространится на сам хрящ. Это может закончиться разрушением хрящевой ткани.
В таком случае серому нужно рассечь и дренировать, а пациенту назначить антибиотики широкого спектра действия. Целью лечения является предотвращение деструкции хрящевой ткани.
Схожие принципы применяются и в лечении гематом, за тем исключением, что одним наблюдением здесь удается обойтись достаточно редко. Поскольку риск повреждения хряща при гематоме выше, ее обязательно нужно вскрыть и пришить к уху давящие тампоны с обеих сторон. При очень крупных гематомах, а также в случаях, если гематома скапливается повторно, требуется установка дренажей. Проводить лечение нужно до тех пор, пока кожные лоскуты не станут плоскими. Целью лечения опять же является предотвращение деструкции хрящевой ткани, которое может привести к образованию «уха боксера» или «уха по типу цветной капусты».
Если часть хрящевой ткани все-таки оказалась утеряна, а процессы рубцового заживления уже начались, ушная раковина обречена на деформацию. Чтобы лечение было минимально инвазивным, его следует начинать как можно раньше после травмы.

б) Ранения ушной раковины. Раны ушной раковины могут быть абсолютно разными, от разрыва мочки при обрыве пирсинга до полного отрыва ушной раковины, которое чаще всего случается во время дорожно-транспортных происшествий. Ушная раковина имеет очень богатое кровоснабжение, поэтому если хрящ и мягкие ткани остались хотя бы частично фиксированы к коже головы, вероятнее всего, заживление пройдет успешно. Шансы на успешное приживление после полного отрыва значительно меньше. Если остатки ушной раковины удалось спасти, их нужно очистить для последующей попытки реимплантации в первые часы после травмы.
Дефекты в мочках могут возникать либо в течение долгого времени под действием силы тяжести (при ношении тяжелых серег), либо внезапно, например, при разрыве серьгой мочки. При наличии воспаления и инфекции назначается соответствующее лечение. Разорванную мочку можно ушить в амбулаторных условиях; повторно проколоть ее можно будет немного позднее.
Укусы животных и человека считаются заведомо инфицированными. Края раны нужно обработать местным антисептиком. Вводится противостолбнячная сыворотка. Назначаются антибиотики широкого спектра действия, которые должны быть эффективны в отношении микрофлоры полости рта, включая микроаэрофильные стрептококки и анаэробы, например, представителей Bacteroides. Если остаток ушной раковины удалось спасти, его следует промыть, обработать антисептиком и пришить. Если остаток представлен только хрящом, его следует отделить от остатков мягких тканей, обработать и вшить в подкожный карман для дальнейшего использования (например, за ухом, на предплечье, на передней брюшной стенке).
Рваные раны лечить гораздо сложнее. Остаток раковины, если его удалось найти, часто оказывается смят, раздавлен, лишен кожи. Если хотя бы часть выглядит жизнеспособной, можно попробовать подшить его, соблюдая все правила антисептики. Если же остаток ушной раковины не найден, либо оказался нежизнеспособным, края раны наружного слухового прохода нужно освежить, отвести в стороны, а сам слуховой проход затампонировать с помощью губки с желатином (Pfizer, New York, NY) для предотвращения возможного стеноза. Пациенту нужно рассказать об этапах последующей реконструкции ушной раковины (забор реберного хряща, формирование хрящевого каркаса и его подкожная имплантация, транспозиция мочки, латерализация ушной раковины).
В тяжелых случаях возможна установка вживляемого в кость титанового имплантата, который будет служить креплением для протеза ушной раковины. Качественный протез у правильно отобранных пациентов позволяет достичь вполне приемлемых косметических результатов. Также хороших результатов можно достичь использованием пористого полиэтилена высокой плотности (Medpor; PorexSurgical, Newnan, GA), покрытого васкуляризированным височно-теменным лоскутом. Тем не менее, смещение или инфицирование имплантата могут развиваться даже спустя долгие годы после операции с возможностью развития стеноза наружного слухового прохода. Принимая решение о выборе такого метода реконструкции, нужно учитывать возраст пациента и его ежедневную активность.

Ранение уха
в) Термические повреждения уха. Термические повреждения ушной раковины классифицируют по их природе (термические ожоги, тяжелые обморожения), и по степени повреждения кожи: для первой степени характерна просто гиперемия кожи, для второй — образование пузырей, для третьей — повреждение всех слоев кожи. При термических повреждениях первой и второй степени пациента беспокоит боль. При третьей степени разрушаются в том числе и нервные окончания, поэтому вся пораженная область становится нечувствительной. При сборе анамнеза очень важно уточнить природу и время получения ожога.
При осмотре пораженный участок может быть ги-перемирован, покрыт волдырями (при ожогах первой и второй степени); черная, покрытая струпьями кожа характерна для ожогов третьей степени. Поскольку обморожение сопровождается выраженной вазоконстрик-цией, пораженный участок кожи может быть бледным, холодным и твердым. Важно помнить о том, что истинная площадь поражения обычно больше, чем кажется при простом осмотре. Особенно это касается электрических травм. Для того, чтобы уменьшить термическое повреждение тканей, клеточный распад и некроз, ожоговую поверхность следует как можно быстрее охладить при помощи компрессов с холодной водой или льдом.
При обморожениях прогревать отмороженный участок нужно постепенно, используя теплые компрессы. Если участок обморожения захватывает значительную поверхность тела, пациента можно поместить в теплую ванну, либо ввести ему внутривенно согревающие растворы. Ни в коем случае нельзя растирать пораженный участок, потому что это приводит лишь к дополнительной травматизации тканей.
Необходимо начать антибактериальную терапию. Назначаются антибиотики, эффективные в отношении синегнойной палочки и кожной флоры (стрептококки, стафилококки). Можно использовать мази и кремы, например с 1% сульфадиазином серебра. Хирургическое лечение нужно отложить до того момента, когда некроз «проявит себя», и граница между здоровыми и пораженными тканями станет явной. После этого ускорить заживление тканей при ожогах первой и второй степени можно путем удаления нежизнеспособных фрагментов и применения местных средств. Более тяжелые ожоги могут потребовать применения расщепленных и полнослойных кожных трансплантатов.
Нет смысла спешить с реконструкцией до тех пор, пока не стала очевидной истинная площадь поражения. Заниматься лечением больных с термическими повреждениями ушной раковины и наружного слухового прохода желательно вместе с лицевым пластическим хирургом, имеющим опыт в лечении ожогов и в проведении реконструктивных вмешательств.
г) Повреждения наружного уха кислотой. И хотя повреждения концентрированными кислотами встречаются на практике достаточно редко, они могут сопровождаться массивной денатурацией кожи, окружающих мягких тканей и близлежащего хряща. Результатом может стать частичная или полная потеря ушной раковины и наружного слухового прохода. Чаще всего такие травмы возникают при воздействии кислот (или щелочей) производственных концентраций, например, концентрированной серной кислоты. Такие повреждения практически никогда не бывают случайными, почти всегда они представляют собой акт криминального нападения. Как и при любых химических ожогах, действующее вещество должно быть удалено путем тщательной и длительной ирригации.
В случае тяжелых повреждений ушная раковина может частично или полностью самоампутироваться. Образование гипертрофических и/или келоидных рубцов практически неизбежно; в качестве лечения используются давящие повязки и/или инъекции кортикостероидов (триамцинолон 10 мг/мл или 40 мг/мл). Как и в случае термических повреждений, некроз должен «проявить себя». Очень важно внимательно осмотреть наружный слуховой проход и барабанную перепонку, с них нужно убрать едкое вещество с максимальной тщательностью, чтобы спасти максимальный объем тканей. Наружный слуховой проход можно затампонировать губкой с желатином или любым другим материалом.
Чаще всего такие повреждения никогда не бывают изолированными. Обычно они сочетаются с ингаляционными повреждениями, травмами внутренних органов и конечностей. Всегда важно помнить о том, что поврежденным могло оказаться не только ухо, особенно в случае, если произошло вдыхание паров или дыма. Обычно таким пациентам требуются консультации травматолога и комбустиолога.
д) Переломы наружного слухового прохода. Инородные тела, попавшие в наружный слуховой проход, могут вызвать повреждения кожи слухового прохода. Но такие травмы встречаются достаточно редко. Значительно чаще встречаются повреждения наружного слухового похода при травме смежных структур. Из-за своего анатомического расположения наружный слуховой проход может повреждаться при травмах височно-нижнечелюстного сустава (при ударе в нижнюю челюсть) и при переломах височной кости, особенно при продольных переломах.
При осмотре наружного слухового прохода определяется его деформация. Иногда можно увидеть небольшой костный фрагмент, который может быть покрыт или не покрыт кожей. При движениях в височно-нижнечелюстном суставе костный отломок будет смещаться.
Следует осмотреть пациента для исключения других возможных повреждений: перелома нижней челюсти, травматического разрыва барабанной перепонки, повреждения цепи слуховых косточек, лицевого нерва, лабиринта. Как минимум нужно исследовать слух при помощи камертонов, желательно выполнение скрининговой аудиограммы. По показаниям выполняются рентгеновские снимки (нижней челюсти, ортопантомограмма, КТ височных костей).
В первую очередь нужно лечить основную травму. При переломе нижней челюсти нужно выполнить репозицию с фиксацией нижней челюсти. При переломах височной кости, даже сопровождающихся отоликвореей, обычно достаточно лишь динамического наблюдения. До прекращения ликвореи пациент должен находиться в по-лусидячем положении, с головой, приподнятой на 45°. Манипуляций в ухе совершать не следует. Если имеются признаки выраженной и/или прогрессирующей дисфункции лицевого нерва (вероятным местом повреждения в таких случаях является коленчатый ганглий), в течение следующих нескольких дней необходимо оценивать состояние нерва на основе клинических данных и ЭНГ. При необходимости проводится декомпрессия нерва.
Если небольшой подвижный костный фрагмент наружного слухового прохода становится инфицированным или доставляет иные неудобства, его следует удалить. Зашивать повреждения мягких тканей приходиться очень редко. Наружный слуховой поход можно затампонировать губкой, пропитанной ушными каплями, либо любым другим материалом для тампонады.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Термические или химические травмы (ожоги) уха возникают при воздействии высоких или низких температур, а также при воздействии на ухо кислот и щелочей. Такие повреждения наружного уха очень часто сочетаются с ожогами головы, шеи и лица и крайне редко встречаются в изолированной форме.
При ожогах и обморожениях наружного уха различают 4 степени поражения:
- I степень – эритема (сильное покраснение кожи уха и наружного слухового прохода);
- II степень – отёчность и образование пузырей;
- III степень – поверхностная некротизация (отмирание) тканей;
- IV степень – глубокий некротический процесс, либо обугливание кожи.
При отморожении степени поражения похожи, но имеют свои отличительные особенности:
- I степень – цианоз (синюшный цвет кожи) и припухлость кожи;
- II степень – образование пузырей;
- III степень – некротические изменения кожи и подкожной клетчатки;
- IV степень – некроз хрящевой ткани.
Лечение
При термических ожогах первую помощь оказывают в соответствии с правилами общей хирургии. Больному вводят обезболивающие средства (делаются инъекции пантопона, морфия или промедола), а пораженные участки обрабатывают 2% раствором перманганата калия или 5% танином. После того как вскроются пузыри, применяют раствор ляписа невысокой концентрации, который необходим для прижигания грануляций. При развитии некроза удаляют все отмершие ткани и используют антисептические мази и кортикостероидные препараты (гидрокортизон).
Чтобы предупредить атрезию (зарастание) или сужение слухового прохода вводятся марлевые турунды, которые пропитываются 1% эмульсией синтомицина. Немного позднее вводится резиновая трубочка, чтобы сформировать правильный просвет наружного слухового прохода. Если у пострадавшего лор пациента наблюдается гнойное воспаление среднего уха, то параллельно назначается необходимое лечение острого гнойного среднего отита.
При отморожениях ушной раковины первая помощь заключается в постепенном её согревании тёплой водой и очень осторожном обтирании спиртом. Если образуются пузыри, то применяются мази, которые способствуют быстрому их подсыханию. Но в некоторых случаях целесообразнее вскрыть пузыри и выпустить их содержимое, после чего наложить давящую повязку с мазевыми антибиотиками или антисептическими препаратами. При некрозе кожи уха необходимо удалить омертвевшие ткани и наложить повязку с бальзамом Шостаковского, а также назначить сульфаниламиды и антибиотики внутримышечно.
При любой степени отморожения хороший эффект дают такие физиотерапевтические методы лечения, как УВЧ и эритемные дозы облучения кварцем, сеансы лазеротерапии, сеансы магнитотерапии.
При термических ожогах, которые относятся к III или IV степени лечение проводят в лор-стационаре или лор-клинике. В случае химического ожога первая помощь заключается в применении нейтрализующих средств (ожоги кислотой нейтрализуют слабыми щелочами и наоборот). Дальнейшее лечение такое же, как и при термических ожогах.
Прогноз
Прогноз на выздоровление зависит от степени выраженности повреждения, сроков обращения в лор-клинику, а также адекватности проводимой медикаментозной терапии и врачебных манипуляций.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.

Отит — это один из самых часто встречающихся диагнозов в ежедневной практике врача — оториноларинголога. При остром отите мы наблюдаем воспалительный процесс, затрагивающий один из отделов органа слуха человека. Появление острой боли в ухе — главный симптом, сигнализирующий о начале развития воспаления.
Болезнь распространена как среди детей, так и среди взрослых. Хотя дети находятся в группе повышенного риска развития острого воспаления. Связано это с особенностями строения детского уха и слабым, неокрепшим иммунитетом.
К болезням органа слуха, как и к любому другому заболеванию, сосредоточенному в области головы, нужно относиться внимательно и ответственно, поскольку инфекция с кровотоком может легко достичь головного мозга и вызвать необратимые последствия. Поэтому лечить острый воспалительный процесс необходимо сразу, как только появились первые предпосылки заболевания. Лечение заболевания должно проводиться в больнице, под контролем грамотного врача.
В этой статье мы рассмотрим, как развивается заболевание, какие есть методы лечения на сегодняшний день, как проявляются осложнения отита и как их избежать.
Типы болезни
Воспаление, которое протекает в органе слуха, бывает хроническим или острым. При остром течении отита заболевание длится на протяжении до трёх недель, при хроническом — более трёх месяцев. Хронический процесс запускается, когда лечение острой формы отита не производилось или проходило не на должном уровне. Встречается и промежуточная форма — подострая, когда длительность болезни составляет от трёх недель до трёх месяцев.
Орган слуха человека подразделяется на три части: наружное, среднее и внутреннее ухо. Отит может появиться в каждой из этих областей. Исходя из места расположения воспаления выделяют острый средний отит, и воспаление внутреннего уха именуемое по другому как лабиринтит.
Наружные проявления воспаления, в свою очередь, делятся на ограниченные, проявляющиеся преимущественно в виде фурункула ушной раковины, и диффузный отит. При диффузном отите поражается значительная область наружного уха.
Острое воспаление среднего уха охватывает барабанную полость уха, слуховую (евстахиевую) трубу и сосцевидный отросток. Эта разновидность заболеваний органа слуха - наиболее часто встречающаяся.
Заболевание внутреннего отдела называется лабиринтитом (эту часть уха называют лабиринтом из-за схожести его формы с улиткой). Как правило, воспаление охватывает внутренний отдел, если лечение воспалительного заболевания среднего уха проводилось с запозданием или лечение отита подобрали неверно.
Исходя из причин возникновения, выделяют инфекционный отит, вызываемый разного рода возбудителями, и неинфекционный (например, возникающий из-за воздействия на организм аллергенов или из-за травм уха).
Отит в острой форме может протекать в катаральной (без образования в ушной полости отделяемого секрета), экссудативной (с образованием в барабанной полости жидкости) и гнойной (с присутствием гнойных масс) формах.
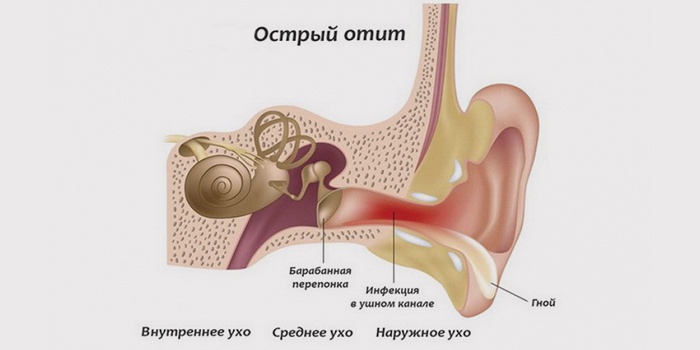
Острый отит среднего уха: отчего случается воспаление?
Воспалительный процесс всегда вызывают болезнетворные микроорганизмы, значит в организме должны присутствовать предпосылки для их активизации. Причинами возникновения отита среднего уха выступают:
- переохлаждение;
- болезни, вызванные инфекцией (грипп, ОРВИ, корь);
- воспалительные процессы ЛОР-органов (барабанная полость соединена с носоглоткой посредством евстахиевой трубы, неудивительно, что инфекция из носоглотки беспрепятственно проникает в среднее ухо);
- неправильное высмаркивание;
- гипертрофия аденоидных вегетаций;
- риниты, синуситы;
- аллергические реакции;
- искривлённая носовая перегородка;
- инородный предмет в ухе;
- повреждения органа слуха.
Наружное и внутреннее ухо: причины воспаления
Наружный отит может развиться вследствие неправильной гигиены уха. Если не ухаживать за ушами, в них будет скапливаться грязь, а это благоприятная среда для размножения бактерий. Вредна также чрезмерная гигиена: ушная сера — естественный барьер от проникновения бактерий внутрь уха. Если каждый день с усердием прочищать слуховые проходы, человек лишается этого барьера и открывает дорогу болезнетворным микроорганизмам. Ещё одна ошибка, которая доводит до острого воспаления уха, — чистка ушей острыми предметами, которые для этого не предназначены (зубочистки, спички, шпильки для волос). Подобные действия могут привести к повреждениям ушной раковины, что в свою очередь влечёт проникновение в раны инфекции. Ещё один фактор — попавшая в ухо грязная вода, в которой содержатся возбудители заболевания. «Ухо пловца» - так ещё называют эту разновидность болезни.
Как мы уже говорили, воспаление внутреннего отдела возникает из-за недолеченного среднего отита, если лечению отита не уделялось должного внимания. Бактерии могут также попасть сюда из мозговых оболочек, например, при менингите. Этот вид воспаления могут спровоцировать травмы и переломы черепа или височной кости.
Чтобы вовремя распознать болезнь и подобрать правильное лечение, необходимо уметь определять его признаки.
Симптоматика
Острое течение болезни характеризуется стремительным началом и ярко выраженной симптоматикой.
При заболевании наружного уха человек испытывает болевые ощущения и внутри, усиливающиеся при нажатии на него с внешней стороны. Острая боль возникает при глотании и пережёвывании пищи. Само ухо отекает и краснеет. Кожа ушной раковины зудит, жалобы больного сводятся к состоянию заложенности и звона в ухе.
При остром среднем отите основным признаком воспаления является неожиданное появление острых стреляющих болей, которые к ночи становятся сильнее. Боль может иррадиировать в виски, левую или правую лобные части, в челюсть — её очень сложно вытерпеть даже взрослому человеку, не говоря уже про детей. Также для острого среднего отита характерны следующие признаки:
- лихорадка (до 39°С);
- звон в ушах;
- снижение слуха;
- вялость, недомогание, потеря аппетита;
- при экссудативной форме из уха идут выделения (обычно эти выделения прозрачные или белого цвета);
- для острого гнойного среднего отита характерно гноетечение из уха.
Основной признак при лабиринтите — головокружения. Они могут длиться несколько секунд, а могут несколько дней.
Если вы заметили у себя один или несколько из выше описанных признаков, необходимо немедленно обратиться к врачу за лечением.
Этапы развития болезни
Лечение острого отита длится от одной до трёх недель. Выделяют несколько этапов развития заболевания. Но совсем необязательно, что больной пройдёт их все. Если лечение инфекционного отита начато вовремя и лечением острого заболевания занимается грамотный ЛОР-врач, выздоровление не заставит себя долго ждать.
Итак, течение болезни условно разделяют на несколько этапов:
- Катаральная. Болезнетворные микроорганизмы начинают активно размножаться, запуская в ухе воспалительный процесс. В это время наблюдается катаральный отёк и воспаление.
- Экссудативная. Воспаление приводит к активному образованию жидкости (секрета). Она накапливается и здесь продолжают размножаться болезнетворные микроорганизмы. Проведение своевременного лечения на этом этапе позволит вылечить отит, избегая осложнений.
- Гнойная. Острое гнойное воспаление характеризуется усиленным образованием гнойных масс в полости среднего уха. Они накапливаются, больной испытывает давление изнутри. Состояние заложенности не покидает. Эта фаза обычно длится от нескольких дней до нескольких часов.
- Перфоративная. В эту стадию скопившийся гной вызывает разрыв барабанной перепонки, гнойные массы выходят из барабанной полости наружу. В этот момент больной начинает ощущать заметное облегчение, высокая температура снижается, болевые ощущения постепенно сходят на нет. Бывает, что барабанная перепонка не способна разорваться, тогда врач вручную делает прокол барабанной перепонки (парацентез) и тем самым высвобождает гнойные массы наружу в слуховой проход.
- Репаративная фаза — выход гноя завершается. Отверстие в барабанной перепонке затягивается. Как правило, после правильно проведённого симптоматического лечения больной быстро идёт на поправку.
Осложнения и профилактические меры
Как правило, если приступить к лечению болезни вовремя, лечение острого гнойного отита, экссудативного или воспаления любого другого рода, удаётся избежать каких бы то ни было осложнений.
Однако если лечением не заниматься и запустить болезнь, диагноз может стать хроническим. Самыми серьёзными последствиями являются: менингит, энцефалит, абсцесс головного мозга, неврит лицевого нерва, потеря слуха. Но эти опасные состояния могут проявиться лишь тогда, когда пациенты лечением отита упорно пренебрегают.
Профилактические мероприятия включают борьбу с имеющимися в организме очагами воспалений, грамотную и своевременную терапию лор-болезней, правильная гигиена ушей и, конечно же, укрепление иммунитета.
Проведение лечения
Вылечить острый отит намного проще, если терапия заболевания началась как можно раньше. Лечение должно проходить под наблюдением врача-оториноларинголога. Комплексное лечение включает в себя следующие мероприятия:
- при острых болях показан приём анальгетиков, чтобы снять болевой синдром;
- чтобы сбить температуру нужно принимать жаропонижающие препараты;
- в сложных случаях проводится лечение антибиотиками;
- местное лечение заключается в использовании специальных ушных капель, которые назначаются в каждом случае индивидуально. Самостоятельный подбор капель, равно как и антибактериальных препаратов, чреват опасными последствиями для здоровья.
- снять отёк помогают антигистаминные лекарственные средства;
- хороший эффект достигается при проведении физиотерапевтических процедур;
- хирургическое вмешательство: вскрытие барабанной перепонки (парацентез) проводится в том случае, если самопроизвольного её разрыва не произошло.
Все назначения ЛОР-врача должны выполняться в полной мере: ведь соблюдение рекомендаций по лечению — залог быстрого выздоровления.

Чего нельзя делать во время лечения
Некоторые пациенты излишне самоуверенны и считают, что такое заболевание как отит, можно легко вылечить с помощью народных средств и «бабушкиных» рецептов. В ход идут самые разнообразные методы. Это огромное заблуждение!
Первая ошибка — нельзя помещать в слуховой проход никакие посторонние предметы. Кто-то пытается использовать фитосвечи, кто-то, например, листья герани. Такие меры чреваты тем, что в ухе могут застрять остатки листьев, что спровоцирует усиление воспаления.
Вторая ошибка — использование тепловых и разогревающих компрессов при гнойной форме болезни. Кто-то заменяет компрессы грелкой. На этой стадии заболевания тепловое прогревание только усилит размножение бактерий.
Третья ошибка — попытка закапывать в уши различные масла или вариации спирта. Если во время такого лечения произошла перфорация барабанной перепонки, подобные закапывания принесут не только болезненные ощущения, но и вызовут рубцовый процесс в среднем ухе и барабанной перепонке.
Где лечить?
Таким вопросом задаются многие пациенты, которые неожиданно столкнулись с заболеваниями уха. Среди многообразия клиник и медицинских центров очень сложно выбрать лучшую, особенно когда из-за острой боли не возможно сосредоточиться ни на чём.
«ЛОР Клиника Доктора Зайцева» специализируется исключительно на заболеваниях уха, горла и носа.
Лечение болезней уха, в том числе, отит — это наш профиль.
Приём ведут высококвалифицированные специалисты с большим практическим опытом работы.
Самое современное оборудование, авторские методики лечения и, при этом, демократичные цены — вот что ценят наши клиенты.
Пожалуйста, не затягивайте с лечением!
Звоните, записывайтесь на приём и приходите.
Мы вам обязательно поможем!
- Бурмистрова Т.В. Принципиальные подходы к лечению экссудативного среднего отита // Рос. ринология. 2005. - № 1(14). - С. 39 -41.
- Зайцев В.М. Детский ЛОР. Как зищитить здоровье ушек, носика и горла. - М.: ЭКСМО, 2018. - 224 с.
- Зубковская С.А. Нарушение слуховой функции при экссудативных отитах / С.А. Зубковская // XVI Съезда оториноларингологов РФ: тез. докл. СПб., 2001. - С. 83-84.
- Косяков С.Я. Лечение острого, затянувшегося и рецидивирующего среднего отита / С.Я. Косяков, A.C. Лопатин // Справ, поликл. врача. 2004. - №4. - С. 59-62.
- Крюков А.И., Туровский А.Б. Острый средний отит основные принципы лечения в современных условиях // Consilium medicum. — 2002. — Т. 2. — № 5. С. 11-17.
- Лопотко А.И., Бобошко М.Ю., Журавский С.Г. и соавт. Фармакотерапевтический справочник сурдолога-оториноларинголога. — СПб.: Диалог, 2004. 407 с.
- Пальчун В. Т., Крюков А. И. Оториноларингология: руководство для врачей. — М.: Медицина, 2001. — 616 с.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Острый отит — это острое воспаление любого из трёх отделов уха. Болезнь встречается в любом возрасте. Появление первых симптомов, как правило, совпадает с поздним вечером, когда к лор-врачу уже не поедешь, но и терпеть стреляющую боль в ухе тоже невыносимо. С детьми ещё тяжелее — они не могут точно описать, что и как у них болит. Какие же меры первой помощи принять, чтобы облегчить своё состояние или состояние ребёнка до обращения к оториноларингологу? Об этом и пойдёт речь в новой статье.
Что такое острый отит?
Человеческое ухо — это сложная система. Его условно разделяют на три важных отдела: наружное, среднее и внутреннее ухо.
Воспалиться может любая часть органа слуха. Соответственно, выделяют наружный, средний и внутренний отиты. В восьмидесяти процентах случаев мы имеем дело с проявлением острого отита среднего уха.
Острому отиту подвержены люди всех возрастов. Но чаще всего заболевают дети.
Медицинская статистика показывает, что к первому классу практически каждый ребёнок хотя бы раз переносит это заболевание. Что же может спровоцировать болезнь?
Факторов, провоцирующих заболевание, достаточно много:
- перенесённые воспаления лор-органов;
- повреждения уха;
- попадание в ухо посторонних предметов;
- частое попадание воды в ушной проход;
- неправильная чистка ушей;
- переохлаждение;
- слабый иммунитет;
- аллергические реакции;
- особенности анатомического строения органа слуха у детей (в детском возрасте слуховая труба короче, соответственно инфекции из носоглотки легче попасть в барабанную полость уха).
В зависимости от типа возбудителя выделяют бактериальную, вирусную и грибковую форму воспаления.
Острая форма заболевания, как видно из названия, начинается стремительно и протекает с яркими симптомами.
Симптоматика
Признаки заболевания различаются в зависимости от места локализации воспаления.
При наружном отите с первого дня заболевания больной ощущает постоянный зуд в слуховом проходе, который сменяется сильной болью. Болевые ощущения могут отдавать в челюсть или висок. Ночью боль усиливается. Наружная форма может протекать с образованием фурункула в слуховом проходе. Когда он разрастается, он закрывает просвет ушного прохода, что мешает звукопередаче, поэтому у больного наблюдается снижение слуха.
Средний отит начинается со «стреляющей» боли в ухе, чувства заложенности в нём и со снижения слуха. Болезнь может сопровождаться повышенной температурой тела, насморком. У малышей болезнь может спровоцировать нарушения со стороны желудочно-кишечного тракта (рвота, диарея). Особенность этой формы отита — наличие гнойного содержимого в барабанной полости. Как только гнойные массы прорывают барабанную перепонку и выходят на наружу, состояние больного улучшается, и он идёт на поправку.
Внутренний отит характеризуется частыми головокружениями. При этом у больного снижается слух, случаются приступы рвоты, присутствует шум в ушах. Чаще всего такое воспаление развивается на фоне среднего отита как осложнение. Поэтому очень важно получить квалифицированную медицинскую помощь на ранней стадии заболевания.
Первая помощь: методы лечения в домашних условиях
Болезнь, как правило, начинается ближе к вечеру, поэтому до обращения к врачу встаёт вопрос не отложного принятия мер, чтобы оказать первую помощь себе или своему ребёнку и снять острые симптомы.
Неотложные меры помощи при отите в домашних условиях направлены на временное обезболивание воспалённого уха и снятие неприятных симптомов до тех пор, пока не появится возможность обратиться к лор-врачу.
Что же предпринять дома до визита к лор-врачу, чтобы облегчить своё состояние?
- в носовые ходы закапайте сосудосуживающие капли или воспользуйтесь сосудосуживающими спреями — эта неотложная мера снимет отёчность слуховой трубы;
- примите жаропонижающее средство, если воспаление протекает с высокой температурой тела; подобные препараты (например, «Нурофен») также обладают обезболивающим эффектом;
- берегите своё ухо от сквозняков и переохлаждений, но ни в коем случае не прогревайте его;
- закапайте в слуховой проход капли «Отипакс» или «Отинум» (применять их нужно с осторожностью, об этом чуть дальше), после чего закройте ушной проход ватой;
- можно на полчаса поместить в слуховой проход ватный фитиль, смоченный в борном спирте;
- при наличии гнойных выделений аккуратно вытирайте их ватной палочкой — но только с края слухового прохода, глубоко внутрь лезть нельзя!
Необходимо помнить, что неотложная помощь не должна проводиться бездумно. Существует ряд ограничений, про которые не стоит забывать.
Что же нельзя делать при отите? Ни в коем случае нельзя прогревать ухо или делать согревающие компрессы, если у больного повышенная температура тела или из ушного прохода выделяется гной. Тепловое воздействие только усилит распространение инфекции по организму.
При использовании ушных капель нужно также помнить про меры предосторожности:
- при подозрении на перфорацию в барабанной перепонке, о чём может свидетельствовать гноетечение из уха, использовать капли запрещено;
- прежде чем закапать капли в ухо, дайте им нагреться до комнатной температуры;
- не используйте капли во время беременности и при лечении грудничков без консультации с врачом.
Эти меры неотложного вмешательства лишь на время снимут болевой синдром, полноценное лечение необходимо проводить под контролем оториноларинголога.
Срочное обращение к врачу
Лечение острого отита требует грамотного лечения. Поэтому при первой возможности необходимо обратиться к оториноларингологу. Неправильно проведённое лечение может привести к серьёзным осложнениям: развитие хронического отита, стойкое снижение слуха, образование холестеатом, воспаление головного мозга, абсцесс мозга, сепсис и др.
На приёме лор-врач проведёт осмотр больного уха, определит вид отита, оценит состояние барабанной перепонки и слухового прохода и даст необходимые назначения. Терапия острого отита включает приём антибактериальных, противовоспалительных и сосудосуживающих препаратов. При необходимости проводятся туалет наружного и среднего уха, пневмомассаж барабанной перепонки и физиопроцедуры.
Терапия острого отита — это профиль «Лор Клиники Доктора Зайцева». Высоко квалифицированные специалисты, самое современное оборудование и богатый практический опыт позволяют нам оказывать качественную медицинскую помощь по лучшим ценам в Москве.
Мы вам обязательно поможем!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ожоги ушной раковины. Местное и общее лечение ожогов уха
Ожоги ушной раковины встречаются обычно в связи с попаданием на ее поверхность горячих жидкостей: масла, воды или кислот (карболовой, серной и др.); в других случаях имеет место действие паров, пламени.
Различают четыре степени ожогов. Ожоги первой степени характеризуются покраснением и припуханием кожи. При ожогах второй степени на божженной поверхности появляются пузыри, что указывает на наличие более глубоких изменений в крово- и лимфообращении.
При ожогах третьей степени кожный покров теряет свою эластичность, становится сухим и принимает темную окраску, в сосудах развивается тромбоз (омертвение), а при ожогах четвертой степени имеет место обугливание тканей.
Местное лечение: в свежих случаях ватой, смоченной спиртом, обкладывают ушную раковину на 20 минут и затем накладывают сухую повязку. Можно применять 5% раствор танина и вслед за ним 10% раствор ляписа, что вызывает образование плотного струпа.

Ожог ушной раковины второй степени
В настоящее время применяются как наилучшие средства при местном лечении ожогов рыбий жир, пенициллин, фибринные пленки, мазь Вишневского и ультрафиолетовое облучение. Хорошее влияние рыбьего жира объясняют содержанием в нем витаминов А и D и другими свойствами, создающими неблагоприятную среду для роста бактерий (не повреждаются грануляции при смене повязки, сохраняется влажность раны, отсутствует болезненность). Пенициллин применяется, например, в виде мази: Rp. Vaselini 90,0, Lanolini 10,0, Penicillini 1 000 000 ЕД (хранить в герметически закрытой посуде, в темном месте при температуре не выше 20°). Перевязки производятся обычно через 3—4 дня.
Фибринные пленки А. Н. Филатова требуют предварительной тщательной обработки пораженного участка, Фибринные пленки имеют некоторое значение в случаях ограниченных ожогов второй степени (Б. Н. Постников, 1952). Применение мази Вишневского способствует восстановлению привычного для тканей комплекса импульсов, влияющих на трофику тканей.
Кроме того, как бактерицидное средство мазь Вишневского оказывает антисептическое действие.
Особенно благоприятно воздействие на обожженную поверхность ультрафиолетовых облучений с последующим наложением повязки с мазью Вишневского. Ультрафиолетовое облучение при каждой перевязке производится в возрастающих дозах от 20 до 60 ультрафиолетовых единиц, а при обильном нагноении или при ожогах третьей степени дозировка увеличивается от 50 до 150 ультрафиолетовых единиц (И. Е. Казакевич и А. А. Петрова, 1934; Б. И, Постников, 1957). Некротизированные части раковины удаляются. На гранулирующие поверхности производят затем пересадку кожи по Тиршу, а при стойких дефектах —пластическую операцию.
Общее лечение: пенициллинотерапия, усиленное питье, полноценное питание.
Прогноз. Ожоги ушной раковины в зависимости от степени поражения протекают различно и дают разные исходы. Ожоги первой и второй степени излечиваются легко. Ожоги третьей и четвертой степени вызывают потерю части ушной раковины, что ведет к ее деформации.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

