Отекают и чешутся ноги при сахарном диабете
Обновлено: 01.05.2024
Диабетическая стопа (синдром диабетической стопы) – осложнение сахарного диабета, при котором на стопе образуются трофические язвы. Почти в четверти случаев данный синдром завершается ампутацией конечности из-за присоединившейся гангрены.
Содержание статьи:
Что такое диабетическая стопа
Заболевание является осложнением сахарного диабета. Если уровень глюкозы в крови стабильно высокий на протяжении 7-10 лет, то нарушается обмен веществ. В результате формируются трофические изменения в костях, на коже, мышцах, сосудах, сухожилиях стоп.
Снижается иммунитет, поэтому часто присоединяются инфекции. Раны, царапины, язвы долго заживают. Из-за нарушения нервной проводимости больной не чувствует повреждений кожи.
Чаще всего синдром развивается у больных сахарным диабетом второго типа после 50 лет.
Симптомы
Явные признаки диабетической стопы при сахарном диабете могут отсутствовать до нескольких лет.
Насторожить должны следующие симптомы:
- хромота;
- отечность и распухание ног;
- тяжесть в ногах при ходьбе;
- онемение ног;
- сухость кожи нижней части конечностей;
- глубокие трещины стопы – воспаляются и долго заживают;
- появление мелкой сыпи или язвочек;
- ощущение жара в ногах при прикосновении;
- частые мозоли и волдыри;
- изменение цвета стопы – покраснение, посинение, побледнение. Особенно опасны покраснения вокруг ранок – они говорят о занесении инфекции.
Выглядит диабетическая стопа у всех по-разному. Чаще всего конечность ярко-красного цвета с мозолями и мелкими ранками. Иногда в глаза бросаются пожелтевшие вросшие ногти. Стопа перестает потеть.
По мере ухудшения состояния клиническая картина усугубляется. Возникают специфические симптомы. Нейропатическая диабетическая стопа отличается стабильным артериальным пульсом, повышением болевого порога и отсутствием изменения окраски кожи. Ишемическая диабетическая стопа проявляется некрозом стопы и пальцев, побледнением кожи, артериальной недостаточностью, холодными конечностями. При смешанной форме развивается артроз и артрит, но больной не ощущает неприятных явлений. Возможны вывихи суставов, но из-за низкой чувствительности больной не чувствует изменений. Сломанная кость царапает кожу, поэтому присоединяется вторичная инфекция.
Разновидности диабетической стопы
Есть несколько форм заболевания:
- Нейропатическая. Диагностируется чаще всего. Связана с деформацией нервной системы. Чувствительность конечностей настолько снижается, что больной не чувствует прикосновений, боли от растрескивания стоп и шагов при язвах на подошве. Язвы с ровными краями. При прикосновении чувствуется жар.
- Ишемическая. Связана с изменением кровообращения в конечностях. Отличительные черты – холод в ногах, сильная боль в ногах при ходьбе, отеки икроножных мышц и голеностопа. Язвы рваной формы и расположены между пальцев.
- Нейроишемическая. По-другому называется смешанной. Наиболее опасная форма диабетической стопы, т. к. одновременно нарушается и кровообращение, и функции периферической нервной системы.
Стадии развития
Синдром появляется последовательно и развивается лавинообразно. Вместе с новой стадией обостряются новые признаки.
Стадии течения таковы:
- Начальная стадия. Изменяется форма ступни, деформируется кость, образуются волдыри и мозоли.
- Первая стадия. На поверхности кожи образуются язвы, но структура подкожных структур не изменяется.
- Вторая стадия. Язвы углубляются в дермальный слой кожи, мышцы, сухожилия, суставы.
- Третья стадия. Язва углубляется до костной ткани. Развивается абсцесс и остеомиелит.
- Четвертая стадия. Образуется ограниченная гангрена на опорной части стопы. Конечность чернеет с кончиков пальцев. Пораженный участок отличается ровными и четкими краями. Можно спасти конечность с помощью операции.
- Пятая стадия. Площадь гангрены увеличивается. Патологический процесс переходит на голень. Развивается омертвление тканей. Деструкция необратима, поэтому единственный вариант – ампутация.
Причины и факторы риска
Патогенез синдрома диабетической стопы связан с постоянно повышенным уровнем сахара в крови. Из-за нарушенного обмена веществ образуются кетоновые тела и ядовитые соединения. Со временем кровеносные сосуды, капилляры и артерии растягиваются и деформируются. Поражаются периферические нервы. Ослабляется иммунитет. В открытые раны проникает инфекция, вызывая глубокое воспаление.
- Микоз. Грибковые заболевания ускоряют распространение язвы в глубокие слои кожи.
- Травмы. Из-за низкой чувствительности больные не чувствуют царапин и повреждений.
- Нарушенное кровообращение. Низкая скорость кровотока влияет на заживление ран.
- Невропатические болезни. Проводимость нервных окончаний стоп снижается, поэтому при ношении тесной обуви больной не замечает неудобств. В это время кожа повреждается.
- Врастание ногтей. Если педикюр сделан неправильно, острый край ногтя врастает в кожу, тем самым инфицируя ткани.
Факторы риска у диабетиков повышены, если есть сопутствующие заболевания или следующие состояния:
- заболевания сосудов – варикоз, тромбоз;
- стопа деформирована – плоскостопие или вальгусная деформация;
- злоупотребление алкоголем или никотином;
- ношение тесной обуви с неудобной колодкой. Диабетическая стопа часто обостряется по этой причине. Появляется мозоль или водяные волдыри. Если их сковырнуть, остается ранка. При ношении обуви возрастает риск занесения инфекции и нагноения.
Эндокринологи выделяют три группы больных. В первую группу входят диабетики, у которых не изменяется артериальная пульсация на стопе и сохранена чувствительность. Во второй группе находятся больные, у которых выявлены деформации стопы, нет пульса на опорной части стопы и чувствительность снижена. В третью группу входят больные, у которых в истории болезни есть ампутации.
Вероятность развития синдрома выше у диабетиков с ишемической болезнью сердца, атеросклерозом сосудов, гиперлипидемией, периферической полинейропатией.
Опасность диабетической стопы
Диабетическая стопа при диабете опасна тем, что развивается латентно на первой стадии. Больной не ощущает изменений, внешние симптомы отсутствуют, боли нет. Это объясняется отмиранием нервных окончаний голеностопа. Постепенно болезнь усугубляется, а признаки нарастают уже на поздних стадиях, когда лечебная терапия неэффективна. Если больной затянул с визитом к врачу, возникает риск гангрены. Из-за этого проводится хирургическое вмешательство вплоть до ампутации конечности.
Нейропатическая диабетическая стопа наиболее опасна. При осложнении быстро развивается флегмона.
Диагностика
Первое, что нужно сделать при диабетической стопе, – это записаться к врачу. Диагностирует болезнь эндокринолог и невролог – они назначают консервативную терапию. А подиатр помогает улучшить внешний вид ног.
На приеме специалист проводит анализ чувствительности и пальпацию, измеряет оксигемоглобин в крови, фиксирует наличие ранок и трещин на стопах, выслушивает кровоток в артериях ступни для обнаружения патологических шумов.
Для установления диагноза назначается комплексное обследование:
- рентген для оценки состояния костей;
- анализ крови для определения воспаления и уровня глюкозы
- доплерография и УЗИ для рассмотрения состояния артерий и вен и определения места закупорки сосудов;
- рентгеноконтрастная ангиография для общей оценки состояния кровотока в нижних конечностях.
Лечение синдрома диабетической стопы
В домашних условиях лечение сводится к антибиотикотерапии, обезболиванию, нормализации уровня глюкозы, местной терапии. Если больной обратился за медицинской помощью на третьей стадии или позже, назначается хирургическое лечение.
Методы консервативного лечения диабетической гангрены стопы:
- местная терапия – язвы обрабатываются антисептиками или бактерицидными салфетками несколько раз в день;
- прием антибиотиков для борьбы с инфекцией;
- прием препаратов для нормальной циркуляции крови;
- анальгетики для снятия боли;
- прием диуретиков, антагонистов кальция, ингибиторов АПФ для нормализации артериального давления.
Для борьбы с гликемией при сахарном диабете первого типа корректируют дозу инсулина, при болезни второго типа назначают инсулинотерапию.
Если язвы диабетической стопы проникли в сосуды или кость, назначается операция. Методы хирургического вмешательства следующие:
- Ангиопластика. Хирург восстанавливает кровообращение, проводя пластику сосудов. Восстанавливается движение крови через прокол артерии. Это позволяет сохранить конечность и удалить пораженные гангренозные участки.
- Некрэктомия. Если площадь отмирающих тканей не больше нескольких сантиметров, врач иссекает пораженные участки с захватом здоровых тканей.
- Эндартерэктомия. Операция по очистке артерии от тромба и восстановление нормального кровотока через нее. Хирург удаляет закупоривающий материал изнутри артерии, а также любые атеросклеротические отложения.
- Аутовенозное шунтирование. Хирург собирает дополнительную трубчатую кровеносную ветку, чтобы кровь поступала к ступне.
- Стентирование артерий ног. Если УЗИ показало склеивание стенок сосудов, доктор устанавливает специальные сеточки в артерию стопы, которые расширяют просвет вен.
Рекомендации больным
Лечение эффективно только при стабилизации сахарного диабета и поддержания уровня глюкозы в крови.
Для нормализации сахара важно придерживаться диеты. Нужно отказаться от быстрых углеводов, увеличить потребление растительной пищи. Сахар заменяется фруктозой.
Уход за диабетической стопой при сахарном диабете сводится к:
- Ежедневному увлажнению кожи стоп для предотвращения трещин.
- Ношению обуви с ортопедическими стельками. Обувь должна быть с несгибаемой жесткой подошвой, с сантиметровой мягкой стелькой, со скошенным передним краем каблука. Желательно выбирать обувь на шнуровке, чтобы регулировать ширину при распухании конечностей. Ходить в одной и той же обуви не рекомендуется. Следует каждые два дня менять стельки, а саму обувь проветривать.
- Аккуратному педикюру. Необходимо срезать ногти не под корень, а отступая пару миллиметров. Процедуры завершать подпиливанием.
При болезни запрещено:
- Ходить босиком даже при заживших ранах. Нужно носить носки и колготы из натуральных тканей, подобранные по размеру. Они не должны сдавливать конечность.
- Долго гулять на морозе. Холод приводит к сужению сосудов и плохому питанию конечностей.
- Растирать и парить ноги, использовать грелку, чтобы согреться.
- Заклеивать язвочки пластырем.
Профилактика
Если диагностирован сахарный диабет, профилактике синдрома нужно уделить особое внимание. Следует подбирать обувь с удобной колодкой, которая не стесняет ступню. Каждый день важно следить за гигиеной ног и своевременно обрабатывать мозоли и натоптыши на подошве.

Заведующая отделением флебологии в клинике доктора Груздева. Сосудистый хирург, флеболог высшей категории. Стаж работы по специальности - 26 лет. Член ассоциации флебологов России.
Ангиолог – это врач, который лечит любые сосудистые заболевания и занимается их диагностикой. Читайте в нашей статье с какими заболеваниями борется ангиолог, какие применяет методы лечения и когда стоит к нему обратиться.
Флебология – это более «узкий» раздел ангиологии. Врач-флеболог специализируется на заболеваниях вен именно нижних конечностей.

Уникальная методика, применяемая в «Клинике доктора Груздева», дает хороший клинический эффект, ведет к более быстрому стиханию воспалительного процесса.
Трофические язвы – дефекты кожи или слизистой оболочки, возникающие после отторжения некротизированной ткани, отличающиеся малой тенденцией к заживлению.
Что такое диабетическая стопа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Есипенко И. А., сосудистого хирурга со стажем в 37 лет.
Над статьей доктора Есипенко И. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Диабетическая стопа (синдром диабетической стопы, СДС) — это тяжёлое осложнение сахарного диабета в виде инфекции, язв или разрушения глубоких тканей, которое возникает в связи с нарушением макроструктуры стопы и микроциркуляции крови, по причине разрушения нервных окончаний и нервных волокон. [10]

Главная причина ДС — это сахарный диабет (СД). И хотя синдром диабетической стопы не развивается с первого дня увеличения уровня глюкозы в крови более 7,0-8,0 ммоль/л, каждый пациент с диагнозом «сахарный диабет» должен помнить о таком грозном возможном осложнении.
Хронические раны на ногах у людей с сахарным диабетом встречаются в 4-15 % случаев. В некоторых случаях они становятся первым признаком развившегося диабета [10] .
Основные «пусковые механизмы» развития язв при СДС:
1. Ношение неудобной обуви. К изменению нагрузки на суставы стопы, сдавливанию или потёртости кожи, локальной микроишемии, инфильтрату, или некрозу могу привести любые дефекты обуви:
- несоответствующий размер обуви (меньше или больше, чем нужно);
- стоптанные и/или высокие каблуки;
- рубец на стельке;
- дефект подошвы;
- мокрая обувь;
- несоответствие обуви времени года.
2. Увеличенный вес тела. Учитывая площадь стоп, при увеличении веса тела (даже на 1 кг) увеличивается и нагрузка на каждый сустав стопы. Самая уязвимая область — подошвенная поверхность.
3. Разрастание эпидермиса (поверхности) кожи. Этот процесс происходит из-за нарушенных обменных процессов в коже на фоне СД (под утолщённым эпидермисом-"мозолью" в слоях кожи нарушается микроциркуляция, что приводит к микроишемии и некрозу).
4. Микротравмы:
- укусы животных;
- уколы шипами растений;
- порезы при педикюре и т. п.
5. Стенозы (сужение) и окклюзии (закупорка) магистральных артерий. В результате отсутствия кровоснабжения в стопах и голенях к микроишемии присоединяется макроишемия и развитие гангрены конечности.

6. Условно патогенная или патогенная микрофлора. Активизация флоры (микробов и других микроорганизмов) на поверхности кожи в условиях СД приводит к воспалению кожного покрова, а в условия ишемии или микротравмы значительно ускоряется развитие гангрены.

Часто наблюдается сочетание нескольких причин возникновения язв при СДС.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы диабетической стопы
Отправной точкой развития СДС считается не дата установления диагноза «Сахарный диабет», а время, когда были выявлены первые симптомы СД (однократные подъёмы глюкозы крови, сухость во рту и другие).
Симптомы СДС:
- онемение, зябкость, жжение, отёки в стопах и другие неприятные ощущения;
- выпадение волос на на стопах и голенях, потливость стоп;
- изменение окраски кожи (гиперемия, гиперпигментация, цианоз);

- утолщение, расслаивание, изменение формы и цвета ногтевых пластинок;
- кровоизлияния под ногтевой пластинкой в виде «синяков» под ногтями;

- деформация стоп;
- снижение чувствительности стоп — вибрационного, температурного, болевого и тактильного восприятия;
- боль в области стопы и язвы, возникающая как в покое или ночью, так и при ходьбе на определённые расстояния;
- истончение кожи, шелушение;

- понижение или увеличение температуры стоп и голеней;
- длительная эпителизация (заживление) микротравм — до двух месяцев, при этом остаются коричневые рубцы;

- трофические язвы, длительно не заживающие на стопах.

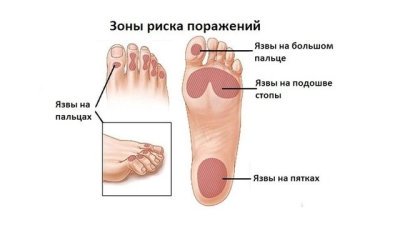
Чаще всего трофическим изменениям подвержены дистальные отделы конечности: пальцы и подошвенная поверхность стопы в проекции головок плюсневых костей. Зона образования трофической язвы зависит от причины её возникновения.
Патогенез диабетической стопы
Механизм развития СДС представляет собой следующую последовательность нарушений:
- Снижается выработка гормона инсулина.
- Увеличивается уровеь глюкозы в крови — развивается гипергликемия.
- Блокируется кровоток в мелких сосудах, через сосудистую стенку перестаёт поступать кислород и другие микроэлементы.
- Разрушаются нервные волокна и рецепторы.
- Наступает микро- и макроишемия тканей стопы.
- Образуются трофические язвы.
Таким образом, при СДС происходит повреждение всех тканей ноги.

В результате дефицита инсулина в организме диабетика количество глюкозы в крови увеличивается. Это в свою очередь негативно сказывается на состоянии как мелких, так и крупных сосудов:
- на стенках сосудов скапливаются иммунологические вещества;
- мембраны становятся отёчными;
- просвет сосудов сужается.
В результате этих изменений кровообращение нарушается и образуются небольшие тромбы. Эти изменения в организме препятствуют поступлению достаточного количества микроэлементов и кислорода в клетки и тем самым приводят к нарушениям обменного процесса. Кислородное голодание тканей замедляет процесс деления клеток и провоцирует их распад.
Увеличение уровня глюкозы в крови также становятся причиной поражения нервных волокон — снижается чувствительность.

Все деструктивные процессы, происходящие в тканях стопы приводят к тому, что любое повреждение кожи становится лёгким процессом, а заживление — длительным. Усугубить состояние стопы могут присоединившиеся инфекции, которые способны привести к образованию гангрены — некрозу тканей. [9]
Классификация и стадии развития диабетической стопы
Классификация I Международного симпозиума по диабетической стопе
В 1991 году в Нидерландах на I Международном симпозиуме была принята классификация СДС, которая является наиболее распространённой. [1] Она предполагает разделение заболевания на три типа в зависимости от преобладающего патологического процесса:
- нейропатическая инфицированная стопа:
- длительное течение сахарного диабета;
- позднее возникновение осложнений;
- отсутствие болевого синдрома;
- цвет и температура кожи не изменены;
- уменьшение всех видов периферической чувствительности;
- наличие периферического пульса.


Классификация Вагнера
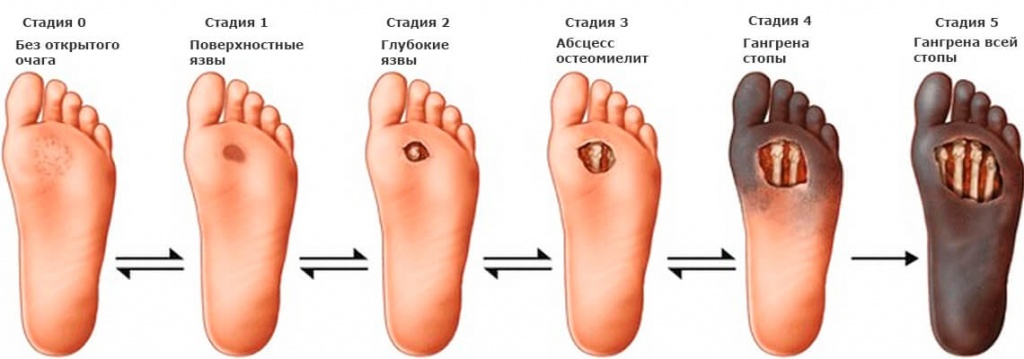
По степени выраженности поражений тканей стопы выделяют следующие стадии СДС: [6] [7]
- Стадия 0 — изменение костной структуры стопы — артропатия;
- Стадия 1 — изъязвление (язвы) кожи;
- Стадия 2 — изъязвление всех мягких тканей, дном язвы являются кости и сухожилия;
- Стадия 3 — абсцедирование и остеомиелит (воспаление костной ткани);
- Стадия 4 — образование гангрены дистальных отделов стопы (пальцев);
- Стадия 5 — образование гангрены стопы и отделов голени.

Классификация Техасского университета
Данная классификация была разработана в 1996-1998 годах. [8] В её основе лежит оценка язвы по глубине, наличию инфицирования и ишемии — риска ампутации конечности.
Сахарный диабет вызывает опасные осложнения со стороны глаз, сердца, почек и структур нижних конечностей. Одно из распространенных проявлений патологии – отеки ног. Они не только вызывают дискомфорт и ухудшают качество жизни, но и могут стать причиной угрожающих состояний – тромбоза вен нижних конечностей и диабетической стопы. Поэтому требуют врачебного вмешательства.
Почему отекают ноги при сахарном диабете
Повышенный уровень глюкозы в крови вызывает поражения сосудов, суставов и нервных волокон, а также поражения почек. При поражении структур нижних конечностей измененные стенки сосудов ног пропускают в межклеточное пространство плазму крови. Там она скапливается и образует отеки. Из-за диабетического поражения нервных окончаний человек может долго этого не ощущать. В результате массивные отеки затрудняют циркуляцию крови в ножных венах, в связи с чем они могут тромбироваться.
В свою очередь кожа и мягкие ткани из-за недостаточного кровоснабжения плохо заживают даже после незначительных травм, а в ранах легко размножается инфекция. Так развиваются гнойные некрозы и язвы костей и суставов – вплоть до флегмон, абсцессов и гангрены.
Сосуды ножных вен также могут изменяться из-за атеросклероза – распространенного осложнения диабета 2-го типа. В этом случае на стенках нарастают атеросклеротические бляшки, просвет сосудов сужается, движение крови замедляется и ее скопление вызывает отек.
При диабетической нефропатии фильтрация крови в почечных структурах нарушается. Организм перестает справляться с отводом жидкости. Ее задержка провоцирует отеки, особенно в стопах и голенях – отделах тела, максимально удаленных от сердечного «насоса».
При сахарном диабете нередки отеки не только в нижних конечностях, но также в области лица, рук, живота, макулярный отек глаз, а также внутренних органов – почек и сердца. При диабете первого типа отечность часто бывает неравномерной – на левой стороне больше чем на правой. При диабете второго типа к отеку может присоединяться сдавливающая боль.
Факторы риска, которые повышают риск развития отеков при диабете:
- плохой гликемический контроль;
- высокое артериальное давление;
- сердечная недостаточность, ИБС;
- повышенный уровень холестерина;
- курение или употребление алкоголя;
- лишний вес;
- регулярные переедания;
- избыток соли в рационе;
- недостаточная физическая активность;
- варикоз;
- ношение тесной обуви;
- нарушения гормонального баланса, в том числе во время беременности;
- недостаток сна;
- хронический стресс.
На практике у большинства больных диабетом выявляют одновременно и несколько причин отекания, и несколько факторов повышения риска.
Сопутствующие признаки
Процесс отекания тканей ног трудно заметить на начальной стадии. Но даже на начальной стадии его можно заподозрить по сопутствующим симптомам. Незамедлительно проконсультируйтесь с врачом, если у больного появились вторичные признаки отека:
- дискомфорт во время стояния;
- изменение цвета кожи ступней и лодыжек – бледность, посинение или покраснение (особенно покраснение от синтетики);
- водянистые волдыри;
- снижение чувствительности к механическим воздействиям (например, не почувствовал камешка в ботинке);
- чувство жжения в пальцах;
- покалывания, пощипывания, ощущение пульсации в конечностях;
- сухость кожи стоп, трещины пяток, мозоли;
- выпадение волос на ногах;
- синдром беспокойных ног СБН – потребность двигать ногами из-за неприятных ощущений;
- онемение пальцев ног;
- натирание привычной обувью.
Чем опасны отеки ног при сахарном диабете
Помимо диабетической стопы, тромбозов и трофических язв, отеки конечностей при диабете могут стать причиной вывихов и подвывихов, переломов, деформации пальцев ног. Они могут провоцировать боль и врастание ногтей.Если их оставить без внимания, состояние может закончиться ампутацией нижних конечностей.
Лечение отеков ног при сахарном диабете 1 и 2 типов
При отеках на фоне диабета нужна консультация эндокринолога и/или сосудистого хирурга. Чтобы подобрать работающую лечебную схему, помимо осмотра, проверки пульсации ножных вен и рефлексов врач может назначить УЗИ и электронейромиографию.
Основные цели лечения:
- нормализовать уровень глюкозы – это поможет восстановить нормальную работу почек, функции нервных окончаний, состояние сосудистых стенок и суставов.
- подобрать диету, которая поможет поддерживать показатели сахара крови в норме – таким образом добиваются устойчивой ремиссии;
- при необходимости – устранить нефропатический синдром и нормализовать функции мочевыделительной системы;
- помочь организму вывести скопившуюся жидкость (с помощью системных или местных лекарственных средств, фиточаев или ванночек).
При диабете I типа уровень сахара снижают путем введения инсулина – гормона поджелудочной железы, который у больных этой группы не вырабатывается. При диабете II типа стараются обойтись сахароснижающими препаратами (если они оказывают эффект, а уровень глюкозы в крови не слишком высокий).
Если есть болевой синдром, назначают обезболивающие НПВП-препараты. Кроме этого, корректируют влияние провоцирующих факторов:
- нормализуют давление с помощью препаратов-ингибиторов, блокаторов рецепторов или диуретиков (в зависимости от причины гипертонии);
- купируют процессы формирования атеросклеротических бляшек с помощью статинов;
- нормализуют гормональный фон;
- помогают пациенту отказаться от курения путем подбора подходящей методики;
- консультируют по подбору подходящей обуви;
- поддерживают работу сердца с помощью сердечных гликозидов;
- назначают диету и лечебную физкультуру;
- корректируют режим дня и ночного отдыха;
- учат преодолевать стресс;
- при варикозе опционально прописывают флеботоники и компрессионный трикотаж.
Для общего укрепления организма врач может порекомендовать витаминно-минеральные комплексы для диабетиков и БАДы. После устранения острой фазы нередко назначают поддерживающую терапию. Помимо медикаментозных средств и коррекции образа жизни в нее включают физиотерапию – чтобы улучшить кровоснабжение в конечностях.
Что нельзя делать, когда отекают ноги при диабете
Крайне опасно самостоятельно принимать мочегонные средства.Неправильный подбор, некорректная доза или длительность курса могут резко уменьшить объем циркулирующей крови, спровоцировать острую почечную недостаточность,критическое снижение артериального давления и уровня калия(он необходим для работы сердца).
Также учитывайте, что в остром периоде болезни противопоказан противоотечный массаж. Его назначают только после устранения симптомов,на этапе реабилитации и профилактики.
Профилактика отеков:
- Носить компрессионный трикотаж (не лечебного, а профилактического класса).
- Если есть симптомы диабетической стопы – ухаживать за ней в точности как назначил врач и использовать специальные средства для диабетиков.
- Соблюдать подобранную диету –с минимумом соли и простых углеводов.
- Выпивать 1,5-2 литра воды в день (не на ночь).
- Поддерживать рекомендованную врачом нормальную двигательную активность – даже небольшие физические нагрузки снижают риск развития отеков в 2 раза.
- Не допускать переохлаждения и перегрева ног.
- Носить удобную обувь – устойчивую, на низком каблуке и из качественных материалов.
- Выполнять все врачебные назначения, чтобы достичь компенсации диабета и сопутствующих заболеваний.
Отеки при диабете сигнализируют о проблеме декомпенсации. Их игнорирование или самолечение могут катастрофически ухудшить ситуацию. И напротив – своевременное обращение к специалисту позволяет компенсировать диабетические процессы, нормализовать нарушенные функции и добиться устойчивой ремиссии.

.
Кроме того, что сама по себе болезнь представляет опасный недуг для человека, она нередко приводит к тяжелым последствиям. Одним из сложнейших последствий сахарного диабета является заболевание Диабетическая стопа.
Описание проявлений «Диабетическая стопа»
Синдром диабетической стопы (диабетическая стопа или СДС) - комплекс осложнений сахарного диабета. Это опасное заболевание, которое формируется у людей с сахарным диабетом и подразумевает процесс поражения эпидермиса, дермы, костей, нервных окончаний на стопах; при несвоевременном или отсутствующем лечении возможна потеря ноги.
По данным статистики, у каждого десятого человека с диагнозом СД (сахарный диабет) диагностировано заболевание Диабетическая стопа, в группе риска находится 50% диабетиков.
Сахарный диабет подразумевает сбой в функционировании нервной, сосудистой систем, это приводит к нарушениям, связанным с кровоснабжением и нервной регуляцией конечностей. Данные нарушения и являются причиной возникновения заболевания СДС.
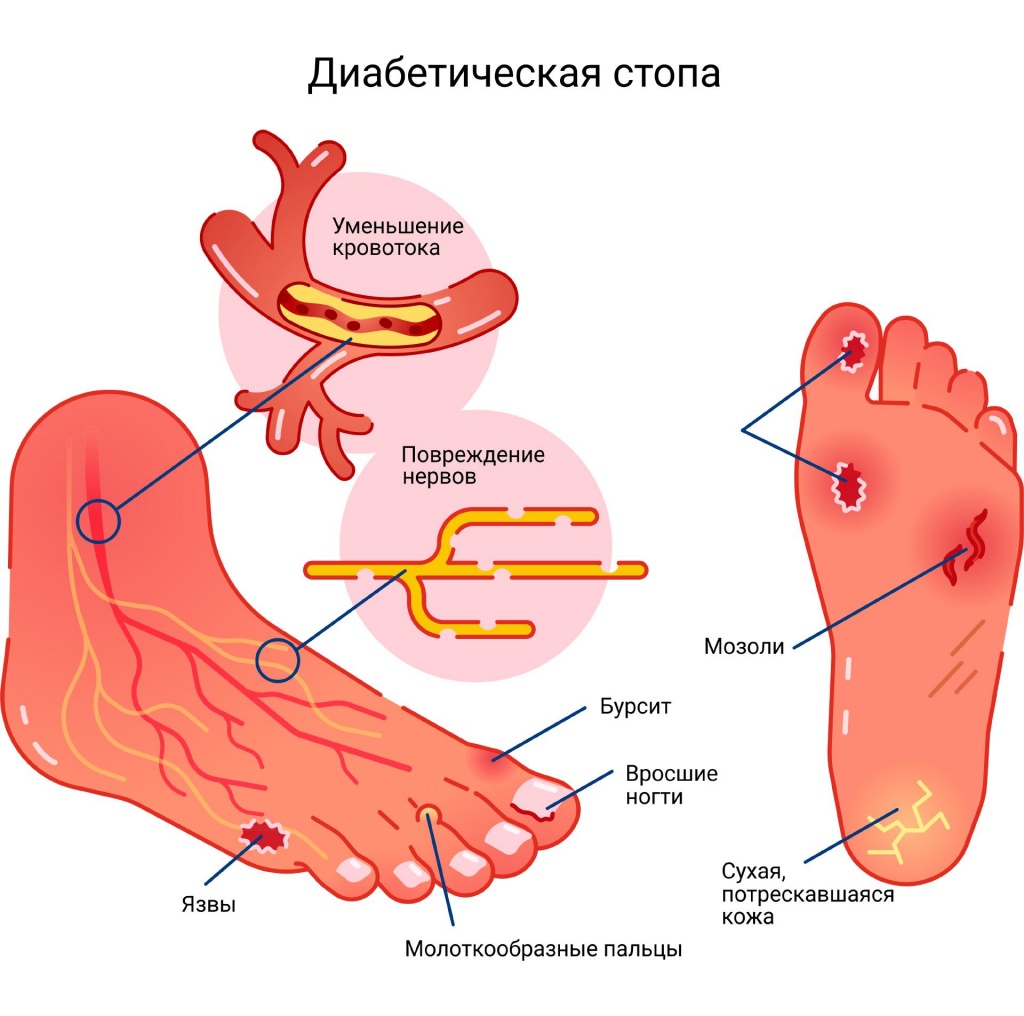
На первоначальных стадиях основными симптомами заболевания являются поверхностные язвенные поражения на стопах, на более поздних стадиях язвы проникают глубже, поражают мышцы, сухожилия, кости. На последних стадиях образуется ограниченная и далее обширная гангрена.
Основные методы лечения диабетической стопы - это нормализация сахара крови, местная обработка кожи и ногтевых пластин, медикаментозная терапия, хирургические мероприятия.
Диабетическая стопа относится к категории тех заболеваний, лечение которых категорически нельзя затягивать! Гангрена, общее заражение крови, ампутация, гибель пациента – это реальные последствия бездействия. Поэтому обратиться к специалистам следует незамедлительно.
К какому врачу обратиться
Эндокринолог и хирург – это те врачи, к которым обязательно нужно обратиться при появлении первых признаков диабетической стопы. Нередко лечение требует комплексного подхода, участие в нем могут принимать как сосудистый хирург, невролог и эндокринолог, так и ортопед, травматолог, дерматолог и подолог.
Необходимо предпринять ряд мер и назначить комплексное лечение, чтобы вернуть человека к комфортной жизни и безболезненной подвижности.
Причины возникновения заболевания
Нарушение нормального кровообращения - основная причина возникновения заболевания. У пациентов с сахарным диабетом в крови повышен уровень глюкозы, что неизбежно вызывает нарушения процессов обмена, что приводит к повреждению кровеносных сосудов конечностей и ухудшению кровоснабжения тканей. Прежде всего, нарушается кровоснабжение дистальных отделов нижних конечностей. Наблюдается недостаточное питание клеток нервных окончаний, поэтому происходят необратимые изменения - нервные клетки отмирают, нижние конечности теряют чувствительность. Чувство боли ослабевает, в результате мелкие ранки, мозоли, ссадины, появившиеся на стопах, не доставляют болезненных ощущений, поэтому могут долго не заживать, разрастаться и увеличиваться в размерах, а попадающие бактерии и вирусы вызывают нагноения.
Таким образом, основные причины СДС - нарушение кровоснабжения, обусловленное высоким содержанием глюкозы в крови (гипергликемия) и поражение нервов (нейропатия) нижних конечностей. Дальнейшее развитие болезни вызывают причины, связанные с повреждением кожи стоп:
· ношение тесной неудобной обуви, что может привести к образованию мозолей, натоптышей и других повреждений кожи;
· травмы, царапины, ссадины, укусы насекомых и другие механические повреждения кожи;
· мелкие порезы и ранки, полученные при педикюре;
· трещины на стопах;
Симптомы диабетической стопы. Стадии заболевания.
Людям с сахарным диабетом необходимо быть максимально внимательными и щепетильными к собственному здоровью. При первых изменениях в состоянии здоровья и своего самочувствия желательно обратиться к специалисту. Стопы – это часть тела, которая также требует к себе повышенного внимания.
Рекомендовано обратиться к лечащему врачу при возникновении следующих симптомов:
· ощущение в ногах бегающих мурашек
· онемение нижних конечностей, их покалывание
· ощущение жжения в ногах
· появление судорог в икрах
· выпадение волос в области голеней
· появление пигментации на ногах или изменение цвета (побледнение, покраснение, посинение)
· потемнение ногтевой пластины (кровоподтек под ногтевой пластиной)
· образование трещин на стопах
· образование мокнущих экзем между пальцев (мелкие пузырьки с прозрачной жидкостью внутри)
· повреждения на ногах заживают медленно или не заживают совсем
· шелушение, сухость кожи
Симптомами СДС также могут быть повышенная утомляемость, а также боли в ногах в ночное время и возникающие во время ходьбы.
Стадии СДС
В медицине определяют несколько стадий заболевания:
Нулевая или начальная стадия:
· деформация костной структуры стопы
· цвет кожи бледный
· возможно появление зуда без видимых повреждений кожи
Самая основная задача данной стадии – предотвратить повреждения, т.к. любая рана на стопах - это перспектива развития язвы. Необходимо обеспечить максимальный уход за кожей, и по возможности не нагружать стопы.
Первая стадия:
· образование язв и трещин на коже стоп
· потемнение ногтевой пластины, возможное врастание ногтей
· деформируются кости больших пальцев
· ранки, ссадины и порезы долго не заживают
Поражения носят поверхностный характер – кости, сухожилия, мышцы не повреждены.
На данной стадии необходимо не допустить инфицирования раны. Важно обеспечить чистоту раны и ускорить процесс заживления.
Вторая стадия:
· раны становятся более глубокими
· язва начинает затрагивать подкожные ткани, мышцы, сухожилия
· при инфицировании раны появляются отеки, покраснения, гной
Поражения глубоких тканей и костей на второй стадии еще не диагностируется. Рана может быть как инфицированной, так и неинфицированной.
Основная задача на второй стадии – убрать отмирающие ткани, тем самым избежать нагноения.
Третья стадия:
· повреждения становятся глубже, поражаются кости, суставы
· развивается остеомиелит (воспалительный процесс, при котором поражаются все элементы кости)
· развивается абсцесс (гнойное воспаление)
Четвертая стадия:
· начинается процесс образования гангрены (омертвление живых тканей)
Сначала чернеет область пальцев (начинается с кончиков), далее поражается опорная часть. Конечность можно спасти с помощью операции.
Пятая стадия:
· распространение гангрены продолжается по всей стопе, поднимается на голень.
Участки с пораженной тканью увеличиваются, единственный выход на таком этапе – ампутация конечности.
Пятая стадия заболевания является крайне опасной и представляет угрозу для жизни.
По статистике диагноз СДС является наиболее частой причиной, по которой происходит ампутация. Диабетикам важно помнить, что необходимо следовать правилам профилактики СДС, а при первых подозрениях незамедлительно обратиться к врачу.
Разновидности диабетических стоп
В медицине выделяют три разновидности – это ишемическая диабетическая стопа, нейропатическая и смешанная (ишемическо-нейропатическая или нейроишемическая).
Ишемическая разновидность ДС
Ишемическая ДС (причина - нарушения кровообращения и кровоснабжения): при данной разновидности диабетической стопы поражаются кровеносные сосуды, образуются дефициты в тканях, появляются отеки, пигментация и боль во время ходьбы.
Симптомы, которые наблюдаются при ишемической форме СДС:
· высокая утомляемость ног
· слабый или отсутствующий пульс на стопах
· стопы холодные и бледные
· сухая кожа стоп
· мозоли, длительное время не заживающие
· дальнейшее развитие болезненных язв
Нейропатическая разновидность ДС
Нейропатическая разновидность диагностируется чаще остальных, причина - поражение нервов нижних конечностей. При данной разновидности у пациента наблюдается ухудшение чувствительности стоп. Мозоли и другие повреждения стоп не приносят дискомфорта при ходьбе, это приводит к их длительному заживлению.
Симптомы, характерные для нейропатической формы СДС:
· снижение тепловой и тактильной чувствительности ног
· стопы теплые, пульсация присутствует
· деформация суставов и пальцев
· образование безболезненных язв на стопах (чаще между пальцев)
Смешанная разновидность ДС
Для данной разновидности свойственны нарушения в функционировании сосудистой и нервной систем нижних конечностей. При смешанной форме могут наблюдаться признаки как ишемической, так и нейропатической форм.
Осложнения диабетической стопы
Для заболевания СДС характерно нарушение кровоснабжения и метаболизма тканей стопы, что является серьезной угрозой для быстрого заживления ран. Зачастую полученные микротравмы остаются незамеченными, т.к. не доставляют неудобств и болезненных ощущений. Мозоли, ссадины, ранки от попавших в обувь посторонних предметов или полученные при обработке ногтей долго не заживают. Продолжительное время незаживающий пораженный участок является отличной средой для размножения бактерий, инфекций и грибков. Осложнения диабетической стопы бывают крайне печальными - возможен риск развития трофических язв, образования гангрены и дальнейшего лишения конечности. По статистике, так происходит в 20% случаев заболеваниий СДС.
Основные осложнения ДС: кожные и костные некрозы, деформации костей и суставов, язвы, гангрена.
Любые ссадины заживают очень долго, и существует большой риск инфекции.
Недопустимо игнорировать приемы у доктора! На ранней стадии нужно обратиться к подологу.
Деформация стопы
Поражение нервов нижних конечностей приводит к снижению двигательной активности мышц и их атрофии. Тонус мышц становится слабым, что сказывается на опорно-двигательной системе конечностей – точки опоры меняются, правильное распределение веса нарушается; такие нарушения приводят к развитию плоскостопия и изменению голеностопного сустава. У пациента отмечаются изменения в походке – появляется хромота.
Тяжелым осложнением, связанным с деформацией стопы, является артропатия Шарко.

Стопа Шарко – редкое быстроразвивающееся тяжелейшее осложнение СД, которое связано с разрушением мягких тканей стоп и суставов; наблюдается деформация формы стопы и образование трофических язв в местах высокого давления на стопу; полноценная опора на ногу невозможна.
У 20% людей, страдающих СД, встречается такое осложнение, как трофические язвы, и обычная потертость от обуви может стать причиной ее развития. Нередко именно длительно незаживающие раны становятся поводом для обращения к врачу и дальнейшей постановки диагноза Сахарный диабет.
Язвы это в основном результат самолечения!
Очень важно вовремя начать лечение, т.к. рана самостоятельно не заживает, распространяется глубже, начинаются процессы некроза.
Самостоятельная и своевременная диагностика язв затруднена, т.к. симптомы не проявляются до момента заражения - пока не появляются отеки, неприятный запах, раздражение и зуд.
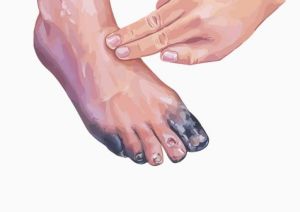
Гангрена – это некроз тканей живого организма. Клетки тканей отмирают, кожа чернеет. Чтобы остановить распространение инфекции по всему организму и ради спасения жизни проводится ампутация конечности.
По статистике в течение пяти лет после ампутации в 50% случаев проводится ампутация второй конечности.
Спасти ногу можно в редких случаях и на первых стадиях заболевания единственным способом - восстановление кровообращения в конечностях.
Для людей с сахарным диабетом независимо от стадии и формы заболевания крайне важны самонаблюдение и строгий уход! Постоянный контроль над уровнем глюкозы в крови, тщательный каждодневный осмотр и уход за стопами позволит сократить риск опаснейших осложнений в два раза!
Диагностика и методы лечения диабетической стопы
Прежде всего, врачам необходимо изучить историю течения основной болезни - сахарный диабет; кроме исследования истории болезни проводится опрос и осмотр пациента.
Для определения тактики лечения необходим ряд исследований:
· детальный сбор анамнеза (сведения о пациенте и о развитии болезни): длительность заболевания, наличие язв, проводимое ранее лечение, состояние зрения, наличие или отсутствие болей, период их проявления и т.д.
· осмотр ног: цвет кожи и ногтей, наличие плоскостопия, деформации пальцев, наличие отеков, трещин, утолщений кожи и т.д.; обязателен осмотр обеих конечностей.
· оценка состояния кровотока с помощью пальпации артерий
· исследование диабетической нейропатии: оценка субъективных (характер болей, покалывание, жжение, зябкость, снижение чувствительности) и объективных (мышечная сила, рефлексы и т.д.) симптомов. Для оценки функций периферической нервной системы проводится электронейромиография (ЭНМГ) – современный метод исследования, позволяющий диагностировать состояние нервной системы.
· исследование макроангиопатии (изменения в артериях, развивающиеся на фоне сахарного диабета): оценка кровотока с помощью ультразвукового дуплексного сканирования сосудов (УЗДС) и рентгеноконтрастной ангиографии. УЗДС позволяет визуализировать кровеносный сосуд, исследовать его состояние и кровоток. Ангиография является основным методом оценки поражения сосудов и состояния кровотока.
· исследование состояния костных структур: оценка состояния костной ткани с помощью рентгенографии. При необходимости возможно исследование с помощью МРТ (магнитно-резонансная томография).
· анализ крови и бактериологические исследования отделяемого из ран. Исследования необходимы для определения степени тяжести воспалительного процесса и подбора эффективной антибактериальной терапии.
Методы лечения диабетической стопы
· антибактериальная терапия: бактерицидные средства, антибиотики, антисептики. Выбор препаратов и продолжительность лечения зависит от результатов анализа крови и бактериологического исследования содержимого раны
· хирургическая обработка язвенных дефектов: удаление повреждённых тканей
· разгрузка пораженной конечности: использование специальных аппаратов и повязок
· терапевтические мероприятия по улучшению кровотока
· физиотерапевтичекие методы: чаще всего проводится после хирургического лечения с целью реабилитации и подразумевают магнитотерапию, светолечение, УВЧ терапия и др.
Главные правила, которые должен знать каждый пациент с сахарным диабетом – отказ от самолечения, своевременное обращение к врачу и комплексный подход. Контроль показателей крови, лечебные процедуры и своевременное обращение к специалисту помогут избежать плачевных последствий.
Профилактика СДС
Профилактика синдрома диабетической стопы крайне важна для пациентов с диагнозом сахарный диабет.
· постоянный контроль уровня сахара в крови
· ежедневный осмотр стоп
· отказ от вредных привычек (курение, алкоголь)
· отказ от хождения босиком, даже дома
· использование специальной терапевтической ортопедической обуви
· максимально возможная защита от ожогов и переохлаждения стоп
· выполнение лечебной и дыхательной гимнастик (для улучшения состояния сердечно-сосудистой системы, нормализации массы тела, улучшения лимфотока)
· регулярное прохождение медицинских осмотров
Помните, что намного проще предотвратить развитие СДС, чем его вылечить. Регулярные профилактические приемы и выполнение рекомендаций врача помогут избежать неприятных последствий и осложнений.
Берегите себя и будьте здоровы!
Статья проверена: главным врачом клиники «Наноэстетик», доктором медицинских наук, профессором, врачом хирургом высшей категории, Махневым Андреем Владимировичем.
Условно выделяют "большие" и "малые" поражения стоп при сахарном диабете. К "малым проблемам" относятся:
- Гиперкератоз (избыточное образование мозолей)
- Утолщение и изменение формы ногтей
- Грибковое поражение ногтей и кожи (особенно межпальцевых промежутков)
- Онемение стоп и другие нарушения чувствительности
- Боли в ногах (относятся к "малым проблемам" лишь условно)
Боли в ногах могут быть вызваны разными причинами (и не всегда являются осложнениями диабета): поражением нервных окончаний, поражением сосудов, болезнями суставов, остеохондрозом, заболеваниями вен. Для выяснения причины болей желательно специальное обследование. Лечение разных видов болей различно. Например, "сосудистые" препараты не приносят облегчения при болях, вызванных поражением нервных окончаний или болезнями суставов.
К "большим проблемам" относятся:
- Незаживающие раны и язвы на ногах
- Особая форма поражения суставов — диабетическая остеоартропатия
- Инфекционные процессы: абсцесс и флегмона (нагноение подкожной клетчатки), остеомиелит (инфекционный процесс в кости) и др.
- Гангрена
Эти осложнения можно предотвратить
Чтобы снизить риск, которому подвергаются ноги при сахарном диабете, разработаны специальные правила. Эти правила приводятся здесь:
- Самое незначительное воспаление на ногах при диабете может перерасти в большую проблему. Даже при небольшом воспалении необходимо обратиться к врачу.
- Ежедневно мойте ноги и осторожно (не растирая) вытирайте их. Не забывайте промыть и тщательно просушить межпальцевые промежутки! После душа или плавания ноги нужно тщательно просушить.
- Ежедневно осматривайте ноги, чтобы вовремя обнаружить волдыри, порезы, царапины и другие повреждения, через которые может проникнуть инфекция. Не забудьте осмотреть промежутки между пальцами! Подошвы стоп можно легко осмотреть с помощью зеркала. Если Вы сами не можете сделать это, попросите кого-нибудь из членов семьи осмотреть Ваши ноги.
- Не подвергайте ноги воздействию очень высоких и очень низких температур. Воду в ванной сначала проверяйте рукой, чтобы убедиться, что она не очень горячая. Если ноги мерзнут по ночам, надевайте теплые носки. Не пользуйтесь грелками или другими горячими предметами!
- Ежедневно осматривайте свою обувь — не попали ли в нее посторонние предметы, не порвана ли подкладка. Все это может поранить или натереть кожу ног. "Магнитные стельки" (с выступами) категорически противопоказаны при сахарном диабете: нередки случаи, когда они приводят к образованию пролежней и язв.
- Очень важно ежедневно менять носки или чулки. Носите только подходящие по размеру чулки или носки. Нельзя носить заштопанные носки или носки с тугой резинкой.
- Покупайте только ту обувь, которая с самого начала удобно сидит на ноге; не покупайте обувь, которую нужно разнашивать (или растягивать). Не носите обувь с узкими носками или такую, которая сдавливает пальцы. При значительной деформации стоп требуется изготовление специальной ортопедической обуви. Никогда не надевайте обувь на босую ногу. Никогда не носите сандалии или босоножки с ремешком, который проходит между пальцами. Никогда не ходите босиком и, тем более, по горячей поверхности.
- При травмах: йод, "марганцовка", спирт и "зеленка" противопоказаны из-за дубящего действия. Ссадины, порезы и т.п. обработайте перекисью водорода (3%-ный раствор) или специальными средствами (диоксидин, фурацилин) и наложите стерильную повязку.
- Никогда не пользуйтесь химическими веществами или препаратами для размягчения мозолей (типа пластыря "Салипод"). Никогда не удаляйте мозоли режущими инструментами (бритва, скальпель и т.п.). Для этой цели используйте пемзу и подобные специальные приспособления.
- Ногти на ногах нужно обрезать прямо, не закругляя уголки (уголки можно подпиливать).
- Вам не следует курить. Курение повышает риск ампутации в 2.5 раза.
- При сухости кожи ног смазывайте их (но не межпальцевые промежутки) жирным (содержащим персиковое, облепиховое и подобные масла) кремом или маслом "Johnson’s Baby Oil"
На первый взгляд может показаться, что эти правила слишком надуманы. Однако, в своей работе врачу часто приходится видеть повреждения ног, возникшие "там, где их абсолютно никто не ждет". При диабете это возможно. Например:
- Одна наша пациентка получила тяжелые ожоги при ходьбе босиком по горячему асфальту
- Очень часты ожоги грелками или горячей водой при мытье ног
- Неправильно подстригая ногти, часто повреждают кожу пальцев, не ощущая боли. Это может привести к развитию "больших повреждений" — язв, нагноения, гангрены.
- Одна из пациенток ходила по дому босиком и случайно наступила на лежащую на полу кнопку, не почувствовав боли. Это привело к развитию сильного воспаления.
Приходится осознавать, что все эти ситуации можно было бы предотвратить. Нужно лишь выполнять все 12 приведенных выше правил .
Если осложнения уже возникли: как лечить?
Приводим наиболее эффективные методы лечения при "малых проблемах"
- Поддержание уровня сахара в крови в допустимых пределах. Обычно "допустимыми пределами" считается от 5 до 10 ммоль/л в течение дня (а не только утром). Без нормализации уровня сахара лечение поражений ног никогда не будет эффективным.
- Соблюдение правил ухода за ногами. Это позволит предотвратить развитие более серьезных осложнений.
- Гимнастика для ног, массаж или самомассаж. При ежедневном выполнении в течение 10-15 минут уменьшаются болевые ощущения, восстанавливается чувствительность.
- При грибковых заболеваниях ногтей и кожи, поражении нервных окончаний и сосудов используются специальные лекарства. Для их применения необходимо посоветоваться с врачом.
При появлении "больших проблем" — немедленно обращайтесь к врачам (в нашей клинике эту проблему вам помогут решить в отделении рентгенхирургических методов диагностик и и лечения и Центре эндокринологии )
Читайте также:

