От лишайной оспы какие витамины
Обновлено: 02.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ветряная оспа: причины появления, симптомы, диагностика и способы лечения.
Определение
Ветряная оспа (ветрянка) - острое инфекционное заболевание, характеризующееся доброкачественным течением, умеренной лихорадкой, появлением на коже и слизистых оболочках мелких пузырьков с прозрачным содержимым. Возбудителем заболевания является вирус герпеса 3-го типа Varicella Zoster (семейство вирусов Herpesviridae). Из-за высокой контагиозности (заразности) заболевания и восприимчивости человеческого организма к вирусу (90-95%) большинство людей успевают переболеть ветряной оспой до 10 лет (80-85% случаев). У взрослых заболевание протекает значительно тяжелее, чем у детей.
Varicella Zoster является причиной развития двух заболеваний - ветряной оспы при первом контакте человека с вирусом и опоясывающего лишая при реактивации (повторной активации) вируса в организме. Больной опоясывающим лишаем может стать источником заражения в очень редких случаях и при очень близком и длительном контакте.
Инфекция распространяется воздушно-капельным или контактным путем через различные предметы (детские игрушки). Вспышки ветряной оспы отмечаются в период с января по май.
После заболевания у человека формируется стойкий, пожизненный иммунитет. Повторные случаи заболевания ветряной оспой встречаются исключительно редко.
Классификация заболевания
По типу:
- Типичная.
- Атипичная:
- рудиментарная;
- пустулезная;
- буллезная;
- геморрагическая;
- гангренозная;
- генерализованная (висцеральная).
- легкая (температура тела не превышает 38°С, симптомы интоксикации практически отсутствуют, высыпания необильные);
- среднетяжелая (температура повышается до 39°С, симптомы интоксикации умеренные, высыпания обильные, в том числе на слизистых оболочках);
- тяжелая (температурой тела повышается 39,5-40°С, высыпания очень обильные, крупные, застывшие в одной стадии развития).
- гладкое;
- негладкое (с наслоением вторичной инфекции и/или обострением хронических заболеваний).
- общая инфекционная интоксикация (СОИИ);
- везикулёзная экзантема;
- везикулёзная энантема (афты);
- лимфаденопатия (ЛАП);
- лихорадка постоянного типа.
- рудиментарная (отсутствует синдром общей инфекционной интоксикации, из сыпи — розеолы);
- пустулёзная (присоединение вторичной — бактериальной флоры, нагноение и выраженное усиление интоксикации, частое образование рубчиков);
- буллёзная (выраженные проявления интоксикации, образование пузырей с жидкостью до 3 см);
- геморрагическая (геморрагическое пропитывание содержимого пузырьков, нейротоксикоз);
- гангренозная (образование язв, нейротоксикоз, развитие сепсиса);
- генерализованная (врожденная у детей, прогноз неблагоприятен);
- абортивная (быстрое обратное развитие сыпи).
- легкая (умеренный СОИИ, повышение температуры тела до 38°С, необильные высыпания);
- средняя (выраженный СОИИ, повышение температуры тела до 39°С, обильные высыпания);
- тяжелая (резко выраженный СОИИ, повышение температуры тела свыше 39°С, гиперинтенсивные высыпания, сопровождающиеся образованием язв, геморрагиями). [1][2][3]
- стенозирующий ларинготрахеит;
- неврологические осложнения — менингит, энцефалит, миелит;
- кератит;
- геморрагический нефрит.
- абсцессы;
- флегмоны;
- отит;
- пневмония;
- сепсис.
- клинический анализ крови с лейкоцитарной формулой (лейкопения и нормоцитоз, лимфо- и моноцитоз, при наслоении бактериальных осложнений — нейрофильный лейкоцитоз со сдвигом влево, т. е. изменения, свойственные большинству вирусных инфекций);
- общий анализ мочи (изменения редки, указывают на степень интоксикации);
- биохимические анализы крови (иногда повышение АЛТ как проявление герпетического гепатита, креатинина при поражениях почек);
- серологические реакции (возможна ретроспективная диагностика методами РСК, РА, ИФА классов IgM и G наиболее широко применяемый метод, позволяет провести дифференциальную диагностику между острой инфекцией и более старым инфекционным процессом, что наиболее важно при беременности. Достаточно информативен метод ПЦР).
- точечная обработка высыпаний растворами антисептиков (несмотря на многообразие и более высокую эффективность современных средств предпочтение следует отдавать всем известной «зелёнке», которая помимо антисептического и подсушивающего эффекта позволяет достоверно оценить наличие или отсутствие новых подсыпаний и период заразности);
- жаропонижающие при температуре у взрослых свыше 39,5℃, у детей свыше 38,5℃ (парацетамол, ибупрофен);
- противовирусные и антибактериальные глазные капли при конъюнктивите;
- противоаллергические препараты при аллергическом компоненте ветрянки;
- средства противовоспалительного и противомикробного действия местного действия в виде спреев и таблеток, растворов (при афтозном стоматите);
- антибиотики широкого спектра действия (при нагноении элементов сыпи — присоединении вторичной бактериальной флоры и развитии осложнений).
- с момента появления последнего свежего элемента сыпи прошло не менее пяти дней;
- нормализация температуры тела;
- отсутствие изменений лабораторных показателей (при тяжёлом течении);
- отсутствие осложнений.
- ведущую роль в профилактике распространения ветряной оспы играет изоляционное разобщение больных и здоровых (детей до 7 лет, не болевших, разобщают с 9 по 21 день с момента контакта с больным);
- мытьё рук и лица с мылом после общения с больными;
- прогулки на свежем воздухе;
- здоровое питание, поливитамины;
- частое проветривание помещения.
- небеременным женщинам детородного возраста;
- медицинским работникам;
- людям с ослабленным иммунитетом и родственникам, проживающим с ними;
- учителям и воспитателям;
- персоналу домов престарелых и людям, проживающих в них;
- международным путешественникам [6] .
- люди, переболевшие ветряной оспой;
- новорождённые с защитными антителами, которые передались им от матери;
- вакцинированные пациенты.
- пациентам с лейкемией, иммунодефицитом или другими тяжёлыми заболеваниями;
- беременным женщинам, не имеющим антител к вирусу;
- новорождённым, чьи матери были инфицированы ветряной оспой за пять дней до родов или через два дня после них;
- новорождённые младше 28 недель, контактировавшие с возбудителем не через мать, даже если у неё есть специфический иммунитет [7] .
- Запись опубликована: 10.08.2020
- Reading time: 4 минут чтения
- головную боль;
- слабость;
- усталость.
- Ацикловир (Зовиракс, Гевиран) следует вводить перорально или внутривенно 5 х 800 мг в течение 7-10 дней.
- Валацикловир 3 х 1000 мг перорально в течение 7 дней.
- Фамцикловир 3 х 500 мг перорально в течение 7 дней.
- невралгия, гипералгезия кожи – могут сохраняться до 8 месяцев после заживления инфекции;
- временный паралич периферических нервов – птоз, парез конечностей, асимметрия углов рта;
- офтальмологический опоясывающий лишай может развиться в серьезные осложнения, приводящие к тяжелым нарушениям зрения (кератит, склерит, увеит, неврит зрительного нерва);
- нарушение равновесия, слуха, потеря вкуса, светобоязнь.
- Запись опубликована: 10.12.2019
- Reading time: 1 минут чтения
- Западноафриканский (считается более легким, коэффициент смертности 3,6% от заболевших);
- Центральноафриканский («конголезский»), считается более тяжелым, летальность 10,6%.
К концу инкубационного периода (на 11–21-й день, чаще на 13–17-й день) появляются недомогание, снижение аппетита, раздражительность, у детей - плаксивость. Отмечаются единичные высыпания, температура тела незначительно повышается. Элементы сыпи проходят закономерную эволюцию: розовое/красное пятно (розеола) – папула (узелок) – везикула (пузырек) – корочка.
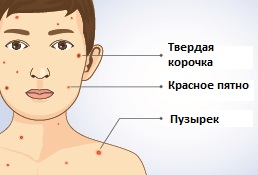
Пятна диаметром 2–4 мм в течение нескольких часов превращаются в папулы и везикулы, наполненные прозрачным содержимым. В течение нескольких дней идет «подсыпание» новых элементов. Элементы сыпи возникают у больных ветряной оспой как бы отдельными толчками с интервалом 24-48 ч. Новые элементы появляются между старыми, и их общее число увеличивается.
Обычно высыпания фиксируют сначала на туловище, затем на лице, волосистой части головы и минимально на стопах и кистях. В это же время может появляться сыпь на слизистых оболочках полости рта, половых органов, на конъюнктиве и роговице. У одного и того же больного одновременно присутствуют и пятна, и папулы, и везикулы, и корочки. Сыпь при ветряной оспе обычно сопровождается зудом. От появления первых элементов до образования корочек на месте лопнувших везикул проходит 2–3 дня. Корочки отпадают через 5-10 дней без следа, но при их «срывании» этот срок удлиняется еще на 1–2 недели, а на их месте могут сформироваться рубцы.

Проявления общей интоксикации в период высыпаний выражены слабо. Иногда кратковременные повышения температуры тела совпадают с появлением новых высыпаний. Температура держится от 3 до 6 дней, лимфатические узлы имеют тенденцию к увеличению. К характерным симптомам ветрянки нередко добавляется неспецифическое ее проявление - кашель. При легком течении болезни его провоцируют высыпания во рту, на слизистой оболочке глотки и трахеи. С их исчезновением в дыхательных путях проходит и кашель. При тяжелом течении заболевания может наблюдаться пневмония, кашель становится влажным, в отдельных случаях отмечается выделение гнойной мокроты с кровью.
Если заболевание характеризуется высыпаниями с единичными, недоразвитыми, едва заметными пузырьками при нормальной температуре тела, и общее состояние пациента не страдает, говорят о рудиментарной форме ветряной оспы.
Везикулы могут быть наполнены гнойным содержимым (пустулезная форма) или геморрагическим (геморрагическая форма). При буллезной форме ветряной оспы одновременно с типичными везикулами на коже образуются крупные дряблые пузыри диаметром 2-3 см с мутноватым содержимым. После спадания пузыря остается мокнущая поверхность. Гангренозная форма характеризуется тем, что в окружении геморрагических пузырьков появляется воспалительная реакция, затем образуются некрозы, покрытые кровянистым струпом, после отпадения которых обнажаются глубокие язвы с грязным дном и подрытыми краями. Язвы увеличиваются в размерах, сливаются между собой.
Если болезнь проявляется высокой температурой, тяжелой интоксикацией и поражением внутренних органов (печени, легких, почек и др.), говорят о висцеральной форме ветряной оспы.
Во время беременности в связи с физиологическим снижением иммунитета возрастает вероятность инфицирования ранее не болевших ветряной оспой женщин (5-6%) или активации латентной инфекции в виде появления опоясывающего герпеса. При этом опасность для беременной представляет не сама инфекция, а ее осложнения. Вероятность влияния инфекции на плод зависит от срока беременности и тяжести течения заболевания. Опасно инфицирование беременной накануне родов, когда достаточный титр защитных специфических антител не успевает через плаценту передаться плоду. В отличие от ветряной оспы при заболевании опоясывающим герпесом осложнений со стороны плода не наблюдается, так как у матери имеются специфические защитные антитела.
Диагностика заболевания
Ветряная оспа диагностируется на основании выявления типичной клинической картины. При нетипичных случаях и с целью дифференциации от других заболеваний (везикулезного риккетсиоза, стрептодермии, генерализованной формы герпетической инфекции и др.) используют лабораторные методы исследования – серологические тесты определения специфических антител классов IgG и IgM (антитела к вирусу Varicella Zoster появляются в течение 4–5 суток от начала сыпи при ветряной оспе).
Синонимы: Анализ крови на антитела к вирусу ветрянки; Ветряная оспа; Вирус герпеса человека 3-го типа; ВГВ-3 типа; Вирус varicellae-zoster; Опоясывающий герпес. Chickenpox; Human herpesvirus 3 IgG; Varicellazoster virus IgG; Herpeszoster IgG. Краткое описание исследования Ант.
Что такое ветряная оспа (ветрянка)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Ветряная оспа (Chickenpox) — острое инфекционное заболевание, вызываемое вирусом ветряной оспы, поражающим кожные покровы и нервную систему.
Симптомы ветрянки: умеренно выраженная общая интоксикация и везикулёзная экзантема. При длительной персистенцией вируса в виде латентной инфекции, при активизации которой (чаще после 60 лет) протекает в форме опоясывающего лишая. Течение доброкачественное при отсутствии осложнений.
Этиология
Возбудитель принадлежит к семейству Herpesviridae (от греч. herpes — ползучая), роду Varicellavirus. Вирус герпеса 3 типа — Varicella zoster. ДНК-содержащий, покрыт липидной оболочкой. Антигенная структура вируса устойчива, и не было выявлено измененных вариантов возбудителя. Крайне неустойчив во внешней среде, солнечная радиация, свежий воздух при проветривании, дезинфицирующие средства убивают вирус почти мгновенно. [1] [3] [5]
Эпидемиология
Антропоноз. Источник инфекции — больной человек (ветряной оспой и опоясывающим лишаём) независимо от степени тяжести и клинических проявлений. Больной заражает неболевших восприимчивых людей (восприимчивость 100%) с последних 48 часов инкубационного периода и до 5 суток с момента появления последнего свежего элемента сыпи.
Пути заражения
Механизм передачи воздушно-капельный (пути — аэрозольный, контактно-бытовой). Заболевание очень контагиозно, но для реализации заражения необходим тесный контакт больного и восприимчивого организма.
До 50% заболеваний приходится на возраст 5-9 лет, к 15 годам остается неиммунной прослойка не более 10% населения. Заболеваемость повышается в холодное время года.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы ветряной оспы
Сколько длится ветряная оспа (ветрянка)
Инкубационный период длится от 10 до 21 дня. В типичных случаях (у детей и подростков) заболевание начинается остро. В среднем ветряной оспой болеют 7-10 дней.
Симптомы ветряной оспы у взрослых и детей
Ветрянка у взрослых из-за утраты лабильности иммунной системы проявляется подострым и постепенным началом (т. е. основной синдром появляется на 2-3 и более поздние дни от начала заболевания). Дети, как правило, заболевание переносят легче.
Симптомы ветрянки у детей и взрослых:
В типичных случаях разгару заболевания предшествует продромальный период длительностью до одних суток, маловыраженный, сопровождающийся небольшой слабостью, субфебриллитетом, редко мелкопятнистой rash-сыпью.
Очень характерна динамика высыпаний: вначале появляется округлое красноватое пятно размерами 5-10 мм, далее в центре образуется папула, далее — везикула (пузырёк) с прозрачным содержимым до 10 мм (однокамерная и спадающаяся при проколе). Далее при присоединении вторичной флоры возможно её нагноение, после — подсыхание и образование корочек, отпадение которых происходит через 6-8 дней, обычно без последующих дефектов. В редких случаях (выраженное нагноение, расчесывание) могут образовываться рубчики.
Одновременно с высыпаниями на кожных покровах на слизистой оболочке рта образуются нежные везикулы, которые, быстро вскрываясь, образуют афты (эрозии) и могут вызывать чувство дискомфорта, жжения во рту.
Ветряная оспа у новорождённых
Грудные дети ветряной оспой болеют редко, так как большинство из них защищены материнскими антителами. Если ребёнку от матери передались антитела против вируса, то болезнь может протекать стёрто в лёгкой форме. Если защитных материнских антител нет, то ветрянка протекает бурно: выражены симптомы интоксикации, возможны судороги, нарушается сознание, возникают осложнения со стороны внутренних органов и нервной системы.
Ветряная оспа у беременных
Виду широкого распространения заболевания преимущественно в детском и подростковом возрасте к моменту наступления беременности женщины оказываются в большинстве случаев иммунны к вирусу ветряной оспы (т. е. если ветрянка была перенесена до беременности, риска повторного заболевания и угрозы для ребёнка нет, соответственно, нет рисков при контакте беременной с больным ветряной оспой или опоясывающим лишаём). В редких случаях, когда беременная не имеет титра протективных антител и вступает в контакт с больным человеком, возможны различные исходы, зависящие от срока беременности. Значительную опасность представляет острое заболевание ветряной оспой для самой беременной (о чём зачастую забывает как сама женщина, так и врач, диагностировавший заболевание).
Патогенез ветряной оспы

Излюбленная локализация вируса ветряной оспы — это клетки эпителия кожи и слизистых оболочек — образование везикул. При генерализованных формах поражаются и внутренние органы, нервные ганглии (тройничный, лицевой нерв), где вирус сохраняется длительное время. При снижении иммунологической резистентности наступает «возврат» инфекции, вирус по чувствительным нервам поднимается к коже и вызывает специфические изменения (опоясывающий лишай). [1]
Классификация и стадии развития ветряной оспы
1. По клинической форме:
2. По степени тяжести:
Стадии заболевания
Осложнения ветряной оспы
Осложнения ветрянки у детей и взрослых
Ветряная оспа у детей и взрослых протекает схоже, но у взрослых осложнения развиваются чаще.
Специфические осложнения:
Неспецифические осложнения:
Осложнения ветрянки у беременных
По разным данным, развитие пневмонии у беременных при ветрянке достигает в среднем 22% от общего числа заболевших, а из них 42% случаев заканчивается летально. Вирус проникает через плацентарный барьер и может поражать ребёнка, выраженность проявлений зависит от сроков беременности. Так, при заражении в 1 триместре абортов не отмечается, но риск развития пороков развития достигает 5%, смертность от которых у новорожденных доходит до 34%. Во 2-3 триместрах тяжесть поражения возрастает, однако частота заражения ребёнка резко падает. Наибольший риск для ребёнка представляет заболевание матери за 5 дней до родов и 5 дней после них (риск врожденной инфекции до 20% и смертность до 30%), поэтому при развитии заболевания в предродовом периоде вариантом спасения может быть задержка родов на 5-7 дней (при возможности) и введение специфического иммуноглобулина. [1] [4] [5]
Что такое ветряночная пневмония
Ветряночная пневмония — это опасное осложнение, которое в основном возникает у беременных. Для заболевания характерно двустороннее воспаление лёгких, в тяжёлых случаях приводящее к их отёку и дыхательной недостаточности.
Диагностика ветряной оспы
При каких симптомах нужно обратиться к врачу
В каких случаях проводят анализ крови на ветряную оспу
В общей практике лабораторная диагностика ветряной оспы проводится редко. При необходимости в сомнительных или сложных случаях могут использоваться:
Специальная подготовка для сдачи анализов не требуется. Расшифровкой анализов занимается врач.
При риске или произошедшем развитии осложнений производятся соответствующие лабораторные и инструментальные исследования (люмбальная пункция, рентген придаточных пазух носа, органов грудной клетки, КТ, МРТ и др.). [2] [4]
Как отличить ветрянку от других заболеваний

Лечение ветряной оспы
Ввиду всеобщей заболеваемости и в большей степени наличия форм лёгкой и средней тяжести заболевания больные ветряной оспой проходят лечение дома, в случае тяжелого заболевания (с риском развития и развившимися осложнениями), лица, проживающие в организованных коллективах, беременные должны проходить терапию в условия инфекционного стационара (до нормализации процесса и появлении тенденций к выздоровлению).
Самолечение ветряной оспы недопустимо. При появлении первых признаков нужно обратиться к терапевту или педиатру. Далеьнейшим ведением пациента занимается инфекционист.
Больной должен быть изолирован от окружающих (неболевших) людей до 5 дня со времени появления последнего свежего элемента сыпи.
Режим дня
Желателен постельный режим, строгое соблюдение санитарных норм (чистое бельё, коротко остриженные ногти, интимная гигиена).
Питание
Пища должна быть разнообразная, механически и химически щадящая, богатая витаминами, показаны мясные нежирные бульоны, обильное питьё до 3 л/сут. (теплая кипяченая вода, чай, морсы).
Медикаментозная терапия
Лечение ветрянки включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (облегчающую состояние больного путем уменьшения беспокоящих симптомов) терапию.
Этиотропная терапия назначается лишь при заболеваниях тяжелой степени тяжести и риске развития осложнений. Отдельно стоит указать на желательность данного вида лечения ветрянки и у взрослых больных, т. к. именно у них есть повышенный риск развития осложнений.
В качестве патогенетической и симптоматической терапии могут быть использованы препараты следующих групп:
Особенности ухода и лечения детей с ветрянкой
Ветряную оспу у детей и взрослых лечат схоже. Жаропонижающие детям следует давать при температуре свыше 38,5℃ (взрослым от 39,5℃). При уходе за ребёнком с ветрянкой важно не допускать расчёсывания кожи и срывания корочек.
Признаки выздоровления
К критериям выписки пациента, переболевшего ветрянкой, относятся:
Ввиду нестойкости вируса в окружающей среде заключительную дезинфекцию в очаге заболевания не проводят (достаточно проветривания). [1] [2] [4]
Прогноз. Профилактика
Вакцинация. Стоит ли делать прививку от ветрянки взрослым
Вакцинация в раннем возрасте предотвращает в 99 % развитие заболевания у детей, при контакте в подавляющем большинстве случаев — в первые 72 часа, предотвращает развитие тяжёлых форм и патологий плода у беременных. Однако есть ряд ограничений, существенно препятствующих распространению вакцинации в нашей стране — высокая стоимость вакцины, отсутствие массового вакцинирования (по данным ВОЗ, для реализации коллективного иммунитета необходимо привить не менее 90% детского населения, иначе возрастает риск заболевания неболевших и непривитых лиц взрослого состава). [1] [5]
Можно ли второй раз заболеть ветрянкой
Иммунитет после болезни стойкий, повторные заболевания возможны у лиц с иммунодефицитом, врожденным дефицитом иммуноглобулина А. [1] [2] [5]
К заражению устойчивы:
Постконтактная профилактика
Предотвратить развитие инфекции или ослабить её течение поможет внутримышечное введение иммуноглобулина к вирусу ветряной оспы (VariZIG).
Профилактика после контакта с заболевшим показана:
Профилактика рубцов и шрамов
Как правило, изменения кожи при ветряной оспе полностью исчезают после выздоровления. Важно лишь не расчёсывать кожу, не срывать корочки и ограничить применение косметических средств.

Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет. Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн. Цели: максимально амбициозные.
Опоясывающий лишай – острое инфекционное заболевание, вызываемое тем же вирусом, который вызывает ветряную оспу. Его течение варьируется в зависимости от состояния организма больного человека. Проявляется чаще всего очень сильной болью и изменениями кожи. Лечение проходит дома, и только в исключительных, крайних случаях необходимо лечение в стационаре.
С чего начинается заражение, как протекает и как с бороться с заболеванием?
Что такое опоясывающий лишай?
Опоясывающий лишай и герпес – самые распространенные вирусные кожные заболевания, вызываемые вирусом герпеса группы вирусов гоминиса. Это ДНК-вирусы, которые размножаются в ядре клетки. Этот же вирус вызывает ветряную оспу. Предполагается, что опоясывающий лишай возникает у тех, кто ранее был инфицирован ветряной оспой.
Подобно вирусам HSV1 и HSV2, вирус ветряной оспы может быть латентным в ганглиях. Когда организм ослаблен, у человека снижается иммунитет, и опоясывающий лишай становится активным. Воспаляются нерв и иннервируемая им кожа, что и вызывает жгучую боль. Боль ощущается по всему пораженному нерву.
Опоясывающий лишай заразен?
Опоясывающим лишаем страдают люди старше 50 лет, а дети среди пациентов встречаются крайне редко. Больной в активный период заболевания заражается напрямую при контакте с поражениями кожи, а иногда и капельно (у контактирующих людей может развиться ветряная оспа).
Тяжелая форма опоясывающего герпеса у молодых людей может быть признаком общего заболевания – лимфоцитарной гиперплазии, ВИЧ-положительного статуса, иммуносупрессии.
В случае опоясывающего лишая, вирус может передаваться главным образом при контакте с жидкостью в пузырьках на коже пациента.
Симптомы опоясывающего лишая
Возникновению кожных поражений при опоясывающем герпесе могут предшествовать продромальные симптомы в виде болезненности в разных областях тела – головная боль, боль в ухе, горле, плече, позвоночнике, животе, в сердце. Боль может предшествовать появлению кожных повреждений, похожих на везикулы при ветряной оспе, примерно в течение 5 дней.

Герпес опоясывающий
Из-за воспаления сенсорного нерва и кожи, которую он иннервирует, возникающая при опоясывающем лишае боль острая, жгучая и очень сильная. Это первые симптомы, указывающие на опоясывающий лишай.
Через несколько дней в том месте, где ранее была сильная боль, появляется сыпь с волдырями. Пятна красные и зудящие. Поражения чаще всего располагаются односторонне вдоль нервов вокруг лица и туловища (наиболее частое расположение также при ветряной оспе).
Примерно через четыре дня появляются новые пузырьки, свидетельствующие о развитии опоясывающего лишая . Со временем они превращаются в прыщики. Они, в свою очередь, через некоторое время, как в случае ветряной оспы, превращаются в струпья, которые постепенно отпадают.

Развитие опоясывающего лишая
Возникновение кожных высыпаний может сопровождаться повышением температуры тела, увеличением окружающих лимфатических узлов. В случае опоясывающего лишая лица, поражения также возможны на слизистой оболочке рта и могут поражать глазное яблоко.
Виды опоясывающего лишая
По течению и клинической картине можно выделить опоясывающий лишай:
Диссеминированная форма может быть признаком нарушения работы иммунной системы, течения общих заболеваний, таких как лимфоцитарная гиперплазия, рак, иммуносупрессия различной этиологии – аутоиммунные заболевания, иммуносупрессивное лечение, ВИЧ-инфекция. Поэтому пациенты с тяжелым или диссеминированным опоясывающим герпесом должны пройти общее обследование для выяснения причины обострения инфекции.
Расчесывать пораженные области нельзя – это вызовет дополнительное бактериальное инфицирование. Для снятия зуда рекомендуется принимать прохладные ванны и антигистаминные препараты.
Дополнительные симптомы, связанные с заболеванием, включают:
Опоясывающий лишай или оспа?
Как уже упоминалось, и опоясывающий лишай, и ветряная оспа вызываются одним и тем же вирусом. Прежде всего, важно понимать, что эти два заболевания тесно связаны. Первичное заражение вирусом вызывает ветряную оспу . После лечения вирус не выводится из организма, а переходит в состояние покоя в ганглиях. При благоприятных обстоятельствах, когда организм ослаблен, он может активироваться, вызывая опоясывающий лишай.

Ветряная оспа
Как выглядит опоясывающий лишай?
На первый взгляд, опоясывающий лишай выглядит как кожное заболевание. Возникающие на теле везикулы очень напоминают пузырьки, образовавшиеся при ветрянке. Кожа пациента красная и раздраженная.
Обычно поражается одна половина тела, в основном туловище. В редких случаях опоясывающий лишай распространяется на руку, ногу или половину лица. В таких ситуациях, когда прыщики распространяются, они поражают конечность или лицо с той же стороны, что и туловище.
В некоторых, очень редких случаях опоясывающий лишай может пройти без изменений кожи. Тогда диагностировать патологию сложнее, потому что сыпь – самый однозначный признак.
Опоясывающий лишай – что делать, чтобы не заразиться?
Чтобы избежать заражения опоясывающим лишаем, в первую очередь следует избегать прямого контакта с больным ветряной оспой или опоясывающим лишаем. Поскольку вирус распространяется воздушно-капельным путем, достаточно чихать или кашлять, чтобы он проник в тело и начал действовать.
В случае людей, подверженных риску серьезных осложнений, также могут использоваться защитные маски, которые представляют собой своего рода барьер для вирусов. Детям и взрослым, которые до сих пор не болели ветрянкой, следует подумать о вакцинации от ветряной оспы .

Вакцинация от ветряной оспы
Лечение опоясывающего лишая
Лечение опоясывающего лишая должен назначать врач. Во время лечения рекомендуется оставаться дома и соблюдать правила гигиены, чтобы не допустить распространения болезни.
Врач обычно назначает обезболивающие и противовирусные препараты для облегчения симптомов и борьбы с причиной заболевания. Важно, чтобы лекарства давались как можно скорее после появления симптомов. Это значительно увеличивает их эффективность.
Вы не должны принимать какие-либо решения относительно лечения опоясывающего лишая самостоятельно. О любых тревожных симптомах следует сообщать и проконсультироваться с лечащим врачом. Следуя указаниям врача, пациент должен полностью выздороветь через две-три недели.
Врач назначает пероральные препараты : ацикловир, фамцикловир, валацикловир.
Внутривенное введение ацикловира более эффективно и должно применяться у пациентов с тяжелым течением опоясывающего лишая вокруг лица с поражением глазных яблок, у пациентов с ослабленным иммунитетом, у пациентов с диссеминированным опоясывающим герпесом.
При местном лечении используются подсушивающие препараты, предотвращающие бактериальные инфекции. Например, аэрозоль Неомицин. Нельзя использовать порошки, компрессы, мази с кортикостероидами.
Однако бывают случаи, когда боль не проходит, даже если сыпь зажила. Это состояние называется невралгией. Особенно это касается пожилых людей – боль может длиться несколько месяцев и даже лет. Заметив у себя такие симптомы, вы должны снова обратиться к врачу, который примет решение о необходимости дополнительной диагностики или лечения.
Применяемое противовирусное лечение не предотвращает развитие постгерпетической невралгии, но может снизить ее тяжесть. Общее лечение начинают в первые 3 дня от появления кожных симптомов или позже, если появляются новые везикулярные изменения.
Лечение постгерпетической невралгии большая проблема. Лекарств для предотвращения симптомов невралгии нет. Первоначально считалось, что введение средних доз кортикостероидов (40 мг) с ацикловиром снизит риск невралгии, но дальнейшие наблюдения не подтвердили это предположение. Лекарства и обезболивающие не уменьшают боль.
Были продемонстрированы благоприятные эффекты при приеме трициклических антидепрессантов (амитриптилин, дезипрамин) и использовании симпатических блокад.
Осложнения опоясывающего лишая
Как правило, опоясывающий лишай должен пройти бесследно. В исключительных случаях, например, могут остаться следы прыщиков в виде рубцов или изменения цвета кожи.
Если у пациента плохое общее состояние, может развиться ряд осложнений, таких как:
К наиболее серьезным осложнениям относят офтальмологические изменения, невралгию. Редким, поздним осложнением опоясывающего герпеса может быть гранулематозный васкулит ЦНС, менингит.
Осложнения опоясывающего герпеса можно предотвратить путем вакцинации против оспы (если пациент еще не заразился) и тщательного соблюдения медицинских показаний и рекомендаций, а в крайних случаях – путем лечения пациентов в стационаре под постоянным наблюдением медицинского персонала.
В заключение стоит сказать, что опоясывающий лишай – это инфекционное заболевание. И это особая угроза для взрослых, у которых значительно снижен иммунитет. Дети также подвержены этому заболеванию, но с помощью грамотного лечения они преодолевают болезнь без серьезных осложнений.
У взрослых заболевание длится около четырех недель. Быстрое начало лечения облегчает течение болезни и снижает риск развития осложнений. К рекомендациям врача нельзя относиться легкомысленно, так как осложнения могут быть гораздо серьезнее, чем сам опоясывающий лишай.

Студент медицинского факультета УЛГУ. Интересы: современные медицинские технологии, открытия в области медицины, перспективы развития медицины в России и за рубежом.
С тех пор заболевание признано официально побежденным, и детям перестали делать противооспенные прививки. Однако на место исчезнувшего возбудителя вполне может прийти новый, вызывающий схожую болезнь.
Оспа обезьян регистрируется в развитых странах
Весной 2003 года заражение оспой произошло в США. Пациенты заразились от луговой собачки – грызуна, которого держали в качестве домашнего животного.

Обезъяна больная
Передача обычно происходит при контакте с инфицированными животными, их выделениями и употреблении мяса обезьян. Болезнь распространяется грызунами, которые служат ее природным резервуаром.
Как проявляется болезнь: признаки обезьяньей оспы
Симптомы оспы обезьян схожи с человеческой. Инкубационный период составляет от 7 до 21 дня (обычно от 10-14 дней). Болезнь начинается с внезапного повышения температуры до 38,5-40,5°С. Возникает покраснение ротоглотки и увеличение лимфоузлов.
На теле пациента выступают пузырьки, наполненные жидкостью. Содержимое высыпаний заразно. Затем пузыри лопаются и заживают с образованием рубцов. Возможны смертельные случаи.

Симптомы лихорадки обезъян
Сыпь можно принять за ветряную оспу, опоясывающий лишай, скарлатину, корь, сифилис, чесотку, аллергию. Высыпания могут распространиться по всему телу, значительно ухудшив состояние больного. Смертность от оспы обезьян составляет до 10% случаев.
Лечение может быть только симптоматическим, улучшающим общее состояние, снижающим температуру и позволяющим избежать нагноения сыпи. Прививка от натуральной оспы создает устойчивость к оспе обезьян, однако большинство населения в настоящее время не вакцинировано. Поэтому связи с миграцией населения и сложной эпидемиологический обстановкой, возможно, придётся возобновить вакцинацию.
Пока планируются прививать медицинских работников, лиц, контактирующих с мигрантами, служащих транспортных и авиационных компаний, а также всех, кто отправляется в африканские страны, где регистрируется эта болезнь. Для этой цели уже создана новая вакцина. Ее протестировали в США на 400 добровольцах.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Обезьянья оспа: причины появления, симптомы, диагностика и способы лечения.
Определение
Оспа обезьян — редкое вирусное зоонозное заболевание, то есть передающееся человеку от животных. Вирус оспы обезьян является родственником натуральной («черной») оспы, относится к тому же к роду ортопоксвироусов (Orthopoxvirus), но отличается более легким течением болезни и сравнительно низкой смертностью. Вероятность тяжелого течения выше у детей, беременных женщин и людей с угнетенным иммунитетом.
Вирус обезьяньей оспы впервые обнаружили у лабораторных обезьян в Дании, где заболели макаки-крабоеды из Сингапура, содержавшиеся вместе с макаками-резусами, – отсюда появилось и название «оспа обезьян».
Первая вспышка за пределами Африки случилась в Соединенных Штатах в 2003 году. В страну привезли примерно 800 экзотических животных из Ганы, среди которых оказались хомячковые крысы, зараженные этим вирусом, от них заразились луговые собачки, которых в Техасе продавали как домашних питомцев.
Причины появления обезьяньей оспы
Оспа обезьян передается людям от мелких грызунов (белок, крыс, мышей) и приматов через укусы и прямой контакт с животным. Считается, что вирус-возбудитель обезьяньей оспы имеет умеренную трансмиссивность (способность к инфицированию) среди людей. Передача вируса от человека к человеку требует очень тесного контакта с уже заболевшим. В большинстве случаев заражение происходит воздушно-капельным путем, через биологические жидкости (сперму, слюну, кровь), а также контакт с зараженными материалами (постельным бельем, одеждой), если нарушена целостность кожного покрова. Высоким считается риск передачи во время полового акта, и низким – во всех остальных случаях.
По одной из версий, быстрое распространение оспы обезьян в последнее время может быть вызвано новым штаммом, приспособленным для передачи от человека к человеку. Другой причиной может быть ослабление иммунитета к натуральной оспе.
Считается, что резкое увеличение заболеваемости связано с прекращением всеобщей вакцинации против обычной оспы в 1980 году. Вспышку заболевания могло вызвать и возобновление туризма после карантина по COVID-19.
Существует еще одна версия: ведущий советник Всемирной организации здравоохранения назвал беспрецедентную вспышку обезьяньей оспы в развитых странах «случайным событием», которое, по-видимому, было вызвано сексуальной активностью на двух недавних массовых мероприятиях в Европе. Косвенно эту версию поддерживает тот факт, что большинство случаев в Европе зафиксировали у гомо- и бисексуальных молодых мужчин в возрасте от 21 до 40 лет. Среди них преобладают участники майского гей-парада Гран-Канария на Канарских островах, в котором приняли участие около 80 000 человек из разных стран Европы, и посетители знаменитой гей-сауны под Мадридом. Несколько случаев заражения оспой обезьян были выявлены в Бельгии после проведения ЛГБТ крупномасштабного фестиваля в Антверпене.
Таким образом, вариант глобальной эпидемии обезьяньей оспы, такой как COVID-19, пока маловероятен, считают эксперты Европейского центра профилактики и контроля заболеваний.
Во-первых, оспа обезьян не очень заразна: показатель R0 (число людей, которых может заразить один носитель) для нее составляет от единицы до двойки. Для сравнения, у омикрон-варианта коронавируса показатель R0 мог достигать 12.
Во-вторых, вирус плохо передается воздушно-капельным путем. Большинство случаев связано с половыми контактами и соприкосновением с биологическими жидкостями. В отличие от коронавируса, оспа обезьян не образует аэрозолей (мелких капель, которые создают воздушную взвесь и могут преодолевать большие расстояния). Кроме того, обезьянья оспа не является болезнью, которая передается во время бессимптомной фазы, что, кстати, делало COVID-19 таким грозным заболеванием.
В-третьих, даже при мутации вируса от него уже есть испытанная вакцина, которую можно при необходимости доработать. А новые варианты вируса обезьяньей оспы не могут появляться так быстро, как у COVID-19, в силу биологии самого вируса.
Однако следует иметь в виду, что вирус может в какой-то момент мутировать таким образом, что начнет эффективно передаваться от человека к человеку. Именно такая вероятность вызывает самые большие опасения.
Классификация заболевания
По данным ВОЗ, выделяются две основные ветки штаммов:
Инкубационный период оспы обезьян обычно составляет от 6 до 16 дней, редко может достигать 21 дня.
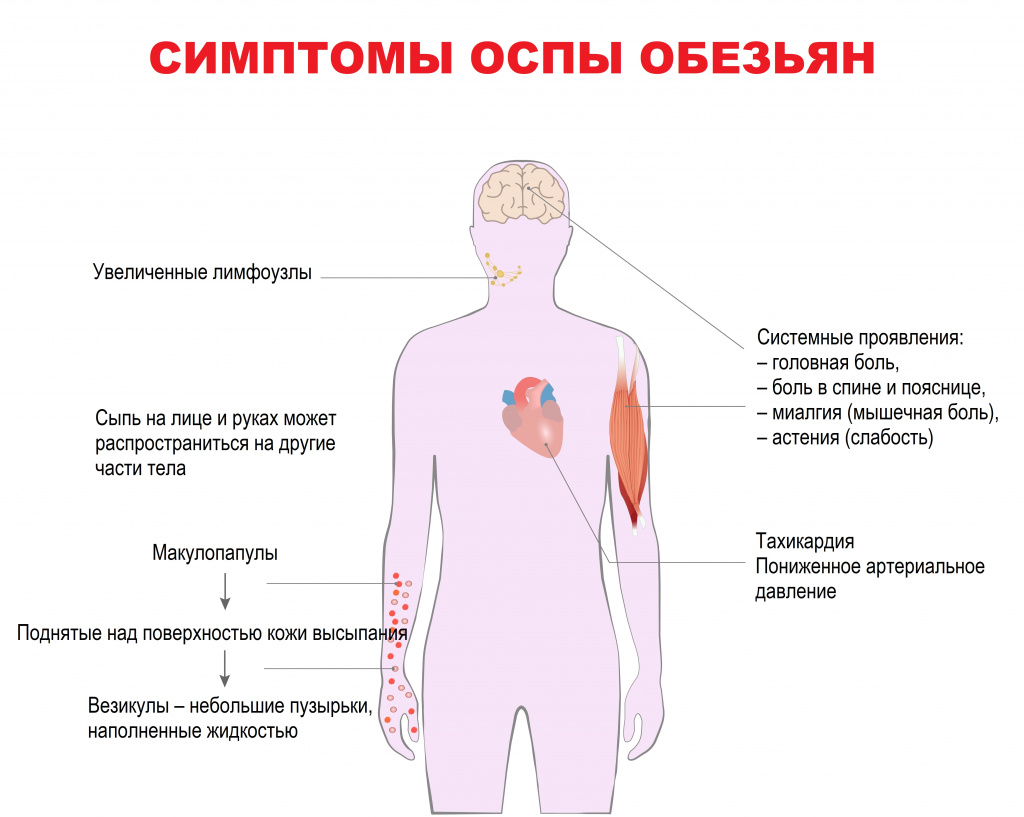
Период инвазии (0-5 дней), для которого характерны лихорадочное состояние с повышением температуры выше 38,5°C, сильная головная боль, боль в спине и пояснице, миалгия (мышечная боль) и сильная астения (слабость).
У некоторых пациентов развивается тяжелая лимфаденопатия (увеличение/воспаление лимфатических узлов), которая является отличительным признаком оспы обезьян.
Период высыпаний на коже (через 1-3 дня после возникновения лихорадки), которые вначале манифестируют на лице (в 95% случаев), а также на ладонях и ступнях (в 75% случаев), затем распространяются на другие части тела. Высыпания проходят несколько этапов развития – от макулопапул (поражений кожи с плоским основанием) до везикул (небольших наполненных жидкостью пузырьков) и пустул, которые примерно через 10 дней покрываются корочками. До полного исчезновения корочек может пройти три недели.
Больные часто сообщают о гриппоподобных симптомах с поражением органов дыхания. Сами высыпания часто описываются как очень болезненные независимо от того, где они локализуются.
Сыпь, связанную с обезьяньей оспой, можно спутать с проявлениями других заболеваний, встречающихся в клинической практике (например, вторичным сифилисом, герпесом, шанкроидом и ветряной оспой, опоясывающим лишаем).
Диагностика обезьяньей оспы
Клиническая дифференциация оспы обезьян от оспы и ветрянки (вызванной вирусом герпеса, а не поксвирусом), может быть затруднена. Диагноз оспы обезьян устанавливают с помощью бакпосева, метода полимеразной цепной реакции (ПЦР), иммуногистохимии или электронной микроскопии.
Для исключения ветряной оспы и опоясывающего лишая используют следующие лабораторные тесты:
-
анализ крови на выявление антител IgG;
Синонимы: Анализ крови на антитела к вирусу ветрянки; Ветряная оспа; Вирус герпеса человека 3-го типа; ВГВ-3 типа; Вирус varicellae-zoster; Опоясывающий герпес. Chickenpox; Human herpesvirus 3 IgG; Varicellazoster virus IgG; Herpeszoster IgG. Краткое описание исследования Ант.
Читайте также:

