От чего появляются фурункулы в паху у мужчин
Обновлено: 28.04.2024
Увеличились лимфоузлы в паху? Воспаление лимфоузлов в паху у мужчин и женщин
Ключевая роль лимфоузлов - задержание и препятствие проникновению в организм различного рода инфекций. Они являются иммунными органами и выполняют функцию защитного фильтра, не пропуская в организм микробы, а также борются с их возбудителями.
Группы паховых лимфоузлов у мужчин и женщин
Группы лимфоузлов как у мужчин, так и у женщин делятся на два вида: глубокие и поверхностные. Они имеют, как правило, округлую или овально-продолговатую форму, размеры - от миллиметра до двух сантиметров.
Количество глубоких паховых узлов колеблется в пределах от одного до семи. Расположены они рядом с веной и бедренной артерией. Поверхностные лимфоузлы дислоцируются на пластинке фасции бедра и бедренном треугольнике и достаточно легко прощупываются при пальпации. Их форма напоминает форму горошины, а количество составляет от 4 до 20. Они связаны и взаимодействуют с наружными половыми органами, с кожей промежности и брюшной стенкой в границах от нижней части пупка до промежности. Связаны с лимфососудами бедра и паховыми сосудами на поверхности.
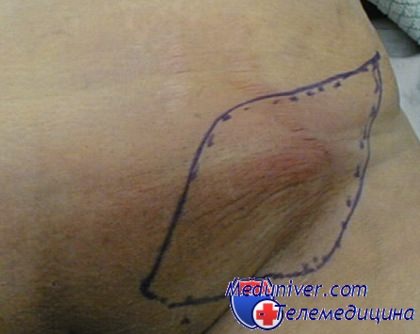
Невоспалительные причины увеличения лимфоузлов в паху
Причины воспаления лимфоузлов могут быть разными, но в любом случае их увеличение говорит о том, что они усиленно работают, пытаясь защитить и обезопасить организм. Лимфоузел может воспалиться даже от такой банальной причины, как кошачья царапина, поскольку на когтях животного может содержаться инфекция даже если само животное не больно. Еще некоторые невоспалительные причины - фурункулез и различные виды опухолей. В любом случае, если у вас воспалился лимфоузел, необходимо в срочном порядке обращаться к врачу. С увеличением лимфоузлов организм сигнализирует о внутренней проблеме, которую необходимо срочно выявлять.
Воспалительные причины увеличения лимфоузлов в паху у мужчин
Когда паховые лимфоузлы дают о себе знать, есть причины говорить о наличии таких заболеваний, как: ЗПП, возможное наличие стафилококка, а также других возбудителей. Воспаление паховых лимфоузлов у мужчин требует медицинского вмешательства, поскольку является опасным для организма. Содержимое воспаленного лимфоузла - это гной, который необходимо удалить из него, используя противомикробные препараты и антибиотики. Такую процедуру может провести только квалифицированный врач.
Воспалительные причины увеличения лимфоузлов в паху у женщин
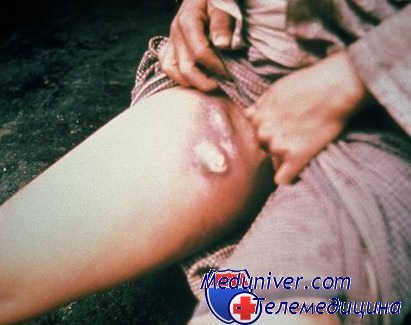
Причины, инициирующие воспаление паховых лимфоузлов у женщин могут быть аналогичными с мужскими. Поскольку лимфоузлы, расположенные в этой части организма, отвечают за фильтрацию тазобедренной и ножной части, можно говорить о том, что и очаг воспаления кроется где-то в этой зоне. Причины воспаления могут крыться в наличии грибковых заболеваний, инфекциях стоп, болезнях мочеполовой сферы, включая ЗПП, различных видах поражений репродуктивной системы, а также свидетельствовать о наличии опухолей, в том числе и злокачественных.
Проявления увеличения паховых лимфоузлов
Симптомы увеличения лимфоузлов могут быть различными, иметь скрытый и ярко выраженный характер. Заболевший человек может испытывать общее чувство слабости, потерю аппетита и общее недомогание. Также у пациентов может наблюдаться повышение температуры тела, похудение и изменение общих характеристик крови. При пальпации и визуальном осмотре заметны небольшие припухлости округлой формы красноватого цвета, больной может ощущать зуд или жжение, дискомфорт при движении.
Что делать при увеличении лимфоузлов в паху?
Ответ может только один - в срочном порядке обращаться к врачу. С помощью современных методик доктор диагностирует причины увеличения паховых лимфоузлов. Чем раньше диагностируется причина заболевания, тем легче ее лечить. Чтобы не усугублять процесс, не следует пытаться лечить воспаленные узлы самостоятельно, используя различные народные методы и рецепты. Только опытный доктор с применением проверенных препаратов может правильно и эффективно побороть данную проблему. Возможно, доктор назначит посещение процедур физиотерапии, которым нельзя пренебрегать.
Для помощи организму при воспалении лимфатических узлов нужно употреблять как можно больше жидкости, принимать настойку эхинацеи, которая улучшает иммунитет, и воспользоваться мочегонными препаратами.
Фурункулы – это болезненные, воспаленные, заполненные гноем полости в коже. Размер фурункула может быть от горошинки до грецкого ореха. Хотя фурункулы могут возникать на любом участке тела, чаще всего они возникают в тех областях, где есть волосяной покров и где происходит трение, например: шея, подмышки, пах, лицо, грудь, ягодицы и т.д.
Карбункулы – это особенно крупные фурункулы или несколько рядом расположенных фурункулов, которые обычно более глубокие и болезненные. При подозрении на карбункул обязательно проконсультируйтесь с врачом, т.к. воспаление может проникнуть в кровоток, и тогда вам могут понадобиться антибиотики.
Причины возникновения фурункула
Фурункулы возникают, когда бактерии проникают в волосяной фолликул. Кожная ткань вздувается и появляется красная, наполненная гноем, болезненная припухлость. Пока фурункул не вскроется и не опорожнится (содержащийся в нем гной не выйдет), фурункул будет болеть, и к нему будет неприятно прикасаться.
Cимптомы
Если у фурункула не формируется головка или не наблюдается улучшения в течение трех дней, или если фурункул очень болезненный, с большим количеством гноя, если возникающая боль мешает движению, или если фурункул возник в области лица, позвоночника или в ректальной зоне, если при этом повышается температура или видны красные полоски, расходящиеся от фурункула (лимфангит), а также при частом появлении (фурункулез) даже небольших фурункулов следует обязательно обратиться к врачу
Осложнения
- распространение фурункулов на другие части тела;
- септицемия (заражение крови).
Что можете сделать Вы
Мойте руки с антибактериальным мылом, прежде чем прикасаться к фурункулу и после контакта с фурункулом (неважно, с ранкой или гнойной головкой).
Мягко нанести на пораженную область антибактериальное средство 3-4 раза в день. Наложите теплый компресс на 15 минут 3-4 раза в день для облегчения боли и ускорения созревания гнойной головки. Затем следует закрыть фурункул толстым слоем марли и держать повязку сухой. Ни в коем случае не царапайте и не ковыряйте фурункул, не выдавливайте и не вскрывайте фурункул самостоятельно, т.к. это может разнести инфекцию. Если фурункул открылся сам, осторожно удалите гной, затем тщательно обработайте это место перекисью водорода. Потом наложите сухую повязку. Повторяйте процедуры каждый день до полного заживления. Примите обезболивающее, чтобы облегчить боль и уменьшить воспаление. Не используйте безрецептурные препараты (кремы, мази), содержащие антибиотики без консультации врача. Никогда не пытайтесь сами вскрыть фурункул без разрешения врача.
Тщательно мойте руки перед приготовлением пищи, т.к. бактерии из фурункула могут вызвать заражение пищи. Диабетикам при возникновении фурункула следует немедленно обратиться к врачу.
Что может сделать врач для лечения фурункула
Ваш врач может вскрыть фурункул, сделав небольшой надрез хирургическим лезвием, так, чтобы гной мог выйти, удалить гной и наложить сухую повязку. При необходимости выписать подходящие антибиотики (в т.ч. и мази). При частых фурункулах (фурункулез) назначить анализы (в т.ч. чтобы убедиться, что у вас нет сахарного диабета).
Профилактические меры
Принимайте ванну или душ хотя бы раз в день. Не царапайте зудящее место на коже, т.к. это может спровоцировать попадание инфекции в поврежденное место.
Наносите антисептический лосьон, чтобы не допустить попадания инфекции.
Р-р д/местн. и наружн. прим. масляный 20%: 5 мл, 10 мл, 15 мл, 20 мл, 30 мл или 50 мл фл., 15 мл, 20 мл или 25 мл фл.-капельн.
Воспаление лимфоузлов в паховой области называется паховый лимфаденит.
Этот процесс практически всегда сигнализирует об остром воспалении в районе наружных и внутренних половых органов.
Наличие клинических признаков такого воспаления (плотные болезненные узлы внизу живота в области паховых связок) требует углубленного обследования, установления причин лимфаденита и их лечения.
Он в большинстве случаев он является следствием патологического процесса в области наружных и внутренних половых органов.
Наличие клинических признаков такого воспаления (плотные болезненные узлы внизу живота в области паховых связок) требует углубленного обследования, установления причин лимфаденита и их лечения.
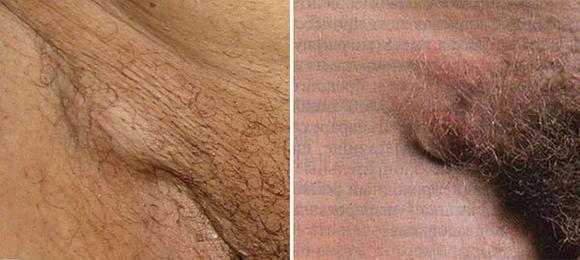
С целью выявления причин и последующего эффективного лечения, направленного на устранение воздействия основного этиологического фактора.
Основные причины воспаление паховых лимфоузлов
Лимфатические узлы представлены лимфоидной тканью, которая содержит клетки иммунной системы.
Они выполняют защитную функцию, собирая и очищая лимфу, которая по лимфатическим сосудам оттекает от определенных областей тела.
То есть эти важные органы лимфатической системы служат чем-то вроде фильтров, которые не дают патогенным агентам распространяться по органам и системам тела.
Воспаление паховых лимфоузлов развивается вследствие наличия чужеродных агентов (бактерии, вирусы, простейшие одноклеточные микроорганизмы, раковые клетки) или токсинов в лимфе, отток которой происходит из:
- органов малого таза, в первую очередь – из внутренних половых органов
- прямой кишки
- тканей области паха (наружные половые органы, кожа, подкожная клетчатка и соединительнотканная клетчатка)
Частой причиной воспалительного патологического процесса тканей и органов такой локализации является инфекция с половым путем передачи.
Очаг заражения может находиться на любом участке половых органов, в прямой кишке, в области паха, бедер.

Воспаление паховых лимфоузлов может быть вызвана несколькими группами возбудителей венерических инфекций:
- Специфические бактерии – хламидии, бледные трепонемы, микоплазмы, уреаплазмы.
- Вирус простого герпеса, вирус папилломы человека.
- Простейшие одноклеточные микроорганизмы – трихомонады.
- Грибки, в частности – дрожжевые, кандиды.
Особенностью этих болезнетворных микроорганизмов является их локализация в структурах урогенитального тракта.
Кроме таких микробов, воспаление в паху вызывается и неспецифической флорой – стрепто и стафилококками, кишечной и синегнойной палочками, клебсиеллой, протеем и другими.
В процессе их жизнедеятельности токсины, а также сами микроорганизмы, могут с током лимфы попадать в паховые лимфатические узлы, вызывая их воспаление.
Паховый лимфаденит может быть результатом инфекционного процесса, вызванного неспецифической бактериальной инфекцией (стафилококки, стрептококки, кишечная палочка).
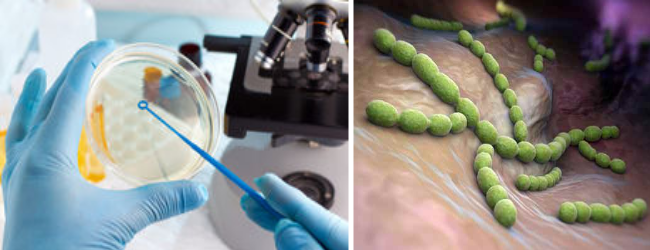
Которая не имеет строгой специфичности в отношении органов мочеполовой системы.
Иногда воспаление лимфатических узлов развивается вследствие онкологического процесса (формирование злокачественного новообразования) в органах урогенитального тракта.
Клинические проявления
Паховый лимфаденит, как правило, протекает остро. Процесс может быть одно и двусторонним.
При этом воспаление лимфоузлов сопровождается такими симптомами:
- Появление в районе паха под кожей увеличенных образований.
- Размер разный – от крупной фасолины до голубиного яйца.
- Болезненность при движениях бедрами, прощупывании лимфоузлов.
- Покраснение кожи над увеличенными лимфоузлами.
- Может меняться общее состояние – повышается температура, появляется слабость.
При тяжелом течении воспаление приводит к тому, что эти иммунные фильтры спаиваются между собой в крупные конгломераты.
Затем следует их абсцедирование и формирование полостей, заполненных гноем.
Иногда воспаление паховых лимфоузлов отмечается раньше, чем появляются признаки самой инфекции, такое характерно для сифилиса и герпеса.
Но чаще все происходит наоборот – в области паха, промежности или бедер возникает очаг инфекции, который затем приводит к развитию пахового лимфаденита.
Венерические инфекции
Это – наиболее частая причина появления описанных выше симптомов.
Паховые лимфоузлы воспаляются при таких венерологических заболеваниях:
- Первичный сифилис с локализацией на наружных половых органах.
- Генитальный герпес.
- Трихомонозный вульвит у женщин.
- Гонорея.
- Кандидозные поражения.
- Гарднереллезные баланопоститы у мужчин.
Неспецифические инфекции
Область паха далеко не стерильна.
Поэтому воспаление лимфоузлов в этом районе может вызываться «обычной» гноеродной флорой.
Паховый лимфаденит сопровождает:
- Гнойные инфекции кожи (стрептодермию и пиодермию) паха.
- Фурункулы лобка, промежности.
- Карбункулы.
- Вросшие волосы.
Нельзя забывать о неспецифических инфекциях половых органов.
Гноеродная флора у женщин приводит к воспалению желез преддверия влагалища (бартолиниту), у мужчин – вызывает инфекционные поражения крайней плоти, венечной борозды.
Для неспецифических инфекций практически всегда характерно, что симптомы воспаления паховых лимфоузлов появляются уже после или одновременно с развитием острого процесса – ранки, язвы, гнойника.
Неинфекционные процессы
Иногда в паху появляются увеличенные подкожные образования без видимой внешне причины, более того – часто отсутствуют болевые или воспалительные явления.
Такое бывает при патологических состояниях, которые не связаны с активным инфекционным процессом:
- Опухолевые процессы половых органов, прямой кишки и нижних конечностей.
- Имуннопролиферативные (онкологические) болезни кроветворной системы.
- Паховая грыжа.
- Тромбозы вен.
Каждая из этих патологий – очень серьезная и требует немедленной врачебной консультации.
Опухоли проявляют себя одно или двусторонним лимфаденитом, лимфаденопатией.
Воспаление паховых лимфоузлов на фоне болезней крови сопровождается подобными симптомами и в других областях – в подмышечной впадине, на шее.
Паховая грыжа отличается тем, что появляется одномоментно, может вправляться. Всегда является единичным образованием, хотя бывает и двухсторонней.
Спутать ее с воспалением лимфоузла можно при ущемлении – когда возникает резкая боль и отек.
В таких случаях нужна экстренная помощь.
Так же настороженно нужно относиться к тромбозам паховых вен.
При облитерации этих сосудов возникают симптомы, схожие с воспалением паховых лимфоузлов.
Одним из самых распространенных гнойничковых заболеваний кожи является фурункулез.
Фурункул – это гнойно-некротическое поражение волосяной луковицы и прилегающих к ней окружающих тканей с сальной железой.
Чаще всего фурункулы образуются на лице, руках, в паховой области.
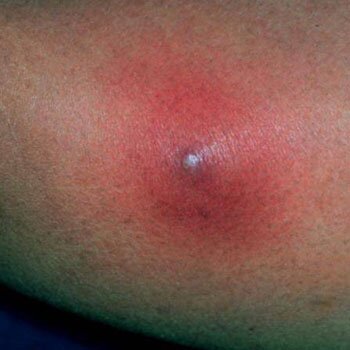
Фурункул в паху –
довольно неприятное явление, как в отношении здоровья, так и с позиции эстетики.
Фурункулы часто образуются в местах постоянного трения, с большим количеством потовых и сальных желез.
В несколько раз чаще они образуются у мужчин, нежели у женщин.
Кожа человека защищает его от окружающей среды. Пока кожный покров остается невредимым, все микроорганизмы, находящиеся на ней, не могут проникнуть в организм.

О причинах возникновения
и лечении фурункула в паху
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием дерматолога | 900.00 руб. |
Причиной появления фурункулов в паху,
как правило, является стафилококковая инфекция.
Но так как эта микрофлора для кожи человека является условно-патогенной, важную роль в патогенезе заболевания играет степень резистентности организма.
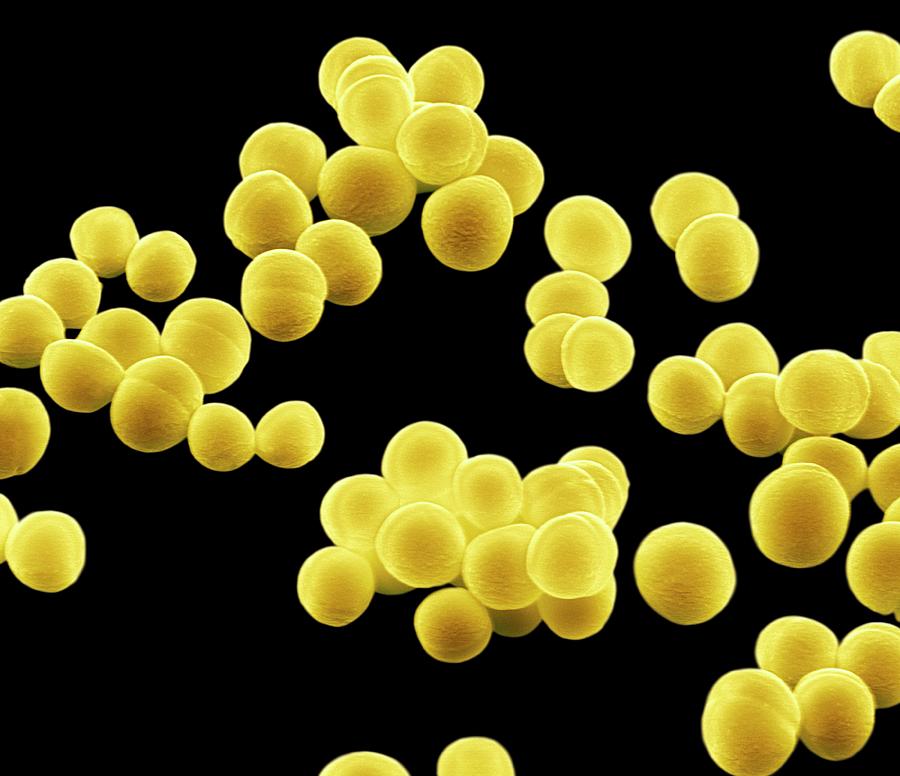
Патогенные свойства и способность вызывать инфекционно-воспалительный процесс стафилококки приобретают на фоне сочетания нескольких факторов:
- ослабленный иммунитет,
- неудовлетворительная личная гигиена,
- наличие микротравм кожных покровов (расчесы, ссадины, порезы).
- Очень частой причиной развития фурункула становится выдавливание каких-либо воспалительных элементов на коже с их последующим инфицированием.
Фурункул протекает, минуя 3 клинические стадии: инфильтрации, нагноения и некроза, заживления.
В первой стадии на коже появляется воспалительный инфильтрат в виде слегка болезненного уплотнения, кожа вокруг него отечна, гиперемирована.
Через 3-4 дня гнойник «созревает», становится очень болезненным.
Кожа вокруг него напряжена, а в центре образуется участок размягчения.

На этой стадии нарыв вскрывается и из его полости выделяется зеленовато-желтый или белый гной.
При этом из полости фурункула вместе с гноем выходит и гнойно-некротический стержень.
Стадия нагноения может сопровождаться повышением общей температуры тела на 1-2 градуса, ухудшением общего самочувствия, слабостью.
Через 3-4 дня после вскрытия фурункула ткани очищаются от гноя и некротических масс.
В ране происходят процессы эпителизации.
В результате чего образовавшийся тканевой дефект заполняется молодой грануляционной тканью.

По окончании заживления фурункула на его месте образуется рубец.
Диагностика фурункула осуществляется дерматологом с помощью физикального осмотра, дерматоскопии, культурального исследования отделяемого, анализа крови.
Лечение фурункула в паху
проводится комплексно с помощью консервативных и хирургического методов.
Приблизительная схема лечения включает в себя следующие мероприятия:
- I. На стадии созревания фурункула применяют сухое тепло, УВЧ-облучение, повязки с ихтиоловой мазью.
- II. Во второй стадии проводится местная хирургическая обработка гнойного очага (вскрытие, механическое и химическое очищение раны от гнойно-некротических масс).
- III. Для улучшения очищения раны от омертвевших тканей на фурункул накладывают повязки, пропитанные гипертоническим раствором натрия хлорида. С этой же целью проводят местное ферментолечение.
- IV. На стадии заживления используют мазевые повязки с ранозаживляющими и антимикробными мазями.
- V. Назначение антибиотиков при фурункулах в паху необходимо с целью системного подавления активности патогенной микрофлоры.
- VI. Иммунокоррекция. Она преследует цель повышения иммунной реактивности организма и его сопротивляемости инфекции.
- VII. Переливание крови, аутогемотерапия с целью мобилизации защитных сил организма.
В нашем платном КВД вы сможете получить консультацию опытного дерматовенеролога, пройти необходимую диагностику и курс эффективного лечения.
При возникновении фурункула в паху обращайтесь к автору этой статьи – дерматовенерологу в Москве с 15 летним опытом работы.
Карбункул (carbunculus) в медицине – это острое обширное гнойно-некротическое воспаление нескольких сопредельных волосяных мешочков или сальных желез с образованием общего инфильтрата и развитием некроза кожи и подкожной жировой клетчатки в результате тромбоза сосудов.
Карбункул, в отличие от фурункула, обычно сопровождается тяжелыми общими проявлениями инфекции и интоксикации организма.
Оставьте телефон –
и мы Вам перезвоним
Причины карбункула
Возникновению карбункула предшествует воспалительный процесс в мягких тканях, который обычно начинается с воспалительного заболевания волосяного фолликула – стафилококкового фолликулита, реже – со стрептококкового фолликулита.
Развития воспаления может привести к образованию фурункула, который представляет собой острое гнойно-некротическое воспаление волосяного фолликула. Когда формируется несколько таких фурункулов на одном участке тела, они могут сливаться между собой.
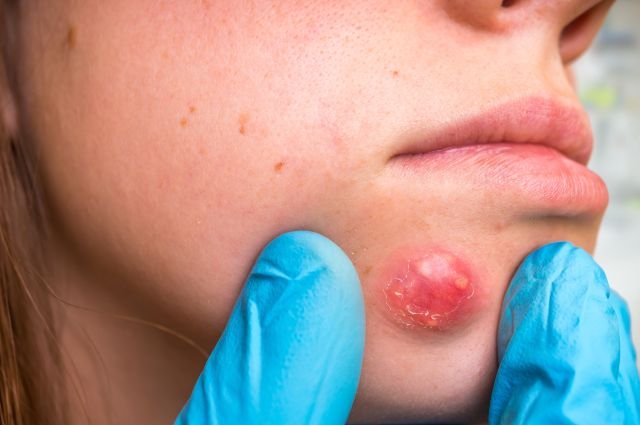
Продукт слияния нескольких фурункулов – это и есть карбункул. В области инфильтрата возникает резкая распирающая боль. Кожа над инфильтратом становится багровой, напряженной, отекшей. Из пустул выделяется большое количество серо-зеленого гноя.
Ткани некротизируются. Возникают четкие признаки общей интоксикации: тахикардия, тошнота, рвота, сильная головная боль, гипертермия до 39-40 °С, лейкоцитоз, сдвиг формулы крови влево, отсутствие аппетита, бессонница. Если карбункул локализуется на лице, явления интоксикации выражены намного сильнее, вплоть до обморока.
После отслоения некротизированных тканей и удаления гноя выраженность признаков интоксикации значительно слабеет.
Факторы риска формирования карбункула:
наличие в организме хронического очага инфекции;
сахарный диабет и другие нарушения метаболических процессов;
недавно перенесенные операции или тяжелые заболевания;
загрязнение кожи, низкая санитарная культура;
длительное трение кожи одеждой;
В основном карбункул поражает подростков и молодых людей. Мужчины болеют чаще, чем женщины.
Симптомы карбункула
Клиническими признаками карбункула являются:
нагноение и образование раны;
гиперемированность кожи вокруг очага;
резкая болезненность всей зоны поражения.
Возникновение и развитие карбункула обычно сопровождается такими симптомами:
повышенной температурой, которая нередко достигает 40 градусов;
Особенно сильно данные признаки проявляются, когда карбункул возникает на лице или шее.
Выделяют 3 стадии карбункула:
В этот период под кожей образуются узлы, которые будут представлены воспаленными волосяными луковицами. Инфильтрат содержит жировую ткань, гной, лимфу и лимфоциты. Узелки возвышаются над поверхностью кожи.
Так как питание дермы нарушается, она приобретает синюшный окрас. Через несколько дней (от 9 до 12) инфильтрат достигает внушительных размеров. В диаметре он может составлять около 10 см. Кожа отечная, натянутая, горячая на ощупь. Боль будет тем интенсивнее, чем больше отек.
На стадии нагноения карбункул достигает зрелости. На нем формируются пузырьки, которые наполнены гноем. Они вскрываются, поэтому поверхность карбункула напоминает сито. Через эти небольшие отверстия просачивается гной, смешанный с кровью и отмершим эпителием.
Стадия нагноения длится около 14-21 дня. В этот период общее самочувствие больного ухудшается
В этот период гной из карбункула сочиться перестает. На участке воспаления формируются язвы, которые будут иметь стержни. Они сливаются друг с другом, образуя один крупный дефект. Поражение тканей – весьма интенсивное и часто захватывает мышцы. Пораженный участок имеет черный цвет.
Затягивается рана медленно, постепенно заполняясь грануляциями. На ее месте остается рубец. Стадия некроза продолжается около 21 дня.
Методы диагностики карбункула
Карбункул диагностируется на основе клинических симптомов.
Проводится дифференциальная диагностика с такими патологиями:
разрыв эпидермальной кисты;
гидраденит (если карбункул локализован в промежности или подмышечной впадине);
хронический язвенный герпес.
При микроскопии мазка обнаруживаются стафилококки. Идентифицировать возбудителя и оценить чувствительность к антибиотикам позволяет бактериальный посев.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения карбункула
Карбункулы небольших размеров, которые протекают без заметной интоксикации и ухудшения общего состояния пациента, лечатся амбулаторно.
В тех случаях, когда
у пациента наблюдается сильная интоксикация,
карбункул имеет большие размеры и локализуется на лице,
больной страдает некомпенсированным сахарным диабетом или другими тяжелыми заболеваниями,
лечение проводится в стационаре.
Если лечение карбункула было начато еще на стадии его созревания, то применяются консервативные методы, что в большинстве случаев приводит к регрессу заболевания, то есть рассасыванию инфильтрата.
Больному показаны для приема внутрь антибактериальные препараты с широким спектром действия.
Одновременно антибиотиками обкалывают сам карбункул. Чтобы уменьшить болезненные ощущения применяют анальгетические средства (Новокаин, Лидокаин).
Поверхность карбункула обрабатывается этиловым спиртом или другими спиртосодержащими антисептиками. Накладывается асептическая повязка. Также применяют синтомициновую или стрептомициновую эмульсии.
Если карбункул переходит в некротическую стадию, то это является показанием для хирургического вмешательства, которое выполняется на фоне применения антибиотикотерапии.
Операция заключается в рассечении карбункула и удалении из него некротизированных тканей.
Затем в рану вводится тампон с гипертоническим раствором хлорида натрия и протеолитическими ферментами.
Для очищения послеоперационной раны и окончательного отторжения некротизированных тканей повязку ежедневно меняют.
На этапе созревания, а также в послеоперационном периоде назначают УВЧ-терапию и локальное УФО.
Для стимуляции защитных сил организма также может проводиться внутривенное лазерное и ультрафиолетовое облучение крови.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Читайте также:

