От чего может идти вибрация по коже
Обновлено: 26.04.2024
Тремор рук – это дрожательный гиперкинез, проявляющийся стереотипно повторяющимися сокращениями мышц кисти. Может иметь первичный характер или возникать под влиянием широкого круга причин, в частности, обменно-метаболического или токсического повреждения, очаговых и диффузных заболеваний нервной системы. Тремор выявляют при неврологическом осмотре, его происхождение помогают определить лабораторные анализы, нейровизуализационные и нейрофизиологические методы. Основу лечебной стратегии составляет консервативная медикаментозная терапия, рефрактерные случаи требуют хирургического вмешательства.
Причины тремора рук
Эссенциальный тремор
Наряду с тремором верхних конечностей у некоторых пациентов отмечается дрожание голоса, головы, реже – других участков тела. Проявления усиливаются при волнении, физическом и умственном напряжении, но уменьшаются после приема алкоголя. Со временем интенсивность дрожания может снижаться, а амплитуда увеличиваться. Иногда в клинической картине присутствуют мягкие неврологические симптомы: неустойчивость при ходьбе, феномен «зубчатого колеса», когнитивные расстройства.
Болезнь Паркинсона
Классический тремор при болезни Паркинсона возникает в покое, при полном расслаблении мышц, имеет частоту от 3 до 6 Гц. Чаще всего вовлекаются кисти, иногда – нижние конечности, подбородок, губы. Дрожание обусловлено дегенеративными изменениями в экстрапирамидной системе. Тремор рук асимметричный, по типу «счета монет» или «катания пилюль», исчезает с началом движения. За много лет до появления других симптомов может возникнуть постуральное дрожание.
Кроме тремора рук типичными признаками болезни Паркинсона считаются замедленность движений (брадикинезия, гипомимия), мышечная ригидность. Характерна сгибательная поза больного, шаркающая походка и застывание при ходьбе. Немоторные симптомы представлены вегетативными, психическими, чувствительными и иными расстройствами. Пациенты страдают от когнитивных нарушений, депрессии, апатии. Среди частых проявлений присутствует нарушение глотания, приводящее к аспирации пищи.
Эндокринно-обменные расстройства
В генезе дрожательного гиперкинеза большое значение имеет гиперчувствительность центральных адренергических рецепторов, что влечет за собой нарушение контроля над периферическими механизмами регуляции мышечного напряжения. Усиление симпатической стимуляции с развитием тремора наблюдается на фоне тиреотоксикоза, гипогликемии. Такой же механизм включается при заболеваниях надпочечников – феохромоцитоме, болезни Аддисона.
Причиной поражения нервной системы при гиперпаратиреозе становится отложение кальция в базальных ганглиях. Там же накапливается медь у детей с болезнью Галлервордена-Шпатца и Вильсона-Коновалова, что провоцирует нейродегенерацию. В этих случаях возникают различные виды тремора, включая «хлопающий» (астериксис), которые сочетаются с мышечной ригидностью, неустойчивостью при ходьбе, дизартрией. Прогрессируют психические нарушения, деменция. Для болезни Вильсона характерна печеночная недостаточность.
Очаговая патология ЦНС
Тремор рук наблюдается при очаговом поражении мозжечка или ствола мозга. Он представляет собой низкочастотное (3-5 Гц) крупноразмашистое дрожание проксимальных отделов конечностей, возникающее в начале движения и усиливающееся по мере приближения к цели. Интенционный терминальный тремор может дополняться различными видами постурального. Такие изменения провоцируются следующими патологиями ЦНС:
- Сосудистыми нарушениями: ишемическим и геморрагическим инсультом, дисциркуляторной энцефалопатией.
- Объемными образованиями:субдуральной гематомой, опухолями, кавернозными ангиомами.
- Инфекциями: абсцессами, нейросифилисом, эпидемическим энцефалитом.
- Черепно-мозговыми травмами.
Тремор возникает сразу после ОНМК или спустя некоторое время (недели, месяцы). При поражении среднего мозга он сопровождается атаксией и другими гиперкинезами, при вовлечении пирамидного пути – гемипарезом. Очаг в лобной доле может привести к развитию изолированного писчего тремора с вращательными движениями кисти, а геморрагии или опухоли теменно-затылочной области – кинетического дрожания.

Наследственная патология
Тремором проявляются некоторые наследственные заболевания нервной системы. Двустороннее дрожание рук в покое характерно для синдрома сенситивной атаксии, невропатии, дизартрии и офтальмоплегии (SANDO). Симптоматика дополняется нестабильностью походки, глазодвигательными нарушениями, деменцией. У лиц, страдающих синдромом ломкой X-хромосомы (FXTAS), отмечается интенционный тремор рук, мозжечковая атаксия, полинейропатия.
Для амиотрофии Кеннеди, имеющей X-сцепленное рецессивное наследование, типичен тремор, судороги при физической нагрузке, мелкие фасцикуляции в проксимальных отделах конечностей. Постепенно снижается сила мышц, они уменьшаются в объеме. Среди неврологических симптомов присутствуют бульбарные нарушения (дизартрия, дисфагия), картина дополняется эндокринными расстройствами – гинекомастией, тестикулярной атрофией.
Полинейропатии
Периферический механизм формирования тремора задействуется при полинейропатиях. Задержка передачи чувствительных импульсов от проприорецепторов сначала приводит к избыточному сокращению мышц-антагонистов, а затем сопровождается осцилляторными колебаниями в обоих направлениях. Нейропатический тремор рук обычно является постурально-кинетическим и возникает при широком спектре патологических состояний:
- Метаболических:сахарном диабете, уремии, диспротеинемии.
- Токсических: отравлениях (мышьяком, свинцом), алкоголизме.
- Демиелинизирующих:болезни Шарко-Мари-Тута, хронической воспалительной демиелинизирующей полирадикулоневропатии.
- Наследственной моторно-сенсорной полинейропатии.
- Паранеопластическом синдроме.
Интоксикации
Токсические вещества способствуют активации не только периферических механизмов тремора – вредное воздействие реализуется через поражение нейрональных структур экстрапирамидной системы. В основе патологического процесса лежит нарушение генерации и проведения импульса, расстройство энергетического и пластического обмена. Нейротоксичностью обладают следующие соединения:
- Тяжелые металлы: ртуть, свинец, мышьяк.
- Газообразные вещества: угарный газ, сероуглерод.
- Растительные алкалоиды: гармин, эрготамин, кодеин.
Другой механизм развития тремора наблюдается при абстинентном синдроме, вызванном прекращением приема алкоголя, синдроме отмены других психоактивных веществ (опиоидов, транквилизаторов). Дрожание появляется из-за стимуляции симпатической нервной системы, сочетается с вегетативно-соматическими и психическими нарушениями. Многие из этих симптомов схожи с постинтоксикационным состоянием.
Побочные эффекты препаратов
Широко известен медикаментозный тремор рук, вызванный приемом лекарств. Некоторые препараты способны вызывать дозозависимое усиление физиологического дрожания, исчезающее после их отмены. Нейрохимические механизмы тремора связаны с воздействием на центральные холинергическую и моноаминергическую или периферическую адренергическую системы. Побочный эффект в виде дрожания имеют следующие медикаменты:
- Адрено- и симпатомиметики: эпинефрин, изопреналин, сальбутамол.
- Антиаритмические: мексилетин, амиодарон, новокаинамид.
- Антидепрессанты: трициклические (амитриптилин), ингибиторы МАО (моклобемид, селегилин).
- Метилксантины: кофеин, эуфиллин, теофиллин.
- Антигистаминные: дифенгидрамин, хлоропирамин, пиперазин.
- Противосудорожные: фенитоин, соли лития, вальпроаты.
- Антагонисты кальция: нифедипин, флунаризин, циннаризин.
Частой патологией является нейролептический паркинсонизм, возникающий при лечении антипсихотическими препаратами из-за блокады дофаминовых рецепторов в нигростриарных структурах. Схожим образом действуют метоклопрамид, центральные симпатолитики (резерпин), ингибиторы обратного захвата серотонина (флуоксетин). При лекарственном паркинсонизме отмечается постурально-кинетический тремор рук, который относительно быстро нарастает, купируется после отмены препаратов.
Диагностика
Выявить причину тремора рук удается по результатам комплексного обследования. На первичном этапе врач-невролог соотносит клиническую симптоматику с диагностическими критериями и выносит предварительное заключение, но в определении источника нарушений без дополнительных исследований обойтись практически невозможно. При дрожательном гиперкинезе рекомендуются следующие процедуры:
- Лабораторные тесты. Для исключения эндокринных заболеваний исследуют спектр гормонов (тиреоидных, кортикостероидов, инсулина). В биохимическом анализе крови оценивают почечные пробы (мочевину, креатинин), острофазовые показатели, концентрацию церулоплазмина. Токсикологическая экспертиза помогает выявить вредные вещества, при нейроинфекциях проводят серологическую диагностику, анализ ликвора.
- Томографию. Признаки очагового или диффузного поражения ЦНС являются показанием для выполнения КТ или МРТ мозга. Методами нейровизуализации диагностируют опухоли, гематомы, инсульты. При наследственных заболеваниях определяют атрофию мозжечка, демиелинизацию белого вещества. ПЭТ-КТ указывает на локализацию функциональных нарушений. Сосудистое поражение подтверждают МР-ангиографией.
- Треморографию. Для оценки активности мышц-антагонистов применяют треморографию с акселерометрическим или электромиографическим методами регистрации. По данным ЭМГ определяют частоту и паттерн сокращений, влияние когнитивной нагрузки, предполагают наличие центрального осциллятора. Блок нервно-мышечного проведения говорит о наличии нейропатии.
Некоторые авторы предлагают для диагностики ранних стадий болезни Паркинсона исследовать частотно-временные свойства сигналов ЭЭГ. При эндокринной патологии назначают УЗИ щитовидной железы и надпочечников, увидеть смещение срединных структур при объемных процессах можно с помощью эхоэнцефалографии. Врачу приходится дифференцировать между собой различные заболевания, сопровождающиеся тремором, и отличать его от других гиперкинезов.
Лечение
Консервативная терапия
Тактика лечения тремора рук определяется его причиной. Усиленное физиологическое дрожание купируется устранением провоцирующего фактора, но патологические варианты требуют активной терапии. Медикаментозная коррекция имеет преимущественно симптоматический или патогенетический характер. Чем лечить тремор рук в конкретном случае, определяет врач. Исходя из клинической ситуации, используют медикаменты нескольких групп:
- Бета-блокаторы. Препаратами первой линии для лечения эссенциального и других разновидностей тремора являются неселективные бета-блокаторы (пропранолол, соталол). Их применяют под контролем ЧСС с постепенным повышением дозы. При бронхоспастическом синдроме назначают препараты селективного действия (атенолол, надолол).
- Противопаркинсонические. В лечении паркинсонического тремора рук используют весь спектр специфических медикаментов. Если симптомы плохо реагируют на действие леводопы, схему терапии дополняют агонистами дофаминовых рецепторов (прамипексолом, пирибедилом), препаратами амантадина. В резистентных случаях иногда помогает клозапин.
- Противоэпилептические. Активность центральных осцилляторов может быть уменьшена противосудорожными средствами. При треморе рук чаще всего назначают примидон, габапентин, топирамат. Возможной эффективностью при корковых и мозжечковых видах дрожания обладают клоназепам, карбамазепин.
Для устранения отдельных видов тремора необходима нормализация эндокринно-обменных процессов, ликвидация инфекционных факторов. При отравлениях проводят интенсивную детоксикационную терапию инфузионными растворами, сорбентами, антидотами. Физические способы коррекции включают применение ортезов, ограничивающих движения кистью, лечебной гимнастики, массажа. На ранних стадиях минимизировать дискомфорт позволяют авторучки и столовые приборы с толстыми рукоятками.

Хирургическое лечение
Пациентам с выраженным тремором, плохо поддающимся фармакотерапии, предлагают провести хирургическое вмешательство. Стереотаксические операции показаны при очаговой патологии ЦНС, представлены криоталамотомией и другими вариантами деструкции таламических ядер. Подавить дрожание помогает глубокая электростимуляция базальных ганглиев. Устранить непосредственную причину тремора можно удалением объемных образований, ликвидацией последствий черепно-мозговых травм.
2. Тремор: патогенез, особенности клинической картины и лечение/ Иванова Е.О., Иванова-Смоленская И.А., Иллариошкин С.Н.// Неврологический журнал - 2013. - №5.
3. Современные подходы к диагностике и лечению эссенциального тремора/ Васечкин С.В., Левин О.С.// Журнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски – 2018 = Т.118, №6.
4. Болезнь Паркинсона и паркинсонические синдромы (лекция)/ Евтушенко С.К., Головченко Ю.И., Труфанов Е.А.// Международный неврологический журнал - 2014 - № 4.
Что такое синдром беспокойных ног? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Вячеславовича, кардиолога со стажем в 18 лет.
Над статьей доктора Александрова Павла Вячеславовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Синдром беспокойных ног — это неврологическое расстройство, при котором возникающие неприятные ощущения в ногах (реже — в руках) вызывают непреодолимую потребность двигать конечностями. Жжение, покалывание и мурашки возникают во время покоя, особенно в лежачем положении, в вечернее и ночное время. При движении эти симптомы уменьшаются или полностью пропадают.
Данное расстройство также носит название "синдром Уиллиса — Экбома" или "синдром Витмака — Экбома" в честь авторов, изучавших его. Впервые основные признаки синдрома в медицинской практике в 1672 году описал выдающийся английский врач, анатом, невролог и физиолог Томас Уиллис. В 1861 году немецкий клиницист Теодор Витмак также описал симптоматику синдрома, дав ему название "Anxietas tibiarum" — "беспокойство ног" [4] .
Окончательно термин "синдром беспокойных ног" в середине XX века ввёл шведский невролог Карл Аксель Экбом. Доктор заметил, что у многих пациентов с этим расстройством были родственники, которых беспокоили такие же неприятные ощущения в ногах и руках в состоянии покоя. Это позволило ему первым предположить, что в генезе заболевания есть наследственные факторы.
По данным исследований, распространённость синдрома составляет 2,5-15 % [5] . Чаще он встречается у пациентов среднего и пожилого возраста, хотя он может возникнуть у людей в любом возрасте. Женщин он беспокоит чаще, чем мужчин [6] .
Примерно в половине случаев синдром беспокойных ног является первичным, т. е. самостоятельным наследственно детерминированным заболеванием, в развитии которого участвует несколько генов. Во второй половине случаев синдром вторичен, т. е. возникает как проявление другого особого состояния или болезни:
- дефицита витаминов группы B, а также магния, тиамина и железа (например при анемии );
- тяжёлой почечной недостаточности;
- поражения артерий и вен ног ( хронической венозной недостаточности и др.);
- сахарного диабета;
- амилоидозе;
- полиневропатии; ; ; ; ;
- поражения спинного мозга вследствие травм;
- заболеваний щитовидной железы ( гипотиреоза , тиреотоксикоза и др.); ;
- беременности [5] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синдрома беспокойных ног
Расстройство проявляется целым рядом симптомов. Больные испытывают неприятные ощущения в ногах, такие как жжение, покалывание, онемение, "выкручивание". Они могут жаловаться на распирание или ощущение давления, "мурашки" или иное мучительное беспокойство. Ряд больных говорят о постоянном дискомфорте в ногах по типу боли ноющего характера, неприятной больше своей тягостностью, чем болезненностью.
Неприятные ощущения возникают в голенях, зачастую распространяясь выше: в бёдра, а иногда даже в туловище, промежность и руки. Симптомы, как правило, бывают симметричными, хотя встречались случаи ассиметричных или односторонних ощущений.
Обычно синдром даёт о себе знать вечером и ночью, когда человек отдыхает лёжа или сидя. Возникающие неприятные ощущения уменьшаются при движении, поэтому больные с целью снижения симптоматики производят разнообразные действия: ворочаются в постели, встают и ходят по комнате, сгибают и разгибают ноги, делают себе массаж, потирают конечности, приседают и т. д. При прекращении движений симптомы постепенно возвращаются.
Появление признаков синдрома беспокойных ног, как правило, носит циркадный характер, т. е. зависит от времени суток. Наибольшей выраженности они достигают с полуночи до 2-4 часов утра [3] . В случае тяжёлой формы данного расстройства симптомы могут проявляться круглосуточно [8] . Поэтому у больных также имеются нарушения сна , в частности инсомния ( бессонница ). Она характеризуется трудным засыпанием, тревогой и меньшим количеством часов сна, что является причиной дневной сонливости и утомляемости в течение дня. Бессонница значительно снижает работоспособность, способствует развитию депрессии и тревожного расстройства [6] .
У подавляющего большинства пациентов с синдромом беспокойных ног периодически наблюдаются непроизвольные ритмичные кратковременные подёргивания ногами [6] . Как правило, они возникают в первой и второй фазе медленного сна, поэтому сами больные и их близкие могут не замечать таких движений. Обычно этот симптом выявляется во время полисомнографии — специального исследования, которое проводится в лабораториях, изучающих сон.
Патогенез синдрома беспокойных ног
По данным исследований, у пациентов с синдромом беспокойных ног снижен запас железа в головном мозге и в спинномозговой жидкости [7] [8] . Нехватка этого элемента приводит к недостатку дофамина и миелина, а также снижению синтеза энергии в нейронах. Среди специалистов, изучающих данную проблему, превалирует мнение, что в основе этих изменений при синдроме беспокойных ног лежит нарушение передачи дофамина в центральной нервной системе. Однако к настоящему времени нет единого объяснения тем процессам, которые приводят к развитию первичного синдрома беспокойных ног.
Чёткая зависимость симптомов расстройства от суточного цикла объясняется тем, что именно на вечернее время у пациентов приходятся наиболее низкие показатели дофамина и его метаболитов в цереброспинальной жидкости и межклеточном пространстве [8] [12] . Кроме того, чёткий циркадный ритм проявлений синдрома может отражать вовлечённость гипоталамуса. Этот отдел промежуточного мозга является эндокринным центром, который регулирует суточные циклы различных физиологических процессов в организме.
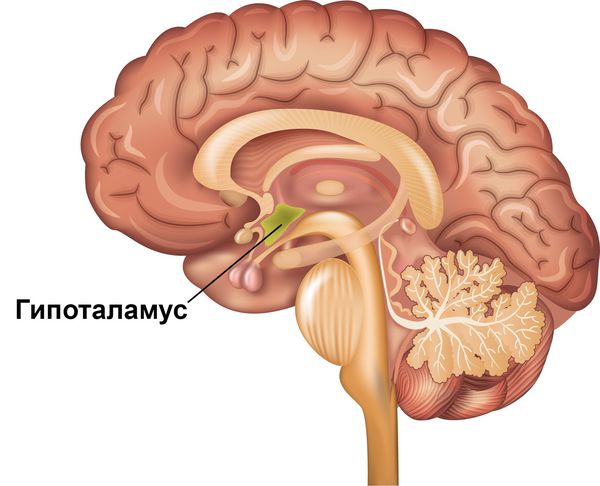
Наиболее значимым подтверждением теории о недостаточности дофаминергических систем как причине первичного синдрома беспокойных ног является высокая эффективность дофамина и его агонистов при лечении расстройства.
Классификация и стадии развития синдрома беспокойных ног
В зависимости от клинической картины расстройства выделяют три степени тяжести синдрома:
- лёгкая степень — неприятные ощущения в ногах беспокоят эпизодически, существенных нарушений сна не наблюдается, качество жизни пациента практически не страдает;
- умеренная степень — неприятные ощущения в ногах беспокоят меньше двух раз в неделю, сон и качество жизни вследствие этого умеренно нарушены;
- тяжёлая степень — неприятные ощущения в ногах беспокоят два раза в неделю и чаще, сон и качество жизни резко нарушены.
По своей длительности синдром может быть острым, подострым и хроническим. При острой форме расстройства симптомы беспокоят пациента не более двух недель, при подострой — не более трёх месяцев, при хронической — дольше трёх месяцев [13] . Однако в целом течение заболевания хроническое. Периоды ремиссии синдрома могут длиться как несколько дней, так и несколько лет [14] .
Первичный синдром, который возникает независимо от других состояний и заболеваний, обычно развивается в 30-40 лет, имеет длительные периоды стабильного течения без нарастания симптоматики. В случае возникновения расстройства в более позднем пожилом и старческом возрасте течение заболевания может быть более тяжёлым и устойчивым к лечению.
Осложнения синдрома беспокойных ног
В качестве осложнений синдрома можно рассматривать инсомнию (бессонницу) и вызванные ею изменения: беспокойство, стресс и другие нарушение психики и поведения. Из-за того что пациенту приходится постоянно просыпаться по ночам, в течение дня он становится сонным, раздражительным, эмоционально неустойчивым. В связи с нехваткой энергии он быстро утомляется, снижается его физическая и умственная работоспособность, возникают проблемы с концентрацией внимания. Всё это ухудшает качество жизни и сказывается на здоровье больного. В частности женщины с диагностированным синдромом беспокойных ног имеют повышенный риск развития клинической депрессии [9] . Как правило, после исчезновения признаков синдрома депрессия регрессирует [14] .
Диагностика синдрома беспокойных ног
Диагностика синдрома, как правило, не вызывает затруднений. Она проводится на основании жалоб пациента. При первичном осмотре какие-либо нарушения обычно не выявляются.
При постановке диагноза врачи ориентируются на диагностические критерии , разработанные Международной группой по исследованию синдрома беспокойных ног (IRLSSG) [10] . Согласно этим критериям, обновлённым в 2012 году, у пациента с данным синдромом должны присутствовать все пять признаков заболевания:
- Вынужденное движение ногами, как правило, сопровождается или вызывается дискомфортом и неприятными ощущениями в ногах.
- Неприятные ощущения в ногах и связанное с ними желание двигать конечностями возникают или усиливаются в период отдыха или неактивности в положении лежа или сидя.
- Потребность двигать ногами и неприятные ощущения полностью или частично устраняются движениями, такими как ходьба или потягивание (по меньшей мере, на время движения).
- Неприятные ощущения в ногах и п озывы к движению появляются или ухудшаются в вечернее или ночное время, но не в течение всего дня.
- Перечисленные выше симптомы не являются проявлением другого медицинского или поведенческого состояния.
Учитывая последний критерий, в ходе диагностического поиска важно отличить синдром беспокойных ног от других патологий:
- периферической полинейропатии;
- сосудистых заболеваний ( варикозной болезни вен, атеросклероза артерий нижних конечностей, эндартериита, тромбоза глубоких вен );
- отёков нижних конечностей;
- миалгии (мышечной боли);
- артрита и других заболеваний суставов;
- тревожного расстройства;
- позиционного дискомфорта;
- заболеваний щитовидной железы;
- крампи — внезапных болезненных непроизвольных сокращений мышц ног продолжительностью от нескольких секунд до нескольких минут;
- акатизии — патологической "неусидчивости" из-за дискомфортных ощущений, не связанных с положением тела или временем суток (часто является результатом приёма нейролептиков).
Для постановки диагноза также необходимо исследовать запасы железа в организме, оценить функцию почек, щитовидной железы, углеводный обмен. Для этих целей выполняется общий анализ крови. Также можно определить уровни ферритина, трансферрина, общей железосвязывающей способности сыворотки, фолиевой кислоты, витамина В 12 , глюкозы, гликированного гемоглобина, креатинина, мочевины, мочевой кислоты, альбумина, тиреотропного гормона и свободного тироксина [3] .
В некоторых случаях врач может назначить полисомнографию — исследование сна с использованием специализированных датчиков и программ. С его помощью получают расширенную картину показателей сна пациента, данные о его двигательной активности, в том числе и о количестве периодических движений конечностей.
В случае подозрения на первичное поражение мышц или периферических нервов требуется проведение электромиографии (ЭМГ) и электронейромиографии (ЭНМГ).
IRLSSG также разработала специальный опросник, облегчающий лечащим врачам постановку клинического диагноза. Он состоит из десяти вопросов, при ответе на которые пациент должен выбрать один из предложенных вариантов.
Сумма баллов, полученных во время анкетирования, не только указывает на наличие или отсутствие синдрома беспокойных ног, но и определяет его степень тяжести:
- 0 баллов — синдром отсутствует;
- 1-10 баллов — синдром в лёгкой степени;
- 11-20 баллов — синдром в умеренной степени;
- 21-30 баллов — синдром в тяжёлой степени;
- 31-40 баллов — синдром в очень тяжёлой степени.
Лечение синдрома беспокойных ног
При выборе метода лечения пациентов с синдромом беспокойных ног нужно учитывать его причину возникновения (первичный или вторичный характер).
Проявления вторичного синдрома могут быть устранены только после излечения основного заболевания, которое привело к развитию расстройства, или восполнения выявленного дефицита. Например, при анемии должны использоваться препараты железа.
При лечении лёгких форм первичного синдрома может проводиться немедикаментозная терапия. Она включает умеренную физическую активность (с упором на ноги и расслабление), вечерние прогулки, массаж, растирание, грелки, тёплую ванну для ног. Пациентам рекомендуется избегать веществ, провоцирующих появление симптомов: никотин, кофеин и другие диуретики, а также алкоголь.

Медикаментозное лечение синдрома показано при тяжёлом течении расстройства, нарушении сна и неэффективности других методов лечения. Оно предполагает приём неэрготаминовых агонистов дофаминовых рецепторов. Они восполняют нехватку дофамина в центральной нервной системе.
Эффективными средствами при всех формах синдрома являются прамипексол и леводопа/бенсеразид . Они используются в качестве препаратов первой линии [8] . Лечение начинают с минимальных доз. С течением времени малые дозы прамипексола становятся недостаточно эффективными для купирования симптомов. В таких случаях возможно увеличение дозировок до достижения эффекта или временная смена лекарственного средства.
Если применение препаратов первой линии невозможно, рассматривают назначение препаратов второй линии: клоназепама , габапентина или прегабалина . В тяжёлых случаях возможно использование опиоидных анальгетиков и антиконвульсантов [14] .
Терапия проводится длительно (несколько лет). Иногда лечение требуется только во время ухудшения клинической картины. В некоторых случаях для поддержания периода ремиссии препараты применяются пожизненно [14] .
При лечении синдрома беспокойных ног во время беременности рекомендуется придерживаться методов немедикаментозной терапии, также возможен приём фолиевой кислоты и препаратов железа (при его дефиците). Медикаментозное лечение возможно только при тяжёлом течении болезни. В таких случаях назначают клоназепам или леводопу [14] .
Прогноз. Профилактика
Синдром беспокойных ног — это длительно текущее хроническое заболевание, однако с правильно подобранным лечением оно поддаётся контролю. Прогноз для жизни благоприятный. При этом неприятные ощущения в ногах могут рецидивировать, что требует повторных длительных курсов лечения.
С возрастом проявления синдрома могут постепенно ухудшаться, особенно при наличии сопутствующих заболеваний. Поэтому при данной патологии важна ранняя диагностика и лечение [15] .
Если симптомы расстройства слабы, не вызывают значительного дневного дискомфорта или не влияют на способность человека засыпать, то это состояние не нуждается в лечении.
Меры профилактики первичного синдрома не разработаны в силу его генетической природы. Профилактика вторичного синдрома заключается в лечении заболеваний, которые могут привести к его развитию.
Дефицит железа и витаминов группы В может возникать при нарушении всасывания этих веществ в кишечнике, после операций на желудке, при соблюдении строгих диет. В таких ситуациях будет полезен профилактический приём витаминов и препаратов железа.
На сервисе СпросиВрача доступна бесплатная консультация терапевта онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте. Вопрос не срочный, экстренности нет.
Нет ли тремора рук? ( лёгкие подергивания при движениях или в покое)

Такое состояние очень часто наблюдается у эмоционально лабильных людей пожилого возраста. Связано может быть с нарушением передачи нервных импульсов , а также часто после стресса. Я рекомендую обратиться к неврологу очно , как только появится возможность. Также нужно сдать анализ на глюкозу крови, гликировангый гемоглобин, общий анализ крови, ТТГ , Т3, Т4, ЭКГ.
Сейчас можно принимать неуробекс по 1к 3 раза в день , фенибут по 1т 3 раза в день, успокаивающий сбор в течении месяца. Будьте здоровы.
Юлия, по поводу успокоительных. У мамы есть "Персен", но она его ни разу не пила. Можно ли также пробовать? Правда, у нее бывает брадикардия.


Анна, добрый вечер. Нет, болей нет, чувства онемения тоже. Что касается зябкости, то пару недель назад было такое дня два-три подряд (не могли согреться ноги всю ночь), потом прошло.

По описанию симптоматика полинейропатии, но ощущение зябкости в нижних конечностях позволяет заподозрить и сосудистую патологию. Срочности пока нет, обследуйтесь после карантина.
Вам необходимо сдать общий анализ крови, мочу, сахар крови, биохимию крови общую, липидный профиль(ХСТ, ЛПВП, ЛПНП, Триглицериды) посетить невролога и провести ЭНМГ.
Также рекомендую сделать узи сосудов нижних конечностей.
Пока можно начать приём комплексных витаминов группы В (Комболипен, Мильгамма) в таблетках внутрь курс 1 месяц либо в уколах, если есть возможность проведения в/м инъекций курс 10 дней.
Ноги можно продолжить мазать Троксевазином.
На сервисе СпросиВрача доступна бесплатная консультация терапевта онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно. Задайте свой вопрос и получите ответ сразу же!

Александра, за копьютером. Но в этом месяце в отпуске и нагрузки не было. В телефоне много текста набираю.

Нужно оценить уровни кальция крови, витамина Д и магния, дисбаланс этих веществ может давать такин симптомы. Снизьте нагрузку на руку, по делайте самомассаж, пропейте курс витаминов группы В. Если в анализам будут нарушения решать далее по сути вопросов.

Здравствуйте! Это происходит сдавление нерва. Похоже на туннельный синдром,необходимо очная консультация невролога для осмотра и уточнения диагноза, и лечение тоже назначит, исходя из данных осмотра

Здравствуйте! Дайте покой рукам-поменьше набирайте тексты.Попейте нейромультивит.Возможно, невролог назначит еще и физиотерапевтические процедуры.

Это не совсем туннельный синдром, так как при нем и боль есть. Но причина та же, идет сдавление нерва, вы всю ночь лежите практически в одном положении, поэтому к утру после пробуждения, в двигаетесь, нерв перестает сдавливать и потихоньку идет восстановление, вот м вибрация, покалывание и прочее. Согласна с комментариями, что можно пропить витамины тоже
На сервисе СпросиВрача доступна консультация эндокринолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!



На 95 - это значительное повышение - спазм сосудов
Ограничьте соль. Никакого кофеина!
Обильное питье чистой воды без газа 30 мл на кг веса в сутки стабильно но не менее 10 12 стак в день
Получается, что у меня все из-за спазмов сосудов? Я прикрепил результаты анализов еще, когда обследовал сосуды. Скажите, стоит ли мне сдавать еще какие-то анализы, чтобы выявить причину спазмов и подобрать лечение?

Коагулограмма
Оак
Суточ кортизол мочи и актг
Ткдг экдг
Гипохолестериновая- диета
Магнев6 по 2*3 РД полмесяца потом по 2*2РД месяц
По поводу магния, мне назначали Магнерот (500мг таблетки), но у меня почему-то после приема даже половины таблетки начинает давить в груди и появляется в груди чувство жжения, я из-за этого опасаюсь очень пить. Так происходит каждый раз после приема Магния. Поэтому я перестал пить. Когда принимаю таблтку Аспаркама, то такого нет..

Я еще делал МРТ головного мозга и МРТ сосудов Головы, там показало что все в норме. Нужно ли в этом случае делать дополнительно ТКДГ?


Елена, да, была какая-то кишечная инфекция, но мы ходили к инфекционисту-гастроэнтерологу, сдавали кал и делали УЗИ и МРТ брюшной полости, ничего обнаружено не было.




Здравствуйте. По поводу щитовидной железы гормональный статус в норме. Да и если идёт нарушение ее функции, то тахикардия, вегетативные симптомы"долбят" постоянно,не приступами
У Вас дислипидемия. Повышен плохой холестерин и триглицериды. Кроме того, по данным КТ увеличена печень- похоже на жировой гепатоз
Ваш рост,вес? Из-за тиреотоксикоза пациенты не боятся выйти из дома, это конечно,профиль хорошего психиатра
Читайте также:

