От чего может быть гематома на анальном отверстие
Обновлено: 01.05.2024
На сервисе СпросиВрача доступна консультация проктолога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте, это не гематома а острый тромбоз наружного геморроидального узла. Назначения доктора правильные (мазь гепатотромбин (гепариновая) 3 раза в день. Свечи можно применять любые (а можно лучше крема или мази так как узел наружный) таблетки тоже (детралекс/флебодиа и другие ) как вам доктор расписал. От себя добавлю что нужно соблюдать диету без острого копчений перченного и алкоголя добавить фрукты и овощи чтобы не было запоров. Вместо туалетной бумаги использовать влажные салфетки или подмываться даже. В горячую ванну не ходить обмывать там летней водой. Тяжести не поднимать. Время за которое узел уменьшается в размере 1,5-2-3 недели. Варианты : может полностью исчезнуть , а может просто уменьшится. Очень важно если образ жизни сидячий то каждые 1-1,5 часа вставать и делать зарядку. Потом планово на осмотр к хирургу или проктологу для определения тактики лечения дальнейшей. Будьте здоровы!
Владислав, подскажите, это не опасное заболевание, операций делать не нужно? Оно не болит конечно, но мешает при стуле достаточно сильно

Нет это не опасно. Операция нужна будет если узлы у вас будут большие (из-за прогрессирования заболевания - плохой образ жизни (тяжести , алкоголь в избытке, сидячий образ жизни)). А так пролечитесь и все должно быть в порядке (при условии что других узлов врач когда смотрел не нашел). Удачи !

Вы правы в том, что это НЕ ГЕМОРРОЙ и НЕ ГЕМОРРОИДАЛЬНЫЙ УЗЕЛ , а именно ТРОМБОЗ САМОЙ ГЕМОРРОИДАЛЬНОЙ ВЕНЫ !
Правильное его лечение заключается в том, что в первые же дни возникновения сделать операцию : ПОД МЕСТНЫМ ОБЕЗБОЛИВАНИЕМ , НЕБОЛЬШИМ РАЗРЕЗОМ ВСКРЫТЬ ПРОСВЕТ ТРОМБИРОВАННОЙ ВЕНЫ, ВЫДАВИТЬ ОТТУДА ТРОМБ И НАЛОЖИТЬ 1 - 2 ШВА !
Операция эта несложная, опытный хирург мог бы это сделать в поликлинике и в этот же день Вас отпустить домой, на амбулаторное лечение !Но раз Вам этого не сделали , то придётся лечить Вас консервативно , но долго (Дольше, чем если бы вскрыли и выдавили тромб) !
Когда рассосётся тромб без операции , сказать трудно , но как правило это длится от 3 - х недель до 2 - х месяцев !
Так что , необходимо проводить длительное лечение :
- ФЛЕБОДИА 600 мг ПО 1 ТАБЛЕТКЕ 1 РАЗ В ДЕНЬ , 1 МЕСЯЦ (схема приёма, применяемая при геморрое ,- не нужна);
- ПРОКТОГЛИВЕНОЛ , СВЕЧИ , ПО 1СВЕЧЕ 2 РАЗА В ДЕНЬ, 5 ДНЕЙ ;
- ЧЕРЕДОВАТЬ ПО 10 ДНЕЙ ПРИМЕНЕНИЕ ГЕПАРИНОВОЙ МАЗИ И МАЗИ РЕЛИФ;
Повода для тревоги и паники нет !
Удачи Вам !
Возникнут вопросы, - напишите !
Яков, да я у врача 2 раза спросил про операцию, он сказал, что не нужно в данном случае, осмотр произвёл, я тоже думаю, что если можно решить без операции, то лучше 2-3 недели полечить, единственное, проблематично в туалет ходить, как бы не звучало, приходится помогать руками, а так она не болит, и по идеи должна вообще исчезнуть или станет просто меньше?

Добрый день. Больше похоже на тромбоз геморроидального узла. В данной ситуации быстрее и проще сделать операцию (вскрывается узел).
Быстрее заживает, менее болезненно.
Затем в плановом порядке геморроидэктомия.
Если Ваш врач решил лечить консервативно (ему виднее, т.к. он осматривал очно) - придерживайтесь его назначений.
Артём, скажите, а за счет чего заживать будет? Ведь при стуле, кровеносное давление всё равно будет идти к анусу и тем самым, «пузырь этот» под следствием чего уйдет?

Вскрывают этот узел из него убирают тромбы и он заживает. При нормализации стула (отсутствие запоров) заживает быстро.
На сервисе СпросиВрача доступна консультация проктолога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Владислав, температуры нет, да все хорошо у меня) шишку потрогал когда нажимаешь на нее больно, не понимаю какая она, плотная или мягкая)

Похоже на тромбированный наружный геморроидальный узел. Ваша задача сейчас: диета без острого копчений перченного и алкоголя добавить фрукты и овощи чтобы не было запоров. Мазь Релиф есть отлично 2-3 раза в день намазывать. Плюс так же 2-3 раза гепариновую мазь на этот узел. Детралекс 1000 мг таблетки или аналоги (флебодиа) по 1 т 1 раз в день 1 месяц . В горячую ванну не ходить обмывать там летней водой. Вместо туалетной бумаги использовать влажные салфетки или лучше подмываться. Ограничить тяжёлые физические нагрузки. Шишки эти должны потихоньку уменьшаться в размере и перестать болеть. Планово потом покажитесь проктологу. Если образ жизни сидячий то каждые час полтора вставать и заниматься ЛФК. Будьте здоровы!
Владислав, благодарю вас! Но это не серьезное что то? Типо рак и т д? И еще вопрос , свечи релиф вставлять или нет? И релиф я мажу на сам узел , а не туда. Это неправильно? Нужно туда?

Фото не совсем четкое , должны понимать что очный осмотр ничего не заменит.если вокруг там нет покраснения и в туалет ходить не больно и нет температуры значит и не парапроктит Рак и тд не так проявляется. Узел наружный можно просто мазать. Если вдруг чувствуйте что и внутри есть подобная шишка тогда можно конечно ставить свечи . Потом планово не забудьте показаться хирургу или проктологу лучше для определения дальнейшей тактики. Удачи !





Это наружний геморроидальный узел. Венарус(детралекс) 1000мг 1-2дн по 1 к 3р/д, 3-4дн по 1к 2р/дн, с 5го дня по 1к один раз в дн до конца упаковки. Свечи натадьсид по 2св 2р/д 7дней. Диета ограничить сладкое, жирное, острое. По возможности забыть про туалетную бумагу замена- душ. Выздоравливайте.

Здравствуйте, это острый наружный геморрой. Избегать запоров. Есть достаточной пиши богатой клетчаткой, плюс питьевой режим 1,5-2,0 л/сутки. Убрать из диеты на время обострения, а далее ограничивать острую, маринованную, жареную пищу, алкогольные напитки.
2. Медикаментозной лечение: Проктозан 2-3 раза в сутки ректально 7 дней или свечи Релиф 3-4 раза в сутки 7 дней; Мазь Гепатромбин Г 3-4 раза в сутки; Флебодиа 600 по 2 к. 3 раза в сутки в т.ч. 7 суток далее можно продолжить по 1 табл. В сутки с профилактической целью в течение 2-х месяцев;
3. Если беспокоят запоры можете в качестве легкого слабительного на период обострения использовать препарат Мукофальк 1 п./сутки.
4. Не используйте туалетную бумагу, перейдите на гигиенический душ или влажные салфетки.

Это как автодетали, Детралекс оригинал ( дороже и лучше) Флебодиа ( хороший аналог , немного дешевле, тоже хорош). Остальные китайские дубликаты , в тч якобы российской сборки

Первые четыре дня по 3 грамма в сутки, затем неделю по 2 г в сутки. Детралекс бывает по 500 мг , либо 1000. Сэ

Здравствуйте, Антон !
Это не геморрой , а именно тромбоз геморроидальной вены !
Правильное его лечение заключается в том, что в первые же дни возникновения сделать операцию : ПОД МЕСТНЫМ ОБЕЗБОЛИВАНИЕМ , НЕБОЛЬШИМ РАЗРЕЗОМ ВСКРЫТЬ ПРОСВЕТ ТРОМБИРОВАННОЙ ВЕНЫ, ВЫДАВИТЬ ОТТУДА ТРОМБ И НАЛОЖИТЬ 1 - 2 ШВА !
Операция эта несложная, опытный хирург мог бы это сделать в поликлинике и в этот же день Вас отпустить домой, на амбулаторное лечение !
Но сейчас , в условиях карантина, во первых сложно попасть к проктологу или хирургу, а если и попадёте, то не исключаю ,что они могут просто назначить Вам консервативное лечение не удалив тромб, оставив его на самостоятельное рассасывание в течение длительного времени !
Когда рассосётся тромб без операции , сказать трудно , но как правило это длится от 3 - х недель до 2 - х месяцев !
Так что , если нет возможности обращаться , то необходимо проводить длительное лечение :
- ФЛЕБОДИА (или Венарус, - раз Вы его начали принимать ) ПО 1 ТАБЛЕТКЕ 1 РАЗ В ДЕНЬ , 1 МЕСЯЦ (схема приёма, применяемая при геморрое ,- не нужна);
- ПРОМЫВАНИЕ ЗАДНЕГО ПРОХОДА РАСТВОРОМ МИРАМИСТИНА 2 РАЗА В ДЕНЬ ;
- ПРОКТОГЛИВЕНОЛ , СВЕЧИ , ПО 1СВЕЧЕ 2 РАЗА В ДЕНЬ,НЕПОСРЕДСТВЕННО ПОСЛЕ ПРОМЫВАНИЯ МИРАМИСТИНОМ 5 ДНЕЙ ;
- ЧЕРЕДОВАТЬ ПРИМЕНЕНИЕ ГЕПАРИНОВОЙ МАЗИ(ПОСЛЕ 7ДНЕВНОГО ПРИМЕНЕНИЯ ПРОКТОСЕДИЛ, В ТЕЧЕНИЕ 10 ДНЕЙ ) И МАЗИ ПРОКТОСЕДИЛ (ПЕРВЫЕ 7 ДНЕЙ ) ;
- КАК ТОЛЬКО ПОЯВИТСЯ ВОЗМОЖНОСТЬ , ОБРАТИТЕСЬ К ПРОКТОЛОГУ ОЧНО !
Повода для тревоги и паники нет !
Удачи Вам !
Возникнут вопросы, - напишите !
Что такое анальная трещина? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богданова Дениса Валерьевича, проктолога со стажем в 21 год.
Над статьей доктора Богданова Дениса Валерьевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Анальная трещина — рана, дефект слизистой, возникающий на стыке анодермы (эпителия анального канала) и слизистой оболочки прямой кишки. Форма дефекта чаще линейная, встречаются эллиптические раны и раны треугольной формы. Возникшая впервые острая трещина приносит весьма болезненные ощущения больному, в основном во время дефекации. [1] [2] Заболевание носит социальную значимость, занимая 3-е место среди проктологических нозологий и возникая чаще у лиц молодого, трудоспособного возраста.
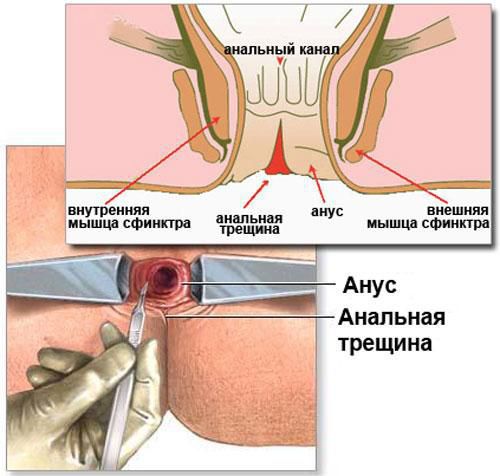
Причины образования раневого дефекта, фиссуры — травмы слизистой прямой кишки или анодермы (от твердого кала, как следствие запоров; при повышении внутрибрюшного давления, беременности, родах, поднятии тяжестей; после анального секса, применения секс-пособий; после медицинских процедур — например, клизм; в результате хронических воспалительных заболеваний ЖКТ, дисбиоза толстого кишечника; при злоупотреблении алкоголем, длительной диарее и пр.)
Дефект может заживать спонтанно или под воздействием фармакологических препаратов — так и случается в 90% случаев острых трещин. Оставшаяся часть рискует попасть в число пациентов с хронической анальной трещиной (ХАТ).
Переход острой формы заболевания в хроническую происходит под действием ряда факторов:
- стойкий спазм внутреннего сфинктера анального канала (ВнАС). Сфинктерометрия в ряде исследований показала наличие спазма всех волокон внутреннего сфинктера у 87% испытуемых и дистальной порции у оставшихся 13% — то есть все обследуемые имели спазм ВнАС; [3]
- регулярное нарушение консистенции каловых масс (плотный стул приводит к дополнительному травмированию стенок кишки, мешающему процессам регенерации);
- отсутствие своевременного и адекватного лечения.
Период, определяющий хронизацию трещины, — обычно 1,5-2 месяца. Существующий в анодерме более 8 недель дефект диагностируется как хроническая анальная трещина. Длительность патологического процесса определяет последующий выбор терапии.
Хроническая трещина требует более агрессивной тактики лечения, чаще с применением хирургических методов, поскольку в области трещины появляются патологические изменения, препятствующие нормальному заживлению тканей. Это и разрушение эластических волокон мышечного слоя на дне язвы, и формирование рубцовой ткани по краям трещины, и образование грануляций в дистальном отделе линейного дефекта (т. н. «сторожевой» бугорок), и появление гипертрофии, уплотнения прямокишечной крипты в проксимальной части трещины (т.н. анального сосочка).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы анальной трещины
При острых трещинах:
- Режущая боль при дефекации. Характер болей индивидуален, иногда больные описывают их как ощущение «битого стекла» в заднем проходе. Резкий дискомфорт, боли носят кратковременный характер — несколько минут во время испражнения.
- Кровь алого, неизмененного цвета. Выделяется в начале акта дефекации, чаще в виде алой полоски, капель на кале.
Общие кровопотери при острой патологии незначительны и не приводят к анемизации больного. Самые значимые для пациентов проявления — это резкая болезненность во время стула. Если отмечаются обильные кровотечения, это может свидетельствовать о сопутствующем геморрое.
При хронических трещинах:
- Болевые ощущения несколько отличаются от таковых при острой патологии. Длительность болей может быть до нескольких часов. Интенсивность их, как правило, сильнее. Боли описываются пациентами, как жгуче-режущие. Боли могут отсутствовать при дефекации и начинаться спустя 20-40 минут после нее.
- Выделения крови незначительные. В большинстве случаев могут вовсе отсутствовать.
- Сфинктероспазм. Проявляется затруднением при отхождении кала.
Триада перечисленных симптомов, особенно боли и сфинктероспазм, может послужить причиной появления боязни дефекации, усугубляя нарушения стула и препятствуя тем самым адекватному заживлению хронических анальных трещин. Хроническое воспаление в зоне дефекта анодермы приводит к деструкции эластических волокон в анодерме, отчего последняя теряет свою пластичность, в ней изменяется течение процессов регенерации.
- Еще один симптом, встречающийся в небольшом проценте случаев — зуд в области раны.
Многие исследования [4] [5] указывают на наличие сопутствующего хронического воспалительного процесса в аноректальной области при трещинах. Криптиты, проктиты, папиллиты осложняют течение заболевания. Последовательность появления болезней — образовалась ли сначала трещина, или первичными были хронические воспалительные процессы в кишечнике — при сочетании данных нозологий ответ на вопрос бывает строго индивидуальным, терапия же подобных сочетанных патологий практически не различается.
Патогенез анальной трещины
В большинстве случаев образование острой трещины является следствием травмы анодермы или слизистой прямой кишки. Травмирующим агентом чаще всего бывают плотные каловые массы. Запоры, будь то алиментарные, атонические, рефлекторные или неврогенные, приводят к поверхностному повреждению целостности анального канала.
Второй ключевой момент в формировании трещины, особенно хронической анальной трещины — стойкий спазм внутреннего анального сфинктера (ВнАС). Если наружный сфинктер, который состоит из волокон поперечно-полосатой мускулатуры, является произвольно регулируемым, то внутренний сфинктер, в составе которого присутствуют гладкомышечные клетки, регулируется непроизвольно. Базальный тонус ВнАС большую часть времени контролируется симпатической частью нервной системы, и поэтому сфинктер практически все время находится в состоянии максимального сокращения (это обеспечивает до 85% базального тонуса, остальную часть запирательной функции ВнАС дополняют геморроидальные узлы). При измерении величина назального тонуса АС составляет 90-100 мм.рт.ст, что практически равняется значениям давления в ветвях нижней прямокишечной артерии.
Механизмы, регулирующие тонус ВнАС:
- Автономные постганглионарные нервные парасимпатичекие и симпатические волокна;
- Нервные сплетения (Ауэрбаховский и Мейснеровский) в стенке толстой кишки. Эти образования контролируют и перистальтику, и локальные рефлексы, в том числе ингибиторный рефлекс, расслабляющий ВнАС. Сплетения относятся к норадренергическим, и оксид азота, являясь медиатором в синапсах данных волокон, приводит к релаксации ВнАС;
- Уровень внеклеточного Ca, транспортирующегося через каналы L-типа.
Считается, что возникновение первичного дефекта слизистой не приводит к физиологически быстрому заживлению у ряда больных из-за особенностей строения ЖКТ — малой величины аноректального угла, снижения перфузии крови в области передней и особенно задней комиссуры и недостаточности ректального ингибиторного рефлекса (РАИР). В инструментальных исследованиях выявлены частые случаи (до 85%) недоразвития конечных ветвей внутренней срамной и нижней прямокишечной артерий, питающих эндотелий и подлежащие ткани в области ишиоректальной ямки. Исследования, позволившие установить данный факт: постмортальная ангиография и допплеровская флоуметрия у здоровых лиц. [6]
Подробные исследования микробной флоры лиц, страдающих анальными трещинами, подтвердили факты нарушения симбионтного равновесия в микрофлоре дистальных отделов толстого кишечника (в т.ч. резкое снижение или исчезновение в ее составе лакто и бифидобактерий), увеличение персистентного потенциала патогенных микроорганизмов (увеличение их антилизоцимной активности). [7]
Дополнительное патологическое влияние имеет повышенный уровень провоспалительных цитокинов, антител к эндотелию, и снижение выработки оксида азота.
Все перечисленные факторы в различной степени выраженности способствуют нарушениям процессов регенерации и хронизации анальных трещин.
Классификация и стадии развития анальной трещины
Классифицируют трещины заднего прохода по длительности патологического процесса [1]:
Острыми трещинами считаются дефекты слизистой, анодермы, возникшие 4-8 недель назад, без наличия рубцовых, соединительнотканных разрастаний в области дна и краев раны.
Хронические фиссуры заднего прохода появляются вследствие длительно не заживающих острых трещин, они характеризуются наличием соединительной ткани в области дна, присутствием гипертрофированного анального сосочка и грануляций в виде «сторожевого» бугорка. Длительно существующая, нелеченная или неадекватно леченная трещина может приводить к развитию каллезной ткани в области дефекта (т.н. каллезная трещина).
По расположению раневого дефекта чаще встречаются задние трещины, реже передние или множественные трещины. Характерно их расположение вдоль срединной линии.
Задние трещины образуются в анатомически «слабой» области схождения волокон мышц наружного анального сфинктера, из-за чего подвижность и эластичность стенки здесь снижена.
Множественные трещины могут располагаться напротив друг друга, т.н. «зеркальное» расположение.
Передние трещины обычно диагностируются у женщин, ввиду особенностей анатомического строения (ригидность, малоподвижность передней стенки обусловлена прикреплением к ней ректовагинальной перегородки).
Расположение фиссур по боковым стенкам анального канала встречается не часто.
Осложнения анальной трещины
Осложнения — прямое следствие хронических воспалительных процессов в перианальной области.
Парапроктит. Перситирующие, патогенные штаммы микроорганизмов с повышенной антилизоцимной активностью, или даже сравнительно «безобидные» аэробные бактерии в криптах, при сниженной перфузии крови, становятся источниками инфекционных осложнений — парапроктитов. Предраспологающим фактором к развитию свищей прямой кишки являются особенности строения крипты, а вернее, ее размер и строение анальной железы (ее разветвленность). Наиболее глубокие крипты сами по себе служат входными воротами для инфекции, затрудняя отток из открывающихся в них анальных желез. [8] А если учесть, что наиболее крупные крипты расположены по задней стенке прямой кишки, и туда же открывается большинство анальных желез (их выводные протоки расположены в области 7-12 часов условного циферблата), то излюбленная локализация анальной фиссуры по задней стенке, в районе 6 ч., несет в себе дополнительные риски по развитию парапроктитов.
Пектеноз. Пектеноз — рубцовое изменения стенок анального канала, приводящее к стойкому его сужению. Хронические воспалительные процессы при трещинах заднего прохода неизменно приводят к развитию фиброзных изменений в тканях, когда нормальные мышечные и эластические волокна в области поверхностного эпителиального дефекта замещаются соединительными тканями. Иногда такие процессы носят достаточно обширную локализацию и фиброзное замещение происходит на протяжении всей окружности сфинктера (особенно при множественных трещинах). Развивающиеся рубцовые изменения приводят к необратимому стенозированию (сужению) анального канала. Подобное состояние требует сложной восстановительной операции с радикальным иссечением фиброзной ткани.
Усугубление запоров из-за боязни дефекации. Сильные, жгучие боли во время или после стула вызывают психологические изменения, т.н. «боязнь дефекации». Это психосоматическое состояние замыкает патологический круг, усиливая проблемы с опорожнением кишечника и приводя к дополнительной травматизации стенок прямой кишки.
Диагностика анальной трещины
При проведении диагностического обследования простую трещину заднего канала дифференцируют с полипом анального канала, раком слизистой дистального отдела прямой кишки и анодермы, туберкулезной и сифилитической язвами (твердый шанкр при первичном сифилитическом комплексе). Кроме того, следует провести тщательное исследование слизистой прямой кишки для исключения трещины, сопутствующей неспецифическому язвенному колиту или болезни Крона. Последние нозологии особенно вероятны при множественных трещинах, при отсутствии спазма сфинктера.
После опроса больного проводится осмотр аноректальной области, пальцевое исследование и аноскопия. Ректороманоскопия необходима для изучения состояния слизистой прямой кишки, с целью исключения патологических процессов в толстом кишечнике (болезни Крона, неспецифического язвенного колита, злокачественных новообразований и пр.).
- При острой трещине обнаруживается эллиптический, линейный или даже треугольной формы поверхностный дефект эпителия пограничной области (в месте перехода анодермы в слизистую прямой кишки). Края дефекта часто неправильной формы, неровные. Во время осмотра возможно небольшое кровотечение из раны.
- При хроническом процессе могут быть обнаружены фиброзные изменения краев трещины — грануляции («сторожевой» бугорок) в дистальной части разрыва и разросшиеся ткани гипертрофированного анального сосочка (иногда ошибочно принимаются за фиброзный полип анального канала). Края трещины сглажены, приподняты. На дне визуализируются волокна сфинктера.
При выраженном спазме сфинктера, сильном болевом синдроме зачастую полноценно провести визуализацию, диагностику хронической трещины не представляется возможным. Также трудности возникают при наличии лишнего веса у пациента, когда анальная воронка относительно глубокая и осмотреть анальный канал полностью не представляется возможным. В подобных случаях можно применить блокаду с анестетиками.
Лечение анальной трещины
Острые фиссуры заднего прохода показаны к консервативной терапии.
1. Патогенетически обоснованным и обязательным компонентом в комплексном лечении является нормализация стула, профилактика запоров. Мягкий стул исключит дополнительную травматизацию раневой поверхности.
2.Нормальное течение репаративного процесса обеспечат меры по снижению сфинктероспазма: применение 0,4% нитроглицериновой мази [3] 2 р/д или другого донатора оксида азота — 1% мази изосорбита динитрата 3 р/д с длительностью лечения в 8 недель. Побочные эффекты препаратов нитроглицеринового ряда (головные боли, тахикардия, ортостатическая гипотензия, тахикардия) побуждают досрочно прекратить лечение в 20% случаев.
Адекватную замену выбирают среди нифедипиновой мази (2% гель-дилтиазем) или инъекций ботулотоксинами (БТ). Последние переносятся больными сравнительно хорошо, имеют стойкий эффект даже после 1 инъекции — до 2-3 месяцев. Дозировку подбирают индивидуально, исходя из массы пациента и способа введения. Из немногих отрицательных эффектов можно назвать временное развитие несостоятельности анального сфинктера, инконтиненции.
Если отсутствует эффект от консервативного лечения, есть признаки хронизации трещины, возникают осложнения (пектеноз, свищ) — это показания к хирургическому лечению.
Хронические трещины
В отдельных случаях лечение начинают с медикаментозных средств, описанных в вышеизложенном разделе. Основным методом лечения все же является хирургическое лечение. При показаниях к оперативному лечению операцией выбора становится иссечение трещины с дозированной боковой сфинктеротомией ВнАС [10]. Обоснованным объемом рассечения называют длину разреза, соответствующую протяженности самой трещины, и избежание рассечения мышечных волокон выше зубчатой линии (для профилактики инконтиненции). В послеоперационном периоде для дополнительного сфинктеродилатирующего эффекта применяют нитроглицериновые мази. Имеются достоверные данные о положительном эффекте применения топического метронидазола после фиссуротомии. [9]
Топическая антибактериальная терапия в большинстве случаев значительно сокращает длительность болевого синдрома (до 5 дней вместо стандартных 28) [7] и снижает клинические и объективные проявления неспецифического проктита значительно раньше, чем у пациентов без применения антибиотикотерапии.
Прогноз. Профилактика
Логичными мерами в отношении предупреждения появления фиссур заднего прохода является устранение причин, способствующих их появлению:
- Коррекция питания, лечение запоров и нормализация стула. Употребление достаточного количества балластных веществ: пищевых волокон, клетчатки. Максимальное исключение из рациона рафинированных продуктов, высокоуглеводистой пищи (изделий из сдобного теста, хлеба высшего сорта, кондитерских изделий и т. п.). Включение в меню большого количества овощей, кисломолочных продуктов.
- Если алиментарная коррекция не приводит к нормализации стула, применяют фармпрепараты (осмотические и контактные слабительные).
- Исключение прочих факторов, приводящих к травматизации слизистой прямой кишки.
- Лечение хронических заболеваний ЖКТ.
- Устранение дисбиоза кишечника. [11]
При своевременном лечении и полноценной профилактике прогноз заболевания благоприятный, в большинстве случаев отмечается полное излечение.
Геморрой - заболевание, связанное с тромбозом, воспалением, патологическим расширением и извитостью геморроидальных вен, образующих узлы вокруг прямой кишки.
Острый тромбоз наружных геморроидальных узлов является частым заболеванием, причиной которого выступает образование тромба в одном из наружных узлов (реже - во всех узлах). Обычно едва видимое плотное образование находится под эпидермисом кожи промежности рядом с наружным сфинктером Сфинктер (син. жом) - круговая мышца, сжимающая полый орган или замыкающая какое-либо отверстие
. Процесс может поражать всю окружность кожи вокруг заднего прохода, но чаще развивается изолированный отек перианальной кожи вокруг тромбированного геморроидального узла.
1. До редакции МКБ-10 2014 г. данное заболевание кодировалось в рубрике I84.- "Геморрой".
2. Из всей рубрики К64 и ее подрубрик исключены подрубрики O87.2 "Геморрой в послеродовом периоде", O22.4 "Геморрой во время беременности".

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
В западной литературе считают, что перианальный венозный тромбоз может протекать в нескольких формах:
- локальный перианальный тромбоз;
- диффузный перианальный тромбоз;
- перианальная гематома.
На постсоветском пространстве принят термин "острый геморрой", являющийся собирательным понятием. Этим термином могут обозначаться совершенно различные состояния, которые правильнее рассматривать каждое в отдельности, в качестве осложнений геморроя:
1. Острый перианальный тромбоз.
2. Острый тромбоз и ущемление внутренних геморроидальных узлов.
3. Эрозивный (анемизирующий) геморрой.
Некоторые авторы считают перечисленные выше состояния стадиями процесса (острого геморроя).
При 1-й степени геморроидальные узлы имеют небольшую величину, тугоэластическую консистенцию, болезненны при пальпации, располагаются ниже зубчатой линии анального канала.
При 3-й степени отечна и гиперемирована вся окружность заднего прохода. При осмотре видны багровые или синюшно-багровые внутренние геморроидальные узлы, выступающие из ануса. Ректальное исследование невозможно из-за резкой болезненности и выраженного спазма сфинктера заднего прохода. В некоторых случаях на узлах имеется налет фибрина Фибрин - нерастворимый в воде белок, образующийся из фактора 1 (фибриногена) при действии на него тромбина в процессе свертывания крови
, визуально могут отмечаться участки черного цвета - изъязвления стенки узла с некрозом.
Этиология и патогенез
Тромбоз геморроидальных узлов может быть следствием обострения хронического заболевания (82,3%) или развиваться остро (17,7%).
В 85% отмечено развитие комбинированного процесса, то есть в разной степени вовлечены как внутренние, так и наружные узлы.
Эпидемиология
Признак распространенности: Распространено
Факторы и группы риска
Развитию перианального венозного тромбоза способствуют запоры и другие причины повышения давления и нарушения оттока из наружных геморроидальных вен.
Клиническая картина
Клинические критерии диагностики
острая боль в анальной области; видимое набухание геморроидальных узлов; отек перианальной области; затруднения при дефекации; гематома в анальной области
Cимптомы, течение
Локальный (сегментарный) перианальный тромбоз
Встречается наиболее часто. Заболевание имеет острое начало - пациент внезапно обнаруживает рядом с задним проходом припухлость, напоминающую плотный шарик, размером с горошину или больше. Одновременно возникают более или менее острые боли, носящие пульсирующий и тянущий характер. Припухлость может быстро увеличиваться в размерах; к ней присоединяется отек и воспаление.
Острые проявления заболевания продолжаются примерно в течение 3-х суток. К 4-му дню отечность в области заднего прохода обычно начинает уменьшаться, вместе с ней постепенно уменьшаются боли.
Довольно часто истонченная растянутая кожа над тромбированными венами изъязвляется и разрывается, это сопровождается отхождением сгустков и кровотечением, с последующим уменьшением болей. После стихания отека и воспаления, тромбы, оставшиеся в сосудах, уплотняются и остаются под кожей в виде подвижных узелков, способных впоследствии вновь и вновь воспаляться.
Диффузный перианальный тромбоз
Отличается от локального перианального тромбоза тем, что тромбы образуются не на ограниченном участке, а сразу во множестве подкожных вен, циркулярно вокруг всего заднего прохода. Обычно диффузный перианальный тромбоз осложняет наружный геморрой. Возникает сильный отек области заднего прохода, интенсивные боли, затруднения при дефекации.
Перианальная гематома
Относительно редкая форма геморроидальных кризов. Заболевание начинается так же, как и локальный тромбоз. Из-за высокого напряжения в тромбированных венах происходит их разрыв, но не наружу, а под кожу перианальной области, куда и изливаются кровь и сгустки, образуется собственно гематома, напоминающая синяк, кровоподтек.
Острый тромбоз и ущемление внутренних геморроидальных узлов
Одна из частых и самых тяжелых форм осложненного геморроя. Тромбы (сгустки крови) образуются во внутренних геморроидальных узлах, что приводит к их быстрому и значительному увеличению в размерах, и тромбированные узлы выходят наружу из заднего прохода. Возникающие при этом боли вызывают рефлекторный спазм мышц сфинктера, который, сокращаясь, ущемляет выпавшие узлы, еще больше затрудняя в них кровоток и "запирая" их снаружи, делая самостоятельное вправление невозможным (зарубежные проктологи используют точное образное выражение "инкарцерация", что дословно означает - заключение для узлов).
Резко нарастает отек тканей вокруг прямой кишки, дефекация становится практически невозможной. Могут отмечаться повышение температуры и задержка мочеиспускания. Часто развивается массивное кровотечение. При несвоевременном лечении могут развиваться некроз Некроз (омертвение) — это необратимое прекращение жизнедеятельности клеток, тканей или органов в живом организме.
и нагноение ущемленных узлов, что делает ситуацию жизнеугрожающей. *
* Данное состояние кодируется в другой подрубрике и приведено здесь только потому, что часто сочетается с тромбозом наружных узлов.
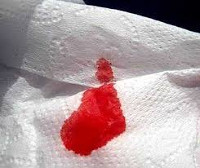
Ректальное кровотечение – это выделение крови из заднего прохода вследствие нарушения целостности сосудов в прямой кишке и нижних отделах желудочно-кишечного тракта. Может наблюдаться при большом количестве заболеваний различной этиологии. Проявляется в виде любого количества свежей крови либо сгустков в каловых массах, пятнах на туалетной бумаге и нижнем белье. Обычно кровопотеря незначительная либо умеренная, обильные ректальные кровотечения наблюдаются редко. Диагноз выставляется на основании симптомов, анализа кала на скрытую кровь, радиологических и эндоскопических исследований. Тактика лечения определяется основной патологией.
МКБ-10
Общие сведения
Ректальное кровотечение – синдром, который может наблюдаться при целом ряде воспалительных, инфекционных, онкологических заболеваний и некоторых других патологических состояний, поражающих прямую кишку и нижнюю часть ЖКТ. Ректальное кровотечение диагностируется при наличии любого количества крови в кале (включая единичные прожилки), на белье или туалетной бумаге. Частота возникновения не выяснена из-за недостаточной стандартизации критериев ректальных кровотечений. Специалисты считают, что приводимые в различных источниках статистические данные следует считать, скорее отражением выявляемости, а не истинной распространенности патологии.
Обычно в литературе встречаются упоминания о том, что на долю ректальных кровотечений приходится 20-25% от общего количества кровотечений из всех отделов ЖКТ. Чаще всего патология диагностируется у пациентов 63-77 лет. Риск развития существенно увеличивается с возрастом (с 30 до 80 лет – почти в 200 раз). Ректальные кровотечения всего в 10-15% случаев сопровождаются системными нарушениями гемодинамики (обмороком, коллапсом). Интенсивные кровотечения, требующие проведения неотложного хирургического вмешательства, встречаются редко. При небольших или умеренных повторяющихся ректальных кровотечениях может развиваться анемия. Лечение осуществляют специалисты в области клинической проктологии и гастроэнтерологии.

Причины
Все причины ректальных кровотечений можно разделить на несколько групп: обусловленные доброкачественными и злокачественными опухолями нижних отделов ЖКТ, аномальными разрастаниями слизистой оболочки толстой кишки, хроническими заболеваниями кишечника и области заднего прохода, отравлениями и инфекционными поражениями, врожденными и приобретенными нарушениями местного кровообращения, расстройствами стула, осложнениями различных заболеваний и лучевой терапией.
В числе онкологических поражений, провоцирующих ректальные кровотечения, в первую очередь стоит упомянуть колоректальный рак. Незначительные кровотечения при данной патологии могут присутствовать уже на начальных этапах развития заболевания. При распаде опухоли ректальные кровотечения становятся более обильными, в отдельных случаях возможна значительная кровопотеря, обусловленная расплавлением крупного сосуда. Аномальные разрастания (полипы) также часто становятся причиной ректальных кровотечений. Особенно часто кровоточат богатые сосудами ворсинчатые полипы.
Кровотечения из ануса являются постоянным симптомом неспецифического язвенного колита и болезни Крона. Кроме того, ректальные кровотечения могут наблюдаться при дивертикулите толстого кишечника, проктите и одиночных язвах прямой кишки. Иногда незначительные кровотечения, чаще определяемые только при проведении анализа кала на скрытую кровь, развиваются при обычных пищевых отравлениях. Данный симптом также постоянно встречается при инфекционных поражениях ЖКТ (например, при дизентерии).
Ректальные кровотечения присутствуют и при псевдомембранозном колите, возникающем в результате специфического дисбактериоза на фоне антибиотикотерапии. Иногда у больных с кровотечениями из заднего прохода выявляются врожденные сосудистые аномалии (ангиодисплазии) либо ишемия кишечника вследствие приобретенных нарушений кровообращения в зоне брюшной полости и малого таза. Причиной ректальных кровотечений часто становятся геморрой, трещины заднего прохода и выпадение прямой кишки.
Симптом может наблюдаться при свищах прямой кишки различной этиологии (при парапроктите, болезни Крона, дивертикулите, раке прямой кишки, некоторых специфических инфекциях), инвагинации кишечника и выпадении прямой кишки. Кроме того, ректальные кровотечения нередко развиваются у онкологических больных, которым была назначена лучевая терапия области малого таза (чаще всего – по поводу рака простаты). Обычно симптом появляется через некоторое время после завершения курса лечения и является следствием лучевого проктита.
Симптомы кровотечения
Характер и интенсивность ректального кровотечения зависят от основной патологии. При анальных трещинах пациенты жалуются на интенсивные боли во время дефекации. Кровь отделяется в незначительном количестве и обнаруживается в виде небольших ярко-красных мазков на туалетной бумаге. При геморроидальном ректальном кровотечении может наблюдаться аналогичная симптоматика, однако выраженные боли во время акта дефекации отсутствуют. У некоторых больных отмечается выпадение геморроидальных узлов. Кровь чаще ярко-алая, хотя возможно и выделение темных сгустков. Ректальные кровотечения при геморрое более интенсивные, возможно развитие анемии.
При дивертикулите ректальные кровотечения развиваются относительно нечасто, но могут быть обильными, требующими проведения неотложных лечебных мероприятий. Вид крови зависит от локализации дивертикула. При поражении сигмовидной кишки кровь ярко-красная, при дивертикулах правых отделов толстой кишки – темно-бордовая, иногда почти черная. Больных беспокоят боли в животе, лихорадка и гипертермия, возникшие вследствие воспаления слизистой оболочки дивертикула. Ректальные кровотечения при дивертикулите могут прекращаться самостоятельно, а затем рецидивировать через несколько месяцев или даже лет.
Ректальное кровотечение при полипах толстой кишки может возникать на фоне субъективного благополучия либо болей в животе и нарушений стула. Интенсивность таких кровотечений обычно невелика, но их частое повторение может становиться причиной развития анемии, особенно – при наследственном семейном полипозе с наличием большого количества склонных к кровоточивости ворсинчатых полипов.
Ректальные кровотечения при колоректальном раке вначале незначительные, кровь может обнаруживаться в кале в виде сгустков либо прожилок. При распаде опухоли объем выделяемой крови может увеличиваться. Наряду с анемией, болями в животе и расстройствами стула наблюдаются общие проявления онкологического заболевания: слабость, потеря веса, отсутствие аппетита, гипертермия и синдром интоксикации. Ректальное кровотечение при ангиодисплазиях не сопровождается какими-либо симптомами. Боли в животе и нарушения стула отсутствуют. Возможно развитие анемии. Цвет крови при полипах и раке зависит от расположения узла. Чем выше находится новообразование – тем темнее выделяющаяся кровь. При ангиодисплазиях эта закономерность выражена слабее, кровь чаще имеет ярко-красный оттенок.
При ректальных кровотечениях, обусловленных проктитами и колитами различной этиологии, наблюдаются боли в животе, диарея и патологические примеси в кале. Наряду с гноем и слизью в фекальных массах могут выявляться прожилки крови. При тяжелом течении острых заболеваний и обострениях хронических форм колитов и проктитов с выраженной клинической симптоматикой ректальные кровотечения могут усиливаться, однако значительная кровопотеря нехарактерна. Лучевые проктиты и колиты протекают с аналогичными симптомами, в большинстве случаев ректальные кровотечения прекращаются после завершения курса лучевой терапии.
Диагностика
Ректальное кровотечение диагностируется на основании жалоб пациента, данных ректального исследования, анализа кала на скрытую кровь, ректороманоскопии либо колоноскопии. Для оценки выраженности анемии выполняют общий анализ крови. Для выявления основной патологии, ставшей причиной развития ректального кровотечения, используют радиологические методы (КТ, обзорную и контрастную рентгенографию, висцеральную ангиографию, фистулографию при свищах), проведение биопсии, копрограммы, бактериологического анализа кала, биохимического анализа крови и других исследований. Дифференциальный диагноз проводят с кровотечениями из других отделов ЖКТ.
Лечение ректального кровотечения
Лечебная тактика определяется специалистом-проктологом с учетом выраженности и причины развития патологии. При незначительных ректальных кровотечениях проктолог рекомендует покой, назначает специальную диету. При повторяющейся кровопотере может потребоваться лечение анемии. Во всех случаях проводят терапию основного заболевания.
При обильной кровопотере необходимы экстренные мероприятия по остановке кровотечения в сочетании с восполнением объема циркулирующей крови. Осуществляют инфузионную терапию с использованием крови и кровезаменителей. Объем гемотрансфузии определяют индивидуально. Для остановки ректального кровотечения используют локальную гипотермию пораженной области и лечебные эндоскопические методики: диатермокоагуляцию, лазерную фотокоагуляцию, аппликации кровоостанавливающих пленок, местное введение кровоостанавливающих препаратов. При необходимости выполняют экстренные хирургические вмешательства.
Прогноз и профилактика
Прогноз при ректальном кровотечении зависит от объема и скорости кровопотери. Большинство кровотечений завершаются самостоятельно и не влекут за собой серьезных нарушений состояния пациента. Смертность при редко встречающихся обильных ректальных кровотечениях колеблется от 4 до 10%. Профилактика заключается в своевременном выявлении и лечении заболеваний, которые могут спровоцировать данную патологию.
Читайте также:

