От чего могут быть рубцы на сетчатке глаз
Обновлено: 29.04.2024
Рубцовая ткань на сетчатке может привести к потере зрения или выпадению полей зрения. При этом симптоматика заболевания во многом зависит от того, в какой зоне расположен рубец. В сетчатке имеется область, которая отвечает за центральное зрение. Оно называется желтым пятном. Если рубцовая ткань располагается именно в области желтого пятна, то зрительная функция утрачивается безвозвратно. Некоторые области можно рассмотреть за счет сохранения периферических зон сетчатки. Напротив, если рубцовая ткань сформировалась за пределами желтого пятна, то происходит только частичное выпадение полей зрения.

Диагностика
Чтобы увидеть рубцовую ткань, достаточно выполнить офтальмоскопию. При флюоресцеиновой ангиографии можно увидеть как старые, так и свежие изменения, а также дегенерацию пигментного пятна.
Чтобы установить причину появления рубцов на сетчатке, нужно тщательно собрать анамнез, оценить общее состояние пациента, данные инструментального обследования и результаты диагностических проб.
О нашем центре
Центр диагностики и лечения сетчатки при "МГК" является выделенным подразделением "Московской Глазной Клиники" - одной из ведущих офтальмологических клиник Москвы.
Наша специализация - быстрое выявление и эффективное устранение заболеваний заднего отдела глаза (сетчатки и стекловидного тела) с помощью современных мировых методик, новейшего диагностического и хирургического оборудования ведущих производителей.
Команда врачей-профессионалов помогает пациентам сохранить или восстановить зрение даже в самых сложных случаях.
Узнать больше >>>
Запишитесь на прием прямо сейчас!

Консультация из любой точки мира

Консультация офтальмолога на сайте
Вы можете задать интересующий Вас вопрос специалисту по сетчатке нашего центра Мироновой И. С.
Актуальное видео
Лазерная коагуляция ("укрепление") сетчатки в связи с её разрывом и отзыв пациента.
Что такое эрозия роговицы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кривомазовой Наталии Сергеевны, офтальмолога со стажем в 3 года.
Над статьей доктора Кривомазовой Наталии Сергеевны работали литературный редактор Елизавета Цыганок , научный редактор Евгения Смотрич и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Эрозия роговицы (Corneal erosion) — это повреждение верхнего слоя (эпителия) роговицы, из-за которого он отделяется от нижележащего слоя, в результате чего образуется ссадина. Травма сопровождается резкой болью, слезотечением и желанием зажмурить глаза.

Причины эрозии роговицы
Чаще всего причиной эрозии становятся бытовые ситуации, например, когда в глаз попадает волос, ветка или инородное тело, которое при моргании оставляет царапину.
Основными факторами риска появления ссадины на роговице считаются:
- работа с металлом, деревом, машинами, опасными химическими веществами без использования средств индивидуальной защиты глаз (очков, щитков);
- занятия контактными видами спорта (хоккеем, фехтованием и др.) без использования защитных очков, предусмотренных по технике безопасности;
- несоблюдение правил использования мягких контактных линз — плохая очистка, контакт линз с грязными руками или проточной водой, превышение срока использования самих линз или контейнера для их хранения.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы эрозии роговицы
Если эрозия произошла при попадании в глаз ветки, волоса, ногтя или другого предмета, человек чувствует резкую внезапную боль, после чего появляются следующие симптомы:
- ощущение инородного тела (соринки) в глазу;
- слезотечение;
- покраснение глаз;
- светобоязнь;
- боль при открывании глаз — блефароспазм, при котором глаз сам непроизвольно закрывается;
- ощущение тумана или пелены перед поражённым глазом из-за отёка и воспаления [12] .
Симптомы мелкой неосложнённой эрозии выражены слабо и проходят в течение 24–48 часов после травмы [14] .
Патогенез эрозии роговицы
Строение роговицы
Неповреждённая роговица состоит из пять слоёв:
- Передний эпителий — наружный слой, который непосредственно страдает при эрозии роговицы. Его толщина составляет примерно 50 мкм (0,05 мм) [2] .
- Боуменова мембрана — передняя пограничная пластинка, которая представлена однородным слоем коллагеновых волокон. Её толщина — около 12 мкм [2] . В составе Боуменовой мембраны нет клеток, способных восстанавливаться, поэтому при повреждении может образоваться рубец.
- Основное, или собственное вещество роговицы (строма), — составляет около 90 % всей толщины роговицы [1][3] . Состоит из коллагеновых волокон, которые переплетаются между собой. Помимо волокон, в строме есть клетки — фибробласты, или кератоциты. Они поддерживают «равновесие» и активируются при повреждении или воспалении, устраняя последствия травмы. Регенерирует с образованием рубца (помутнением) [18] .
- Десцеметова мембрана — задняя пограничная пластинка. Состоит из плотно расположенных друг к другу нитей коллагена и не содержит клеток. С помощью эластичности может долго сдерживать воспаление. Восстанавливается с образованием рубца. В толщину достигает 10 мкм [2] .
- Задний эпителий, или эндотелий, — состоит из одного слоя шестиугольных клеток, под микроскопом напоминающих пчелиные соты. У взрослого человека клетки эндотелия не восстанавливаются. Толщина слоя составляет 5 мкм [2] .

Строение переднего эпителия
При развитии эрозии роговицы наибольшее значение имеет передний эпителий. Он неразрывно связан с покрывающей его слёзной пленкой, которая равномерно распределяет слезу при моргании век.
Эпителий состоит из 5–6 слоёв клеток, которые обновляются в течение 7–10 дней:
- слой из двух рядов очень плоских поверхностных клеток;
- слой крыловидных (шиповидных) клеток;
- внутренний слой — базальный, или зародышевый, содержащий стволовые клетки [2] .
Под базальным слоем эпителия находится плотное сплетение из тонких извилистых нервных волокон. Нервные окончания пронизывают передний эпителий, поэтому при повреждении роговицы возникает резкая боль. Нервные окончания роговицы образованы первой (глазной) ветвью тройничного нерва [5] .

Механизм заживления роговицы
Рана заживает в несколько этапов:
- Лаг-фаза — после повреждения высвобождаются факторы роста и цитокины, которые сигнализируют клеткам-помощникам об образовании дефекта. При этом клетки в области краёв раны разглаживаются, чтобы «прикрыть» участок эрозии.
- Миграция (реэпитализация) — получившие сигнал крыловидные и базальные клетки перемещаются к месту дефекта эпителия. Применение местных анестетиков замедляет этот процесс, поэтому при нестерпимой боли рекомендуют использовать обезболивающие в форме таблеток. Капли применяют только один раз при осмотре у офтальмолога.
- Фаза пролиферации (деления) — клетки-помощники начинают делиться и заполнять рану. Только они способны заживить повреждение, так как клетки по краю ссадины делиться не могут [6][7][8] .
Классификация и стадии развития эрозии роговицы
Согласно Международной классификации болезней (МКБ-10), эрозия роговицы — это ссадина, которая относится к разделу «травма глаза и глазницы». Это непроникающие поверхностные травмы без повреждения внутренних тканей и органов. В случае эрозии повреждение находится на уровне переднего эпителия и его базальной мембраны.
Эрозия оказывает разное влияние на зрение в зависимости от её расположения:
- в оптической зоне (напротив зрачка) — может вызвать затуманивание;
- в параоптической зоне (не попадает в зону зрачка) — не влияет на зрение.
По классификации, предложенной А. И. Волоконенко (1956 г.), эрозия роговицы относится к воспалению роговицы глаза (кератиту), вызванному внешними факторами. Помимо травматической эрозии, эта группа включает:
- травматические кератиты — физическая или химическая травма;
- инфекционные кератиты — воспаление бактериального происхождения;
- кератиты, вызванные болезнью век, мейбомиевых желёз и конъюнктивы;
- грибковые кератиты — кератомикозы [10] .
Отдельно врачи рассматривают рецидивирующую эрозию роговицы. В МКБ-10 она относится к другим уточнённым болезням роговицы и кодируется как H18.8.
Рецидивирующая эрозия роговицы
Синдром рецидивирующей эрозии — это состояние, при котором эпителий роговицы неплотно прилегает к своей основе и отслаивается. Такая эрозия может возникнуть после травмы, но в первую очередь она связана с аномальным строением эпителия роговицы.
Эрозия, не связанная с травой инородным телом, составляет около 44 % от всех случаев травм глаз. Она может возникнуть в любом возрасте, но чаще встречается в 20–29 лет [13] .
К факторам риска развития рецидивирующей эрозии относятся:
-
[20] ;
- синдром сухого глаза;
- ночной лагофтальм — неполное смыкание век во время сна;
- офтальморозацеа — покраснение и шелушение кожи век, корочки в углу глаз;
- патология роговицы — дистрофия базальной мембраны и стромы, последствия операции или воспаления [25] .
![офтальморозацеа [21]](https://probolezny.ru/media/bolezny/eroziya-rogovicy/oftalmorozacea-21_s_1ZYGFBk.jpg)
Отличительным симптомом рецидивирующей эрозии является резкая боль, которая появляется утром после сна, когда человек открывает глаза. Если причиной такой эрозии стала травма, то боль может возникнуть через несколько дней после повреждения [15] .
Боль появляется именно по утрам, потому что при открывании плотно прилегающих век эпителий отрывается от базальной мембраны. Этому способствует истончение слёзной плёнки.
Осложнения эрозии роговицы
Если причиной рецидивирующей эрозии стала незаживающая роговица после травмы у человека, который не болеет сахарным диабетом, синдромом сухого глаза и другими болезнями, то её считают осложнением. Она может возникнуть в течение нескольких дней или недель после получения первичной травмы. Это происходит из-за неплотного прикрепления эпителия роговицы к базальной мембране. При моргании эпителий может оторваться от неё и эрозия образуется вновь.
Рецидивирующая эрозия может появиться через несколько лет после травмы, если пациент перенёс операцию, болеет дистрофией эпителиальной базальной мембраны или дистрофией роговицы, например решётчатой дегенерацией (истончением сетчатки) [15] .
Помимо рецидивирующей эрозии, выделяют следующие осложнения:
- Бактериальный кератит — когда к эрозии присоединяется инфекция, например если в глаз попадают грязные предметы или больной нарушил правила использования мягких контактных линз [11] . В отличие от положительной динамики при неосложнённой эрозии, для бактериального кератита характерна нарастающая боль, а также выраженное покраснение поражённого глаза и помутнения на прозрачной прежде роговице. После выздоровления на глазу может остаться бельмо. — при отсутствии терапии бактериального кератита воспаление углубляется в нижележащие слои и развивается язва. Это серьёзное осложнение, которое требует лечения в условиях стационара. Последствиями язвы роговицы могут быть рубцы и помутнения. Большое помутнение, закрывающее зрачок, также ухудшает зрение.

Диагностика эрозии роговицы
В первую очередь офтальмолог собирает анамнез: он выясняет у пациента, как и когда появилась боль (например, после удара в глаз веткой шиповника), пользуется ли больной контактными линзами и уточняет режим их использования.
Маленькие дети не всегда могут объяснить, что произошло, и описать свои ощущения, поэтому иногда внезапное нежелание открывать глаза остаётся единственным симптомом травмы.
При внешнем осмотре пациента врач обращает внимание:
- на способность пациента безболезненно открывать глаза, наличие у него блефароспазма (желания зажмурится);
- слезотечение;
- светобоязнь (человеку неприятно смотреть на яркий свет).
Если у пациента присутствуют все эти симптомы, к которым присоединяется ощущение инородного тела в глазу, это говорит о «роговичном синдроме» — защитном механизме в ответ на повреждение роговицы [9] .
Инструментальная диагностика
Увидеть эрозию невооружённым глазом довольно трудно. Чтобы точно определить размер эрозии и глубину травмы, врач-офтальмолог использует щелевую лампу. Сначала доктор осматривает глаз в белом свете, без использования красителя.
Чтобы исключить наличие инородных тел, которые могут царапать роговицу при моргании, врач также осматривает внутренние поверхности верхнего и нижнего века. Если там есть инородное тело, его обязательно удаляют. Очень важно на этом этапе исключить проникающее ранение глаза, которое лечат только в условиях стационара.

Роговица — это прозрачная структура. Её дефект заметен при помутнении, но свежая эрозия такая же прозрачная, как и роговица, поэтому, чтобы выявить точные границы и размеры повреждения, роговицу обследуют с использованием 1%-го красителя — флуоресцеина. Его используют или в виде капель, или на бумажных тест-полосках, предварительно смоченных физиологическим раствором. Осмотр проводят в синем свете. Краситель не задерживается на неповреждённых клетках, а участок дефекта светится зелёным светом.
![Обследование с помощью красителя [22]](https://probolezny.ru/media/bolezny/eroziya-rogovicy/obsledovanie-s-pomoshyu-krasitelya-22_s.jpg)
Дифференциальная диагностика
Эрозию роговицы дифференцируют:
- от острого приступа закрытоугольной глаукомы; ;
- язвы роговицы;
- синдрома сухого глаза;
- инфекционного кератита (бактериального, грибкового, герпетического);
- рецидивирующей эрозии роговицы; .
Лечение эрозии роговицы
Эрозию роговицы лечат консервативными способами с помощью:
- Увлажняющих капель и кератопротекторов — капли и гели, содержащие гиалуронат натрия, тригалозу и дексапантенол, создают на поверхности эрозии защитный слой, что предотвращает травму. Чтобы не допустить развитие рецидивирующей эрозии, увлажняющие капли применяют примерно ещё 4 недели после полного заживления. При сопутствующем синдроме сухого глаза их используют постоянно.
- Мягких контактных линз (бандажных) — снижают боль и предотвращают повторную травму собственными веками при моргании. Рекомендуют применять силикон-гидрогелевые контактные линзы, так как, в отличие от гидрогелевых, они позволяют кислороду проникать к роговице. Однако силикон-гидрогелевые линзы склонны к образованию отложений, поэтому важно соблюдать гигиену или использовать однодневные линзы [19] .
- Нестероидных противовоспалительных средств (НПВС) — при сильной боли иногда используют препараты с болеутоляющим эффектом, например Ибупрофен.
- Местных НПВС — капли, например Диклофенак 0,1% не влияют на скорость заживления, но снижают боль и избавляют от необходимости принимать таблетки [16][17] . Однако их нельзя использовать более двух дней из-за риска развития токсического действия.
- Антибактериальных препаратов (в виде капель или мазей) — принимают в нескольких случаях: при признаках инфицирования эрозии, чтобы предотвратить развитие бактериальной инфекции, и для профилактики в индивидуальных случаях, например, когда причиной эрозии стали контактные линзы или травмирование грязным предметом. В таком случае проводят полный курс антибактериальной терапии в течение 5–7 дней.
- Противовирусных препаратов — используют, если причиной повреждения стала герпесвирусная инфекция. При травматической эрозии их не применяют.
- Циклоплегиков — капли, которые расширяют зрачок и временно расфокусируют зрение, например Циклопентолат 1% или Атропин 1%. Назначают при травматическом воспалении радужной оболочки глаза, чтобы снять боль. При неосложнённой эрозии не применяют.

В некоторых медицинских источниках советуют использовать повязку на глаза, чтобы снизить риск травмы из-за частых морганий. Сейчас нет достоверных данных об эффективности данного метода лечения. При этом повязка затрудняет диагностику и лечение инфекционных осложнений, поэтому пациентам с риском инфицирования эрозии она противопоказана [13] .
Также нельзя использовать местные анестетики, поскольку они оказывают токсический эффект и замедляют процесс заживления.
Прогноз. Профилактика
Прогноз у эрозии роговицы благоприятный. Мелкие неосложнённые эрозии могут зажить самостоятельно в течение 24–48 часов [14] . Однако невылеченные эрозии могут спровоцировать развитие язв роговицы, после которых формируются рубцы.
Если такой рубец (помутнение) появляется в области зрачка, он снижает зрение. Также рубцы роговицы меняют её форму, в результате чего развивается неправильный (несимметричный) астигматизм, который сложно поддаётся очковой коррекции.
Термин дистрофия с латыни переводится как «расстройство питания тканей». В основе дистрофических процессов любой локализации лежит нарушение метаболических процессов на клеточном уровне, которое приводит к появлению сначала структурных изменений, а затем и к функциональной недостаточности.
Дистрофия сетчатки – это сложная патология сетчатой оболочки глаза, которая приводит к стойкому ухудшению остроты зрения. Причиной ее появления является комплекс факторов, которые условно можно разделить на внешние (экзогенные) и внутренние (эндогенные). Непосредственной причиной появления дистрофии сетчатки являются сосудистые нарушения, запускающие каскад патологических реакций, в итоге приводящих к выраженному снижению зрения. Длительное время болезнь остается совершенно незаметной и обнаруживается зачастую уже при развитии осложнений.

В лечении большинства болезней глаз время их обнаружения имеет решающее значение, ведь чем раньше начато адекватное лечение, тем лучше прогноз с точки зрения сохранения зрения. Не лишайте себя возможности хорошо видеть, ежегодно проходите обследование глаз, даже если вам кажется, что симптомов болезней глаз у вас нет! Простая, быстрая и недорогая процедура осмотра глаз у офтальмолога поможет сберечь зрение на долгие годы!
Причины появления дистрофии сетчатки
Довольно часто дистрофии сетчатки генетически обусловлены, но есть ряд факторов, которые повышают вероятность развития болезни. К ним относятся:
- пожилой возраст
- болезни сердечно-сосудистой системы (гипертоническая болезнь, атеросклероз)
- сахарный диабет
- избыточный вес
- вредные привычки (курение, злоупотребление алкоголем, неправильное питание)
- близорукость средней и высокой степени
- тяжелые инфекционные заболевания, хронический стресс
- перенесенные воспаления глаз, травмы глазного яблока
Как проявляется дистрофия сетчатки
Общим симптомом для любой формы дистрофии является прогрессирующее ухудшение зрения, а также нарушение полей зрения. При осмотре глаз могут быть выявлены скотомы (участки выпадения зрения), искажение видимого изображения предметов, ухудшение ориентации в сумерках и в условии ограниченной освещенности. Больной с дистрофией сетчатки может заметить искривление прямых линий, непрозрачные пятна в поле зрения, выпадение букв во время чтения, изменение цветовосприятия.
На ранней стадии дистрофии сетчатки могут не вызывать никаких неприятных ощущений. Поэтому если вы или ваши родственники находитесь в группе риска, не игнорируйте ежегодный осмотр у квалифицированного офтальмолога.
Какие бывают дистрофии сетчатки
Дистрофия сетчатки – сборное понятие, которое объединяет разные по природе и проявлениям патологии сетчатой оболочки глаза. По своей природе дистрофии сетчатки разделяются на первичные, наследственно обусловленные, и вторичные, приобретенные, вызванные общими заболеваниями организма.
Первичные дистрофии сетчатки – это множество различных патологий, передающихся по наследству. Обычно они проявляются в детском возрасте и вызывают стойкое прогрессирующее снижение зрения, со временем приводящее к слепоте. Примером первичных дистрофий сетчатки являются амавроз Лебера, пигментная дистрофия сетчатки, болезнь Вагнера, дистрофия Беста, болезнь Штаргардта, точечно-белая дистрофия сетчатки.
Вторичные (приобретенные) дистрофии, в зависимости от преимущественной области поражения сетчатки, разделяют на центральные и периферические.

Центральные дистрофии сетчатки
Поскольку при этой форме дистрофии сетчатки поражается область макулы (желтого пятна, центральной ямки сетчатки), заболевание также называют макулодистрофией. Желтое пятно, или макула – это область сетчатки, отвечающая за наилучшую остроту зрения и различие мелких деталей изображения. При поражении этой области страдает центральное зрение, а периферическое зрение остается неизменным. Человеку с центральной дистрофией сетчатки сложно читать, водить машину, рисовать, писать, вышивать и т.п.
В молодом возрасте центральная дистрофия сетчатки нередко выявляется при миопии, в пожилом возрасте диагностируют возрастную макулодистрофию. Своевременное выявление и регулярная терапия позволяют остановить прогрессирование симптомов заболевания и сохранить зрение на долгие годы.
Периферические дистрофии сетчатки
В этом случае изменения обнаруживаются на периферии сетчатки, то есть в тех ее областях, которые не принимают участия в формировании четкого зрения. Периферические ретинальные дистрофии, как правило, не сопровождаются отчетливым ухудшением зрения, но повышают риск развития тяжелых патологий глаз, таких как отслойка сетчатки.
Периферические дистрофии различной степени выраженности диагностируются у большинства близоруких людей. Поэтому если вы носите очки или линзы, обязательно проходите ежегодный осмотр глазного дна у офтальмолога. В случае, если доктор обнаружит участки истончения или разрывов сетчатки, вам будет предложена ограничительная лазерная коагуляция сетчатки.
Лечение дистрофии сетчатки
Своевременно начатое лечение дистрофии сетчатки помогает улучшить остроту зрения, остановить прогрессирование патологических изменений в тканях глаза и предотвратить появление грозных осложнений.
Для лечения дистрофий сетчатки применяют комплексный подход. Ввиду того, что большинство случаев заболевания носит наследственный характер, лечение болезни их симптоматическое, направленное на поддержание достаточной остроты зрения.
Медикаментозное лечение включает применение лекарственных препаратов с различным механизмом действия, цель которого – улучшение питания тканей сетчатки. Обычно применяют сосудорасширяющие препараты (но-шпа, папаверин), дезагреганты (аспирин, клопидогрель), комплексные витаминные препараты, укрепляющие стенки сосудов сетчатки (аскорутин, препараты с лютеином), биогенные стимуляторы и пептиды (ретиналамин, экстракт алоэ). При обнаружении экссудативной формы ВМД показаны интравитреальные инъекции препаратов из группы блокаторов неоангиогенеза (anti-VEGF препараты), дексаметазона, рассасывающих препаратов (гепарин, этамзилат).
Физиотерапевтическое лечение при дистрофии сетчатки включает магнитотерапию, лазерную стимуляцию сетчатки, электрофорез с лекарственными препаратами, улучшающими питание тканей (но-шпа, никотиновая кислота и пр.).
Аппаратное лечение возможно и в домашних условиях - использование прибора АМВО-01, разработанного специально для применения у пациентов с патологией сетчатки и зрительного нерва.

Наиболее эффективным методом лечения у пациентов с дистрофиями сетчатки является лазерная коагуляция (фотокоагуляция) сетчатки. Цель такого лечения – отграничение измененных областей сетчатки от окружающих их здоровых тканей для предотвращения прогрессирования болезни и развития возможных осложнений. Местное воздействие лазерных лучей повышает температуру в области обработки и вызывает ограниченную коагуляцию тканей и образование прочных сращений между сетчаткой и прилежащей к ней сосудистой оболочкой.
Хирургическое лечение показано при выявлении грубых сращений (шварт) между сетчаткой и стекловидным телом глаза, а также неоваскулярных мембран. С этой целью применяют витреоретинальные операции (витрэктомия, склеропломбаж, экстрасклеральное пломбирование и пр.).
Цены на лечение дистрофии сетчатки
Стоимость лечения при дистрофии сетчатки зависит от вида манипуляции (медикаментозное, лазерное, хирургическое) и объёма вмешательства, необходимости применения дополнительных расходных материалов и общей анестезии. Поэтому точная стоимость лечения может быть названа только после очной консультации со специалистом. Узнать стоимость основных процедур и операций вы можете в разделе ЦЕНЫ.
Задать вопрос онлайн
Заказать обратный звонок
Что такое сетчатка глаза, из-за чего может произойти ее отслоение, можно ли предотвратить этот процесс, и как вернуть зрение, если отслойка все-таки произошла, расскажет кандидат медицинских наук, офтальмолог-хирург высшей категории Олег Унгурьянов.
Олег Владимирович, какую функцию выполняет сетчатка глаза?
Сетчатка отвечает за восприятие изображения головным мозгом человека. Все в детстве играли с лупой. С ее помощью можно сфокусировать солнечный свет и выжечь пятнышко на деревянной дощечке. Вот сетчатка в данной аналогии и будет дощечкой, на которую попадает изображение, прошедшее через линзы: роговица и хрусталик.
Сетчатка напрямую соединена с мозгом с помощью «своеобразного кабеля» - зрительного нерва. Через нее мозг воспринимает фокусированное изображение. По сути сетчатка – это и есть часть головного мозга. Она представляет собой неоднородную ткань, словно состоящую из пикселей. И в каждый такой «пиксель» попадает часть изображения, которое затем направляется в мозг. Мозг уже собирает все эти кусочки в целостную картину, можно сказать, что мы видим мозгом через сетчатку.
Что происходит со зрением, если есть патологии сетчатки или даже отслаивание?
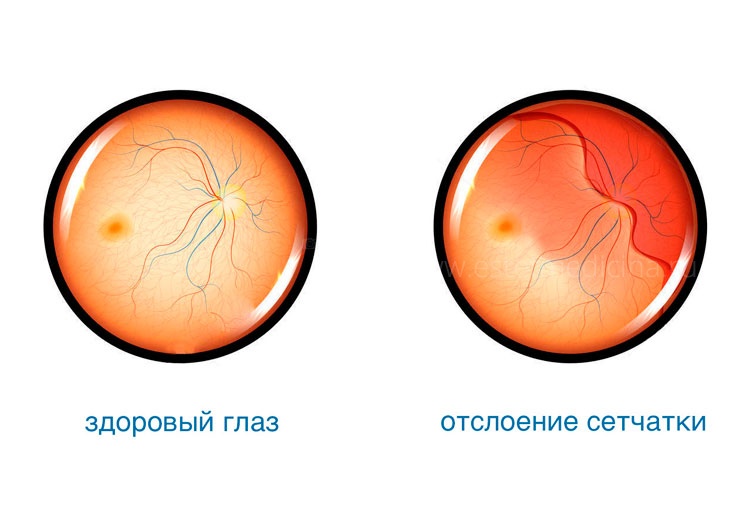
Заболеваний сетчатки огромное количество. Но отслоение - одно из самых распространенных. Суть этого процесса заключается в том, что в ткани здоровой сетчатки образуется разрыв.
В норме сетчатка лежит на подложке пигментного эпителия. Но чтобы оставаться на месте, она должна быть герметична, только в этом случае оптическая система глаза работает как нужно. Если возникает разрыв, то через него жидкость из стекловидного тела начинает проникать под сетчатку и отслаивает ее от подложки.
Какие существуют причины отслойки сетчатки и как распознать этот процесс?
Предрасположенность к отслоению может передаваться по наследству , даже через поколение. Отслойка также может возникать после перенесенной травмы . Если есть близорукость , в периферических отделах глаз растягивается, и там начинается истончение сетчатки, а где тонко там в конце концов и рвется.
Кроме того, после 40 лет начинаются естественные процессы контракции стекловидного тела глаза, его гелеобразная структура расслаивается на волокна и воду, оно само сокращается, а в местах прикрепления к сетчатке тянет и даже может разорвать ее.
Не заметить отслойку сетчатки невозможно. Начальным признаком отслоения являются резкое увеличение помутнений или еще говорят «мушек» в глазах, это может сопровождаться симптомами “искр” и “молний” по краям поля зрения. В добавок к этому у человека сразу на периферии зрения как будто появляется занавеска через которую видно очень плохо, как сквозь толстый слой воды. Чаще всего занавеска проявляется снизу и сбоку, и в течение нескольких дней а то и часов, распространяется, постепенно закрывая все поле зрения. Причем вечером шторка увеличивается, а утром может уменьшатся, потому что человек полежал, поспал, сетчатка под силой тяжести вернулась немного назад. Этот симптом достаточно характерен для первых дней, затем сетчатка становиться все более ригидной, темнота распространяется на все поле зрения.
Записаться на прием, задать вопрос:
Чем можно помочь в случае диагностируемого отслоения?
Помочь можно только хирургическим путем, причем экстренно . Если ничего не делать, то практически гарантирована полная потеря зрения!


По центру глаза находится макулярная зона сетчатки, где собрано наибольшее количество «пикселей», этой зоной мы видим наиболее ярко и четко. Отслойка же сетчатки начинается как правило с периферии и если она еще не “добежала” до центра, то при удачном хирургическом лечении может сохранится такой же зрение как и до отслойки. Например, как было 100% с коррекции так и остается после операции. Если же отслойка уже перешла через центральную зону, то даже при удачной хирургии центральное зрение как привило не восстанавливается до 100%, кроме того могут оставаться искривление линий и предметов в центре. То есть, медлить нельзя, при определенных условиях отслойка может дойти от периферии до центра буквально за часы!
Как и при любом повреждении, наш организм при отслойке сетчатки запускает процесс воспаления, формирования соединительной и рубцовой ткани. И для сетчатки это очень плохо, на ней и под ней начинают формироваться стяжки и рубцы. Помочь в этом случае все равно можно , но операции становятся сложнее и иногда многократны. Зрение в таких случаях тоже восстанавливается но уже далеко не до тех показателей как оно было до отслойки сетчатки.
Если вовремя диагностировали истончение тканей сетчатки, какое лечение применяется?
Применяется лазерное воздействие. На сегодня — это единственный эффективный метод. Суть процедуры в создании микроожога в месте истончения тканей, который затем зарубцовывается и таким образом эти рубчики создают своеобразную «дамбу» вокруг участка истончения или предразрыва. Это значительно снижает вероятность полного разрыва сетчатки и ее отслоения. Причем рубцы образуются уже через две-три недели, и возникает надежная фиксация.
Важно своевременно пройти обследование глазного дна, выявить истончение и вовремя предупредить разрыв. Для этого используются специальные приспособления, невооруженным глазом такую диагностику не провести, необходим направленный свет и специальные линзы.
После 40 лет проходить диагностику у врача-офтальмолога нужно регулярно. До этого момента – ежегодная диагностика рекомендована тем, у кого у родственников было отслоение сетчатки или есть высокая близорукость, то есть, существует предрасположенность к отслойке.
Если есть предрасположенность к отслойке сетчатки, в каком возрасте она может проявится?
Если имеется высокая степень близорукости, от -8, то достаточно рано, даже в 12-14 лет. Бывают люди с врожденной патологией. Но чаще всего истончение и разрыв все-таки совпадают с физиологическим возрастом, когда стекловидное тело начинается расслаиваться, т. е. после 40 лет. Гель стекловидного тела начинает сокращаться и отслаиваться от мест прикрепления к сетчатке, создавая натяжение и провоцируя разрывы в сетчатке.
Записаться на прием, задать вопрос:
Что делать, если отслоение все-таки началось?
Срочно обратиться к врачу. Процесс отслойки происходит по следующей схеме: образуется разрыв, в него поступает вода стекловидного тела, начинается процесс рубцевания тканей. В некоторых случаях во время разрыва сетчатки в глаз попадает кровь и человек видит в поле зрения плавающие темные кляксы. Мы уже говорили что если добежали до грамотного офтальмохирурга до того, как отслоился центр, то при успешной операции, скорее всего зрение удастся полностью восстановить. А если не успели, то периферия восстановится такая как была, а вот центр сетчатки уже не вернется в изначальные характеристики. Как правило, хорошо, если восстановится половина от того, что было до отслоения. Причем восстановление иногда занимает до двух-трех лет. И даже после успешной операции могут оставаться искривления линий в центральном поле зрения.
Как проходит операция по устранению отслойки сетчатки?
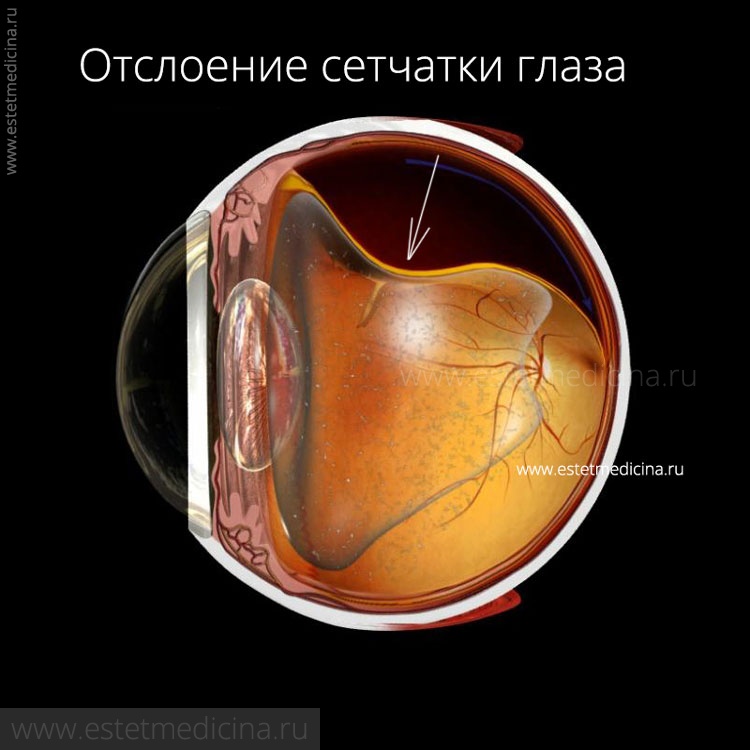
Причина отслойки одна – разрыв ткани самой сетчатки. Сетчатка при этом все еще остается «живой», все так же состоит из «пикселей» и передает изображение в головной мозг. Но вне своей подложки она работает плохо. Значит смысл операции в том, чтобы поставить сетчатку на ее законное место. Вопрос лишь в том, каким способом это сделать.

Если отслойка свежая, тогда можно попытаться быстро закрыть разрыв, простой операцией пломбирования, остановить тем самым поступление в него жидкости, и через пару дней вся лишняя вода сама всосется в подложку, а сетчатка вернется на место. Иногда это может произойти даже за несколько часов.
Если до врача пациент быстро не дошел, то ситуация сложнее. Процесс рубцевания уже запущен, сетчатка уже искривилась и прилипла в неровном положении к стекловидному телу. Значит, просто закрыв дырку, восстановления мы не получим. В этом случае сетчатку сначала отделяют, очищают от наросшей соединительной ткани, закрывают дырку и ставят сетчатку на место. Это не просто. Бывает, что сетчатку чистят и по два, и по три раза. К счастью, процесс рубцевания все-таки не бесконечен.
Чем быстрее от начала процесса отслойки пациент оказывается у специалиста, тем проще будет восстановить зрение. Чем дольше человек тянет, тем сильнее его организм сморщивает глаз и тем сложнее манипуляции для лечения .
А как фиксируется сетчатка на «законном» месте? Каким-то клеем?
Такого клея, чтобы закрыть разрыв тканей, еще не придумали, мы можем это сделать только при помощи естественных рубцов. Для этого делается микроожоги лазером вокруг разрывов с тем чтобы на месте ожогов образовались рубчики или “биологические клепки”, которые уже будут плотно блокировать разрывы. Но рубец не образуется моментально. Полноценный рубец получается только через две-три недели, а то и через месяц. И все это время что-то должно удерживать сетчатку на месте, прижимая ее к подложке, сосудистой оболочке глаза, на которой, собственно, и образуется рубец. Это напоминает процесс наклеивания обоев, кто то должен держать из плотно прижатыми у стене пока клей не застынет, иначе не будет полноценной фиксации. Для того, чтобы решить задачу удержания сетчатки в правильном положение до появления фиксирующих рубцов , используются различные газы или силиконовое масло.
Газ применяют , в более простых случаях. Он вводится в полость глаза в конце операции. Убирать газ потом не нужно, он сам постепенно растворяется в естественной жидкости глаза. Применяются различные газы, каждый со своей скоростью рассасывания. Быстрее всего растворяется обычный воздух, за неделю-две. Тип газа и выбирают по принципу насколько быстро нужно чтобы он рассосался.
Силикон в большинстве случаев держит сетчатку лучше, чем газ. Он не такой подвижный и его используют в более тяжелых случаях. Силикон бывает разный. На тот, который тяжелее воды, крепят нижние отделы сетчатки, на тот, который легче – верхние отделы. Но силикон сам не рассасывается, его приходится в последующем из глаза убирать. Это несложно, но нужно дополнительная операция, которая как правило проводится через 1, 5 месяцев после основной операции.
Нужно ли со временем менять силикон?
А стекловидное тело убирают чтобы вести в глаз газ или силикон?
Стекловидное тело — это на 98% вода и на 2% коллагеновые нити. И оно не несет какой-то особой важной функции. Зато участвует в процессах воспаления и рубцевания, которые вредят глазу стягивая сетчатку, поэтому да, его убирают. Но уже через два-три часа стекловидное тело заменяется жидкостью, которая и до его удаления проходила через глаз. Т. е. по сути, жидкость как была, так и остается, а убираются только нити.
Что такое пломбирование сетчатки глаза?
Это еще один вариант закрытия места разрыва тканей. Без рубцевания. Применяется в неосложненных случаях отслойки сетчатки у молодых людей. Если человек молод и у него еще не произошел распад стекловидного тела глаза на волокна и воду, т. е. оно пока еще от природы упругое как гель, то можно создать своеобразный холмик со стороны разрыва. Этот гель прижмется, и дырка заблокируется. Но нужно понимать, что пройдет время и стекловидное тело с возрастом все равно начнет расслаиваться. Поэтому после установки пломбы, когда отслойка закрылась, обычно через месяц, необходимо пройтись по этому месту лазером, чтобы укрепить место разрыва.
Записаться на прием, задать вопрос:
Может ли отслойка перейти на второй глаз?
Если у человека сетчатка отслоилась на одном глазу, то значит к отслойке есть предрасположенность и на втором. Нужно обследоваться и, в случае необходимости, принимать меры, окружать участки истончения сетчатки лазеркоагулятами.
Если отслойка произошла из-за травмы, то обследование второго глаза все равно проводится, но о предрасположенности говорить нельзя.
Как долго длится операция по лечению отслоения сетчатки глаза?
Это сложная хирургия. По времени занимает около часа. Операция проводится под местной анестезией или под общим наркозом. Для пациента операция проходит безболезненно, так как сетчатке нет нервных тканей. Поэтому и при разрыве боли нет. Мы только по признакам ухудшения зрения можем понять, что происходит отслойка.
Нужно ли выполнять какие-то манипуляции с хрусталиком, если требуется операция по лечению отслоения сетчатки?
Для хорошей визуализации, освещения задней камеры глаза, важно иметь чистый хрусталик, ведь именно через него врач наблюдает за операцией. Если хрусталик мутный из-за катаракты, тогда необходимо его менять. Помутнеть хрусталик может и вовремя операции, если его заденут, если на него попадет газ. Поэтому может возникнуть необходимость совместить операцию с операцией по замене хрусталика на искусственный. Это не является проблемой так как, на сегодняшний день искусственные хрусталики по своим свойствам уже практически превзошли натуральные.
Есть ли ограничения после операции?
Задача операции одна – закрыть разрыв. После того, как сделан миниожог лазером, пациент может хоть на голове стоять, рубец все равно образуется. Т. е. каких-либо ограничений не существует. Особенно, если используется силикон. В течение двух-трех часов после операции, нужно просто убедиться, что человек пришел в себя от наркоза, а дальше он может идти домой.
Естественно, вокруг нас живут микробы и после операции присутствует небольшое воспаление, поэтому назначаются специальные капли содержащие противоспалительные препараты и антибиотики, как перед так и после операции.
Затем каждые полгода следует проходить проверку глазного дна, следить, чтобы не появилось новых слабых зон во втором глазу. Если была отслойка и операция, то в том глазу, с которым работали, все возможные слабые зоны уже укрепили, так что вероятность повторения разрыва небольшая. А вот во втором глазу все еще остается предрасположенность.
Бывает ли так, что не удается добиться результата с первого раза?
Бывает, что люди приходят на переделку, да. Иногда даже из-за границы приезжают к нам оперироваться повторно. Сегодня любую сетчатку, как бы долго она ни была отслоена, как бы ее ни перекрутило и не покрыло рубцами, можно очистить и вернуть ее на анатомическое место. Результаты будут у всех разными, зрение тоже, но это возможно сделать. Может потребоваться и несколько операций. Обычно составляется прогноз, какой результат мы ожидаем после успешно проведенного лечения, и затем вместе с пациентом принимаем решение имеет смысл оперировать или нет.
Как работают с отслойкой, возникшей в случае травмы?
Травмы глаза имеют определенные нюансы. Кровоснабжение головы у нас очень активное и если что-то разрывается, то это сопровождается большим количеством крови. И если в этот момент начать сетчатку восстанавливать, то это будет, во-первых, очень сложно, а во-вторых, результаты окажутся не на высоте. При травмах первая задача зашить разорванные сосуды и дать им закрыться. Это 1-3 суток, чтобы сосуды перестали кровить.
Конечно, травмы очень вариабельны. Но обычно, когда человек с травмой приезжает в любую больницу, ему просто зашивают оболочки глаза, восстанавливая его целостность. После того, как это сделано и назначено противовоспалительное лечение, начиная со второго-третьего дня, чаще через неделю, можно говорить об оперативном лечении с целью восстановления функций того, что осталось неповрежденным. Посттравматическое восстановление глаза и зрения сложный иногда многоэтапный хирургический процесс. И очень часто нам удается получить прекрасные результаты.
При отслойке сетчатки остается ключевой момент, видит человек хоть какой-то свет или нет. Если видит, значит канал сетчатка - зрительные нерв - мозг работает и можно и нужно бороться и получать зрение.. Если глаз свет не видит, то пока современная медицина бессильна.
Сколько стоит операция по лечению отслоения сетчатки у Вас в клинике?
Если это пломбирование, то цена начинается от 90 000 рублей при манипуляции на одном глазе, если требуется витреоретинальная хирургия, то от 130 000 рублей. При необходимости комплексной операции с повышенной сложностью стоимость может быть и более 200 000 рублей.
Олег Владимирович, большое спасибо за детальное освещение столь серьезной проблемы. Желаем Вам успехов!
Задать вопрос онлайн
Заказать обратный звонок
Сегодня мы поговорим о такой офтальмологической операции, как витрэктомия, вмешательстве которое применяется при различных заболеваниях сетчатки и стекловидного тела глаза. Наш собеседник – доктор медицинских наук, профессор, офтальмохирург московской «Офтальмологической клиники СПЕКТР» – Арсений Кожухов.

Арсений Александрович, давайте расшифруем термин «витрэктомия»?
Витрэктомия - это дословно операция по удалению стекловидного тела (на латыни «витреум» – стекловидное тело, «эктомия» – удаление). В результате ряда заболеваний, о которых подробнее мы поговорим далее, структура стекловидного тела нарушается, в нем возникают помутнения, образуются мембраны на поверхности сетчатки, шварты – рубцы. При этом в сетчатке глаза часто возникают дегенеративные изменения, она истончается, натягивается или сморщивается, в ней могут формировать разрывы, а затем и отслойка сетчатки. Для устранения описанных проблем и сохранения зрения - применяется операция, которая и носит название витрэктомия и в сочетании с другими хирургическими манипуляциями позволяет вылечить довольно тяжелые глазные заболевания. Этот метод лечения применяется офтальмохирургами уже не один десяток лет и благодаря современным хорошо отработанным технологиям позволяет достигнуть прекрасных результатов, причем даже в очень тяжелых случаях. Благодаря современным технологиям сегодня мы можем приложить на практически любую отслоенную сетчатку и достигнуть хорошего анатомического результата. А функциональный результат зависит преимущественно от давности такой отслойки.

Различают субтотальную и тотальную витрэктомию. В чем разница?
Эти термины обозначают объем удаляемого стекловидного тела. Тотальной витрэктомии не бывает, так как удалить стекловидное тело полностью, до последнего волокна невозможно. Субтотальная витрэктомия подразумевает почти полное удаление стекловидного тела. Витрэктомия так же бывает передняя и задняя.
Можете рассказать подробнее в каких случаях различная витрэктомия применима?
Начнем с субтотальной витрэктомии. Хирург прибегает к этой методике при разрывах сетчатки и ее отслойке. Показанием так же может стать массивное кровоизлияние- по научному «гемофтальм». Это является следствием травмы, сахарного диабета и повышенного артериального давления. Если кровоизлияние небольшое, то оно рассасывается самостоятельно. Кроме того, метод применим в тех ситуациях, когда происходит образование множественных помутнений, снижающих остроту зрения и плотных тяжей в стекловидном теле. Передняя витрэктомия проводится в некоторых случаях при лечении осложнений катаракты - разрыва капсулы или смещения хрусталика.
Задняя витрэктомия применяется, когда в центральной зоне сетчатки образуется мембрана и стягивает ее как гусиная лапка. Прежде чем удалить эту мембрану, обычно требуется удалить стекловидное тело.
Как проводится витрэктомия?
Витрэктомию проводят в амбулаторных условиях под местной анестезией или под общим наркозом. Хирург делает 3 микроскопических прокола менее 0,5 мм в склере глаза. Затем с помощью специального аппарата – витреотом он удаляет стекловидное тело, а с поверхности сетчатки удаляет мембраны и рубцовую ткань с помощью специальных микропинцетов и ножниц. Далее, в случае, например, отслойки сетчатки офтальмохирург возвращает отслоенную сетчатку на нужное место с помощью введения специальной жидкости, которая прижимает сетчатку, а затем газ или силикон, место разрывов приваривает с помощью лазера.


Записаться на прием, задать вопрос:
Что за жидкость вводится в глаз, когда стекловидное тело удаляется?
Одномоментно с удалением стекловидного тела хирург вводит сбалансированный физиологический раствор. Это жидкость близкая по составу к внутриглазной влаге. Со временем, она без нашего участия заменяется на свою собственную прозрачную влагу, которая постоянно вырабатывается и циркулирует в глазу. Тот же процесс происходит, когда мы удаляем силикон. Подобная замена нужна для того, чтобы поддерживать нормальное внутриглазное давление и постоянный объем и форму глаза. То есть, грубо говоря, что бы глаз «не сдувался», когда стекловидное тело удаляют. Стекловидное тело не возвращается, оно уже не нужно, так как сильно изменилось, сыграло свою плохую роль и уже «ушло со сцены».
Это срочная операция?
Все зависит от ситуации и стадии разрыва и отслойки сетчатки. Если разрыва нет, но есть небольшая начальная дистрофия, то это, можно сказать, относительно безопасно и никак не влияет на зрение. В этом случае требуется регулярное наблюдение у офтальмолога. Если уже есть периферический предразрыв или разрыв сетчатки, то нужна срочная операция по укреплению сетчатки лазером, что бы не произошла отслойка сетчатки. Если сетчатка уже начала отслаиваться, но ее центральная зона все еще прилежит, нужно срочно проводить ту саму операцию, которую мы обсуждаем (витрэктомию). Только при срочном проведении операции возможно полностью сохранить все зрение. Если центральная зона сетчатки уже отслоилась, срочность уже меньше, но все же очень желательно провести операцию в течении первой недели. Тогда можно сохранить большую часть зрения. Через неделю результат такой операции по зрению будет уже примерно в два раза хуже. Через месяц еще в два раза хуже. А через 3 месяца или полгода результат операции вообще малопредсказуем и зачатую уже удается сохранить только остатки зрения - 3-5 %. Это происходит из-за того что отслаивается центральная зона сетчатки, ее кровоснабжение резко нарушается и каждый день начинают сотнями гибнуть ее нервные светочувствительные рецепторы, их постепенно остается все меньше и меньше. Иногда мы получаем относительно неплохой результат по зрению даже если оперируем отслойку сетчатки через несколько лет (до 10-20 % зрения), но это скорее исключение, чем правило.
А случаются ли маленькие, так скажем, микро разрывы сетчатки?
Да, причем не так уж редко. И в этом случае офтальмологи применяют укрепление сетчатки лазером. Если же такой микро разрыв находится в верхних отделах сетчатки и сочетается с начальной отслойкой сетчатки, то применяют иной метод устранения проблемы, именуемый пневморетинопексией. Она подразумевает фиксацию сетчатки с помощью специального расширяющегося газа. Хирург вводит пузыречек такого газа в глаз и рекомендует пациенту такое положение головы, чтобы газ блокировал разрыв. На следующий день хирург приваривает место разрыва лазером. Эта технология наименее травматична, процедура проходит очень быстро и безболезненно. Введение газа, то есть лечение отслойки сетчатки по такой технологии занимает не больше одной минуты. Но применение этой технологии возможно только в самом начале заболевания и при соответствующем положении разрыва. И вообще, любое заболевание лечиться легче на ранней стадии, при своевременном обращении к высококвалифицированному специалисту.
Расскажите, что такое дистрофия сетчатки и операция витрэктомия также применима в этом случае?
Дистрофия сетчатки - это ее постепенное разрушение, сопровождающееся ухудшением зрения. Она имеет несколько форм - периферическую и центральную. Периферическая дистрофия развивается чаще всего у близоруких людей. Глаз растягивается в длину и сетчатка истончается. Периферическая дистрофия сама по себе не опасна для зрения. Тем не менее, ситуация зачастую осложняется тем, что происходит разрыв сетчатки и через этот разрыв под сетчатку начинает затекает жидкость, отслаивая сетчатку. Тогда человек перестает видеть и ему нужно проводить операцию как можно скорее.
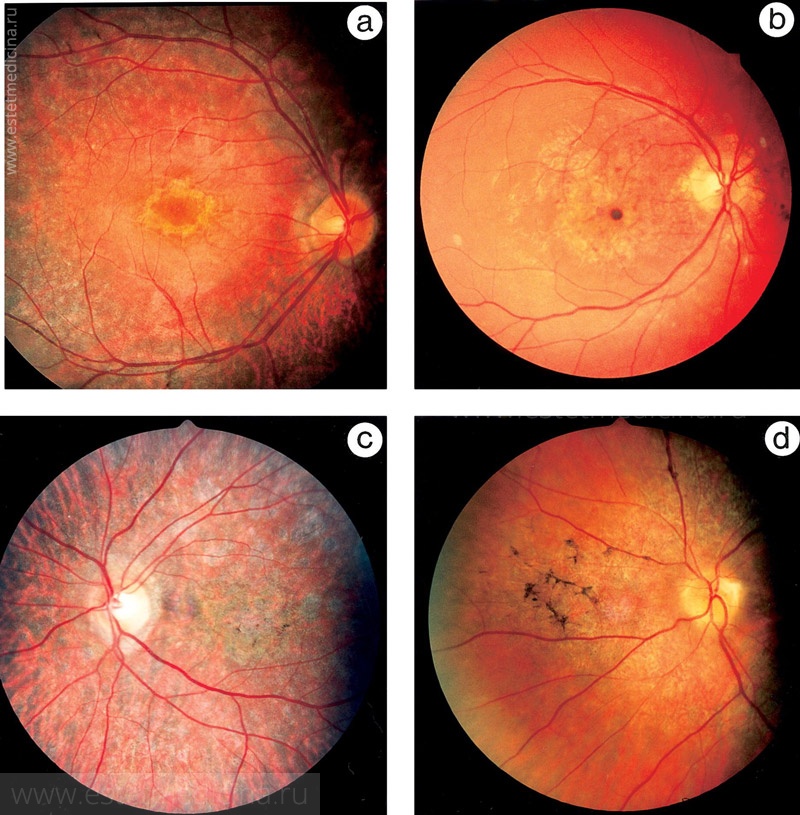
Центральная дистрофия в свою очередь делится на 3 основные формы. Сухая форма возникает при недостатке кровоснабжения и питательных веществ. Сетчатка при этом как бы постепенно «высыхает» в центральной зоне. И постепенно это приводит к ухудшению зрения, медленно, но неуклонно. Сухая дистрофия часто переходит во вторую форму - влажную. Это связано с тем, что из-за недостатка кровоснабжения, в центральной зоне сетчатки, где меньше всего сосудов, но большое скопление нервных рецепторов, происходит недостаток кислорода, иначе - гипоксия. Из-за гипоксии возникает и нарастает отек сетчатки и зрение становится хуже. В свою очередь из-за отека гипоксия еще больше нарастает и так далее. Возникает порочный замкнутый круг, что может очень быстро приводить к гибели нервных рецепторов и потере центрального зрения, особенно если нет правильного лечения.
Кроме того под сетчаткой могут начать расти патологические новообразованные сосуды, образуя субретинальную неоваскулярную мембрану. Наш организм запускает компенсаторный рост этих сосудов, но они приносят только вред, потому что эти сосуды не совершенны, они имеют очень тонкие и ломкие стенки. Жидкость в них может пропотевать и приводить к отеку сетчатки. А при разрыве такого сосуда возникает кровоизлияние под сетчатку.
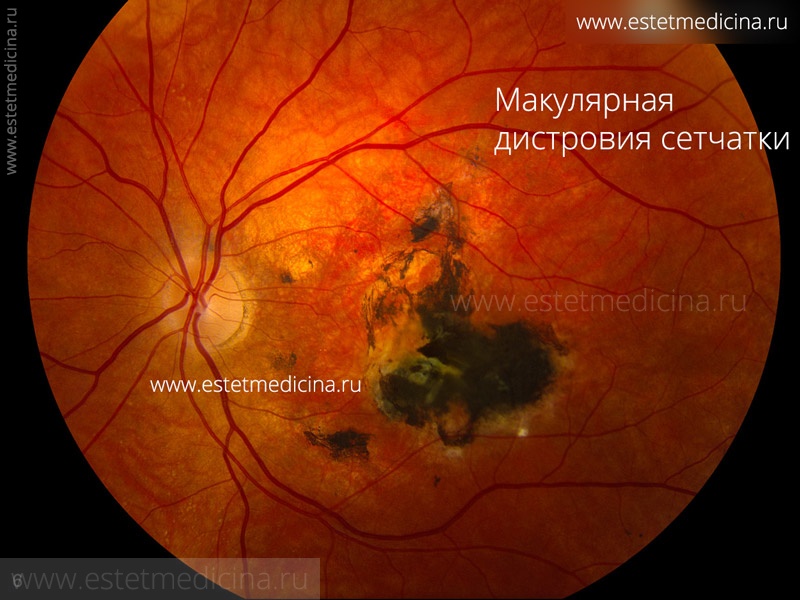
Записаться на прием, задать вопрос:
Влажная форма макулодистрофии более опасна. Если сухая приводит к ухудшению зрения постепенно, то влажная форма очень быстро.
Третья форма центральной дистрофии - эпиретинальный фиброз, когда в стекловидном теле возникают пленки и тракции, которые тянут сетчатку в макуле и ухудшают кровоснабжение. У человека возникает ухудшение зрения и происходят искажение и искривление. В итоге при сильных тракциях может возникать центральный разрыв сетчатки, который резко ухудшает зрение.
Дифтрофии сетчатки лечатся витрэктомией?
Лечение может быть различным. При сухой форме макулодистрофии хирургические лечение обычно не предлагается - пациенту рекомендуется вести здоровый образ жизни, пить витамины, регулярно гулять на свежем воздухе. Против отечной формы макулодистрофии применяется эффективный метод - инъекционная Anti-VEGF терапия. При этом внутрь глаза вводят специальные препараты для устранения отека сетчатки и новообразованных сосудов. Их необходимо вводить как минимум 3 раза с интервалом в 1 месяц.
Если у пациента эпиретинальный фиброз, то требуется хирургическое лечение - витрэктомия и удаление эпиретинальных мембран. При лечении центрального разрыва сетчатки часто мы используем технологию PRP и ACP (что в принципе одно и тоже), готовя из обогащенной плазмой крови пациента биологический клей для соединения краев разрыва. Кстати, нередко применяя лечение по этой технологии мы можем получить 100% зрение. Важно понимать, что лучше не медлить с этим вопросом, так как без лечения будет только хуже. Чем позднее проведена операция, тем хуже результат, потому как атрофируется большое количество нервных рецепторов.
Может ли дистрофия перейти в отслоение сетчатки?
Периферическая дистрофия сетчатки может перейти в разрыв, а затем отслойку сетчатки. При центральной дистрофии как правило отслойки сетчатки не бывает. Но оба эти вида дистрофии могут сочетаться между собой. То есть центральная дистрофия может развиваться независимо от периферической, но она не исключает возникновение отслойки сетчатки.
Есть какие-либо ограничения после операции витрэктомии?
Серьезных ограничений мы не устанавливаем. Первые дни пациент обходится только стандартной противовоспалительной терапией в каплях и иногда в первый день определенным положением головы, чтобы сетчатка лучше прилегала. На 2 день после операции он приходит на осмотр к нам в клинику, через неделю - на удалению швов, если их накладывали во время операции. И еще через 1-2 месяц, чтобы удалить силикон, если он был введен.
А что насчет физических нагрузок?
От физической нагрузки лучше воздержаться первую неделю. Затем все ограничения снимаются.
Какова стоимость витрэктомии в Вашей клинике?
Цена витрэктомии в клинике СПЕКТР варьируется в довольно широких пределах - от 38 000 до 200 000 руб. за один глаз, в зависимости от степени сложности и объема операции. Однако, при маленьком верхнем разрыве лечение отслойки сетчатки методом пневморетинопексии начинается от 19 000 руб.
Читайте также:

