От чего чешется мочка уха
Обновлено: 27.04.2024
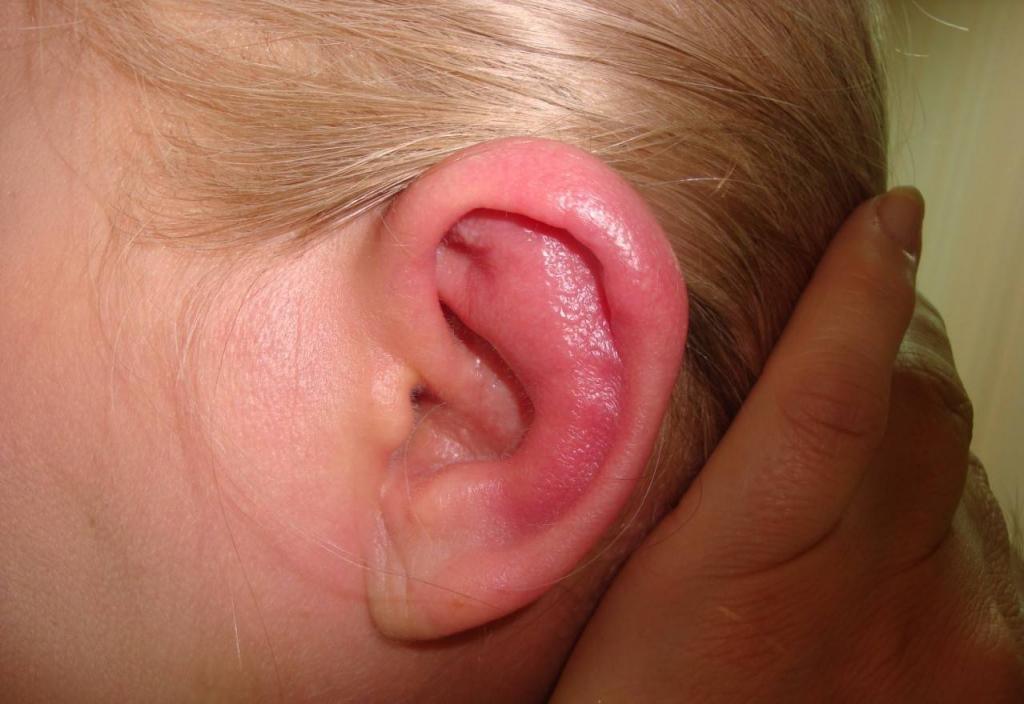
Часто на специализированных медицинских форумах люди спрашивают, почему опухла мочка уха и чешется, что делать, куда обращаться. Ответить на эти вопросы не так просто. Орган слуха в силу своего расположения часто бывает вовлечен в разные заболевания человеческого организма Специфических же болезней, свойственных только мочке уха, не существует.
Содержание статьи
Аллергические реакции

Каждый пятый житель планеты имеет негативный ответ организма на различные аллергены. В связи с постоянным ростом количества активных веществ и снижением общего уровня иммунитета населения, аллергические реакции встречаются все чаще, как у взрослых, так и у детей. Проявляться на органах слуха они могут таким образом:
- отечность;
- высыпания;
- зуд;
- иногда повышение температуры.
Спровоцировать общую реакцию организма, при которой ощущается зуд в разных частях тела, способны многие традиционные факторы, такие как:
- пыльца растений;
- шерсть животных;
- клещи и иные насекомые;
- домашняя пыль;
- грибки и плесень;
- сигаретный дым;
- некоторые продукты питания.
Однако если мочка уха опухла, покраснела и болит, то вполне возможно, что толчком послужили вещества, содержащиеся в лекарственных препаратах или в бытовой химии.

Возможные причины реакции:
- фосфатосодержащие порошки и моющие средства;
- отбеливающие средства;
- косметика для ухода за телом и лицом, краска для волос;
- антибиотики;
- бензофеноны и бензокаин и др.
В период обострения больной страдает от очень сильного зуда слуховых органов, который может быть постоянным или периодическим. При этом пораженные участки становятся болезненными.
Реакция организма может сопровождаться аллергическим отитом, который бывает наружным или средним, чаще всего проходит бессимптомно. У детей ответ организма (диатез) возникает на грудное молоко или прикорм, содержащий вещества-аллергены. Если опухла мочка уха у ребенка, то нужно перевести его на диетическое питание, чтобы опытным путем определить продукты, которые ему не подходят.
Чтобы диагностировать причины аллергии у взрослого человека, ему нужно обратиться к специалисту, сдать провокационные тесты, мазки и кожные пробы, а также анализ крови. Для эффективного излечения нужно убрать контакт с аллергеном, поэтому вводится строгая диета, исключающая острые, копченые, сладкие продукты, алкоголь.
Также врач прописывает антибиотики и антигистаминные препараты в таблетках (супрастин, диазолин, лоратадин). Местно применяются мази и специальные растворы. Иногда доктор может посоветовать принимать витаминные комплексы, иммуномодуляторы или успокоительные средства для более легкого перенесения зуда.
Дерматологические проблемы

Зачастую опухоль на мочке уха может быть вызвана поражениями кожи. Если отек, зуд и шелушение не проходят в течение нескольких дней, можно проконсультироваться у отоларинголога или дерматолога. Наиболее частыми причинами этих признаков бывают воспалительные или грибковые заболевания.

- Экзема. Хроническое кожное заболевание воспалительного характера, которое может возникать в результате сильного стресса, аллергии или недугов внутренних органов, инфицирования при травмах. Легкая (абортивная) форма провоцируется ангиной или ОРВИ, сопровождается появлением небольших красноватых шелушащихся и чешущихся пятнышек. Начинаясь в слуховом проходе, имеет свойство распространяться на окружающие кожные покровы. Терапия – промывание раствором фурацилина и 1% раствором резорцина, компрессы с раствором нитрата серебра, ихтиоловой мазью или примочки с использованием свинцовой воды.
- Аллергический дерматит. Его появлению способствует дисбактериоз кишечника и хронические заболевания внутренних органов. Характеризуется сильным зудом, покраснением кожи и появлением пузырьков. Больной постоянно расчесывает больное место. Кроме специфического лечения (антигистаминные таблетки, противомикробные мази), применяются также сорбенты (активированный уголь) и бифидобактерии для нормализации работы кишечника. Обязательно соблюдать диету.
- Контактный дерматит. Возникает лишь в местах соприкосновения с аллергеном. Наиболее частый случай – украшения (сережки и бижутерия). Если после приобретения и установки новых сережек опухли мочки ушей, то можно заподозрить реакцию организма на отдельные металлы, применяемые при изготовлении украшения (никель, медь, хром, молибден, алюминий). Нужно снять новые сережки и обрабатывать отверстие дезинфицирующими средствами.
- Микоз. Вызывается дрожжеподобными или плесневыми грибками. Они способны размножаться при попадании в травмированные ткани, несоблюдении основных правил личной гигиены или ослаблении иммунитета вследствие прохождения курса антибиотиков. Кожа раздражена и покрыта корочками. Лечение проводится антимикотическими и противомикробными препаратами.
Травмы и укусы насекомых

В случае, когда после прогулки на улице неожиданно распухла (отекла) мочка уха, возможной причиной может быть укус насекомого (комара, слепня, жука). Во время укуса насекомые могут впрыскивать в кожу сильнодействующие вещества, вызывающие воспаление, покраснение и боль.
Кроме непосредственного поражения тканей, иногда происходит аллергическая реакция организма на укус в виде сильного воспаления, называемого отек Квинке (ангионевротический отек), охватывающий кожу, подкожный слой и жировую прослойку. В народе это явление называют гигантской крапивницей. Опухоль на ощупь очень твердая из-за большого количества содержащихся в скопившейся жидкости белков. По статистике, на ухе локализуется лишь около 5-7% этой реакции, но она может быть опасна временным ухудшением слуха. Отек может держаться от нескольких часов до 2-3 суток, после чего бесследно исчезает.
При отеке Квинке, особенно у ребенка, нужно срочно обращаться в больницу, но первую помощь следует оказать самостоятельно. К опухоли прикладывают лед или холодный предмет, капают в нос сосудосуживающим средством (к примеру, нафтизином), дают антигистаминный препарат (лоратадин, супрастин).
Покраснение и опухлость появляются в результате травмы уха при прокалывании или в процессе ношения украшений. Сережка может зацепиться за волосы, ее способен дернуть ребенок, не исключена царапина при смене бижутерии. В таких случаях появляется воспаление, зачастую с нагноением.
Для снятия симптомов нужно несколько раз в день протирать пораженный участок дезинфицирующими средствами (спиртом или спиртосодержащими растворами), накладывать противовоспалительные мази (левомеколь, тетрациклиновая мазь, мирамистин). Если пирсинг произведен давно, то лучше будет до выздоровления не носить украшений. Если же прокол совершен недавно (меньше одного месяца назад), то серьгу вынимать не следует во избежание зарастания канала. Нужно ее постоянно дезинфицировать и аккуратно проворачивать, чтобы не происходил процесс прирастания.
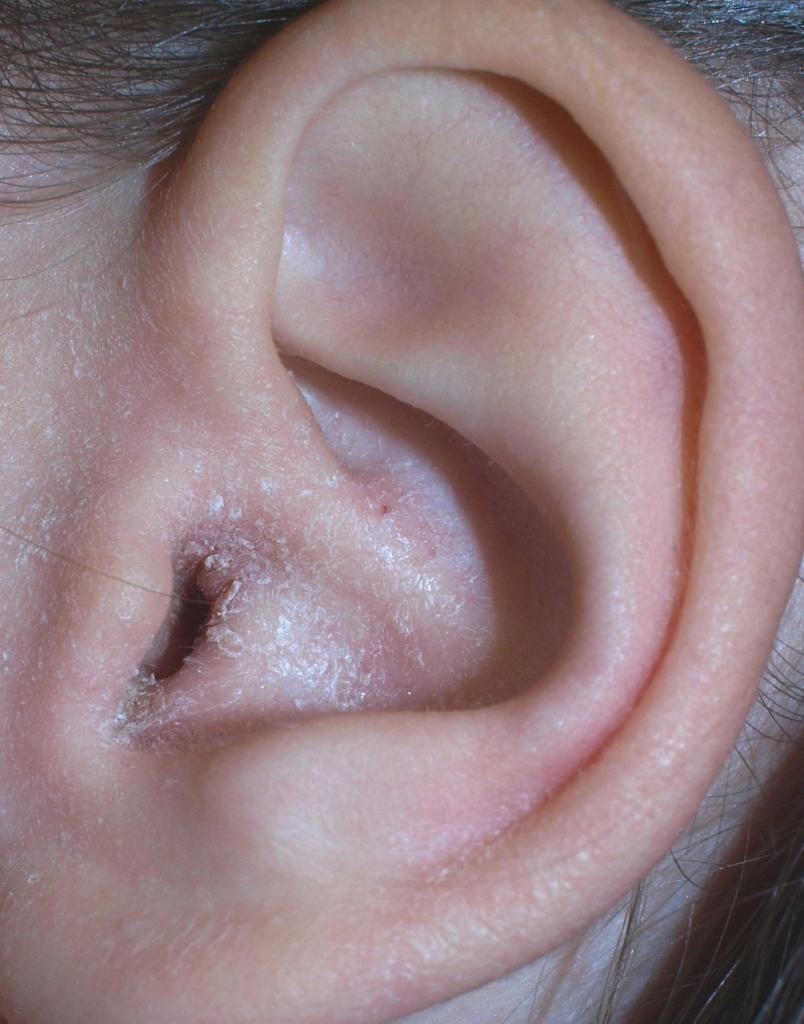
Ушная раковина шелушится и чешется? Беспокоит зуд в слуховом проходе? Не стоит игнорировать такие симптомы. Шелушение и зуд в ушах могут быть первыми признаками различных дерматологических патологий – грибковой инфекции кожи, аллергической реакции, псориаза и др. С другой стороны, в некоторых случаях уши чешутся и шелушатся просто из-за того, что человек слишком тщательно их очищает, повреждая защитный слой нежной кожи слухового прохода. Как же понять, почему чешется и шелушится в ушах?
Содержание статьи

В данной статье мы рассмотрим наиболее распространенные причины зуда и шелушения кожи ушной раковины и слухового прохода у взрослых и детей, а также поговорим о лечении этого неприятного состояния.
Гигиенические причины
Бывает так, что человек сам провоцирует патологические изменения состояния кожи. Особенно это касается ушей – удивительно, но большинство проблем с ушами появляются именно из-за неправильного гигиенического ухода. Если человек чистит уши спичкой, спицей, ватной палочкой и т.п., эпидермис кожи травмируется, нервные окончания раздражаются. В ответ на это серные железы начинают активнее синтезировать серу – секрет, играющий важнейшую роль в защите и увлажнении слухового прохода.
Усердное очищение ушей обычно приводит к обратному эффекту – увеличению количества серы.
Серная масса постепенно сдвигается к внешнему краю слухового канала – именно так происходит самоочищение уха. Этот процесс зачастую сопровождается щекотанием и легким ушным зудом. Чтобы избавиться от него, достаточно промыть уши перекисью водорода или закапать слуховой проход теплым растительным маслом. Это поможет растворить серу и ускорит ее отхождение.
Многие люди, столкнувшись с избыточным образованием серы в ушах, начинают очищать их с еще большим усердием. Раздраженный слуховой канал может начать шелушиться; в нем будут накапливаться корочки, фрагменты омертвевшего эпидермиса и сера. В таких условиях возрастает риск инфицирования микроповреждений кожи.
Воспаление наружного уха зачастую возникает именно в результате расчесывания кожи ушной раковины.
В некоторых случаях излишнее очищение ушей производит обратный эффект – слуховой проход становится сухим и чувствительным, сера практически не вырабатывается. Кожа может чесаться, лущиться. Без серы ухо становится более восприимчивым к различным инфекциям, в первую очередь, грибковым.
Как же ухаживать за ушами правильно? Следует придерживаться таких правил:

- не чистить слуховой проход ватной палочкой, спичкой и другими твердыми предметами;
- мыть ушную раковину каждый день, а слуховой проход – раз в неделю (при этом очищается видимая часть слухового прохода, в глубокие отделы проникать не следует);
- избегать попадания воды глубоко в слуховой проход;
- регулярно обрабатывать спиртом наушники-вкладыши, беруши и т.п.;
- если возникает необходимость избавиться от излишней серы или серной пробки, использовать немеханические способы очищения (промывание перекисью, закапывание растительного масла, применение церуменолитиков – капель для растворения серы);
- не применять сомнительные методы лечения (например, восковые свечи для ушей – они малоэффективны и опасны).
Себорейный дерматит
Одно из состояний, при которых чешется и шелушится ухо, – себорейный дерматит. Это заболевание, связанное с воспалением поверхностного слоя кожи в результате увеличения численности условнопатогенных микроскопических грибов микрофлоры (в первую очередь, грибка рода Pityrosporum, известного также как Malassezia). Этот микроскопический гриб присутствует на коже большинства людей, но количество его не существенное. У здорового человека он никак себя не проявляет. В определенных условиях численность этого грибка превышает 50% микрофлоры кожи, и тогда начинаются различные проблемы – нарушение работы сальных желез, шелушение, зуд, утолщение кожи. Жирная кожа, покрытая роговыми чешуйками, склонна к воспалениям, угревой сыпи, образованию эритем.
Себорейный дерматит обычно поражает такие участки кожи, как:
- область за ушами и ушные раковины;
- носогубной треугольник;
- волосистая часть головы;
- верхняя часть спины и груди.
Что влияет на численность грибков Malassezia? Известно, что сдвиг микрофлоры в сторону грибка может быть связан с:
- гормональными перестройками, ведущими за собой усиление активности сальных желез;
- лечением антибиотиками (они уничтожают бактерий – основных конкурентов грибков);
- резким изменением климатической зоны;
- нервным стрессом;
- сильным ослаблением иммунитета.
Лечение себорейного дерматита включает препараты местного действия, содержащие низорал и миконазол – эти вещества обладают выраженным противогрибковым действием. Также применяют мази с растительными маслами и кератолитическими компонентами. На протяжении курса лечения рекомендуется мыть голову специальным шампунем против себореи.
Если себорейный дерматит обусловлен иммунодефицитом или гормональным дисбалансом, местная терапия улучшит состояние кожи лишь на краткое время. Для долговременного результата необходимо лечение, направленное на восстановление нормальной гормональной и иммунной регуляции.
Отомикоз
Отомикозом называют грибковое поражение кожи слухового прохода. Первые его стадии протекают незаметно – больного может беспокоить сухость ушей, легкий зуд, шелушение. Со временем зуд усиливается, а на коже появляется налет, цвет которого зависит от гриба-возбудителя (обычно это черный, желто-зеленый, коричневый налет плотной консистенции). На поздних стадиях болезни из слухового прохода выделяется густая темная масса, содержащая большое количество грибковых спор (проверить это можно путем бактериологического посева мазка из уха на грибковую микрофлору).
Почему появляется отомикоз? Как и другие грибковые инфекции, отомикоз развивается только в определенных условиях:
- при снижении иммунитета человека;
- при уменьшении количества бактериальной микрофлоры кожи (так, зуд и шелушение в ушах на фоне лечения антибиотиками может быть симптомом развития грибковой инфекции);
- при изменении pH поверхности кожи в щелочную сторону (в норме pH кожи равен 5,5, при том, что для грибков оптимальным является уровень 6-6,7; большое значение для поддержания кислотно-щелочного баланса играет сера – считается, что это один из средств противогрибковой защиты);
Отомикоз может быть результатом тщательного удаления серы со слухового канала – это нарушает кислотно-щелочной баланс и делает эпителий беззащитным перед инфекциями.
Лечение отомикоза начинают с местной терапии. В первую очередь, это антимикотические ушные капли. При отсутствии эффекта терапию дополняют системными противогрибковыми препаратами. Чувствительность грибков к антимикотикам различается у разных видов возбудителей. Для подбора высокоэффективного лечения рекомендуется сдать бактериологический посев мазка из уха с определением чувствительности к противогрибковым препаратам.
Аллергический дерматит

Аллергический дерматит на коже уха – далеко не редкость. Пищевая и респираторная аллергия редко проявляют себя на коже ушей. Намного чаще кожа ушных раковин страдает от аллергии, обусловленной длительным контактом с аллергеном. Такой тип реакции гиперчувствительности называют контактным аллергическим дерматитом.
Например, если мочка уха чешется и шелушится у человека, имеющего пирсинг, первым делом проверяют, нет ли у него контактной аллергии на металл. Чаще всего контактный аллергический дерматит развивается при ношении бижутерии, но и ювелирные изделия могут вызвать аллергию.
Никель – лидер среди металлов, способных вызвать сыпь, шелушение, отек и зуд ушных раковин. Он довольно часто используется при изготовлении бижутерии.
Золото и серебро – «благородные» металлы, редко вступающие в химические реакции с окружающими веществами. А вот примеси, входящие в состав драгоценностей, вполне могут спровоцировать реакцию гиперчувствительности.
Контактный дерматит может быть также обусловлен наличием в квартире пылевых клещей. Эти микроскопические членистоногие могут жить в подушках и матрасах. Также реакцию может вызвать попадание в ушной проход спор плесневых грибов.
Лечение аллергического дерматита на коже ушей мало чем отличается от стандартной противоаллергенной терапии.
Для уменьшения неприятных ощущений рекомендуется принимать антигистаминные таблетки – они уменьшают зуд, и вместе с тем, угнетают другие симптомы воспаления.
Врач может назначить препараты местного действия, уменьшающие шелушение и сыпь. Их подбор строго индивидуален.
Стоит отметить, что лечение аллергического дерматита будет успешно только в том случае, если контакт с аллергеном будет сведен к минимуму. В противном случае по окончанию курса лечения неприятные симптомы появятся вновь.
Обычно, если чешется мочка уха, то люди сразу пытаются вспомнить поверье что-то скоро произойдет. Между тем, ничего мистического в этом явлении нет. И стоит прояснить для себя постоянный зуд в этой области: с чем он связан, какие сигналы подает организм таким образом, скрыта ли за желанием почесать ухо какая-либо патология?

Чешутся мочки ушей: причины
Важно выяснить все остальные симптомы, чтобы разобраться в ситуации и решить, нужно ли отправляться к врачу, или проблема имеет временный характер. Итак, осмотрите ушную раковину с помощью зеркал на наличие:
- отека (ткани увеличиваются в размере, изменяется плотность),
- покраснения,
- высыпаний,
- местного поднятия температуры,
- выделений из отверстий для пирсинга,
- шелушения кожи.
Рассмотрим разные и наиболее встречающиеся причины, почему чешется мочка уха.
Сухость кожи
Есть люди, у которых данное состояние кожи врожденное, таков ее тип. Разумеется, такое явление для них не будет новостью. Но случается, что сухость становится и приобретенной. С последним состоянием можно не просто бороться, но еще и устранить. При этом может наблюдаться ощущение стянутости кожи и шелушение в этой зоне. Обезвоженность может возникнуть и из-за влияния внешних факторов (частое использование мыла в совокупности с горячей водой, излишнее желание отшелушить кожу скрабами, растирание грубой мочалкой), так и по причине заболеваний внутренних органов.
Ожог, обветривание или обморожение
При второй степени обморожения, боль это первое, что будет беспокоить уши. В последующем, когда человек согреется, появится именно тот симптом, который мы рассматриваем сильный зуд. Также беспокоит жжение, через некоторое время возникают пузыри.
После длительной прогулки на морозе, да еще и с ветром, случается, что уши краснеют. Замечательно, если кожа по приходу домой вернулась к своей обычной окраске. Если же этого не произошло даже спустя целый час, то речь идет об обветривании. При этом может также наблюдаться болезненность, жжение участков кожи.
Зудением кожи, особенно у натуральных рыжих или блондинов, сопровождается солнечный ожог в стадии регенерации кожи. Неприятное ощущение будет присутствовать до тех пор, пока покровы не восстановятся. Определить, что чешутся кончики ушей именно по этой причине можно по ряду признаков:
- вы длительное время находились на солнце без головного убора,
- мочки покраснели,
- обожженное место болит,
Через некоторое время симптомы утихают, и появляется последнее доказательство того, что вы слишком долго находились под палящим солнцем и получили ожог верхние слои кожи отслаиваются.
Недостаток витаминов
В любое время года при недостатке витаминов в рационе могут наблюдаться неполадки в работе некоторых систем организма. Разумеется, реагирует на авитаминоз и кожа. К примеру, если не хватает витамина B2, то на ушных раковинах может возникнуть шелушение, а его постоянный спутник это зуд. Чаще всего этот дефицит еще и сопровождается нехваткой такого элемента, как йод. При этом человек будет жаловаться не только на то, что опухли мочки ушей и чешутся, но еще и на необычную для него сухость кожи, появление дерматозов.
Аллергия
Самая, наверное, распространенная причина того, что появился выраженный зуд мочек ушей это аллергия. Прежде всего, на это будет указывать именно зуд, а также:
- покраснение контактирующего с агрессивным веществом или предметом участка кожи,
- возникновение сыпи (может быть едва заметной или выраженной),
- отек.
Все симптомы могут и не присутствовать, но зуд постоянный спутник этого состояния. Роль аллергена может сыграть некачественная бижутерия. Снимите серьги и посмотрите, что произойдет. Будут ли утихать симптомы, или все останется, как и прежде? Кроме бижутерии вашему организму может не понравиться все, что создано на химической основе и контактирует с кожей:
- духи,
- гели и пенки,
- крема,
- средства для ухода за волосами.
Дерматит
Появляется заболевание по ряду причин, но чаще всего его вызывают серьги, содержащие никель. Также зачастую как аллерген срабатывают шампуни. Начаться болезнь может и по невыясненным до конца причинам, но в истории болезни таких людей часто можно найти другие виды аллергии. Каким бы ни был дерматит, проявляется он при такой локализации одинаково:
- опухли мочки ушей и чешутся,
- кожа покраснела, шелушится,
- имеется серозное отделяемое,
- кожа приобретает нехарактерный темный оттенок.
Другие возможные причины
Несоблюдение гигиены после проведения пирсинга еще одна причина, из-за которой может страдать мочка уха. Появившееся отверстие нужно обязательно дезинфицировать и протирать спиртом сами украшения, которые используются. Кроме того, серьги должны быть без никеля, желательно из медицинской стали. Так же важно не прикасаться к ушам на протяжении всего дня, чтобы не занести инфекцию в ранки.
Жалящих и кровососущих насекомых также нельзя сбрасывать со счета. Определить, есть ли укус, можно по наличию характерного бугорка и едва различимого отверстия, куда заходило жало или хоботок. Также место укуса обычно краснеет, может отечь и болеть.
Диагностика
При подозрении на серьезное заболевание врач может предложить несколько видов обследования. Каких именно, зависит от собранного анамнеза и фактических симптомов. Обычно врач действует по следующей схеме:
- визуальный осмотр,
- дерматоскопия,
- лабораторное, микроскопическое исследование,
- анализ крови (или другого биологического материала) на витамины.
Если встал вопрос, почему чешутся мочки ушей, и специалист хочет исключить аллергию, то возникает необходимость в проведении аллергопроб. Выполняется проверка игольным тестом, а результат можно оценить практически сразу через 15-20 минут. Существует также метод, при котором используется пластырь с нанесенными на него веществами, которые вызывают подозрение.
Как снять зуд мочек ушей: лечение
Проблема не исчезнет, если не выяснить из-за чего она появилась. Самостоятельно решить вопрос удается далеко не всегда. Поэтому, если есть болезнь, то не допускайте ее перехода в хроническую форму, когда лечение уже не даст полного выздоровления. Обязательно посетите дерматолога и аллерголога. Если ситуация со здоровьем не вызывает никакого опасения, то избавиться от дискомфорта можно и своими силами.
- Сухость и обезвоженность кожи можно устранить обычными методами коррекции ежедневного ухода. Прежде всего, откажитесь от щелочного мыла или геля и используйте для очистки мягкие косметические продукты. Если кремы не всегда дают качественный уход, то аптечные средства помогают значительно чаще, ведь они проходят более строгий контроль. Д-пантенол относится к числу хороших увлажнителей и заодно обладает и другими очень полезными функциями:
- способствует регенерации кожи,
- удерживает влагу в клетках эпидермиса,
- работает как протектор от вредного влияния внешней среды.
![д-пантенол]()
Использовать его можно на протяжении недели и желательно больше не прибегать к крему или спрею, чтобы не развилось привыкание. Наносить в небольшом количестве по мере надобности, но не чаще 3 раз в день.
![]()
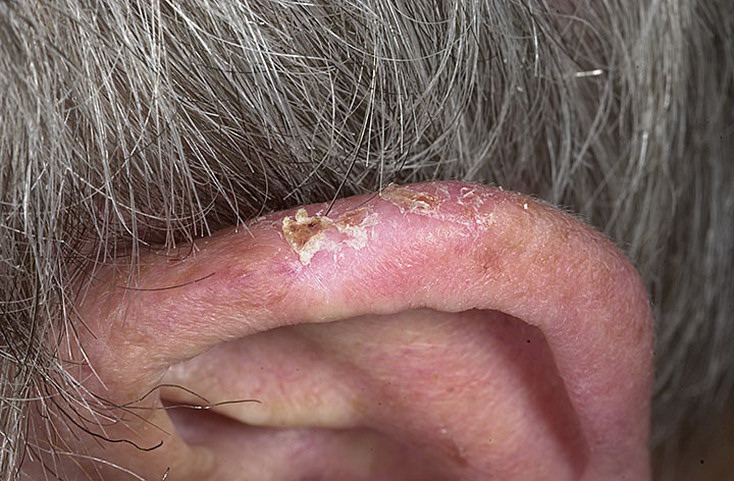
Экзема – это поражение ушной раковины и наружного слухового прохода, которое может носить острый или хронический характер. Оно возникает как следствие раздражения кожи выделениями из уха, аллергии к лекарственным средствам, воздействия йодистых препаратов или производственной пыли, в основном каменноугольной и цементной.
Причины возникновения и течение болезни
- выделениями из уха, которые наблюдаются при остром или хроническом среднем отите гнойного характера;
- йодистыми препаратами;
- при продолжительном воздействии цементной и каменноугольной пыли.
Аллергическая форма экземы возникает при непереносимости определенных лекарственных средств, а также на фоне развития диабета и некоторых нарушениях в обмене веществ. У детей появлению экземы способствуют рахит, диатез, а в некоторых случаях туберкулёз. Иногда экзема возникает после травмы, когда наблюдается ослабление местной иммунной системы организма.
Экзема может иметь острую или хроническую формы. При острой экземе в процесс вовлекается только поверхностные слои кожи. Если процесс стал хроническим, то кожа слухового прохода и ушной раковины становится толще, а просвет сужается, у входа в наружный слуховой проход возникают трещины.
У детей чаще встречается мокнущая форма экземы, а у взрослых бывает как мокнущая, так и сухая, при которой наблюдается шелушение кожного эпидермиса.
Клиническая картина
Вначале развития заболевания наблюдается гиперемия (покраснение) и утолщение кожи раковины уха и наружного слухового прохода, которая происходит за счёт инфильтрации. Затем происходит сужение слухового прохода. Потом в ушах возникает постоянный зуд и в результате расчесывания появляются ссадины, а затем образуются мелкие пузырьки с серозной жидкостью, при вскрытии которых наблюдается мокнутие и появляются серовато-желтые корки.
![ЭКЗЕМА УШНОЙ РАКОВИНЫ ИЛИ НАРУЖНОГО СЛУХОВОГО ПРОХОДА2.jpg]()
Если происходит присоединение вторичной инфекции, то развивается ограниченный или диффузный наружный отит. Когда у пациента имеются серьезные общие заболевания, то экзема часто переходит в хроническую форму, а процесс проникает в более глубокие слои кожного покрова. Для этого заболевания характерны частые рецидивы.
Диагностика
Учитывая данные анамнеза и такие характерные проявления заболевания, как мокнутие, краснота, утолщение кожи, корки или шелушение, диагностирование заболевания сложностей не вызывает. Острую форму экземы нужно дифференцировать от рожистого воспаления наружного уха и грибкового наружного отита. При рожистом воспалении зуд отсутствует, границы воспаления четко очерчены, а пальпация пораженной области резко болезненна. При грибковом процессе диагноз ставится после проведения микологических исследований.
Лечение
Пораженные области протирают спиртом или эфиром, припудривают тальком, или окисью цинка, орошают кожу аэрозолем оксикорта, а при шелушении применяют гекортон, целистодерм с гарамицином.
Удаление корок проводят только после смачивания их растительным маслом или вазелином. После такой процедуры накладывают окситетрациклиновую или преднизолоновую мазь. Кроме медикаментозного лечения назначают обучение ультрафиолетом (УФО), сеансы лазеротерапии, ультразвуковое лекарственное орошение, УВЧ.
Прогноз
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
![]()
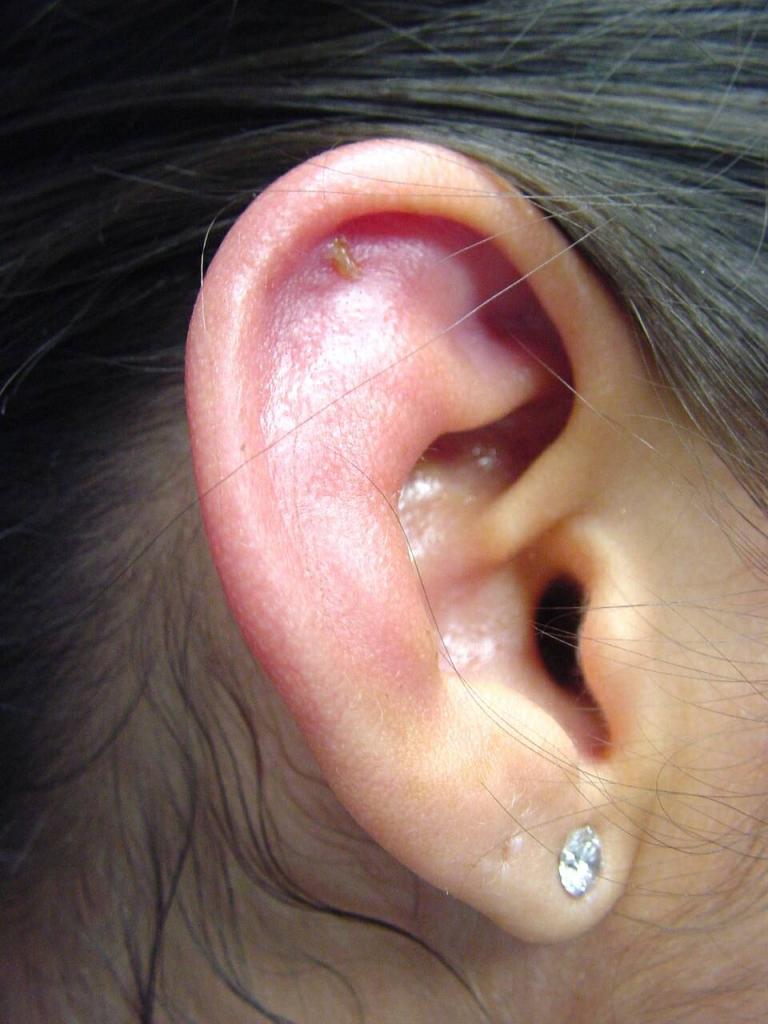
Причинами возникновения воспаления ушной раковины являются различные инфекции, среди которых наиболее часто встречается синегнойная палочка, проникающие в надхрящницу в следующих случаях:
- При получении механической травмы, а также в результате операционной травмы, которая может возникнуть при пластике наружного слухового прохода и после выполнения радикальной операции на ухе;
- При ожогах и отморожениях;
- При фурункуле уха;
- При гриппе или туберкулезе.
Гнойный перихондрит наружного уха диагностируется чаще, чем серозный, который возникает как следствие укусов насекомых.
Сначала появляется боль в слуховом проходе или области ушной раковины. Потом появляется припухлость, которая постепенно распространяется практически по всей области раковины, за исключением мочки. В начале заболевания изменения на коже практически незаметны, но потом появляется бугристая припухлость. В таких местах наблюдается флюктуация (волнообразные колебания при дотрагивании), которая возникает из-за образования между хрящом и надхрящницей гнойного экссудата. Если не начать лечение вовремя, наступит расплавление хряща, после которого последует сморщивание и рубцовая деформация ушной раковины. Клиника серозного перихондрита протекает намного спокойнее, чем гнойного.
Клиническая картина
Основной симптом этого заболевания – боль, которая довольно часто предшествует реактивной инфильтрации кожи наружного уха. Припухлость достаточно быстро распространяется на всю поверхность ушной раковины. Исключением является мочка, потому что в ней хрящ отсутствует. Вначале припухлость имеет неравномерную, даже скорее бугристую поверхность. Затем между хрящом и надхрящницей образуется экссудат. Если пациент не получит ургентную (неотложную) помощь, и гной не будет эвакуирован (удален), то хрящ расплавится и превратится в мешок с гноем, а процесс перейдет в хондрит (воспаление).
![ПЕРИХОНДРИТ УШНОЙ РАКОВИНЫ2.jpg]()
Диагностика
Не вызывает каких-либо затруднений. В начальном периоде развития заболевания следует отличать перихондрит от рожистого воспаления и отгематомы (скопление крови).
Лечение
При данном заболевании назначается антибактериальная терапия. Поврежденные области смазывают 5% настойкой йода или 10% нитратом серебра (ляписом). Обязательно назначают следующие физиотерапевтические процедуры: УФО, УВЧ, СВЧ, сеансы лазеротерапии, сеансы магнитотерапии, сеансы ультразвукового воздействия. Если наблюдается флюктуация, то проводят дренирование, при котором применяется широкий разрез и выскабливание абсцесса, которое необходимо для удаления некротических тканей. В полость закладывают тампоны с растворами антибиотиков. Перевязки делаются ежедневно, а в тяжелых случаях – дважды в сутки.
Прогноз
В случае оказания своевременной и полноценной помощи, прогноз на выздоровление и отсутствие косметических дефектов вполне благоприятный.
- Авдеева М.Г., Лебедев В.В., Шубин М.Г. Молекулярные механизмы развития инфекционного процесса // Клиническая лабораторная диагностика. - 2007. - № 4. - С. 15-22.
- Бабияк В. И., Накатис Я.А. Клиническая оториноларингология. — СПб.: Гиппократ, 2005. 798 с.
- Белобородов В.Б. Проблемы антибактериальной терапии хирургических инфекций, вызванных резистентной грамположительной флорой //Инфекции и антибактериальная iepanmi. - 2005. - Т. 07, № 4. - С.34-37.
- Блоцкий, А. А. Клиническая анатомия ЛОР-органов / А. А. Блоцкий, М. С. Плужников, С. А. Карпищенко. - СПб.: Эскулап, 2007. - 195 с.
- Гостищев В.К. Инфекции в хирургии: руководство для врачей. -М.: ГЭОТАР - Медиа, 2007. - 768 с.
- 3аривчацкий М.Ф. Гнойные раны мягких тканей: монография. - Пермь: ГОУ ВПО ПГМА им. ак. Е.А. Вагнера Росздрава, 2008. - 304 с.
- Пальчун В. Т., Крюков А. И. Оториноларингология: руководство для врачей. — М.: Медицина, 2001. — 616 с.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также: