Осложнения при ожогах и отморожениях
Обновлено: 28.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ожоги: причины появления, симптомы, диагностика и способы лечения.
Определение
Ожоги - это травмы, возникающие в результате высокотемпературного, химического, электрического или радиационного воздействия, которое повреждает кожу и подлежащие ткани. Ингаляционной травмой называют повреждение слизистой оболочки дыхательных путей и/или легочной ткани за счет воздействия термических и/или токсикохимических факторов.
Причины появления ожогов
К наиболее частым относят термические ожоги, которые связаны с воздействием высоких температур. Обычно это ожоги горячими жидкостями и паром, реже – открытым пламенем. Контактные термические ожоги развиваются при контакте с горячими предметами или веществами, например, раскаленным металлом, горячей смолой, битумом, асфальтом и т.д.
Химические ожоги возникают вследствие агрессивного воздействия на кожу или слизистые оболочки химических веществ. Кроме ожогов эти вещества вызывают и другие поражения кожи - контактные дерматиты и экземы.
Электротравма (травма в результате действия на организм электрического тока) также может привести к ожогу и сопровождаться местной и общей реакцией. У взрослых электротравмы, как правило, связаны с профессиональной деятельностью, у детей - с использованием домашних электроприборов.
Поражения молнией встречаются с одинаковой частотой у лиц всех возрастных групп, чаще это происходит за городом у жителей сельской местности.
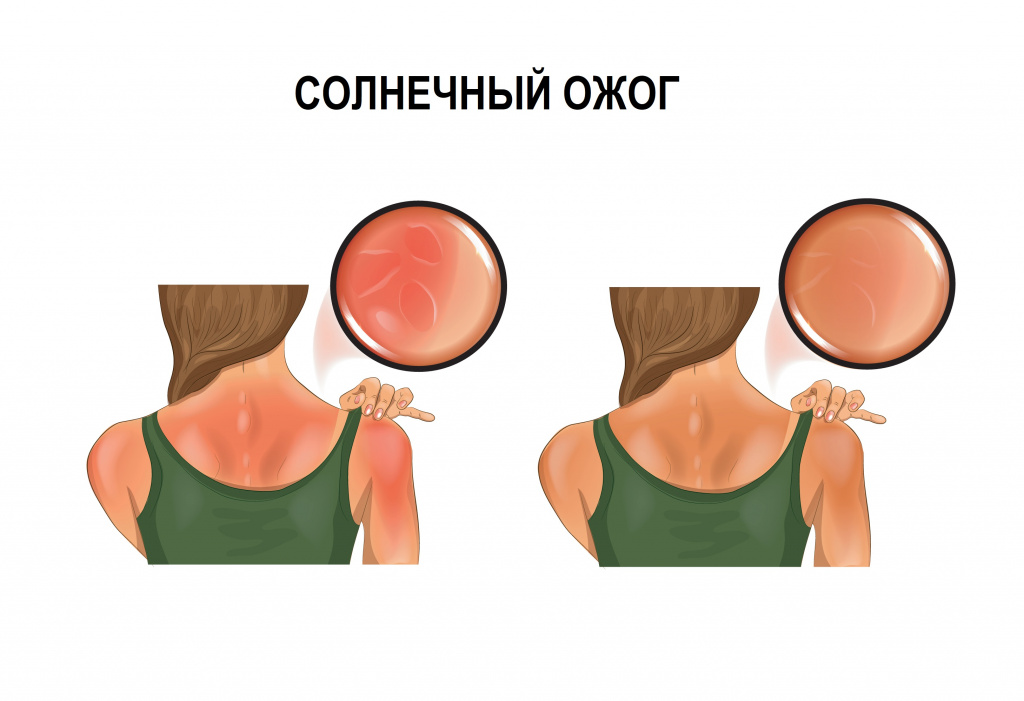
Лучевые ожоги вызывает ультрафиолетовое, инфракрасное и ионизирующее излучение. Солнечные ожоги кожи знакомы многим, они обусловленные чрезмерным воздействием на нее солнечных лучей. Ионизирующее излучение приводит как к местным, так и к общим изменениям в организме, получившим название «лучевая болезнь».
Ингаляционные травмы происходят при вдыхании горячего воздуха, пара и/или под действием токсичных химических соединений (продуктов горения), попадающих в дыхательные пути вместе с дымом.
Классификация ожогов
По этиологии (причинам) формирования:
- Термические ожоги (пламенем, кипятком, контактные).
- Электрические ожоги.
- Химические ожоги.
- Лучевые ожоги.
- Смешанные ожоги.
- Ингаляционные травмы:
- термические (термоингаляционное поражение дыхательных путей);
- токсикохимические (острые ингаляционные отравления продуктами горения);
- термохимические (смешанные).
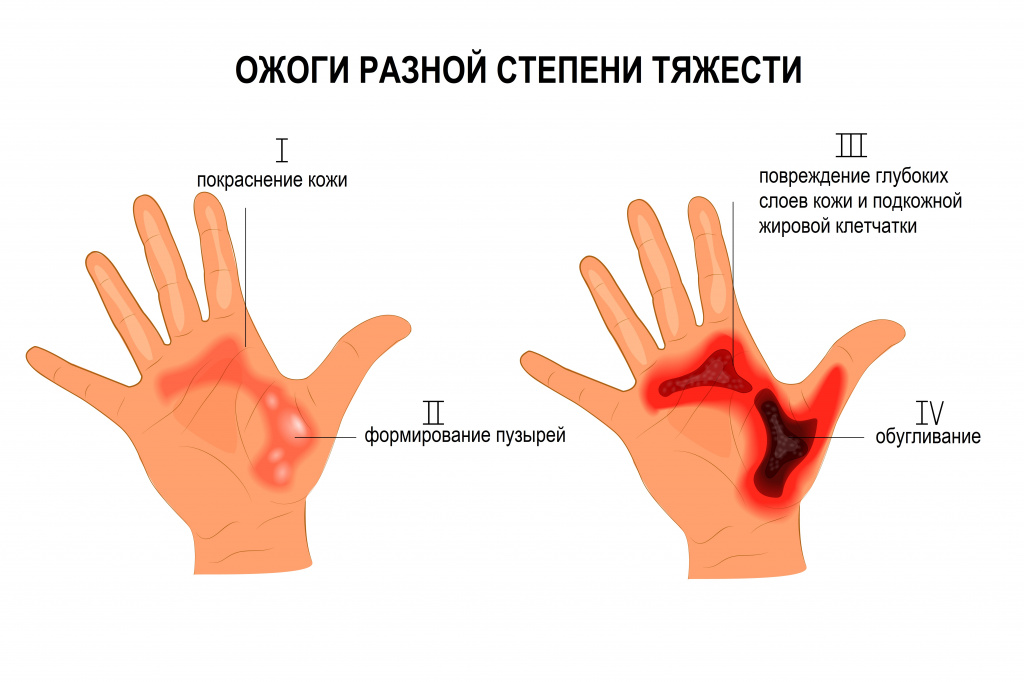
- I степень – ожоги на уровне верхних слоев эпидермиса.
- II степень – поражение на всю глубину эпидермиса.
- III степень – некроз (омертвление) поверхностных и/или глубоких слоев кожи, включая дерму.
- IV степень – некроз всех слоев тканей (обугливание).
По площади повреждения ожоги делятся на ограниченные (локальные) и обширные.
![Степени ожогов.jpg]()
Симптомы ожогов
Клиническая картина ожоговых состояний зависит от глубины и площади поражения и включает местные и общие проявления. Для поверхностных ожогов, площадь которых составляет менее 10% поверхности тела, характерны только местные проявления. Ожоги I степени проявляются отечностью, гиперемией (покраснением) кожи, выраженной болезненностью. При II степени образуются пузыри, заполненные прозрачной жидкостью. Для ожогов III и IV степени характерно появление пузырей с геморрагическим (кровянистым) содержимым, обугливание кожи, подкожной жировой клетчатки и подлежащих тканей вплоть до костей; болевая и тактильная чувствительность отсутствуют.
При поражении органов зрения больной жалуется на сильную резь в глазах, светобоязнь, отек и покраснение век и конъюнктивы.
При ингаляционных ожогах отмечается осиплость голоса, кашель со скудной вязкой, возможно, черной мокротой (копотью). Часто сопровождаются ожогами лица, шеи, передней поверхности грудной клетки.
Распространенные поверхностные ожоги (более 30% поверхности тела у взрослых) и глубокие ожоги (более 10% поверхности тела у взрослых), а также ожоги меньшей площади и глубины у детей и пожилых людей или у лиц с хроническими заболеваниями сопровождаются развитием ожоговой болезни.
Выделяют несколько стадий этого состояния.
Ожоговый шок продолжается от 12 до 72 часов и связан с нарушением кровообращения и водно-солевого баланса. Сразу после травмы пострадавший возбужден, у него может повышаться давление, учащаться пульс и дыхание, через 1-2 часа возбуждение сменяется заторможенностью, наблюдаются озноб, мышечная дрожь, повторяющаяся рвота, температура тела может как повышаться, так и снижаться. Отмечается уменьшение количества мочи, при этом моча приобретает темный цвет.
Следующая стадия – острая токсемия, которая развивается вследствие всасывания в кровь продуктов распада поврежденных тканей и длится до 10-15 дней. Эта стадия проявляется самыми разнообразными нарушениями психики (возбуждением, спутанностью сознания, галлюцинациями, нарушениями сна), а также поражением внутренних органов (сердца, легких, органов желудочно-кишечного тракта), поэтому у пациента наблюдаются перебои в работе сердца, кашель, одышка, боль в животе. Третий период – септикотоксемия, продолжающаяся от 2-3 недель до 2-3 месяцев. Проявления связаны с гнойными осложнениями (обильным гнойным отделяемым из раны, плохо заживающей раной), пациент испытывает вялость, отсутствие аппетита, снижается вес.
Прогноз в каждом конкретном случае определяется распространенностью поражения, исходным состоянием здоровья пострадавшего и адекватностью проводимого лечения.
Диагностика ожогов
Постановка диагноза, как правило, затруднений не вызывает. Для определения тактики лечения врач оценивает выраженность болевого синдрома, площадь и глубину ожогов, наличие признаков сочетанной травмы, поражения дыхательных путей, ожогового шока.Поскольку при обширных, глубоких ожогах в той или иной степени страдают все органы и системы организма, проводится расширенная лабораторная и инструментальная диагностика.
Лабораторная диагностика может включать самый разнообразный спектр анализов.
-
Клинический анализ крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Категории МКБ: Болезнь кожи и подкожной клетчатки, связанная с излучением, неуточненная (L59.9), Келоидный рубец (L91.0), Осложнение хирургического и терапевтического вмешательства неуточненное (T88.9), Открытая рана головы неуточненной локализации (S01.9), Открытая рана другой и неуточненной части живота (S31.8), Открытая рана другой и неуточненной части плечевого пояса (S41.8), Открытая рана другой и неуточненной части тазового пояса (S71.8), Открытая рана неуточненного отдела грудной клетки (S21.9), Открытая рана неуточненной части предплечья (S51.9), Открытая рана неуточненной части шеи (S11.9), Отрыв волосистой части головы (S08.0), Последствия других уточненных травм верхней конечности (T92.8), Последствия других уточненных травм головы (T90.8), Последствия других уточненных травм нижней конечности (T93.8), Последствия других уточненных травм шеи и туловища (T91.8), Последствия осложнений хирургических и терапевтических вмешательств, не классифицированные в других рубриках (T98.3), Последствия термических и химических ожогов и отморожений (T95), Рубцовые состояния и фиброз кожи (L90.5), Флегмона туловища (L03.3), Хроническая язва кожи, не классифицированная в других рубриках (L98.4), Язва нижней конечности, не классифицированная в других рубриках (L97)
Общая информация
Краткое описание
Рекомендовано
Экспертным советом РГП на ПХВ «Республиканский центр развития здравоохранения»
Министерства здравоохранения и социального развития Республики Казахстан
от «12» декабря 2014 года протокол № 9Последствие термических ожогов отморожений и ран – это симптомокомплекс, анатомо-морфологических изменений в пораженных участках тела и окружающих тканей ограничивающие качество жизни и вызывающие функциональные нарушения [1, 2].
Основными исходами вышеперечисленных состояний являются рубцы, длительно незаживающие раны, раны, контрактуры и трофические язвы.Рубец – это соединительнотканная структура, возникшая в месте повреждения кожи различными травмирующими факторами для поддержания гомеостаза организма [1].
Рубцовые деформации – состояние при ограниченных рубцах, рубцовых массивах, локализующихся на голове, туловище, шее, конечностях без ограничения движений, приводящих к эстетическим и физическим неудобствам и ограничениям.
Контрактура – это стойкое ограничение движений сустава, вызванное изменением окружающих тканей, вследствие воздействия различных физических факторов, при котором конечность не может быть полностью согнута или разогнута в одном или нескольких суставах. [1]
Рана – это повреждение тканей или органов, сопровождающееся нарушением целостности кожи и подлежащих тканей.
Длительно незаживающая рана – рана, не заживающая в течение периода, который является нормальным для ран подобного типа или локализации. На практике длительно незаживающей раной (хронической) принято считать рану, существующую более 4 недель без признаков активного заживления (исключение составляют обширные раневые дефекты с признаками активной репарации) [3].
Трофическая язва— дефект покровных тканей с малой тенденцией к заживлению, со склонностью к рецидивированию, возникший на фоне нарушенной реактивности вследствие внешних или внутренних воздействий, которые по своей интенсивности выходят за пределы адаптационных возможностей организма. Трофической язвой считается рана не заживающая более 6 недель.
Название протокола: Последствия термических и химических ожогов, отморожений, ран.
Код протокола:Код(ы) МКБ-10:
Т90.8 Последствия других уточненных травм головы
Т91.8 Последствие других уточненных травм шеи и туловища
Т92.8 Последствие других уточненных травм верхней конечности
Т93.8 Последствие других уточненных травм нижней конечности
Т 95 Последствия термических и химических ожогов и отморожений
Т95.0 Последствия термического и химического ожога и отморожения головы и шеи
T95.1 Последствия термического и химического ожога и отморожения туловища
Т95.2 Последствия термического и химического ожога и отморожения верхней конечности
Т95.3 Последствия термического и химического ожога и отморожения нижней конечности
Т95.4 Последствия термических и химических ожогов, классифицированные только в соответствии с площадью поражённого участка тела
T95.8 Последствия других уточненных термических и химических ожогов и отморожений
Т95.9 Последствия не уточненных термических и химических ожогов и отморожений
L03.3 Флегмона туловища
L91.0 Келоидный рубец
L59.9 Болезнь кожи и подкожной клетчатки связанная с излучением
L57.9 Изменение кожи, вызванное хроническим воздействием неионизирующего излучения, не уточненное
L59.9 Болезнь кожи и подкожной клетчатки, связанна с излучением, не уточненное
L90.5 Рубцовые состояния и фиброз кожи
L97 Язва нижней конечности, не классифицированная в других рубриках
L98.4 Хроническая язва кожи, не классифицированная в других рубриках
S 01.9 Открытая рана головы не уточненная
S 08.0 Отрыв волосистой части головы
S 11.9 Открытая рана шеи не уточненная
S 21.9 Открытая рана грудной клетки не уточненная
S 31.8 Открытая рана другой и не уточненной части живота
S 41.8 Открытая рана другой и не уточненной части плечевого пояса и плеча
S 51.9 Открытая рана не уточненной части предплечья
S 71.8 Открытая рана другой и не уточненной части тазового пояса
Т88.9 Осложнения хирургического и терапевтического вмешательства не уточненные.
Т98.3 Последствия осложнений хирургических и терапевтических вмешательств, не классифицированные в других рубриках.Сокращения, используемые в протоколе:
АЛТ – Аланинаминотрансфераза
АСТ – Аспартатаминотрансфераза
ВИЧ – вирус иммунодефицита человека
ИФА - иммуноферментный анализ
НПВС – нестероидные противовоспалительные средства
ОАК – общий анализ крови
ОАМ – общий анализ мочи
УЗИ – ультразвуковое исследование
УВЧ-терапия – ультравысокочастотная терапия
ЭКГ – электрокардиограмма
ЭХОКС – трансторакальная кардиоскопияДата разработки протокола: 2014 год.
Категория пациентов: взрослые.
Пользователи протокола: комбустиологи, травматологи-ортопеды, хирурги.
Последствия ожоговой, термической травмы и отморожений разнообразны и зависят от многих причин, главными из которых является локализация, глубина и площадь поражения, но все они объединены одним анатомическим субстратом - рубцом. Рубец возникает как результат ответа организма на потерю или разрушение его структур путем образования соединительной ткани. Это замещение ткани всегда несовершенно и приводит, в зависимости от вида замещения, к разным видам рубцов. [1, 16].
Реабилитация – процесс и система медицинских, психологических, педагогических, социально-экономических мероприятий, направленных на устранение или возможно более полную компенсацию ограничений жизнедеятельности, вызванных нарушением здоровья со стойкими расстройствами функций организма.
Под медицинской реабилитацией понимают комплекс лечебных мероприятий, направленных на восстановление и развитие физиологичных функций организма больного, выявление его компенсаторных возможностей для того, чтобы обеспечить его возвращение к самостоятельной жизни.
Пользователи протокола: детские травматологи-ортопеды, детские хирурги, медицинские реабилитологи (физиотерапевты, врачи ЛФК), педиатры, врачи общей практики.![]()
Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц
![]()
Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
• І ст. - движения в суставе ограничены незначительно. Так, для плечевого и тазобедренного суставов ограничения не превышают 20-30° за счет отведения. Для локтевого, коленного, лучезапястного и голеностопного суставов амплитуда движений сохраняется в диапазоне не менее 50° от функционально выгодного положения;
• ІІ ст. - движения в суставе ограничены значительно. Для плечевого и тазобедренного суставов амплитуда движений не превышает 50°, для локтевого, лучезапястного, коленного и голеностопного суставов - до 45-20°;
• ІІІ ст. - резко выраженные ограничения движений. Амплитуда движений не превышает 15° при условии функционально выгодного положения сустава, или имеется его неподвижность, обусловленная анкилозом;
• ІV ст.- характеризуется резко выраженным ограничением движений суставов, характерным для ІІІ ст., при функционально невыгодном их положении.
Атрофические рубцы - это сморщенные рубцы, что лежат ниже уровня окружающей здоровой кожи. Они возникают тогда, когда рана вяло заживает и при этом образуется очень мало волокон соединительной ткани.
Гипертрофические рубцы - это толстые, плотные с холмистой поверхностью образования, покрытые эпителием, который отслаивается, нередко с трещинами. Гипертрофические рубцы никогда не распространяются за пределы зоны поражения, формируются на протяжении 6-12 месяцев после эпителизации раны. В формировании гипертрофического рубца ведущую роль играют два основных фактора: большие размеры раневого дефекта и постоянная травматизация рубца в функционально активных областях. Постоянная травматизация, надрывы и язвы эпидермиса поддерживают хронический воспалительный процесс, который препятствует размягчению рубца.
Келоидные рубцы - это, фактически, опухолевидное образование, холмистое, плотное, которое резко приподнимается над уровнем здоровой кожи, имеет розовую окраску с цианотичным оттенком. Среди всех типов рубцов келоидные составляют приблизительно 15%. Это образование даёт резкую боль, часто сопровождается зудом. Рубец шире своей основы и нависает над краями окружающей кожи. Келоидные рубцы чаще образуются в зоне наибольшей концентрации меланоцитов. Практически никогда их нет на ладони или на подошве, где наличие меланоцитов в коже минимальное. Характерным является появление келоидных рубцов на месте обычного рубца через 6, 8 и 10 месяцев. Отмечено, что частота развития келоидных рубцов выше во время периодов повышенной физиологической активности гипофиза (половое созревание). Склонность к появлению келоидных рубцов не имеет какого-то постоянного признака у отдельных людей. Так, у пациента, у которого один раз появился келоидный рубец, может не быть возникновение таких рубцов в дальнейшем. Локальная иммунологическая реакция также играет важную роль в их патогенезе.
Динамика развития келоидных рубцов характеризуется тремя периодами: 1) их бурным ростом; 2) стабилизацией процессов фибробластогенеза; 3) обратным развитием. Все эти стадии завершаются на протяжении 1-3 лет. Интенсивность роста келоидных рубцов непостоянна, но еще больше имеют индивидуальных особенностей процессы их обратного развития. Зрелый келоидный рубец после завершения процесса его обратного развития становится тоньше, мягче, бледнее, больше смещается. Это обусловлено их рассасыванием в подавляющем количестве случаев с внутренней стороны, на границе с подкожной клетчаткой, где образуется пышный слой из соединительной ткани с бедной капиллярной сетью - так называемый промежуточный слой.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
• КТ (при грубых деформациях конечности, для решения вопроса о показаниях к оперативному вмешательству на костно-суставной системе).
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию:• коагулограмма (длительность кровотечения и время свертывания, протромбин, фибриноген, реакция адгезии и агрегации тромбоцитов, антитромбин);
• биохимический анализ крови (общий белок, аланинаминотрансфераза, общий холестерин, билирубин, прямой билирубин, креатинин, мочевина, глюкоза, калий, натрий, фосфор, кальций, хлор);
• определение резус фактора.
• коагулограмма (длительность кровотечения и время свертывания, протромбин, фибриноген, реакция адгезии и агрегации тромбоцитов, антитромбин);
• биохимический анализ крови (общий белок, аланинаминотрансфераза, общий холестерин, билирубин, прямой билирубин, креатинин, мочевина, глюкоза, калий, натрий, фосфор, кальций, хлор);
• КТ пораженной конечности (при грубых деформациях конечности, для решения вопроса о показаниях к оперативному лечению).
Диагностические критерии [2, 3, 4, 9, 11, 16]
Жалобы и анамнез
• прогрессирование рубцовой деформации пораженной конечности или поверхности тела.
• наличие рубцовых изменений кожных покровов (нередко сопровождающиеся гнойно-воспалительными, некротическими и аллергическими процессами, трофическими язвами);
• одновременное поражение нескольких суставов (при распространенных глубоких термических ожогах повреждается, как правило, 2-3 конечности и, следовательно, страдает функция 4-6-8 суставов одновременно).
Картина рентгенологических изменений представляет сужение суставной щели в сторону прогрессирующей рубцовой контрактуры. При длительном сроке рубцовой контрактуры конечности возможны осевые деформации длинных трубчатых костей.
КТ исследования пораженной конечности: в зависимости от давности заболевания выявляются дегенеративные изменения мягкотканых структур суставных поверхностей пораженного сегмента. При более длительных контрактурах изменения в суставах более выражены.• консультация медицинского реабилитолога (для назначения раннего реабилитационного лечения); • консультация врача трансфузиолога (при наличии показаний для назначения внутривенных переливаний);
Дифференциальный диагноз
Дифференциальный диагноз последствий термических и химических ожогов и отморожений у детей
Постановка диагноза не представляет затруднений из-за визуально видимых кожных деформаций и нарушений функции конечности.
Лечение
Тактика лечения [2, 8, 9, 11]
Немедикаментозное лечение:
• цефалоспорины 1 поколения: цефазолин, 50-100 мг/кг, внутривенно, однократно за 30-60 минут до операции.
внутривенное капельное введение в дозе 10-20 мг/кг/сут., в одно или несколько введений при тяжелых инфекциях и детям от 1 месяца и старше;
ванкомицин: 15 мг/кг/сут., не более 2 г/сут., каждые 8 часов, внутривенно, каждая доза должна вводиться не менее 60 мин.
• парацетамол, 200 мг, таблетки - из расчета 60 мг на 1 кг массы тела ребенка, 3-4 раза в сутки. Интервал между приемами должен быть не менее 4 часов. Максимальная суточная доза 1,5 г - 2,0 г;
суппозитории парацетамола ректальные 125, 250 мг – разовая доза составляет 10-15 мг/кг массы тела ребёнка, 2-3 раза в сутки, через 4-6 часов;
суспензия парацетамола 120 мг/5 мл, для приема внутрь – разовая доза препарата составляет 10-15 мг/кг массы тела, 4 раза в сутки, интервал между каждым приемом - не менее 4 ч. (доза для детей в возрасте от 1 до 3 мес. определяется индивидуально).
сироп парацетамола для приема внутрь 2,4% 50 мл – детям от 3 до 12 месяцев по ½ -1 чайной ложки (60 -120 мг); от 1 года до 6 лет по 1-2 чайной ложки (120-240 мг); от 6 лет до 14 лет по 2-3 чайной ложки (240-360 мг), 2 – 3
Максимальная продолжительность лечения парацетамолом при применении в качестве анальгетика не более 3 дней.
• суспензия ибупрофена 100 мг/5мл - 200 мл, для приема внутрь, 7-10 мг/кг массы тела, максимальная суточная доза - 30 мг/кг. Интервал между приемами препарата не должен быть менее 6 часов. Продолжительность лечения не более 5 дней, в качестве обезболивающего средства.
детям от 1 до 14 лет: от 1 мг/кг до 2 мг/кг веса внутривенно, внутримышечно или подкожно. Внутривенные инъекции следует вводить очень медленно или они должны быть разведены в инфузионном растворе и введены путем инфузии. Дозу можно повторить с интервалом в 4-6-часов.
• тримеперидин 2% -1 мл в растворе для инъекций, детям старше 2 лет, дозировка составляет 0.1 - 0.5 мг/кг массы тела. Противопоказано детям до 2-х лет.
10-14 лет: разовая доза 0,3-0,5 мл (3-5 мг), суточная – 1-1,5 мл (10-15 мг).
Инфузионная терапия кристаллоидными растворами с целью замещения и коррекции водно-электролитного обмена:
• свежезамороженная плазма (при дефиците объёма циркулирующей крови более 25-30 %, обусловленное кровопотерей, при МНО плазмы более 1,5 (норма 0,7-1,0), переливание внутривенно в дозе 10-20 мл/кг массы);
• эритроцитарная взвесь (при дефиците объёма циркулирующей крови более 25-30 %, гематокрите менее 24 %, снижение гемоглобина ниже 70-80 г/л, обусловленное кровопотерей, возникновении циркуляторных нарушений показано переливание в дозе 10-20 мл/кг массы тела.
• тромбоконцентрат (при снижении уровня тромбоцитов ниже 50*10/9, на фоне возникшего кровотечения, с дальнейшим поддержанием уровня тромбоцитов 100*10/9 - переливание внутривенно 1 доза на 10 кг массы).
Медикаментозное лечение, оказываемое на стационарном уровне
Перечень основных лекарственных средств (имеющих 100% вероятности проведения):
Медикаментозное лечение, применяемое при оперативном вмешательстве
Последствия термических и химических ожогов и отморожений - десмогенные контрактуры крупных и мелких суставов, возникшие после повреждения кожи термическим, химическим или физическим фактором.Протокол "Последствия термических и химических ожогов и отморожений"
Коды по МКБ-10:
Т 95.0 Последствие термического и химического ожога и отморожения головы и шеи
Т 95.1 Последствие термического и химического ожога и отморожения туловища
Т 95.2 Последствие термического и химического ожога и отморожения верхней конечности
Т 95.3 Последствие термического и химического ожога и отморожения нижней конечности
![]()
Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц
![]()
Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
1. Сгибательные контрактуры суставов.
2. Разгибательные контрактуры суставов.
Диагностика
Диагностические критерии
Жалобы и анамнез: после перенесенного ожога развиваются различной локализации десмогенные контрактуры суставов.
Физикальное обследование: клинические проявления зависят от тяжести перенесенного ожога, проявляются ограничениями функции конечности.
Лабораторные исследования: изменений в клинических, биохимических анализах при отсутствии сопутствующей патологии не наблюдается.
Инструментальные исследования: на рентгенограммах конечности возможны артрозные изменения, гипотрофия костей.
Показания для консультации специалистов: ЛОР-врача, стоматолога - для санации инфекции носоглотки, полости рта; при нарушениях ЭКГ - консультация кардиолога; при наличии ЖДА - педиатра; при вирусных гепатитах, зоонозных и в/утробных и др. инфекциях - инфекциониста; при эндокринной патологии - эндокринолога; невропатолога - при неврологической патологии.
Минимум обследования при направлении в стационар:3. Анализ на ВИЧ, гепатиты в случае перенесенных ранее оперативных вмешательств.
Основные диагностические мероприятия:1. Общий анализ крови (6 параметров), гематокрит, тромбоциты, свертываемость.
2. Определение остаточного азота, мочевины, общего белка, билирубина, кальция, калия, натрия, глюкозы, АЛТ, АСТ.
3. Определение группы крови и резус-фактора.
4. Общий анализ мочи.
5. Рентгенография сустава.
6. УЗИ органов брюшной полости по показаниям.
9. ИФА на маркеры гепатитов В, С, Д, ВИЧ по показаниям.
Дополнительные диагностические мероприятия:1. Анализ мочи по Аддису-Каковскому по показаниям.
2. Анализ мочи по Зимницкому по показаниям.
3. Посев мочи с отбором колоний по показаниям.
4. Рентгенография грудной клетки по показаниям.
5. ЭхоКГ по показаниям.
Дифференциальный диагноз
Признак
Постожоговая контрактура
Посттравматическая контрактура
Врожденная контрактура
Характер кожных покровов
Давность появления контрактуры
Через 3-6 мес. после полученного ожога
Через 1-2 мес. после полученной травмы
Картина артроза, гипотрофия костей
Недоразвитие элементов сустава
Лечение
Тактика лечения
Цели лечения: устранение контрактуры сустава.
Немедикаментозное лечение: диета при отсутствии сопутствующей патологии - соответственно возрасту и потребностям организма. Наложение гипсовой иммобилизации, в зависимости от проведенного оперативного лечения, в течение 20-30 дней.
Медикаментозное лечение:
1. Антибактериальная терапия в послеоперационном периоде с первых суток - цефалоспорины 2-3 поколения, в течение 3-5 дней - по показаниям.
2. Противогрибковые препараты - микосист однократно или нистатин в возрастной дозировке, 3-5 дней при назначении антибиотиков.
3. Обезболивающая терапия в послеоперационном периоде с первых суток (трамадол, кетонал, триган, промедол) - по показаниям в возрастной дозировке, в течение 1-3 суток.
Профилактические мероприятия:
- профилактика бактериальной и вирусной инфекции;
- профилактика контрактур и тугоподвижности суставов;
Дальнейшее ведение: цель - восстановление функционального объема движений в суставах конечности. Проведение реабилитационного лечения для суставов (ЛФК, физиолечение, теплолечение). Длительность реабилитационного периода составляет 2-3 недели.
Основные медикаменты:
1. Антибиотики - цефалоспорины 2-3 поколения.
2. Противогрибковые препараты - микосист, нистатин.
3. Анальгетики - трамадол, кетонал, промедол, триган.
4. Препараты для проведения наркоза - калипсол, диазепам, миорелаксанты, наркотан, фентанил, кислород.
6. Препараты кальция.
Дополнительные медикаменты:
1. Растворы глюкозы в\в.
2. Раствор NaCl 0,9% в\в.
3. Гипсовые бинты.
Индикаторы эффективности лечения:
1. Восстановление функционального объема движений в суставах конечности.
Госпитализация
Показания к госпитализации: плановое, наличие рубцовых конрактур крупных и мелких суставов, ограничение функции конечности.
Эта акция - для наших друзей в "Одноклассниках", "ВКонтакте", "Яндекс.Дзене", YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Бесчастнов Дмитрий Валерьевич
Первая квалификационная категория
Бикбулатов Вадим Рифкатович
Гриценко Евгений Александрович
Первая квалификационная категория
Кириченко Алексей Викторович
Вторая квалификационная категория
Магомедов Курбанмагомед Абдуллаевич
Мы в Telegram и "Одноклассниках"
"Men's Health. Советы экспертов", медицинский блог (декабрь 2016г.)
"Доброе утро", ТВ-программа, Первый канал (сентябрь 2014г.)
Ожоги и обморожения - достаточно распространенные повреждения кожи. К сожалению, часто их лечат неправильно, смазывая ожоги маслом или прикладывая лед к обмороженным местам.
Следует помнить, что человеку, получившему поражения кожи, необходимо как можно быстрее оказать первую помощь. От этого порой зависит не только его здоровье, но и жизнь. Главное в лечении ожогов и обморожений - не только уменьшить боль, но и спасти пострадавшие ткани от дальнейшего разрушения.
![]()
![]()
Первая помощь при ожоге
![]()
Первая помощь при ожоге
Ожоги
Ожог - повреждение тканей под действием высоких температур. Характер лечения ожогов зависит от размера пораженной площади, вида и степени ожога.
По данным Всемирной организации здравоохранения, в мире ежегодно погибает от ожогов 265 тысяч человек.
Классификация ожогов:
По способу получения повреждения различают следующие виды ожогов:
- термические (поражение тканей под воздействием высоких температур), чаще всего встречаются солнечные ожоги;
- электрические (возникают под действием электротока или электрической дуги);
- химические ожоги (поражение в результате попадания на кожу щелочей, кислот и едких солей);
- лучевые.
В некоторых случаях кожа может пострадать даже от безобидных, на первый взгляд, сорняков. При попадании на кожу сока борщевика и последующем пребывании на солнце возможен сильный ожог с образованием волдырей. Даже при ожоге от борщевика недельной давности необходимо прикрывать кожу при нахождении на солнце.
Ожоги по площади поражения
Площадь ожога можно выявить с помощью правила "ладони" (поверхность составляет около 1% от общей поверхности кожного покрова).
Также используют измерение по правилу "девяток": от общей площади поверхности тела поверхность головы и шеи составляет 9%, верхней конечности - 9%, нижней - 18%, передней поверхности туловища - 18%, задней - 18%, промежности и половых органов - 1%.
Если площадь ожогов занимает свыше 15%, развивается ожоговая болезнь.
![]()
![]()
Первая помощь при ожоге
![]()
Первая помощь при ожоге
Степени ожогов
В международной практике выделяют 4 степени ожогов:
- ожог 1 степени: поверхностное покраснение кожи, сопровождающееся болью и отеком, через 3-5 дней симптомы проходят, на коже остается небольшое шелушение.
- ожог 2 степени: боль, сильное покраснение кожи, водянисто-серозные пузыри. Возможно нагноение тканей. Заживление происходит медленнее, чем при ожогах 1 степени.
- ожог 3 степени: происходит омертвение всех слоев кожи, на поверхности ожогов появляются струпья (грубая пленка серо-коричневого цвета). Рана инфицируется, нагнаивается, может возникнуть отторжение тканей, после ожогов образуются рубцы.
- ожог 4 степени - самые сильные повреждения вне зависимости от площади поражения. Под действие высоких температур попадают не только сухожилия и кожа, но даже кости.
При глубоких или обширных поражениях тканей возможно развитие ожоговой болезни, при которой показана госпитализация.
Чтобы не ухудшить состояние пострадавшего и не затруднить работу врача, очень важно знать правила первой помощи при ожогах.
Ни в коем случае нельзя заливать маслом или жиром пострадавшую от ожога кожу, прокалывать на ней пузыри, стараться снять с человека расплавленную одежду. Это можешь привести к еще большему инфицированию ран и повреждению тканей.
Только врач может выбрать оптимальные методы лечения ожогов с учетом тяжести поражения и состояния больного.
Первая помощь при ожоге
Первая помощь при ожогах заключается в устранении негативного фактора: нужно отодвинуть источник электрического тока, смыть химическое вещество, прикрыть тело от солнца и т.д.
Уменьшить боль от ожога можно с помощью холодной воды или пузыря со льдом, это поможет снизить степень повреждения. На пораженную поверхность необходимо наложить сухую стерильную повязку, например, бинт или чистую хлопчатобумажную ткань.
Лечение ожогов
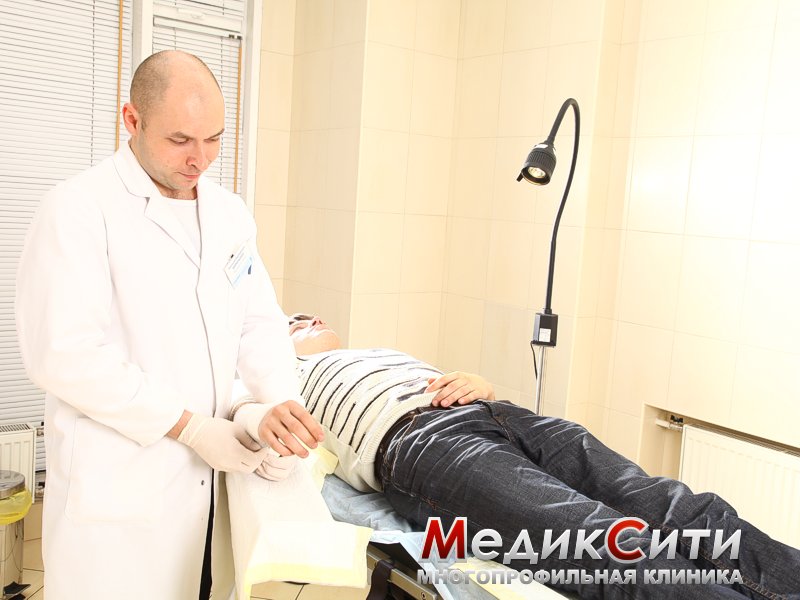
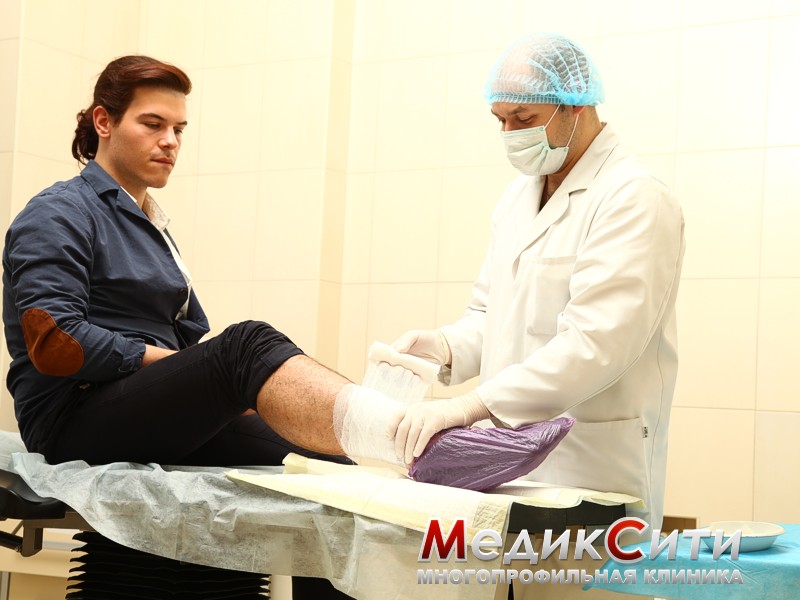
Врач-травматолог проведет обработку пораженного места.
Например, рана, полученная при химическом ожоге, обрабатывается нейтрализующим веществом (если ожог произведен известью, то применяется глюкоза).
Далее доктор удаляет из раны часть нежизнеспособной кожи и прилипшие фрагменты одежды, устраняет пузыри, накладывает на рану сухую стерильную повязку или мазевую сетчатую повязку. При лечении ожогов назначаются обезболивающие средства, курс антибиотиков, прививка от столбняка.
Обморожения
Обморожения - повреждение кожных покровов под воздействием низких температур, как от местного замерзания, так и от общего переохлаждения организма. Низкие температуры ухудшают обмен в клетках и приводят их к гибели.
Читайте также: