Нейродермит под глазами как лечить
Обновлено: 27.04.2024
Нейродермит на лице – это хроническое кожное заболевание воспалительного характера, отличительными чертами которого являются обширные высыпания в лицевой области. Изначально они располагаются отдельно друг от друга, но впоследствии объединяются в большие очаги поражения.
Подобные скопления характеризуются постоянным зудом и уплотнением кожных покровов. По степени охвата поверхности кожи различаются ограниченный и распространенный (диффузный) нейродермит.
Причины
Хотя точные причины появления нейродермита неизвестны, считается, что это заболевание аутоиммунного характера, при котором иммунная система атакует клетки собственного тела человека. Это может быть спровоцировано одним или несколькими из следующих факторов:
- генетическая предрасположенность (наличие аллергии у одного из родителей повышает возможность проявления болезни у ребенка);
- негативные эмоции, стрессы;
- длительное интеллектуальное или физическое напряжение;
- нерегулярный режим питания и распорядок дня;
- нагрузки профессионального характера (факторы воздействия, проявляющиеся в условиях промышленного производства, сельского хозяйства и т. д.);
- отравление организма;
- нарушение работы органов пищеварения.
К числу основных причин, провоцирующих возникновение нейродермита, относятся внешние раздражители, вызывающие аллергические реакции:
- сухие корма для аквариумов;
- шерсть животных;
- цветочная пыльца;
- перьевые наполнители старых подушек, матрацев, одеял;
- некоторые образцы парфюмерной и косметической продукции;
- медикаментозные препараты;
- некоторые продукты питания, например, цитрусовые, клубника, мед и другие, а также консерванты и красители, содержащиеся в продуктах массового потребления.
Симптомы
Первым симптомом, которым характеризуется нейродермит, является появление папул, имеющих розоватый оттенок. При этом в местах их образования может возникать временный зуд. При отсутствии оперативного лечения папулы распространяются по всей поверхности лица и со временем объединяются в обширные очаги. Появление розовых пятен на коже щек также может являться симптомом нейродермита. При отсутствии лечения кожные покровы со временем приобретают сероватый цвет, наблюдается их сильное шелушение, а в результате постоянных расчесов возникает воспалительный процесс, вызванный вторичной инфекцией.
Помимо указанных, к симптомам нейродермита на лице относятся следующие признаки:
- нарушение сна;
- пониженное давление;
- отсутствие аппетита;
- снижение концентрации глюкозы в крови (гипогликемия);
- резкая потеря веса;
- утомляемость и раздражительность.
Последствия
При отсутствии лечения нейродермит может стать причиной серьезных нарушений в организме. Сильный зуд мешает нормальному отдыху и сну, в результате чего страдает нервная, гормональная и иммунная системы. Возникают сбои в работе органов внутренней секреции, например, щитовидной железы и надпочечников. Снижение иммунитета становится причиной формирования вторичных инфекций. Особенно это опасно в том случае, если пациент расчесывает места высыпаний: на их месте образуют мокнущие очаги воспалений, в которых быстро развивается агрессивная микрофлора, способствующая появлению эритродермии (паталогических покраснений и шелушения кожных покровов). Также серьезным последствием нейродермита является нарушение психологического состояния больного, его способности к нормальному взаимодействию с другими людьми, что может привести к депрессии.
Диагностика
Нейродермит определяется, как правило, на основании клинических проявлений по причине отсутствия специфических инструментальных и лабораторных маркеров данного заболевания. Основными критериями для постановки диагноза являются следующие признаки:
- дерматит с типичной локализацией,
- сухость кожных покровов,
- интенсивный зуд и расчесы кожи,
- рецидивирующее хроническое течение.
Большое значение для правильной постановки диагноза «нейродермит» имеет проявление сопутствующих аллергических нарушений (ринита, бронхиальной астмы и т. д.), а также наличие наследственной предрасположенности к атопическим заболеваниям.
Анализ крови при нейродермите определяет эозинофилию, повышение содержания иммуноглобулина класса Е. Осуществление кожных аллергопроб выявляет положительный ответ на конкретные аллергены. Проведение биопсии кожи лица формирует морфологическую картину, характерную для протекания нейродермитa.
Дифференциальная диагностика должна осуществляться относительно дерматитов, дерматофитии, розового лишая, псориаза, чесотки, дисгидротической экземы и т. д.
Лечение
Современная стратегия лечения данного заболевания включает несколько направлений.
- Устранение причин (инфекционных, психогенных, аллергенных) обострения аллергодерматоза с назначением гипоаллергенной диеты, охранительного режима, включающего здоровый сон и отсутствие стрессовых нагрузок, а также с ношением одежды и использованием белья из натуральных тканей, санацией очагов хронической инфекции органов носоглотки и зубо-челюстной системы.
- Местное наружное (увлажняющее, противовоспалительное) лечение нейродермита, осуществляемое с применением кортикостероидных, дегтярных и нафталановых мазей, медицинских косметических средств для ухода за кожей лица. Положительный эффект обычно дают такие процедуры, как физиотерапия (фонофорез с кортикостероидами, магнитотерапия, диадинамотерапия, гальванизация, электросон, дарсонвализация), криомассаж, рефлексотерапия (лазеро- и электропунктура) и другие методы.
- Комплексное лечение, проводимое с помощью антигистаминных средств, иммуномодулирующих и седативных препаратов, кортикостероидов, витаминов. Пациентам с тяжелым нейродермитом может быть прописана иммуносупрессивная терапия, гипербарическая оксигенация, фототерапия, ультрафиолетовое облучение крови, плазмаферез.
Также страдающим нейродермитом рекомендуется лечение на курортах в условиях морского климата, сероводородные и радоновые ванны.
Профилактика
Профилактические меры по предотвращению нейродермита, как правило, направлены на устранение причин, вызывающих аллергическую реакцию, и включают различные диеты, использование одежды и белья из натуральных тканей (кроме шерсти), ограничение контакта с животными и растениями и т. д. Также важная роль отводится нормализации сна и отдыха, оптимизации рабочего процесса, снижению стрессов и интеллектуальных нагрузок, пребыванию на свежем воздухе.

Рассматривая, какие мази применяют при дерматите, стоит сразу сказать, что они делятся на две большие группы: гормональные и негормональные. Они отличаются не только составом, но также степенью эффективности и безопасности.
Мазь считают лучшей от дерматита на коже у конкретного пациента, если она отвечает ряду требований:
- эффективно снимает жжение и зуд;
- купирует острые и хронические воспалительные процессы;
- увлажняет кожу;
- снижает выраженность болевых ощущений;
- препятствует проникновению в очаги воспалений вирусов, грибков и бактерий (об этом говорит отсутствие вторичных присоединившихся инфекций).
Какими негормональными мазями можно лечить дерматит
Негормональные мази считают более безопасными, поскольку они имеют относительно натуральный состав. Это позволяет использовать наружное средство в течение длительного времени без какого-либо вреда для здоровья.
Именно негормональные мази считают лучшими при атопическом дерматите у ребенка. У взрослых в большинстве случаев в начале лечения врачи тоже стараются назначать именно такие мази. По принципу действия они делятся на несколько групп:
- Антисептические. Действие направлено на то, чтобы обеззаразить кожу и исключить проникновение бактерий через образующиеся язвочки.
- Противовоспалительные. Направлены на снятие зуда и раздражения, устранение воспалительных процессов.
- Увлажняющие. Косвенно способствуют выздоровлению за счет восстановления водного баланса кожи.
- Регенерирующие. Их основное действие – стимуляция процессов заживления за счет активации естественной регенерации кожного покрова.
Поскольку средства с одним основным веществом могут снимать только один симптом, врачи часто назначают комбинированные мази. Они за счет нескольких активных компонентов могут оказывать не одно, а несколько эффектов. Примеры негормональных препаратов, претендующих на роль самой хорошей мази от дерматита:
- Бепантен,
- Пантенол,
- Цинковая мазь,
- Радевит,
- Видестим,
- Левосин,
- Фенистил,
- Топикрем.
Из плюсов негормональных мазей особое значение имеет минимум побочных эффектов. Еще большинство из них разрешены к применению у детей, беременных и кормящих женщин.
Главным минусом негормональных мазей часто выступает недостаточная эффективность. Из-за этого лечение может затянуться на несколько недель, месяц и даже дольше. При этом курс нельзя прерывать, иначе предыдущая терапия может оказаться неэффективной. В результате врачу все-таки приходится назначать более сильные гормональные средства.
Выбирая, какая мазь лучше от дерматита, нельзя игнорировать и другие недостатки негормональных мазей:
- могут вызывать аллергию у людей, склонных к аллергическим проявлениям;
- проявляют свое действие не при всех видах дерматита, чаще при контактном и аллергическом.
То есть при длительном лечении мазь вызывает аллергию, но при этом может не давать нужного эффекта.
Гормональные мази
Когда отсутствует положительная динамика от применения негормональных мазей, специалисты прибегают к гормональным препаратам. В их составе основным компонентом выступают глюкокорстикостероиды – гормоны, которые в теле человека вырабатываются надпочечниками. В основе механизма действия таких препаратов лежит влияние на обмен белков и углеводов. Гормональные мази восстанавливают уровень кортизона, при недостатке которого организм становится неспособен справляться с воспалительными процессами.
В зависимости от степени воздействия на кожу гормональные мази делятся на несколько категорий:
- слабые,
- средние,
- сильные,
- очень сильные.
Последние используют только при самых тяжелых формах дерматита, поэтому первыми их никогда не назначают. Примеры гормональных мазей:
- Гидрокортизоновая,
- Целестодерм,
- Акридерм,
- Адвантан,
- Элоком,
- Дермовейт,
- Фуцикорт.
Главные недостатки гормональных мазей при лечении дерматита:
- Привыкание. Самый главный минус, который заключается в том, что со временем мазь перестает быть эффективной для лечения конкретного пациента. Одни и те же активные компоненты гормональных мазей вызывают привыкание.
- Побочные эффекты. Ввиду гормональной природы такие мази имеют множество неприятных побочных действий. Они проявляются при неправильном или слишком долгом применении. В тяжелых случаях может развиться атрофия кожи и даже недостаточность надпочечников.
- Наличие синдрома отмены. Как и в случае с негормональным, при использовании гормональных мазей нельзя прерывать курс и пропускать нанесение. Особенно сильно синдром отмены проявляется при резком отказе от гормонального средства. Это проявляется в том, что симптомы дерматита могут внезапно вернуться. По этой причине гормональные средства отменяют постепенно, уменьшая дозу и количество нанесений.
- венерические заболевания;
- туберкулез;
- беременность и лактацию;
- герпес;
- бактериальные или грибковые поражения кожи.
Какую же мазь использовать
Как видно из обзора мазей от дерматита, и гормональные, и негормональные средства нельзя назвать идеальными для лечения такого заболевания. Клиника «ПсорМак» предлагает в качестве альтернативы и эффективную, и безопасную мазь. Она создана по собственной рецептуре и показывает свою эффективность уже в течение более 25 лет.

В составе мази отсутствуют гормоны. Вместо них только натуральные природные компоненты, которые делают мазь безопасной для детей, беременных и кормящих. Мазь не вызывает побочных эффектов, не приводит к аллергии и обострению симптомов.
Кроме того, мы комплексно подходим к лечению заболевания, прибегая к всесторонней работе с пациентом путем психотерапии, игло- и гирудотерапии. Еще мы разрабатываем для пациентов индивидуальную диету. Такой подход позволяет добиться стойкой ремиссии до 6 лет, что подтверждают отзывы и результаты лечения наших пациентов.
Схема лечения нейродермита у взрослых без гормональных препаратов и побочных эффектов. Терапия, проверенная сотнями пациентов, результаты с фото.
Нейродермит – заболевание кожи, которое сопровождается ее воспалением и сильным зудом. Болезнь в 90% случаев возникает еще в детстве, но риск появления первых симптомов не исключен и в зрелом возрасте. Чаще всего это связано с воздействием вредных или аллергенных факторов, в зависимости от которых подбирается лечение нейродермита у взрослых.
Болезнь может сохраняться на протяжении всей жизни, периодически проявляясь рецидивами. Поэтому диагностике и лечению нейродермита у взрослых в дерматологии уделяют особое внимание.
Причины нейродермита
Точные причины нейродермита у взрослых до сих пор не выяснено. Основную роль в возникновении болезни врачи отводят наследственной предрасположенности. Это подтверждается тем, что у взрослых с таким диагнозом всегда есть родственники, страдающие от нейродермита или других видов атопии (повышенной чувствительности к внешним раздражителям).
Еще одной причиной нейродермита у взрослых выступает психосоматика. Заболевание само по себе имеет неврогенно-аллергическую природу, поэтому его могут вызывать сильные переживания и стрессы. Еще к подобной болезни более склонны люди с повышенной чувствительностью, ранимостью и низкой самооценкой. Им для выздоровления требуется помощь психотерапевта.
Другие факторы, провоцирующие нейродермит:
- прием некоторых лекарств;
- заболевания органов пищеварения;
- воздействие вредных производственных факторов;
- длительное состояние стресса и нахождение в негативных эмоциях.
Основные симптомы
Основным симптомом нейродермита у взрослых выступает сыпь. Она представляет собой папулы с цветом, который отличается от здоровой кожи, коричневато-розовым. Сыпь сопровождается шелушением и сильным зудом. Все начинается именно с зуда.
На месте, где чесалась кожа, появляются мелкие кожные узелки. Далее элементы сыпи сливаются в большие очаги, становятся синюшными. Вместе с тем на участках, где были пятна, остаются гиперпигментированные участки.
Диагностика и лечение
В первую очередь проводят дифференциальную диагностику с красным плоским лишаем, экземой, псориазом и микозом. Если эти заболевания не подтвердятся, то врачи убеждаются, что у пациента нейродермит. В качестве дополнительных методов исследования выступают анализ крови и соскоб кожи с участка сыпи на микрофлору.
Схема лечения нейродермита у взрослых включает несколько направлений:
- соблюдение индивидуально подобранной диеты;
- прием лекарственных препаратов;
- применение местных средств (мазей);
- курсы физиотерапии.
В качестве местных препаратов в клинике «ПсорМак» применяется натуральная мазь без гормональных составляющих. Это позволяет мягко воздействовать на кожу, не провоцируя побочные эффекты. Результаты лечения ею отражены в специальном разделе на сайте, где вы можете увидеть фото до и после.
Профилактика
Поскольку заболевание является хроническим, эффективность лечения нейродермита у взрослых напрямую зависит от принимаемых в период ремиссии профилактических мер, к которым относятся:
- соблюдение диеты;
- предупреждение стрессов;
- отказ от вредных привычек;
- укрепление иммунитета.

Диета
Нейродермит у взрослых протекает с меньшей интенсивностью при постоянном соблюдении противоаллергической диеты.
Из рациона требуется вывести (или максимально сократить употребление) следующие продукты:
- алкоголь и сладкую газировку;
- цитрусовые;
- сахар;
- шоколад;
- мед;
- консервы, копчености, продукты с высоким содержанием пищевых добавок.
КАК ЗАПИСАТЬСЯ НА ПРИЕМ в Институт здоровой кожи «ПсорМак»
3. Дождитесь звонка нашего специалиста. Он ответит на любые Ваши вопросы и согласует дату и время Вашего визита в «ПсорМак».
Первичный прием включает:
- Визуальный осмотр, который позволит специалисту получить общее понятие о состоянии Вашей кожи и о самой патологии.
- Сбор анамнеза — выяснение сведений о развитии болезни, условиях жизни, перенесённых заболеваниях, операциях, травмах, хронических патологиях, аллергических реакциях, наследственности и др. В совокупности с общим осмотром, это позволяет достаточно точно поставить диагноз и выбрать метода лечения и/или профилактики.
ЧТО БУДЕТ после прохождения первичного приема
Наш специалист, врач-дерматолог:
- Проведет осмотр.
- Возьмет бесплатный анализ (соскоб).
- Диагностирует или уточнит диагноз заболевания .
- Даст подробные рекомендации.
- Составит персональный план лечения.
- Выпишет рецепт на препараты (при необходимости).
Отзывы
Проблема: Поражение кожи на ладонях, ступнях — псориаз.
Лечащий врач: Мак В.Ф.
Пройденное лечение: мазь.
За 2,5 мес. лечения мазью всё прошло, зажило и на ладонях и на ноге. Спасибо большое Владимиру Федоровичу, буду советовать клинику знакомым.
Диагноз: Псориаз
Врач: Мак В.Ф.
Я очень благодарна врачам клиники за помощь в лечении псориаза. Нигде мне не могли помочь. После лечения кожа полностью очистилась. Ремиссия длилась 6 лет. В настоящий момент я снова обратилась в клинику, потому, что уверена, что здесь мне помогут в лечении псориаза.
Диагноз: Псориаз
Врач: Мак В.Ф.
1 раз была у В.Ф. в 2002 году. Этот визит у меня второй, В.Ф. мне дал надежду! Дал возможность жить полноценной жизнью. Огромное Вам спасибо Владимир Федорович!
Диагноз: Псориаз
Врач: Мак В.Ф.
Спасибо огромное доктору! Болею более 12 лет и ничего не помогало. Прошел псориаз, бляшек нет, я в шоке! За 2 месяца лечения. Безграничное спасибо, буду Вас рекомендовать!
Диагноз: Псориаз
Врач: Мак В.Ф.
Дорогой Владимир Федорович, лет около 20-ти тому назад я пришел к Вам весь истерзанный псориазом, но с первого приема я стал оживать и жив до сих пор. Дальнейшие встречи лишь корректировали и всегда встречи были приятными. Я и Галина Александровна желаем Вам, всей семье и окружению крепкого здоровья.
Диагноз: Псориаз
Врач: Мак В.Ф.
Огромное человеческое спасибо! Болею псориазом 30 лет. 20 лет как обратилась к доктору на лечение. Впервые наступило улучшение и длительная ремиссия. Это единственное лечение, которому я доверяю.
Диагноз: Псориаз
Врач: Мак В.Ф.
Спасибо за лечение. Очень много лет мучились с этой проблемой, и только нам помогли.
Без болевых ощущений, быстро и не страшно. Спасибо большое за позитив на приеме и за качественное удаление.
Самые хорошие впечатления от общения и процедуры удаления новообразований с доктором Грибановым Н.В. Профессиональный и чуткий подход к пациенту превзошел все ожидания.
Нейродермит - это кожное хроническое заболевание неврогенно - аллергического типа, протекающее с периодами обострения и ремиссии (временного выздоровления).
Нейродермит - это кожное хроническое заболевание неврогенно - аллергического типа, протекающее с периодами обострения и ремиссии (временного выздоровления).
Как видно из определения, причиной болезни является не только аллергия, но и нарушения или особенности работы нервной системы.
Различают две формы заболевания: диффузный (распространенный) и ограниченный (локализованный) нейродермит.
Причины развития
В большинстве случаев диффузный (распространенный) нейродермит развивается вследствие наследственной предрасположенности, если один из родителей или сразу оба страдают каким-либо видом аллергии. Довольно часто болезнь появляется в детском возрасте вместе с экссудативным (аллергическим) диатезом и может сопровождаться другими аллергическими заболеваниями (бронхиальная астма, поллиноз, и др.).
Большинство авторов считают синонимом диффузного (распространенного) нейродермита атопический* дерматит.
* атопия - наследственная предрасположенность к повышенной чувствительности к аллергенам.
Возникновению диффузного (распространенного) нейродермита способствуют следующие факторы:
- нерациональное питание,
- интоксикация (отравление),
- нарушение функции внутренних органов (печени, желудка, почек),
- хронические инфекции.
Большая роль в развитии болезни принадлежит функциональным нарушениям нервной и эндокринной систем.
Ограниченный (локализованный, очаговый) нейродермит, или простой хронический лишай Видаля. Основным фактором развития болезни считают повышенную чувствительность кожи к различным внешним раздражителям. Предполагают, что такая кожная реакция связана с особенностью нервных окончаний поверхностного слоя кожи (эпидермиса).
Важная роль в развитии ограниченного (локализованного, очагового) нейродермита отводится нарушениям обменных процессов в организме, заболеваниям органов пищеварения, особенно желчевыводящих путей и поджелудочной железы, в результате чего развивается повышенное всасывание аллергенов и хроническая аутоинтоксикация (самоотравление организма).
Симптомы заболевания
Диффузный (распространенный) нейродермит может развиться в любом возрасте, однако чаще возникает у детей.
Основным симптомом диффузного (распространенного) нейродермита является сильный зуд, сопровождающий появление высыпаний, и сухость кожных покровов, вызванная нарушением обмена веществ в организме. Характерным признаком диффузного (распространенного) нейродермита также является усиление кожного рисунка и белый дермографизм (появление белой реакции кожи при штриховом раздражении). Высыпания обычно появляются симметрично, и локализуются в области лица, шеи, кистей, суставов, верхней части груди.
Заболевание часто начинается с приступов кожного зуда, предваряющих появление красной сыпи в виде папул (узелков). Пораженная кожа становится сухой, раздраженной, со временем она начинает сильно шелушиться, уплотняется и утолщается. Зудящие высыпания склонны к слиянию и образованию более крупных отечных очагов. Постоянный зуд провоцирует расчесы пораженных участков, в результате чего на коже появляются повреждения (трещинки, эрозии), покрытые корочками. На воспаленной коже образуются отеки, возникают участки мокнутия, а нарушение целостности кожного покрова часто осложняется присоединением вторичной инфекции (грибковой, бактериальной), в том числе присоединением золотистого стафилококка или грибков рода Malassezia.
Инфицирование может приводить к развитию лимфаденита (воспаление расположенных рядом лимфатических узлов).
Проявления диффузного (распространенного) нейродермита бывают разными и во многом зависят от возраста.
Например, у младенцев воспаление кожи преимущественно локализуется на лице, шее, сгибах конечностей, волосистой части головы. На коже при этом образуются красные отечные очаги, с характерными участками мокнутия, покрытыми корками.
К полутора годам сыпь может распространиться на обширные участки кожного покрова.
У некоторых детей к трехлетнему возрасту болезнь может затихать, у других – сохраняться длительное время и обостряться в подростковом возрасте.
В период полового созревания диффузный (распространенный) нейродермит отличается длительным и упорным течением. Сыпь появляется на ограниченных участках и сопровождается выраженным шелушением кожных покровов и незначительным мокнутием. Поражению чаще подвергаются участки кожи в области локтевых сгибов и запястий, шеи, подколенных ямок. Высыпания сопровождаются выраженным зудом, шелушением и раздражением кожи.
Ограниченный (локализованный, очаговый) нейродермит чаще возникает в подростковом периоде и у взрослых. При этой форме кожные реакции появляются на ограниченных участках кожи, чаще задней и боковых поверхностях шеи, в области голеностопных суставов, на половых органах. Как правило, высыпания при очаговом нейродермите имеют форму мелких папул (узелков), которые сливаются в более крупные очаги. Чаще всего они располагаются симметрично и кожа вокруг них немного темнее. При нейродермите у взрослых обычно не наблюдается мокнутия. Очаги поражения, как правило, покрыты красноватыми корками или серо-белыми чешуйками, после отпадения которых остаются темные (гипер-) или светлые (депигментированные) пятна. Кожный рисунок в этих местах часто усилен, сама кожа может быть уплотнена.
Высыпания на коже, особенно в период развития болезни, сопровождаются кожным зудом, который усиливается под влиянием раздражающих факторов, и в ночное время.
Лечение нейродермита
Современные подходы к лечению нейродермита направлены на длительную поддерживающую терапию, профилактику рецидивов и контроль над обострениями.
Терапия заболевания включает в себя следующие принципы:
- Диета;
- Нормализация нервной системы, восстановление сна;
- Укрепление иммунитета;
- Снятие воспаления;
- Увлажнение кожи;
- Восстановление защитного кожного барьера;
- Профилактика вторичного инфицирования;
За последние 10-15 лет в дерматологии активно изучались[1] препараты на основе активированного пиритиона цинка – СКИН-КАП.
Активированный пиритион цинк – это вещество, которое обладает высокой антимикробной, противогрибковой и противовоспалительной активностью.
Препараты СКИН-КАП для лечения нейродермита выпускаются в форме крема и аэрозоля. Высокий профиль безопасности препаратов СКИН-КАП подтвержден многочисленными клиническими исследованиями[2]. Очень важно, что это лекарство, в отличие от гормональных средств, не вызывает так называемый «дерматит отмены» или «синдром отмены».
Крем и аэрозоль СКИН-КАП незаменимы для лечения нейродермита у детей, так как они разрешены к применению с 1 года, практически не имеет побочных эффектов[3] и, как правило, хорошо переносятся. Для обработки влажных, мокнущих высыпаний применяется аэрозоль, который подсушивает кожу, помогает снять воспаление и предотвратить вторичное инфицирование.
Для сухих, огрубевших участков кожи с трещинами, подходит крем, который увлажняет, помогает снять зуд, раздражение и воспаление, борется с микробами. Благодаря своим свойствам крем может применяться даже при нейродермите на лице.
В линейке СКИН-КАП также есть косметическое средство – гель для душа, который применяется при склонности кожи к шелушению, раздражению, сухости. Он подходит для ежедневного применения, смягчает, восстанавливает защитный барьер кожи.
[1] Например: Кулагин В.И., Шекрота A.T. и другие. Нестероидная наружная терапия активированным цинк пиритионом атопического дерматита и псориаза у детей // Педиатрия / 2005 №6; Короткий Н.Г., Тихомиров А.А., Гамаюнов Б.Н. Современная наружная терапия хронических воспалительных заболеваний кожи у детей (опыт клинического применения препарата СКИН-КАП) // Педиатрия, 2008, Том 87 №4. Сс. 90-95; Знаменская Л.Ф., Кунгуров Н.В. и др. Применение препарата СКИН-КАП (активированный пиритион цинка) в терапии хронических дерматозов. Медицинская технология №фс-2009/414 от 28 декабря 2009 г. // Медицинские технологии №1/2010. Сс. 48–55.; Маланичева Т.Г., Саломыков Д.В., Глушко Н.И. Клинико-иммунологическая характеристика и особенности местной терапии атопического дерматита у детей при сочетанном поражении кожи и слизистой оболочки желудка и двенадцатиперстной кишки грибами рода candida // Аллергология 2006 №4. Сс. 14-19 и другие.
[2] Например: Короткий Н.Г., Тихомиров А.А., Гамаюнов Б.Н. Современная наружная терапия хронических воспалительных заболеваний кожи у детей (опыт клинического применения препарата СКИН-КАП) // Педиатрия, 2008, Том 87 №4. Сс. 90-95; Кулагин В.И., Шекрота A.T. и другие. Нестероидная наружная терапия активированным цинк пиритионом атопического дерматита и псориаза у детей // Педиатрия / 2005 №6; Кунгуров Н.В., Кохан М.М., Кенткфест Ю.В., Мирина Ю.Г., Ведерникова С.В. Об оптимизации терапии больных атопическим дерматитом детей и взрослых // Вестник дерматологии и венерологии, 2004 №3, Сс. 23-29.
[3] В первые дни лечения возможно кратковременное чувство жжения в месте нанесения препарата, которое, как правило, не требует отмены препарата.
При острых и хронических процессах, при поражениях с сухостью и шелушением, дополнительно увлажняет кожу. Подходит для применения на кожу лица и другие участки тела
Высыпания при атопическом дерматите могут локализоваться практически на любых участках тела. Характерные области поражений зависят от возраста, но в целом наиболее часто – это локтевые сгибы, щеки, шея, грудь, ягодицы. Иногда атопический дерматит поражает веки, чем доставляет массу неудобств.
С одной стороны, опасность данной локализации объясняется тем, что кожа век особо тонкая и чувствительная. С другой – кожная сыпь нарушает эстетику лица, вызывает не только физический, но и психологический дискомфорт. Из-за столь нежной локализации резко ограничено количество средств, которые можно применять для лечения атопического дерматита на веках.
По каким причинам возникает атопический дерматит на веках?
В рамках многочисленных исследований было установлено, что основной причиной атопического дерматита является наследственность. Если заболевание есть хотя бы у одного из родителей, то с вероятностью до 50% оно может появиться и у ребенка. Тем не менее, для запуска патологического процесса необходим некий пусковой фактор, провоцирующий воспаление кожи. У каждого пациента они индивидуальны.
Одной их частых причин возникновения атопического дерматита на веках считается чрезмерная реакция на различные раздражители. Это могут быть химические компоненты в составе очищающих или моющих средств, пищевые продукты, косметика или средства для ухода за кожей, некоторые медикаменты, содержащиеся в воздухе пыль, пыльца растений, секрет насекомых и тому подобное.
Атопический дерматит вокруг глаз чаще отмечается у детей.
Диагностировать заболевание и выявить причину обострений может только врач. Поэтому при возникновении первых признаков атопического дерматита век необходимо обратиться к специалисту.
Вопреки опасениям родителей не бывает атопического дерматита на глазах, высыпания располагаются вблизи глаз на тонкой чувствительной кожи век. Но при выраженном воспелении может наблюдаться покраснение глаз и слезотечение.
Ниже на фото представлено, как протекает атопический дерматит на веках.
Фото 1. Атопический дерматит на веках.
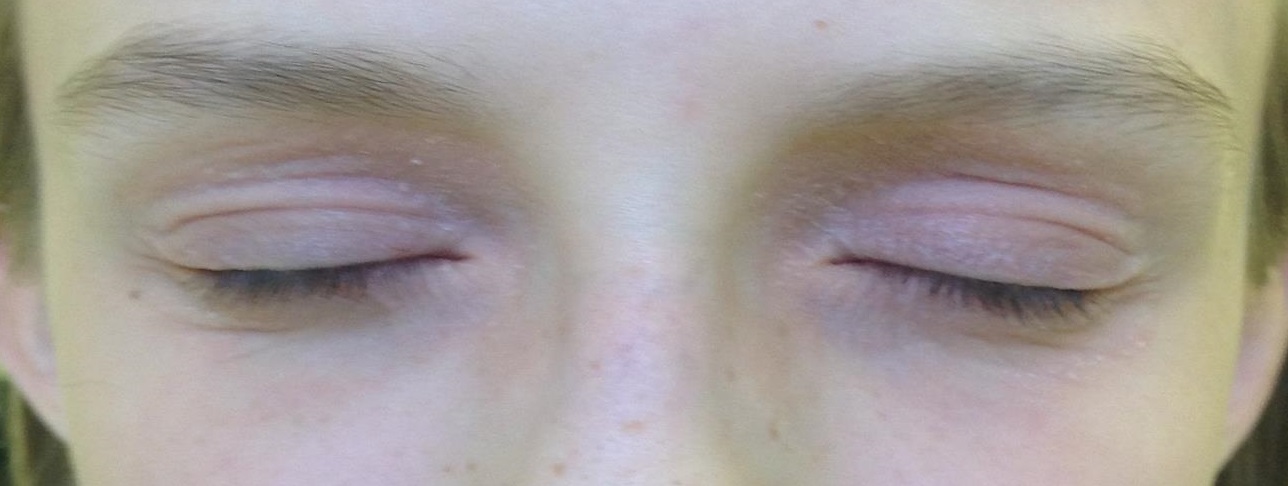
- Когда атопический дерматит поражает веки и область вокруг глаз, может появиться покраснение кожных покров, отек тканей, выраженный зуд, иногда даже может покраснеть и припухнуть склера, расшириться сосуды в глазу. В некоторых случаях атопический дерматит век не сопровождается такой ярко выраженной реакцией, отмечается только шелушение и огрубение или утолщение кожи.
Чтобы подобрать грамотное лечение при атопическом дерматите в области кожи вокруг глаз, нужно уметь правильно диагностировать данное заболевание. Нередко под атопический дерматит под глазами и в периорбитальной области «маскируются» другие виды кожных заболеваний:
- Себорейный дерматит. Характерными признаками данной патологии выступают шелушение кожи, появление желтых корочек в области ресниц и бровей, зуд, выпадение ресниц.
- Медикаментозный дерматит. Он возникает в результате приема некоторых лекарственных препаратов (не только после использования некоторых глазных капель, но приема препаратов внутрь) и физиотерапевтического лечения (например, электрофореза).
- Экзематозный дерматит. Встречается не так часто, высыпания имеют свои особенности, как правило, выражен зуд. Помимо воспаления, сыпи, зуда и шелушения кожи пациенты дополнительно могут жаловаться на боль в глазах.
- Герпетический дерматит. Вирусный герпес может быть локализован не только на губах, половых органах, но и на веках. Отличить его от других форм заболевания можно по такому признаку, как наличие мелких пузырьков с водянистым содержимым. Герпетический дерматит является одним из самых опасных поражений в области глаз, язвы могут распространяться на область глаз и приводить к ухудшению или потери зрения. Заболевание часто протекает с повышением температуры тела и головными болями.
- Контактный дерматит. Имеет аллергическую природу и возникает из-за непосредственного контакта с раздражителем. Чаще всего это декоративная или ухаживающая косметика.
Подходы к лечению атопического дерматита вокруг глаз
Препараты для лечения атопического дерматита вокруг глаз назначает только врач, опираясь на данные о причинах обострения заболевания, о его течении, а также степени выраженности, площади поражения и индивидуальных особенностях пациента.
Первым шагом на пути к выздоровлению становится отказ от агрессивных средств по уходу за кожей век и от декоративной косметики. Нужно стараться максимально исключить факторы, способные провоцировать развитие воспаления. Поэтому также многие врачи советуют пересмотреть питание, исключить из рациона продукты с высоким риском аллергических реакций (фрукты и овощи яркого цвета, молочные продукты, морепродукты, орехи, мед и подобные).
Особое значение уделяется наружному лечению атопического дерматита в области вокруг глаз. Учитывая, что кожа век очень тонкая и весьма чувствительна к внешним воздействиям, в том числе к лекарственным препаратам на эту зону рекомендуется использовать негормональные средства, например, крем Скин-кап. Он разрешен к применению с 1 года, способствует устранению воспаления и шелушения, не имеет ограничений по локализации использования. Кроме того, крем Скин-кап содержит в составе увлажняющие и смягчающие компоненты (глицерин, компоненты на основе кокосового масла).
ВАЖНО! Применение гормональных мазей должно происходить под жестким контролем врача. Из-за особенностей кожи вокруг глаз выше риск нежелательных реакций.
Большое значение в терапии атопического дерматита век отводится уходу за нежной кожей этой области. Важно правильно очищать кожные покровы, тщательно их увлажнять, смягчать для уменьшения зуда. Для этого нужно использовать специализированные средства, рекомендованные для атопичной кожи. Они имеют оптимальный уровень pH, в их составе отсутствуют отдушки, красители и прочие химические вещества, способные провоцировать воспаление и аллергическую реакцию.
Важный этап ухода – это увлажнение, которое помогает не допустить сухости кожи, снижает вероятность шелушения, делает поверхность эластичной, упругой, восстанавливает липидный слой.
При острых и хронических процессах, при поражениях с сухостью и шелушением, дополнительно увлажняет кожу. Подходит для применения на кожу лица и другие участки тела
Читайте также:

