Не заживает рубец после лазера
Обновлено: 03.05.2024
Ежедневно в нашей стране разными методами удаляются сотни, а может и тысячи образований кожи. К сожалению, далеко не всегда заживление проходит идеально. Сегодня я расскажу о возможных косметических результатах удаления родинок и бородавок. Прочтите эту статью до конца и Вы узнаете как можно избежать проблем после подобных операций (советы отмечены курсивом).
Нормальное заживление после удаления
В норме на третий или пятый день после удаления родинки на месте операции остаётся тёмная сухая корочка. То же самое происходит, когда Вы поцарапались или порезались. Размер корочки, как правило такой же, как и удалённого образования или больше на 1 мм. Постепенно она отслаивается от кожи и, примерно через 2-4 недели, отпадает окончательно. На месте удаления остаётся небольшая ямка красноватого цвета, глубиной не более 1-2 мм. На исходе четвёртой-шестой недели дно ямки поднимается до уровня окружающей кожи. К концу третьего месяца, в большинстве случаев, покраснение проходит и на коже остаётся едва заметный след от удалённой родинки.
ДО удаления через 3 месяца ПОСЛЕ

На картинке ниже процесс заживления представлен в виде схемы:

нормальное заживление после удаления называется нормотрофический рубец
Гипертрофический рубец (выпуклость)
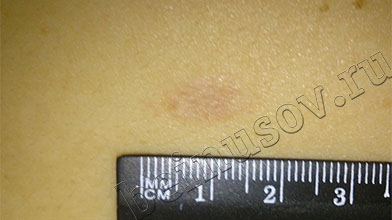
Гипертрофический рубец - уплотнение красного цвета, возвышающееся над окружающей нормальной кожей. Может болеть или чесаться, однако эти симптомы, в большинстве случаев, со временем проходят.
Такой рубец никак не связан с развитием меланомы и рака кожи после удаления родинки, если, по данным гистологического исследования, удалено доброкачественное образование.
Когда через несколько недель после удаления родинки или бородавки на их месте появляется что-то подобное любой человек, начнёт волноваться. К счастью, никакой опасности, кроме косметического дефекта гипертрофический рубец не представляет. Иногда, через несколько месяцев, реже через несколько лет, он сам по себе становится более плоским, мягким и приобретает более светлый цвет, чем у окружающей кожи. Если этого не происходит или вы хотите ускорить этот процесс - имеет смысл обратиться к опытному дерматологу-косметологу.
Если Вы заметили у себя развитие такого рубца, пожалуйста, не переживайте - это не навсегда и медики вполне успешно умеют бороться с ним. Только в одном случае Вам лучше показаться врачу, проводившему удаление - если родинка удалена без гистологии. Чтобы снизить вероятность образования рубца - строго следуйте рекомендациям врача и проконсультируйтесь у него повторно, если заметили первые признаки - покраснение и уплотнение.
Гипотрофический рубец (углубление)
Другая, достаточно частая, ситуация - Вам удалили родинку, а на этом месте образовалось небольшое углубление. Это состояние называется гипотрофический рубец и означает, что клетки кожи недостаточно поработали над восстановлением её поверхности. В отличие от гипертрофического рубца, этот вариант заживления не так бросается в глаза, как правило, не доставляет беспокойства, не требует коррекции и постепенно сглаживается через 1-2 года.
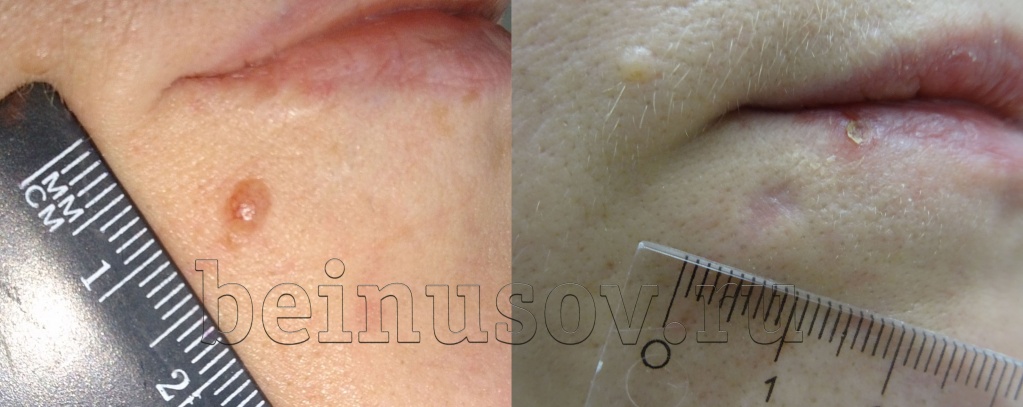
Белое пятно (гипопигментация)
Такое состояние возникает в двух случаях. В первом - если в течение 3-4 месяцев от операции Вы долго загорали на солнце. Во втором случае - если родинка или бородавка располагалась в глубоких слоях кожи, а клетки, которые образуют пигмент, были удалены полностью и не восстановились. Это состояние тоже не опасно для здоровья и может самостоятельно пройти без Вашего участия. Чтобы не развилась гипопигментация постарайтесь защищать место операции от солнца в течение 3-4 месяцев. Если всё-таки не удалось избежать появления белого пятнышка - помните, оно проходит само, в большинстве случаев, через 1-2 года.
ДО удаления через 3 месяца ПОСЛЕ
Нагноение
Иногда, при несоблюдении правил хирургии или неправильном уходе за ранкой может развиваться воспаление и последующее нагноение места удаления родинки или бородавки. У этого неприятного состояния есть 4 главных симптома: гной, покраснение, отёк и болезненность. О нагноении можно говорить, только когда присутствуют ОДНОВРЕМЕННО все 4 симптома.
Не стоит думать, что произошло нагноение, когда есть только покраснение вокруг, или небольшая припухлость ранки. Если из-под корочки иногда выделяется прозрачная или желтоватая жидкость - повода для беспокойства тоже нет. Это связано с тем, что только вязкая белая !жидкость! (гной) является одним из главных признаков нагноения.
В моей практике были случаи, когда пациенты через 3-4 дня после удаления замечали белесовато-желтоватое дно ранки и думали, что это говорит о нагноении. К счастью, это впечатление тоже обманчиво. Этот цвет - не что иное, как нормальный цвет второго слоя кожи (дермы).
При поверхностном удалении образований кожи методом бритвенной биопсии или радиоволновой хирургии форма ранки исключает нагноение. Это связано с тем, что при таком типе удаления кожа не рассекатеся полностью, не накладываются швы и гною просто негде скопиться, в отличие от традиционных операций.
Повторное появление родинки после удаления (рецидив пигментного невуса)
В случае, если родинка удалена не полностью и невусные клетки остались в коже, возможно развитие рецидива. При этом на месте удаления, после отпадения корочки или чуть позже появляется тёмное пятнышко, размером не более 1-3 мм, не выступающее над кожей. По данным немногочисленных исследований этого вопроса рецидив пигментного невуса не приводит к развитию меланомы и рака кожи, в случае, если по гистологии - невус. Это состояние не требует ничего кроме наблюдения. При желании рецидив можно удалить повторно, но нужно помнить, что вероятность рубцевания в этом случае повышается.
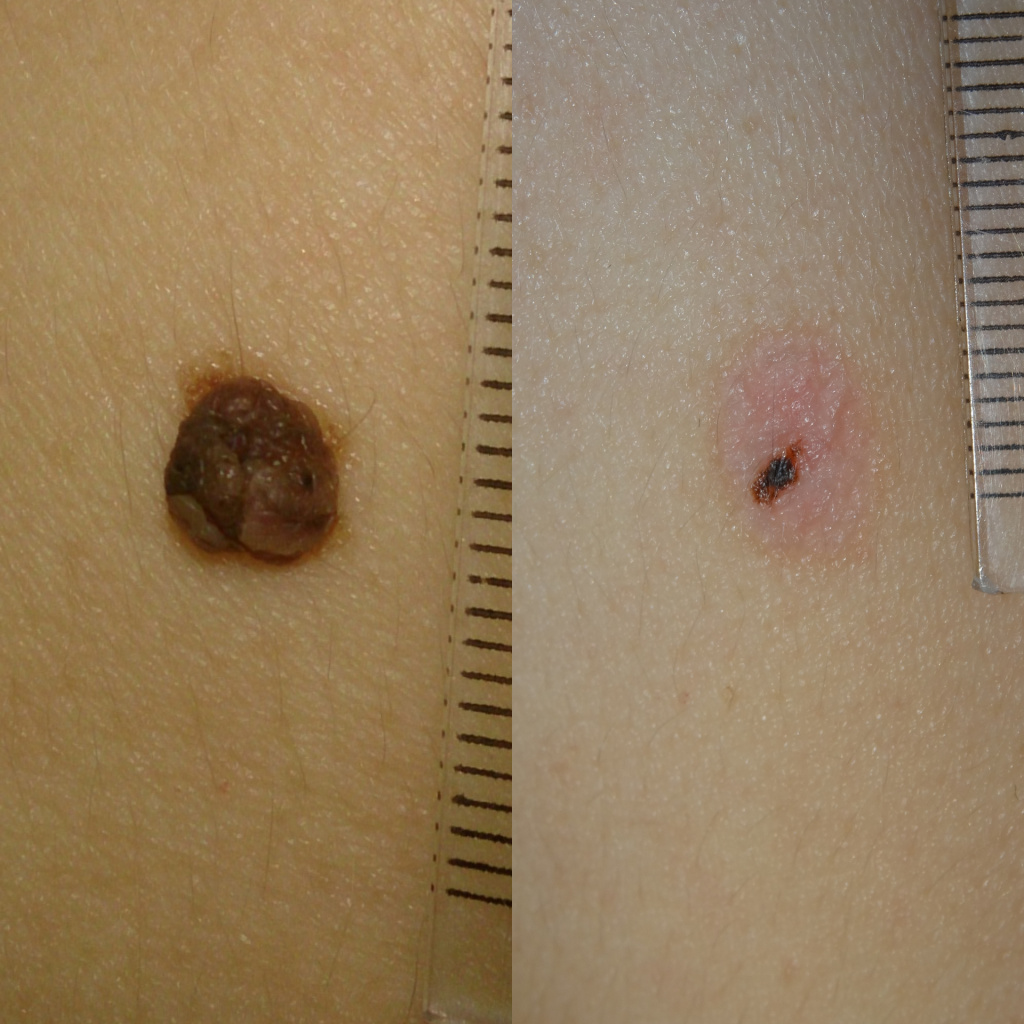
Не могу не отметить, что по моему опыту, повторное появление родинки возможно даже при подтверждении её полного удаления гистологическим исследованием. Этот вопрос ещё ждёт своих исследователей.
Резюме, или коротко о главном:
Косметический результат удаления родинки только частично зависит от методики операции и квалификации врача. Также значительное влияние имеют размер и глубина залегания в коже удаляемого образования. В остальном все перечисленные выше варианты восстановления кожи зависят от индивидуальных особенностей Вашего организма. Точно предсказать заранее какие из них и в какой степени повлияют на регенерацию Вашей кожи современная наука, к сожалению, не в состоянии.
Риск появления рубца после операции на коже существует. Чем меньше площадь и глубина повреждения, тем меньше вероятность его появления. Можно гарантировать, что рубец не появится или вылечить его полностью?
Об этом статья Михаила Гусарова, члена Европейской академии дерматологии и венерологии (EADV), Международного общества дерматоскопии (IDS), автора более 10 научных публикаций.

От чего зависит риск появления рубца?
Появление рубца и его характер зависит от ряда факторов:
- Глубины и площади повреждения: если они небольшие, рубец может не появиться вовсе.
- Способности ткани к заживлению.
- Наличия хронических заболеваний (например, сахарного диабета).
- Времени полного заживления раны (оно может увеличиваться, если рана была инфицирована).
Процесс полного заживления раны, длящийся в течение 21 суток, заканчивается патологическим рубцеванием лишь в 33 % случаев. Если процесс протекает более 21 суток – вероятность возрастает до 78 %.
Как заживает рана?
Выделяют следующие фазы заживления раны:
- Воспаление. Начинается сразу после травмы и длится около 2–3 дней, во время этой фазы необходимо очистить рану и провести противоинфекционные мероприятия.
- Пролиферация. От 3 дней до 2 недель. Необходимо поддерживать отсутствие инфицирования и адекватное увлажнение.
- Появление рубца. От 2 недель до нескольких лет. Во время этой фазы проводят мероприятия по коррекции рубца в зависимости от его типа. [1, 2]
Рубец – повод идти в врачу?
Причины для визита к врачу:
- эстетическое недовольство;
- зуд и болезненные ощущения в области рубца;
- формирование деформаций и контрактур, что может привести к инвалидизации.
Если рубцовая ткань стала развиваться патологически и вызвала келоидный рубец, лучше обратиться к врачу.
Существуют факторы, которые повышают риск развития рубца:
- генетическая предрасположенность;
- раса (чернокожие пациенты более склонны к развитию келоидов);
- локализация травмы (при удалении новообразований в области груди, шеи и плеч вероятность появления келоидных рубцов выше);
- возраст (формирование келоидных рубцов характерно для молодого возраста). [3]
До и ПОСЛЕ. Как мы удаляем рубцы
Как предотвратить появление келоидного рубца?
Есть несколько способов профилактики появления келоидного рубца.
- Если проводится хирургическое иссечение новообразования, во время наложения швов следует использовать техники, минимизирующие натяжение краев раны.
- Механическая стабилизация – использование специальных силиконовых пластин либо применение гелей на основе силикона.
- Применение различных медицинских препаратов, содержащих флавоноиды, – полученные естественным путем субстанции из различных растений (например, экстракт лука). Однако данные по эффективности этой группы препаратов противоречивы.
- Терапия давлением (компрессией) – в пределах 15–40 мм рт. ст. в течение 23 часов в сутки на протяжении 6 месяцев. Данные об эффективности этого метода также противоречивы.
- Глюкокортикостероиды (ГКС) – могут использоваться в качестве кремов или мазей на начальных этапах формирования рубца и для профилактики его формирования, а также в виде инъекций в рубцовую ткань. [4]
Если рубец появился?
Если рубцовая ткань сформировалась, полностью избавиться от нее, к сожалению, не получится. Все медицинские действия в таком случае будут направлены на минимизацию проявлений рубца. Для лечения сформировавшихся келоидов используют следующие методы:
- Инъекции ГКС – популярный и эффективный метод лечения келоидных и гипертрофических рубцов. 1–2 раза в месяц в рубцовую ткань вводят раствор ГКС, пока не появятся ожидаемые результаты. К сожалению, при избыточном использовании препарата в месте введения может развиться атрофия кожи, появиться телеангиэктазия или атрофический рубец. [4]
- Хирургическое иссечение рубца – не стоит прибегать к этому методу в качестве единственного средства, так как это всегда заканчивается рецидивом, превосходящим по своей площади имеющийся рубец. К этому методу можно прибегнуть после предшествующей длительной терапии, проводимой различными способами. [4]
- Криотерапия – лечение рубцов жидким азотом. Существуют различные методы его применения: спрей, контактный метод и внутриочаговый криозонд. Последний метод более эффективный. Кроме того, комбинация криотерапии с инъекциями ГКС дает наилучший результат по сравнению с другими. [4]
- Лазерное лечение – используются различные лазеры. Nd:YAG – лазер с длиной волны 1 064 нм используют для воздействия на сосуды рубцовой ткани. Кроме того, активно применяют СО2 и Er:YAG – лазеры во фракционном режиме. Но не рекомендуется использовать аблятивные лазеры (СО2 и Er:YAG ) в качестве единственного метода лечения, так как в этом случае высока вероятность рецидива. [5]
Также эффективным считается лазер на красителях (PDL) с длиной волны 585 нм. [6]
Есть данные об эффективном применении СО2 лазера во фракционном режиме во время проведения операции для улучшения косметического исхода заживления. [7]
- Мазь с 5-фторурацилом для лечения рубцов, но она не продается в России. [4]
- Ботулотоксин типа А – применяют для ослабления натяжения краев раны за счет снижения мышечной активности. Инъекции делают сразу после операции. [8]
- Крем с имиквимодом – рекомендуется использовать его после хирургического иссечения рубца для минимизации вероятности рецидива. [9]
- Другие методы – блеомицин, верапамил, TGF-β, интерферон, такролимус, сиролимус, тамоксифен, эпидермальный фактор роста, ретиноевая кислота, тамоксифен и другие препараты также считаются эффективными для лечения рубцов. [10]
Какой метод самый эффективный?
Самого эффективного средства лечения рубцов, к сожалению, нет. Наиболее результативной считается комбинация различных методов, которая всегда подбирается индивидуально. Доступным, эффективным и недорогим методом считают инъекции ГКС в гипертрофические или келоидные рубцы.
Отдельно выделяют атрофические рубцы: для их коррекции используют плоскостные абляционные лазеры, фракционные абляционные лазеры (CO2 и Er:YAG), различные комбинации лазеров (фракционные +PDL, Qsw+фракционные лазеры), коллаген, филлеры с гиалуроновой кислотой, PRP-терапию, микронидлинг, пилинг и ряд других методов [11, 12]
Раньше для коррекции атрофических рубцов применяли метод дермабразии, однако сейчас его практически не используют, так как он связан с риском появления побочных эффектов: бактериальных или вирусных осложнений, телеангиэктазии, гиперпигментации, длительного реабилитационного периода, а также гипертрофических или келоидных рубцов.
Как не надо лечить рубцы
Неверное лечение, помимо траты денег и времени, может привести к увеличению рубца. Что может стать причиной этого:
- несоблюдение рекомендаций врача после удаления или самолечение;
- травматизация и раздражение раны может привести к рецидиву;
- несоблюдение назначенных методов антисептики;
- удаление корки, которая сформировалась на месте удаления: под ней процесс восстановления проходит эффективнее.
Об эффективности народных средств в лечении рубцов в научных источниках не имеется достаточно сведений для оценки. Из своего опыта могу сказать, что не видел ни одного пациента, которому народные средства оказали сколько-нибудь значимые положительные изменения. И справедливости ради стоит сказать, что с применением народных средств в лечении рубцов сталкиваюсь редко.
Заключение
Если рубцовая ткань сформировалась, то исчезнуть она не сможет, хотя иногда отмечаются случаи, что со временем объем рубца сам по себе уменьшается, а цвет его бледнеет. Однако стоит помнить, что под влиянием разных факторов возможны рецидивы рубцов и описанные выше методы лечения дают, как правило, стойкий эффект.
Контакты
Михаил Гусаров
Адрес: Клиника медицины кожи, СПб, Ждановская набережная, 3
Тел.: 777-12-17
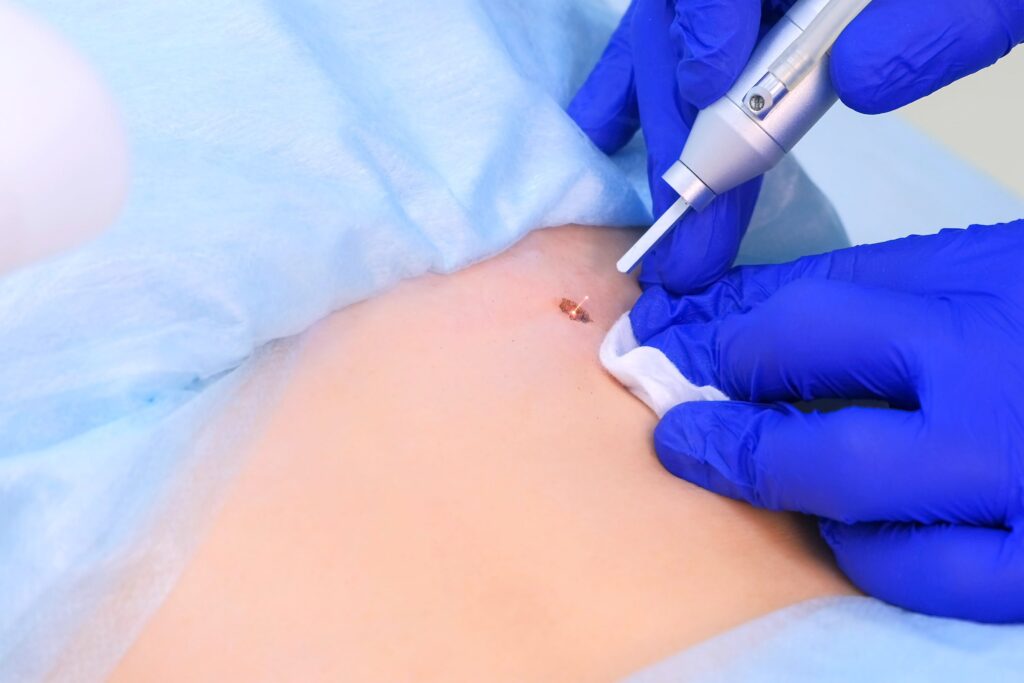
Удаление лазером кожных новообразований самый популярный метод лечения у дерматологов. Именно этот вид лечения занимает сейчас 90% от всех удалений родинок, невусов, бородавок, папиллом и мозолей. Поэтому расскажем об основных врачебных рекомендациях, которые следует соблюдать после удаления лазером.
Как воздействует лазер на ткани
Разберемся как воздействует СО2-лазер на ткани при прижигании им новообразований. Врач наводит лазерный пучок на область удаления, попадая в ткани луч отражается и вызывает маятникообразные движения молекул, что приводит к испарению воды из клетки и обугливанию ткани. Часть энергии передается на окружающие клетки, в которых под воздействием высоких температур происходит обратимая денатурация белка. Именно последним эффектом и обуславливается появление красноты и отека вокруг места прижигания.
Но хотелось бы отметить, что поверхность после удаления лазером имеет ряд отличии от других видов ран например после скальпеля или электрокоагуляции:
- Разрез производится не прикасаясь к поверхности кожи, это 100% гарантирует риск инфицирования;
- Лазер коагулирует поверхностные слои дермы, при этом глубокие остаются не поврежденными, именно поэтому он не вызывает рубцовых изменений и стенозов;
- Еще одна особенность, что после лазерного воздействия в тканях температура повышается, это приводит к гибели бактерий и вирусов, таким образом он обладает антисептическим эффектом;
- В зоне воздействия лазера из-за высоких температур сосуды запаиваются, поэтому не бывает кровотечения, а также образуется плотный струп который закрывает рану не давая в нее проникнуть бактериям;
- После воздействия лазером, стимулируются регенеративные процессы в месте воздействия, за счет попадания небольшого количества квантов света в глубокие структуры кожи;
- По сравнению с другими видами прижиганий, при лазерном вокруг раны отек менее выражен и поэтому болевые ощущения после удаления лазером отсутствуют.
Благодаря вышеперечисленным признакам, рана после лазера заживает быстрее, практически ни когда не нагнаивается и не вызывает болевых ощущений, и самое главное не приводит к формированию рубцов.
Сколько заживает рана после лазерного удаления
Длительность периода полного заживления зависит от многих факторов:
- от самой структуры ткани, например слизистая восстанавливается быстрее, чем грубая толстая кожа на стопе или ладонях;
- от интенсивности кровоснабжения участка на котором было удаление, хорошо кровоснабжаемые участки в 2 раза быстрее заживают, чем например пятки и стопа, где кровоток в поверхностных слоях дермы практически отсутствует;
- от размера раны, которая образовалась после удаления, небольшие по диаметру дефекты заживают в 3 раза быстрее.
Уже в конце первых суток по периферии раны увеличивается количество клеток участвующие в регенерации (для сравнения при других методах воздействия только к концу 3-х). К 5-7 отмечается активный процесс ангиогенеза, прорастания новых сосудов. И к 14-20 дня полностью восстанавливается структура ткани без образования рубцовых изменений.
Сколько сохраняется покраснение и отек после лазерной вапаризации
Как мы уже писал выше отек после удаления лазером бывает редко, и быстро проходит. Чаще всего отечность возникает при удалениях на тканях с хорошим кровоснабжением и тонким эпидермисом, например при удалении папиллом на веке, кондилом на половых органах, слизистой ротовой полости. Отек, как правило, появляется через сутки и полностью исчезает через 3 дня. При удалении мозолей и бородавок на стопе и ладони, отека нет, так как гидрофильность тканей в этой зоне низкая.
Покраснение вокруг раны после лазерного удаления встречается не часто, так как кровеносные сосуды запаиваются в зоне воздействия. Как и отек покраснение чаще появляется в зоне где очень тонкая и чувствительная кожа. Покраснение не должно сохраняться более 2-х дней. Если краснота не прошла или стала нарастать, нужно исключать воспаление и обязательно подойти на прием к дерматологу, для осмотра.
Болит ли рана после удаления
Лазер это уникальный метод воздействия на ткани, который вызывает полное разрушение клеток новообразования не воздействует на рядом расположенные здоровые клетки. Мы уже писали выше, что в зоне прижигания не образуется отек, соответственно периферические нервные рецепторы не раздражаются и поэтому болячка, которая формируется после удаления лазером не болит. Конечно если струп находится в месте постоянного давления (например на стопе) или соприкасается с одеждой (бюстгальтер или пояс), то дискомфорт может возникать. Прибегать к приему обезболивающих при этом не приходится, все ощущения в зоне просто неприятных ощущений.
Как ухаживать за раной после прижигания
Струп после удаления лазером плотный и сухой, он плотно закрывает собой поврежденные ткани от попадания бактерий и других веществ. Зачастую дерматологи просто просят не трогать зону прижигания, и при этом ни чем ее не обрабатывать. Носить натуральные ткани, чтобы воздух свободно поступал к этой зоне, так как процессы заживления на открытом воздухе значительно быстрее. А также первую неделю сильно не мочить зону, чтобы болячка не размокала.
При локализации повреждения в трудно доступных и вентилируемых областях, дополнительно рекомендуют:
- Для уменьшения давления на область прижигания на стопе, носить просторную обувь и использовать специальные гель протекторы ортопедические;
- После удаления на слизистых производить обработку антисептиками (хлоргексидин, мирамистин) 2 раза в день;
- Если ранка мокнет то ее подсушивают флукарцином первые три дня.
Чем мазать после удаления
Корочка после удаления лазером образуется сухая и мазать ее не требуется. В местах, где высокий риск размножения бактериальной инфекции (стопы, половые органы) рекомендуют использовать не мази, а присыпку антибактериального препарата Банеоцин. Если было удаление вирусных бородавок, папиллом или кондилом, то также для профилактики рецидива рекомендуют обрабатывать место противовирусными и иммуномодулирующими мазями (алломидин, ацикловир).
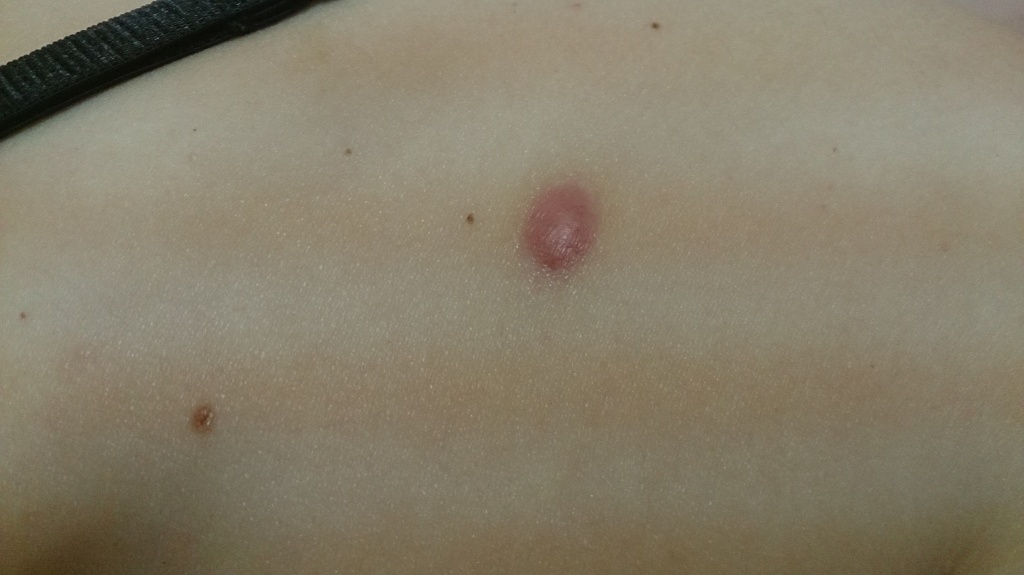
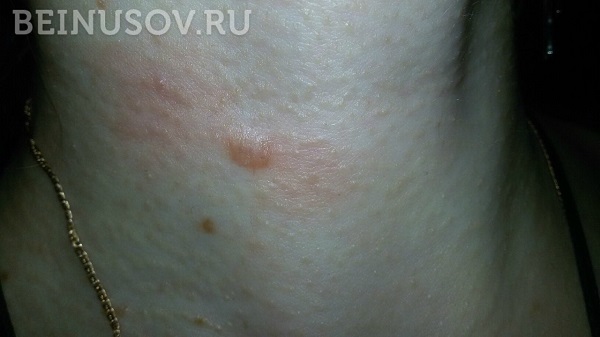
Существует мнение, что рубцы - это проблема больших операций. Разве может образоваться вот такой жуткий рубец после удаления родинки?
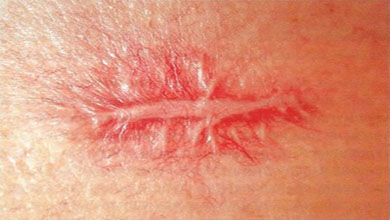
Нет, именно такой не может. Разрастания рубцовой ткани после удаления родинок имеют несколько другой вид. Выглядят они немногим лучше своих "старших братьев" из большой хирургии:
Это как правило, достаточно плотные, красноватые образования. Иногда они могут зудеть или даже болеть. Они развиваются в течение 1-3 месяцев на месте удаления родинки и могут быть источником неприятных проблем. Каких же?
Почему рубцы беспокоят нас?
Первая, наиболее значимая, на мой взгляд, проблема, которую создают рубцы после удаления родинок - эстетическая.
Выпуклая поверхность, насыщенный красный цвет на лице или в зоне декольте. Всё это сводит на "нет" весь косметический результат от удаления.
Если добавить к этому ещё и боль от прикосновений и сильный зуд - жизнь становится не в радость.
Вторая, не менее значимая проблема - онкологические опасения. Родинку, вроде, удалили, а на её месте что-то снова "растёт". В голову лезут нехорошие мысли о раке и меланоме, нарушается сон, за ним аппетит. В некоторых случаях доходит до невроза. Ситуация ухудшается если почитать на эту тему статьи в интернете.
Гипертрофический рубец - механизм и причины.
Что же такое рубец? Любое повреждение кожи - царапина или послеоперационный шов всегда заканчивается восстановлением тканей. При определённых условиях, которые в настоящий момент полностью не известны, процесс регенерации нарушается. Вместо нормальных клеток организм образует на месте повреждения избыточное количество фибробластов. Из них и их потомков состоят наши сосуды, связки и сухожилия. Появление этих клеток в больших количествах на месте повреждения кожи и выражается в появлении рубцов.
Среди причин возникновения рубцов есть несколько известных факторов:
- Большие глубина и площадь повреждения кожи
- Дефицит аскорбиновой кислоты, олигоэлементов (кремний, кобальт, железо, медь, калий, магний, кальций, цинк, селен), кислорода
- Дисфункция эндокринной системы (щитовидной железы, надпочечников)
- Снижение общего и местного иммунитета
- Нарушение регуляторных функций центральной нервной системы
Какие методы удаления родинок не оставляют рубцов?
К сожалению такого метода не существует. Скальпель, азот, электрокоагуляция, лазер и даже радиоволновпя хирургия - ни один метод не даёт гарантии идеального заживления.
Современная медицина не может обещать удаление без рубцов. Однако, может максимально снизить возможность их появления. Для этого нужно знать причины образования рубцов и использовать профилактику.
Профилактика возникновения рубцов.
Итак, Вы собираетесь удалить родинку и не хотите, чтобы после этого образовался рубец. Некоторые из рекомендаций не просты для выполнения. Однако, думаю, один раз можно напрячься ради хорошего косметического результата - ведь с ним жить всю жизнь.
Перед удалением:
- Купите хорошие поливитамины и пропейте курс в течение 15 дней. Особенно важны витамины А, В, Е, С.
- Принимайте биодобавки и ешьте продукты, которые содержат кремний, кобальт, железо, медь, калий, магний, кальций, цинк, селен.
- Препараты для улучшения микроциркуляции - теоникол, капилар.
- Препараты, которые укрепляют сосудистую стенку: аскорутин, этамзилат.
- За эти же 15 дней постарайтесь довести объём сна до 7-8 часов в сутки.
- Физическая активность и массаж также приветствуются. Они также будут способствовать улучшению микроциркуляции.
- Для удаления родинок до 1 см выбирайте метод, который меньше всего повреждает кожу - лазер или радионож.
- Выбирайте опытного врача
После удаления:
- Продолжайте приём всех препаратов и добавок, обозначенных выше.
- Для обработки ранки используйте препараты гиалуроновой кислоты, которые способствуют созданию в ней влажной среды. Это следует делать до отпадения корочки.
- После отпадения корочки используйте гели или пластины на основе силикона. Именно они, по мнению Британской Ассоциации Пластических и Реконструктивных Хирургов наиболее эффективны в профилактике рубцевания.
- В течение 2 месяцев избегайте попадания прямых солнечных лучей на место удаления. Солнцезащитный крем с фактором защиты (SPF) 50 успешно решает эту проблему.
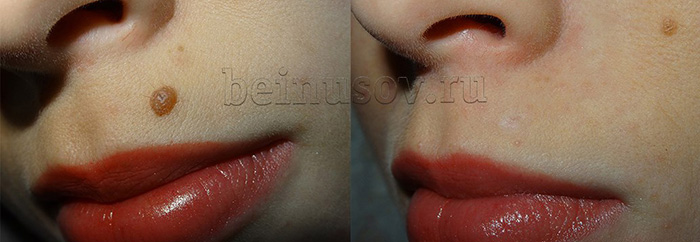
Что делать, если рубец после удаления родинки уже появился?
Избегать проблем всегда лучше, чем их решать. Однако, если родинки уже нет, а рубец появился необходимо применять гели на основе силикона. Обычно их нужно наносить 1-2 раза в день в течение 2 месяцев. Кроме этого, препараты гиалуроновой кислоты также могут дать определённый положительный эффект.
Коротко о главном.
Рубцы могут появиться после удаления родинок любым методом. Никто не может гарантировать, что после удаления у него не останется рубцов на 100%. Следуйте рекомендациям, приведённым выше и Вы сможете максимально снизить вероятность образования рубца после удаления родинки.
Многих волнует проблема рубцов, оставшихся от прыщей, травм или хирургических операций. Большинство девушек знает, что удалить этот косметический дефект самостоятельно практически невозможно. Эффективное решение проблемы сможет предложить только профессионал. Например, сегодня одной из самых передовых и результативных методик считается лазерная шлифовка рубцов. Лазер быстро устраняет шрамы, исключая их повторное появление, не вызывает каких-либо осложнений и проблем с кожей. Противопоказаний к процедуре практически нет, поэтому она доступна каждому.
Что нужно знать о рубцах
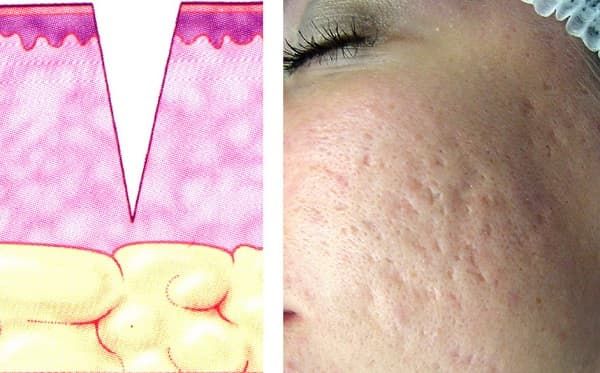
Появление рубцов несет в себе болевые ощущения на коже, затрудняющие движение лицевых мышц. Болезненность и неэстетичный внешний вид становятся причиной переживаний и стресса.
Даже небольшие рубцы на лице вызывают массу негативных эмоций. Специалисты современной косметологии и медицины озабочены поиском эффективных методик профилактики, коррекции и лечения данной проблемы.
Рана, полученная механическим способом, заживает в течение года. Это сложный восстановительный процесс, который оканчивается появлением рубца. Изменения в тканях продолжаются и после заживления, но все они протекают медленно и незаметно для глаза.
Перед тем как решить, будете вы делать коррекцию рубцов лазерной шлифовкой или каким-либо другим методом, необходимо определить природу дефекта. Выделяют физиологическое и патологическое рубцевание. В первом случае рубцы образуются после травм. Они бледные, почти незаметные. Патологические рубцы обычно большие, имеют яркий цвет.
Лечение должно подбираться исходя из индивидуальных особенностей повреждения: размеров рубца, длительности его существования на коже, нозологической формы. Полностью удалить уже образовавшиеся шрамы невозможно. Коррекцией можно существенно уменьшить повреждения и сгладить кожу. Обычно этот процесс очень долгий.
Передовая современная методика коррекции подобных дефектов – лазерная шлифовка рубцов.
Попробуем разобраться, что представляют собой рубцы и отчего они возникают.
По своей природе это плотные образования в соединительной ткани кожи. Данный дефект появляется в процессе заживления полученных травм. В местах рубцовых образований ткань содержит коллаген, из-за чего шрамы приобретают особый оттенок. На этих участках потовые железы и волосяные фолликулы уже не смогут восстановиться. Рубцы не меняют цвет от воздействия ультрафиолета.
Виды и стадии рубцов
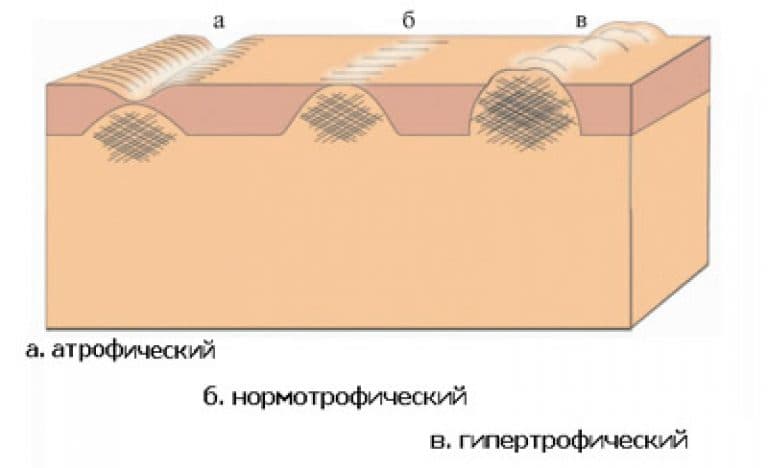
Типы рубцовых повреждений:
Атрофические. Образуются как следствие небольших кожных повреждений (после угревой сыпи). Они немного втянуты в кожу, имеют светлый беловатый оттенок.
Нормотрофические. Появляются как следствие несерьезных травм и повреждений кожного покрова. Такие рубцы не имеют яркого оттенка, они практически незаметны глазу.
Гипертрофические. Данный вид характерен для более серьезных кожных травм. Места рубцов уплотнены, возвышаются над поверхностью кожи. Такая проблема может охватывать зону рук и шеи.
Келоидные. На месте этих рубцов соединительная ткань разрастается вокруг шрама. Это плотные бугристые образования, которые отличаются ярким оттенком (розовым или синюшным). Данный вид кожного дефекта проявляется не только внешне. Он вызывает зуд и болевые ощущения. Лазерная шлифовка келоидного рубца будет более сложной.
Зная тип шрамов на своей коже, вы сможете выбрать подходящую методику лечения.
Рубцы образуются на участках бывших повреждений кожи. Это могут быть воспаления, травмы, порезы. В процессе заживления формируется соединительная ткань, богатая коллагеном.
Из-за этого рубцы:
более гладкие, чем остальная кожа;
имеют меньше функциональных свойств;
не меняют оттенок при загаре.
При этом волосяные фолликулы и потовые железы не восстанавливаются. Рубцы отличны по оттенку и виду.
Современная медицина не дает ответа на вопрос, из-за чего появляются келоидные рубцы и почему при этом возникают болевые ощущения. Образование гипертрофических шрамов объясняется слишком чувствительной реакцией кожи на травму. Атрофические и нормотрофические рубцы образуются вследствие естественной реакции на небольшие повреждения.
Когда необходима лазерная шлифовка рубцов
Рубцы могут доставлять множество неудобств. Лазерная шлифовка применяется при любом типе повреждений. Показания для похода к косметологу – светлые или впалые, плотные и выпуклые рубцы на коже.
Шлифовка лазером отличается тем, что способна устранять дефекты даже на самых нежных участках (например, на веках). Этой особенностью не обладает большинство аналогичных методик в косметологии.
Лазер успешно справляется и с крупными огрубевшими шрамами, находящимися на коже продолжительное время.
Лазерная шлифовка рубцов на лице считается единственной методикой, после которой происходит значительное уменьшение или полное устранение дефекта. Во время процедуры профессионал убирает самый верхний слой кожи, где и находится шрам. Благодаря высокой температуре начинается естественная выработка коллагена и эластина, и в итоге мы получаем здоровый участок кожи нормального оттенка. Чем раньше вы посетите косметолога, тем эффективнее будет восстановление.
Современные клиники используют только современное оборудование. Это приборы, производимые в Америке и в Европе. Обычно применяют эрбиевый и углекислый лазеры. Первый вариант хорошо проявляет себя при поверхностных повреждениях, второй – если выполняется лазерная шлифовка келоидных рубцов.

Рекомендуемые статьи по теме:
Суть процедуры
На первых этапах шлифовка уменьшает глубину рубцовых образований. В дальнейшем можно удалить шрам практически полностью.
Лазерная шлифовка рубцов на лице происходит по следующему принципу. Сначала лазер удаляет ороговевший слой клеток, которые составляют сам шрам. На освободившемся участке клетки начинают интенсивно делиться, происходит естественная выработка коллагена и эластина. Благодаря этим веществам в зоне рубца образуется новый слой здоровой гладкой кожи. Прибор имеет встроенную систему охлаждения, поэтому исключается перегрев эпидермиса от лазерных лучей. Также мы наблюдаем значительное сокращение сроков восстановления после процедуры.
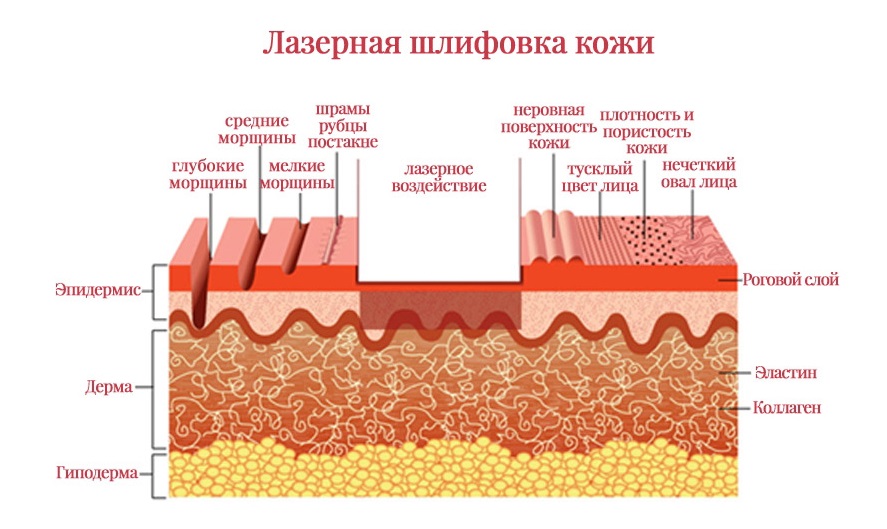
После обработки лазером в кожных тканях останутся тонкие каналы, где с течением времени начнут формироваться новые клетки. Отмершие частички кожи будут испаряться через маленькие отверстия, которые образуются в верхних кожных покровах благодаря действию прибора. Остальной поверхности кожного покрова влияние лазера не коснется. Его внешний вид и внутренняя структура останутся прежними.
На лице лазерная шлифовка удаляет даже рубцы с чувствительных зон, таких как веки и губы.
Профессионалы советуют посетить врача-косметолога как можно скорее после заживления повреждения. Те рубцы, которые находятся на коже менее полугода, удаляются быстро и практически полностью. Обычно для этого достаточно одной или двух процедур. Глубокие повреждения требуют более продолжительной коррекции.
Воспользовавшись методом лазерной шлифовки, вы получите следующий эффект:
сглаживание поверхности кожи;
изменение цвета рубца на нормальный здоровый оттенок;
постепенное и полное устранение шрама.
На фото: аппарат, которым делается лазерная шлифовка рубцов.
Оптимальный период для посещения врача-косметолога для проведения курса процедур – осень или зима (холодное время года). Важно, чтобы на стадии восстановления кожа была защищена от солнечных лучей. Сразу после сеанса она раздражена лазером, и ультрафиолет может спровоцировать образование темных пятен около рубцов (из-за повышенной выработки мелатонина).
Лазерная шлифовка лица должна происходить только после предварительной консультации у косметолога. Профессионал будет учитывать не только размеры и время, которое рубец находится на коже, но и особенности вашего организма.
Лазерная шлифовка рубцов: показания и противопоказания
Лазер успешно работает с рубцами разной сложности.
Можно сделать шлифовку после:
ожогов, в том числе и химических;
хирургических операций (в том числе после кесарева сечения и пластики).
Делать шлифовку лазером можно в любом месте на коже, где образовались шрамы: на лбу, на спине, на груди. Процедура выполняется в профессиональных клиниках врачами-косметологами. Многие задаются вопросом, сколько стоит лазер для шлифовки рубца. Дома выполнить данную процедуру не получится, так как нужный аппарат – это массивный и дорогой прибор, а для его настройки нужны особые навыки.
Противопоказания к шлифовке лазером:
гемофилия и иные нарушения свертывания;
инфекционные заболевания, в том числе герпес.
Делать или нет лазерную шлифовку рубцов, вам подскажут отзывы о процедуре. Учтите, что она не должна проводиться в период обострений хронических заболеваний, менструации, беременности и кормления грудью.
Подготовка к лазерной шлифовке рубца
Подготовка перед процедурой выполняется для того, чтобы после лазерного воздействия на коже не образовались темные пятна.
За 14–20 дней до сеанса нужно исключить:
прием препаратов, которые повышают чувствительность кожи к ультрафиолету: мазей типа «Протопик», «Псорален», лекарств «Доксициклин», «Гризеофульвин», «Этакридин», «Фенотиазин»;
загар на солнце;
прием препаратов от акне с витамином A («Роаккутан», «Акнекутан»).
В описанный период и во время восстановления после лазерной шлифовки рубцов необходимо перед каждым выходом на солнце обрабатывать места шрамов защитным средством.
Основные этапы процедуры лазерной шлифовки рубца
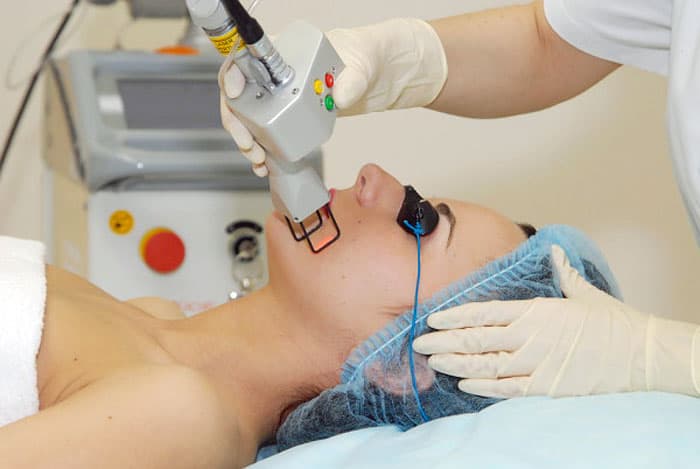
Этапы выполнения лазерной шлифовки шрама:
Обработка места воздействия медицинским антисептиком.
Использование анестетиков на участке со шрамом.
Надевание защитных очков.
Шлифовка. При этом клиент ощущает легкое покалывание. В современных косметологических клиниках используются передовые фракционные лазеры Bison More-Xel и DANA medical S-CO2. Цена на шлифовку рубцов этими аппаратами достаточно высокая, однако эффект вас приятно удивит.
Обработка места шрама успокаивающим гелем.
Наложение на место рубца асептической повязки.
Реабилитационный период после шлифовки рубца
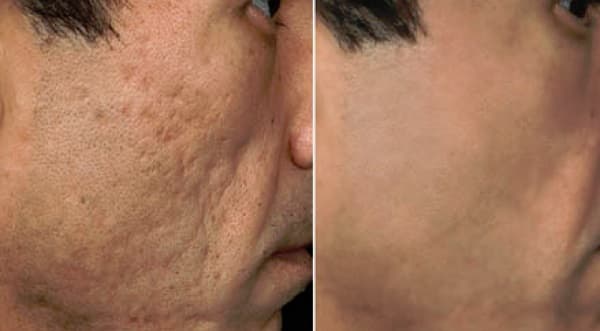
На фото выше изображена кожа до и после лазерной шлифовки рубцов.
Восстановительный период после сеанса продолжается 5–7 суток.
В это время важно следовать правилам, которые рекомендованы врачами-косметологами:
В течение трех дней не смазывать место рубца кремами и мазями. Можно использовать только восстанавливающие составы, выписанные специалистом.
Три недели не скрабировать и не пилинговать место повреждения.
Не расчесывать обработанный участок и не убирать корочки.
В течение месяца после лазерной шлифовки рубцов от прыщей и других повреждений необходимо перед каждым выходом на солнце обрабатывать область шрама защитным кремом.
Важно знать, как кожа будет вести себя после процедуры. Первые три дня наблюдаются покраснения и отечность, после – шелушение. Однако это не негативные эффекты и не ошибка специалиста, а естественная реакция, которая должна пройти.
Если врач выполнял шлифовку по всем правилам и использовал качественную аппаратуру, то самым серьезным побочным эффектом может стать образование темных пятен около рубца. Часто это происходит, если пациент после процедуры долго находился на солнце, пренебрегая советами косметолога.
Далее мы рассмотрим отзывы о лазерном методе, а также фотографии рубцов до и после шлифовки.
Где записаться на лазерную шлифовку рубца
В наши дни уже не приходится тратить много времени, выполняя сложные и неприятные процедуры в домашних условиях. Намного проще обратиться за помощью к настоящим профессионалам – в центр красоты и здоровья Veronika Herba, оснащенный эффективным и современным оборудованием.
Почему клиенты выбирают Центр красоты и здоровья Veronika Herba:
Это центр красоты, где вы сможете ухаживать за собой по умеренной стоимости, при этом вашим лицом и/или телом будет заниматься не рядовой косметолог, а один из лучших дерматологов в Москве. Это совершенно другой, более высокий уровень сервиса!
Получить квалифицированную помощь вы можете в любое удобное для себя время. Центр красоты работает с 9:00 до 21:00 без выходных. Главное — заранее согласовать с врачом дату и час приема.

Массаж лица против морщин: 10 эффективных техник

Как убрать второй подбородок быстро и навсегда

Полезные витамины для волос: от выпадения и для роста

Прессотерапия: худеем без нагрузок, диет и таблеток
Диабетическая стопа: симптомы, лечение и профилактика
Биохимический анализ крови как способ контроля за состоянием своего здоровья
Читайте также:

