Не хватает кожи на спине
Обновлено: 01.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Депигментация кожи - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Депигментация – это нарушение обмена меланина, при котором появляются участки неравномерно окрашенной кожи.
Меланин – это пигментное вещество, содержащееся в клетках кожи (меланоцитах), которое защищает организм от воздействия ультрафиолетовых лучей.
Основная проблема людей, страдающих депигментацией, – психологический дискомфорт, связанный с видом и локализацией белых пятен. Однако при выраженном недостатке меланина даже небольшое воздействие солнечных лучей может привести к ожогам.
Меланин придает окраску волосам, коже, радужной оболочке глаз. Различают ахромию – полное отсутствие меланина в коже и гипохромию – уменьшение количества меланина в меланоцитах.
Депигментация может быть врожденной. В таком случае речь идет об альбинизме, при котором меланин практически отсутствует в клетках кожи, ее производных и в радужной оболочке глаз.

Например, депигментация участков кожи после травм, термических и химических ожогов. Витилиго является еще одной разновидностью потери цвета кожи. Витилиго – это заболевание, которое характеризуется появлением участков депигментации разных форм и размеров. Они могут быть как единичными, так и множественными, чаще молочно-белого цвета. Очаги могут возникнуть на любом участке кожи, но чаще локализуются на коже век, периорбитальных областях, шее, в подмышечных впадинах, в области суставов. У части пациентов отмечают обесцвечивание волос в зонах депигментации. Редко появление пятен сопровождается зудом и шелушением.

Приобретенные депигментированные пятна в течение жизни могут оставаться одного размера, могут увеличиваться и сливаться друг с другом, некоторые могут исчезать, при этом появляются новые на других участках тела.
Чаще всего причиной депигментированных пятен на коже являются наследственные нарушения пигментного обмена.
К ненаследственным факторам возникновения белых пятен относятся: эндокринологические нарушения, аутоиммунные поражения, различные дерматологические заболевания, длительная стероидная терапия, посттравматическая депигментация, воспалительные процессы, дефицит железа и витамина В 12 .
Депигментация может быть единственным симптомом, а может быть следствием перенесенного кожного заболевания или травмы.
- альбинизм;
- витилиго;
- псориаз;
- аллергические реакции кожи;
- системные заболевания (например, системная красная волчанка);
- депигментация при меланоме;
- поствоспалительная депигментация;
- грибковые заболевания кожи;
- депигментация на фоне приема некоторых лекарственных препаратов.
При обнаружении участков кожи с недостаточным окрашиванием следует проконсультироваться с дерматологом. Депигментации могут сопутствовать различные неврологические нарушения, в таком случае потребуется консультация невролога и терапевта ( педиатра , если нарушения пигментации кожи возникли в детском и подростковом возрасте). По показаниям назначают консультации других специалистов.
В зависимости от типа нарушения пигментации и сопутствующих симптомов врач может назначить различные методы обследования.
Иногда достаточно визуального осмотра дерматологом и использования лампы Вуда (люминисцентной). Лампа необходима для дифференциальной диагностики депигментации с грибковыми поражениями кожного покрова. При дерматологических заболеваниях проводят соскоб с кожи.
Исследование используется в диагностике грибковых заболеваний кожи и ногтей. Особенности инфекции. Грибковые заболевания (микозы) кожи и ногтей – заразные заболевания, передающиеся от человека к человеку. Передача инфекции может произойти при непосредственном контакте с активным о.
При подозрении на более тяжелую патологию врач может назначить биопсию депигментированных участков кожи с гистологическим и цитологическим исследованием, когда изучают структуру кожи, определяют количество меланоцитов на участке гипопигментации, проводят поиск патологических элементов кожи.
При наличии показаний может быть назначен анализ крови для оценки гормонального фона. Исследуют уровень гормонов в крови: адренокортикотропного гормона (АКТГ) , тироксина – Т4 , трийодтиронина – Т3 , тиреотропного гормона – ТТГ , определяют в сыворотке крови уровень антител к тиреопероксидазе и антител к тиреоглобулину . Для поиска сопутствующей патологии исследуют уровень глюкозы крови натощак, функцию печени и почек (печеночных ферментов – АЛТ , АСТ , уровень билирубина , белка крови , уровень креатинина , мочевины ), проводят клинический анализ крови для исключения анемической гипопигментации. Для выявления сопутствующей аутоиммунной патологии целесообразно исследование на содержание в сыворотке крови антинуклеарных антител , антител к париетальным клеткам желудка .
Возможно назначение компьютерной томографии и магнитно-резонансной томографии для поиска опухолевидных образований головного мозга, приведших к нарушению пигментного обмена.
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
При подозрении на аллергическую природу нарушения пигментации кожи проводят тесты для выявления аллергии и типа аллергена .
При сочетании депигментации с кожными новообразованиями требуется осмотр дерматологом для исключения злокачественного перерождения опухолей.
Целью лечения депигментированных пятен является улучшение качества жизни и психологического комфорта пациента.
Часто эти люди страдают из-за особенностей внешности и несоответствия стандартам красоты. Для решения этой проблемы необходимо замедлить прогрессирование заболевания или уменьшить активность патологического процесса. С этой целью при витилиго используют топические (местные, наружные) медикаментозные средства. В случае отсутствия эффекта назначают ультрафиолетовую терапию или облучение ультрафиолетовым эксимерным светом. Взрослым пациентам при неэффективности терапии могут назначить ПУВА-терапию с применением фотосенсибилизатора. При этом на тело наносят специальный препарат и затем проводят длинноволновое ультрафиолетовое облучение. Комплексная терапия помогает восстановить пигментацию в очагах витилиго и уменьшить площадь депигментированных участков.
На сегодняшний день эффективных методов терапии альбинизма не существует. Людям с этой патологией необходимо контролировать состояние кожи и зрения. Необходимо защищать кожу от солнечных ожогов и соблюдать рекомендации офтальмолога по защите глаз от солнечных лучей. Если депигментированные пятна возникли вследствие грибковой инфекции (например, лишая), необходимо провести полную дезинфекцию помещения и предметов, находящихся в пользовании больного, соблюдать правила гигиены. Врач в этом случае может назначить антимикотики (противогрибковые препараты), которые сокращают срок лечения и предотвращают рецидив.
При аллергической природе депигментации исключают аллерген, назначают гипоаллергенную диету и используют местные препараты для лечения кожной аллергии.
Лечение депигментации – долгий и кропотливый процесс.
Правильную терапию может назначить только дерматолог. Самостоятельное лечение чаще всего неэффективно, т. к. без определения истинной причины появления белых пятен на коже невозможно подобрать верную тактику лечения.
Динамику изменения формы и размера пятен можно фиксировать с помощью фотографирования. Оценку цвета и размеров пятен проводит лечащий врач. Во избежание возникновения депигментации, при солнечной погоде для защиты кожи следует использовать специальные крема с показателями фотозащиты SPF (Sun Protection Factor) от 30 и выше.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
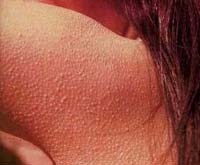
Фолликулярный гиперкератоз – дерматит, обусловленный чрезмерным разрастанием рогового слоя кожи, нарушением слущивания эпидермиса и закупоркой устьев фолликулов чешуйками эпидермиса. Фолликулярный гиперкератоз внешне выглядит как «гусиная» кожа, покрытая мелкими ярко-красными узелками, в области локтей, колен, ягодиц, внешней поверхности бедер. На ощупь кожа, пораженная фолликулярным гиперкератозом, становится шероховатой, сухой, грубой. Лечение осуществляет дерматологом; включает в себя местное применение стероидных средств, проведение химических пилингов (АНА, Джесснера, салицилового), прием витамина А, подбор кератолитических косметических средств для ухода за кожей.
Общие сведения
Под гиперкератозом понимают патологическое изменение эпидермиса вследствие чрезмерного утолщения его верхнего рогового слоя. Поверхностные роговые чешуйки эпидермиса в норме содержат определенное количество белка кератина и слущиваются с поверхности кожи. Задержка слущивания роговых пластинок или усиленное образование в них кератина (в результате постоянного раздражения или нарушения питания кожи) ведут к развитию гиперкератоза. При фолликулярном гиперкератозе в патологический процесс вовлекаются устья волосяных фолликулов с развитием их асептического воспаления. Фолликулярный гиперкератоз, или «гусиная кожа», представляет собой не только эстетическую, но и дерматологическую проблему, требующую комплексного косметологического и медицинского решения.

Причины фолликулярного гиперкератоза
Фолликулярный гиперкератоз возникает вследствие закупорки роговыми чешуйками протока фолликула и его воспаления. В возникновении заболевания большую роль играют наследственная предрасположенность, гиповитаминоз А и С.
- Недостаток витамина А приводит к развитию фолликулярного гиперкератоза I типа. Шейку волосяного фолликула окружают шиповидные узелки и бляшки. Кожа в области ягодиц, локтей и коленей, разгибательных поверхностей рук и ног становится сухой, шероховатой, обезжиренной, грубой. При прикосновении к ней напоминает наждачную бумагу.
- Дефицит витамина С вызывает фолликулярный гиперкератоз II типа. Протоки волосяных фолликулов закупориваются пигментом или кровью. Поражаются зона живота и разгибательные поверхности бедер. Геморрагический характер сыпи наблюдается при недостаточности витаминов С и К.
Фолликулярный гиперкератоз часто встречается в детском и подростковом и возрасте на фоне аллергизации организма. Больных может беспокоить легкий зуд, но чаще они обращаются за медицинской помощью по причине косметических неудобств. У взрослых пациентов иногда наблюдается диффузное поражение кожи, которое сохраняется длительное время.
Симптомы фолликулярного гиперкератоза
Одной из разновидностей гиперкератоза кожи является фолликулярный гиперкератоз. Его типичными проявлениями служат шероховатая, загрубевшая кожа, мелкие красноватые прыщи, сыпь, «гусиная кожа» на руках и бедрах.
Высыпные элементы при фолликулярном гиперкератозе - мелкие, плотные, шиповидные узелки в самом основании волосяного фолликула. Вокруг элемента формируется красный ободок. Обычная локализация высыпаний: на руках - по боковой и задней поверхностям, на бедрах – по боковой и передней поверхностям, на ягодицах. При генерализованной форме фолликулярного гиперкератоза наблюдаются обширное поражение туловища и разгибательных поверхностей конечностей.
Фолликулярные узелки и бляшки размером со спичечную головку многие годы могут оставаться в одной и той же зоне. Кожа здесь грубая, шершавая на ощупь, ее часто сравнивают с «гусиной» или «жабьей» кожей.
Диагностика фолликулярного гиперкератоза
Диагноз фолликулярного гиперкератоза ставится дерматологом, как правило, на основании тщательного осмотра кожных покровов, без специальной лабораторной диагностики. На лице элементы фолликулярного гиперкератоза следует отличать от акне: в первом случае они сухие, грубые, небольшие и одинаковые по размеру.
Лечение фолликулярного гиперкератоза
Фолликулярный гиперкератоз является хроническим заболеванием, и полностью вылечить его на сегодняшний день, к сожалению, невозможно. Правда, в ряде случаев проявление фолликулярного гиперкератоза служит симптомом патологии внутренних органов. Поэтому перед лечением необходима предварительная консультация терапевта, эндокринолога и дерматолога.
Основным мотивом обращения за медицинской помощью у пациентов с истинным фолликулярным гиперкератозом является косметический дискомфорт, т.к. субъективное самочувствие, как правило, не нарушено. Проявления фолликулярного кератоза могут самостоятельно регрессировать к зрелому возрасту. Любое механическое воздействие (трение от тесной одежды, расчесы) и попытки самостоятельного лечения с помощью скрабов и пилингов для тела только вызывают ухудшение состояния.
Применение аналогов витамина А оказывает лишь временный эффект и часто ведет к раздражению кожи. Ежедневное применение крема или лосьона, содержащего молочную кислоту, увлажняет и смягчает кожу, улучшают ее внешнее состояние. Топические (местные) стероидные средства применяются небольшими курсами для снятия воспаления и уменьшения покраснения элементов фолликулярного гиперкератоза. Применение косметических средств с эмолентами (жировыми компонентами) смягчает кожу, уменьшает раздражение и улучшает ее внешний вид, особенно в зимний период.
Локализуясь на открытых участках тела (руки, бедра), фолликулярный гиперкератоз представляет видимый косметический недостаток. Его проявление может стать стартовым механизмом для формирования комплексов, психологических проблем, физического дискомфорта. Не являясь потенциальной угрозой для здоровья пациента, фолликулярный гиперкератоз, тем не менее, передается по наследству.
Сухость кожи — это недостаток влаги в организме, который влечёт за собой множество отклонений и расстройств общего состояния здоровья. Для поддержания здорового внешнего и внутреннего вида необходимы регулярные процессы гидратации, или увлажнения мягких тканей. Нарушение увлажнения ускоряет старение и фотостарение, провоцирует формирование глубоких морщин, снижает выработку коллагена и приводит к более серьёзным патологиям. Чтобы вылечить сухую кожу и вернуть эластичность, необходимо обращаться к дерматологу — только врач сможет обнаружить причину симптома и назначить подходящее лечение.

Причины сухости кожи
В медицине симптом называется ксероз или ксеродермия. Сопровождается ороговением поверхности эпидермиса, зудом, шелушением, покраснением, появлением трещин и глубоких пор. Признаки указывают на расстройства деятельности сальных желез. Причины сухости кожи:
- Заболевания кожных и подкожных слоёв;
- Аллергические реакции на внешние и внутренние факторы;
- Генетическая предрасположенность к симптому;
- Замедление выработки эластана и коллагена;
- Аномальное ороговение верхнего эпидермиса;
- Сбои гормонального фона и обмена веществ;
- Инфекционные и грибковые заболевания;
- Нарушения желудочно-кишечного тракта;
- Дефицит микроэлементов и витаминов групп А, В, С, Е;
- Повреждения липидной прослойки из жира и корнеоцитов;
- Закупорка стенок кровеносных микрососудов;
- Расстройства нервной системы;
- Обезвоживание организма;
- Болезни эндокринной и мочеполовой систем;
- Почечная недостаточность, болезни печени;
- У женщин — возраст после 45 лет, климакс;
- Увеличение количества токсинов в крови и тканях.
Кроме аутоимунных нарушений жизнедеятельности, на состояние кожи влияют гигиена, окружающие факторы и образ жизни:
- Злоупотребление горячими ваннами и жарким воздухом;
- Перепады температур (жара, мороз, солярий, сауна, пляж);
- Употребление табака, алкоголя, наркотиков;
- Ненормированный график сна, отдыха и работы;
- Недостаточное количество воды в ежедневном рационе;
- Отсутствие или неправильный уход за кожей лица и тела;
- Недостаток увлажнения имеющихся морщин и пор;
- Использование мыла, скраба, спиртового лосьона;
- Косметологические чистки, пилинг и другие процедуры.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Типы сухости кожи
Ксероз может быть приобретён по различным причинам, обнаружиться в раннем возрасте, что говорит о врождённом симптоме, или появиться в зрелом возрасте из-за естественных изменений в организме. Ксеродермия развивается постепенно — специалисты выделяют три степени сухости кожи. Некоторые признаки, например, шелушение или отслаивание чешуек эпидермиса, могут сопровождаться болью. Избавиться от боли обычно помогают увлажняющие мази, но для лечения стоит обязательно посетить врача. Терапия назначается в зависимости от вида и характера течения симптома.
Атопическая сухость кожи
Врождённое обезвоживание кожных покровов, которое диагностируется у маленьких детей и может самостоятельно проходить. При этом вылечить патологию невозможно — облегчить состояние помогают специальные препараты и косметические средства.
Приобретённая сухость кожи
Обычно диагностируется у людей из группы риска — это заболевания крови, кожи, ЦНС, пациенты дерматолога и кожвендиспансера, а также люди, чрезмерно увлекающиеся загаром, горячей водой, косметологическими очищающими процедурами. Внешние факторы, питание, экология и неправильный образ жизни способствуют образованию трещин на коже и повышенной сухости, что впоследствии может привести к воспалительным процессам.
Сенильная сухость кожи
Такой тип ксероза характерен после 40-50 лет. Возрастные изменения происходят под влиянием старения, ультрафиолетового излучения, засушливого климата. Чтобы избежать пересушенности, необходимо ещё в молодом возрасте позаботиться о здоровье и здоровом образе жизни.
Степени развития сухости кожи
- Первая. Выраженные симптомы отсутствуют — шелушение, зуд и другие признаки возникают после непосредственного контакта с раздражителем. После применения увлажняющего средства симптоматика уходит.
- Вторая. Характерные признаки (ощущение стянутости, жжение, отслоение чешуек) сопровождаются покраснением. Обычного средства для увлажнения недостаточно, необходима консультация дерматолога.
- Третья. Отчётливо заметны внешние проявления пересушенной кожи — красные зудящие пятна, ороговевшие чешуйки эпидермиса, выраженные морщины. Могут появиться воспаления и отёки, а также инфицирование стафилококками, дерматит, экземы.
Методы диагностики
Самостоятельно определить уровень пересушенности кожных покровов можно, нажав пальцем — если остался отчётливый след, значит, кожа сухая и тонкая. Для более точного диагноза необходимо посетить врача для обследования. На приёме дерматолог осматривает больного, проводит пальпацию и опрос пациента. Для получения достоверной клинической картины понадобится сдать общие анализы крови и мочи, возможно, биохимический анализ крови. Дополнительно назначается диагностика эпидермиса на выявление экземы, псориаза, дерматита, куратоза, ихтиоза и других болезней в области дерматологии.
В клинике ЦМРТ можно обследовать лицо и тело с помощью инновационных методик:
Последствия после ковида
Как показывают исследования, среди дерматологических осложнений коронавирусной инфекции самым распространенным является выпадение волос, которое встречается почти у 80% переболевших пациентов. Поредение шевелюры может начаться в разгар болезни, но чаще наблюдается на этапе выздоровления (после перенесенной ковидной пневмонии и других форм) и даже через 3-4 месяца после острого заболевания.
Кожа тоже оказывается достаточно уязвимой перед новой ковидной инфекцией. У одних пациентов развиваются дерматиты, у других – появляется «беспричинный» зуд, шелушение и различные высыпания.
Не стоит ждать, что ситуация разрешится сама собой. Запущенная патологическая цепочка способна привести к серьезным проблемам с внешним видом, которые при запоздалом начале лечения могут быть необратимыми. Во-первых, коронавирус изменяет правильную работу иммунитета. Во-вторых, запускает реакции системного воспаления. В-третьих, наносит существенный удар по дектоксикационным системам организма. Поэтому борьба с последствиями ковидной инфекции проводится комплексно, и реабилитацию необходимо начинать как можно раньше.
Выпадение волос после ковида
Причин выпадения волос после ковидной инфекции несколько и каждая из них только усугубляет состояние. Выпадение после коронавирусной инфекции может быть связано со следующими факторами:
- воспалительная реакция в дерме, вызванная вирусом;
- прием большого количества лекарственных препаратов в борьбе с инфекцией, часть из которых достаточно токсична для организма;
- нарушение детоксикационной функции организма и в первую очередь печени;
- стрессовые переживания, которые также отражаются на внешности.
Все эти факторы способны нарушить естественный цикл роста волос, и влияние каждого из них корректируется на этапе реабилитации, чтобы остановить выпадение. В норме большая часть волос находится в длительной фазе роста и только 5% - в фазе угасания и постепенной гибели. После перенесенной ковид-инфекции увеличивается доля выпадающих волос (в тяжелых случаях может даже доходить до 50%). Поэтому вполне вероятна ситуация, когда шевелюра может поредеть на половину. Причем спящие волосяные фолликулы этого даже «не замечают», а значит, и не пытаются заполнить потерянный объем. В норме же они в ответ на выпадение активируются. Чтобы их «разбудить», требуются дополнительные методы, направленные в целом на укрепление организма и в частности на улучшение метаболических процессов в коже.
Проблемы с кожей после ковида
Встреча с ковидной инфекцией, даже самая безобидная, не проходит бесследно для иммунной системы. Чтобы локализовать инфекцию и «выйти из боя» с минимальными жертвами, иммунитет работает на пределе своих возможностей. Такая повышенная нагрузка, естественно, отражается на состоянии кожи. Кожные покровы всегда являются индикатором общего уровня здоровья. Поэтому при ковид-19 состояние дермы значительно ухудшается, и требуется направленная реабилитация.
Провоспалительная направленность в работе организма приводит к нарушению кровоснабжения кожи, локальному воспалению, нарушению клеточного деления, изменению метаболизма и т.д. Эти расстройства могут проявиться не сразу, а спустя 2-3 месяца, когда установить истинную причинно-следственную связь не просто. Однако если начать действовать сразу методами правильной реабилитации, то можно избежать серьезных проблем с эстетикой и здоровьем.
Сыпь на коже после ковида
Воспаление – это не всегда только системная реакция. Иммунные комплексы и иммунные клетки могут циркулировать не только в кровеносном русле, но также образовываться и накапливаться локально. Излюбленным местом их нахождения нередко выступают кожные покровы.
Локальное воспаление после перенесенной ковидной инфекции приводит к образованию сыпи. После коронавируса она, как правило, мелкоточечная и зудящая; бывает на лице, руках и по всему телу. Помимо высыпаний могут образовываться и пятна.
Появление сыпи на лице, нередко связывают с ношением маски. Однако помимо исключительно механического влияния, механизм появления высыпаний в большей степени имеет иммунный компонент. Нередко она связана с нарушением функции обезвреживания токсичных веществ, которые постоянно образуются в организме. Но печень, только что испытавшая серьезный удар, нанесенный коронавирусом, еще не в состоянии приступить к своим «обязанностям» в полном объеме. Токсины накапливаются в организме и могут откладываться в коже с формированием сыпи. Остановить повреждение кожи поможет комплексная реабилитация после перенесенной ковидной инфекции.
Зуд кожи после ковида
В патологических звеньях новой коронавирусной инфекции отводится большое значение васкулиту – воспалению внутренних стенок сосудов. На местном уровне это сопровождается высвобождением большого количества биологически активных медиаторов. Последние раздражают чувствительные нервные окончания, расположенные в коже. У человека появляется зуд, порой очень интенсивный. Расчесывание кожи еще больше усугубляет проблему, т.к. нейромедиаторов высвобождается все больше и больше.
Зачастую противоаллергические препараты не в состоянии остановить эти механизмы и купировать данный симптом. Для решения проблемы на этапе реабилитации важно подавить системное и локальное воспаление, нормализовать работу всего организма и улучшить функциональное состояние печени, в которой нейтрализуется большинство токсичных веществ.
Сухость кожи после ковида
Под влиянием коронавирусной инфекции организм испытывает сильнейший стресс. В экстремальных условиях все системы и органы переходят в режим выживания: на первый план выходят процессы, которые обеспечивают жизнедеятельность организма.
При тяжелой ковидной инфекции основные ресурсы расходуются в основном на выработку антител и борьбу с опасными патогенами. В этот период большая часть клеток дермы прерывает свой цикл деления. Поэтому на смену изжившим себя старым клеткам новые не появляются – развивается сухость и шелушение кожных покровов.
Кроме того, после перенесенного ковида имеет место бессонница, головная боль, депрессивные нарушения и гормональный дисбаланс. Эти изменения могут приводить к формированию хронического воспалительного процесса в дерме, для которого характерна длительно сохраняющаяся сухость кожи, постоянный или периодический зуд и наличие высыпаний. Как себя поведет дальше дерма, сложно предсказать. Инфекция все-таки новая, и многое еще не известно. Поэтому чтобы не испытывать организм на прочность и избежать развития неблагоприятных последствий, важно вовремя начать действовать. Составить правильную программу реабилитации после ковидной инфекции поможет врач – специалист-дерматолог.
Реабилитация после ковида
Основа лечения постковидного выпадения волос и решения постковидных кожных проблем – это комплексная терапия, направленная на прерывание звеньев патологической цепочки. Помимо приема поливитаминных комплексов важно восстановить работу иммунной системы и улучшить детоксикационные функции организма.
Лаеннек – гепатопротектор и иммуномодулятор с доказанной эффективностью, который помогает повысить функциональную активность иммунных клеток и тем самым нормализовать механизмы активации волосяных фолликулов. Рекомендуется на этапе реабилитации. Лаеннек помогает снижать активность системного воспаления, о чем свидетельствует выраженное падение концентрации маркеров воспаления и ферритина в крови. Закономерно снижается активность и локального воспаления в коже, в т.ч. в зоне вокруг волосяных фолликулов. В результате организм быстрее справляется с болезнью и ее последствиями, возвращаясь в нормальный «рабочий» режим, в котором все органы, в т.ч. кожа и ее придатки, работают корректно.
Лаеннек, созданный на основе гидролизата плаценты человека, доказано улучшает регенераторные возможности тканей и снижает процессы фиброзирования. Это положительно сказывается на состоянии волосяных луковиц и быстро делящихся клеток дермы. Одновременно с этим нормализуются маркеры печеночной дисфункции, в частности ферменты АЛТ и АСТ. Гепатоциты вновь начинают нормально функционировать и обезвреживать токсичные вещества, которые постоянно образуются в организме.
Лаеннек выпускается в Японии, где с успехом применяется уже более 60 лет. Результативность и безопасность препарата подтверждены строгими японскими фармстандартами и стандартами GMP. История успешного применения в России насчитывает более 2 десятилетий. Как оказалось, помимо стандартных показаний к использованию, Лаеннек успешно справляется с постковидными проблемами волос и кожи. Рекомендуется курсовое применение, которое помогает запускать регенераторные процессы, купировать воспалительную реакцию и улучшать функцию печени.
Перед применением препарата обязательна консультация дерматолога!
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Кожа и недостаток витаминов. Как проявляется авитаминоз на нашей коже?
На сегодняшний день достоверно установлено, что витамины являются необходимыми соединениями для нашего организма. Они не синтезируются самим организмом и, как правило, поступают в организм вместе с продуктами питания через желудочно-кишечный тракт. Неполноценный рацион питания, заболевания органов брюшной полости рано или поздно приводят к развитию гиповитаминоза (нехватки витаминов в организме), а затем и авитаминоза (отсутствия витамина в организме).
Нехватка любого витамина отрицательно сказывается на всем нашем организме. При этом нехватка большинства известных человеку витаминов проявляет себя на нашей коже. Именно поэтому в данной статье мы хотим остановиться на наиболее ярких проявлениях нехватки того или иного витамина в нашем организме. Знание данных проявлений будет полезно для своевременной профилактики авитаминоза и начала своевременной коррекции нехватки того или иного витамина.
О нехватке каких витаминов говорит появление угрей, воспалений, прыщей на лице?
Как правило, угри и прыщи на лице являются самостоятельным дерматологическим заболеванием, но их внезапное появление следует напрямую связывать с нехваткой витамина А в организме. Недостаток витамина А отрицательно сказывается на обмене мужских половых гормонов, которые присутствуют как у мужчин, так и у женщин. Аналогичному эффекту приводит нехватка витамина Е в организме. Оба данных витамина являются жирорастворимыми, поэтому поступают в организм с животными жирами. Наиболее богат ими рыбий жир.
Среди водорастворимых витаминов вызывающих появление угрей и прыщей на лице, теле следует отметить витамины В6 и В2. Как правило, нехватка данных витаминов является основной причиной предменструальных прыщей. Если вовремя осуществлять профилактику недостатка или авитаминоза В6, В2, то создается основа для того, чтоб очередные месячные не были омрачены появлением болезненных, крупных прыщей на подбородке, над бровями, на волосистой части головы и даже шее.
Говоря о прыщах и угрях следует отметить, что недостаток такого микроэлемента как цинк, также может стать причиной их появления. Цинк обладает хорошим противовоспалительным действием с одновременным подавлением роста микробов на поверхности кожи, благодаря его незначительному выделению вместе с потовыми железами.

Угри и прыщи переходного возраста наиболее часто возникают при нехватке фолиевой кислоты в организме. Препараты фолиевой кислоты доступны населению и в большинстве случаев наши регионы находятся в эндемичной зоне по нехватке данной кислоты в рационе питания.
Недостаток (авитаминоз) каких витаминов приводит к сухости кожи?
Следует понимать, что сухость кожи может быть проявлением самых различных заболеваний. Тем не менее, данное состояние кожных покровов часто встречается при нехватке жирных кислот в организме и витаминов.
Наиболее часто вместе с нехваткой жирных кислот сочетается нехватка витамина А в организме. Как правило, его нехватка приводит к куриной слепоте или нарушению сумеречного зрения и истончению кожных покровов - они начинаю легко повреждаться от любого прикосновения. Как правило, нормализация рациона питания с включением рыбьего жира позволяет ликвидировать данное патологическое состояние.
Недостаток водорастворимого витамина В2 в организме также приводит к ее сухости, что бывает связано с нарушением обменных процессов в ее слоях. Гиалуроновая кислота является незаменимой для организма и именно она отвечает за длительное сохранение эластичности наших кожных покровов за счет удерживания молекул воды на своей поверхности. Если витамин В2 содержится как в продуктах животного происхождения, различных крупах, дрожжах и т.д., то гиалуроновая кислота поступает в организм лишь с животными жирами.
Считается, что недостаток витамина PP также является одной из причин сухости кожных покровов. Авитаминоз PP оказывается непрямое влияние на кожу. Сухость кожных покровов возникает из-за нарушения деятельности нервной системы, что сказывается как на функциональном состоянии желудочно-кишечного тракта, так и кровоснабжении дермы - собственно кожи.
Отдельно следует остановиться на витамине D. Значение данного витамина в развитии сухости кожи неоднозначна. С одной стороны, данного витамина недостаточно у больных псориазом, которые также страдают от авитаминоза D и нарушений обмена кальция. С другой стороны, недостатка данного витамина незамечено у взрослых лиц, которые страдают банальной сухостью кожи длительные годы. В любом случае, витамин D, как и витамин A, является жирорастворимым и включение в рацион рыбьего жира позволяет осуществить отличную профилактику данного авитаминоза.
Недостаток (авитаминоз) каких витаминов приводит к преждевременному старению кожи - появлению морщин?
На сегодняшний день достоверно установлено, что кожа любого человека постепенно стареет. При этом наступление этой старости зависит как от генетической предрасположенности, так и образа жизни. Правильное питание, охранение кожи от неблагоприятного воздействия внешних факторов - позволяет на долгие годы затормозить появление морщин и снижение ее эластичности.
Применяемые витамины в кремах, масках благоприятно сказываются на коже, но приводят к преждевременному их старению. Причина банальна - избыток витаминов заставляет клетки кожи более быстро обновляться и перестраивает их обмен веществ таким образом, что они становятся менее чувствительными к меньшим дозировкам витаминов - находящихся в самом организме.
Именно поэтому не следует регулярно прибегать к витаминизированным кремам, маскам для кожи - для их применения есть свои показания, например, холодное время года. В остальных случаях достаточно регулярное употребление в пищу продуктов, богатых витаминами антиоксидантами. Таковыми у нас являются витамин С или аскорбиновая кислота, витамин Е - токоферол. Витамин Е является признанным витамином размножения. Он влияет не только на организм в целом, но и процессы обновления клеток кожи. Витамин С предотвращает пагубные влияния внутренних факторов организма на коллагеновые волокна кожи - основной элемент дермы или собственно кожи.
О значении водорастворимых витаминов в рационе питания с целью профилактики старения кожи можно сказать лишь то, что ключевыми "дирижерами" здесь остаются витамины группы В, в частности В2, и витамин PP. Если прямой напрямую участвует в обменных процессах кожи, то витамин PP воздействует на ее процессы через нервную систему - путем регуляции ее кровоснабжения и иннервации. Еще с Советских времен витамин PP применяли для придания румяного оттенка щекам при их нездоровой бледности.
Недостаток или авитаминоз какого витамина является причиной заед в углах рта?
На сегодняшний день достоверно установлено, что заеды в углах рта постоянного характера возникают при недостаточности рибофлавина - водорастворимого витамина B2. В запущенных случаях трескуются губы и даже возникает покраснение, а затем и отек языка - глоссит. Глоссит - отек и покраснение языка возникает при полном отсутствии витамина В2 в организме - авитаминозе.
Данный витамин в достаточном количестве содержится в дрожжах, печени, яйцах, гречневой каше и других крупах.
Пожалуй, мы перечислили основные кожные проявления недостатка (гиповитаминоза) или полного отсутствия (авитаминоза) в нашем организме. При возникновении вопросов предлагаем оставлять их в соответствующей форме ниже - мы оперативно на них ответим.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

