На ногах кожа как потеками
Обновлено: 28.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Утолщение кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперкератоз – это аномальное утолщение верхнего слоя кожи (эпидермиса) в результате избыточной инсоляции, воздействия химических веществ, частого трения или давления. Кроме того, гиперкератоз может возникать на фоне некоторых заболеваний.
Утолщение кожи происходит в роговом слое эпидермиса, который является конечной точкой процесса дифференцировки кератиноцитов - клеток, содержащих белок кератин. Именно в роговом слое кератиноциты теряют воду и ядро и превращаются в чешуйки рогового слоя – корнеоциты.
При гиперкератозе происходит ускоренная дифференцировка кератиноцитов, а физиологическое слущивание роговых чешуек с поверхности кожи, наоборот, замедляется.
Разновидности гиперкератоза
В зависимости от происхождения выделяют приобретенный и наследственный гиперкератоз.
По клиническим проявлениям.
- Мозоли – часто встречающаяся разновидность гиперкератоза. Различают несколько видов мозолей, но все они появляются вследствие утолщения кожи в местах, наиболее подверженных механическому воздействию. Причем такое изменение кожи может быть связано как с усиленными физическими нагрузками, так и с различными хроническими заболеваниями, что характерно для пожилых пациентов.
- Роговая (тилотическая) экзема проявляется гиперкератозом ладоней и подошв.
- Псориаз - аутоиммунное воспалительное заболевание, при котором на коже формируются гиперкератотические чешуйчатые бляшки.
- Актинический кератоз обычно представлен небольшими красноватыми чешуйчатыми выпуклостями, которые появляются после избыточной инсоляции. Актинический кератоз – серьезное состояние с высокой вероятностью озлокачествления и требует обязательной консультации врача.
- Себорейный кератоз характеризуется маленькими коричневыми или черными пятнами, обычно локализующимися на лице, шее, плечах и спине. Это одно из наиболее распространенных доброкачественных новообразований кожи у взрослых.
- Фолликулярный гиперкератоз («гусиная кожа») характеризуется закупоркой устьев фолликулов ороговевшими клетками эпидермиса.
- Эпидермолитический гиперкератоз - редкое наследственное заболевание, которое проявляется сразу при рождении. Новорожденные имеют красноватую кожу, иногда покрытую небольшими волдырями.
Гиперкератоз кожи может возникнуть у людей, которые пренебрегают регулярными процедурами по уходу за кожей, в результате чего отмершие клетки рогового слоя скапливают и формируют кератомы – доброкачественные новообразования.
Наша кожа постоянно подвергается воздействию неблагоприятных внешних факторов, таких как хлорированная вода и моющие средства, УФ-излучение. В результате повреждается защитный липидный слой кожи, и влага начинает интенсивно испаряться с ее поверхности, а корнеоциты теряют способность к физиологическому слущиванию.
При сахарном диабете гиперкератоз становится следствием нарушения обмена веществ и ухудшения микроциркуляции кожи.
Ношение тесной или неудобной обуви, особенно при плоскостопии, врожденных патологиях стоп, ожирении, может стать причиной утолщение кожи на стопах.
Развитию гиперкератоза шейки матки (лейкоплакии) способствует вирус папилломы человека.
Причиной гиперкератоза может стать хроническое грибковое поражение, а также опоясывающий лишай.
Считается, что симптомы утолщения и сухости кожи могут быть вызваны дефицитом витаминов А, Е, D и С.
Гиперкератоз нередко становится следствием недостатка гормона эстрогена у женщин в период менопаузы.
Заболевания и состояния, при которых развивается гиперкератоз
- Сахарный диабет.
- Ожирение.
- Плоскостопие.
- Ихтиоз.
- Псориаз.
- Экзема.
- Менопауза.
- Грибковое поражение кожи.
- Опоясывающий лишай.
- Эритродермия.
- Атопический дерматит.
- Себорейный кератоз.
Чаще всего за первой консультацией по поводу утолщения кожи обращаются к врачу-дерматологу. После тщательного осмотра, сбора жалоб, выяснения медицинской и семейной истории пациента, проведения лабораторных и инструментальных исследований может потребоваться консультация врача-эндокринолога , врача-онколога , врача-инфекциониста.
Диагностика и обследования при утолщении кожи
Тщательный сбор анамнеза с учетом всех жалоб пациента, осмотр и проведение дополнительных методов диагностики помогут установить причину гиперкератоза.
-
Клинический анализ крови с развернутой лейкоцитарной формулой для выявления воспалительных процессов в организме.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
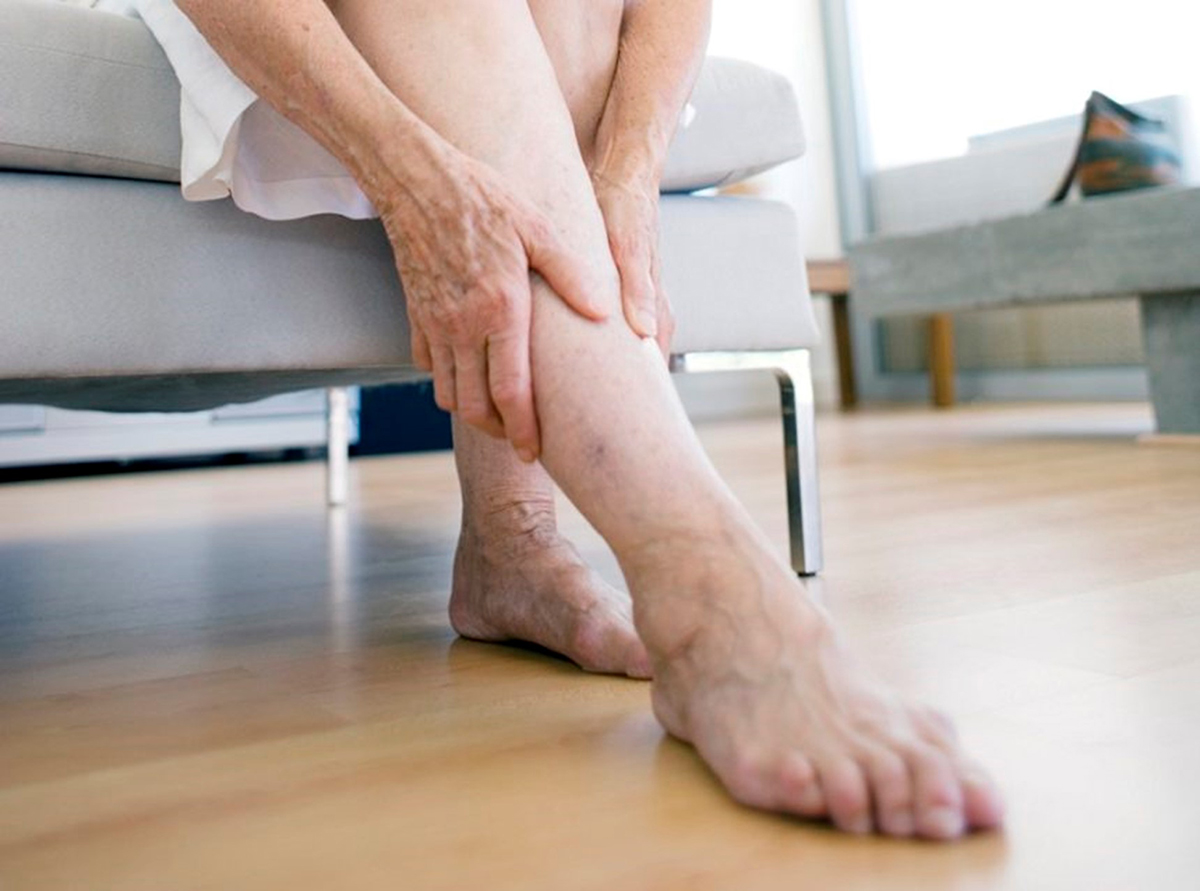
Зачастую у большинства людей к концу дня возникает ощущение усталости в нижних конечностях, многие из них жалуются на отек и боль в ногах. Причины появления этих симптомов могут быть самыми разнообразными, вплоть до наличия запущенного заболевания в организме. Поэтому если нога опухла и болит без причины - необходимо обратиться к врачу, который выяснит, по какой причине отекают ноги и назначит адекватную терапию.
Тяжесть и отек в ногах: причины возникновения, связанные с образом жизни
Существует определенные факторы, почему появляются отеки, тяжесть в ногах. Причины могут быть связаны с образом жизни:
- если человек употребляет чрезмерное количество жидкости, избыток которой сосуды не в состоянии удержать. В результате жидкость поступает в межклеточное пространство, что приводит к скоплению её в периферических отделах;
- возникновение отеков может быть связано с пережатием вен и ухудшением кровотока, обусловленным длительным сидением на мягком и невысоком стуле, пуфике и т.п.;
- если человек большую часть времени сидит, положив ногу на ногу. Эта поза грозит нарушением циркуляции крови в опорной ноге, на которую давит верхняя, а также пережатием вен в нижней ноге, нарушающим нормальный кровоток;
- на появление отеков зачастую жалуются тучные люди с избыточным весом;
- отеки могут появляться после слишком интенсивных и бесконтрольных занятий некоторыми видами спорта, например после бега, ходьбы, статических упражнений, йоге с растяжками, силовых упражнений.
Если перечисленные факторы, вызвавшие тяжесть в ногах, отеки – причины, лечение может заключаться в их элементарном исключении.
Нога отекает и болит: причины возникновения, связанные с заболеваниями
Не все относятся ответственно к такой проблеме, как отеки на ногах. Причины и лечение тем не менее могут оказаться гораздо серьезнее, чем простая усталость либо избыточное употребление жидкости -отеки ног могут представлять собой как сопутствующий симптом заболевания, так и первичный.
Данный симптом может сигнализировать о наличии в организме целого ряда заболеваний:
- почечных патологий – для них характерно нарушение мочеиспускания, боли в области поясницы, повышенное артериальное давление;
- сердечной недостаточности – проявляется повышенным сердцебиением, одышкой, постоянной слабостью и высокой утомляемостью больного;
- заболеваний костей и суставов – сопровождаются болями в верхних и нижних конечностях, ограничением двигательной функции;
- заболеваний нервной системы – больные с нервными патологиями жалуются на двигательные расстройства, нарушения речи и координации, непроизвольные мышечные сокращения, тики, вздрагивания, сниженную тактильную чувствительность, головные боли, нарушения поведения и бессонницу;
- варикозной болезни и ХВН (хронической венозной недостаточности): отличительной особенностью венозных патологий является появление в качестве первых признаков – отеков ног. Сначала они незначительны, однако по мере прогрессирования болезни нарастают. Для отеков ног, связанных с варикозной болезнью или ХВН, характерно уменьшение или полное исчезновение после ночного сна и нарастание на протяжении дня. С течением времени отеки дополняются распирающими болями и ночными судорогами икроножных мышц, появлением на коже мелких сине-красных сосудистых звездочек, позже – темно-синих и извитых вен. В запущенных стадиях кожный покров голени становятся сухим и блестящим, появляются пигментированные коричневые островки, предшествующие трофическим язвам.
Любое из вышеперечисленных заболеваний может проявляться таким симптомом, как отеки на ногах. Причины и лечение отеков определяет опытный флеболог Юсуповской больницы на основании результатов комплексного обследования на современном диагностическом оборудовании клиники
Остались вопросы? Мы вам перезвоним
Мы с радостью проконсультируем вас и ответим на все интересующие вопросы.
Сильный отек ног причины и что делать для его устранения?
После проведения комплексной диагностики, выявления основной патологии, которая провоцирует образование отеков, квалифицированные флебологи Юсуповской больницы подбирают индивидуальную тактику лечения, с учетом стадии заболевания и особенностей организма пациента.
Отек нижних конечностей ног: причины и лечение медикаментами
Лечение отеков любого происхождения в отделении флебологии Юсуповской больницы предполагает комплексный подход. Схема терапии разрабатывается флебологами и командой узких специалистов различных областей медицины индивидуально для каждого пациента в соответствии с диагнозом и стадией заболевания. Как правило, медикаментозная терапия подбирается для больных, страдающих венозными, кардиальными и почечными патологиями, чаще всего сопровождающимися развитием отеков ног.
Сильный отек ноги, причины возникновения которого обусловлены сердечными или почечными заболеваниями, как правило, не поддается коррекции посредством местного воздействия (гелями, мазями, массажем). Устранение подобных отеков требует восстановления правильной работы внутренних органов, для чего необходимо нормализовать водно-солевой баланс.
Назначается прием мочегонных (калийсберегающих, петлевых, тиазидных) препаратов, а также кардиопротекторных средств и препаратов калия (последние противопоказаны пациентам с почечной недостаточностью).
Отек конечностей ног, причины развития которого связаны с венозными заболеваниями, устраняется с помощью как наружных, так и внутренних (системных) препаратов.
array(6) < ["ID"]=>string(5) "29460" ["WIDTH"]=> int(1200) ["HEIGHT"]=> int(891) ["SRC"]=> string(90) "/upload/sprint.editor/f19/img-1655742267-2817-726-cab08676-ca8a-40eb-ba26-2112fcad5a1c.jpg" ["ORIGIN_SRC"]=> string(90) "/upload/sprint.editor/f19/img-1655742267-2817-726-cab08676-ca8a-40eb-ba26-2112fcad5a1c.jpg" ["DESCRIPTION"]=> string(0) "" >
Применение наружных средств (флеботоников) обеспечивает облегчение симптомов, способствует улучшению микроциркуляции крови, снижению вероятности образования тромбов, уменьшению воспаления и отечности.
Использование системных лекарственных препаратов (венотоников, ангиопротекторов, антиагрегантов последнего поколения) рекомендуется флебологами Юсуповской больницы для предупреждения или лечения варикозной болезни.
Нельзя оставлять без внимания такой симптом, как отек, особенно если резко отекли ноги. Причины появления данного симптома могут быть самыми разнообразными, поэтому важна своевременная диагностика и раннее начало лечения заболевания, которое вызвало появление отека.
Врачи-флебологи отделения флебологии Юсуповской больницы с помощью современного диагностического оборудования максимально точно и в кратчайшие сроки определят, почему сильно отекают ноги, причины. Что делать для устранения отеков, какие препараты являются наиболее эффективными и какие существуют дополнительные методы борьбы с данным нарушением – ответы на эти и другие вопросы можно получить на консультации.

array(6) < ["ID"]=>string(5) "29478" ["WIDTH"]=> int(620) ["HEIGHT"]=> int(470) ["SRC"]=> string(86) "/upload/sprint.editor/9de/img-1655804775-9046-573-174e1a86c7c43135910cdf636bb89d02.jpg" ["ORIGIN_SRC"]=> string(86) "/upload/sprint.editor/9de/img-1655804775-9046-573-174e1a86c7c43135910cdf636bb89d02.jpg" ["DESCRIPTION"]=> string(0) "" >
Лимфатический отек нижних конечностей – хроническое заболевание, при котором наблюдается нарушение циркуляции лимфы – биологической жидкости организма. Последняя образуется в тканях, скапливается в лимфатических капиллярах и оттуда распространяется по организму. Нарушение ее тока приводит к застою жидкости в конечностях.
Заболевание может поражать одну или обе ноги. Недугу подвержены и мужчины, и женщины, но, как показывает практика, представительницы прекрасного пола страдают от него намного чаще. Сама собой такая проблема не проходит. Если лимфостаз нижних конечностей никак не лечить, он перейдет в необратимую форму, при которой наблюдается утолщение ног – слоновость.
В Юсуповской больнице совместными усилиями специалистов в разных областях медицины разработана оригинальная комплексная методика лечения лимфостаза нижних конечностей. Суть метода состоит не только в том, что «сгоняется» отек с пораженной конечности, но и путем комплексного воздействия на лимфатическую систему происходит активация лимфатического оттока. Это позволяет в дальнейшем организму самому регулировать дренажную функцию лимфатической системы.
Лечение лимфостаза ног необходимо начинать незамедлительно. Данная патология может достаточно быстро прогрессировать, приводя к серьезным осложнениям, таким как нарушение двигательной активности, появление язв на коже, воспаление, сепсис. Лечение патологии успешно выполняют в Юсуповской больнице. Для терапии лимфостаза врачи составляют индивидуальный план лечения, что позволяет получать лучший результат при устранении недуга.
Разновидности патологии
В соответствии с современной классификацией, различают первичный лимфатический отек ног и вторичный, то есть приобретенный, который развивается при воспалении конечностей. Причины лимфостаза врожденного – нарушения строения лимфатической системы, вроде отсутствия некоторых лимфатических сосудов или расширение их. Проявляет себя такой тип недуга еще в раннем возрасте. Приобретенный лимфостаз ног имеет более разнообразные причины.
На начальных этапах лимфостаз ног приводит к образованию обширных отеков. По мере развития из мягких и обратимых они превращаются в трудноизлечимые и плотные образования. Если не остановить приобретенный лимфостаз нижних конечностей на второй стадии, будет развиваться слоновая болезнь. Она ухудшает качество жизни и может стать причиной развития сопутствующих недугов.
Самая опасная – третья стадия. На данном этапе наблюдаются нарушения кровоснабжения нижних конечностей. Как следствие – на коже, пораженной отеками, образуются красные участки, где через некоторое время появляются трофические язвы. Лимфостаз третьей степени часто сопровождается инфекционными осложнениями. Кроме того, повышается риск развития онкологий.
array(6) < ["ID"]=>string(5) "29479" ["WIDTH"]=> int(1200) ["HEIGHT"]=> int(675) ["SRC"]=> string(67) "/upload/sprint.editor/a33/img-1655804926-3542-594-maxresdefault.jpg" ["ORIGIN_SRC"]=> string(67) "/upload/sprint.editor/a33/img-1655804926-3542-594-maxresdefault.jpg" ["DESCRIPTION"]=> string(0) "" >
Стадии
Избыточное накопление лимфы является длительным процессом. Оно происходит очень медленно. При этом нарушается лимфоотток и даже вся система кровоснабжения.
Различают три стадии в развитии лимфостаза:
- Первая, или легкая – по вечерам наблюдается отечность ног, которая к утру проходит. Возможно отекание нижних конечностей после продолжительного нахождения в неподвижном состоянии либо чрезмерных физических нагрузок. Если болезнь находится на ранней стадии, то она может исчезнуть на длительное время и вновь проявить себя по прошествии нескольких лет;
- Вторая, или средней тяжести, – отеки не исчезают даже после отдыха, кожа уплотняется и становится натянутой, развивается болевой синдром. Если нажать пальцем на отечный участок, остается след на длительное время;
- Третья, или тяжелая, – сбои в лимфооттоке становятся необратимыми, наблюдаются фиброзно-кистозные изменения. На поздних стадиях патология захватывает коленные суставы и даже пупартовые связки. Возможно увеличение регионарных лимфоузлов. В особо тяжелых случаях встречается слоновость и лимфосаркома. При развитии сепсиса возможен летальный исход.
При «позднем» отеке сначала наблюдается умеренное поражение одной конечности. Со временем болезнь распространяется и на вторую конечность. В большинстве случаев отечность одной ноги заметна намного лучше, чем второй.
Узловатая эритема (код по МКБ-10: L52) является достаточно распространенным заболеванием, которым чаще всего страдают беременные женщины. Для данной патологии характерно образование в области бедер, на передней поверхности голеней и на ягодицах узелков среднего размера, диаметром от одного до трех сантиметров. Как правило, появление этих узелков симметрично – они появляются как на правой, так и на левой ноге. При надавливании на узелки у больного возникают болевые ощущения. Отмечается истончение, уплотнение, блеск кожи над ними.
Узловатая эритема возникает не только у беременных женщин, но и у лиц, использующих средства гормональной контрацепции либо страдающих туберкулезом и заболеваниями, вызванными внедрением стрептококковой флоры.
Причины возникновения
Точные причины развития узловатой эритемы на сегодняшний день досконально не изучены. Однако известно, что возникновение данного заболевания может провоцироваться следующими факторами:
- наследственной предрасположенностью;
- инфекционными заболеваниями различного происхождения;
- саркоидозом;
- применением лекарственных препаратов, относящихся к разным группам: бромидов, оральных контрацептивов, сульфаниламидных средств;
- болезнью Крона;
- аллергическими реакциями и общей интоксикацией организма;
- язвенным колитом.
Важная роль в клинике узловатой эритемы отводится состоянию кровеносных сосудов нижних конечностей. Вероятность возникновения рецидива эритемы значительно повышается у больных, страдающих тромбофлебитом и варикозной болезнью.
Ввиду повышения нагрузок на сосуды нижних конечностей во время беременности, в этот период жизни женщины риск развития узловатой эритемы также считается повышенным.
Однако известны случаи, когда узловатая эритема возникала при отсутствии видимых причин. По мнению врачей, это может происходить вследствие аллергической реакции, развитие которой вызвал невыясненный аллерген.
Виды заболевания, симптомы
Клиническая картина узловатой эритемы зависит от ее формы, которая может быть острой или хронической.
Острая эритема на начальной стадии проявляется следующими симптомами:
- появлением лихорадочного состояния;
- повышением температуры тела;
- головными болями;
- отеками ног;
- образованием на нижних конечностях узелков ярко-красного цвета.
В тоже время у больных отмечается увеличение паховых лимфоузлов, сопровождающееся появлением болевых ощущений при ходьбе либо при повышенных нагрузках на ноги.
Через две-три недели наблюдается постепенная регрессия узелков, они меняют цвет: от багрово-синюшного к зеленоватому, затем желтоватому (как при рассасывающейся гематоме).
Узелки эритемы могут локализоваться на разной глубине под кожей, затрагивая средние и глубокие слои дермального слоя, а также подкожно-жировую клетчатку – в этих случаях может быть диагностирован аллергический васкулит. Увеличение размеров узлов происходит в течение нескольких часов, затем, как правило, происходит остановка их роста.
Хроническая форма узловатой эритемы называется узловатым ангиитом. Возникновение данной патологии чаще всего наблюдается у пациентов женского пола, пожилого возраста, страдающих сопутствующими заболеваниями, вызванными рецидивами хронических инфекционных процессов.
Обострение второй волны узловатой эритемы (рецидив воспалительного процесса) отмечается в осенние или весенние месяцы – климатический переходный период.
Под кожей в области голени происходит образование плотных болезненных уплотнений синюшного оттенка, величиной с грецкий орех. Локализация дерматологических проявлений наблюдается чаще всего на голенях вдоль крупных сосудов, однако в некоторых случаях они могут располагаться и в области бедер. На ногах образуются сильные отеки, у больного возникают сложности с ходьбой.
Характерным признаком при подострой форме заболевания, которая называется мигрирующим гиподермитом Вилановы-Пиньоля, является острое начало воспалительного процесса и появление на ногах нескольких одиночных узелков, расположенных в подкожной жировой клетчатке.
Через некоторое время происходит уплощение узлов, образование плоских образований с различной структурой. Диаметр поверхности инфильтрата может достигать до 20 сантиметров. У пятен отсутствуют четкие границы, интенсивность воспаления поверхности кожи возрастает ближе к центру.
Подобная форма дерматологического образования характерна только для взрослых людей Длительность заболевания может составлять более шести месяцев, после чего на поверхности кожи остаются пигментные пятна, которые постепенно отшелушиваются. Следы от образований не остаются.
Мигрирующая узловатая эритема характеризуется формированием ассиметричных узелковых образований на голенях и стопах. При пальпации чаще всего выявляется болезненность этих высыпаний. На начальной стадии появляется небольшое количество уплотненных образований, в последствии мигрирующих по периферии, что сопровождается повышением температуры тела. Довольно часто возникают рецидивы, особенно при отсутствии своевременного лечения основной инфекции.
В случае повторного развития заболевания больному требуется проведение тщательного обследования дыхательной системы с выполнением развернутой рентгенографии легких.
Нередко подобный дерматологический процесс возникает у больных с саркоидными патологиями, для которых характерна локализация узелковых образований в легких.
Рентгенологическое обследование проводится с целью исключения злокачественного процесса, поражающего паратрахеальные лимфатические узлы, что предоставляет врачу возможность подбора соответствующей терапевтической схемы.
Диагностика
При постановке предварительного диагноза «узловатая эритема» врачи Юсуповской больницы учитывают жалобы пациента, данные анамнеза, результаты объективного обследования. Для его подтверждения или опровержения назначается проведение дополнительных инструментальных и лабораторных исследований:
- клинического анализа крови - для определения признаков воспалительного процесса;
- анализа крови на ревмопробы – для выявления ревматоидного фактора;
- бакпосева из носоглотки – для обнаружения стрептококковой инфекции;
- туберкулин диагностики – при подозрениях на туберкулез;
- бакпосева кала – при наличии подозрений на иерсиниоз;
- биопсии узловых образований и последующего микроскопического исследования биоматериала;
- риноскопии и фарингоскопии – для выявления хронических очагов инфекции;
- рентгенографии органов грудной клетки;
- компьютерной томографии органов грудной клетки;
- ультразвукового исследования вен и реовазографии нижних конечностей, позволяющие определить их проходимость и степень тяжести воспалительного процесса;
- консультаций врачей смежных специальностей – инфекционистов, оториноларингологов, пульмонологов, флебологов и др.
Схема диагностики подбирается высококвалифицированными специалистами Юсуповской больницы индивидуально для каждого пациента, при этом они учитывают клиническую картину заболевания и другие важные данные.

Лечение, отзывы
Основной целью лечения является устранение выявленного заболевания, которое вызвало развитие данного неспецифического иммуновоспалительного синдрома.
Для лечения основного заболевания инфекционной этиологии назначается применение антибактериальных, противогрибковых и противовирусных средств.
Первичная узловатая эритема требует лечения с использованием лекарственных препаратов следующих групп:
- нестероидных противовоспалительных средств (Мовалиса, Нимесулида, Целекоксиба, Диклофенака);
- кортикостероидов (Преднизолона, Метилпреднизолона) – применяются при отсутствии достаточной эффективности НПВС;
- аминохинолиновых препаратов (Делагила, Плаквенила) – назначаются пациентам с часто рецидивирующими и затяжными формами заболевания;
- антигистаминных препаратов (Супрастина, Лоратадина, Цетиризина).
Для быстрейшего регресса симптомов болезни могут использоваться и экстракорпоральные методы – плазмаферез, гемосорбция и лазерное облучение крови.
Кроме того, эффективно проведение местного лечения: на кожу можно наносить противовоспалительные, в частности – гормональные мази, а также компрессы на основе димексида.
Положительные результаты в лечении узловатой эритемы достигаются также при использовании физиотерапевтических методов: магнито- и лазеротерапии, ультрафиолетового облучения в эритемных дозах, фонофореза с гидрокортизоном на пораженные зоны.
Лечение узловатой эритемы в домашних условиях грозит серьезными негативными последствиями, так как у применяемых препаратов имеются побочные эффекты, которые могут нанести существенный урон здоровью больного.
Последствия и прогноз
Сама по себе узловатая эритема не представляет опасности, однако данное заболевание чаще всего сопутствует всевозможным другим серьезным патологиям.
Довольно часто узловатая эритема возникает еще до первых проявлений основного заболевания.
Благодаря своевременному обращению за медицинской помощью к специалисту и комплексному обследованию фоновые заболевания, которые провоцируют развитие узловатой эритемы, выявляются на самых начальных стадиях, что обеспечивает раннее начало терапии и предотвращение развития различных осложнений.
Чаще всего прогноз при узловатой эритеме является благоприятным. В некоторых случаях заболевание может рецидивировать, однако это не представляет угрозы для жизни больного.
Диагностика и лечение узловатой эритемы предлагается в клинике терапии Юсуповской больницы. Ультрасовременное высокотехнологичное оборудование клиники обеспечивает максимально точные результаты диагностики, благодаря которым специалисты Юсуповской больницы имеют возможность подобрать наиболее эффективную схему лечения индивидуально для каждого пациента. Медикаментозная терапия узловатой терапии проводится с применением новейших лекарственных препаратов последнего поколения, обладающих минимальным количеством побочных действий, а также использованием современных методов физиотерапии, которые способствуют быстрейшему выздоровлению больных.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Отеки ног – очень распространенная проблема среди пациентов старшего возраста. Реже они встречаются у людей среднего возраста, совсем редко – у подростков и детей.
Сами по себе отеки ног очень редко приводят к серьезным осложнениям. Они скорее являются показателем наличия патологии сердечно-сосудистой системы, почек, печени, желудочно-кишечного тракта.
- Воспалительные и невоспалительные отеки.
- Локализованные и генерализованные отеки.
Еще одним параметром, важным для оценки отеков ног, является их распространенность: в одних случаях они могут захватывать лодыжки, в других – подниматься выше колена.
Как было отмечено выше, отеки развиваются в результате избыточного скопления жидкости в тканях. Почему это происходит, и откуда берется жидкость?
Причинами повышенного поступления жидкости в ткань могут стать высокое артериальное давление, уменьшение содержания белков в плазме крови, увеличение проницаемости сосудов при различных инфекционно-воспалительных, аллергических и иных заболеваниях. Среди основных причин нарушения оттока жидкости из тканей следует отметить механические препятствия (например, тромбы) в венах нижних конечностей, нарушение работы венозных клапанов, повреждение лимфатических сосудов, а также сердечную недостаточность, при которой сердце не справляется с притоком венозной крови, и она застаивается в венах.
Отеки являются симптомом большого числа заболеваний, как терапевтического, так и хирургического профиля. Отеки ног наиболее характерны для следующих патологий:
- сердечная недостаточность;
- хроническая венозная недостаточность, варикозная болезнь, тромбозы вен нижних конечностей;
- нарушение оттока лимфы по лимфатическим сосудам при паразитарных заболеваниях, после травм и операций;
- инфекции мягких тканей нижних конечностей.
- почечная недостаточность вследствие врожденных или иммуновоспалительных заболеваний, длительно текущей артериальной гипертензии, сахарного диабета, бесконтрольного приема лекарственных препаратов, тяжелых отравлений химическими веществами;
- печеночная недостаточность вследствие гепатита, цирроза, жирового перерождения печени;
- длительно текущие заболевания желудочно-кишечного тракта (гастрит, энтерит, хронический панкреатит, болезнь Крона и др.), а также строгая безбелковая диета, следствием которых является нарушение всасывания и недостаток белков.
В случае возникновения отеков ног не стоит откладывать визит к врачу. Вначале нужно обратиться к специалисту широкого профиля: терапевту или хирургу . Следует помнить, что односторонние остро возникшие отеки чаще свидетельствуют о хирургической патологии. В случае же двусторонних отеков целесообразно обратиться к терапевту. После постановки предварительного диагноза врачи широкого профиля могут порекомендовать вам консультацию и наблюдение у врачей-специалистов:
- кардиолога ;
- нефролога;
- гастроэнтеролога-гепатолога;
- эндокринолога ;
- сосудистого хирурга;
- дерматолога.
Диагностику происхождения отеков начинают с выяснения обстоятельств, при которых они возникли, и уточнения наличия хронических заболеваний.
После всестороннего осмотра пациента, врач в зависимости от предполагаемого диагноза назначает определенные лабораторно-инструментальные исследования:
- общий анализ мочи и анализ мочи на альбуминурию для оценки функции почек;
- комплексный биохимический анализ крови, включающий определение концентрации альбумина и общего белка в крови, креатинина с расчетом скорости клубочковой фильтрации и мочевины (показатели работы мочевыделительной системы), ферментов АСаТ , АЛаТ , щелочной фосфатазы , билирубина и его фракций, отражающих состояние печени;
- исследование крови на наличие признаков ВИЧ-инфекции , гепатита В и гепатита С для выявления возможных поражений печени;
- коагулограмму , показывающую активность свертывающей системы крови и косвенно отражающую возможность тромбообразования в венах нижних конечностей;
- исследование концентрации маркера сердечной недостаточности – натрийуретического пептида для подтверждения или исключения сердечной недостаточности;
- исследование концентрации электролитов в крови , отражающих состояние надпочечников, гормоны которых играют существенную роль в поддержании водного баланса;
- копрограмму – анализ кала, отражающий состояние пищеварительной системы (в данном случае необходим для анализа всасывания белков и других веществ в желудочно-кишечном тракте);
- электрокардиограмму для исключения или подтверждения заболеваний сердца;
- эхокардиографию для определения сократительной способности сердца;
- ультразвуковое исследование органов брюшной полости, в первую очередь почек и печени ;
- суточное мониторирование артериального давления;
- ультразвуковую допплерографию вен нижних конечностей для определения их проходимости и качества функционирования венозных клапанов.
В зависимости от результатов обследования и поставленного диагноза пациенту назначается комплексное лечение. В большинстве случаев причиной отеков ног является сердечная недостаточность. Ее терапия включает в себя большое количество составляющих, среди которых изменение образа жизни (отказ от курения, чрезмерного потребления алкоголя, исключение стрессов), диета, ограничение потребления поваренной соли, нормализация объема потребляемой жидкости, медикаментозная терапия, направленная на предотвращение прогрессивного снижения функции сердца, стабилизацию артериального давления, защиту почек и выведение избытка жидкости из организма.
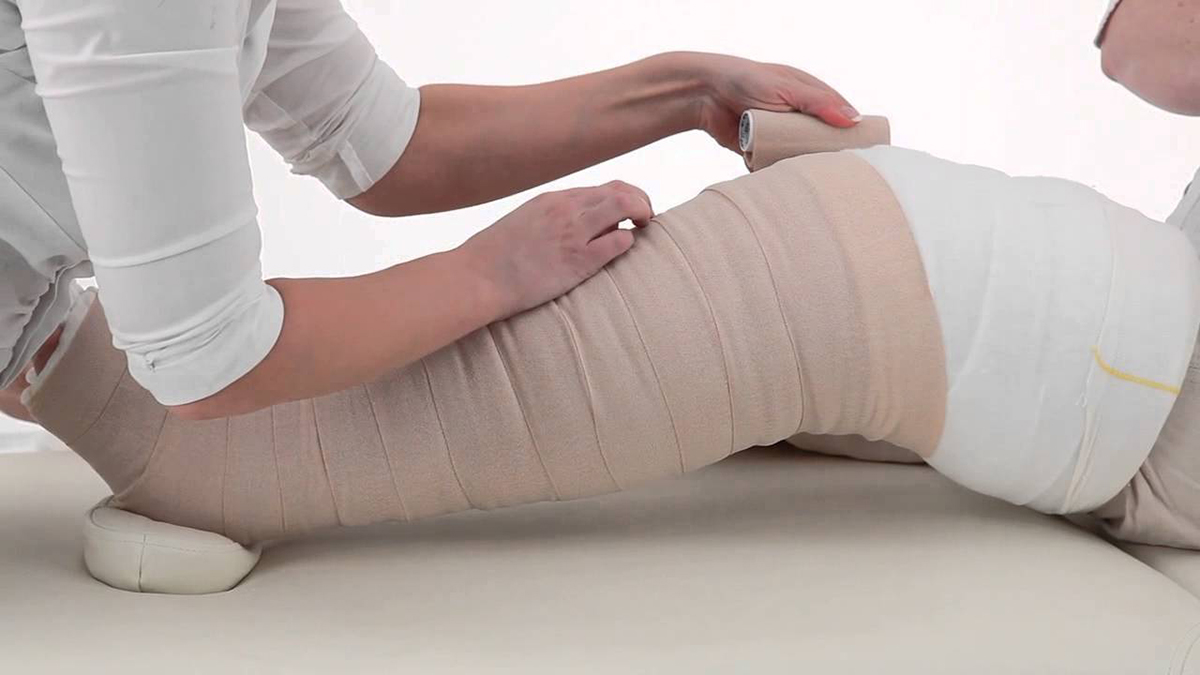
В случае выявления недостаточности вен нижних конечностей как причины развития отеков, врач рекомендует пациенту ношение компрессионного трикотажа, который предотвращает задержку крови в венах [картинка]. Также может быть рекомендована лечебная гимнастика. Однако наиболее эффективными считаются хирургические методы лечения варикозной болезни.
Если причиной появления местного отека на ноге послужил инфекционно-воспалительный процесс, пациенту может быть рекомендовано местное лечение кремами, мазями, компрессами, уменьшающими воспаление и выраженность отека. В более сложных случаях дополнительно назначают антибиотики и противовоспалительные препараты. При нагноительном процессе хирург может принять решение о проведении оперативного лечения.
Правильный ответ на этот вопрос может быть только один: при появлении отеков обратитесь к врачу и пройдите комплексное обследование. К сожалению, нет универсального метода лечения, который можно было бы рекомендовать всем пациентам с отеками ног.
При появлении отеков следует сократить потребление соли, т. к. она способствует задержке жидкости в организме.
Длительное пребывание в положении сидя с согнутыми ногами или стоя может приводить к застою крови в ногах, поэтому следует чаще менять положение тела в течение дня: прилечь, присесть, пройтись и т. д.
Необходимо избегать чрезмерного сдавливания конечностей тесной обовью, тугими повязками из эластичных бинтов или самостоятельно подобранным компрессионным трикотажем.
- Клинические рекомендации «Хроническая сердечная недостаточность». Разраб.: Ассоциация сердечно-сосудистых хирургов России, Ассоциация флебологов России, Ассоциация нейрохирургов России. – 2020.
- Клинические рекомендации «Варикозное расширение вен нижних конечностей». Разраб.: Ассоциация флебологов России, Ассоциация сердечно-сосудистых хирургов России, Российское общество хирургов, Российское общество ангиологов и сосудистых хирургов. – 2021.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:

