На геморрой белые прыщики что это
Обновлено: 25.04.2024
Анальные сосочки (папиллы) – узелки треугольной или шаровидной формы, располагающиеся возле морганиевых столбиков и крипт. Размер образований не превышает 10 мм в диаметре. В состоянии ремиссии они не беспокоят человека. Но при развитии папиллита (воспаления сосочков) пациент испытывает существенный дискомфорт. Эта патология в основном диагностируется у взрослых, но иногда может возникать и у детей.
Симптомы папиллита
Признаками воспаления сосочков являются:
- Болезненные ощущения, усиливающиеся при испражнении;
- Зуд, жжение и отёк;
- Язвы и эрозии;
- Покраснение сосочка;
- Наличие следов крови в каловой массе;
- Ощущение присутствия инородного тела в заднепроходном канале;
- Ослабление сфинктера, на фоне чего появляются выделения из прямой кишки.
Причины возникновения
К факторам, провоцирующим развитие воспалительных процессов, относятся:
- Диарея и пищевые отравления – вредные вещества, выходящие в процессе испражнения, негативно воздействуют на папиллы;
- Малоактивный образ жизни – это способствует появлению застойных процессов в малом тазу;
- Запоры, при которых происходит травмирование сосочков во время дефекации;
- Злоупотребление клизмами – при частом проведении процедур повреждается слизистая оболочка заднепроходного канала;
- Употребление спиртных напитков;
- Аллергия на средства личной гигиены, материал нижнего белья;
- Проктологические заболевания: критпит, проктит.
Осложнения
При отсутствии лечения язвы и эрозии начинают кровоточить. Каждый раз при испражнении происходит травмирование сосочков, в результате чего появляются боли и дискомфорт. При дальнейшем бездействии увеличивается вероятность того, что образование перерастёт в злокачественную опухоль.
Диагностика
При подозрениях на папиллит врач-проктолог проводит:
- Визуальный осмотр;
- Пальпацию;
- Сбор анамнеза.
Если узелки расположены внутри анального отверстия, то пациенту придётся поднатужиться, чтобы они вышли наружу.
Для получения информации о состоянии прямой кишки, больного направляют на:
- Аноскопию – для обследования используется аноскоп, позволяющий изучить участок прямой кишки длиной 10-12 см от анального отверстия и диагностировать различные проктологические патологии: полипы, кровотечения и прочее.
- Ректороманоскопию – позволяет не только обследовать прямую кишку на расстоянии до 25 см, но и взять образцы для гистологии, провести иссечение обнаруженных новообразований.
Обязательным диагностическим мероприятием являются лабораторные исследования: анализ кала, крови и мазка, посев на флору и прочее.
Необходимость проведения дифференциальной диагностики обусловлена тем, что по симптоматике папиллит схож с некоторыми другими проктологическими заболеваниями. Поэтому, чтобы точно установить диагноз, важно исключить развитие прочих патологий. У гипертрофированных сосочков появляется ножка, поэтому они во многом напоминают полип. Иногда нужно убедиться, что это не сторожевые бугорки, образующиеся при трещинах заднепроходного отверстия.
Лечение
Если сосочки находятся в обычном состоянии и не беспокоят человека, то они не требуют врачебного вмешательства. Терапия нужна в случае развития воспалительных процессов. Для лечения папиллита могут применяться:
- Консервативные методики;
- Оперативные способы.
Но изначально следует устранить причину возникновения заболевания. Без этого можно добиться только временных результатов. Если пройти курс медикаментозного или оперативного лечения, но при этом не ликвидировать первопричину образования сосочков, то по прошествии какого-то времени опять произойдёт их воспаление.
Консервативное лечение
В этом случае врач назначает лекарственные препараты с противовоспалительным, обезболивающим, антимикробным и иммуномодулирующим действием. Если пациент страдает запорами, то в схему лечения включают слабительные средства, а при диарее – лекарства для нормализации стула. Также могут назначаться коллоидные растворы, облегчающие акт испражнения.
Немаловажное значение имеет питание. Диета при папиллите должна включать лёгкую пищу, направленную на улучшение кишечной деятельности. Поэтому рекомендуется потреблять побольше овощей, фруктов, кисломолочных продуктов. Из рациона следует исключить сладости, жаренную, острую и солёную пищу. Категорически запрещено употребление алкогольных напитков. Также пациент должен отказаться от курения.
Оперативные способы
Оперативное лечение заключается в иссечении новообразования. Для этого применяется:
Еще при дефекации боль именно с той стороны, где эта "штука", будто каловая масса задевает что-то, а потом уже после дефекации, если кал еще был более-менее крепкий, то дискомфорт сохраняется очень долго, несколько часов, может больше. Это не может быть связано с этим? Не может быть это как бы началом (или концом) анальной трещины. Полгода наверно этой штуке точно есть, но я как-то не зацикливался на этом, оно не растет вроде

Я собираюсь пойти к проктологу, но подумал получить предварительную какую-то консультацию, постоянно зацикливаюсь на болячках и любое их проявление для меня - это рак)

Но так точно не стоит себя настраивать сначала посетите специалиста осмотрит дальше будет тактика и ясность
Настраивать себя по-другому не получается, к сожалению. Тем более, пока попадешь на прием к проктологу.

Если бы это возникло где-то на лице, я бы подумал, ну прыщ воспаленный и ладно, но в этой области я не думаю, что такое бывает)



Здравствуйте, Максим.
Кровь, слизь, гнойное отделяемое не беспокоит после дефекации или вне дефекации?
Акт дефекации болезненный?
Какой у Вас стул?
Вообще, во время и после дефекации есть боль, да. После дефекации может сохраняться долгое время, но это не всегда. Кровь оооочень редко, последний раз помню была около месяца назад, тогда стул оказался очень крепкий и на кале такая алая полоска была. Стул до недавнего времени был кашицеобразный, я грешу на антибиотики, которые принимал в январе по поводу язвы желудка. Сейчас стул чаще уже оформленный, иногда твёрже, иногда мягче. Слизь опять же видел один раз после антибиотиков прошло около 3-4 недель тогда
Но бывают эпизоды кашицеобразного стула все равно. Также сдавал недели 2 назад скрытую кровь, ничего не обнаружено. В общем анализе тоже нет отклонений, как терапевт мой говорила, в биохимии есть повышенный АЛТ - 55, при этом есть по УЗИ жировой гепатоз

Максим, в данной ситуации необходимо дифференцировать между сторожевым бугорком при хронической анальной трещине и свищем прямой кишки. Для этого необходим очный осмотр
Да, конечно, я пойду к проктолога, мне главное понять, стоит ли переживать сильно? Я просто канцерофоб(
Просто это не вчера появилось, полгода наверно есть точно, такое может быть? Ещё врач выше писал, что не похоже на бугорок

Эта штука просто так не видна, нужно как бы раздвинуть сфинктер. А если стоя, то только пальцем немного внутри самого отверстия можно нащупать
Я тоже подозревал у себя трещину, уж очень похожи симптомы бывают, такая будто режущая боль при дефекации, будто задевают рану

Да, Максим, не думайте об онкологии. Но и эти заболевания тоже требуют лечения, поэтому не затягивайте, дообследуйтесь и начнните точечное лечение
Да, конечно, давно хотел разобраться и с геморроем. Просто от таких ужасных мыслей краски жизни пропадают)

На данный момент могу Вам дать следующие рекомендации :
1. Придерживаться диеты, стол 3 по Певзнеру ( супы, нежирное мясо и рыба, каши, фрукты и овощи в сыром и запеченном виде). Воздержитесь от употребления острого, жирного, алкоголя, бобовых, кофе и шоколада. Употребляйте не менее 2л.чистой воды в сутки.
2.При запорах можно использовать : фитомуцил (или мукофальк)1 п. 3р.д 1 - 2мес.(предварительно растворив в соке, кефире или воде).
3.Детралекс по схеме , 1000мг 3р.д с 1по 4дн,1000мг 2р.д с 5по7дн,1000мг 1 р. Д до 30 дн.
4. Местное лечение : свечи постеризан 1св 2р.д 14дн в прямую кишку. Мазь постеризан форте 2р.д 2недели на область ануса.
5.сидячие ванночки с настоем ромашки (или череды) 2р.д ( 3фильтр пакета на 200мл воды заваривать, сидеть в теплой воде 10мин)
6. Общие рекомендации : обмывать область заднего прохода прохладной водой после каждого стула или использовать влажные салфетки. Тяжелое не поднимать. Долго не сидеть. В горячую баню на период лечения не ходить.
7. Выбрать удобное время и проконсультироваться с проктологом очно.
Будьте здоровы!
Подкожный парапроктит – это острое или хроническое воспаление околопрямокишечной клетчатки, локализованное под кожей перианальной области. Его причиной является инфицирование грамположительными или грамотрицательными микроорганизмами, которые проникают контактным, лимфогенным, гематогенным путем. Патология проявляется пульсирующими болями в перианальной зоне, нарушениями дефекации, общеинфекционным синдромом. Диагностика подкожного парапроктита включает внешний осмотр, УЗИ, общеклинические и бактериологические анализы. Лечение проводится исключительно хирургическим способом, в послеоперационном периоде дополняется фармакотерапией и физиотерапией.
МКБ-10
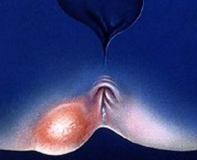


Общие сведения
Острый парапроктит – одно из самых распространенных хирургических заболеваний, которое определяется у 24-48% пациентов, обращающихся в отделение проктологии. У мужчин патология встречается в 2-3 раза чаще, чем у женщин. Подкожный парапроктит имеет большую актуальность для врачей-проктологов, поскольку он составляет до 50% всех вариантов заболевания. При неправильном или несвоевременном лечении болезнь переходит в хроническую свищевую форму, поэтому рациональный подбор терапии является основополагающей задачей специалистов.

Причины
Заболевание возникает при попадании в подкожную клетчатку патогенной микрофлоры, вызывающей гнойное воспаление. В этиологической структуре парапроктита ведущую роль играют полимикробные ассоциации, которые включают стафилококки, грамотрицательные и грамположительные палочки. Изредка ткани инфицируются анаэробными бактериями, которые вызывают тяжелое течение болезни и формирование флегмоны.
Развитию подкожного парапроктита способствуют травмы слизистой прямой кишки инородными телами, плотными каловыми массами, медицинскими инструментами при инвазивных манипуляциях. К факторам риска относят геморрой, анальные трещины, ВЗК (неспецифический язвенный колит, болезнь Крона). Среди пациентов с туберкулезом и сифилисом возможны специфические вторичные формы парапроктита. Независимым фактором риска являются иммунодефицитные состояния.
Патогенез
Большинство случаев болезни связано с проникновением патогенных микроорганизмов через анальные железы. Сначала воспалительный процесс развивается в одной или нескольких криптах, вследствие чего ее проток перекрывается, в межсфинктерном пространстве накапливается гной и формируется абсцесс. Гнойник прорывается в подкожные мягкие ткани перианальной области, образуя типичный очаг парапроктита.
Распространение бактериальной флоры происходит лимфогенным и гематогенным путем при наличии в организме очагов хронической инфекции. Вторичные подкожные парапроктиты нередко встречаются среди урологических пациентов. Они связаны с осложнениями воспалительных процессов уретры и простаты у мужчин, женских мочеполовых органов. Изредка механизм развития болезни обусловлен прямым проникновением бактерий вследствие травм прямой кишки или перианальной области.

Симптомы подкожного парапроктита
При острой форме патологии проявления возникают на фоне полного здоровья и быстро прогрессируют. Пациент ощущает интенсивные боли в области прямой кишки и вокруг анального отверстия, которые усиливаются во время дефекации. Из-за страха болевых ощущений больной человек сознательно сдерживает позывы, что способствует длительным запорам и усугублению общего состояния. По мере скопление гноя боли усиливаются, становится пульсирующими или дергающими.
Подкожный парапроктит сопровождается ухудшением самочувствия: головными полями, исчезновением аппетита, нарушениями сна. Для гнойников больших размеров характерно повышение температуры тела, озноб, сильная слабость. Более тяжело протекают анаэробные инфекции параректальной клетчатки, для которых характерен выраженный синдром интоксикации и стремительное распространение гнойного очага в мягких тканях.
Осложнения
При нелеченом остром процессе формируется свищ прямой кишки, который в медицинской терминологии называется хроническим парапроктитом. Наружное отверстие свищевого хода при подкожной форме заболевания открывается в области промежности. При большом диаметре свища через него выходит кал и газы, через узкие ходы вытекает скудное гнойное отделяемое. При самопроизвольном закрытии свища экссудат скапливается в полости, подкожный парапроктит обостряется.
Опасным последствием заболевания считается формирование флегмоны параректальной зоны, которая сопровождается выраженной интоксикацией, может переходить в полиорганную недостаточность и сепсис. Осложнение чаще встречается при анаэробном инфицировании, которое отличается трудностями в лечении и быстрым прогрессированием. Анатомическая близость брюшины обуславливает риск тазового перитонита и абсцессов забрюшинного пространства.
Диагностика
Обследование и лечение пациентов с подкожными парапроктитами находится в компетенции врача-проктолога. При внешнем осмотре обнаруживается гиперемия, отечность и выбухание кожи на ограниченном участке вблизи ануса. При крупных размерах гнойника удается определить симптом флюктуации. Пальцевое исследование прямой кишки без анестезии не проводится ввиду сильного дискомфорта для пациента. Расширенная программа диагностики включает следующие методы:
- УЗИ прямой кишки. Чрескожный метод сонографии используется для определения размеров и локализации гнойника, выявления сопутствующих процессов, которые могли стать причиной подкожного парапроктита. Исследование неинвазивное и практически не доставляет пациенту неприятных ощущений, поэтому признано хорошей заменой аноскопии и другим болезненным методам.
- Фистулография. При хроническом варианте заболевания показана рентгенографическая визуализация свищевого хода, которая основана на введении внутрь контрастного вещества. По рентгенограммам определяет точное расположение, размеры и протяженность свища, наличие его связи с абсцессом или очагами деструкции.
- Микробиологическая диагностика. Бактериологический посев отделяемого свищевого хода или содержимого абсцесса необходим для определения вида возбудителя, подбора наиболее эффективных противомикробных препаратов. Для быстрой диагностики этиологического фактора может применяться бактериоскопия.
- Анализы крови. В результатах гемограммы наблюдается абсолютный лейкоцитоз, нейтрофилез, повышение СОЭ — типичные признаки бактериального воспаления Характерно возрастание острофазовых белков, другие параметры биохимического анализа при неосложненном подкожном парапроктите остаются в пределах нормы.
Острый парапроктит необходимо отличать от нагноившейся тератомы параректальной клетчатки, абсцесса дугласова пространства, осложнений распадающихся опухолей прямой кишки. Прямокишечные свищи дифференцируют с эпителиальным копчиковым ходом, фистулами при болезни Крона, остеомиелитом крестцово-копчикового отдела позвоночника. В такой ситуации уточнить диагноз помогает рентгенография или КТ органов малого таза.

Лечение подкожного парапроктита
Хирургическое лечение
Всем пациентам с острой формой заболевания требуется помощь хирурга. Операция при подкожном парапроктите проводится под общей анестезией, включает вскрытие и дренирование гнойника, ликвидацию входных ворот инфекции. В рутинной практике выполняется операция Габриэля или другие варианты хирургического вмешательства, которые подбираются индивидуально с учетом локализации и размеров гнойника.
В современной проктологии наиболее целесообразным и оправданным методом лечения считается многоэтапный подход. От слаженности и профессионализма медицинской помощи на первом этапе зависит дальнейшее течение воспаление и вероятность осложнений. Основные хирургические принципы: максимально ранее проведение оперативного лечения, адекватное дренирование гнойника, исключение травматизации волокон анального сфинктера.
Лечение хронического парапроктита заключается в хирургическом иссечении свищевого хода, которое проводится после подготовительного консервативного этапа терапии. Поскольку свищ не представляет опасности для жизни и здоровья пациента, дата вмешательства назначается в плановом порядке. В случае подострого течения патологии и наличия инфильтрата операция должна быть проведена в сроки 1-3 недели после постановки диагноза.
Консервативная терапия
В послеоперационном периоде при подкожном парапроктите назначается комплексная схема лечения. Выполняются ежедневные перевязки раны с использованием растворов антисептиков на йодной или спиртовой основе. Наружно используются мази с регенераторным, противомикробным и противовоспалительным эффектами, которые ускоряют заживление. По показаниям применяются методы физиотерапии: сеансы УФО-облучения, УВЧ и микроволновой терапии.
Прогноз и профилактика
Подкожный парапроктит – наиболее благоприятная форма заболевания, поскольку он расположен поверхностно и в большинстве случаев диагностируется вовремя. Правильно проведенное оперативное вмешательство обеспечивает ликвидацию гнойника и дренирование абсцесса, что способствует его быстрому заживлению. Хронические формы также подлежат успешному лечению, однако, с учетом травматичности вмешательства и деформаций перианальной области прогноз менее благоприятный.
Специфические превентивные меры при парапроктите не разработаны. Профилактика заключается в общеукрепляющих мероприятиях и устранении факторов риска. Рекомендовано повышение местного и общего иммунитета своевременная диагностика и санация хронических инфекционных очагов, рациональная терапия заболеваний толстого кишечника. Для предупреждения образование свищей необходимо вовремя проводить оперативную коррекцию острого парапроктита.
2. Клинические рекомендации по диагностике и лечению взрослых пациентов c острым парапроктитом. – 2013.
Парапроктит считается одним из самых коварных заболеваний, а также одним из самых распространенных в проктологии после геморроя. При этом недуге возникает абсцесс, то есть гнойное образование. При отсутствии лечения такая патология может привести к серьезным и очень тяжелым последствиям.
Лечение парапроктита проводится врачом-проктологом. Очень важно вовремя обратиться к специалисту. Парапроктит всегда связан с инфекционным процессом, запускать который очень опасно. Также это заболевание сопровождается целым рядом неприятных симптомов, таких, как сильные боли, нарушения стула.
Парапроктит: что это такое?
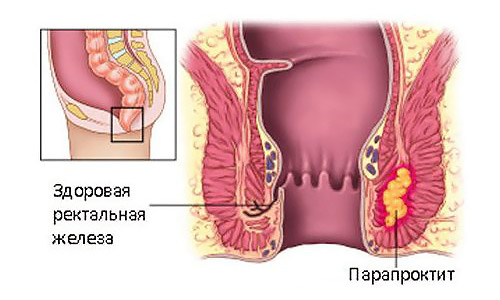
Парапроктит – воспалительный процесс, при котором инфекция проникает в ткани околопрямокишечной области из просвета прямой кишки (устьев анальных желез, расположенных на дне заднепроходных крипт).
Первично происходит воспаление одной из наиболее глубоких крипт, возникает криптогландулярный абсцесс (нагноение), который достаточно часто самопроизвольно вскрывается наружу или в просвет прямой кишки. В других случаях (наиболее часто), такой абсцесс вскрывают хирургическим путем, при этом нередки случаи образования свищей или рецидива абсцесса.
Причины возникновения
Геморрой, анальные трещины, криптиты и пр. Первопричиной парапроктита в любом случае является воспаление крипт и анальных желез, поэтому простое вскрытие гнойников снаружи, без санации внутреннего воспаленного участка, не приводит к стойкому выздоровлению.
Острый парапроктит возникает при быстром проникновении инфекции в параректальное клеточное пространство – подкожное (наиболее часто), ишиоректальное, пельвиоректальное, ретроректальное (очень редко). В зависимости от пораженного пространства парапроктит различают по локализации – подкожный и т.д. Внутренне отверстие гнойника почти всегда одно, наружных гнойников может быть и два и более. Более чем у половины пациентов гнойник располагается на границе слизистой и кожи.
Как выявить заболевание?
В первую очередь о наличии заболевания говорят характерные признаки. Люди, страдающие парапроктитом, жалуются на сильные боли в области прямой кишки, которые усиливаются при дефекации, на боль в области ануса, гнойные выделения. Однако, чтобы точно поставить диагноз, требуется полноценное обследование.
Диагностика включает в себя осмотр пациента. В большинстве случаев врач сразу определяет наличие гнойника. Однако иногда абсцесс располагается глубоко и осмотр доставляет болезненные ощущения. В этом случае назначается фистулография (рентгеновское обследование) или УЗИ.
Виды парапроктита
Это заболевание может протекать по-разному. На данный момент выделяют 3 вида парапроктита:
- Подкожный. В области заднего прохода под кожей образуется гнойник, который хорошо заметен при осмотре.
- Подслизистый. Абсцесс располагается глубже, в слизистых оболочках и не всегда быстро диагностируется.
- Глубокий. Самая сложная форма парапроктита, при которой гнойник располагается глубоко в жировой ткани малого таза.
Лечение подкожного парапроктита, как правило, проходит быстрее, так как он относится к простым формам. Лечение глубокой разновидности может длиться долго.
Симптомы
В первую очередь это резкие боли нарастающие при ходьбе, кашле и т.д. Общее состояние ухудшается, особенно при глубоких (ишиоректальных, тазово-прямокишечных) гнойниках, при этом внешних признаков – покраснения кожи, флюктуации практически нет. При глубоком (высоком) ишиоректальном и др. остром парапроктите состояние пациента может быть тяжелым – высокая температура, признаки интоксикации, боли в глубине таза.
Диагностика острого парапроктита в Клинике Андрологии проводится при первом обращении пациента. Успешное лечение острого парапроктита во многом зависит от стадии заболевания, высоты внутреннего отверстия абсцесса, опыта врача. Выбор метода лечения проводится в зависимости от локализации абсцесса, стадии развития, индивидуальных показаний. Неправильное и несвоевременное лечение острого парапроктита приводит к значительным осложнениям – незарастающим гнойным свищам и воспалениям.
Хронический парапроктит часто возникает при самопроизвольном или неправильном вскрытии (лечении) острого парапроктита. Внутренне отверстие абсцесса в анальном канале не заживает и остается свищ. Заживление может произойти непрочным рубцом, который при незначительном травмировании – езда на велосипеде, запор, и пр. – вновь возникает абсцесс, воспаление не том же месте анального канала, при этом локализация абсцесса может быть в другом месте промежности. После неправильного вскрытия и лечения рана на промежности не зарастает – прямокишечный свищ остается, при этом происходит повторное заражение кишечной флорой через внутреннее отверстие свища. Тактика диагностики и лечения хронического парапроктита практически такая же, как и при первичном остром парапроктите. Выбор метода лечения проводится в зависимости от локализации, стадии развития, индивидуальных показаний. Неправильное и несвоевременное лечение хронического парапроктита приводит к значительным осложнениям – незарастающим гнойным свищам и воспалениям.
Обследование в Клинике Андрологии опытными проктологами позволяет точно определить локализацию внутреннего отверстия свища и выбрать правильную тактику лечения.
Когда можно избежать операции?
В большинстве случаев это заболевание требует хирургического вмешательства. Лечение парапроктита без операции возможно, но только на самой начальной стадии. При возникновении рецидива все равно понадобится операция.
Также хирургическое лечение не всегда возможно, если имеются другие воспалительные заболевания кишечника. Вероятность полного излечения без операции мала, поскольку болезнь часто возвращается. Консервативное лечение парапроктита эффективно при нетяжелых и незапущенных формах заболевания. Для получения хорошего результата нужно следовать рекомендациям врача.
Способы консервативного лечения парапроктита
Хирургическое вмешательство часто пугает пациентов. Они стараются найти методы лечения острого и хронического парапроктита без операции. Особенно важно подобрать щадящее лечения при парапроктите у детей до года, когда операция может вызвать осложнения.
Существуют следующие способы консервативного лечения:
- Антибиотиками. Гной говорит о наличии бактериальной инфекции, поэтому антибиотики назначают практически всегда. Конкретные препараты подбираются с учетом возраста и других особенностей.
- Местными препаратами. Используются различные противовоспалительные и заживляющие свечи, мази, позволяющие также снять болевой синдром.
- Диетой. Правильное питание играет важную роль. Нужно следить за регулярным стулом и избегать запоров, а также не перегружать кишечник.
- Физиотерапией. Нередко применяются микроволновая терапия, а также облучение инфракрасными лучами. Такие процедуры помогают остановить воспаление и ускоряют регенерацию тканей.
У взрослых это заболевание может протекать достаточно тяжело. Некоторые его формы не позволяют провести операцию. В этом случае больному приходится жить со свищами и тщательно следить за состоянием своего здоровья, правильно питаться.
Лечение народными средствами
Парапроктит является серьезным заболеванием. Вылечить его в домашних условиях не всегда возможно. Обычно народные средства являются дополнением к основной терапии. На форумах можно найти отзывы о том или ином рецепте, но стоит помнить, что реакция организма индивидуальна.
Самыми популярными средствами являются:
- теплые сидячие ванночки с содой и солью;
- употребление в пищу свеклы для нормализации стула;
- микроклизмы с мумие и медом (1 таблетка и 1 столовая ложка на полстакана воды);
- тампоны с барсучьим жиром на ночь;
- теплые компрессы с отварами трав (бадан, пастушья сумка, подорожник, тысячелистник);
- ванночки с каменным маслом;
Народные средства могут применяться и после операции при лечении парапроктита. Они ускорят заживление и устранят неприятные симптомы. Но перед использованием средства нужно обязательно проконсультироваться с врачом. Самолечение может быть опасным.
Свищ прямой кишки: операция и реабилитация
Процесс сложный и трудоемкий, требующий большого опыта от проктолога и терпения от пациента. Тактика лечения, методики иссечения восстановительная терапия подбираются индивидуально для каждого пациента в зависимости от показаний. В Клинике Андрологии лечение проводится с применением обезболивающих средств, пациент не испытывает неприятных ощущений. Парапроктит – очень коварное заболевание – не запускайте его и при возникновении подозрений и специфических симптомов – немедленно обращайтесь к врачу.
Последствия заболевания
Парапроктит может приводить к тяжелым последствиям, особенно при отсутствии лечения. Среди них:
- переход заболевания в хроническую форму;
- воспаление брюшины;
- прорыв абсцесса в брюшную полость;
- возникновение рубцов в области кишки и анального отверстия;
- распространение воспаление на мочевыделительные и половые органы.
Хроническая форма заболевания протекает тяжелее и часто приводит к еще более тяжелым осложнениям. Нужно своевременно обращаться к врачу и придерживаться рекомендаций. Основная опасность заболевания в том, со временем парапроктит переходит в свищевую форму.
Правила питания
При любых заболеваниях кишечника очень важно соблюдать диету. Нужно избегать запоров и есть меньше сладостей. Рекомендуется ввести в рацион отруби. Полезны при парапроктите каши, свежие овощи и фрукты, зелень, кисломолочные продукты без красителей и добавок.
Важно также соблюдать режим питья. Рекомендуется пить не меньше 1,5 л. чистой воды в день. Стоит помнить, что в этот объем не входят прочие жидкости: супы, чай, кофе. Как минимум раз в день нужно есть горячую пищу. Это могут быть легкие супы, бульоны, нежирные сорта мяса, тушеные овощи. Не стоит злоупотреблять острыми продуктами, а также крепким кофе и алкоголем.
Прогноз и профилактика
При своевременном и правильном лечении прогноз довольно благоприятный. Запущенные формы глубокого парапроктита имеют менее хороший прогноз, особенно, если уже образовались свищи.
Избежать этого заболевания проще, чем лечить его. Чтобы не столкнуться с парапроктитом, нужно соблюдать правила гигиены. Правильно и регулярно подмываться очень важно, особенно после стула. Если имеются проблемы со стулом или геморрой, анальные трещины, их необходимо лечить.
Эти заболевания впоследствии могут привести к парапроктиту. Также нужно следить за питанием и работой кишечника, посещать врача при появлении неприятных симптомов.
Геморрой (геморроидальные узлы) – это варикозно расширенные, деформированные и воспаленные кровеносные сосуды (геморроидальные сплетения), расположенные в гладких мышцах стенок прямой кишки и заднего прохода. Они являются нормальной частью прямой кишки и расположены на стыке мелких артерий, переходящих в вены. Геморроидальные сплетения снабжены гладкими мышцами и соединительной тканью, классифицируются по тому месту, где они расположены по отношению к гребенчатой линии, точке, разделяющей верхние 2/3 и нижнюю 1/3 ануса. Анатомическое различие формируется из-за типа клеток, выстилающих геморроидальные вены, и нервов, обеспечивающих чувствительность. Именно повреждение этих сосудов и формирует признаки геморроя.
Нередко люди обращаются к врачу, отмечая первые признаки геморроя у женщин или мужчин, – увеличение узлов, вызывающее зуд, боль или кровотечение.
В наших клиниках вы можете вылечить геморрой следующими способами:
Геморрой: причины возникновения
Хотя наличие геморроидальных сплетений – это часть нормальной анатомии прямой кишки, если узлы воспаляются, увеличиваются в размерах, в них застаивается кровь, развивается заболевание – геморрой. Изменения происходят постепенно, начинаясь с едва заметных и доходя до тяжелых и выраженных. Симптомы геморроя возникают в случаях, когда в мелких сосудах, кровоснабжающих прямую кишку и анус, повышается давление, в результате чего вены и сплетения набухают и наполняются кровью. Это приводит к увеличению узлов в размере, что способствует появлению симптомов наружного или внутреннего геморроя. Повышение давления в венах и развитие патологии может быть вызвано множеством факторов, при этом причины возникновения геморроя у женщин или мужчин могут различаться. Среди общих факторов риска выделяют:
- Дефицит в пище продуктов, богатых клетчаткой, что провоцирует уплотнение стула. Затруднения при дефекации заставляют человека напрягаться, тужиться, что повышает давление в кровеносных сосудах ануса.
- Продолжительное сидение на унитазе, которое может повысить давление в кровеносных сосудах геморроидальных узлов.
- Ожирение;
- Диарея – как острая, так и хроническая.
- Рак толстой кишки или предыдущая операция на прямой кишке.
Для женщин дополнительной причиной геморроя, влияющей на лечение, является беременность. Вынашивание малыша связано с набуханием, увеличением геморроя, что, скорее всего, происходит из-за повышенного давления увеличенной матки на прямую кишку и задний проход. К тому же гормональные изменения во время беременности могут ослабить мышцы, поддерживающие прямую кишку и задний проход, формирующие тонус вен.
Общая симптоматика для всех видов болезни:
- тяжесть, жжение, зуд в анусе;
- кровотечение (может стать причиной анемии);
- боль при дефекации.
Что такое внутренний и внешний геморрой
Внутренний геморрой расположен над гребенчатой линией и покрыт такими же клетками, как те, что выстилают остальную часть кишечника. Наружный геморрой возникает ниже линии и покрыт клетками, напоминающими кожу.
Наружный
Внешне проявляется геморроидальными узлами снаружи ануса. Они располагаются вблизи сфинктера. Узлы воспаляются и увеличиваются ввиду застоя крови в области малого таза. Если в наружном узле появляется тромб, формируется отек, причиняющий человеку боль. Пациент чувствует объемное уплотнение, имеющее чувствительную тонкую кожу. Такое развитие болезни характерно при неправильном рационе, застое крови в прямой кишке, малой двигательной активности, тяжелых физических нагрузках. Когда кожа, которой покрыт узел, истончается, наружу выходит тромб, затем следует кровотечение.
Внутренний
При данной форме геморроидальные узлы почти не видны. Они находятся внутри анального канала, в том месте, где он переходит в прямую кишку, под слизистой оболочкой. Узлы появляются ввиду выпячивания кровеносных сосудов и обычно безболезненны. Однако и в этом случае может проявиться геморроидальный тромбоз. На ранней стадии болезнь можно распознать по небольшому объему кровяных выделений после дефекации.
Как определить внешний и внутренний геморрой
Нормальные геморроидальные ткани не видны, так как они сначала должны набухнуть и воспалиться или образовать сгусток, чтобы вызвать симптомы. Можно увидеть опухшие наружные геморроидальные узлы или внутренние выпавшие геморроидальные узлы за пределами заднего прохода, но внутренний геморрой не виден, потому что узлы остаются внутри заднего прохода. Тромбированный геморрой будет выглядеть как шишка на краю анального отверстия, выступающая из заднего прохода, и будет темно-синеватого цвета из-за тромба, содержащегося внутри опухшего кровеносного сосуда. Нетромбированный геморрой будет выглядеть как кожный комок. Часто одновременно появляется несколько опухших геморроидальных узлов.
Симптомы геморроя у мужчин и женщин
Острый геморрой или же обострение хронического процесса – самая частая причина жалоб со стороны прямой кишки и области ануса. Наиболее частые симптомы:
- безболезненное кровотечение из анальной области, пятна крови на белье, туалетной бумаге;
- анальный зуд;
- боль, дискомфорт в анальной области;
- опухоль и ощущение шишки, инородного тела в анусе связаны с воспалением, обострением хронического геморроя.
Воспаление внутреннего геморроя имеет особые симптомы, например, может вызвать отек. Само по себе это не вызывает боли, потому что к венам над гребенчатой линией не прикреплены болевые волокна. Твердый стул может повредить истонченную слизистую оболочку узла, вызывая безболезненное кровотечение. Однако отечные геморроидальные узлы также могут вызвать спазм мышц, окружающих прямую кишку и анус, вызывая боль, особенно если они выпадают через задний проход. По краю анального отверстия можно почувствовать шишку. Внутренний геморрой также может тромбироваться (сгусток), что приводит к сильной боли.
Воспаленный геморрой может провоцировать выделение слизи, которая может вызвать воспаление кожи вокруг заднего прохода, вызывающее жжение и анальный зуд. Однако возможны и другие причины зуда, включая дрожжевую и другие кожные инфекции.
Внешний геморрой ведет себя по-другому, поскольку узлы покрыты «обычной кожей», в которой есть болевые рецепторы. Тромбирование внешнего геморроя возникает, когда нижележащая вена внутри геморроидального узла закупоривается, вызывая сильную боль из-за быстрого растяжения кожи, покрывающей геморрой. В анусе можно почувствовать твердую болезненную шишку. Внешний геморрой также может привести к появлению избыточных кожных меток, которые можно почувствовать на краю анального отверстия, и может вызвать трудности с очисткой кожи после дефекации, что приведет к вторичным кожным инфекциям.
Стадии геморроя
Геморрой может быть острым (когда болезнь развивается стремительно и сопровождается сильными болевыми ощущениями и дискомфортом) и хроническим. Во втором случае наблюдается слабая выраженность болевого синдрома, заболевание развивается долгое время с периодами обострения (возникают кровотечения, выпадение и защемление узлов).
Первая стадия
Ощущается слабовыраженный дискомфорт, характерно кратковременное кровотечение, возникающее после любого перенапряжения - тяжелой работы, акта дефекации. Воспаление выявляется только при обследовании. На данной стадии рекомендовано консервативное лечение, склеротерапия, фотокоагуляция.
Вторая стадия
Характеризуется периодическим выпадением воспаленных геморроидальных узлов, при этом кровотечение может отсутствовать. Выпавшие узлы вправляются самостоятельно без особых усилий. Рекомендуется консервативное лечение, склеротерапия, фотокоагуляция, лигирование или комбинация этих методик.
Третья стадия
Четвертая стадия
Диагностика геморроя: определение причины и симптомов у мужчин и женщин
Общие симптомы геморроя включают зуд, боль, переполнение прямой кишки или уплотнение, кровотечение. Диагноз устанавливается на основе сбора анамнеза и физического осмотра. В анамнезе могут быть указаны сопутствующие симптомы, включая запор, проблемы с дефекацией и напряжение при посещении туалета. Для поиска других причин ректального кровотечения, включая опухоли, воспалительные заболевания кишечника и желудочно-кишечные кровотечения, врач задаст дополнительные вопросы.
Для подтверждения диагноза определения причины геморроя и подбора лечения проводится осмотр. Он включает ректальное обследование, при котором пальцем нащупывают аномальные уплотнения или образования. Ректальное обследование может быть отложено при сильной боли или отеке. Кроме того, геморрой и запор могут быть связаны с анальными трещинами на коже, окружающей задний проход. Связанные с этим боль и спазм делают ректальное исследование очень болезненным. Если врач обеспокоен тем, что симптомы, особенно ректальное кровотечение, нельзя объяснить геморроем, можно рассмотреть возможность проведения аноскопии. Это процедура, при которой для осмотра заднего прохода вводится трубка с подсветкой. Если есть опасения, что кровотечение возникает из других областей толстой кишки, можно провести ректороманоскопию или колоноскопию. Эти процедуры обычно выполняет гастроэнтеролог или хирург.
В зависимости от ситуации могут быть назначены анализы крови. Если было сильное кровотечение, нужно проверить уровень гемоглобина или красных кровяных телец. Если пациент принимает препараты для разжижения крови, необходима коагулограмма.
Способы лечения внутреннего и внешнего геморроя
При возникновении или обострении геморроя важно подобрать правильные методы лечения. Оно может быть консервативным, малоинвазивным и оперативным.
«СМ-Клиника» оказывает в услуги по оперативной диагностике и эффективному лечению геморроя в клиниках Санкт-Петербурга. Используется как безоперационное, так и операционное лечение, в том числе операция по лазерному удалению геморроя. Заболевание может иметь несколько стадий, от чего зависит и разновидность лечения.
Безоперационное лечение геморроя
Консервативная терапия
Позволяет снизить частоту, продолжительность и тяжесть обострений. Предполагает прием препаратов общего действия (нормализуют кровоток, повышают венозный тонус и др.) и использование местных средств (свечи, мази, гели для устранения воспаления, боли, зуда, предотвращения тромбоза и др.).
Одна из самых современных и популярных малотравматичных методик лечения внутреннего геморроя. Через аноскоп на ножку геморроидального узла накладывается латексное кольцо, что приводит к сдавливанию тканей и нарушению в них кровообращения. Через 1-2 недели узел отторгается.
Склеротерапия
В ходе процедуры с помощью специальных препаратов (склерозантов), которые вводятся внутрь узла, осуществляется воздействие на внутреннюю оболочку венозной стенки, что приводит к ее повреждению с последующим склеиванием. В результате патологически деформированная вена больше не участвует в процессе кровообращения и отмирает. Методика эффективна только при небольших геморроидальных узлах, не исключается риск рецидива.
Инфракрасная фотокоагуляция
Данная методика предполагает температурное воздействие на узел. Коагулятор прикладывают к узлу в 3-5 точках. В результате этого появляется ожог 2-3 мм. Болезненность у этого метода крайне низкая, а пациенты становятся трудоспособны в тот же день или через сутки. Поврежденный узел отпадает через некоторое время.
Хирургические техники
Хирургическое удаление (геморроидэктомия)
К операции прибегают на третьей и четвертой стадии болезни. Хирургический метод представляет собой иссечение геморроидального узла вместе с частью слизистой оболочки и показана при хроническом геморрое 3 и 4 стадии, выраженном кровотечении, частых рецидивах и тромбозе узлов. Хирургическое вмешательство занимает немного времени, пациенты быстро восстанавливаются. Способ считается одним из самых результативных, где число рецидивов сведено к абсолютному минимуму.
Суть заключается в прижигании сосудов лучом лазера. Это современный, безболезненный, малотравматичный и эффективный способ лечения геморроя на любых стадиях. Сама операция занимает всего 15 минут, проходит под местной анестезией и не требует от пациента длительного нахождения в стационаре.
Это малоинвазивная операция, направленная на перевязку сосудов, благодаря чему к ним перестает поступать кровь. В результате узлы перестают кровоточить, лишаются питания и исчезают. Техника характеризуется высокой эффективностью (до 95%), безболезненность и не требует долгого восстановления.
Тактика лечения зависит от стадии болезни, выраженности клинических проявлений и результатов диагностики. На первой и второй стадиях геморроя рекомендовано консервативное лечение и малоинвазивные способы - склеротерапия, фотокоагуляция, лигирование или комбинация этих методик. На третьей и четвертой стадиях в большинстве случаев требуется оперативное вмешательство.
Как избавиться от геморроя на разных стадиях
Геморрой будет рецидивировать после консервативного лечения примерно в 50 % случаев, в то время как частота рецидивов после операции составляет всего 5 %. Цель состоит в том, чтобы контролировать воспаление геморроидальных узлов с помощью диеты и гидратации, чтобы не потребовалось хирургическое вмешательство. В этом отношении геморрой – это пожизненное состояние, которое нужно контролировать.
Геморрой 2 и 3 степени изначально лечится консервативно или используя методы малоинвазивых вмешательств. К ним относятся инъекции в геморроидальную вену, чтобы она склерозировалась или затвердевала, использование резиновых лент, чтобы перекрыть кровоснабжение и заставить геморроидальную ткань сморщиться, или другие процедуры, вызывающие сморщивание и отмирание слизистой оболочки.
Чем опасен геморрой
Самые основные осложнения геморроя – воспаление, тромбоз или кровотечение. Важно помнить, что ректальное кровотечение или кровь в стуле – это всегда патология, и хотя оно может быть вызвано относительно доброкачественной причиной (например, геморроем), другие, более серьезные причины могут быть опасными для жизни. К ним относятся кровотечения из язв, дивертикулит, воспалительные заболевания кишечника и опухоли. Это особенно важно, если человек принимает препараты, разжижающие кровь.
Профилактика геморроя
Профилактика – самое эффективное лечение. Диета и адекватный питьевой режим очень важны для поддержания нормальной частоты дефекации. Симптомы геморроя могут возникать при отхождении твердого стула и запорах, а также при диарее и частом испражнении. Людям, страдающим запорами, может потребоваться диета с высоким содержанием клетчатки, достаточное количество жидкости и смягчители стула. Тем, у кого слишком частая дефекация, могут потребоваться противодиарейные препараты и корректировка диеты. Эти профилактические меры уменьшают напряжение, необходимое для опорожнения кишечника, тем самым снижая давление в кровеносных сосудах для предотвращения отека.
Центр хирургии “СМ-Клиника” оказывает услуги по оперативной диагностике и эффективному лечению геморроя с использованием безоперационных методик и хирургических техник. Наши пациенты восстанавливаются в течение суток в условиях комфортного стационара и быстро возвращаются к привычному образу жизни. Также применяются другие методики лечения, в зависимости от стадии и типа заболевания. Для диагностики применяется передовое оборудование, обеспечивающее точность и быстроту получения результатов.
Читайте также:

