Мышечные боли при вирусе герпеса
Обновлено: 03.05.2024
Вирусные воспалительные миопатии. Синдром Рейе.
Острые и подострые воспалительные миопатии могут иметь вирусное происхождение. Наиболее часто встречается острый вирусный миозит, вызванный вирусами гриппа и коксаки. Вирусы также могут провоцировать развитие подострого полиомиозита при синдроме Рейе. Воспалительные миопатии могут наблюдаться при синдроме приобретенного иммунодефицита человека (СПИДе) и при его лечении зидовудином. А. Течение заболевания, прогноз и лечение
1. Миозит, вызванный вирусами гриппа, встречается как у детей, так и у взрослых. Вирусное заболевание имеет продромальный период и затем течет с высокой лихорадкой, миалгиями, слабостью, болью в горле и ринореей. Иногда отмечается рвота и миоглобинурия. Мышечная сила не снижена, но проверка ее затруднительна из-за выраженных болей в мышцах. Сходная клиническая картина характерна и для заболеваний, вызванных вирусами парагриппа, респираторным синцитиальным вирусом, вирусом простого герпеса и микоплазмой пневмонии. Большинство лабораторных показателей в пределах нормы, но уровень креатинкиназы может быть повышен.
Прогноз обычно благоприятный. Больному показан постельный режим, обильное питье и жаропонижающие средства, за исключением аспирина. У взрослых заболевание протекает более тяжело. Могут развиться осложнения со стороны сердечно-сосудистой системы, миоглобинурия и почечная недостаточность. Больным с миоглобинурией показана внутривенная гидратация для профилактики развития острой почечной недостаточности.

2. Вирусы коксаки В вызывают плевродинию — эпидемическую миалгию Борнгольма, которая сопровождается воспалительной миопатией. Заболевание развивается в летне-осеннее время и передается фекально-оральным путем. Больные жалуются на внезапно начавшиеся острые боли в нижней части грудной клетки или в животе, усиливающиеся при глубоком вдохе и кашле. Острая фаза длится около недели, но слабость и боли в мышцах могут сохраняться еще длительное время. Могут наблюдаться рецидивы. Данные лабораторных анализов не показывают отклонений от нормы. Лечение симптоматическое,
3. Синдром Рейе — это синдром, представленный острой энцефалопатией и жировой дегенерацией печени, развивающийся после вирусных инфекций, вызванных вирусами опоясывающего лишая и гриппа. Это очень редкое заболевание, поражающее как детей, так и взрослых. Оно манифестирует неукротимой рвотой, затем развиваются изменения личности, спутанность сознания, летаргия и кома. Смертность очень высока. В данных лабораторных исследований выявляются отклонения, указывающие на острое нарушение функции печени. Уровень креатинкиназы ММ, специфичной для скелетных мышц, может быть повышен в 300 и более раз по сравнений) с нормой.
Прогноз заболевания коррелирует с уровнем креатинкиназы в крови. Провоцирующим фактором в развитии синдрома может быть назначение салицилатов. Лечение поддерживающее.
4. ВИЧ может вызвать развитие подострой или хронической миопатии как на ранних, так и на поздних стадиях СПИДа. ВИЧ-миопатия наблюдается только у взрослых. Отмечается симметричная слабость и в части случаев атрофия проксимальных групп мышц верхних и нижних конечностей. Может одновременно наблюдаться миелопатия или периферическая нейропатия. Уровень креатинкиназы повышен в 10-15 раз по сравнению с нормой. Синдром проявляется практически так же, как полиомиозит. Поэтому всем больным полиомиозитом рекомендовано проведение лабораторных исследований на ВИЧ. Данные электрофизиологических исследований и биопсии мышц также не отличаются от таковых при полиомиозите.
- В период развернутой клинической картины СПИДа наблюдается синдром ВИЧ-атрофии, который характеризуется диссоциацией между выраженной потерей мышечной массы и слабостью, последняя может быть незначительна или вообще отсутствовать. Уровень креатинкиназы нормален. При биопсии выявляется атрофия мышечных волокон типа II — это частая, неспецифическая находка, типичная для больных, страдающих кахексией, обездвиженных лиц и при нарушении питания.
- Пиомиозит — это мышечный абсцесс, вызванный Staphylococcus aureus. Такой диагноз можно предположить у больных СПИДом, жалующихся на локализованную боль и отек мышц. Иногда повышается температура тела и нарастает уровень креатинкиназы в крови. Для подтверждения диагноза проводят ультразвуковое исследование мышц, МРТ или КТ с контрастом, часто в режиме гидрограммы. В лечебных целях назначают антибиотики и дренаж абсцесса. Провоцирующими факторами к развитию пиомиозита могут служить травма и гематогенное распространение бактериальной инфекции, даже если посев крови отрицателен.
- Прогноз и лечение. В связи с эпидемией СПИДа и улучшением диагностических возможностей этой патологии, выявляется большее число больных ВИЧ-миопатией. Лечение эмпирическое. Если миопатия умеренная, то можно применять нестероидные противовоспалительные средства. Если миопатия прогрессирует, то можно начать антиретровирусную терапию (зидовудин).
- Зидовудиновая (АЗТ) миопатия развивается при длительном приеме этого препарата в результате токсического воздействия зидовудина на митохондрии скелетных мышц. Больные жалуются на миалгии в нижних конечностях и проксимальную слабость. После физической нагрузки отмечается повышение уровня креатинкиназы в крови. Заболевание обычно начинается через год после начала лечения и, выраженность симптомов зависит от дозы и длительности приема зидовудина. После прекращения терапии симптомы частично регрессируют. Очень трудно провести дифференциальную диагностику зидовудиновой миопатии и ВИЧ-миопатии только на основании клинической картины. При проведении биопсии мышц видны беспорядочно расположенные мышечные волокна —- признак митохондриальной болезни, что характерно для зидовудиновой миопатии.
Лечение заключается в прекращении терапии зидовудином. Можно назначить нестероидные противовоспалительные средства. Обычно регресс симптомов наблюдается через несколько недель после прекращения лечения АЗТ, хотя мышечная слабость может сохраняться в течение нескольких месяцев.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Постгерпетическая невралгия (ПГН) — это осложнение опоясывающего герпеса, вызванного тем же вирусом, что и ветряная оспа (лат. herpes zoster virus). При этом заболевании поражаются кожа и нервные волокна, что проявляется сильной жгучей болью уже после заживления герпетических пузырей.
Риск возникновения постгерпетической невралгии увеличивается с возрастом; чаще всего этому заболеванию подвержены люди старше 60-ти лет. Данное состояние возникает примерно у 10–20% пациентов, перенесших опоясывающий герпес . Его вылечить нельзя, но лечение постгерпетической невралгии может облегчить симптомы и снять боль. Больше чем у половины пациентов боли проходят сами по себе спустя некоторое время.
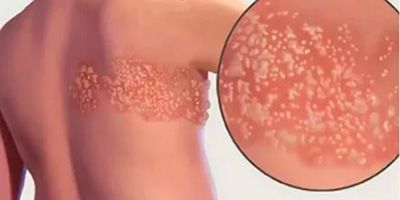
Симптомы постгерпетической невралгии, как правило, ограничиваются той областью кожи, где впервые возникли высыпания — чаще всего они опоясывают туловище или появляются сбоку, впрочем заболевание может поражать и лицо.
Болевые ощущения могут длиться в течение 3-х месяцев и дольше после заживления герпетических пузырьков. Пациенты описывают её, как жгучую, острую, пронзающую или глубокую, она возникает даже при малейшем прикосновении к коже в поражённой области, в том числе и от лёгкого прикосновения одежды (аллодиния). Гораздо реже больные чувствуют зуд и онемение.
Причины постгерпетической невралгии
После того как человек перенёс ветряную оспу, вирус остаётся в организме на всю жизнь. С возрастом иммунная система ослабевает (в частности — от приёма лекарств или химиотерапии) и вирус может активизироваться, в результате чего возникает опоясывающий лишай.
Повреждение нервных окончаний при высыпаниях приводит к возникновению постгерпетической невралгии. Будучи повреждёнными, нервные волокна не могут посылать сигнал от кожи к мозгу так, как они это делают в норме. Вместо этого, ими передаются усиленные сигналы, а пациент чувствует мучительную боль, которая может длиться месяцами или даже годами.
Факторы риска
Если у вас появились признаки опоясывающего лишая, то риск возникновения постгерпетической невралгии значительно усиливается при следующих условиях:
- возраст старше 50-ти лет;
- ярко выраженные симптомы опоясывающего лишая, имеются обильные высыпания и интенсивная боль;
- наличие сопутствующих заболеваний, в том числе сахарного диабета;
- наличие высыпаний на лице.
Осложнения
При длительном течении заболевания, особенно если оно сопровождается очень сильным болевым синдромом, у пациентов часто возникают следующие осложнения:
Штамм вируса герпеса 6 типа (ВГЧ-6 или HHV-6) был открыт еще в 1986 году. В 2012 году произошло сенсационное открытие: оказывается, вирус герпеса 6 типа у взрослых может никак себя не проявлять, но при этом может вызывать болезненное состояние
Откуда он берется?
По разным данным около 80% людей инфицированы вирусом герпеса 6 типа. Чаше всего встреча с инфекцией происходит в раннем детстве — в возрасте с 6 месяцев до 2 лет. Это связано с утратой ребенком материнского иммунитета и высокой распространенностью вируса. Первая встреча может протекать в форме розеолы — резкого повышения температуры, после чего через 3-4 дня появляется сыпь. Это единственное специфическое проявление у детей, по которым можно заподозрить ВГЧ-6.
Увы, попав в организм, любой вирус герпеса его не покинет. У большинства людей иммунная система достаточно успешно подавляет развитие вирус герпеса 6 типа. Продолжая жить в организме, но ни на что не влияет. Но так происходит не у всех.
Вечно без сил
Синдром хронической усталости (СХУ) давно считается самостоятельным заболеванием. Это не та усталость, которая «лечится» отпуском, сменой работы или просто нормальным сном. Диагноз СХУ ставится, когда человек в течение 6 месяцев и более испытывает постоянную усталость и снижение работоспособности на 50% или более. При этом имеются признаки хронической инфекции: субфебрильная температура, увеличенные лимфоузлы, боли в мышцах и суставах, хронический фарингит, головные боли.
Часто возникают нарушения сна, депрессия, раздражительность, трудности с концентрацией внимания, ухудшение памяти и интеллекта. Иногда пропадает аппетит, человек резко худеет или толстеет, возникают проблемы в желудке, кишечнике, мочевыделительной системе. Более того, могут появиться симптомы аллергии или чувствительность к яркому свету, алкоголю, лекарствам и т.п.
Прежде чем получить диагноз «синдром хронической усталости», человек обязательно проходит обследование, чтобы исключить другие заболевания. Нередко единственным объективным признаком инфекции становится выявление герпеса 6 типа
Как узнать?
На этапе постановке диагноза или для его уточнения врачи назначают лабораторный тест Антитела к вирусу герпеса VI типа (Herpes simplex virus VI), IgG. Его можно сдать и самостоятельно, если вас беспокоит сниженная работоспособность, а по итогам обратиться к врачу. Для него достаточно сдать кровь в лаборатории через 3 часа после приема пищи или утром натощак.
Спровоцировать ВГЧ-6 к активности может любое снижение иммунитета. Чаще всего его запускают стресс, грипп, обострение хронической инфекции. Зачастую люди связывают устало-депрессивное состояние с последствием заболевания или стресса, а на самом деле они стали триггером для активации вируса. Активный вирус живет и размножается за счет лимфоцитов — главных клеток иммунной системы. Поэтому и возникают симптомы инфекции и поражения нервной системы, которая тесно связана с иммунной. При активации вируса HHV6 его можно обнаружить методом ПЦР в соскобе из ротоглотки или в моче. Если есть высыпания на коже и повышение температуры, то можно выявить вирус герпеса 6 типа в крови.
Кому пригодится?
Врачи выделяют несколько групп пациентов, которым необходимо исследование Антитела к вирусу герпеса VI типа (Herpes simplex virus VI), IgG или выявление вирусов группы герпеса в мазке из ротоглотке Это те люди, которых беспокоят:
- проблемы с памятью, невозможность сосредоточиться на деле;
- беспричинные боль и першение в горле;
- болезненность лимфоузлов на шее и под ушами по непонятной причине;
- боли в мышцах, не связанные с физической нагрузкой;
- боли в суставах, не имеющие объективных причин (травма, остеохондроз и т.п.);
- головные боли, которых раньше не бывало;
- проблемы со сном;
- слабость и истощение после физической нагрузки, явно не соответствующие затратам сил;
- частые простудные заболевания
- ощущение лихорадки или озноба при нормальной температуре
Как лечить?
Несмотря на все это, вирус герпеса 6 типа — не приговор. С ним вполне можно жить, как только ваш иммунитет сможет взять его под контроль. Как ни удивительно, большую помощь в этом может оказать здоровый образ жизни. Обязательно надо наладить сон: у тех, кто спит менее 6 часов в сутки, риск проявлений СХУ выше в несколько десятков раз.
Клиника опоясывающего герпеса. Боль при опоясывающем герпесе
Заболевание чаще начинается после короткого (2-4 дня) продромального периода и только у небольшого числа больных остро без предшествующей продромы. Выражены симптомы общей интоксикации, познабливание или озноб, головная боль, слабость, недомогание, снижение аппетита, нарушение сна.
По различным данным, у 65-90% больных отмечается субфебрильная, реже фебрильная лихорадка неправильного типа, достигающая 39°С.
Лихорадка наблюдается, как правило, в первые дни заболевания и продолжается в среднем 7-10 дней и только у небольшого числа больных может быть до 2 недель. В ряде случаев, соответственно локализации процесса, отмечается увеличение регионарных лимфатических узлов. Наиболее часты поражения кожи в зоне иннервации I ветви тройничного нерва (по нашим наблюдениям у 32%) и грудных сегментов (27%).
Они могут наблюдаться и в других зонах, включая поясничные и крестцовые сегменты, а также могут быть изолированные поражения ушной раковины (аурикулярный герпес). Чаще всего высыпаниям предшествует боль или зуд в пораженных сегментах, и только изредка высыпания появляются одновременно с болью или даже предшествует ей. В отдельных случаях боль присоединяется позже, в период угасания островоспалительных изменений в коже.
Распространенность герпетических высыпаний может быть различной: от нескольких пузырьков или небольшой группы их (обычно в пределах 2-3 сегментов), нескольких групп или множества единичных, иногда сливных пузырьков; до диффузного распространения на область 4 сегментов и более. В отдельных случаях, обычно у гематологических больных, наблюдается поражение всего кожного покрова.

Опоясывающий герпес шеи и плеча
У больных с локализованными формами иногда отмечается разброс отдельных элементов сыпи за пределы основного очага поражения. Период высыпания у большинства больных продолжается от 2 до 5-6 дней, затягиваясь порой до 2-3 недель. Содержимое герпетических пузырьков в первые 1-3 дня после их появления серозное, затем становится мутным и в небольшом числе наблюдений геморрагическим.
В этом случае опоясывающий герпес протекает тяжело с высокой лихорадкой и упорным болевым синдромом, высыпания носят буллезный характер. Регресс везикул - подсыхание и образование корок, отпадение их - при умеренно выраженных и ограниченных поражениях продолжается от 1,5 до 3 недель; при распространенных формах - в течение 3-4 недель. На местах геморрагических высыпаний при тяжелом течении болезни с выраженным ганглионитом остаются пигментация и рубцовые изменения («оспины»). Следует иметь в виду, что в редких случаях возможно сегментарное поражение нервной системы герпетическим вирусом без высыпаний, но с изменениями кожной чувствительности, парестезиями и болью в соответствующих сегментах.
Болевой синдром у большинства больных возникает за несколько дней до высыпаний. В этот период диагностика заболевания затруднена. Боли могут быть жгучими, режущими, колющими, дергающими, ноющими, опоясывающего характера. Особенно они выражены при ганглионитах гассерова узла и при множественных поражениях межпозвоночных узлов. Боль распространяется в пределах пораженных сегментов, но интенсивнее всего выражена на участках кожи, где впоследствии появляются высыпания.
Боли чаще постоянные, иногда приступообразные. Они сочетаются с гиперестезиями и парестезиями. Движения, прикосновения одежды обостряют боль, тепло уменьшает, а холод усиливает ее. В ряде случаев болезненные ощущения распространяются на противоположную сторону, захватывая сегменты, симметричные пораженным, но лишенные герпетических высыпаний. Столь значительная иррадиация боли объясняется, вероятно, не только поражением клеток задних рогов спинного мозга, но и вовлечением в процесс пограничных симпатических ганглиев.
Выраженность болевого синдрома, его длительность и иррадиация не всегда соответствуют кожным проявлениям болезни. Иногда при минимальных высыпаниях наблюдаются жгучая, резкая, длительная боль и, наоборот, боль может быть слабо выражены при обширных высыпаниях. Только у 1/3 больных боль постепенно уменьшается по мере регресса кожных высыпаний и совершенно проходит после их исчезновения. У 2/3 больных болевой синдром сохраняется довольно длительное время после полной инволюции кожных высыпаний. Иногда опоясывающий герпес может протекать без болевого синдрома. Подобная форма в последнее время чаще стала встречаться в повседневной практике.
Нарушения поверхностной чувствительности отмечаются в зоне пораженных сегментов и в меньшей степени в пределах 1-2 соседних Чувствительность восстанавливается после инволюции герпетических высыпаний только у половины больных, а у другой части еще в течение нескольких недель и даже месяцев остаются зоны гиперестезии или гипостезии. У некоторых больных в местах поражения отмечается зуд, который появляется одновременно с герпетическими высыпаниями либо, что наблюдается реже, вместе с болевым синдромом и еще реже в период инволюции кожных высыпаний.
Зуд обычно постоянный, нередко усиливается в ночное время. У ряда больных он бывает очень сильным, по выражению больных «невыносимым», «как после солнечного ожога». Иногда зуд кожи в области поражения настолько мучителен, что приводит к невротическим срывам. Зуд обычно проходит вместе с исчезновением герпетических высыпаний и болевого синдрома, в некоторых же случаях он остается и после ликвидации их в течение нескольких недель.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лечение цитомегаловирусной инфекции нервной системы. Вирус простого герпеса и нервная система.
В настоящее время используются два вирусостатических препарата для подавления активной ЦМВИ при СПИДе. Оба препарата относятся к вирусостатинам. Некоторые авторы предлагают комбинированную терапию больных с ЦМВ-поражением ЦНС.
Фоскарнет обладает лучшей способностью к проникновению в ЦСЖ, чем ганцикловир. Кроме действия на ЦМВ, он обладает умеренной антиретровирусной активностью. Начальная доза препарата составляет 90 мг/кг внутривенно и назначается пациентам с нормальной функцией почек в течение 14—21 дня. Затем рекомендован переход на поддерживающую терапию со снижением дозы до 90—120 мг/сут. Введение препарата облегчается при установке постоянного подключичного катетера. Больным, страдающим почечной недостаточностью, назначаются более низкие дозы. Кроме токсического поражения почек, выделяют следующие побочные эффекты фоскарнета: дисфункция желудочно-кишечного тракта, нарушения электролитного баланса, головные боли, парестезии, припадки и токсическая энцефалопатия. Иногда бывает трудно отличить побочные эффекты фоскарнета от проявлений собственно ЦМВ-инфекции.
Ганцикловир также эффективен для лечения ЦМВ-поражения нервной системы у больных СПИДом. Лучше всего лечению данным препаратом поддаются ЦМВ-ПРМ и мультифокальная нейропатия. Начальная доза препарата составляет 5 мг/кг внутривенно в течение 14—21 дня. Затем рекомендован переход на поддерживающую дозу 5 мг/кг/сут. Подавление кроветворной функции, в частности нейтропения, нередко отмечается при лечении ганцикловиром, особенно если одновременно больной получает антиретровирусные средства. Их дозу необходимо снизить. К другим побочным эффектам ганцикловира относятся токсическое поражение печени, желудочно-кишечные расстройства, головные боли, припадки, сонливость, парестезии, токсическая энцефалопатия и токсическое поражение почек. Так же, как и при лечении фоскарнетом, зачастую бывает трудно отличить побочные эффекты препарата от проявлений ЦМВ-инфекции. с. Вирусная резистентность может развиться при длительном лечении ганциковиром или фоскарнетом. При начальной ударной терапии ЦМВ-ретинита или энтерита могут появиться неврологические симптомы. Для их лечения рекомендуется назначение альтернативного средства.
Когда и ганцикловир, и фоскарнет утрачивают эффективность, можно попробовать их комбинацию.
Ожидаемый результат лечения цитомегаловирусной инфекции нервной системы. Проспективных исследований по определению эффективности лечения ЦМВ-поражениий нервной системы при СПИДе не проводилось. Известны только единичные описания улучшения на фоне лечения ЦМВ-ПРМ и мультифокальной нейропатии. Очень мало данных о реакции на лечение ЦМВЭ. Больные, получившие ударную терапию, должны быть переведены на поддерживающий режим, хотя до сих пор неясно, какие дозы препаратов целесообразны. Исследование ЦСЖ дает наиболее надежные критерии активности процесса, поэтому его следует проводить сразу после окончания ударной терапии, а также при прогрессировании неврологических симптомов на фоне поддерживающей терапии. Повторное воспаление и, возможно, неоднократное выявление вирусной ДНК в ЦСЖ методом ПЦР свидетельствует об активной репликации вируса и указывают на резистентность к выбранному режиму лечения.
Вирус простого герпеса и нервная система.
1. Течение инфекции вируса простого герпеса. ВПГ распространен повсеместно общей популяции, и у ВИЧ-инфицированных часто наблюдается инфекция, вызванная ВПГ-2 ректально-генитального типа. Многие случаи ВПГ-2-асептического менингита имеют самоограничивающийся характер, но менингорадикулит, энцефалит или миелит могут давать тяжелые проявления, требующие лечения. У ВИЧ-инфицированных описан также энцефалит, вызванный ВПГ-1, с подострым течением и атипичной клинической картиной, обусловленной глубоким иммунодефицитом.
2. Клиническая картина инфекции вируса простого герпеса. ВПГ-1 вызывает фокальный энцефалит с преимущественным поражением глубоких отделов лобных и височных долей. Клиническими признаками заболевания являются припадки, головные боли, изменения личности и нарушения речи. В течение нескольких дней может развиться спутанность сознания, ступор и кома. У некоторых больных СПИДом не наблюдается такого выраженного прогрессирования. ВПГ-2 вызывает асептический менингит с лихорадкой и головными болями; менингорадикулит с частым вовлечением крестцовых корешков, что служит причиной задержки мочи; менингоэнцефалит. У больных с менингомиелитом отмечается прогрессирующая слабость, спастичность, нарушения чувствительности и атаксия, преимущественно в нижних конечностях, а также нарушение тазовых функций. У больных с ВПГ-2-менингоэнцефалитом наблюдаются спутанность сознания, припадки, головные боли и двигательные нарушения различной степени тяжести. Признаки ВПГ-2-поражения нервной системы могут появиться непосредственно после высыпаний в анально-генитальной области или независимо от них.
3. Диагностика инфекции вируса простого герпеса. Диагноз ВПГ-энцефалита можно предположить при обнаружении ограниченных очагов в нижних отделах лобных или височных долей по данным МРТ-исследования с контрастом. На ЭЭГ регистрируются типичные периодические спайковые разряды. Характерных признаков ВПГ-1 энцефалита другой локализации не существует. В ЦСЖ обычно обнаруживается смешанный плеоцитоз, иногда — эритроциты, чуть сниженный или нормальный уровень глюкозы и повышенное содержание белка. Исследования в культуре редко выявляет наличие вируса. Разработан ПЦР-метод, позволяющий фиксировать вирусную ДНК в ЦСЖ.
4. Лечение инфекции вируса простого герпеса
Ацикловир — вирусостатический препарат, эффективный при герпетических инфекциях. Препарат активизирует тимидинкиназу, которая замедляет репликацию вируса. Ацикловир в дозе 10 мг/кг внутривенно назначают сразу же при подозрении на ВПГ-поражение ЦНС, не дожидаясь результатов диагностических исследований. В подтвержденных случаях лечение рекомендовано продолжать в течение 10—14 дней. После этого иногда назначается поддерживающая терапия повторной аногенитальной инфекции в дозе 200 мг внутрь 5 раз в сутки. К сожалению, появились резистентные штаммы вируса. Таким больным показано лечение фоскарнетом в дозе 60 мг/кг 2 раза в сутки в течение 14-21 дня.
К побочным эффектам ацикловира относятся токсическое поражение почек, печени, желудочно-кишечные расстройства и раздражение в области введения препарата. У больных, страдающих почечной недостаточностью, доза ацикловира должна быть снижена.
Если при лечении у пациента появились головные боли, головокружение и другие серьезные признаки токсического воздействия препарата, включая токсический делирий, спутанность сознания, припадки, необходимо определить уровень препарата в крови и при его высоких показателях откорректировать дозу. Описаны случаи подавления костномозгового кроветворения и артериальная гипотензия при лечении ацикловиром.
5. Ожидаемый результат лечения вируса простого герпеса. Клинические испытания, оценивающие течение ВПГ-энцефалита и других герпетических поражений нервной системы при СПИДе, немногочисленны. У многих пациентов лечение ацикловиром эффективно. У некоторых больных эффект отсутствует, что связано либо с вирусной резистентностью, либо с нарушением функции иммунной системы. Серийные исследования ЦСЖ считаются наиболее надежным методом подтверждения резистентности и должны проводиться после окончания антивирусной терапии, а также в случае прогрессирования неврологических симптомов.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

