Мозоль на косточке ноги от этого может быть болеть нога
Обновлено: 30.04.2024
У некоторых людей на ноге или руке образуется мозоль.
Обычно это результат натертости.
Иногда она возникает в результате кратковременного, но чрезмерного по силе воздействия.
Мозоли бывают разными.
Некоторые из них сопровождаются скоплением внутри жидкости.
Это водяная мозоль.
Обычно она желтая, имеет четкие границы, болезненная при надавливании.
Мозоль мешает человеку заниматься тем, что он делал в момент, когда её заработал.
Например, на ногах мозоли часто появляются в походе.
На руке она образуется в результате физического труда.
От мозоли человеку хочется избавиться как можно скорее.
Поэтому возникает вопрос, можно ли проколоть пузырь от мозоли, безопасно ли это.
Если да, то как сделать процедуру правильно.
Кому можно прокалывать мозоль?
При удалении мозоли откроется раневая поверхность.
Поэтому нежелательно удалять её самостоятельно.
Лучше, чтобы это сделал врач.
Преимущества такого подхода:
- доктор выполняет процедуру в асептических условиях: его кабинет регулярно обрабатывается антисептиками, проветривается, высушивается, облучается ультрафиолетом
- врач делает это стерильными инструментами
- дерматолог знает, как правильно удалить мозоль так, чтобы не было рубцов, сильной боли, инфекционных осложнений
Можно ли проколоть на ноге мозоль самостоятельно?
Конечно же, технически это возможно.
Вы можете почти любые медицинские процедуры выполнять самостоятельно: срезать ножницами бородавку, вскрыть абсцесс или вытащить плоскогубцами больной зуб.
Другой вопрос, зачем нужны такие страдания?
Вы могли бы многие вещи делать самостоятельно, например, подстригать волосы.
Но наверняка ходите с этой целью в парикмахерскую, потому что профессионал справляется с этой работой лучше.
Вы можете сами проколоть мозоль.
Но лучше пойти к врачу, потому что доктор сделает это более правильно, с меньшими рисками и минимальными дискомфортными ощущениями.
Можно ли прокалывать мозоль на пятке?
Мозоли обычно образуются там, где кожа подвергается сильной механической нагрузке.
Часто она появляется на пятке.
В этом месте она особенно мешает, потому что болит и мешает ходить.
Прокалывать ли мозоль на пятке?
Да, это можно сделать.
Лучше проколоть мозоль и убрать жидкость.
Это позволит уменьшить боль, ускорит заживление мозоли.
Но главное – это позволит вам нормально ходить, не боясь наступить лишний раз на пятку.
Мозоль, которая набралась жидкостью, с высокой вероятностью и сама вскроется.
Ведь на пятку вы рано или поздно наступите.
В конце концов, вы не сможете неделю сидеть в постели и ждать, пока мозоль пройдет.
Поэтому придется ускорить этот процесс.
Когда можно проколоть мозоль на ноге?
Чтобы принять решение, нужно ли прокалывать мозоль на ноге, следует учитывать:
- насколько она крупная
- мешает или нет (ходить, выполнять работу)
- недавно образовалась или уже заживает
- болит или нет
- крупная или маленькая
Попытайтесь спрогнозировать, с учетом размеров этой мозоли, толщины кожи и степени механического воздействия на это образование, разорвется ли оно само по себе в ближайшее время.
Если с высокой вероятностью это случится, лучше проколоть мозоль.
Потому что иначе она лопнет сама.

Произойдет это в самый неподходящий момент.
Например, когда вы будете работать в огороде.
В результате в рану попадет грязь.
Это обернется в лучшем случае воспалением и нагноением.
В худшем можно подхватить опасное заболевание, к примеру столбняк.
Почему нельзя прокалывать мозоль?
Многие убеждены, что прокалывать мозоль нельзя.
Обычно такой запрет объясняют риском занесения инфекции, вероятным усилением боли, долгим заживлением образовавшейся огромной раны.
Но тот, кому уже доводилось прокалывать мозоль, знает, что обычно бывает наоборот.
После прокола жидкость уходит.
Человек снова может ходить и заниматься работой.
Никакой раны не образуется.
Заживает мозоль гораздо быстрее.
А вот риск инфекции действительно присутствует.
Поэтому с крупными или множественными мозолями должен иметь дело врач.

Если же вы решили прокалывать водяную мозоль самостоятельно, это следует делать со строгим соблюдением правил асептики и антисептики.
После прокола откроются входные ворота для инфекции.
Очень важно не пустить её внутрь организма.

О клиническом случае
по удалению мозоли на мизинце
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием дерматолога | 900.00 руб. |
Что будет, если проколоть мозоль?
Если её проколоть, то случится следующее:
- Жидкость вытечет на поверхность кожи.
- Кожица, покрывающая мозоль, спадается.
- Проходят боли, потому что больше нет того напряжения, которое вызвала скопившаяся внутри мозоли жидкость.
- На больную ногу теперь снова можно наступать.
С другой стороны, после прокола образуется ранка.
За ней нужно ухаживать.
В противном случае возможно инфицирование.
Прокалывать ли водяную мозоль ребенку?
Дети бывают в не самых стерильных местах.
Уследить за ребенком школьного возраста трудно.
Контролировать его постоянно вряд ли получится.
Поэтому нужно понимать, что рано или поздно ребенок мозоль повредит.
Вряд ли это произойдет в асептических условиях.
И маловероятно, чтобы в этот момент у малыша в руке была вата с зеленкой.
Поэтому обработка раны проведена не будет.
Внутрь может попасть инфекция.
В дальнейшем возможно нагноение.
Чтобы избежать всех этих последствий лучше крупную мозоль проколоть сразу, обработать антисептиками, а затем закрыть пластырем.
Через несколько дней поврежденное место заживет.
У детей кожа заживает быстрее, чем у взрослых.
Что за жидкость в мозолях, когда прокалываешь?
Обычно это серозная жидкость.
Она прозрачная, состоит из воды и белка.
Может содержать небольшое количество воспалительных клеток.
Нередко жидкость бывает кровянистой.
Иногда она становится гнойной.
Это неблагоприятный признак.
Он говорит о том, что мозоль инфицирована.
Возможно, это связано с неправильным проколом, либо случайным повреждением кожи.
Но и неповрежденная мозоль иногда нагнаивается.
Это чаще случается с людьми, имеющими слабый иммунитет или не слишком беспокоящимися о личной гигиене.
Нагноение мозолей происходит редко.
В большинстве случаев жидкость внутри прозрачная, а не мутная.
Как проколоть мозоль неправильно?
Итак, вы решили проколоть мозоль.
Сразу стоит ознакомиться с основными ошибками, которые допускают те, кто делает прокол впервые.
Поговорим о том, как прокалывает мозоль на ноге нерадивый «хирург-самоучка».
Делает он это следующим образом:
- Берет первую попавшуюся иглу.
- Чтобы она была чистой, моет водой или обтирает о штаны.
- Снимает обувь на немытой ноге.
- С размаху вонзает иглу в самый центр.
- Пытается быстро выдавить жидкость из мозоли, надавливая на неё пальцем.
- Протирает проблемное место салфеткой.
- Надевает носок и идёт заниматься своими делами.
Вполне вероятно, что даже такой подход приведёт к успеху.
Но на каждом этапе допущены грубые ошибки, которые могут повлечь за собой осложнения.
Не соблюдены элементарные правила асептики и антисептики.
Неправильная техника прокола может привести к повреждению глубоких слоев кожи, а это чревато рубцами.
Выдавливание жидкости может стать причиной разрыва кожицы, покрывающей мозоль, а она защищает рану от инфекции.
После прокола рана не обработана и не прикрыта пластырем.
Как правильно проколоть мозоль?
Теперь поговорим о том, как прокалывать мозоль правильно, чтобы не допустить осложнений.
- Возьмите иглу без полости. Полость содержится в игле от шприца. Нет полости в хирургической или швейной игле. У большинства людей дома нет хирургических игл. Но швейная есть всегда. Она вполне подойдет для выполнения прокола.
- Простерилизуйте иглу. Для этого её достаточно макнуть в спирт.

- Зону предстоящего прокола обработайте антисептиком. Подойдет йод или спирт. Тщательно вымойте руки и наденьте резиновые перчатки. Если не хотите бежать за ними в аптеку, хотя бы протрите руки спиртом.
- Делайте прокол не по центру, а сбоку мозоли. Вводите иглу не под прямым углом, а почти горизонтально. Это позволит избежать лишних повреждений кожи.
- Жидкость должна выйти самостоятельно. А если она выходит слишком медленно, сделайте ещё один прокол. При маленьком отверстии давить на мозоль не имеет смысла. Потому что из-за увеличения давления кожица попросту разорвется. В результате вместо маленькой дырочки в коже образуется рана, которая впоследствии будет дольше заживать и может быть инфицирована. Если же отверстие в коже достаточное или их несколько, на мозоль можно надавить. Но делать это можно только стерильной салфеткой. Если она изначально нестерильная, то должна быть смочена в антисептическом растворе.
- После того как вся жидкость выйдет, обработайте зону воздействия йодом.
- Прикрепите бактерицидный пластырь. Можно использовать и обычный пластырь, но он должен быть стерильным.
Больно ли прокалывать мозоль на ноге?
Возможно, прокол будет несколько болезненным.
Но эта боль будет не очень сильной и кратковременной.
После прокола болезненные ощущения уменьшатся.
Потому что уйдет давление, оказываемое на ткани содержащейся внутри жидкостью.
При ходьбе боли не будет, либо она станет очень слабой.
Место прокола быстро заживет.
В дальнейшем болевые ощущения возможны, только если мозоль воспалится.
Встречаются также случаи, когда мозоль образуется на том же месте через короткое время.
Она снова набирается жидкостью.
В таком случае прокол следует выполнить повторно.
При крупных мозолях лучше обращаться к врачу.
Проколола мозоль – что делать?
Бывает так, что мозоль проколота случайно.
Она разрывается, жидкость изливается.
В этот момент человек ощущает боль.
В такой ситуации риск инфекционных осложнений выше.
Но его можно снизить, если принять меры сразу после разрыва мозоли.
Нужно сделать следующее:
- Обработать кожу антисептиком. Например, йодом или перекисью водорода.

- Закрыть проблемное место ватой с антибактериальной мазью. В аптеке продаются средства с антибиотиками. К примеру, Левомеколь или тетрациклиновая мазь. Подойдут и антисептики. Не стоит использовать раствор. Нужно наносить только мазь под повязку. В противном случае она присохнет. Её придется отмачивать или отдирать вместе с кожей.
- Раз в день до заживления обрабатывать йодом. В большинстве случаев эти меры позволяют предотвратить инфекционные осложнения. Но если всё же появились признаки воспаления, стоит показаться врачу. Возможно, потребуется обработка раны. Иначе возможно формирование гнойного очага.
Бывают ли осложнения после прокола мозоли?
Чаще всего они инфекционные.
Большинство осложнений связаны со случайным или неправильным проколом.
Иногда это результат неправильной или недостаточной обработки раны после проведения процедуры.
Основные признаки осложнений:
- усиление болевого синдрома
- покраснение и отек кожи
- выделение гноя или крови
- лихорадка
Можно ли не прокалывать мозоль?
Нет необходимости прокалывать мозоль, если вы считаете, что сама она точно не разорвется.
Это возможно, если мозоль очень маленькая, либо располагается на ненагружаемом участке тела.
Правда, случается это редко.
Ведь формируется образование именно по причине постоянной или кратковременной избыточной нагрузки.
Если мозоль не прокалывать, она исчезнет через неделю.
Но если вы полаете, что риск разрыва присутствует, лучше всё же выполнить прокол.
Если сделать это своевременно, в стерильных условиях, стерильными инструментами, то с вероятностью, близкой к 100%, вы сможете избежать инфекционных осложнений.
Удаление мозоли: куда обратиться?
Вы можете обратиться в нашу клинику для удаления мозоли.
Приходите, если:
- мозоль слишком крупная
- она наполнена не прозрачной жидкостью, а кровью или гноем
- вокруг мозоли отмечается сильная отечность и покраснение кожи
- мозоль резко болезненна
- появилась давно и не проходит
- мозолей много, и появляются они постоянно
- вы не уверены, что это мозоль (это может быть другое образование, к примеру, пузырь от ожога или подошвенная бородавка)
Вы можете обратиться к нашим специалистам, если вдруг прокол завершился неудачно или осложнился инфекцией.
Всё-таки у большинства людей дома стерильных условий нет.
Поэтому инфекционные осложнения иногда встречаются.
Если вас беспокоит мозоль, обращайтесь к автору этой статьи – дерматологу в Москве с многолетним опытом работы.
В условиях постоянного давления или трения происходит омертвение поверхностных слоев кожи. Клетки рогового слоя начинают интенсивно делится, формируется участок утолщения. При длительном существовании мозоли и воздействии раздражающих факторов образуется конусообразный корень. Изначально стержень прорастает в роговой и ростковой слой кожи, а затем уходит глубоко в дерму и подлежащие ткани. Глубина корня мозоли может быть от нескольких миллиметров до нескольких сантиметров.
Основная причина формирования стержневой мозоли на коже стоп и пальцев ног это ношение неудобной обуви (узкой, широкой, с тонкой подошвой, на высоком каблуке), колготок и носков с грубыми швами.
Другие факторы риска образования стержневой мозоли:
проникновение под кожу инородного тела, камня, занозы;
травмы стопы, переломы, хирургические операции;
гиперкератоз стоп (жесткий роговой слой кожи);
длительное пребывание на ногах, связанное с профессиональной деятельностью (парикмахеры, продавцы);
однообразная физическая нагрузка у спортсменов, танцоров;
высокая физическая активность;
нарушение обмена веществ;
недостаточное кровообращение нижних конечностей при сердечно-сосудистых заболеваниях;
врожденные нарушения синтеза кератина (белка, ответственного за эластичность кожи).
Вероятность развития сухой мозоли повышает наличие таких заболеваний, как сахарный диабет, подагра (отложение солей мочевой кислоты в суставах), артрит и артроз стопы, остеохондроз.
Справка! Патология чаще обнаруживается у людей с плоскостопием, косолапостью, пяточной шпорой, молоткообразными пальцами стопы.
Стержневая мозоль на коже рук и пальцах возникает при постоянном трении об инструменты, садовый инвентарь, спортивные снаряды (штанги, брусья, бадминтон). Предрасполагающие обстоятельства формирования стержневой мозоли — ослабление иммунитета, псориаз и другие кожные заболевания, ихтиоз кожи (нарушение процесс ороговения), пожилой возраст, курение.
Симптомы
Для стержневой мозоли характерно образование плотного ограниченного уплотнения серого, серо-желтого цвета с ровными краями и сохранением кожного рисунка. По центру располагается углубление, из которого просматривается верхушка корня.
В зависимости от места формирования мозоли пациенты жалуется на боль при ходьбе, взятии предметов кистью руки. Характер боли сравнивают с ощущениями при занозе. Неудобная тесная обувь, тонкая подошва, грубые швы усиливают болезненные ощущения.
Осложнения
При неблагоприятном течении возможно инфицирование стержневой мозоли, образование участков некроза с последующим развитием мозольного абсцесса. При проникновении гноя и инфекции в глубокие слои дермы абсцесс осложняется флегмоной. При генерализации гнойного процесса возрастает угроза сепсиса, что представляет опасность для жизни пациента.
Прорастание стержня в глубокие слои дермы вызывает сильную болезненность и кровоточивость ввиду давления корня на сосуды и нервные окончания.
Диагностика
Диагностику, лечение и профилактику стержневой мозоли осуществляет врач-дерматолог. На этапе первичной консультации врач проводит внешний осмотр, уточняет условия возникновения мозоли, вид деятельности и характер нагрузок, изучает анамнез. Предположить сухую мозоль можно по образованию желтоватых и желтовато-серых уплотнений со «шляпкой» корня по центру, которые возвышаются над поверхностью кожи. В сомнительных случаях диагноз подтверждают на основании результатов дерматоскопии. Дифференциальную диагностику проводят с подошвенной бородавкой.
При обнаружении заболеваний и деформаций стопы направляют на консультацию к ортопеду или подологу. При подозрении на сахарный диабет, сосудистые заболевания необходима консультация эндокринолога, флеболога, сосудистого хирурга, другого узкого специалиста по показаниям.
Лечение
Лечение стержневой мозоли может быть консервативное и оперативное. Всем пациентам рекомендовано по возможности уменьшить нагрузку на стопы или руки, нормализовать питание, ограничить физическую активность.
Консервативные методики эффективны при небольших и неглубоких стержнях. Ногу предварительно распаривают в мыльно-содовом растворе, на место поражения наклеивают пластырь или обрабатывают кремом с мочевиной, салициловой кислотой. Для удаления мозоли в домашних условиях необходимо несколько сеансов.
Лазерное удаление стержневой мозоли
В Поликлинике Отрадное застарелые, болезненные наросты со стержнем удаляют лазером. Под действием лазерного луча клетки мозоли и внутреннего корешка нагреваются и испаряются. Лазер одновременно также уничтожает патогенные микроорганизмы, что сводит к минимуму риск инфицирования.
Лазерное удаление имеет ряд противопоказаний:
психические и неврологические расстройства,
кожные болезни, открытые раны в предполагаемой зоне воздействия,
соматические патологии в период обострения,
Лазерное воздействие проводят за один сеанс под местной анестезией. Процедура не требует специальной подготовки.
Важно! За день до удаления мозоли рекомендовано воздержаться от ножных ванночек, нанесения кремов и размягчающих препаратов на область поражения.
Дерматолог определяет глубину и площадь воздействия, и послойно выпаривает лазерным лучом клетки мозоли и корня. В завершении на зону обработки наносят препарат, который ускоряет процесс заживления тканей и предотвращает проникновение инфекции. Рану закрывают стерильной повязкой.
Корочка самостоятельно отторгается через 10–15 дней. Не рекомендовано удалять ее самостоятельно, так как это увеличивает риск инфицирования, образования рубца. На протяжении двух недель после лазерного удаления мозоли пациенту противопоказано посещение бани, сауны, прием горячей ванны, ношение неудобной и тесной обуви.
Другие малоинвазивные методы удаления сухой мозоли
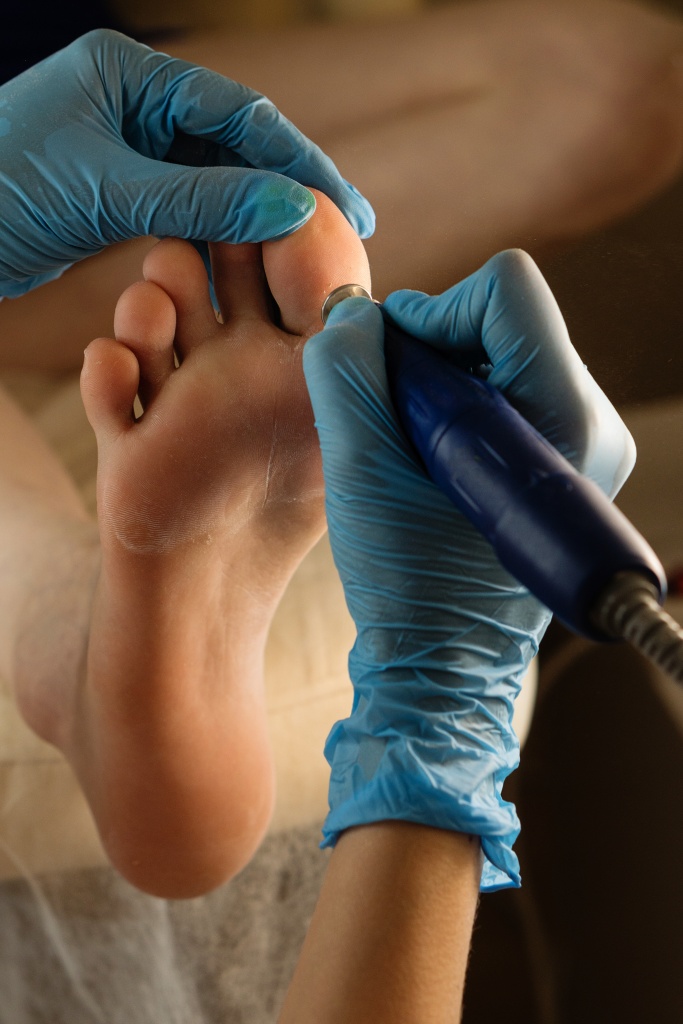
При наличии противопоказаний к лазеру или по индивидуальным показаниям для удаления сухой мозоли в Москве используют другие атравматические и эффективные методы:
Аппаратный медицинский педикюр. Огрубевшие слои размягчают кератолитическими составами, после чего удаляют вращающейся фрезой, а корень мозоли высверливают. Минимальное количество сеансов — два, в зависимости от длины стержня.
Криодеструкция. Утолщенные наросты иссекают жидким азотом. Под действием сверхнизкой температуры сосуды коагулируются, клетки замораживаются и погибают. Формируется участок некроза, который отторгается через 10–15 дней. Процедура длится от 30 секунд до 2 минут.
Электрокоагуляция. Ороговевшие участки кожи и стержень мозоли прижигают электрическим током. Недостаточно глубокая коагуляция увеличивает риск повторного формирования стержневой мозоли, а слишком глубокая — образования рубца на коже.
Радиоволновое удаление. Радиоволны испаряют огрубевшие ткани мозоли вместе с ее корнем. Процедура предупреждает повторное нарастание мозоли, образование рубцов, отеков.
В крайне редких случаях при неэффективности малоинвазивных методов удаления стержневой мозоли рассматривают вопрос о хирургическом иссечении под местным обезболиванием.
Профилактика
Невозможно выявить и исключить все провоцирующие факторы формирования стержневой мозоли. Однако, внимательное отношение к своему здоровью, умеренные физические нагрузки, здоровый образ жизни, своевременное лечение сопутствующих заболеваний стопы снижают риск образования сухой мозоли.
Важно принять все меры, чтобы не допустить появления мозоли:
выбирать комфортную обувь, с максимальной высотой каблука 3–4 см;
корректировать нагрузку на стопы и кисти;
при работе с инструментами, спортивным и садовым инвентарем использовать защитные перчатки;
своевременно удалять сухие мозоли;
избегать хождения по земле босиком, попадания инородных тел.
Если проблема изменения свода стопы уже существует, ортопеды рекомендуют укреплять мышцы стоп и голени с помощью массажа и ЛФК, избегать статистических перегрузок, носить ортопедические стельки.
Где удалить стержневую мозоль в Москве
Поликлиника Отрадное проводит удаление сухой мозоли лазером в Москве по доступной цене. С вами работают опытные специалисты, на современном оборудовании, что обеспечивает атравматичное, безболезненное и эффективное иссечение мозоли. Стоимость зависит от размера образования. Для записи заполните форму обратной связи на сайте или позвоните по телефону.
Много ли внимания мы уделяем таким, на первый взгляд, мелочам, как мозоль и комфорт при ходьбе? Это ведь кажется таким незначительным. Но развитие этого и возникающие последствия говорят нам о важности этого. И лучше прочитать об этом и поучиться на чужом


ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети



ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети


Стопа тоже требует внимания
«Подумаешь! Мозоль или дискомфорт при ходьбе. Приду домой, обую любимые домашние тапочки и все будет хорошо. Но все не так просто, к сожалению». Любые наши неправильные действия (или бездействия) рано или поздно приводят к последствиям.
Стопа человека – аналог амортизатора в автомобиле. Продольный и поперечный своды позволяют противодействовать давлению при ходьбе. С самого детства наша стопа, ее подвижность, сухожильно-мышечный комплекс требуют тренировок. Вовремя уделив этому внимание, мы получим здоровые и крепкие ноги на долгие годы. Но это все в теории, которая зачастую очень далека от практики.
Обычно же врач-ортопед видит у своих пациентов, которые обращаются с мозолью, уже не дающей спокойно ходить, куда большее число проблем. И деформация большого пальца, и на ровной (а здоровая стопа всегда вогнута) подошве красная грубая мозоль, с очень болезненной при прикосновении кожей, как на ней, так и вокруг нее. Рентгенография лишь подтвердит очевидный диагноз – плоскостопие с мозолью-натоптышем.
Проблема из глубины времен
С давних времен человек в наших краях ходит много. Сначала босиком да в лаптях, с ходом времени «переобуваясь» в сапоги да валенки. Но из «окна в Европу», прорубленного Петром Первым, пришла парижская мода на туфли, парики, пеструю одежду. Вот только правила гигиены и в Петербурге, и в Париже появились позже. Поэтому о ежедневном хотя бы мытье ног никто и не помышлял. Были, конечно, и исключения из правил. Но даже для таких людей внешний лоск и пафос играл куда большую роль, чем чистота ног.
И сошла на нет традиция русской баньки. Пробежаться босиком с пара по снежку, одеть после этого мягкие сапоги… Все больше это стало какой-то диковинкой, а не еженедельным обыденным ритуалом нашего человека.
Индивидуальная обувь
Все мы читали прекрасную сказку «Золушка», где события вращались вокруг Хрустальной туфельки. Как мы помним, лишь одной Золушке подходила эта диковинная обувь. Крестная Фея сделала ей его по «индивидуальному заказу» с учетом ее ножки. Но это все же сказка, а реальность куда менее волшебна. Поэтому приходится нашим женщинам (бесспорно, они все так же прекрасны, как и Золушка, но…) обувать на свои многострадальные ножки жесткие конструкции с внушительным каблуком, которые совершенно не учитывают особенности их стопы, подъема, пальцев, пятки. В итоге положение и рельеф стопы нарушаются.
Если идти босиком, то нагрузка равномерно распределяется между пяточной областью и основанием пальцев. Также правильно включаются в работу своды стопы, которые тем самым выполняют свою главную амортизирующую функцию. А в нынешней обуви, а в особенности туфлях на каблуке, основная нагрузка ложится на плюсно-фаланговые сочленения (основание пальцев). Природа же не предусматривала такого. И при ходьбе суставы деформируются, испытывают нагрузку, на которую не рассчитаны, «распрямляется» стопа. Появляются мозоли, которые быстро «обзаводятся» слизистой сумкой. Именно она, хоть и скрыта от глаз, и вызывает боли. А в будущем вполне может воспалиться и нагноиться. Вот если бы каждая женщина могла себе позволить обувь из мягкой кожи на невысоком устойчивом каблуке с продуманный внутренним рельефом, то пациентов у ортопедов было бы значительно меньше.
Наши ноги стоят заботы о них
Если вы не знали, что такое деформация стопы, и какие последствия у этого явления, следуйте нашим советам. Ведь вы же не хотите искать советы, как бороться с уже появившимися мозолями?
В первую очередь можно вернуться к истокам и больше ходить босиком. Естественно, если вы придёте босиком на работу, то этого не поймут, но дома вполне можно позволить себе это. Также перед сном обмывайте ноги прохладной водой и протирайте стопы с небольшим массажем. Для этого прекрасно подойдут махровые или холщевые полотенца. Если вы проводите вечер в неподвижной обстановке за компьютером или просмотром телепередач, то обзаведитесь каким-нибудь скалкоподобным массажером и катайте его сводом стопы. Также не забывайте разминать и тренировать мышцы и суставы ног. Для этого уделите несколько минут и просто походите попеременно то на пятке, то на пальчиках. Все эти процедуры абсолютно не сложные, занимают минимум времени и дают максимум пользы.
Если же выполнять эти упражнения уже поздно, и плоская стопа и натоптыш уже вошли в вашу жизнь, то не отчаивайтесь и следуйте следующим рекомендациям. Прежде всего, нужно отказаться от неудобной обуви. Да, это может быть не так красиво, как вы привыкли, но чем-то придется жертвовать. И пусть этой жертвой будут не ваши ноги. Проследите, чтобы обувь имела ортопедические стельки супинаторы, или, в крайнем случае, подкладывайте стельку из поролона. В ней можно вырезать отверстие под мозолью, снизить давление на нее при ходьбе, тем самым облегчив боль и уменьшив раздражение этого участка с последующим усугублением проблемы. Ну и используйте противомозольные пластыри и жидкости для ванночек.
Возможно, это позволит избежать оперативных методов лечения деформированной стопы. Это всегда сложный вариант, которого стоит пытаться избежать. Консервативными же методами пренебрегать не стоит. Но только после консультации специализированного врача. Не относитесь с пренебрежением к воспалительным процессам на стопе. Они весьма опасны. Так же повышенное внимание к этим проблемам стоит уделить пожилым людям, диабетикам и людям с лишним весом. Это своеобразная «группа риска», чаще других сталкивающаяся с осложнениями.
Водяная мозоль — это содержащий прозрачную жидкость пузырь, образовавшийся на коже в результате ее механического повреждения трением. Проще говоря, это то, что в народе называется «водянка». Наиболее часто водяные мозоли образуются в соприкасающихся с обувью местах ступней и на участках ладоней и пальцев, удерживающих инструмент при работе. При правильном подходе к лечению и бережном отношении к поврежденному участку кожи водяная мозоль быстро заживает, не оставляя никаких следов.
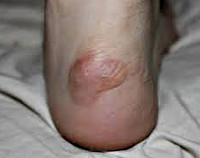
Общие сведения
Механизм образования «водянки» связан с трением, которое приводит к сдвигу поверхностного слоя кожи относительно расположенных ниже слоев. В большинстве случаев начальные изменения кожи, возникающие под воздействием трения, остаются незамеченными. Дальнейшее воздействие приводит к окончательному отслаиванию поверхностного слоя кожи и образованию полости, которая постепенно наполняется межклеточной жидкостью. Так на подвергающемся трению участке появляется водяная мозоль.

Причины
Основной фактор, вызывающий образование водяной мозоли, — это трение. Так, при носке слишком тесной, неудобной или жесткой обуви трению подвергаются наиболее тесно соприкасающиеся с ней участки кожного покрова стопы. Появлению «водянки» при этом способствует потливость ног или наличие дырки в носке. Водяная мозоль может образоваться и на теле, если какой-то участок кожи постоянно трется о слишком тесную одежду.
При длительной работе с инструментом (например, во время вскапывания земли, работы пилой, чистке овощей, игры в теннис) на коже кисти также может образоваться водяная мозоль. Образование подобных мозолей более часто встречается у людей с нежной и чувствительной кожей, при усиленном потоотделении.
Симптомы водяной мозоли
В начальном периоде в месте трения появляется покраснение, небольшая отечность и болезненность. Затем на коже возникает пузырь, заполненный прозрачной жидкостью — водяная мозоль. В этой стадии водяная мозоль может причинять значительную боль, малейшее прикосновение к пузырю вызывает напряжение его стенок и усиление боли. При любой механической травме (удар, сдавливание, продолжающееся трение и т. п.) происходит разрыв пузыря и содержащаяся в нем жидкость начинает вытекать. Если происходит отрыв стенок пузыря, то на коже остается красная мокнущая ранка.
Осложнения
После разрыва водной мозоли может произойти ее инфицирование с формированием мозольного абсцесса. Опасность попадания стафилококковой или стрептококковой инфекции намного больше, если мозоль вскрылась с отрывом стенки. К признакам инфекционного процесса относятся: краснота, выходящая за пределы мозоли, интенсивная боль без механического воздействия, помутнение находящейся в водяной мозоли жидкости, наличие вокруг мозоли корочек желтого цвета, выделение из мозоли гноя, подъем температуры.
Лечение водяной мозоли
В большинстве случаев лечение водяной мозоли можно провести самостоятельно. Маленькие мозоли обычно не доставляют болезненных ощущений и не вскрываются сами по себе. Поэтому их просто накрывают пластырем, предохраняющим их от травмирования. Если же водяная мозоль большого размера, то она причиняет значительный дискомфорт и чревата разрывом. Такую «водянку» лучше проколоть. Наиболее благоприятным для прокола временем считаются первые сутки с момента появления пузыря на коже.
Прокалывание водяной мозоли нужно проводить с обязательным соблюдением некоторых правил, позволяющих избежать попадания в мозоль инфекции. Во-первых, необходимо дезинфицировать место прокола. Для этого смазывают водяную мозоль йодом или зеленкой. Во-вторых, прокол можно производить только стерильной иглой. Можно взять обычную булавку или швейную иглу. Для стерилизации ее нужно подержать в спирте или прокалить над огнем.
Прокол следует делать сбоку водяной мозоли, вводя иглу почти параллельно поверхности кожи. Ни в коем случае нельзя прокалывать мозоль перпендикулярно ее поверхности, так как при этом игла травмирует дно мозоли. Чтобы отток жидкости из водяной мозоли происходил постоянно, лучше сделать несколько проколов. Главное не переусердствовать и сохранить стенки пузыря. Они словно природная повязка покрывают расположенную внутри водяной мозоли нежную кожу и защищают ее от повреждения и инфицирования.
После того, как проколы сделаны водяную мозоль аккуратно прижимают марлевой салфеткой так, чтобы из нее вышла вся имеющаяся жидкость. Если со временем мозоль снова наполнится содержимым, необходимо будет повторить прокол. Для предупреждения развития инфекции после прокола на водяную мозоль накладывают содержащую антибиотик мазь. Затем закрывают мозоль защитным пластырем, который следует менять не реже 2 раз в сутки и снимать на ночь.
Если вскрытие водяной мозоли произошло самопроизвольно и с отрывом ее стенки, образовавшуюся рану необходимо очистить и продезинфицировать, наложить антибактериальную мазь и накрыть мозоль марлевой подушечкой с лейкопластырем. Последняя будет защищать водяную мозоль от загрязнения и травмирования, создавая благоприятные условия для ее заживления.
В случае попадания в водяную мозоль инфекции требуется ее вскрытие с удалением стенок, так как в закрытой мозоли создаются благоприятные условия для развития инфекционного процесса и нагноения. Поэтому при инфицировании следует обратиться за помощью к врачу-хирургу. С соблюдением всех правил асептики он проведет вскрытие и первичную обработку инфицированной водяной мозоли, наложит повязку с обеспечением дренирования раны и назначит местное антибактериальное лечение.
Профилактика
Профилактика образования «водянок» — это, прежде всего, защита кожи от трения. Лучшим средством от их появления на руках является работа в защитных перчатках. Чтобы уберечь от них ноги, необходимо тщательно подходить к выбору обуви. Она должна быть не тесной и удобной при первой же примерке. Для занятий спортом лучше покупать специальную обувь и одежду, предназначенную именно для выбранного вида спорта.
Закрытую обувь следует всегда носить на носок. Причем акриловый носок лучше защищает ногу от трения, чем хлопчатобумажный. Дело в том, что хлопчатобумажная ткань становится грубой уже через пару стирок. Она не дает испаряться поту и при этом намокает вместе с ногами, что усиливает трение. Для усиленных нагрузок (длительная ходьба, бег, прыжки, спортивные игры) лучше надевать два носка: акриловый, а поверх него хлопчатобумажный.
Влажная кожа быстрее подвергается растиранию с образованием водяной мозоли. Поэтому перед тем, как взяться за нож для чистки овощей следует тщательно вытереть руки. Если речь идет об обуви, то ее необходимо тщательно просушивать и бороться с потливостью ног. В настоящее время существует большой выбор различных кремов и спреев, уменьшающих потоотделение на ногах. С этой целью можно использовать обыкновенный тальк, посыпая им подошвы и межпальцевые промежутки.
Боль в пальцах ног появляется при травматических повреждениях, деформациях стоп, воспалительных, дегенеративных заболеваниях. Часто становится следствием дерматологических болезней. Наблюдается при некоторых сосудистых и нервных патологиях. Может быть слабой, интенсивной, тупой, острой, тянущей, жгучей, ноющей, дергающей, распирающей, кратковременной, периодической или постоянной. Для выяснения причины болей в пальцах ног проводят опрос, внешний осмотр, дополнительные исследования: рентгенографию, УЗИ, лабораторные анализы. До уточнения диагноза рекомендован покой, иногда возможен прием анальгетиков.
Почему болят пальцы ног
Травматические повреждения
Самая частая травматическая причина боли в пальцах ног – ушибы при ударе, спотыкании либо падении тяжелого предмета. Болевые ощущения умеренные, стихающие в течение нескольких суток. Опора сохранена, иногда ограничена из-за боли. Палец отечен, возможны кровоподтеки. При ударе по дистальной фаланге может образовываться подногтевая гематома, которая сопровождается распирающими, пульсирующими болями в области ногтя, отеком, локальной гипертермией. Интенсивность болей постепенно уменьшается со 2-3 дня.
Перелом пальца возникает по тем же причинам, что ушиб, но боль при такой травме резкая, взрывная, незначительно уменьшающаяся с течением времени. Опора на дистальную часть стопы невозможна. При пальпации определяется резкая болезненность, положительный симптом осевой нагрузки, крепитация. Иногда выявляются деформации. Вывихи пальцев стоп наблюдаются редко, проявляются острой болью, характерной деформацией, пружинящим сопротивлением, нарушением опоры.
При озноблении пальцев ног, возникающем на фоне переохлаждения и высокой влажности, обнаруживаются распирающие жгучие боли, зуд, нарушения чувствительности, выраженный отек, багрово-синюшная окраска кожи. В первые минуты после отморожения боль слабая, покалывающая. Потом болезненность быстро нарастает, становится острой, жгучей, нестерпимой. Пальцы отекают, синеют. Образуются пузыри. В тяжелых случаях формируются участки некроза.

Болезни суставов
Причиной симптома нередко являются артриты различной этиологии. Боли при артритах усиливаются по утрам, при физической нагрузке, сочетаются со скованностью движений, отечностью и покраснением кожи, варьируются от незначительных, кратковременных до интенсивных, постоянных. Для ревматоидного артрита типично симметричное поражение межфаланговых и плюснефаланговых суставов.
При псориатическом артрите в процесс вовлекаются дистальные суставы стопы. Посттравматический артрит проявляется поражением одного сустава. Неспецифический инфекционный полиартрит возникает на фоне острых инфекционных заболеваний. Боли резкие, сильные, беспокоят как при движениях, так и в покое, дополняются покраснением, локальным отеком мягких тканей. Болят не только пальцы, но и другие суставы нижних конечностей.
Для артритов пальцев ног, развивающихся вследствие перегрузки при плоскостопии и излишнем весе, характерно хроническое волнообразное течение с умеренно выраженным болевым синдромом. Еще одной разновидностью артрита из-за перегрузки является «болезнь балерин», при которой симптоматика зачастую проявляется ярче из-за повторной травматизации суставов.
Деформирующий артроз пальцев ног диагностируется в пожилом возрасте, у молодых наблюдается после травм, при деформациях стопы, в частности – при молоткообразном пальце. Сопровождается «стартовой болью», ноющими, тянущими болезненными ощущениями, выраженность которых зависит от физической нагрузки. Вначале боли кратковременные, в последующем – длительные, стихающие только после отдыха. На заключительных стадиях болезненность становится постоянной, сочетается с ограничением движений, внешними деформациями.
Другие инфекционные и воспалительные процессы
Асептический периостит развивается на фоне травм, хронических болезней пальцев стоп. Характеризуется незначительной или умеренной болью, болезненностью при пальпации кости. Гнойный периостит формируется при распространении инфекции из ран либо близлежащих очагов. Выявляются сильные дергающие боли, повышение температуры тела. При распространении инфекционного процесса на кость возникает остеомиелит фаланг пальцев. Боль усиливается, общее состояние ухудшается.
Панариций на ногах обнаруживается гораздо реже, чем на руках. Проявляется нарастающими болями, которые из тупых быстро трансформируются в острые, дергающие, пульсирующие, сопровождаются значительным отеком, гиперемией. После бессонной ночи образуется гнойник. Возможно вовлечение поверхностных мягких тканей, костей, суставов, сухожилий. Выраженность общих симптомов зависит от объема поражения.
Кожные болезни
При натирании обувью на пальцах стоп появляются водяные мозоли. На начальной стадии боль неясная, умеренной интенсивности. В последующем болевые ощущения усиливаются, на коже образуется пузырь. Давление, прикосновения становятся резко болезненными. При нарушении целостности пузыря обнажается красная мокнущая поверхность, боль приобретает саднящий характер. Мозольные абсцессы на стопах формируются редко. Проявляются дергающей болью, уменьшающейся при поднимании ноги, отеком, гиперемией.
Стержневые мозоли чаще обнаруживаются на подошвенной стороне пальцев. В покое боли отсутствуют. При ходьбе, надавливании отмечаются болезненные ощущения, напоминающие боль при занозе. Глубокое прорастание корня может провоцировать кровоточивость, существенные затруднения ходьбы. В процессе осмотра выявляется углубление с возвышением по центру.
Пациенты с вросшим ногтем жалуются на боль в углу ногтя при давлении, обувании, ходьбе. При остром течении болезненность усиливается, палец отекает, краснеет, формируется панариций. Хроническая форма характеризуется периодическим появлением болей после ношения тесной обуви, продолжительного стояния, ходьбы. При онихогрифозе больных вначале беспокоят неприятные ощущения в зоне ногтевой пластинки, усиливающиеся при давлении. Затем ноготь утолщается, деформируется, начинает причинять сильную боль при ходьбе в любой обуви.
Сосудистые заболевания
Боль в пальцах ног отмечается у пациентов с поражениями артерий, сочетается с болями в стопах и голенях. Сначала болезненность развивается при ходьбе на длительные расстояния, в последующем дистанция уменьшается, на поздних стадиях боли сохраняются даже в покое. Симптом обнаруживается при следующих облитерирующих заболеваниях нижних конечностей:
Боли в пальцах и ступнях также могут наблюдаться при ангионеврозах. Для эритромелалгии характерна внезапно появляющаяся острая пекущая, жгучая боль на фоне перегрева или сдавления, распространяющаяся на обе стопы. При синдроме Рейно болезненность, напротив, возникает после охлаждения. Период похолодания и онемения пальцев сменяется распирающей, жгучей, ломящей болью.
Неврологические патологии
Жгучие простреливающие боли в двух пальцах (чаще в 3 и 4) наблюдаются при невроме Мортона. Провоцируются ходьбой, тесной обувью. Со временем усиливаются, не исчезают в состоянии покоя. Иррадиация в пальцы отмечается при невропатии медиального подошвенного нерва, общих пальцевых нервов.
Другие заболевания
Болевые ощущения в пальцах ног могут выявляться при следующих заболеваниях:
- Нервно-артритический диатез. Боль возникает в дистальных отделах пальцев верхних и нижних конечностей, дополняется неврастеническим синдромом, нарушениям метаболизма, аллергическими реакциями.
- Болезнь Фабри. Типично сочетание хронических колющих, жгучих болей средней интенсивности и тяжелых острых приступов, продолжающихся от нескольких часов до нескольких суток. Наблюдаются сердечно-сосудистые и неврологические нарушения.
- Психические расстройства. Болезненность, не укладывающаяся в картину соматического заболевания, выявляется при депрессивных расстройствах, истерии, ипохондрии. При нарушениях психотического уровня пациенты описывают боль вычурно, необычно.
Диагностика
Диагностикой заболеваний, сопровождающихся болью в пальцах ног, занимаются травматологи-ортопеды. При необходимости к обследованию привлекают ревматологов, хирургов, дерматологов, других специалистов. План обследования включает:
- Опрос. Врач выясняет время и обстоятельства появления болевых ощущений и других признаков, устанавливает связь болей с внешними обстоятельствами, изучает историю жизни, семейный анамнез.
- Физикальное обследование. В ходе осмотра специалист оценивает внешний вид ступни и пальцев, определяет наличие деформаций, отека, местной гипертермии, нарушений цвета кожных покровов. Исследует объем движений, чувствительность, пульсацию артерий.
- Рентгенография пальцев стопы. Визуализирует вывихи, переломы, участки перестройки или разрушения костей и суставов, дегенеративные и воспалительные изменения.
- Дерматоскопия. Осуществляется для дифференцировки стержневой мозоли и онихогрифоза от других заболеваний, исключения микотической или вирусной природы поражения. По показаниям дополняется другими дерматологическими методиками.
- УЗИ. Проводится при заболеваниях сосудов. Дуплексное сканирование и УЗДГ позволяют изучить состояние и проходимость артерий, скорость тока крови.
- Лабораторные исследования. Рекомендованы для подтверждения воспалительных процессов, обнаружения маркеров ревматических болезней, исследования флоры.

Лечение
Помощь до постановки диагноза
При травмах придают стопе возвышенное положение, прикладывают пакет со льдом или грелку с холодной водой. Переломы фиксируют шиной либо специальной повязкой. Пациентам с отморожением накладывают изолирующие повязки. При нетравматических поражениях обеспечивают ноге покой, иногда используют обезболивающие и противовоспалительные средства местного действия.
Консервативная терапия
Вывихи вправляют, при переломах со смещением выполняют репозицию, осуществляют иммобилизацию. При болях в пальцах могут применяться следующие консервативные мероприятия:
- Охранительный режим. Пациенту рекомендуют ограничить нагрузку на конечность, использовать ортопедические изделия или специальные приспособления (трость, костыли).
- Лекарственная терапия. При воспалительных и дегенеративных процессах назначают НПВС. Инфекционные заболевания являются показанием для проведения антибиотикотерапии. При болезнях сосудов эффективны препараты для улучшения кровообращения.
- Немедикаментозные методы. Могут быть показаны УВЧ, лекарственный электрофорез, магнитотерапия, другие физиотерапевтические методики. Некоторым больным рекомендованы ЛФК, массаж.
Хирургическое лечение
С учетом характера патологии выполняют следующие оперативные вмешательства:
- Травматические повреждения: фиксация костных фрагментов спицами.
- Деформации: резекция молоткообразных пальцев стопы.
- Инфекционные процессы: вскрытие панариция, секвестрэктомия.
- Дерматологические заболевания: удаление или коррекция вросшего ногтя, удаление мозоли с использованием различных энергий.
- Неврологические болезни: иссечение невромы Мортона.
После операций производят перевязки, назначают обезболивающие и антибактериальные средства. Пациентов направляют на физиолечение, лечебную физкультуру.
Читайте также:

