Можно нарастить ногти при бородавках
Обновлено: 28.04.2024
Для удаления бородавок существует несколько способов. Чаще всего пациенты выбирают удаление бородавок лазером. Преимущества заключаются в том, что не понадобится много времени, а также не требуется длительная реабилитация. В данной статье мы подробнее поговорим об услуге удаления бородавок лазером.
Как происходит удаление бородавок лазером
Самым распространенным кожным заболеванием является угревая сыпь, на втором месте — бородавки. Статистика утверждает, что у 10 % людей есть вирус папилломы. Из-за папилломавируса возникают патологические кожные ткани, в результате чего люди страдают различными заболеваниями, начиная от бородавок и заканчивая серьезными проблемами, например, раком шейки матки.
Бородавки бывают разных размеров: от 1 мм до 3 см. Они образуются на слизистых оболочках, коже, бывают выпуклыми и плоскими. Если вирус попал в организм человека, то его уже не вывести и он останется на всю жизнь. Как только иммунная система человека даст сбой, появится бородавка.
Здоровые люди могут легко заразиться от носителей инфекции через предметы общего пользования, бытовые приборы или половым путем. Большой риск заразиться есть на пляже, в бассейне, сауне, бане и других местах отдыха большого количества людей. Папилломавирус погибает под воздействием солнечных лучей, поэтому риск заражения в вечернее и ночное время существенно выше.
Рекомендуемые статьи по теме:
Человек может не подозревать, что заразился, даже в течение нескольких месяцев, потому что признаки болезни появляются только через 2-5 месяцев. Не только снижение иммунитета провоцирует появление бородавок, но и следующие факторы:
Тесная и неудобная, синтетическая обувь.
Нарушение обмена веществ.
Грибковые и другие инфекционные заболевания.
Недостаток в организме питательных веществ.
Случайные половые связи.
Несоблюдение правил асептики и антисептики при маникюре и педикюре.
Удаление бородавок лазером осуществляется только после консультации дерматолога или косметолога. Клетки бородавок на 75 % состоят из воды. Лазерные установки выпаривают эту жидкость, за счет чего новообразование удаляется. Удаленный материал впоследствии подвергается гистологическому анализу. В ходе процедуры используется одна из различных лазерных установок:
СО2 лазер — патологические ткани разрушаются, жидкость выпаривается посредством лазерного луча. СО2 лазер испускает инфракрасное излучение с длиной волны 10 600 мн. Недостаток данного метода заключается в том, что после процедуры могут остаться рубцы на коже пациента.
Эрбиевый лазер очень похож на СО2 лазер, только имеет более короткую длину волны — 2940 мн, эффективнее в двенадцать раз. Также достоинством данного лазера является меньшая травматичность тканей.
Импульсный лазер на красителях практически не оставляет рубцов и не доставляет пациенту дискомфорт во время процедуры. В отличие от СО2 лазера и эрбиевого лазера, оказывает селективное действие на оксигемоглобин, приводя к деструкции капилляров бородавки.
Какие преимущества имеет удаление бородавок лазером
Удаление бородавок лазером — не единственный способ избавиться от новообразований. Существуют радиоволны, криохирургия, электрокоагуляция и другие методы, у каждого из которых есть преимущества и недостатки. Но все же один из самых эффективных методов — лазер, так как он имеет следующие преимущества:
На теле не остается рубцов и грубых шрамов.
Врач может производить контроль глубины проникновения лазерного луча.
Для полного удаления новообразований хватает одного сеанса.
Быстрое заживление после процедуры.
Стерильность метода и безопасность.
С помощью лазера удалить бородавки можно на любом участке тела.
Противопоказания для удаления бородавок лазером
Данную процедуру нельзя проводить при:
общем воспалительном заболевании;
воспалении кожи около бородавки;
подозрении на рак кожи;
склонности к образованию келоидных рубцов.
Что выбрать: удаление бородавок лазером или азотом
Самые популярные способы удаления бородавок и других нежелательных наростов — лазер и криодеструкция. Если человек решил удалить новообразование, нужно выбрать метод.
Если бородавка находится на видном месте, например, на лице, то лучше выбрать лазер, потому что он не оставляет шрамов.
Азот не проникает в глубокие слои кожи, поэтому, если вы выберете криодеструкцию, велика вероятность, что понадобится несколько процедур, особенно если новообразование большого размера. Криодеструкция стоит дешевле лазера, но вызывает болевые ощущения.
Если вы решились на процедуру, проконсультируйтесь с дерматологом, какой способ удаления бородавок выбрать. Лазер более эффективен, но и стоит дороже. Криодеструкция доступнее по цене, но, скорее всего, понадобится несколько сеансов, чтобы полностью избавиться от бородавки.
Сколько заживает бородавка после удаления лазером
Удаление бородавки лазером практически не травмирует кожу, но в любом случае остается ожог, который заживает в три этапа.
На первом этапе формируется струп, то есть корочка, защищающая ранку от инфекции.
На втором этапе происходит постепенное заживление раны под корочкой.
На третьем этапе струп отторгается, кожные покровы восстанавливаются. Молодая кожа, конечно, сначала будет более светлой, то есть место удаленной бородавки будет видно, но впоследствии цвет станет таким же, как у близлежащих тканей.
Чтобы ранка после удаления бородавки лазером не воспалилась и не загноилась, за ней нужно ухаживать, так процесс заживления пойдет быстрее. Период заживления зависит от многих факторов, которые указаны в таблице.
Факторы
Продолжительность заживления ранки
Размеры и форма бородавки.
Если папиллома менее сантиметра в диаметре, ранка после процедуры заживет за две недели. Если бородавка диаметром более сантиметра, рана заживет за месяц.
Состояние иммунной системы организма.
При сильном иммунитете реабилитационный период будет минимальным.
Точное выполнение рекомендаций врача после проведения операции.
За ранкой нужно ухаживать, чтобы инфекция не попала внутрь, иначе заживление будет длиться несколько месяцев.
Что необходимо соблюдать после удаления бородавки лазером
Как правило, уже на следующий день можно мыться, но все равно лучше спросить врача об этом, потому что все зависит от количества удаленных бородавок и способа удаления.
Ниже перечислены правила, которые должны соблюдать все пациенты:
После умывания место бывшей бородавки нельзя вытирать полотенцем.
На протяжении двух месяцев запрещается принимать ванны, разрешен только душ, причем на ранку не должно попадать косметическое средство. Место бывшей бородавки нельзя тереть.
После душа ранку нужно промокнуть бумажным полотенцем или мягкой салфеткой.
Солярии и купание в общественных водоемах запрещены две недели после операции.
Два месяца запрещены бани и сауны.
Если бородавка была на месте, где растут волосы, то удалять волосы можно только через три недели после процедуры.
Каких мер предосторожности требует рана после удаления бородавки лазером
Чтобы после удаления бородавки лазером не остался рубец или шрам, следует соблюдать рекомендации, перечисленные ниже:
Не заклеивайте ранку пластырем, чтобы не было воспаления из-за проникновения бактерий. Рана заживет быстрее, если будет постоянный доступ воздуха. Со временем корочка отпадет, а на ее месте образуется новый слой эпителия.
После удаления бородавки на протяжении трех дней обрабатывайте ранку зеленкой, заживляющими мазями, раствором перманганата калия и другими местными обеззараживающими средствами. Химические средства и спиртовые растворы строго запрещены.
Даже если вы случайно почесали место удаления бородавки и струп начал отделяться раньше времени, не срывайте его до конца. Возьмите раствор фурацилина, размочите им отошедший участок и аккуратно срежьте его.
Корочку, образовавшуюся на ранке, нельзя удалять, она отпадет сама.
Нельзя допускать, чтобы на ранку попадали солнечные лучи, пользуйтесь солнцезащитным кремом перед выходом на улицу.
Если бородавка была удалена в интимной зоне, заниматься сексом можно только после полного заживления ранки. Как правило, это один месяц.
Косметикой лучше не пользоваться, пока цвет кожи на ранке не выровняется с окружающими тканями.
Если прошел уже месяц после удаления бородавки лазером, а рана так и не зажила, сходите к врачу.
Рекомендуется после процедуры пропить курс витаминов Е, А, С, чтобы кожа была более эластичной, укрепить иммунитет и восстановить регенеративные свойства кожи.
Какие последствия возможны после удаления бородавки лазером последствия
Удаление бородавок лазером — щадящая процедура, но возможны следующие последствия:
Если ранка не обрабатывалась должным образом, она будет долго заживать.
Может попасть инфекция, из-за чего начнется воспаление.
Не исключено образование шрамов и рубцов, нарушение пигментации эпидермиса, то есть на месте бородавки может остаться темный или белый участок.
Если кожа пациента очень нежная, возможна термическая травма. Также она может произойти, если специалист неверно настроил инструмент.
Аллергия на фотовоздействие и анестезию.
Почему после удаления бородавок лазером остаются рубцы и шрамы?
Недостаточная квалификация хирурга.
Предрасположенность кожи пациента к образованию рубцов.
Несоблюдение рекомендаций во время реабилитационного периода приводит к инфицированию поврежденной поверхности.
При удалении крупных и глубоких бородавок остается рана, которая углубляется под сосочковый слой кожи.
При удалении бородавок лазером на руках, в зоне декольте или на лице, задумайтесь о том, как обезопасить себя от появления рубцов. Современные средства для предотвращения грубых рубцов способствуют сохранению воды в тканях, поэтому соединительная ткань, которая и составляет основу рубцов, не образуется. Пользуйтесь гелями на основе гидроколлоидных веществ.
Когда корочка, образовавшаяся на ранке, отпадет, наносите однопроцентную гидрокортизоновую мазь в течение полутора недель. Мазь снизит вероятность появления рубцов и поможет быстрому заживлению. Подойдет и порошок Банеоцин. Для профилактики приобретите Медидерму, Панавир или Контрактубекс. Действие Панавира основано на противовирусном действии и подавлении синтеза ДНК, что позволяет уменьшить риск образования новых бородавок.
Чтобы расщепить омертвевшую ткань и повысить эластичность кожи, наносите на поврежденный участок крема и гели, в состав которых входят фруктовые кислоты. Это способствует тому, что шрамы становятся плоскими, а потом светлеют. Важно, чтобы в состав используемого вами средства входила гиалуроновая кислота, которая создает очень тонкую пленку, поддерживающую влажность кожи, стимулирует синтез волокон коллагена и эластина, оживляет огрубевшие ткани. Прежде чем приобрести лечебную косметику, нужно проконсультироваться с врачом.
Важно не только выбрать правильное средство, но и начать его использовать как можно раньше, потому что так шрам быстрее заживет.
Если после удаления бородавок лазером остался крупный рубец, скорее всего, потребуются процедуры для его сглаживания: СВЧ-терапия, криодеструкция или электрокоагуляция.
Ожог. Во время удаления бородавок лазер оказывает на кожу пациента такое же воздействие, как солнечные лучи, поэтому обработанный участок краснеет. Если у пациента очень чувствительная кожа, то после процедуры наблюдается не только ожог, а еще отечность и сильное покраснение кожи. Иногда появляются водянистые пузырьки. В таком случае очень важно соблюдать рекомендации по уходу за ранкой, иначе у пациента может остаться рубец темного цвета, который будет очень заметен на коже. Если несмотря на хороший уход за обработанным участком ожог и покраснение не проходят, нельзя заниматься самолечением, следует обратиться к врачу. Ожог может увеличиться, если прооперированную область подвергать воздействию солнечных лучей.
Высокая температура, воспаление, боль. Пациенту не стоит пугаться, если он испытывает перечисленные симптомы, потому что это нормальная реакция организма на удаление бородавки лазером. В области ранки иногда появляется покраснение и отек, которые обычно проходят в течение пяти дней.
После удаления бородавки лазером воспаление должно пройти за несколько дней. Если пациент расчесывает ранку, может попасть инфекция, из-за чего начинается воспаление. Обычно в таких ситуациях врач выписывает антибиотики и антисептики. Антисептик наносится на ранку три раза в день. Чтобы ускорить заживление, можно использовать местные средства для обработки ранки. Врач посоветует, как это лучше делать. Лучший антисептик — марганцовка, которой обрабатывается ранка и ее края.
Если края ранки расходятся, она сильно болит. Ранка может воспалиться, появляется гной, что говорит о том, что в ранку попала инфекция, из-за чего боль усиливается. Нужно немедленно обратиться к врачу, который проводил процедуру, чтобы он осмотрел болезненный участок. Врач подскажет, какие обезболивающие стоит принимать. Не исключено, что потребуется наложить швы или промыть ранку антисептиками.
Если после удаления бородавки лазером повысилась температура, следует принять парацетамол. Такая реакция организма объясняется тем, что начался небольшой воспалительный процесс.
Рецидив. Если в организме есть ВПЧ, бородавки будут появляться снова, этого никак не избежать.
Сколько стоит удаление бородавки лазером
Цена процедуры по удалению бородавки лазером не должна вас испугать. Она зависит от того, где расположена бородавка, каков ее размер, а также, сколько новообразований вы хотите убрать. Если желаете избавиться от десяти или более бородавок, хирург, скорее всего, сделает скидку, и удаление одной бородавки в таком случае обойдется вам дешевле. Подумайте, хотите ли вы исследовать бородавку после удаления.
Удаление бородавок лазером — ответственная процедура, ведь она напрямую касается вашей красоты и здоровья. Поэтому обращаться за такой услугой следует только опытным и высококвалифицированным специалистам, чётко понимающим свою задачу.
Центр красоты и здоровья Veronika Herba, оснащен эффективным и современным оборудованием. В Москве работают сразу два таких центра – у м. Тимирязевская и м. Отрадное .
Почему клиенты выбирают Центр красоты и здоровья Veronika Herba:
Это центр красоты, где вы сможете ухаживать за собой по умеренной стоимости, при этом вашим лицом и/или телом будет заниматься не рядовой косметолог, а один из лучших дерматологов в Москве. Это совершенно другой, более высокий уровень сервиса!
Получить квалифицированную помощь вы можете в любое удобное для себя время. Центр красоты работает с 9:00 до 21:00 без выходных. Главное — заранее согласовать с врачом дату и час приема.

Массаж лица против морщин: 10 эффективных техник

Как убрать второй подбородок быстро и навсегда

Полезные витамины для волос: от выпадения и для роста

Прессотерапия: худеем без нагрузок, диет и таблеток
Диабетическая стопа: симптомы, лечение и профилактика
Биохимический анализ крови как способ контроля за состоянием своего здоровья
Общение началось просто чудесно. Мы всегда очень радуемся, когда клиентки читают наш сайт, посты в группе и в инстаграме. Иначе для чего же тогда мы их пишем?
Поэтому ответила я с удовольствием и, конечно, вежливо. Договорились, записались. Наступил назначенный день.
Екатерина оказалась очень милой девушкой. Я обратила ее внимание на наши крафт-пакеты, одноразовые файлы для пилок - раз человеку это так важно, то я всегда готова рассказать и показать.
- Отлично! Для меня самое главное - это не рисковать здоровьем. Я вижу, что у вас действительно все как положено.
- Вы правы, кто еще кроме нас самих позаботится о нашем здоровье! - Я не могла нарадоваться на приятное общение.
- Вы знаете, я изучила все ваши ресурсы: сайт, группу в ВК и инстаграм. Прочитала много информации и отзывов о вас, прежде чем принять решение записаться.
- Вы совершенно правы! Мы бы советовали каждой девушке так тщательно подходить к выбору мастера! Чаще же получается, что мы пишем статьи, посты, даже снимаем видео, чтобы рассказать о чем-то, а большинство даже не читает и не смотрит.
- Да, да! Люди на самом деле относятся к своему здоровью так безответственно.
Мы очень мило общались и казалось, что достигнуто полное взаимопонимание.
И вдруг меня словно ударила молния.
И вдруг. Я внезапно нащупываю на ее пальце бородавку. Думаю, любой мастер с опытом чувствует и опознаёт эти характерные наросты даже не глядя и даже через перчатки. Конечно, это может оказаться просто мозоль, но визуальный осмотр ставит все на свои места.
Бородавка. Многолетняя, большая. У человека, который мне сказал: "Здоровье - это мой пунктик!"
Я понимаю, что человек может не знать, что это. С бородавками приходят часто, и это не удивляет, мы привыкли и обычно просто рассказываем, что надо делать.
Многие доказывают, что это вообще не бородавка, “это я тут укололась, теперь вот просто не заживает”, и все в таком роде.
Но если для тебя настолько важно ЗДОРОВЬЕ, то это уж ни в какие рамки! Надо же хотя бы сходить в больницу и спросить, что это тут “не заживает” много лет.
Я была ошарашена, честно вам скажу. И даже не знала, как реагировать. С трудом сдержалась, чтобы не спросить, как это понимать при таком "пунктике"? Пришлось спокойно осведомиться:
- У вас бородавка?
И что меня восхищает КАЖДЫЙ РАЗ, так это невероятно искренний и такой же невероятно глупый ответ:
- Да она там уже сто лет!
Это мои эмоции. Их не выразить словами. Приличными, во всяком случае.
То есть вы годами таскаете на себе заразный вирус, к тому же эстетически просто отвратительный, совершенно неподходящий девушке, да еще так заботящейся о своем здоровье, и СЧИТАЕТЕ ЭТО НОРМАЛЬНЫМ.
Раз она там давно, то это снимает с вас ответственность по ее выведению? Или делает ее не заразной? Или менее противной? Или ЧТО объясняет такой ответ.
И зачем тогда приставать к нам со стерилизацией? То есть вам можно людей заражать, а самой страшненько?)
У мастеров маникюра стальные нервы, закаленные годами и клиентами. И железная выдержка дрессированного добермана. Я остаюсь вежливой:
- Вы знаете, что с бородавками нельзя посещать маникюрные салоны? Это вирусное заболевание, причем очень заразное. ВПЧ - вирус папилломы человека.
- Ой, правда. Я не знала.
- Да, и мы имеем право не принимать клиентов с бородавками. Поэтому к следующему сеансу ее обязательно надо вывести, - я мило рассказываю, где можно это сделать в нашем городе.
- Да, конечно! Теперь-то я точно ее выведу!
Болтать уже не хочется почему-то. Завершаю работу в молчании. Очень часто человек при таком неприятном открытии смущается, расстраивается, умолкает. И такая реакция хотя бы понятна.
Но Екатерину не так просто выбить из седла, оказывается. Она не теряет радостного расположения духа, весело со мной прощается и снова обещает вылечить свою проблему.
Расстаемся на дружеской ноте, ноготки кайф и вообще все понравилось!
Зайдя в наш диалог через несколько дней, обнаруживаю, что меня занесли в черный список. Бинго!)))
Значит, дальше пойдет разносить заразу. К мастерам, которые не столь щепетильны.
Ну а правда - зачем тратить деньги на выведение жидким азотом. Пусть еще лет сто повисит, не мешает же.
Что такое вросший ноготь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Костромин Р. А., хирурга со стажем в 6 лет.
Над статьей доктора Костромин Р. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Вросший ноготь, или онихокриптоз — это заболевание, при котором ногтевая пластинка врастает в боковой край околоногтевого валика. Ткани вокруг ногтя воспаляются, краснеют, появляется болезненный отек с гноем. Чаще всего онихокриптозом поражаются большие пальцы стоп. В начальной стадии проявляется болью при ходьбе, а в дальнейшем неприятные ощущения не проходят и в состоянии покоя. При отсутствии специализированного лечения заболевание часто рецидивирует. Периоды воспаления сменяются периодами ремиссии годами, а лекарственное лечение (противовоспалительная, антибактериальная терапия) дает кратковременный эффект.
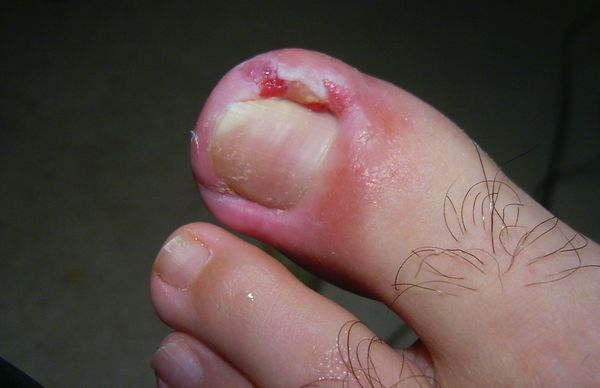
Основные причины возникновения заболевания:
- Неправильный уход за пальцами стоп:
- если углы ногтя выстригать слишком глубоко, это приведет к неправильному росту ногтевой пластины и врастанию в мягкие ткани околоногтевого валик;
- ношение тесной обуви с узким носком механически вдавливает кожный валик в ногтевую пластинку. Это провоцирует воспаление, которое в дальнейшем развивается в онихокриптоз. В молодом и трудоспособном возрасте тесная обувь — основная причина появления вросшего ногтя;
- длительное сдавливание пальцев стоп гипсовой лангетой, либо другой иммобилизующей или корригирующей повязкой также может привести к врастанию ногтя.
- Анатомические особенности строения стопы и пальцев[1]:
- врожденные и приобретенные костные деформации — плоскостопие, широкая стопа, вальгусная деформация первого пальца стопы;
- физиологически крупные, мясистые околоногтевые валики.
- Факторы, приводящие к вторичному развитию вросшего ногтя:
- грибковое поражение пальцев стоп (онихомикоз): ногтевая пластинка утолщается, деформируется и врастает в околоногтевой валик;
- травма стопы;
- сахарный диабет, подагра и др.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вросшего ногтя
Жалобы при обращении к врачу чаще всего одни и те же: боль в области большого пальца стопы, которая появилась либо без видимой причины, либо после травмы или ношения неудобной обуви. Для заболевания характерно усиление интенсивности боли, отёк и гиперемия околоногтевого валика, появление гноя и разрастание грануляций, называемых «дикое мясо» (в связи со схожестью по цвету с сырым мясом).
Клинически выделяют три стадии развития заболевания [3] :
- Умеренный, либо незначительный отёк и инфильтрация ногтевого валика без изменения ногтевой пластинки, выделения гноя и «дикого мяса». Боль чаще всего появляется при движении и ношении обуви.
- Выраженный отёк околоногтевого валика, его увеличение и деформация, «наплыв» тканей на ногтевую пластинку, появление гноя, уплотнение ногтевой пластинки, её тусклость;
- Резкий отёк и гиперемия околоногтевых валиков, выраженные гипергрануляции, «дикое мясо», гной. Ногтевая пластинка истончается, становится ломкой и подвижной.
Все стадии развития заболевания могут осложняться воспалительным процессом.
Патогенез вросшего ногтя
При разборе патогенеза (механизма появления и развития болезни) онихокриптоза важно учитывать особенности строения и роста ногтя [4] .
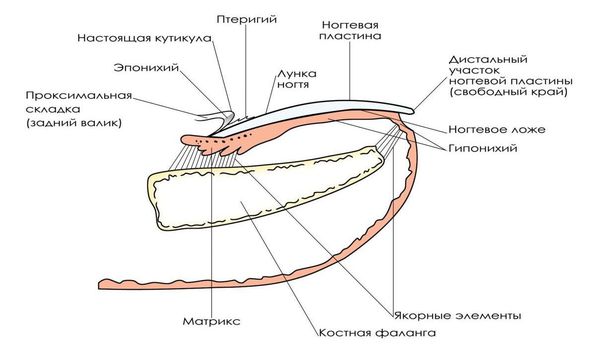
Рост ногтя происходит постоянно, в течение всей жизни человека. Скорость роста составляет около 0,1 мм в сутки, ноготь полностью обновляется через 100 дней.
Ногтевая пластинка образуется в герминативной зоне (матрикс) и в дальнейшем продвигается по ногтевому ложу. При удалении части ногтевой пластинки и сохранении матрикса ноготь вырастет вновь и вызывает те же проблемы, происходит рецидив заболевания.
Ногтевая пластина не растёт в ширину, и врастание ногтя возникает исключительно из-за воспаления околоногтевого валика. В процессе развития болезни мягкие ткани околоногтевого валика травмируются об острый край ногтевой пластины. Начинается воспалительный процесс с отёком мягких тканей, из-за которого они ещё больше вдавливаются в ноготь. В результате постоянной травматизации начинает разрастаться грануляционная ткань (довольно мягкая и пористая, воспринимаемая незнающим человеком как «лишняя кожа»). Постепенно отёк и воспаление нарастают, всё больше причиняя дискомфорт. Присоединяется грибковая и бактериальная среда, возникает изменение цвета пораженного околоногтевого валика, локальное повышение температуры и выделение гноя. Носить привычную обувь становится практически невозможно, попытки опереться на больной палец вызывают острую боль. Далее воспалительный процесс приобретает хроническое течение, грануляционная ткань уплотняется, ногтевая пластинка деформируется, и воспаление может распространиться на костную ткань [5] .
Классификация и стадии развития вросшего ногтя
Классификация Д.И. Муратова (1972) наиболее полно отражает причины и патогенез заболевания. Автор подразделяет течение заболевания на четыре степени тяжести [6] :
Первая степень: обычная форма ногтя, жалобы на боль в ногтевой фаланге пальца, умеренная отёчность и покраснение бокового валика на первом пальце стопы.
Вторая степень: форма ногтя выпуклая, его толщина колеблется в пределах 0,5-1 мм, виден врастающий край. Угол врастания ногтя варьирует от 15 до 30 градусов.
Третья степень: ноготь принимает башневидную форму, края глубоко врастают в окружающие ткани. Толщина ногтевой пластины составляет 2,5 мм, а угол врастающего края достигает 30-45 градусов.
Четвертая степень: форма ногтя приобретает вид рога или когтя, его толщина более 2,5 мм, угол искривления врастающего края более 45 градусов, наблюдаются клинические симптомы трофических изменений матрикса, тканей ногтевого ложа и ногтя.
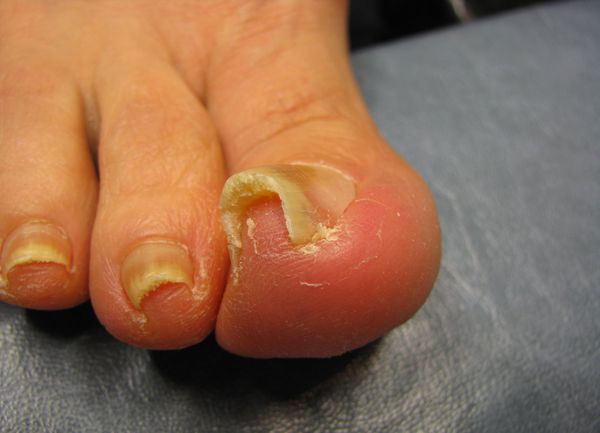
Осложнения вросшего ногтя
Осложнения при несвоевременном лечении вросшего ногтя связаны с развитием инфекционно-воспалительного процесса, который выражается в следующих патологических состояниях [7] :
- Абсцесс пальца стопы — формирование полости с гнойным содержимым, отёк и покраснение всей ногтевой фаланги. Требует хирургического вмешательства.
- Остеомиелит ногтевой фаланги пальца — инфекционный процесс переходит на кость, необходимо медикаментозное и оперативное лечение. При позднем обращении может потребоваться ампутация фаланги пальца.
- Гангрена пальца стопы — необратимое повреждение (некроз) мягких тканей стопы. Единственный способ лечения при таком состоянии — ампутация ногтевой фаланги или всего пальца.
- Лимфангиит или лимфаденит — распространение инфекции по лимфатической системе с поражением лимфатических сосудов или лимфатических узлов. Требует комплексного лечения с назначением противовоспалительной и антибактериальной терапии.
Сахарный диабет, облитерирующий атеросклероз сосудов нижних конечностей и иммунодефицит повышают вероятность развития осложнений. Также к факторам риска относят курение, ожирение, старческий возраст. Снижение местных защитных реакций приводит к более частому выявлению микозов. Кроме того, длительно существующий вросший ноготь может стать причиной формирования фибром и злокачественных новообразований.
Диагностика вросшего ногтя
Диагностика вросшего ногтя начинается с выявления характерных жалоб, причин развития заболевания и предрасполагающих факторов. При осмотре врач устанавливает наличие анатомических особенностей, стадию развития заболевания, наличие осложнений, проводит сравнительный осмотр другой конечности.
Характерный вид пальца, наличие предрасполагающих факторов и анатомических особенностей, признаки воспаления, гнойные выделения и грануляции позволяют без труда поставить диагноз и определить степень тяжести процесса [8] .
При подозрении на возможность осложнений, а также для уточнения причин развития заболевания врач использует дополнительные методы диагностики:
- Общий анализ крови — для исключения признаков общего воспалительного процесса.
- Рентгенологическое исследование стоп. Рентгенограмма предназначена для выявления распространения гнойного воспаления, перехода патологического процесса на кости фаланг, а также для уточнения анатомических особенностей стопы (степени отклонения первого пальца стопы, оценки степени плоскостопия).
- Посев гнойного отделяемого для изучения вида возбудителя. Это необходимо, чтобы определить чувствительность бактерий к антибиотикам при длительном рецидивирующем течении заболевания и неэффективности терапии.
Лечение вросшего ногтя
На начальном этапе развития заболевания назначается консервативное лечение с устранением предрасполагающих факторов заболевания. Рекомендуется уменьшение нагрузки на палец, ограничение ходьбы, ношение свободной обуви (по возможности ходьба без обуви), прикладывание холода к месту воспаления, гигиена стоп, исключение травматизации, компрессы с антисептическими растворами. Не рекомендуется применение мазей, таких как ихтиоловая мазь или мазь Вишневского. Если воспаление проходит, то больному рекомендуется соблюдать осторожность и при рецидиве воспаления снова обратиться к хирургу.
При неэффективности проводимой терапии, более поздней стадии заболевания или рецидивирующем течении показано хирургическое вмешательство.
В настоящее время известно более 150 способов хирургического и консервативного лечения вросшего ногтя [2] [9] . Однако желаемый результат (минимальный риск рецидива, высокий косметический эффект, высокая скорость восстановления) дают лишь некоторые из них.
Наиболее эффективные и часто применяющиеся хирургические операции:
- Краевая резекция ногтевой пластинки без резекции околоногтевого валика — включает в себя удаление 1-2 мм вросшего края ногтевой пластинки с разрушением ростковой зоны удалённого фрагмента для исключения рецидива. Операция выбора при незначительно и умеренно изменённом околоногтевом валике без выраженных грануляций и «дикого мяса».
- Краевая резекция ногтевой пластинки с резекцией околоногтевого валика (операция по Бартлетту, по Шмидену) — дополнена одним из вариантов резекции околоногтевого валика. Показана при выраженном изменении околоногтевого валика, обильных грануляциях и наличии «дикого мяса». В данном случае резецированный околоногтевой валик ушивается однорядными узловыми швами. Данный вид операции более травматичный, однако при проведении операции значительно снижается риск рецидива.
- Полное удаление ногтевой пластинки (операция Дюпюитрена) используют всё реже в связи с высоким риском рецидива, высокой интенсивностью боли после операции и низким косметическим эффектом. Операция выбора при сильном поражении ногтевой пластины, например, при онихомикозе.
- Радиоволновой и лазерный методы. В чистом виде применяются редко, однако могут дополнять краевую резекцию. После удаления вросшей части ногтя радиоволновым методом врач воздействует на фрагмент ростковой зоны с целью его разрушения и профилактике рецидива. Ту же процедуру хирург может сделать при помощи лазера.
Любая операция может производиться в условиях малой операционной, не требует длительной предоперационной подготовки и выполняется под местной анестезией. Раствор анестетика (новокаин, лидокаин) вводится в основание большого пальца. Полный анестезиологический эффект достигается через 7-10 минут после введения анестетика.
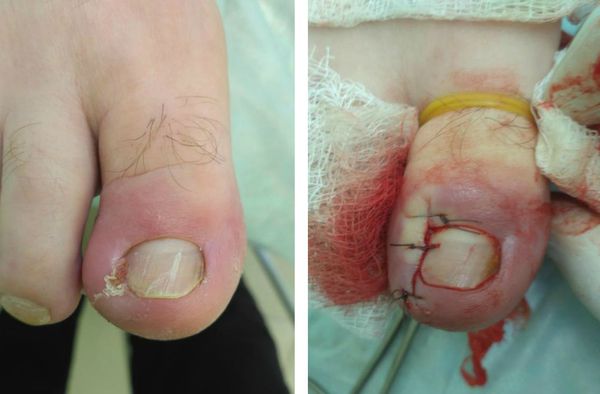
При правильном проведении анестезии операция по удалению вросшего ногтя абсолютно безболезненная и занимает от 10 минут, в зависимости от сложности и распространённости процесса. Перед анестезией врач обязан уточнить у пациента наличие аллергии на анестетик и другие лекарственные препараты. После операции накладывается тугая асептическая повязка с антисептиком. Перевязки в послеоперационном периоде достаточно проводить один раз в день под контролем врача. Швы снимаются на 7-14 сутки, в зависимости от объёма операции и способностей организма к восстановлению.
Вышеперечисленные методики требуют исключительно квалифицированного лечения. Если воздействие будет недостаточным, велика вероятность рецидива заболевания. В случае избыточного воздействия могут быть повреждены участки ростковой зоны, что вызовет стойкую деформацию ногтя на всю жизнь.
Существует большое количество научных работ, исследующих способы комбинированного лечения вросшего ногтя. Рассмотрены способы криодеструкции, динамической деструкции фенолом, озонотерапии, ультразвука, КВЧ-облучение и т. д., однако широкого распространения данные методики не получили [10] [11] [12] .
Отвечу на наиболее частые вопросы пациентов:
- После операции можно уйти домой на своих ногах, можно водить машину и вести привычный образ жизни.
- Эффект анестезии сохраняется до 2 часов, после чего появляется боль в области послеоперационной раны. Для послеоперационного периода заранее расписывается обезболивающая терапия с учётом аллергии и сопутствующих заболеваний пациента.
- После операции повязка может незначительно пропитаться кровью, но при сохранении признаков кровотечения необходимо в неотложном порядке обратиться к лечащему доктору.
Прогноз. Профилактика
При своевременном обращении к врачу, правильном проведении операции и соблюдении необходимых рекомендаций риск рецидива остается достаточно низким.
Хирургическое лечение — самый эффективный способ лечения данного заболевания. Консервативные методы способны устранить проблему лишь на самых начальных стадиях [2] и используются с операцией в комплексе.
Операция по удалению вросшего ногтя обычно не требует особой подготовки и может проводиться в условиях частных медицинских центров. При правильном выборе анестезии она абсолютно безболезненная, занимает от 10 минут и имеет низкий процент рецидива. Операция устраняет заболевание, улучшает косметический эффект и повышает качество жизни пациента, не ограничивая его повседневную активность.
Для профилактики вросшего ногтя необходимо устранить причины его возникновения:
- носить удобную обувь;
- соблюдать гигиену в уходе за ногтями;
- правильно подрезать ногти: по прямой линии, проходящей не ниже верхушки пальца;
- края ногтя подпиливать пилочкой по углам, чтобы они были гладкими и не травмировали кожу.
Помимо этого, рекомендуется корректировать сопутствующие заболевания: нормализовать сахар в крови при сахарном диабете, контролировать массу тела при ожирении, вылечить онихомикоз (грибок стопы), носить ортопедическую обувь при плоскостопии и силиконовые вкладыши при вальгусной деформации пальцев стопы.
Чаще всего (до 70% всех случаев) пациенты сообщают о беспокоящих их бородавках, причем большинство пациентов — дети школьного возраста. Также бородавки обнаруживаются у 20% студентов. Подошвенные бородавки чаще встречаются у взрослых (34% случаев), в отличие от плоских бородавок, которые, опять же, чаще встречаются у детей (4% всех бородавок).
Опытный дерматолог без труда определит тип бородавки на консультации. Однако в редких случаях, особенно если бородавка травмирована, ее сложно диагностировать только при обследовании, и тогда врач может провести биопсию производного и гистологическое исследование.
Могут ли бородавки вызвать осложнения?
Бородавки обычно не вызывают осложнений, если они не растут, не становятся болезненными при ходьбе, а также вызывают психологический дискомфорт по эстетическим причинам. В редких случаях при травмах они могут распространяться на соседние участки.
Пациенты со значительным дефектом иммунной системы (например, иммунодефицитом различного происхождения) сохраняют теоретическую вероятность злокачественного образования простой бородавки, хотя в повседневной практике этого не происходит. В отличие от остроконечных кондилом, которые также могут быть вызваны онкогенными типами вируса папилломы человека (ВПЧ). Таким образом, чтобы избежать перечисленных выше осложнений, во всех случаях рекомендуется радикальное удаление бородавок.
Удаление бородавок
Хотя научная литература предполагает, что при хорошей иммунной системе бородавки могут исчезнуть сами по себе в течение нескольких лет, медицинская практика показывает обратное. Основная проблема с лечением бородавок заключается в том, что в настоящее время не существует метода или лекарства для удаления самого вируса, поэтому врач не может гарантировать 100% излечение. Все лечение направлено на удаление самой бородавки, но не предотвращает рецидив ВПЧ.
- Лазер;
- Криодеструкция жидким азотом;
- Лекарства;
- Удаление бородавок хирургическим путем.
В идеале удаление бородавки должен проводить опытный дерматолог, так как неправильно назначенное лечение может не только не помочь, но и ухудшить ситуацию. Бородавки лечат только радикальным удалением, которое, как уже говорилось, можно проводить хирургическим лазером, жидким азотом или специальными препаратами.
В нашем центре используются любые из вышеперечисленных методов удаления бородавок. В каждом случае метод лечения подбирается индивидуально.
Лазерное удаление бородавок
Процедура проводится под местной анестезией, после того, как врач ввел обезболивающие. В зависимости от размера производной удаление бородавок лазером занимает до 15 минут. После процедуры накладывается повязка и назначаются лекарства для смазывания раны по мере ее заживления.

Лазерное удаление бородавок
Главное преимущество лазерного удаления бородавок в том, что достаточно всего одной процедуры, чтобы беспокоящая вас бородавка исчезла навсегда. Кроме того, этот метод лечения является наиболее распространенным среди пациентов и имеет наилучшие отзывы, поскольку лазерные бородавки удаляются с:
Удаление бородавок азотом
Это альтернатива лазерному удалению бородавок. Метод тоже довольно популярен, но обычно требует нескольких процедур, они достаточно болезненный, и после криодеструкции жидким азотом образуется болезненный пузырь. Поэтому удаление кондилом жидким азотом рекомендуется только детям старшего возраста и взрослым.

Удаление бородавок азотом
Криодеструкцию повторяют каждые 2-3 недели до окончательного исчезновения кондилом. Обычно достаточно 6 сеансов обработки жидким азотом, но если бородавка все еще сохраняется, рассматриваются другие варианты лечения. Кроме того, разрушение жидким азотом не подходит в случаях, когда бородавкой поражается область пальцев, бедер.
Удаление бородавок с помощью лекарств
Разрушающие кислоты, например, салициловая кислота, трихлоруксусная кислота, мочевина и другие специальные лекарства — также средство для удаления бородавок. В любой аптеке представлен достаточно широкий выбор таких препаратов.
Салициловая кислота, мочевина смягчает верхний слой бородавки, кроме того, стимулирует местный иммунный ответ, а значит, и исчезновение бородавки. Но выбирая лечение бородавок медикаментами, нужно запастись терпением, ведь даже если применять средство в строгом соответствии с инструкцией, эффект становится заметен только через несколько месяцев.

Удаление бородавок с помощью лекарств
Кроме того, требуется постоянное применение препарата по особой схеме с соблюдением определенных правил ухода за кожей. Иногда это вызывает дискомфорт у пациента, а также у лекарства есть побочные эффекты, такие как раздражение кожи, покраснение и т. д.
Поэтому многие пациенты принимают более правильное решение — обратиться к дерматологу и удалить бородавки более быстрыми и безопасными способами.
Профилактика бородавок
Стоит отметить, что после удаления бородавки еще есть шанс заразиться, так как это болезнь вирусного происхождения. Поэтому при лечении бородавок не менее важна их профилактика. Так что же делать, чтобы предотвратить появление бородавок?
- Укреплять иммунную систему.
- Проводить соответствующее лечение других кожных заболеваний (например, экземы, гипергидроза и т. д.).
- Лечить сопутствующие внутренние заболевания (например, ВИЧ-инфекцию, диабет, заболевание почек).
- Надевать защитные перчатки при работе с мясом, птицей, рыбой.
- Не ходить босиком в бассейнах, саунах, спортивных клубах, применять дезинфицирующие средства.
Для защиты от остроконечных кондилом рекомендуется:
- Использовать защитные средства (презервативы) во время полового акта.
- Вакцинация против инфекции вируса папилломы человека (ВПЧ).

Verrucas, verrucae или подошвенные бородавки представляют собой небольшие повреждения, грубые бородавки или наросты, которые обычно обнаруживаются на определенных участках ног — пятках и зонах ступней, которые испытывают давление при ходьбе.
Verrucas может проходить самостоятельно, но чаще нуждается в лечении, особенно если они вызывают неприятные симптомы. По статистике около половины таких бородавок исчезает в течение одного года, две трети- через два года, а остальные являются стойкими к иммунитету и к терапии, поэтому сохраняются до удаления.
Причины образования подошвенных бородавок
Веррука вызываются вирусной инфекцией — вирусом папилломы человека (ВПЧ) типов 1 и 2, а иногда и 4. Этот вирус поражает самый верхний слой кожи или эпителия. Это заставляет клетки пролиферировать. После первоначального вирусного заражения до появления подошвенной бородавки может пройти до 2-х лет. Verrucas не являются злокачественными.
Распространение инфекции
Такие бородавки обычно передаются при личном контакте. Распространенными способами распространения являются общие места купания. Инфекция проникает в кожу, если она повреждена — порезана, поцарапана, стерта или изъязвлена любым способом.
Заражение также может произойти, если есть царапины, повреждения пр и обработке ногтей и при бритье. Это приводит к распространению вируса и образованию бородавок на разных участках тела у одного и того же человека.

Обработка ногтей ног
Насколько распространены verrucas?
Большинство людей получают подошвенные бородавки в определенные моменты жизни. Они чаще встречаются среди детей и подростков, затрагивая около 4-5% популяции, но редко встречаются у младенцев. Также бородавки на подошвах часто образуются у женщин, у мужчин тоже бывают, но несколько реже.
Симптомы и признаки
Большинство людей с подошвенными бородавками жалуются на боль при ходьбе. Боль в ступнях может привести к измененной позе во время ходьбы, что со временем становится причиной болей в спине.

Боль в ступне
Болезнь не передается по наследству, но так как ВПЧ очень заразен, к дерматологу обычно обращаются сразу несколько членов семьи.
Особенно подвержены заражению люди с экземой, низким иммунитетом, диабетом, СПИДом, получившие трансплантированный орган, принимающие иммунодепрессанты, а также пациенты с лейкемией и лимфомами. Около 50% людей, перенесших пересадку почки, заболевают бородавками в течение пяти лет.
Подошвенные бородавки на ощупь твердые и расположены в зонах давления, таких как пятки или ступни ног. Давление заставляет их уплощаться. Несколько бородавок могут быть объединены в мозаичную группу.
Диагностика
Диагноз ставится путем клинического обследования. Также необходимо исключить другие состояния, которые имитируют эти бородавки:
- мозоли;
- натоптыши;
- плоскоклеточный рак — рак кожи ног;
- кератоз (старческий, себорейный);
- кожный рог;
- красный плоский лишай;
- контагиозный моллюск и др.
Лечение подошвенных бородавок
Если такая бородавка не беспокоит — не болит и не травмируется — с удалением можно подождать, дерматолог назначит лекарственную симптоматическую терапию. Таким пациентам рекомендуются меры по профилактике рецидивов и распространения. Людям, имеющим депрессивный иммунитет, болезненные бородавки, постоянные бородавки, не проходящие в течение более 2 лет назначается удаление новообразования. Также можно удалить подошвенную бородавку в косметических целях.
Препараты, применяемые для местного лечения содержат салициловую кислоту, формальдегид и глутаральдегид. Удаление проводится методом криотерапии — замораживания. Сложные новообразования удаляют лазером. В качестве профилактики могут быть назначены инъекции с интерфероном, 5-фторурацилом, блеомицином и др.

Криотерапия
Осложнения
Распространенные осложнения включают боль, вторичные бактериальные инфекции, образование рубцов и т. д. Может иметь место психологическое воздействие, особенно у детей. У пациентов с подавленным иммунитетом существует редкая возможность превращения бородавки в рак.
Прогноз лечения
У пациентов, прошедших неполное или неэффективное противовирусное лечение, остается высокий риск рецидива.
Профилактика подошвенных бородавок
Пациентам, посещающим бассейны, пляжи, общественные души, рекомендуется носить специальные резиновые тапочки. Носки, губки, пемза и полотенца не должны быть общими. Любые царапины на ногах должны немедленно залечиваться.
Читайте также:

