Можно ли сдать анализы на контагиозный моллюск
Обновлено: 01.05.2024
Контагиозный моллюск — распространенный дерматоз у детей младшего и среднего возраста. Удаление элементов сопровождается болевыми ощущениями и способствует развитию неблагоприятных психологических и физиологических реакций детского организма. В данном исследовании проводилась оценка эффективности местного анестетика при удалении элементов контагиозного моллюска. В статье отображены этиология, клинические особенности, новые методы диагностики и лечения заболевания. Ключевые слова: контагиозный моллюск, обезболивание, оценка боли, дети.
Application of local anaesthetic cream among children, while removing elements of contagiosum epitheliale
E.I. Pilgui, L.S. Namazova
Research Institute of Preventive Paediatrics and Medical Rehabilitation
Scientific Center of Children's Health, Russian Academy of Medical Sciences, Moscow
Contagiosum epitheliale is a wide-spread dermatosis among younger and preteen children. The removal of elements is accompanied with the sensations of pain and conducive to the development of the adverse psychological and physiological responses of the child's body. In the present research the authors evaluated the efficacy of the local anaesthetic while removing elements of contagiosum epitheliale. The article presents aetiology, clinical peculiarities, new methods of diagnostics and disease treatment. Key words: contagiosum epitheliale, anesthesia, pain evaluation, children.
Анализ публикаций на тему боли у детей, вызванной медицинскими процедурами, свидетельствует о нарастающем интересе к этой проблеме. Внимание отечественных и зарубежных специалистов: педиатров, детских анестезиологов, психологов, — обращено к вопросам оценки степени боли и совершенствования методов обезболивания у детей при проведении болезненных манипуляций.
Долгое время бытовало мнение, что дети устойчивы к болевому воздействию, а польза от проводимой лечебной процедуры значительно важнее, чем эмоциональная реакция ребенка [1–5]. До середины 1970-х годов не проводилась адекватная анальгезия в неонатальном периоде, исходя из убеждения о незрелости периферических болевых рецепторов, неполной миелинизации проводящих нервных волокон [1, 4, 5]. Однако исследования последних лет показали, что болевые воздействия вызывают у детей патологические реакции. К их числу относятся такие нарушения как энурез, потеря недавно сформировавшихся навыков у детей младшего возраста, перевозбуждение, трудности засыпания, ночные кошмары, негативные эмоциональные реакции, избегающее поведение ребенка [2].
Во время и после болевого воздействия отмечается повышение артериального давления, изменение частоты и ритма сердечных сокращений, частоты и механики дыхания, при длительном плаче ребенка возможно повышение внутричерепного давления [5].
К числу часто встречающихся болезненных, психотравмирующих манипуляций относится удаление элементов контагиозного моллюска. Контагиозный моллюск (Molluscum contagiosum) — доброкачественное инфекционное заболевание кожи и слизистых оболочек, вызываемое ДНК-содержащим оспеноподобным вирусом. Возбудитель относится к семейству Poxviridae, роду Molluscipoxvirus, имеет овальную или прямоугольную форму, размер 230x330 нм. Проникая в клетки микроорганизма, вирус оказывает цитопатическое действие, способствуя образованию множественных внутриплазматических включений (моллюсковых телец) [6]. Заражение происходит при непосредственном контакте с больным, через инфицированные предметы обихода, игрушки, половым путем. Инкубационный период составляет от 2 нед до 2-6 мес. Клиническая картина дерматоза характеризуется образованием на коже или слизистых полушаровидных папул (узелков) телесного, бледно-розового цвета, размером от 1 мм до 15 мм в диаметре, с пупковидным вдавлением в центре или без него (рис.).
Рис. Клинические проявления контагиозного моллюска
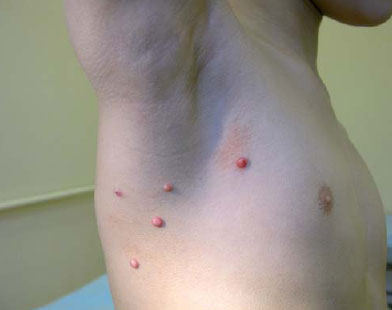
Характерной особенностью является появление белой кашицеобразной массы при надавливании на элемент пинцетом. Заболевание имеет склонность к рецидивам. Излюбленной локализацией являются лицо, грудь, внутренняя поверхность бедер, наружные половые органы. Клинические проявления заболевания могут быть представлены единичными и множественными высыпаниями. По данным исследований у детей, часто страдающих ОРИ, имеющих в анамнезе вирусные и бактериальные инфекции (герпетическая, папилломавирусная, воспалительные заболевания ЛОР-органов) наблюдаются более распространенные и часто рецидивирующие формы дерматоза.
В ходе обследования у таких детей обнаружены признаки измененного функционирования иммунной системы, выражающиеся в снижении показателей Т-клеточного звена иммунитета [7]. В связи с чем в терапию указанных форм заболевания должны быть включены иммуномодуляторы и противовирусные препараты наружного и системного применения [7]. Дифференциальная диагностика в большинстве случаев не представляет затруднений и основывается на клинической картине заболевания, хотя нередки атипичные формы контагиозного моллюска: гигантские, ороговевающие, милиа- и акнеподобные элементы. Возможно присоединение вторичной инфекции с развитием экземати-зации процесса. При необходимости используют лабораторные методы диагностики: бактериоскопический (обнаружение «моллюсковых телец» в содержимом узелков) и недавно разработанный в России метод идентификации вируса с помощью полимеразной цепной реакции, позволивший повысить качество и достоверность диагностики атипичных форм дерматоза [7]. Терапия заключается в удалении папул различными способами, хотя, по мнению некоторых авторов, возможна аутоинокуляция элементов, и лечения в связи с этим не требуется. Но этот путь не всегда оправдан, так как в большинстве случаев наблюдается распространение высыпаний. Больной ребенок становится источником вирусной инфекции и его нахождение в организованных коллективах нежелательно или даже противопоказано. На сегодняшний день, в период активного внедрения аппаратных методов лечения в дерматологическую практику, все чаще используют крио- и лазерное воздействие на элементы моллюсков. При этом следует подчеркнуть, что при неправильной и непоследовательной технике удаления возможно развитие ряда осложнений: косметических дефектов в виде рубцовой атрофии кожи, большей диссеминации вирусного процесса.
Поэтому наиболее эффективным и безопасным способом лечения в России и за рубежом остается метод механического удаления папул пинцетом или выскабливание ложечкой Фолькмана с последующей обработкой дезинфицирующим средством. Наряду с преимуществами указанный способ, как и вышеперечисленные, имеет существенный недостаток — наличие выраженных болевых ощущений в момент выполнения лечебной манипуляции. Этот негативный эффект может быть устранен с помощью средств местной анестезии. Однако, существующие местные анестетики (анестезин, лидокаин, аметокаин и др.), обеспечивая хорошее обезболивание слизистых оболочек, развитие инфильтрационной и проводниковой анестезии, являются неэффективными для анестезии кожных покровов или имеют ограничения по возрасту. Изучение научной литературы и практических рекомендаций по поиску эффективных методов обезболивания при удалении элементов контагиозного моллюска не дало положительного результата.
В связи с этим целью настоящего исследования явилась оценка обезболивающего эффекта 5% крема ЭМЛА (АstraZeneka, Швеция) при удалении элементов контагиозного моллюска у детей. Созданный в 1980-х годах крем EMLA (Eutectic Mixtura of Local Anesthetics, эутектическая смесь местных анестетиков) является водно-масляной эмульсией лидокаина и прилокаина (1:1), основным качеством которой, является способность действующих компонентов при попадании на кожный покров, переходить из кристаллического в жидкое состояние, обеспечивая хорошую абсорбирующую способность. На сегодняшний день крем ЭМЛА успешно используется у детей при венепункциях, катетеризации периферических вен, криотерапии плоских гемангиом, проведении circumcisio и др. [8–10].
На базе отдела стационарозамещающих технологий НИИ профилактической педиатрии и восстановительного лечения Научного центра здоровья детей РАМН под наблюдением находилось 16 детей (7 мальчиков и 9 девочек) в возрасте от 2 до 10 лет с различной степенью выраженности высыпаний контагиозного моллюска.
Процедура обезболивания и удаления элементов проводилась в присутствии родителей и с их согласия. Крем наносился на место расположения патологических элементов и накрывался окклюзионной пленкой, прилагающейся к набору.
Через 50–60 мин производилось снятие пленок и удаление остатков крема ватным тампоном, после чего осуществлялось удаление элементов косметическим пинцетом.
Для оценки выраженности боли у детей принято использовать разные методики, основанные на анализе эмоциональных, поведенческих и физиологических реакций организма. Их выбор определяется возрастом, интеллектуальным развитием пациента, особенностями патологического процесса, целью исследования. Существует мнение, что поведенческие и эмоциональные реакции ребенка более достоверно отражают ощущение комфортности, чем изменения его физиологических параметров.
Для оценки боли в нашем исследовании использовались следующие признаки:
- настроение ребенка — уравновешенное или негативное (нежелание ребенка проводить процедуру, отталкивание, стремление покинуть кабинет);
- выражение лица — спокойное, или появление плача;
- положение тела — спокойное, или двигательное беспокойство (отдергивание конечностей, укрывание области с высыпаниями).
Исследование проводилось в два этапа. В ходе I этапа изучалась реакция детей на нанесение крема, в ходе II — реакция на удаление элементов контагиозного моллюска на фоне применения крема. Сопоставлялась частота негативных реакций пациентов при удалении элементов по сравнению с нанесением крема. Различия между группами считались достоверными при p При нанесении крема негативное настроение, плач отмечались у одной девочки, двигательное беспокойство у двух детей. Во время удаления элементов негативное настроение, плач сохранялись у той же девочки, у трех детей наблюдалось двигательное беспокойство. Однако, эти различия не были достоверными (p > 0,05). Полученные результаты свидетельствуют, что при удалении элементов контагиозного моллюска на фоне анестезии не наблюдалось ухудшения самочувствия детей (табл.).
Таблица. Частота негативных реакций пациентов на проведение медицинских манипуляций
| Вид реакции | Нанесение крема n = 16 | Удаление элементов n = 16 | Достоверность различий | |
| Негативное настроение | абс. | 1 | 1 | > 0,05 |
| % | 6,3 | 6,3 | ||
| Плач | абс. | 1 | 1 | > 0,05 |
| % | 6,3 | 6,3 | ||
| Двигательное беспокойство | абс. | 2 | 3 | > 0,05 |
| % | 12,5 | 18,7 | ||
Негативные реакции у 3 детей на манипуляции скорее были связаны с эмоциональными реакциями на посторонних и особенностями возрастного периода пациентов (средний возраст составлял 2 года).
Таким образом, можно сделать вывод, что применение 5% крема ЭМЛА обеспечивает хороший обезболивающий эффект. Важным условием адекватной анестезии является правильная техника наложения крема, окклюзионной повязки и соблюдение рекомендуемого времени экспозиции.
По-видимому, использование указанного препарата при удалении элементов контагиозного моллюска должно являться обязательным условием при терапии данного дерматоза в качестве профилактики последствий боли и формирования негативного отношения ребенка к любым лечебным манипуляциям в будущем.
В заключение можно привести цитату из раздела «обезболивание» в «Neonatal Formulary»: «При каких-либо сомнениях руководствуйтесь следующим правилом: поступайте с ребенком так, как вы хотели, чтобы поступали с вами» [5].
СПИСОК ЛИТЕРАТУРЫ
1. Григорьев К.И. Роль медсестры в профилактике болевых ощущений у детей // Медицинская сестра. — 2005. — № 8. — С. 5–10.
2. Клипинина Н.В. Некоторые особенности восприятия и переживания боли детьми: взгляд психолога // Рус. мед. журн. — 2007. — 9 с.
3. Снисарь В.И. Боль у детей // Здоровье Украины, 2007.
4. Степанов А.А., Яцык Г.В., Намазова Л.С. Метод профилактики боли у детей раннего возраста при вакцинации// Педиатрич. фармакол. — 2007. — Т. 4, № 1. — С. 82–85.
5. Шабалов Н.П., Иванов С.Л. Боль и обезболивание в неонаталогии // М., 2004.
6. Скрипкин Ю.К., Мордовцев В.Н. // Руководство для врачей. — М., 1999. — Т. 1, 462 с.
7. Кондрахина И.Н. Оптимизация лечения детей, больных контагиозным моллюском, на основании изучения клинических и иммунологичеких показателей (клинико-лабораторное исследование): дис. . канд. мед. наук. — М., 2006.
8. Ражев С.В., Степаненко С.М., Гераськин А.В., Хусаинов Б.Э. Опыт использования ЕMLA-крема для обезболивания у детей в условиях хирургического стационара одного дня // Анестезиол. и реаниматол. — 1999. — № 4. — 52 с.
9. Тоpical anaesthesia of the skin: a review. J.A. Freeman, E. Doyle, N.S. Morton // Department of Anaesthetics, Royal Hospital for Sick Children, Yorkhill, Glasgow, UK.
10. Быков М.В., Айзенберг В.Л., Жиряков Д.Д., Тиуков И.В., Анбушинов В.Д., Кутузова И.В. Опыт применения местно-анестезирующего крема ЭМЛА при катетеризации периферических вен у детей // Вестник интенсивной терапии. — 2002, № 1, Анестезиология.
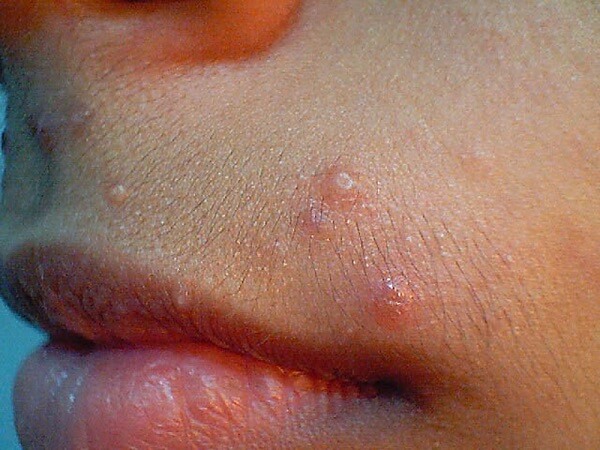
Контагиозный моллюск – это вирусная инфекция, передающаяся от человека к человеку путём прямого контакта. Относятся к оспенной группе, так как имеют очень близкое по виду строение и вызывают абсолютно аналогичные клинические симптомы.
Контагиозный моллюск – это кожное заболевание, которое вызывается поксвирусом рода MCV, а именно представителем семейства, передающимся во время тесного контакта, то есть соприкосновения с больным, или же через различные предметы, которыми воспользовался заражённый.
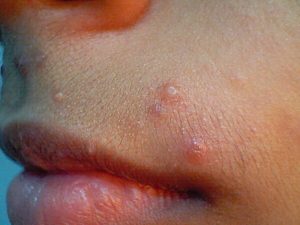
У взрослых людей болезнь проявляется в виде маленьких красненьких пузырьков на животе, половых органах, внутренней части бёдер и лобковой зоне. Что связано с детьми, то чаще всего моллюски располагаются на лице или верхних конечностях. Такие высыпания на коже обычно не сопровождаются другими недомоганиями. Изредка человек может испытывать зуд на месте их пребывания.
Данную болезнь принято называть моллюском из узелка, то есть основного элемента, похожего на раковину моллюска, который возможно рассмотреть во время процесса микроскопии. Содержимое в узелке — белая масса, в составе которой находятся эпителиальные ороговевшие клетки и незаурядные микроскопические тела.
Типы и подтипы контагиозного моллюска
В современное время науке известны два типа и четыре подтипа контагиозных моллюсков:
- MCV I — принято считать самым распространённым;
- II MCV;
- MCV III;
- IV MCV.
Каждый из подтипов способен вызывать клинические появления в половой области и внеполовой.
Признаки контагиозного моллюска

Обычный элемент контагиозного моллюска – уплотнённая папула (узелок) розового или телесного цвета округлой или овальной формы. В случае пальпации появляется острое болезненное ощущение. Контагиозный моллюск обладает стандартными размерами от двух до десяти миллиметров. Конечно, бывают и случаи появления огромных узлов с размерами до нескольких сантиметров. Нередко узелки могут объединяться и образовывать конгломераты. Такие образования сливаются в группы и могут активно продолжать своё распространение по всему телу человека.
Поверхность узелков блестящая и ровная. На ней имеется пупкообразное вдавление. В случае надавливания из него начинает вытекать творожистая жидкость белого цвета. Такие выделения в медицине называют роговые массы.
Формы контагиозного моллюска
Существует несколько видов контагиозного моллюска:
- Типичная форма имеет вид нескольких собранных элементов, которые расположены совсем недалеко друг от друга, а именно в округе одной анатомически заражённой области;
- Генерализованная форма определяется локализацией узелковых высыпаний на разнообразных участках человеческого тела;
- Осложнённая форма проявляется во время подсоединения какой-либо бактериальной инфекции. Покраснение, выделение гноя и болезненные ощущения – это типичная форма заболевания у венерически инфицированных людей. Ещё одной особенностью проявления контагиозного моллюска у больных ВИЧ является активная локализация в лицевой области носогубного участка и подбородка.
Схожесть с другими болезнями
Контагиозный моллюск состоит из огромного количества элементов. Именно поэтому его очень легко спутать с другими кожными заболеваниями.
К ним относятся:
- Остроконечные кондиломы;
- Плоские бородавки;
- Микропапилломатоз вульвы;
- Гиперплазия сальных желёз;
- Перламутровые папулы полового члена;
- Сирингиомы.
В случае выявления одиночного большого элемента проводится дифференциальная диагностика с кератоакантомой базальноклеточным и плоскоклеточным раком кожи.
Протекание болезни
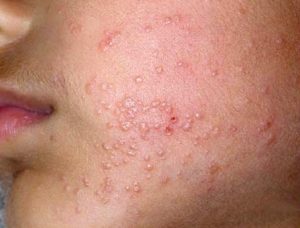
В большинстве случаев, приоритетно в детские годы, контагиозные моллюски исчезают самопроизвольно по истечению максимум шести месяцев. В редких случаях может проявиться рецидивирующая форма, то есть появления новых элементов высыпания. В принципе, контагиозный моллюск, не является угрозой для жизни. Более того, его можно приписывать к общей косметологической проблеме.
Большее внимание стоит уделять осложнённым, генерализованным и рецидивирующим формам. В таких случаях обязательно необходима консультация специалиста – иммунолога и сдача иммунограммы с дальнейшим обследованием на ВИЧ – инфекции.
Во время механических повреждений высыпных элементов, то есть порезов, царапин, при выдавливании или бритье, имеет возможность появиться аутоинокуляция. Аутоинокуляция – сильное распространение данной инфекции.
Лечение контагиозного моллюска
Чаще всего специалистами учитываются склонности к самостоятельному и самопроизвольному исчезновению появившихся элементов. Именно поэтому лечение не всегда может назначаться.
В случаях локализации на открытых участках тела, на лице, половых органах у взрослых людей, удаление моллюсков происходит на косметическом уровне. Возможно применение как механического, так и физического метода. Это может быть и простое выдавливание при помощи пинцета, тщательное выскабливание кюреткой, ликвидация с использованием жидкого азота, то есть криотерапии. Удаление криотерапией осуществляется лазерной техникой или же электрокоагуляцией.
Заниматься самолечением строго запрещено. В противном случае это заболевание можно нередко перепутать со злокачественной кожной опухолью. Соответственно, принятие решения в одиночку может не просто не помочь, но и усугубить этот недуг, вызвав серьезные проблемы со здоровьем.
Для того чтобы начать лечение в первую очередь необходимо пройти специальное, назначенное врачом, обследование. После вынесения диагноза, начинается лечение амбулаторным путём у врача-дерматолога. Все элементы контагиозного моллюска щепетильно уничтожаются хирургическим пинцетом с помощью электрокоагуляции или же выскабливания ложечкой Фолькманна. Затем очаги поражения обязательно смазываются проспиртованным раствором йода и очень насыщенным раствором перманганата калия.
Многие специалисты, чтобы ускорить процесс выздоровления, назначают своим пациентам для лечения различные антивирусные кремы и мази, специально разработанные для конкретного уничтожения моллюсков. В некоторых более осложнённых случаях, приходится проходить в дополнение строгую терапию с использованием антибиотиков.
В профилактических целях каждый заболевший должен соблюдать все необходимые правила гигиены. И это касается не только личной, но и бытовой сферы.
Чтобы обезопаситься от возможного распространения данной инфекции нужно изолироваться от общества. Если речь идёт о детях, то посещение детских садов и школ строго запрещено. Мало того, в этих учреждениях обязательно должна быть проведена проверка.

В доме, в котором проживает заражённый контагиозным моллюском человек, необходимо в срочном порядке провести медицинский осмотр всех членов семьи во избежание дальнейшего развития и распространения заболевания. Абсолютно все вещи, постельные принадлежности, банные предметы, предметы личной гигиены нужно качественно промыть и продезинфицировать. В самом доме стоит сделать тщательную уборку, удалив пыль, содержащую вирус контагиозного моллюска.
Человеку, заболевшему контагиозным моллюском, нужно на время лечения забыть о посещениях бассейна и бани, а также нельзя мыться в ванной и душе. Важно отметить, что кожу мочить вообще не рекомендуется.
К своему организму нужно подходить очень серьёзно. Благодаря повышенному вниманию сохранится здоровье, уверенность в новом дне и своих силах.
Медицинский центр «Диамед» с радостью примет Вас и Ваших близких! Поможет избавиться от незначительных недомоганий и серьёзных проблем!
Контагиозный моллюск представляет собой паразитарный недуг, проявляющийся в виде поражения слизистых оболочек и кожного покрова вирусом. Появляются узелковые безболезненные высыпания, имеющие в центре пупковидные вдавливания, из них может выделяться творожистое содержимое в случае надавливания. Наблюдается повышенная склонность рецидивов, может возникать параллельно с разными инфекциями и даже ВИЧ. По МКБ патология не является венерической, но может передаваться даже половым путем. В зоне риска находятся дети, а также женщины и мужчины, ведущие неразборчивую половую жизнь.
Причины заболевания

Процесс инфицирования возможен при контакте с зараженным человеком, есть риск подцепить вирус бытовым или же половым путем. Общая длительность инкубационного периода может длиться от двух недель до шести месяцев. Высыпания локализуются на одной части тела, чаще всего это зона половых органов, лицо, шея, подмышки. Человек считается заразным до того момента, пока полностью не исчезнет вся сыпь. Важно заметить, что к патологии не формируется иммунитет, поэтому высок риск рецидива. В зоне риска люди с ослабленной иммунной системой, а также те, кто часто контактирует с дермой других людей: спортсмены, массажисты, пловцы.
Клиническая картина контагиозного моллюска
Единственный и главный признак болезни – узелковая сыпь, имеющая углубления в центре. Она совершенно не болит, не чешется. Первая стадия заболевания характеризуется сыпью диаметром до двух миллиметров, через шесть-двенадцать недель – до десяти миллиметров, а иногда и до пятнадцати. Если сыпь находится рядом, наблюдается формирование цельного очага, покрытого мокнущей коркой. Больной считается заразным до тех пор, пока не исчезнет вся сыпь.
Принцип диагностики болезни

Наличие симптоматики позволяет понимать природу заразного недуга. Первым этапом диагностики является сдавливание пузырька с двух сторон при помощи стерильного пинцета, из центра должна выделяться кашицеобразная субстанция.
Терапия контагиозного моллюска
Лечения сводится к операции и удалению новообразований, используя кюретаж. Зачастую достаточно одного сеанса в месяц, чтобы добиться выздоровления. Удаление пузырьков возможно радиоволновым методом, криодеструкцией и лазером. Если наблюдается не слишком много высыпаний, то можно применять химиопрепараты, но продолжительное применение чревато раздражающим влиянием на эпидермис. В детской дерматологии принято использовать аппликационный метод Туберкулином, процедура является полностью безболезненной.
Россия, Краснодарский край,
г. Сочи, ул. Старонасыпная, 22.
Размещенная на сайте информация и прейскурант не являются публичной офертой.
Контагиозный моллюск является рецидивирующим инфекционным дерматологическим заболеванием, которое характеризуется образованием на коже безболезненных плотных узелков, имеющих в центре пупковидное углубление с белым кашицеобразным секретом. Патологический процесс не представляет опасности для здоровья человека, однако способен создать видимые косметические дефекты.
Причины заболевания

Развитие контагиозного моллюска, который включен Всемирной Организацией Здравоохранения в список инфекций, передающихся при интимной близости, обусловлено заражением представителем оспенной группы вирусов – Molluscipoxvirus. Синтез его ДНК происходит в основных клетках кожных покровов – кератиноцитах. Активное размножение вирусных частиц блокирует активность Т-клеток, что благоприятствует иммунной толерантности тканей человеческого организма к воздействию вируса.
Пути передачи инфекции
Контагиозный моллюск считается широко распространенным дерматозом – заболеть им могут люди любого пола и возрастной категории. Передача вируса происходит при контактах с больным человеком – при непосредственном соприкосновении с кожными покровами либо через загрязненные предметы общего пользования. Чаще всего инфицированию подвержены:
- дети от 2-х до 6-ти лет, подростки и лица, перешагнувшие 60-ти летний рубеж;
- пациенты с иммуно-дефицитными состояниями и аутоиммунными патологиями;
- онкологические больные;
- ВИЧ-инфицированные;
- аллергики;
- медицинские работники;
- банщики;
- массажисты;
- тренера фитнес-клубов и плавательных бассейнов.
Симптомы заболевания

Инкубационный период контагиозного моллюска длится от 2-х недель до полугода. По его завершению на кожных покровах лица, шеи, подмышечных впадин, грудины, предплечий, кистей, живота, бедер, ано-генитальной зоны инфицированного человека появляются округлые плотные узелковые образования, не вызывающие зуда, болезненных ощущений и изменения оттенка кожи. При повреждении узелка из его сердцевины выделяется творожистая масса, в составе которой содержатся включения моллюскообразных телец, лимфоциты и ороговевшие клетки эпидермиса.
В большинстве случаев течение патологического процесса не сопровождается развитием осложнений, травмирование узелков и проникновение в них болезнетворных микроорганизмов приводит к возникновению в области поражения асептических и гнойных абсцессов. Такое течение заболевания провоцирует появление на коже рубцовых повреждений.
Контагиозный моллюск может протекать и в атипичных формах:
- гигантской, характеризующейся формированием единичных узелковых образований диаметром более 20-ти мм;
- педикулярной – больших узелков, прикрепленных к коже тонкой «ножкой»;
- генерализованной – множественных узелков, разбросанных по всем кожным покровам тела;
- милиарной – мелких высыпаний, напоминающих «просянки»;
- изъязвлено-кистозной – крупных узлов, на поверхности которых образуются язвенные дефекты и кисты.
Диагностика
Для диагностирования и клинического разграничения контагиозного моллюска с папиллома-вирусной инфекцией, красным плоским лишаем, множественной кератоакантомой, вульгарными бородавками используются итоговые данные:
1. Сбора личного и эпидемиологического анамнеза.
2. Клинического осмотра пациента, позволяющего установить диагноз по явным характерным признакам заболевания.

3. Цитологического исследования отпечатка содержимого узелков, окрашенного по методикам Райта, Романовского-Гимзе либо Папаниколау и изученного под световым микроскопом, необходимого для выявления:
- крупных внутриклеточных включений вирусных частичек, имеющих кирпичную форму;
- пролиферативных и дегенеративных изменений клеток шиповатого слоя;
- наличия в узелках, образованных за счет разрастания эпидермиса, разделительных соединительнотканных перегородок;
- в верхних отделах эпидермальных клеток моллюсковых телец – крупных эозинофильных включений;
- гомогенизации цитоплазмы шиповатых кераноцитов;
- в существующих элементах хронического гранулематозного инфильтрата.
4. Иммуноферментного анализа крови – для выявления специфических антител, направленных на борьбу с антигенами инфекционного возбудителя.
5. Молекулярно-биологического анализа – для обнаружения фрагментов генетического материала, специфичных для Molluscipoxvirus.
Методы лечения
При контагиозном моллюске целью лечебных мероприятий является деструкция очагов поражения, для этого используются способы:

- кюретажа – механического удаления элементов с помощью специального медицинского инструмента, который применяют для выскабливания патологических тканей (хирургической ложки);
- криотерапии – воздействия жидким азотом на каждый элемент;
- эвисцерации – вылущивания свежих высыпаний тонким пинцетом;
- лазеротерапии – удаления элементов контагиозного моллюска импульсным лазером;
- электрокоагуляции – воздействия на ткани высокочастотного электрического тока.
В детской дерматологии применяются безболезненные методы – УФ-облучение пораженных кожных покровов, аппликации с Туберкулином и лечебными кремами с Ацикловиром.
До полного выздоровления пациенты должны пользоваться индивидуальной посудой и личными вещами, не пренебрегать правилами гигиены, воздержаться от интимной близости, отказаться от посещений общественных бань, саун, спортивных залов и плавательных бассейнов.
Прогноз и профилактика
В большинстве случаев контагиозный моллюск полностью излечивается, исключение составляют пациенты с иммунодефицитом.
Для предупреждения инфицирования и развития дерматоза необходимо соблюдать гигиенические требования в местах общественного пользования и домашних условиях, укреплять иммунную систему, избегать случайных сексуальных контактов, регулярно проходить профилактические осмотры у дерматолога.
Контагиозный моллюск – вирусное заболевание кожи, характеризующееся появлением на коже, реже – на слизистых оболочках полушаровидных узелков величиной от булавочной головки до горошины с центральным пупковидным углублением.
Аутоинокуляция – перенос инокулированного материала из одного участка кожного покрова или слизистой на другой участок.
Кюретаж – механическое удаление патологических элементов кюреткой.
Криодеструкция – воздействие жидким азотом с целью удаления патологических элементов.
Лазеротерапия – удаление патологических элементов CO2 лазером или импульсным лазером на красителях.
Эвисцерация (вылущивание) – механическое удаление патологических элементов тонким пинцетом.
1. Краткая информация
1.1 Определение
Контагиозный моллюск – доброкачественное вирусное заболевание кожи, характеризующееся появлением на коже, реже – на слизистых оболочках полушаровидных узелков величиной от булавочной головки до горошины с центральным пупковидным углублением.
1.2 Этиология и патогенез
Заболевание вызывается ортопоксвирусом, который относится к семейству Poxviridae, подсемейству Chordopoxviridae, роду Molluscipoxvirus. Существует 4 типа вируса контагиозного моллюска: MCV-1, MCV-2, MCV-3, MCV-4. Наиболее распространённым является тип MCV-1; тип MCV-2, как правило, выявляется у взрослых лиц и передается половым путем. Ортопоксвирус относится к ДНК-содержащим вирусам, не культивируется в тканях куриного эмбриона и не патогенен для лабораторных животных.
1.3 Эпидемиология
Распространенность заболевания в различных странах составляет от 1,2% до 22% населения. Заболевание встречается повсеместно и поражает человека в любом возрасте. Инфицирование происходит при непосредственном контакте с больным или вирусоносителем, либо опосредованно – через предметы личного и домашнего обихода. Инкубационный период заболевания варьирует от 1 недели до нескольких месяцев, в среднем составляя от 2 до 7 недель.
Заболевание чаще выявляется у детей в возрасте от 1 года до 4 лет. У детей более старшего возраста инфицирование, как правило, происходит при посещении плавательного бассейна или занятий контактными видами спорта. Чаще болеют дети, страдающие экземой или атопическим дерматитом, получающие лечение глюкокортикостероидными средствами. У лиц молодого возраста инфицирование контагиозным моллюском часто происходит половым путем. У лиц среднего и пожилого возраста провоцирующим фактором развития заболевания может быть длительный прием глюкокортикостероидных препаратов и цитостатиков. У ВИЧ-инфицированных пациентов вследствие иммунодефицитного состояния организма наблюдается повышенная склонность к появлению контагиозного моллюска, характеризующегося рецидивирующим течением.
1.4 Кодирование по МКБ 10
B08.1 – Контагиозный моллюск
1.5 Классификация
Общепринятой классификации не существует.
1.6 Клиническая картина
Элементы контагиозного моллюска могут располагаться на любом участке кожного покрова.
У детей образования чаще локализуются на коже лица (чаще на веках и области лба), шее, верхней половине груди (особенно в области подмышечных впадин), верхних конечностях (тыл кистей); у взрослых – на коже нижней части живота, лобка, внутренней поверхности бедер, коже наружных половых органов, вокруг ануса. Поражение век может сопровождаться конъюнктивитом. У ВИЧ-инфицированных лиц очаги чаще всего локализуются на коже лица, шеи и туловища.
Элементы контагиозного моллюска представляют собой узелки размером 0,1-0,2 см полушаровидной или слегка уплощенной формы, плотные, безболезненные, цвета нормальной кожи или бледно-розового цвета, нередко с восковидным блеском, с пупковидным углублением в центре. Узелки быстро увеличиваются в размерах до 0,5-0,7 см, располагаются изолированно на неизмененной коже, реже окружены слабо выраженным воспалительным ободком. При сдавлении узелков с боков из центрального отверстия выделяется белая, крошковатая (кашицеобразная) масса, состоящая из дегенеративных эпителиальных клеток с крупными протоплазматическими включениями. Количество элементов сыпи бывает разным: от 5–10 до нескольких десятков и более.
К атипичным формам контагиозного моллюска относятся:
- гигантские моллюски (диаметром 3 см и более);
- ороговевающие моллюски;
- кистозные моллюски;
- изъязвленные моллюски;
- моллюски, напоминающие милиум, угри, бородавки;
- педикулярные моллюски (расположенные на тонкой ножке).
2. Диагностика
2.1 Жалобы и анамнез
Больные предъявляют жалобы на высыпания узелкового характера на различных участках кожного покрова. В подавляющем большинстве случаев высыпания не сопровождаются субъективными ощущениями и представляют для пациента лишь косметическую проблему. Обычно заболевание является самоограничивающимся и морфологические элементы даже без лечения могут исчезать самопроизвольно спустя несколько месяцев. Однако у детей наблюдается длительное течение контагиозного моллюска (от 6 месяцев до 5 лет), как результат аутоинокуляции возбудителя заболевания.
2.2 Физикальное обследование
Объективные клинические проявления контагиозного моллюска, выявляемые при физикальном обследовании, описаны в разделе «Клиническая картина».
2.3 Лабораторная диагностика
- Рекомендуется для подтверждения диагноза при атипичных формах заболеваниямикроскопическое исследование содержимого узелков с окраской по Романовскому-Гимзе, Граму, Райту или Папаниколау, позволяющее выявить крупные кирпичной формы внутриклеточные включения вирусных тел.
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3)
Читайте также:

