Можно ли ребенку посещать школу если у него розовый лишай
Обновлено: 27.04.2024
В детской дерматологии насчитывается большое количество нозологий, но только некоторые из них являются высококонтагиозными и служат поводом в отказе ребенку посещать дошкольное учреждение.
Опасность заразных кожных заболеваний в том, что они легко распространяются в детском коллективе. Это происходит из-за тесного контакта между малышами, неполноценного соблюдения правил личной гигиены самими детьми, а также из-за того, что многие родители не осведомлены, какие же высыпания являются заразными, а какие нет.
Показатель заболеваемости инфекционными дерматозами среди детей дошкольного возраста в 2019 году составил 474,7 на 100 тысяч населения и вырос на 0,2% в сравнении с 2018 годом. Это свидетельствует о том, что в настоящее время нет достаточного просвещения населения о заразных кожных заболеваниях, в том числе и об их профилактике.
К инфекционным дерматозам, которые легко распространяются среди детей, относятся:
Как передаются гнойничковые кожные инфекции?
Пиодермии или гнойничковые заболевания кожи особенно распространены среди детей. Они часто встречаются в практике врача дерматолога, составляя 30–40% всех обращений.
Частота пиодермий в детском возрасте напрямую связана с недостатком личной гигиены самого ребенка и людей, окружающих его и непосредственно заботящихся о нем.
Пиодермии — это бактериальные инфекции кожи, вызванные различными патогенными бактериями. Основными возбудителями опасных кожных гнойничковых инфекций являются грамположительные кокки: стафило- и стрептококки. Также иногда причиной развития гнойничковых заболеваний кожи могут стать такие возбудители, как вульгарный протей, синегнойная и кишечная палочки и др.
Как передаются такие кожные инфекции? Заражение происходит за счет тесного контакта «кожа к коже», поэтому дети, которые посещают дошкольные учреждения, находятся в группе риска.
Существует ряд факторов, которые увеличивают риск заражения пиодермиями:
переохлаждение и перегревание (потливость);
микротравмы — ссадины, порезы, укусы, расчесы, потертости;
длительное и нерациональное использование антибиотиков;
наличие хронических неинфекционных дерматозов (атопический и себорейный дерматит, экзема, псориаз и др.);
нарушение обмена веществ, особенно углеводного;
нарушение питания, гиповитаминозы, анемии.
Симптомы пиодермий
Внешние признаки пиодермий схожи с симптомами многих дерматологических заболеваний. Самостоятельно поставить диагноз очень сложно, а определить возбудителя по внешнему виду высыпаний практически невозможно. Поэтому чаще всего необходимы лабораторные анализы на определение возбудителя заболевания.
Есть несколько моментов, которые помогут заподозрить пиодермию у ребенка:
на коже визуализируются гнойничковые элементы;
сыпь имеет тенденцию к распространению по телу;
высыпания влажные, мокнущие, с образованием корочек;
самая распространенная локализация пиодермий у детей — волосистая часть головы и кожа лица.
Для стафилодермии (именно так называется пиодермия, вызванная стафилококками) характерен глубокий характер распространения, а излюбленной локализацией является кожа волосистой части головы.
Для стрептодермии (поражение вызванное стрептококками) характерно формирование мелких пузырьков с мутным содержимым, которые окружены воспалительной каймой. Пузырьки могут лопаться при прикосновении, а на их месте образуются корочки серого цвета, которые отпадают совершенно безболезненно и не оставляют следов.
Лечение гнойничковых инфекций кожи:
При лечении пиодермий препаратами первой линии являются антибиотики. Подбираются они индивидуально на основе результатов бактериологического исследования элементов.
Поверхностная пиодермия редко является опасной кожной инфекцией и представляет какую-либо угрозу для ребенка. Обычно достаточно использования антибактериальной мази.
При тяжелой форме болезни или генерализованном процессе назначается антибиотикотерапия внутрь. Детям чаще всего выписывают антибиотики из группы пенициллинов, цефалоспоринов или макролидов. Терапия назначается на одну-две недели, в зависимости от распространенности и тяжести процесса.
При осложненных формах пиодермии, а также при заболевании грудных детей, лечение проводится в условиях стационара.
Какие существуют опасные грибковые кожные инфекции?
Микозы — это инфекционные поражения кожного покрова, вызванные патогенными грибами.
Грибковые заболевания кожи имеют обширную классификацию и включают в себя трихомикозы, кератомикозы, дерматомикозы, кандидоз, а также онихомикозы и др.
Одним из наиболее часто встречающихся заболеваний в дошкольных учреждениях является микроспория (относится к группе трихомикозов). В народе микроспория или, как ее еще принято называть, контагиозная дерматофития, известна под названием «стригущий лишай».
Микроспория является заболеванием, обладающим наиболее высокой контагиозностью из всей группы дерматофитий и вызывается она грибами рода Microsporum.
Заразиться стригущим лишаем можно от больных животных (кошек, собак), боль¬ного трихомикозом человека, чрезвычайно редко от почвы.
Как выглядит микроспория?
На гладкой коже очаги стригущего лишая имеют вид отечных, возвышающихся круглых пятен, которые покрыты чешуйками. Постепенно пятна увеличиваются в диаметре, и по их периферии формируется возвышающийся венчик. Очень часто в инфекционный процесс вовлекаются пушковые волосы, реже брови и ресницы.
Купание больного стригущим лишаем ребенка способствует распространению спор грибка по телу, в результате чего возникают десятки новых очагов.
Микроспория имеет весьма характерные симптомы. При поражении грибком волос они теряют жизнеспособность, ломаются и выглядят как «пеньки» длиной до 1 см. Именно поэтому за ней закрепилось название «стригущий лишай».
Еще одна опасная грибковая кожная инфекция из группы трихомикозов, которая часто встречается в детских коллективах, — трихофития, которая вызывается грибком рода Trichophyton violaceum.
Характерным проявлением трихофитии являются множественные очаги поражения диаметром от 1 до 2 см, расположенные изолированно друг от друга и покрытые чешуйками серо-белого цвета.
Для точной диагностики и дифференцировки грибка врач тщательно осматривает кожу и волосистую часть головы. Обязательно проводит микроскопическое исследование чешуек на грибы, а также осматривает очаги под люминесцентным фильтром (лампой Вуда): при наличии грибкового поражения элементы будут иметь зеленоватое свечение.
Основными лекарственными средствами для лечения трихомикозов и других грибковых заболеваний являются антимикотические препараты. Применяют как системные, так и наружные противогрибковые средства.
Профилактические мероприятия при микозах включают в себя: соблюдение мер личной гигиены, дезинфекционные мероприятия.
При выявлении в детских учреждениях больного с грибковым поражением кожных покровов его немедленно изолируют домой и проводят текущую дезинфекцию, а также осматривают детей, которые находились в контакте с больным.
Как передаются паразитарные кожные инфекции?
К паразитарным дерматозам, с которыми ребенка не пустят в детское дошкольное учреждение, относятся педикулез и чесотка.
Педикулез
Педикулез или вшивость — паразитарное заболевание, вызываемое вшами, которое передаётся контактным путем от человека к человеку. Вши откладывают яйца на волосах, на расстоянии 2–3 см от кожи, где они приклеиваются. Питаются вши кровью, и без хозяина могут прожить не более двух суток.
сильный зуд в области кожи головы (если педикулез вызван головными вшами), лобка (педикулез вызван лобковыми вшами) и по всему телу (педикулез вызван платяными вшами);
мелкие красные точки на коже (укусы вшей);
белые точки на волосах, на вид как перхоть — это гниды, яйца вшей;
плохой сон, постоянное беспокойство и раздражённость, вызванные зудом;
образование ранок и корочек при расчесывании.
Лечение вшивости основано на применении специализированных наружных средств и вычесывании гнид. Необходимо обработать не только голову «заболевшему», но и одежду, постельное белье, мебель.
Важно знать, что у детей до 3 лет местные средства для лечения педикулеза запрещены, в этом возрасте можно только вычесывать паразитов. При выявлении педикулеза у одного из членов семьи обработке подвергаются все, даже те, кто не заразился. Использование народных средств по типу керосина, уксуса и др. небезопасно и неэффективно.
Чесотка
Чесотка — высококонтагиозное заболевание, которое вызвано чесоточным клещом sarcoptes scabie. Заражение чесоточным клещом происходит при тесном контакте с заболевшим, а также при использовании зараженных предметов обихода (мочалки , полотенца и т.д.), при этом инкубационный период составляет 7–14 дней, то есть первые симптомы заражения проявляются не сразу после контакта.
Клинические проявления при чесотке:
интенсивный зуд в вечернее и ночное время (т.к. чесоточный клещ прогрызает ходы именно в ночное время);
иногда при чесотке визуализируются чесоточные ходы — они выглядят как тонкие полосочки телесного цвета на поверхности кожи;
на участках с тонкой кожей видны папулы и везикулы слегка красного цвета.
Если больной не обращается своевременно к врачу, высыпания могут распространиться на всю поверхность туловища и конечностей, а также может присоседиться вторичная бактериальная инфекция.
У взрослого человека чесоточный клещ не поражает область головы и шеи, а вот у ребенка, напротив, основными местами поражения являются голова, шея, ладони и подошвы.
Различают несколько форм чесотки:
Типичная — классическая клиническая картина с зудом, везикулами и характерными локализациями.
Малосимптомная чесотка наблюдается у часто моющихся людей, т.к. они смывают большое количество клещей.
Чесотка без ходов, если первоначальное заражение произошло личинкой клеща.
Норвежская чесотка является редким заболеванием и наблюдается у людей с иммунодефицитом.
Диагностика чесотки основана на грамотном сборе анамнеза, осмотре всего кожного покрова, дерматоскопии (использование дерматоскопа для поиска чесоточных ходов). Применяются лабораторные исследования и микроскопия на наличие чесоточного клеща.
При лечении чесотки терапевтические схемы должны быть направлены не только на лечение заболевшего, но и на профилактику заражения членов семьи.
При этом обязательно полное кипячение одежды, белья и обработка помещения, где был пациент с чесоткой. Клещ может жить при комнатной температуре без хозяина до 4 суток. Кипячение при 100 градусах убивает клеща, а при температуре в 60 градусов клещ умирает только через час.
Лечение заключается в использование местных специализированных средств по определенной схеме. Рекомендовано применение Бензилбензоата, 20% эмульсия для нанесения взрослым и 10% детям.
Какие опасные вирусные кожные инфекции часто встречаются в детских садах?
Помимо ветряной оспы, розеолы, краснухи и некоторых других вирусных заболеваний, встречающихся в детских коллективах, существуют вирусы, которые поражают непосредственно кожные покровы.
К таким заболеваниям относятся контагиозный моллюск и вирусные бородавки.
Контагиозный моллюск
Контагиозный моллюск — это достаточно распространенное у детей вирусное заболевание, которое вызвано поксвирусом.
Моллюск передается вследствие тесного контакта — через банные принадлежности, в бассейнах, спортивных секциях и т.д., а также путем самозаражения (аутоинокуляции), когда зараженный ковыряет элементы на своей коже, а потом трогает здоровые участки кожного покрова. Инкубационный период длится 2–6 недель, но может достигать 6 месяцев.
Для контагиозного моллюска характерны мелкие, плоские узелки 1,5–2 мм в диаметре. Они имеют беловато-жёлтый цвет с перламутровым оттенком. Со временем узелки увеличиваются в размерах и достигают 5–7 мм в диаметре, а также принимают полушаровидную форму с центральным пупкообразным вдавлением. При надавливании на такой узелок выходит творожистая белая масса.
После появления подобных симптомов необходимо показаться врачу-дерматологу для постановки диагноза и подбора тактики лечения.
Что делать, если врач подтвердил контагиозный моллюск? Одна из тактик — выжидательная, у иммунокомпетентных пациентов поражения обычно спонтанно регрессируют в течение 2–3 месяцев и бесследно исчезают в течение года. Чаще всего данная тактика применяется у детей дошкольного возраста и при высыпаниях на лице у более старших лиц.
В случае если врач и пациент склонны к выбору выжидательной тактики, ребенок должен отказаться от посещения детских образовательных учреждений до того момента, пока не пройдут высыпания.
Однако ситуация с саморазрешением контагиозного моллюска неоднозначна и поэтому на данным момент есть несколько методов терапии моллюска:
Криотерапия, использование жидкого азота для удаления элементов. Хороший и быстрый метод, но считается достаточно болезненным, что очень ограничивает его применение у детей при большом количестве элементов.
Подофиллотоксин — антимитотическое средство в виде геля или раствора. Стоит отметить, что безопасность и эффективность подофиллотоксина при применении у детей раннего возраста окончательно не установлены.
Раствор гидроксида калия показал свою эффективность при применении его местно на элементы у детей разного возраста. Однако исследования показали, что спустя 4–5 недель использования раствора есть риск побочного эффекта в виде гипер- или гипопигментации участка кожи, куда наносили средство.
Вирусные бородавки
Вирусные бородавки (verrucae) — доброкачественное пролиферативное заболевание кожи и слизистых оболочек, вызванное вирусом папилломы человека (ВПЧ). Существуют различные типы ВПЧ, которые имеют определённую тканевую специфичность, то есть поражают свойственную именно для них «местность». Как правило, ВПЧ 1, 2 и 4 типов выявляются при подошвенных бородавках; ВПЧ 2, 4, 26, 27, 29, 57 типов — при вульгарных бородавках; ВПЧ 3, 10, 28, 49 типов — при плоских бородавках.
Передача вируса и заражение происходит контактно-бытовым путём, половым и вертикальным (от матери к плоду). Инфицированию при контактно-бытовом пути передачи способствует наличие микротравм и воспалительных процессов кожных покровов.
В клетках базального слоя кожи вирус может находиться длительное время в латентном состоянии, а при наличии благоприятных факторов происходит активное размножение ВПЧ в эпителии, что приводит к изменению тканей.
Бородавки на коже выглядят как зернистые папулы телесного цвета, чаще всего болезненные при надавливании.
Лечение вирусных бородавок заключается в применение деструктивных методов, таких как:
Также существуют методы химической деструкции, например комбинация азотной, уксусной, щавелевой, молочной кислот и тригидрата нитрата меди. Но эти варианты могут иметь токсические побочные реакции, поэтому не являются методом выбора при лечении бородавок у детей!
Стоит отметить, что прижигание бородавок с помощью чистотела, картошки и других народных методов не является эффективным и безопасным. Такие способы могут привести к травматизации здоровой ткани и образованию рубцов.
Резюме: в детском саду ребенок активно контактирует с другими детьми, а значит имеет высокий риск заражения различными инфекционными дерматозами. Среди них есть как описанные выше опасные кожные инфекции, так и относительно безобидные заболевания, такие как герпес или себорейный дерматит.
Следите за гигиеной вашего ребенка и учите его правилам личной гигиены.
Будьте бдительны и во время вечернего купания осматривайте кожные покровы ребенка.
При любых высыпаниях у ребенка необходимо посетить врача-дерматолога для установки верного диагноза и назначения адекватной терапии.
Если у вашего ребенка подтвердилось инфекционное заболевание, следует сообщить об этом в детское образовательное учреждение.
Список литературы
Кубанова А. А., Кубанов А. А., Мелехина Л. Е., Богданова Е. В. Анализ состояния заболеваемости болезнями кожи и подкожной клетчатки в Российской Федерации за период 2003–2016 гг. Вестник дерматологии и венерологии. 2017;(6):22—33. DOI: 10.25208/0042-4609-2017-93-6-22-33
Рукавишникова В.М. Козюкова О.А. О микроспории у взрослых // Успехи медицинской микологии. — Т.8. — М.: Национальная академия микологии, 2006. — С. 210 — 212.
Сергеев А.Ю., Сергеев Ю.В. Грибковые инфекции. Руководство для врачей. — М., ООО «Бином — пресс», 2004. — 440 с.
Кожные и венерические болезни. Руководство для врачей под ред. Ю.К.Скрипкина. — М.: Медицина, 1999, том. 1, с.271-275.
Ginter-Hanselmayer G. ./G Ginter-Ha nselmayer, P Nenoff, W Kurrat, E Propst, U Durrant-Finn, S Uhrlaß, W Weger//Hautarzt. −2016 -Vol.67 -№ 9 -P.689-699.
Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. −5-е изд., перераб. и доп. -М.: Деловой экспресс, 2016. −768 с.
Burg, S. Oxford Handbook of Medical Dermatology [Text]/ S. Burg, R. Matin, D. Wallis. — 2d edition. — OXFORD University Press, 2016. — 692 p.
Педикулез Волкова Е., Батырова Г.З. В сборнике: Материалы ХI Всероссийской научно-практической конференции студентов, магистрантов, аспирантов. Уфа, 2021.
Розовый лишай - причина появления красных пятен на коже. Заразный ли розовый лишай?
Розовый лишай - распространенное кожное заболевание, сопровождающийся появлением шелушащихся красных пятен на коже. Другие наименования этого заболевания болезнь Жибера и розеола шелушащаяся.
Причина возникновения розового лишая неизвестна, предполагается вирусная природа заболевания. Нередко оно развивается после переохлаждения организма, перенесенной простуды и инфекции. В группе риска люди с ослабленным иммунитетом, у них заболевание может возникать повторно. Иногда причиной развития розоцеи может быть постоянное мытьё тела жесткими мочалками и мылом, а также очищение скрабами. Пересушенная и раздраженная кожа лишается природной защиты и становится легкой мишенью для проникновения различных микроорганизмов. Чаще всего диагностируют болезнь весной и осенью, а болеют ею молодые люди в возрасте 20-35 лет намного чаще, чем люди зрелого возраста.
Сначала на коже появляется одно крупное округлое пятно розового цвета диаметром около 2 см и более. Ее называют материнской бляшкой, через 1-2 недели после ее появления на коже возникает сыпь, представляющая собой множественные розовые пятна диаметром до 1 см. Центральная часть материнской бляшки постепенно начинает шелушиться и приобретает желтоватый оттенок. В целом, отличительным признаком розового лишая является красная кайма по краям пятен и шелушение в центре, отчего пятна приобретают сходство с медальоном. Отдельные пятна не сливаются между собой. Чаще всего появляются пятна на спине, плечах и боковых поверхностях туловища.
Как правило, больных розовым лишаем ничего кроме небольшого зуда не беспокоит. Продолжительность заболевания - 1-1,5 месяца, после чего высыпания сами по себе бесследно исчезают. При постоянных раздражениях кожи частым мытьем с мылом, использования мазей, содержащих серу, тальк и деготь, а также при наличии аллергической реакций и повышенной потливости высыпания могут оставаться значительно дольше.
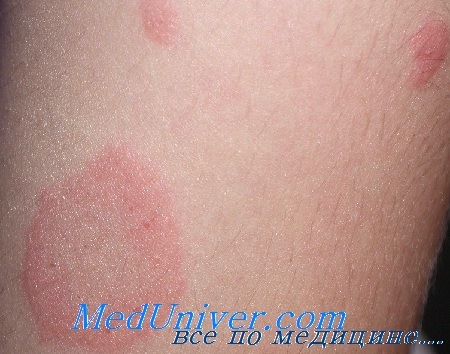
Диагноз розовый лишай устанавливает дерматолог после визуального осмотра, а проходить специальные исследования не требуется. Врач может взять с кожи соскоб, но, как правило, грамотный специалист определяет заболевание визуально. В 1860 году доктор Жибер, фамилию которого носит болезнь, выдвинул предположение о том, что розовый лишай не требует специальной терапии и способна исчезнуть самостоятельно. Этого подхода дерматологи придерживаются и по сей день - если не лечить розовый лишай, он пройдет сам по себе через 2-3 месяца.
Если же зуд сильный и больной не хочет ждать столько времени, можно принять меры, ускоряющие протекание болезни. Для этого рекомендуется принимать ванну и мыться в душе как можно реже, при этом нельзя использовать моющие средства. Необходимо стараться избегать контакта пятен с водой, чтобы не допустить большего распространения сыпи. В период заболевания также нельзя загорать и носить синтетическую одежду.
Применять мази и пасты самостоятельно не следует, их должен назначать врач. Для снятия сильного зуда применяются противоаллергические и противовоспалительные крема и мази, а в сложных ситуациях может назначаться приём препаратов группы антигистаминов, например, Супрастин и Тавигил.
При лечении розового лишая наиболее эффективной признана мазь Гидрокортизон, который содержит гормоны надпочечников, также можно наружно обработать сыпи, применяя мази Лоринден A, Синалар и Флуцинар. Редко при неправильном лечении и у больных со сниженным иммунитетом может наблюдаться осложненное течение заболевания с повышением температуры. В этом случае врач назначает дополнительно антибиотики и жаропонижающие препараты.
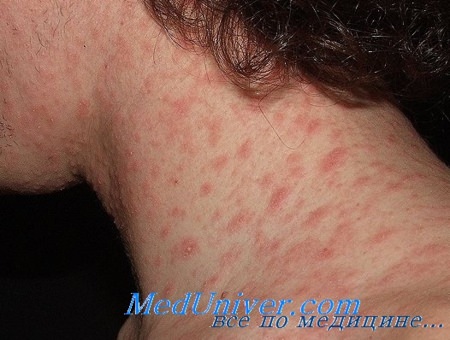
Если заболевание возвращается вновь, а назначенные врачом таблетки и мази дают лишь временный эффект, для улучшения общего состояния при розеоле шелушащейся и снятия проявлений интоксикации рекомендуется придерживаться специальной диеты, а для очищения организма от токсинов следует принять 4 таблетки активированного угля за полчаса до еды. Хороший эффект при лечении розового лишая дает и применение водно-взбалтываемых смесей, так называемых болтушек. Известная всем болтушка, которую можно купить в аптеке - Циндол. Приготовить болтушку можно и самостоятельно в домашних условиях.
Часто рецепт приготовления болтушки заключается в перемешивании салициловой кислоты, оксида цинка, крахмала, талька и глицерина. Но купить эти компоненты и приготовить смесь, точно соблюдая пропорции, бывает довольно сложно. Наш рецепт более простой, но не менее эффективный. Купите в аптеке детскую присыпку "Гальманин" и бутылочку глицерина. В этой присыпке уже содержатся все необходимые компоненты в нужных пропорциях, а вам остается только добавить в "Гальманин" глицерин в таком количестве, чтобы получить пастообразную массу. Намажьте ею розовые пятна лишая утром и вечером ежедневно до тех пор, пока пятна не исчезнут. Лечение розового лишая домашней болтушкой обойдется вам в сущие копейки.
"Заразный или нет розовый лишай?" - этот вопрос интересует всех, кто контактировал с больным этой болезнью. К сожалению, однозначного мнения на этот счет у врачей дерматологов нет. Вообще по своему характеру лишай - заразная болезнь. В ходе изучения причин розового лишая Жибера некоторые исследователи выдвинули теорию, что провоцируют появление красных пятен на коже вирусы и бактерии, в частности вирусы герпеса и стрептококки.
Они дают толчок развитию недуга, а затем затихают, но кожа уже начинает реагировать на их активность аллергической реакцией. Поэтому некоторые дерматологи утверждают, что розовый лишай может передаваться даже при кратковременных контактах с больным человеком. Замечено, что переносчиками болезни Жибера могут быть вши и клопы. Место их укуса превращается в большое пятно, которое врачи называют материнской бляшкой, а затем пятен становится множество.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Отрубевидный лишай (разноцветный лишай). Диагностика и лечение
а) Пример из истории болезни. Молодой темнокожий мужчина обратился к врачу по поводу белых пятен на туловище, наблюдающихся у нею в течение пяти лет. Несмотря на то, что другие симптомы отсутствуют, пациент обеспокоен тем, что может заразить свою девушку. Он сообщил, что пятна никогда не исчезают полностью, и их состояние ухудшается в летние месяцы. После осмотра был установлен диагноз отрубевидного лишая, и назначено соответствующее лечение. Пациент успокоился, узнав, что данное заболевание редко передается контактным путем.
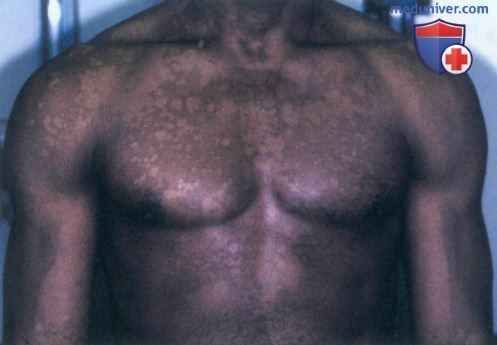
Отрубевидный лишай с участками гипопигментации
б) Распространенность (эпидемиология):
• Распространенная поверхностная кожная инфекция, которую вызывает диморфный липофильный дрожжеподобный организм Pityrosporum (Malassezia furfur).
• Как и другие дерматофитные инфекции, заболевание чаще наблюдается у мужчин.
• Наиболее часто возникает в летние месяцы.
в) Этиология (причины), патогенез (патология):
• Отрубевидный лишай вызывается организмом Pityrosporum (Malassezia furfur), который является липофильным дрожжевым грибом и может быть составной частью нормальной кожной флоры.
• Pityrosporum существует в двух формах: Pityrosporum ovale (овальной) и Pityrosporum orbiculare (округлой).
• Отрубевидный лишай развивается, если дрожжевой гриб, в норме колонизирующий кожу, меняет свою округлую форму на патологическую мицелиальную, внедряясь в роговой слой1.
• Pityrosporum также сопутствует себорее и Pityrosporum-фолликулиту.
• Белый и коричневый цвета пораженной кожи обусловлены повреждением меланоцитов микроорганизмом Pityrosporum, в то время как розовый цвет указывает на воспалительную реакцию организма.
• Pityrosporum предпочитает развиваться во влажной среде при наличии кожного сала, размножаясь на участках кожи, содержащих сальные фолликулы, выделяющие сальный секрет.
Пятна гипопигментации на спине у молодого латиноамериканца, вызванные отрубевидным лишаем Розовые шелушащиеся бляшки, вызванные отрубевидным лишаем. Хотя себорея может наблюдаться на этих участках кожи, наиболее сильно она выражена в парастернальной области Обширные розовые участки отрубевидного лишая на плече, по форме напоминающие пелерину
г) Клиника. Чередование па туловище гипопигментированных и коричневых пятен с мелким шелушением указывает на отрубевидный лишай. Латинский термин Tinea versicolor, который применяется для обозначения отрубевидного лишая, буквально означает «разноцветная дерматофития», причем использование определения «versicolor» или «разноцветный» связано с вариабельностью цветовых оттенков пятен в картине отрубевидного лишая, которые могут быть белыми, розовыми и коричневыми.
д) Типичная локализация на теле. Отрубевидный лишай локализуется на груди, животе, плечах и спине, в то время как себорейный дерматит наблюдается на волосистой части кожи головы, лице и передней слепке грудной клетки.
е) Анализы при заболевании. Кожные соскобы с участка шелушения берутся с помощью предметного стекла или скальпеля на другое предметное стекло, куда добавляется КОН в сочетании с ДМСО (ДМСО ускоряет растворение кератина КОН и уменьшает потребность в нагревании предметного стекла). Готовый препарат накрывается покровным стеклом и исследуется под микроскопом, при этом выявляется типичная картина разноцветного лишая, имеющая характерный вид «макарон по-флотски», где в роли «макарон» выступает мицелий в укороченной форме, а «мясные фрикадельки» представлены круглыми дрожжами. Идентифицировать элементы гриба помогает грибковый краситель, например, Swarz-Lamkins.
ж) Дифференциация разноцветного лишая:
• Очаги розового лишая имеют воротничок мелких чешуек по периферии и часто наблюдаются в сочетании с материнской бляшкой. Тест с КОН отрицательный.
• Очаги вторичного сифилиса обычно не шелушатся, а пятна наблюдаются на ладонях и подошвах. Тест с КОН отрицательный.
• Дерматофития гладкой кожи редко бывает такой распространенной, как отрубевидный лишай, причем каждый отдельный очаг имеет разрешение в центре и четкий приподнятый шелушащийся край. В препарате с КОН при дерматофитии гладкой кожи наблюдаются гифы с многочисленными точками ответвлений, а не картина «макарон по-флотски», как при отрубевидном лишае.
• При витилиго гипопигментация выражена в большей степени, и расположение очагов обычно иное - как правило, на кистях и лице.
• При белом лишае отмечаются слегка гипопигментированные участки с незначительным шелушением на лице и туловище, обычно у детей с атопией. Такие бляшки часто меньшего размера и более округлые, чем очаги отрубевидного лишая.
• Pityrosporum-фолликулит вызывается тем же микроорганизмом, но проявляется розовыми или коричневыми папулами на спине. Пациент жалуется на зуд и шершавость кожи, при этом тест с КОН положительный.
Вариант отрубевидного лишая с гиперпигментацией у латиноамериканки При микроскопическом исследовании соскобов, взятых у пациентки, представленной на рисунке 34-5, отмечаются короткие нити мицелия, напоминающие макароны и округлые дрожжевые формы, похожие на мясные фрикадельки. Применялся краситель Swarz-Lamkins Микроскопичесая картина «макарон по-флотски», наблюдаемая после окрашивания кожного соскоба, взятого из очага отрубевидного лишая у молодой женщины, красителем Swarz-Lamkins свидетельствует о наличии микроорганизма «Malazessia furfur» (Pityrosporum) Pityrosporum - фолликулит на спине у мужчины, жалующегося на зуд
з) Лечение отрубевидного лишая (разноцветный лишай):
1. Местное лечение:
• Поскольку отрубевидный лишай протекает бессимптомно, лечение проводится, в основном, по косметическим соображениям.
• Основным методом лечения является местная терапия с использованием шампуня против перхоти, поскольку отрубевидный лишай вызывают микроорганизмы, являющиеся также причиной себореи и перхоти.
• Пациенты могут применять на пораженные участки лосьон или шампунь с 2% сульфида селена или шампунь с питирионом цинка ежедневно в течение 1-2 недель. Для достижения эффекта требуется раз личное время, однако исследования, позволяющие установить необходимое для действия препарата минимальное время, не проводились. Лосьон или шампунь обычно наносится на пораженные участки на 10 минут, затем препарат смывается под душем.
• В одном исследовании была подтверждена безопасность и высокая эффективность шампуня кетоконазола 2% (низорала) как метода лечения отрубевидного лишая при однократном или ежедневном применении в течение трех дней.
• При небольших участках поражения применяются местные противогрибковые препараты - кремы кетоконазола и клотримазола.
Отрубевидный лишай (разноцветный лишай) Отрубевидный лишай (разноцветный лишай) Отрубевидный лишай (разноцветный лишай)
2. Системное лечение отрубевидного лишая:
• Однократный пероральный прием 400 мг флюконазола давал наилучшие показатели клинического и микологического излечения с отсутствием рецидивов в течение 12 месяцев.
• Однократная доза флюконазола 300 мг в неделю в течение двух недель равна по эффективности однократному приему 400 мг кетоконазола в неделю в течение двух недель. Различий в эффективности, безопасности и переносимости лекарственного средства между этими двумя схемами лечения не обнаружено.
• Однократная доза 400 мг кетоконазола для лечения отрубевидного лишая безопасна и экономически эффективна по сравнению с приемом более дорогих противогрибковых препаратов нового поколения, таких как итраконазол'.
• Пероральный прием итраконазола в дозе 200 мг два раза в день в течение одного дня в месяц является эффективным и безопасным профилактическим лечением отрубевидного лишая.
• Данные о том, что для повышения эффективности лечения отрубевидного лишая после приема системных противогрибковых препаратов необходимо пропотеть, отсутствуют.
и) Консультирование врачом пациента. Пациентов следует предупредить о том, что измененный цвет кожи не восстановится сразу. Первым признаком успешного лечения является исчезновение шелушения. Дрожжевой микроорганизм в пятнах гипопигмеитации действует как солнцезащитный экран. Воздействие солнечного облучения ускорит нормализацию цвета кожи у пациентов с гипопигментацией.
к) Наблюдение пациента врачом. >Наблюдение после лечения не требуется за исключением торпидных и рецидивирующих случаев. При рецидивах проводится ежемесячная местная или системная терапия.
Подозреваю у ребенка розовый лишай (диагноз начитавшись инета предполагаю). Конечно, завтра пойдем к врачу записываться. А сейчас очень волнует вопрос: поставят ли карантин на наш класс в школе при таком диагнозе? Насколько заразно? Можно ли посещать школу?







поменьше читайте и-нет.

поменьше читайте и-нет.
У меня был розовый лишай. Именно розовый, а не опоясывающий и т.д. Дерматолог сказал. что он АБСОЛЮТНО не заразен. У меня на плече появилось шелушащееся пятнышко. Моей маме не терпелось ликвидировать безобразие и она его прижгла зеленкой. На следующее утро я проснулась в пятнах ВСЯ, кроме рук от локтей до кистей и ног от колен до пяток! Прошло само. Чем лечилась, не помню. Не паникуйте, врач вам всё объяснит.
У меня был розовый лишай. Именно розовый, а не опоясывающий и т.д. Дерматолог сказал. что он АБСОЛЮТНО не заразен. У меня на плече появилось шелушащееся пятнышко. Моей маме не терпелось ликвидировать безобразие и она его прижгла зеленкой. На следующее утро я проснулась в пятнах ВСЯ, кроме рук от локтей до кистей и ног от колен до пяток! Прошло само. Чем лечилась, не помню. Не паникуйте, врач вам всё объяснит.

а, просто интересно было это одно и тоже, или разные вещи. А вот в инет залезть почитать не додумалась
У меня был пару лет назад.
Я тоже была в ужасе, что он заразен. Как раз пед. практику в школе проходила. Врач мне несколько раз пояснила, что он не заразен, а это проблемы только моего организма.
У нас в прошлом году был лишай ,застрелите - не помню какой !
Помню что от кошки в деревне . Доча только пошла в 1-й класс , через 3 недели приехали по полной .
Жара в конце сентября неимоверная ванная наполнена для охлаждения , дети ходили в трусиках , сами ныряли , охлаждались . и тут бабах .
Я у дочи заметила пятнышко на груди , потом у сына . Просто не обраиила внимания . А общая ванная и контакт с водой дали цветник !
На утро позвонила педиатру , она нас к дерматологу отправила. Дерматолог был не в духе , голыми руками трогал лишаи , на глаз определил диагноз ,навыписывал без всяких соскобов всякой хрени , каждых 4-5 дней мы ходили к нему на приём, в течении 3 недель , жрали антибиотики пачками , мазались серной мазью , клеем БФ , не купались -ничего не помогало .Я не заразилась , постели каждый день с игрушками стирала , очаги у детей подавила , шрамы жуткими были.
Я с ума сходила ,нас уже с длинными волосами у дочи хотели в больницу положить , стрич наголо хотели .
Мы нашли бабушку в деревне , которая зашептала мазь на основе мёда и всякой хрени .Аллергия у обоих вышла жуткая , но прошло всё за 3 дня !
Забыли , как страшный сон !
У нас в прошлом году был лишай ,застрелите - не помню какой !
Помню что от кошки в деревне . Доча только пошла в 1-й класс , через 3 недели приехали по полной .
Жара в конце сентября неимоверная ванная наполнена для охлаждения , дети ходили в трусиках , сами ныряли , охлаждались . и тут бабах .
Я у дочи заметила пятнышко на груди , потом у сына . Просто не обраиила внимания . А общая ванная и контакт с водой дали цветник !
На утро позвонила педиатру , она нас к дерматологу отправила. Дерматолог был не в духе , голыми руками трогал лишаи , на глаз определил диагноз ,навыписывал без всяких соскобов всякой хрени , каждых 4-5 дней мы ходили к нему на приём, в течении 3 недель , жрали антибиотики пачками , мазались серной мазью , клеем БФ , не купались -ничего не помогало .Я не заразилась , постели каждый день с игрушками стирала , очаги у детей подавила , шрамы жуткими были.
Я с ума сходила ,нас уже с длинными волосами у дочи хотели в больницу положить , стрич наголо хотели .
Мы нашли бабушку в деревне , которая зашептала мазь на основе мёда и всякой хрени .Аллергия у обоих вышла жуткая , но прошло всё за 3 дня !
Забыли , как страшный сон !
Розовый лишай у ребенка — это кожное заболевание инфекционно-аллергической природы, которое принадлежит к группе папулезно-сквамозных дерматозов. Патология проявляется зудящими красными высыпаниями на туловище, лице и волосистой части головы, которые покрыты тонкими чешуйками и напоминают папиросную бумагу. Для диагностики заболевания проводится тщательный осмотр кожных покровов, назначаются лабораторные тесты (гемограмма и биохимический анализ крови, микроскопия чешуек, серологические исследования). Лечение включает рациональный уход за поврежденной кожей, местные средства с гормонами и антигистаминными препаратами для снятия зуда и дискомфорта.
МКБ-10
Общие сведения
Розовый лишай (болезнь Жибера, питириаз розовый, розеола шелушащаяся) по клинической классификации в дерматологии относят к папулосквамозным дерматозам, к той же группе, что и псориаз. Патология составляет до 3,5% среди всех случаев дерматозов детского возраста. Она встречается с одинаковой частотой у мальчиков и девочек, пик заболеваемости приходится на возраст 10-18 лет. Младших школьников и дошкольников розовый лишай поражает редко, а случаи болезни у малышей до 2 лет не зафиксированы.

Причины
Этиология заболевания до сих пор не установлена. Большинство ученых сходятся во мнении, что питириаз провоцируется у ребенка вирусами герпеса 6 и 7 типа, но убедительные научные доказательства этого факта отсутствуют. Другая теория причиной болезни называет аллергизацию организма, вызванную хроническими инфекционными очагами. Среди предрасполагающих факторов лишая у детей называют вирусные кишечные и респираторные инфекции, склонность к аллергическим реакциям.
Основной провоцирующий фактор развития заболевания — снижение иммунитета, что обуславливает высокую частоту встречаемости розового лишая весной и осенью, в периоды сезонных авитаминозов. Риск появления дерматоза увеличивается при острых травмах кожи (порезах, ссадинах, ушибах), при неправильном уходе за телом (несоблюдении гигиены, использовании слишком грубых мочалок и полотенец, косметики с аллергенами и вредными синтетическими компонентами).
Патогенез
Механизм развития болезни Жибера окончательно не изучен. Предположительно, розовый лишай имеет инфекционно-аллергическую природу. Типичные кожные изменения вызваны воспалительными изменениями в толще эпидермиса и дермы, образованием цитокинов, иммунных комплексов и иммуноглобулинов. Эти реакции приводят к нарушению процессов кератинизации, избыточному образованию ороговевших клеток.
Симптомы
Розовый лишай преимущественно дебютирует продромальными расстройствами, которые включают головные боли, ломоту в теле, недомогание и слабость. Они возникают за 1-3 дня до специфических кожных очагов. Большинство детей не замечает этих признаков или не акцентирует на них внимание, считая обычной усталостью, поэтому симптомы выявляются только при подробном опросе ребенка и родителей на приеме у врача.
В 80% случаев дерматоз проявляется материнской бляшкой — большим красным пятном округлой или овальной формы, края которого слегка возвышаются над поверхностью кожи. Эпидермис в области поражения покрыт небольшими беловатыми чешуйками, которые внешне напоминают папирусную бумагу. Бляшка имеет типичную локализацию: спина, живот или грудь, иногда у ребенка поражается лицо и волосистая часть головы. На ногах розовый лишай не возникает.
Постепенно происходит распространение кожных поражений от первичного очага в разные стороны. Вокруг большой бляшки появляются небольшие красные пятна и волдыри, внешне напоминающие крапивницу, которые имеют четкие границы и округлые очертания. По форме они похожи на «медальоны», располагаются по линиям Лангера. Высыпания покрываются такими же чешуйками, как и материнская бляшка. Иногда образуются крупные пузыри, наполненные прозрачным содержимым.
В детском возрасте розовый лишай Жибера характеризуется более активным воспалительным процессом и инфильтрацией, по сравнению со взрослыми, поэтому элементы сыпи сопровождаются интенсивным зудом и дискомфортом. Неприятные кожные и субъективные симптомы сохраняются у ребенка в течение 4-8 недель. В большинстве случаев питириаз возникает один раз в жизни, но бывают случаи рецидива дерматоза.
Осложнения
Если лечение не проводится, ребенок может расчесывать кожу до крови, что является входными воротами для бактериальной инфекции. При этом развивается пиодермия — множественные гнойничковые высыпания на коже, сопровождающиеся болезненностью, зудом, жжением. Еще одно возможное осложнение дерматоза — экзематизация, которая характеризуется появлением типичных для экземы поражений кожи на участках, где возник розовый лишай.
Диагностика
Для постановки предварительного диагноза достаточно клинического осмотра у детского дерматолога, который выявляет материнскую бляшку, «медальоны» и другие характерные проявления розового лишая. Диагностическую ценность имеет установление связи между началом сыпи и перенесенной вирусной инфекцией, переохлаждением, снижением иммунитета. Чтобы верифицировать диагноз и обосновать лечение, назначаются лабораторные методы:
- Анализы крови. В показателях гемограммы врач обращает внимание на уровень лейкоцитов и соотношение разных форм, что может указать на существующий вирусный или иммунный воспалительный процесс в организме ребенка. По показаниям рекомендуют биохимическое исследование крови, оценку острофазовых белков и расширенную иммунограмму.
- Микроскопия соскоба кожи. Некоторые элементы розового лишая напоминают микотическую инфекцию. Чтобы правильно подобрать лечение, врач исследует образец чешуек под микроскопом: если мицелий грибов при диагностике не обнаружен, подтверждается диагноз болезни Жибера.
- Серологические реакции. У детей из групп риска необходимо исключить сифилитическую розеолу, для чего применяют ряд лабораторных методов. Для скрининговой диагностики используется РИФ, а при сомнительных результатах исследование дополняют реакцией Вассермана (РСК) и реакцией иммобилизации бледных трепонем.
Лечение розового лишая у ребенка
Лечение начинается с адекватных гигиенических мер, модификации диеты и образа жизни. Чтобы не провоцировать новые высыпания, необходимо максимально ограничить травматизацию кожи. Поэтому врачи разрешают короткий гигиенический душ 1 раз в день с использованием гипоаллергенного мыла или геля. После купания нельзя растирать тело ребенка полотенцем. Одежда должна быть из натуральных тканей, не вызывающих потливость и раздражения.
Поскольку розовый лишай может быть связан с аллергизацией организма, лечение дополняют гипоаллергенной диетой. Из рациона исключают мед, цитрусовые, орехи и другим продукты, которые чаще всего приводят к сенсибилизации ребенка. Детям запрещают загорать и длительное время находится на солнце. Поскольку кремы с SPF могут вызвать дополнительное раздражение кожи, их не применяют; если лишай возник летом, то воздерживаются от длительных прогулок на открытом солнце.
Зачастую заболевание не требует медикаментозных мероприятий, самостоятельно разрешается спустя 1-1,5 месяца. Медикаментозное лечение требуется при интенсивных субъективных симптомах лишая или в случае обширного поражения кожного покрова. Для терапии болезни Жибера детям назначают препараты из нескольких фармакологических групп:
- Кортикостероиды. Лечение дискомфорта и зуда, связанных с дерматозом, проводится с помощью кремов и мазей с топическими противовоспалительными гормонами. Детям наносят невсасывающиеся составы с минимальной концентрацией глюкокортикоидов.
- Антигистаминные средства. Таблетированные лекарства рекомендованы при сильном отеке кожи и мучительном зуде, который не купируется местными средствами. Обычно используют современные медикаменты 2-3 поколения, которые хорошо переносятся ребенком и не вызывают сонливости.
- Гипосенсибилизирующие препараты. В детской дерматологии вводят тиосульфат натрия в виде перорального раствора или внутривенных инъекций. Он обладает высокой способностью к детоксикации, эффективен для купирования активного иммунного воспалительного процесса.
- Антибиотики. Противомикробное лечение назначается по строгим показаниям, если у ребенка диагностированы хронические очаги инфекции (тонзиллит, риносинусит, холецистит). Подбор терапии осуществляют эмпирическим путем, в основном применяют макролиды и пенициллины.
Прогноз и профилактика
У большинства детей выздоровление занимает 1-2 месяца, а своевременно начатое лечение ускоряет этот процесс. Осложнения при розовом лишае отмечаются редко, они не опасны для жизни, поэтому прогноз для всех вариантов течения розового лишая благоприятный. Учитывая неясные этиопатогенетические особенности питириаза, меры специфической профилактики не разработаны. Рекомендуются предупреждение вирусных болезней и санация хронических очагов инфекции.
1. Способ дифференциальной диагностики микроспории гладкой кожи и розового лишая Жибера у детей/ М.А. Уфимцева// РМЖ. — 2018.
2. Лишай розовый Жибера. Клинические рекомендации Российского общества дерматовенерологов и косметологов. — 2016.
3. Дифференциальная диагностика инфекционных экзантем у детей/ Д.Ю. Овсянников// Детские инфекции. — 2015.
Читайте также:

